Отравление оливковым маслом симптомы
Обновлено: 07.05.2024
Поджелудочная железа является незаменимым звеном пищеварительной системы. Этот орган выполняет две главные функции. Первая функция заключается в выработке ферментов, которые расщепляют белки, жиры и углеводы, поступающие в организм с пищей. Вторая функция заключается в выработке гормона инсулина, который помогает усваиваться глюкозе. Под влиянием внешних или внутренних негативных факторов, одним из которых является нерациональное питание, развиваются хронические и острые патологии поджелудочной железы.
По статистике, у каждого третьего человека среднего возраста диагностируется хронический вялотекущий панкреатит (воспаление поджелудочной железы). Это заболевание может протекать не только в хронической, но и в острой форме. Острое течение панкреатита сопровождается отмиранием клеток органа (панкреонекрозом). Острый панкреатит несет прямую угрозу не только здоровью, но и жизни человека.
Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
- Выраженная боль в левом подреберье, которая может отдавать в бок, левую часть спины, плечо, иметь опоясывающий характер или локализоваться в левой части груди. , не приносящая облегчение.
- Бледность кожных покровов.
- Сухость во рту.
- Учащенное сердцебиение.
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
- Расстройства стула в виде диареи, возникающей после приема пищи.
- Не ярко выраженная, но периодически возникающая боль в левом подреберье.
- Тошнота и дискомфорт в подложечной области после приема острой или жирной пищи, а также алкоголя.
- Кал приобретает неоднородную консистенцию, могут быть видимы частицы непереваренной пищи.
- Снижение массы тела, частичная потеря аппетита.
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы, можно отнести:
-
.
- Полная или частичная утрата аппетита. .
- Пожелтение кожных покровов.
- Повышенное газообразование в кишечнике, хронические запоры, диарея, тошнота и рвота.
- Резкая беспричинная потеря массы тела.
- Увеличение показателей глюкозы в крови.
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Причины развития заболеваний поджелудочной железы
К предрасполагающим факторам, которые потенциально негативно влияют на здоровье поджелудочной железы и могут провоцировать развитие заболеваний, можно отнести:
- нерациональное питание, скудный рацион, преобладание жирной и жареной пищи;
- злоупотребление алкоголем;
- ожирение;
- табакокурение;
- наследственная предрасположенность к развитию заболеваний поджелудочной железы;
- патологии печени и желчевыводящих путей;
- сахарный диабет;
- заболевания органов ЖКТ, включая гастрит;
- перенесенная интоксикация;
- врождённые или приобретенные аномалии протоков поджелудочной железы;
- нарушение микроциркуляции в органе;
- синдром диссеминированного внутрисосудистого свертывания.
Риск развития онкологии поджелудочной железы возрастает у пациентов, имеющих хронический панкреатит с частыми эпизодами рецидивов.
Образ жизни при хроническом панкреатите
Комплексная терапия хронического воспаления поджелудочной железы включает коррекцию образа жизни и пищевых привычек. Пациентам с диагностированным хроническим панкреатитом назначается диета (стол № 5 по Певзнеру). В период обострения заболевания соблюдается пищевой покой в течение нескольких дней, после чего в рацион постепенно вводятся отдельные продукты.
При наличии проблем с поджелудочной железой категорически запрещено употреблять алкоголь, даже в минимальных дозировках. Запрет распространяется и на табакокурение, так как никотин вызывает спазм кровеносных сосудов, что может спровоцировать острый приступ панкреатита. Диета при панкреатите накладывает ограничения на употребление продуктов с высоким содержанием жиров и углеводов. Это касается мясных и рыбных компонентов, молочной и кисломолочной продукции. Под запрет попадают острые и жареные блюда, а также продукты, приготовленные во фритюре. В период обострения воспалительного процесса показана госпитализация. Консервативная терапия хронического панкреатита включает набор таких групп лекарственных медикаментов:
- ненаркотические обезболивающие препараты;
- спазмолитики;
- ферментативные препараты;
- блокаторы H2 гистаминовых рецепторов;
- ингибиторы протонной помпы;
- антибиотики.
В период обострения, кроме перечисленных групп лекарственных средств назначается инфузионная терапия, которой предусмотрено капельное введение растворов электролитов.
Восстановить нормальное пищеварение при хроническом панкреатите, устранить расстройства стула и поддержать работу поджелудочной железы, помогает приём метапребиотика Стимбифид Плюс, который имеет трехкомпонентный натуральный состав, стимулирующий восстановление естественной микробиоты кишечника и желудка. Средство активизирует естественные механизмы восстановления эпителия ЖКТ. Прием метапребиотика Стимбифид Плюс с лечебно-профилактической целью помогает снизить до минимума риск обострения воспалительного процесса в поджелудочной железе.
Пищевое отравление (интоксикация) — тяжелое функциональное расстройство со стороны желудочно-кишечного тракта, которое провоцируют болезнетворные микроорганизмы и продукты их жизнедеятельности (токсины), а также факторы, не имеющие отношение к патогенной микрофлоре. Среди населения чаще встречаются пищевые отравления, вызванные употреблением некачественной и термически необработанной пищи животного и растительного происхождения. Опасен не только любой из видов отравления в разгар болезни, но и последствия, с которыми сталкивается человек уже после выздоровления.
Симптомы пищевого отравления
Сами болезнетворные микроорганизмы, продукты их жизнедейятельности или другие токсические вещества, агрессивно воздействуют на желудочно-кишечный тракт на всей его протяженности. Пищевое отравление сопровождается дегидратацией (обезвоживанием), повреждением слизистой оболочки желудка и кишечника, нарушением баланса кишечной микрофлоры.
Выделяют такие распространенные симптомы пищевого отравления:
- тошнота и рвота; (частота позывов к дефекации и консистенция стула зависит от тяжести отравления);
- боль в околопупочной, левой или правой подвздошной области;
- привкус горечи во рту;
- мышечная слабость;
- общее недомогание;
- бледность кожных покровов;
- головная боль;
- повышение температуры тела;
- одышка;
- сонливость.
Токсины, выделяемые патогенными микроорганизмами, негативно влияют на центр терморегуляции, находящийся в гипоталамусе. Результатом такого влияния становится озноб и лихорадочное состояние. Понос при пищевом отравлении имеет профузный характер. Диарея и рвота приводят к значительной потере жидкости организмом и развитию обезвоживания. Дегидратация или обезвоживание сопровождается учащением пульса и повышением артериального давления.
Первые симптомы интоксикации дают о себе знать в течение 24 часов с момента попадания в организм болезнетворных микроорганизмов и других токсических соединений. В зависимости от тяжести отравления, температура тела может находиться в пределах от 37,3-40 градусов.
Классификация пищевых отравлений
Пищевые токсикоинфекции подразделяются на 2 основные группы:
- Микробного происхождения. Пищевые интоксикации микробного происхождения развиваются при попадании в организм с пищей микроорганизмов бактериальной или грибковой природы. Спровоцировать отравление могут энтерококки, стафилококки, ботулиновая палочка, бициллы, вибрионы, кишечная палочка, аспергиллы, микроскопические грибы, пенициллы.
- Немикробного происхождения. Эта разновидность токсикоинфекций бывает спровоцирована природными ядами как растительного, так и животного происхождения. Такие компоненты содержаться в сердцевине абрикосовых косточек, ядовитых дикорастущих ягодах и грибах, некоторых сорных растениях, проросшем картофеле, икре налима, мидиях.
Также, пищевое отравление может развиваться при попадании в организм солей тяжелых металлов, пестицидов, нитрозаминов и циклических углеводородов.
Первая помощь при пищевом отравлении
При возникновении симптомов пищевой токсикоинфекции, необходимо действовать по такому алгоритму:
- Человеку следует дать выпить 3-5 стаканов чистой воды, после чего вызвать рвотный рефлекс нажатием двумя пальцами на корень языка. Повторять процедуру следует до тех пор, пока вода на выходе не будет чистой.
- После очищения желудка, 4 раза подряд с интервалом 15 минут необходимо давать пострадавшему энтересорбент.
- Больного следует укутать и обеспечить полный покой. В первые 24 часа пострадавшему необходимо отказаться от употребления пищи.
Питание после отравления
Для того чтобы не ухудшить общее состояние, важно знать, что можно есть после отравления, а от чего лучше отказаться. Начинать прием пищи, рекомендовано на вторые сутки после отравления. Начинать следует с не крепкого куриного бульона, переходя на протертые супы из риса. В рацион включают слабый черный чай без сахара, вчерашний белый хлеб, сухари и сушки, запеченные яблоки без сахара, манную, овсяную, гречневую каши на воде, нежирную рыбу, приготовленную на пару или в отварном виде.
Из рациона исключают полуфабрикаты, жареную и жирную пищу, жирные сорта мяса и рыбы, овощи и фрукты в свежем виде, кондитерские изделия, выпечку, соусы, приправы, специи, фастфуд. Употребляемая пища не должна создавать дополнительную нагрузку на пищеварительную систему, не должна провоцировать диарею и раздражение слизистой оболочки ЖКТ. После перенесенной пищевой токсикоинфекции очень важно позаботиться о восстановлении микрофлоры кишечника, так как в 75% случаев, после отравления развивается кишечный дисбиоз.
Для самостоятельного восстановления нормальной микрофлоры организму потребуется много времени, и он не сможет осуществить это в полной мере. Возникает вопрос о том, как восстановить микрофлору кишечника, прибегнув к помощи извне. Метапребиотики это настоящая скорая помощь для организма, ослабленного пищевым отравлением и его последствиями.
Стимбифид Плюс — принципиально новое средство, в состав которого входят фруктополисахариды и фруктоолигосахариды, а также лактат кальция. В совокупности эти компоненты активно восстанавливают баланс кишечной микрофлоры, обеспечиваюи ее натуральным питательным субстратом и препятствуют размножению болезнетворных микроорганизмов.
Клинически доказано, что даже лучший пребиотик из числа современных наименований, не конкурирует по уровню эффективности с метапребиотиками. Метапребиотик Стимбифид Плюс не только предупреждает и лечит дисбактериоз после пищевого отравления, но и помогает бережно восстановить эпителий желудочно-кишечного тракта, который был поврежден продуктами жизнедеятельности бактерий и другими токсическими компонентами.
Кроме того, при тяжелых пищевых отравления могут назначаться антибиотики. Стимбифид Плюс поможет избежать последствий антибиотикотерапии. Начинать прием метапребиотика необходимо как можно раньше, и продолжать пить Стимбифид Плюс в течение 1,5-2 недель после нормализации общего состояния.
Подавляющему большинству россиян известно, что употребление некачественных консервированных или копченых продуктов может привести к тяжелому заболеванию – ботулизму. Это острое заболевание инфекционно-токсического генеза, вызываемое возбудителем Clostridium botulinum и токсичным продуктом ее жизнедеятельности, который является сильнейшим ядом биологического происхождения. Именно ботулотоксин делает заболевание крайне тяжелым, а зачастую смертельным.
Что такое ботулизм
Бактерии Clostridium botulinum повсеместно присутствуют в почве, однако из-за высокой требовательности микроорганизмов к условиям для размножения заболевание у людей возникает редко. К примеру, в Москве ежегодно регистрируется около 15-20 случаев ботулизма, а в целом на территории России – не более 200 случаев в год.
Для быстрого устойчивого роста популяции клостридии, являющейся возбудителем ботулизма, необходимо отсутствие кислорода и благоприятная температура в пределах 30-35 градусов Цельсия. Наиболее часто такая среда создается при домашнем консервировании в герметично закрытой банке, солении и копчении. Бактерия бурно размножается в консервированном продукте, обильно выделяя токсин. Чем выше численность бактерий в продукте, тем больше в нем ботулотоксина и, соответственно, выше риск отравления. Размножение бактерий возможно и в кишечнике человека, в этом случае заболевание развивается медленнее.
Палочка ботулизма Clostridium botulinum существует в двух формах – вегетативной – способной к размножению, и споровой – чрезвычайно устойчивой к неблагоприятным внешним факторам. Вегетативная форма бактерии выдерживает контакт с раствором поваренной соли, кислой средой и специями, однако не переносит присутствия кислорода. Она может сохраняться в жизнеспособном состоянии в течение нескольких лет, но не выдерживает 15-минутного кипячения. Споровая форма ботулизма еще более устойчива: сохраняется в течение нескольких десятилетий, в кипятке выдерживает до 6 часов, переносит замораживание, сушку, воздействие 18% солевого раствора. Гибель спор клостридии наступает после получасового автоклавирования при температуре не ниже 120 градусов.
Токсин ботулизма обладает достаточно высокой устойчивостью: в природе сохраняет активность до 118 часов, высокая концентрация поваренной соли (18%) не оказывает на него инактивирующего воздействия. В тоже время токсин в течение 10 минут полностью разрушается при нагревании до 100 °С и инактивируется щелочными растворами (рН более 8) и алкогольными напитками.
Виды заболевания
В зависимости от этиологии, ботулизм может быть:
- пищевым – это наиболее распространенный вид заболевания, возникающий вследствие употребления в пищу продуктов, зараженных Clostridium botulinum;
- раневым – развивающимся из-за контакта раневой поверхности у пациента с поверхностью, на которой присутствуют бактерии;
- детским – развивающимся только у младенцев первого полугода жизни из-за нарушения родителями гигиенических рекомендаций по уходу за ребенком;
- дыхательным – в этом случае возбудитель попадает в организм через органы дыхания в виде спор, в большом количестве распыленных в воздухе (например, при применении бактериологического оружия).
Все перечисленные разновидности, кроме пищевой, встречаются крайне редко. Передача ботулизма от инфицированного человека к здоровому невозможна.
Как избежать инфицирования

Согласно рекомендациям Роспотребнадзора, для профилактики ботулизма следует:
- использовать только консервы, приготовленные промышленным способом;
- ни в коем случае не употреблять в пищу консервы с вздутой крышкой;
- хорошо отмывать от частиц грунта овощи, фрукты и грибы;
- не использовать для домашнего консервирования растительные продукты со следами порчи;
- пойманную или купленную рыбу быстро избавить от внутренностей и хорошо вымыть, после чего хранить в холоде;
- не консервировать, а солить грибы и овощи;
- перед использованием в пищу проваривать консервированные продукты около получаса, чтобы разрушить ботулотоксин.
Следует знать, что продукты, зараженные Clostridium botulinum, по вкусу, цвету и запаху неотличимы от качественной пищи. Лучший способ избежать отравления – термообработка любых консервов в течение 15-20 минут. Это поможет избежать не только ботулизма, но и других кишечных инфекций, вызывающих отравления и воспаления ЖКТ.
Что происходит в организме человека
Инкубационный период при ботулизме вариабелен и может продолжаться от 2 часов до 5 суток, но, как правило, симптомы отравления появляются в течение первых 2-6 часов после попадания бактерии и продуктов ее деятельности в организм. Ботулотоксин начинает проникать в кровь уже в ротовой полости. Основная его часть всасывается в тонком кишечнике и затем распространяется по всему организму. Токсин очень быстро поражает нервные волокна, блокируя передачу к мышечной ткани нервных импульсов, поступающих от головного и спинного мозга. Из-за этого функция мышечных волокон снижается либо полностью прекращается.
От паралича страдают глазные и глотательные мышцы, затем межреберные и мышцы диафрагмы. Уменьшается перистальтическая деятельность кишечника, падает защитная активность лейкоцитов, изменяются метаболические процессы в эритроцитах, в результате чего снабжение кислородом тканей резко ухудшается. Человек испытывает затруднения с дыханием, которые вскоре, если не будет оказана срочная медицинская помощь, приведут к летальному исходу.
Как распознать ботулизм
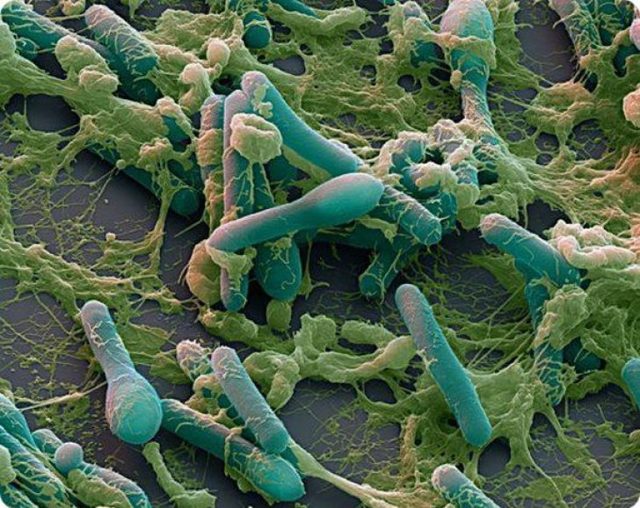
К основным симптомам ботулизма относят:
- сухость во рту, тошноту, изменение голоса, хрипоту, боль при глотании;
- двоение в глазах, ухудшение зрения (туман, мушки перед глазами);
- опущение верхнего века, расширение зрачков, косоглазие, птоз;
- отсутствие мимики, бледность кожи, шаткость походки, нарушения координации;
- симметричный парез и паралич конечностей, дыхательной мускулатуры (чувство сдавливания грудной клетки);
- вздутие и боли в животе, понос 3-5 раз в день.
При появлении у человека хотя бы одного-двух из перечисленных признаков ботулизма необходимо срочно обращаться к врачу. Промедление чревато самыми тяжелыми последствиями, так как быстро развивающийся паралич мышц дыхательной системы неминуемо приводит к смерти больного.
Диагностика ботулизма в медицинском учреждении включает лабораторные анализы, направленные на обнаружение ботулотоксина и бактерий в рвотных массах и крови пациента. Кроме того, на наличие токсина обязательно исследуются продукты, которые предположительно стали причиной отравления.
Как лечат больных ботулизмом
В домашних условиях первая помощь при ботулизме заключается в скорейшей доставке больного в медицинское учреждение. Чем быстрее это будет сделано, тем выше шансы на благополучное выздоровление. Одновременно следует промыть больному желудок водным раствором питьевой соды (20 г на литр воды), поставить содовую очистительную клизму и дать энтеросорбент.
Перечисленные действия замедлят действие токсина и помогут частично вывести его из организма. Однако они не отменяют вызов скорой помощи и доставку пациента в лечебное учреждение, поскольку при сильной интоксикации у больного может очень быстро развиться паралич дыхательных путей и асфиксия, которая приводит к летальному исходу.
Терапия заболевания включает в себя следующие действия:
- промывание желудка при помощи специального зонда, чтобы удалить остатки зараженной пищи;
- кишечный диализ при помощи специального раствора;
- введение антитоксической сыворотки в соответствии с типом обнаруженных бактерий (А, С или Е);
- введение препаратов для инфузионной терапии для ускорения дезинтоксикации, восстановления водно-электролитного баланса, устранения белковых нарушений;
- введение антибактериальных препаратов;
- меры по устранению гипоксии и ее последствий;
- лечение осложнений ботулизма.
В зависимости от тяжести отравления и общего состояния здоровья лечение ботулизма занимает от нескольких дней до месяца. Однако при своевременном медицинском вмешательстве и соблюдении клинических рекомендаций ботулизм рано или поздно полностью излечивается, а деятельность нервной системы восстанавливается без малейших последствий для ее функционирования.
Вопросы и ответы
Какие продукты вызывают ботулизм наиболее часто?
Медицинская статистика свидетельствует, что первое место среди причин ботулизма занимают домашние консервы – маринованные грибы и огурцы, а также окорока домашнего копчения и сыровяленые колбасы. Менее часто отравление вызывают домашние соления, копченая или вяленая рыба, мясные и рыбные консервы. В редких случаях источником инфекции становится пчелиный мед, картофельный салат с жареным луком в большом количестве масла без последующей термической обработки, маринованные побеги бамбука.
Как можно заразиться ботулизмом?
Источник инфекции ботулизма может быть обнаружен в любых продуктах, контактировавших с зараженной почвой или содержимым кишечника животных, птиц, рыб, в которых находились споры бактерий. Употребление в пищу плохо вымытых продуктов или домашних консервов, приготовленных с недостаточным соблюдением условий стерилизации – вот основные источники заражения.
Как распознать ботулизм у ребенка?
Признаки заболевания ботулизмом у детей неотличимы от симптоматики взрослых людей: боли в животе, понос, изменение голоса или характера плача, у младенцев – неспособность удерживать головку и т.д. Поскольку заболевание развивается очень быстро, при малейшем неблагополучии следует сразу же обратиться к врачу. Своевременно оказанная помощь и соблюдение клинических рекомендаций при ботулизме у детей позволяют избежать наихудших последствий при отравлении.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

От пищевых отравлений ежегодно страдает большое количество людей во всём мире. Это происходит вследствие потребления пищи, обсеменённой патогенными микроорганизмами или содержащей токсичные вещества другой природы. Объектом размножения возбудителей патологии служат различные продукты, имеющие ограниченный срок реализации, требующие определённых условий хранения и приготовления. Не составляет исключения и масло, отравления которым не столь редки.
Эпидемиология
Отдельной статистики по учёту отравлений животными и растительными маслами нет, но цифры всех пищевых угрожающи. Их география обширна, независимо от того, на какой ступени развития находится страна.
Причины отравления маслом
В масле животного происхождения преобладают молочные жиры (на упаковке мы видим процент жирности, в большинстве случаев колеблющийся в пределах 69%-82,5%). Продукт может испортится из-за:
- хранения без холодильника – происходит интенсивное размножение патогенных бактерий;
- действия прямых солнечных лучей и доступа атмосферного кислорода – масло окисляется, образуются токсичные альдегиды, кетоны;
- нарушение целостности упаковки – развивается плесень, вырабатывающая микотоксины.
Растительные масла при нарушении технологий производства и очистки содержат канцерогены (бензапирен), пестициды, тяжёлые металлы, способные вызвать отравление.
Факторы риска
Вероятность отравления сливочным маслом повышает:
- кустарный способ его производства, нарушение при этом санитарных норм;
- заражение молока сальмонеллой (в масле бактерия может храниться до полугода);
- покупка развесного продукта, не имеющего подтверждающих качество документов, особенно в летний период.
К факторам риска потребления масел растительного происхождения относятся:
- пластиковая тара;
- хранение в местах попадания солнца;
- покупка разливного на стихийных рынках.
Патогенез
Патогенез отравлений маслами подразделяется на микробные (токсикоинфекции, токсикозы, смешанной этиологии) и немикробные. В первом случае патогенные микроорганизмы размножаясь выделяют токсины, накопление в организме которых приводит к общетоксическому синдрому, изменениям со стороны желудочно-кишечного тракта; во втором – вредное воздействие оказывают химические примеси.
Симптомы отравления маслом
Первые признаки отравлений выражаются тошнотой, рвотой, резями и болями в животе и области желудка. Причём, приступы рвоты могут нести неудержимый характер. При сильном поражении поднимается высокая температура, бьёт озноб, появляется ломота в суставах, боль в мышцах, слабость во всём теле.
Чаще всего бывает диарея, порой очень сильная, каловые массы порой содержат кровянистые, слизистые фрагменты и имеют зловонный запах.
Отравление сливочным маслом
Без сливочного масла большинство из нас (за исключением вегетарианцев) не обходится. Это объясняется его отличными вкусовыми качествами, содержанием большого количества необходимых организму веществ (витаминов А, К, Е, Д, РР, минералам: калию, кальцию, фосфору, магнию, натрию, меди и другим), высокой калорийностью (надолго насыщает), 90% усвоению.
Ежедневное его потребление в количестве 10-30г принесёт несомненную пользу здоровью, если только оно свежее. Испорченный продукт, изменивший свой цвет, запах, покрытый плесенью, содержащий различные добавки, о чём свидетельствует его низкая цена, становятся причиной тяжелейших отравлений со всеми характерными для них симптомами. [1]
Отравление растительным маслом
Прежде чем попасть в торговые сети, растительное масло проходит многоступенчатый процесс от получения масленичного сырья, его экстракции, рафинации, дезодорации до расфасовки. Только мощные производства в состоянии выдержать все требования к качеству продукта, пройти тесты на него. [2]
Наши поля пестрят подсолнухами, многие хозяйства имеют небольшие маслобойни, но безопасна ли их продукция? Вредные примеси, не соблюдение условий хранения становятся причиной отравлений растительным маслом, в том числе подсолнечным.
Оливковое масло ввозится в страну из-за рубежа и, если оно фасуется у нас, то не исключается попадание на потребительский рынок фальсификата.
Другая опасность исходит от испорченного продукта. Об этом свидетельствует его прогорклый вкус, почувствовав который, нужно обязательно его выбросить и больше не употреблять. [3], [4]
Отравление эфирными маслами
Специфические для отравления симптомы могут появиться не только от внутреннего его потребления, но и наружного применения вследствие растираний, массажей, ванн. Наиболее возможные отравления:
- сивушными маслами – случаются с любителями дешёвого алкоголя, т. к. они являются побочным продуктом спиртового брожения. Проявляются сухостью во рту, головокружением из-за резкого расширения сосудов головного мозга, может возникать кашель, слезотечение, чувство оглушённости; [5], [6]
- касторовым маслом – получают из клещевины, очень токсичного растения. Его используют для изготовления лечебных мазей и бальзамов, внутрь чаще всего принимают при запорах, но есть и другие показания. Превышение рекомендованной дозы способно вызвать отравление, выражающееся в диарее, спазмах живота, иногда галлюцинациях вплоть до потери сознания; [7]
- вазелиновым маслом – маслянистое вещество, продукт нефтепереработки, применяется внутрь с целью облегчить дефекацию, наружно используется для ухода за телом, волосами. Передозировка вызывает нарушение пищеварения, тошноту; [8]
- пихтовым маслом – у него богатый химический состав, обеспечивающий широкий спектр его применения в медицине, косметологии: для ингаляций, полосканий, ванн, в составе бальзамов, мазей для заживления ран, избавления от суставных болей. Несоблюдение инструкций способно привести к отравлению со свойственными ей проявлениями;
- камфорным маслом – предназначено для наружного применения при миозите, артрите, ревматизме, ишиасе. Случайное попадание внутрь может вызвать рвоту, диарею, боли живота; [9], [10]
- льняным маслом – им легко отравиться, т. к. срок его хранения всего 1 месяц. Изначально оно имеет специфический запах и немного горчит, но непригодное для употребления сильно прогоркает и отличается резкими вкусовыми качествами. Вместе со многими полезными свойствами для организма благодаря витаминам А, Е, омега-3, омега-6 (на сердечно-сосудистую, нервную, иммунную системы, пищеварение), оно может нанести вред, вызвав серьёзные нарушения; [11]
- маслом чистотела – растение содержит алкалоиды, в нём есть каротин, аскорбиновая кислота, сапонины, флавоноиды, смолистые вещества, органические кислоты. Это даёт возможность применять различные части травы для лечения многих болезней. Но оно несёт в себе и опасность, т. к. чистотел ядовит. Неправильный рецепт, нарушение доз применения вызывает отравление иногда даже с параличём дыхательного центра. [12]
Отравление машинным маслом
Машинное масло необходимо для того, чтобы автомобили выполняли свои функции. Но иногда при стечении определённых неблагоприятных обстоятельств (можно перепутать с пищевым или оно попадёт в зону досягаемости детей) его принимают внутрь.
Такое химическое отравление опасно не только попаданием в организм продуктов нефтепереработки, но способно привести к ожогам рта, гортани, пищевода. Единственно правильное решение в такой ситуации — вызов скорой помощи. [13]
Осложнения и последствия
Наиболее частым последствием отравления маслом является расстройство кишечной функции, развитием почечной и печёночной недостаточности. Вполне реальны и такие осложнения, как гастрит и гастродуоденит, воспаление поджелудочной железы.
Диагностика отравления маслом
В постановке диагноза очень важен сбор эпидемиологического анамнеза, определяется, пищевая ли токсикоинфекция или интоксикация от химических веществ.
Выясняются обстоятельства заболевания, в первом случае важно определить возможный очаг заражения, чтобы устранить его и не допустить распространения, знать сколько времени прошло от потребления продукта до появления первых признаков отравления.
Клинические симптомы позволяют поставить предварительный диагноз, а подтвердят его лабораторные исследования крови, мочи, рвотных масс, испражнений. При надобности подключается инструментальная диагностика: УЗИ внутренних органов, гастроэндоскопия, электрокардиограмма и др.
К кому обратиться?
Лечение отравления маслом
Первостепенной мерой в лечении отравления маслом является промывание желудка. Для этого необходимо выпить большой объём жидкости (слабого раствора марганцовки или питьевой соды) и вызвать рвоту. Если она и так присутствует, то отложить процедуру на более поздний срок.
Важная роль отводится энтеросорбентам, которые впитают в себя и выведут из организма токсины. Тёплый чай, обильное питьё других жидкостей, грелка на ноги – облегчающие состояние мероприятия.
Если состояние ухудшается, что проявляется лихорадкой, сильной головной болью, поносом, появлением кровяных выделений в кале, их зловонием, судорогами, необходимо немедленно обращаться в больницу, где окажут неотложные меры: применят капельницы для очищения крови от токсических веществ и восполнения жидкости (внутривенная регидратация), при необходимости – антибиотики, организуют диетическое питание.
Лекарства
Перечень энтеросорбентов, применяющихся при пищевых отравлениях, очень широк и делится на несколько групп:
- органические – изготавливаются из натуральных компонентов (мультисорб, полифепан);
- углеродные – производные активированного угля;
- кремниевые (полисорб, смекта, энтеросгель).
-
– порошок из гидролизованного лигнина древесины. Его растворяют в воде или принимают с ложки, запивая жидкостью, за час до еды. Детям до 1 года – по чайной, 1-7 лет – десертной, старше – столовой ложке 3-4 раза в день. Острые состояния требуют срока лечения 3-10 дней, но могут продлеваться и до 2 недель. Противопоказан больным гастритом с секреторной недостаточностью, при запорах. Способен вызывать аллергические реакции, длительное применение приводит к гиповитаминозу.
- При невозможности промыть желудок применяют апоморфина гидрохлорид – рвотное средство вводится в виде подкожной инъекции, рвота наступает через несколько минут. Доза для детей составляет 0,1-0,3мл, взрослых – 0,2-0,5мл.
Не назначают малышам до 2 лет, при атеросклерозе, язве, туберкулёзе, ожогах желудка кислотами и щелочами. Из побочных явлений препарат может вызвать резкое падение артериального давления, кожную сыпь, зуд, неврологические расстройства.
- Тяжёлые отравления могут потребовать усиления деятельности сердца. Для этого применяют коразол в таблетках в дозе 0,1г 2-3 раза в сутки (детям до года – 0,005-0,010г, 2-5 лет – 0,02-0,03г, 6-12 лет – 0,03-0,05г, разовая доза взрослым – 0,2г). Препарат в виде раствора также колется подкожно, внутримышечно, внутривенно. Его не назначают при аневризме аорты, активной форме туберкулёза.
- Восстановить функции кишечника после отравления помогают ферментные препараты: гастенол, мезим, фестал, пангрол, креон.
Пангрол – выпускается в капсулах с различной липолитической активностью, выраженной в единицах европейской фармакопеи (ЕД ЕФ). Вырабатывается из поджелудочной железы свиней. Существует 2 дозировки препарата: 10000 и 25000 ЕД ЕФ, целесообразность каждой определяет врач по показаниям. Капсулы глотаются целиком и обильно запиваются водой.
Не рекомендуются беременным и кормящим женщинам из-за отсутствия достаточных данных испытаний влияния препарата на плод и грудничков. Пангрол очень редко вызывает тошноту, дискомфорт в животе, аллергические реакции.
Витамины
Потеря жидкости, происходящая при отравлении в результате рвоты и поноса, приводит к вымыванию из организма витаминов и минералов. Для восстановления здоровья необходимо включать в питание побольше продуктов, в составе которых присутствуют полезные ингредиенты и принимать витаминно-минеральные комплексы.
Укрепить иммунитет, наладить метаболизм, восстановить пострадавшую слизистую пищеварительных органов могут витамины А, С, РР, группы В.
Физиотерапевтическое лечение
Минеральные щелочные воды помогают вывести токсичные вещества из организма, оздоровительным образом повлиять на органы пищеварения. Лечебные воды может назначать только врач, но лечебно-столовые (с низкой степенью минерализации) пьют без опасения навредить себе, они помогают восстановить водный баланс и силы.
Народное лечение
Помогают преодолеть пищевое отравление, неудержный понос, в том числе маслом, такие рецепты:
- высушенную корку граната залить кипятком, дать настояться 20-30 минут, пить по трети стакана 3 раза в день;
- взбить и выпить белки нескольких яиц;
- растворить в стакане воды комнатной температуры чайную ложку картофельного крахмала, выпить за один приём;
- опустить пачку желатина в тёплую воду (1 стакан) до растворения, выпить.
Лечение травами
- отвар семян укропа с добавлением мёда;
- чай из зверобоя;
- настой из тысячелистника и полыни;
- сбор календулы, ромашки, подорожника (можно заварить в термосе).
Гомеопатия
При пищевых отравлениях способна помочь гомеопатия с помощью следующих средств:
- ликоподиум;
- цинхона;
- карбо вегетабилис;
- ипекакуана;
- арсеникум альбум.
Гранулы рассасываются под языком, в острых состояниях часто, по мере улучшения реже. Назначение сделает гомеопат.
Хеликобактерная инфекция является одной из главных причин развития хронического гастрита и язвенной болезни желудка. На теле бактерий имеются жгутики, которые позволяют микроорганизму быстро передвигаться в густом слизистом слое, защищающем стенки желудка от агрессивного воздействия соляной кислоты. Белки и липополисахариды, содержащиеся на наружной поверхности Helicobacter pylori, способствуют прикреплению патогенного микроорганизма к клеткам эпителия слизистой оболочки желудка.
Кроме того, болезнетворный микроорганизм способен выделять протеолитические ферменты, которые расщепляют защитный слой на стенках желудка, делая орган уязвимым перед воздействием желудочного сока. Скорость и характер роста хеликобактерной инфекции напрямую зависит от ряда отдельных факторов, под воздействием которых может наблюдаться как увеличение популяции бактерий, так и её эрадикация.
Что стимулирует рост Helicobacter pylori
Главным стимулирующим фактором ускорения роста и увеличения популяции Хеликобактер Пилори, является низкий иммунитет. Любое иммунодефицитное состояние, независимо от степени тяжести, создает благоприятные условия для размножения патогенного микроорганизма. К другим факторам, положительно влияющим на хеликобактерную инфекцию, относят:
- Нерациональное питание, злоупотребление жирной, солёной и жареной пищей, сладкими газированными напитками, фаст фудом. Также, на состояние бактерии положительно влияет дефицит кисломолочной продукции в рационе.
- Злоупотребление алкоголем.
- Малоподвижный образ жизни (гиподинамия).
- Табакокурение.
- Увлечение так называемыми перекусами.
- Частое нахождение в состоянии стресса.
- Физическое и психоэмоциональное переутомление.
Жизненный ритм людей, проживающих в крупных городах, приводит к появлению сразу нескольких перечисленных факторов. Если для бактерии были созданы благоприятные условия, то она за короткий промежуток времени способна привести к развитию гастрита, а также язвенной болезни желудка и двенадцатиперстной кишки.
Что угнетает рост Helicobacter pylori
Несмотря на высокий потенциал выживаемости в условиях агрессивной кислотной среды желудка, хеликобактерная инфекция уязвима перед компонентами некоторых продуктов питания. Диета при Хеликобактер Пилори должна включать такие пищевые ингредиенты:
- Чеснок. Этот продукт растительного происхождения содержит природные антибиотики, которые подавляют жизнедеятельность болезнетворных микроорганизмов в просвете ЖКТ.
- Имбирь. Бактерицидные компоненты имбирного корня не только оказывают негативное влияние на хеликобактерную инфекцию, но помогают уменьшить интенсивность воспаления и ускорить процесс восстановления слизистой оболочки пищеварительного тракта.
- Зелёный чай. Зелёные листья чайного дерева богаты антиоксидантами, которые благоприятно влияют на иммунитет, тем самым угнетая рост хеликобактера.
- Цитрусовые. Антибактериальные и иммуностимулирующие свойства цитрусовых обусловлены содержанием аскорбиновой кислоты (витамина C).
- Куркума. Порошок куркумы обладает бактерицидными, противовоспалительными и антиоксидантными свойствами.
- Оливковое масло. Helicobacter pylori неустойчива к компонентам оливкового масла холодного отжима. Также, этот ценный продукт, убивающий Хеликобактер Пилори, помогает усилить общую сопротивляемость организма.
- Корень солодки. Активные компоненты растительного продукта препятствуют прикреплению хеликобактера к клеткам эпителия слизистой оболочки желудка.
- Кисломолочная продукция. Натуральные кисломолочные продукты содержат бифидум и лактобактерии, которые оказывают противодействие хеликобактеру.
Диета при Хеликобактер Пилори может быть дополнена умеренными физическими нагрузками, включением в рацион свежих овощей и фруктов, полным отказом от употребления алкоголя и табакокурения.
Чем дополнить стандартную терапию хеликобактерной инфекция
Медикаментозная эрадикация Хеликобактер Пилори проводится с использованием таких групп лекарственных препаратов:
- Ингибиторы протонной помпы (Пантопразол, Омепразол, Эзомепразол, Лансопразол).
- Антибиотики (Амоксициллин, Кларитромицин, Тетрациклин, Метронидазол).
- Висмута субсалицилат.
Усилить эффект лечения Хеликобактер Пилори и закрепить полученный результат, можно за счет использования метапребиотика. Стимбифид Плюс эффективно дополняет стандартную эрадикационную терапию благодаря комбинированному уникальному составу. Действие метапребиотика обусловлено содержанием фруктополисахаридов, фруктоолигосахаридов и лактата кальция. Первые два компонента являются натуральным субстратом для собственных полезных бактерий, обитающих в просвете желудочно-кишечного тракта.
Монотерапия с использованием метапребиотика Стимбифид Плюс, является новой концепцией эрадикации хеликобактерной инфекции.
Метапребиотик универсален, поэтому может быть использован в составе комплексной схемы эрадикации бактерии, а также для профилактики хеликобактерной инфекции, хронического гастрита и язвенной болезни желудка. Стимбифид плюс безопасен в любом возрасте и не вызывает побочные эффекты. Кроме положительного влияния на состояние слизистой оболочки желудка, метапребиотик помогает восстановить нормальную микрофлору кишечника и нормализовать его иммунную функцию.
Читайте также:

