Отравление при рассеянном склерозе
Обновлено: 02.05.2024
Экстрапирамидные нарушения при отравлении лекарственными препаратами. Эпилептические припадки от лекарственных препаратов.
Спектр экстрапирамидных нарушений, обусловленных приемом лекарственных препаратов, велик. Поэтому каждого больного с экстрапирамидными нарушениями необходимо расспросить о препаратах, которые он принимал.
Среди непроизвольных движений медикаментозного происхождения вьщеляют следующие формы: тремор, миоклонии, дистонию, акатизию, торсионную дистонию, хорею, атетоз и паркинсонизм.
Лекарственные средства, наиболее часто вызывающие экстрапирамидные нарушения, — это симпатомиметики, нейролептики, трициклические антидепрессанты, транквилизаторы, противопаркинсонические средства, литий и вальпроевая кислота.
Эпилептические припадки от лекарственных препаратов.
Лекарственные препараты могут провоцировать эпилептические припадки вследствие разных причин:
- Снижение порога судорожной готовности у предрасположенных лиц, например, у пациентов с эпилептическими припадками в анамнезе или отягощенным семейным анамнезом.
- Припадки могут быть следствием чрезмерно высоких доз препаратов (как реакция на передозировку, нарушение метаболизма препарата или взаимодействие нескольких препаратов друг с другом).
- Припадок может входить в структуру синдрома отмены лекарственного средства.
- Припадок может быть косвенным показателем токсического воздействия на другие органы и системы или нарушений обмена веществ.
Большинство эпилептических припадков, вызванных лекарственными средствами, генерализованные, хотя некоторые из них начинаются как фокальные, а затем переходят во вторично генерализованные.
Среди препаратов, способствующих развитию припадков, можно выделить следующие: анальгетики (кокаин и меперидин*), анестетики (лидокаин и кетамин), антибиотики в высоких дозах (пенициллин, ампициллин, имипенем и цефалоспорины), противосудорожные средства (в токсических дозах), бронходилататоры, иммуносупрессанты и средства химиотерапии (циклоспорин А, метотрексат и винкристин), симпатомиметики (эфедрин, псевдоэфедрин и фенилпропаноламин), баклофен, бензодиазепины (клоназепам) и барбитураты.
Вегетативные нарушения от лекарственных препаратов.
Артериальная гипотензия нередко наблюдается при приеме антидепрессантов, диуретиков, нитратов и препаратов, обладающих антихолинергическими свойствами.
Нарушение тазовых функций (кишечника и мочевого пузыря) в виде недержания мочи, задержки мочи, неполного опорожнения пузыря и запоров часто встречается при приеме препаратов с антихолинергическими свойствами (например, антигистаминные средства и антидепрессанты). Чаще тазовые нарушения наблюдаются у больных с предшествующим субклиническим дефицитом функции этих органов, например, при сахарном диабете, рассеянном склерозе, доброкачественной гипертрофии предстательной железы.
В некоторых случаях наблюдаются нарушения половой функции. Они обусловлены приемом тех же препаратов, которые приводят к артериальной гипо-тензии и тазовым нарушениям.
Нарушения нервно-мышечной передачи от лекарственных препаратов.
Многие лекарственные препараты вызывают изменения нервно-мышечной передачи, пациенты с уже имеющимся скрытым дефицитом подвержены большему риску развития осложнений. У предрасположенных людей антибиотики из группы аминогликозидов, миорелаксанты и средства, блокирующие нервно-мышечную передачу, могут привести к длительным нервно-мышечным расстройствам. Следует подчеркнуть, что эти средства могут вызывать преходящую слабость и у здоровых людей. Больным миастенией и синдромом Ламберта-Итона противопоказаны средства, обладающие потенциальным влиянием на нервно-мышечную передачу. Пеницилламин может вызывать нарушение нервно-мышечной передачи, которое клинически не отличается от миастении.
Тем больным, которым требуется проведение искусственной вентиляции легких, часто вводят седативные средства в сочетании с препаратами, блокирующими нервно-мышечную передачу, что может привести к длительной ее блокаде. Это нарушение следует заподозрить при так называемой вентиляционной зависимости, если больной дольше, чем это требует его заболевание, нуждается в ИВЛ. Диагноз подтверждают при помощи электромиографии (ЭМГ). Лечение заключается в отмене седативных средств и препаратов, блокирующих нервно-мышечную передачу. ИВЛ продолжают до тех пор, пока не восстановится нормальная нервно-мышечная передача.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 41 год.
Над статьей доктора Новиков Ю. О. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям. [1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита. Исследователи из Гарвардской медицинской школы обнаружили, что риск рассеянного склероза увеличивается в 32 раза после заражения вирусом Эпштейна – Барр . Также учёные установили, что вероятность развития РАС не повышалась при инфицировании цитомегаловирусом и вирусом герпеса [17] .
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
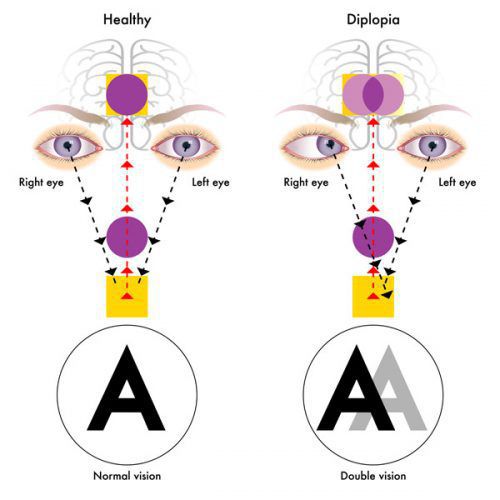
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.

Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
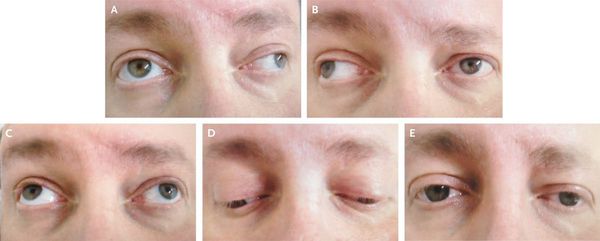
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
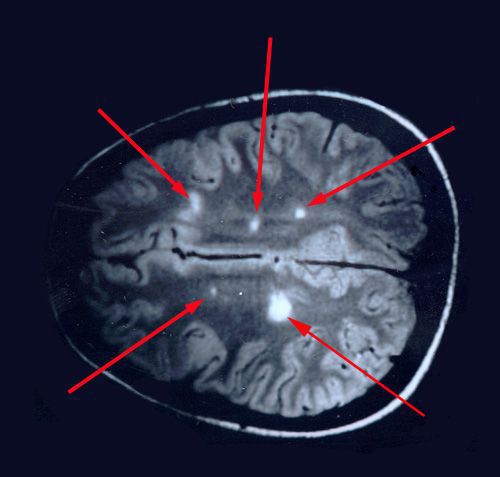
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
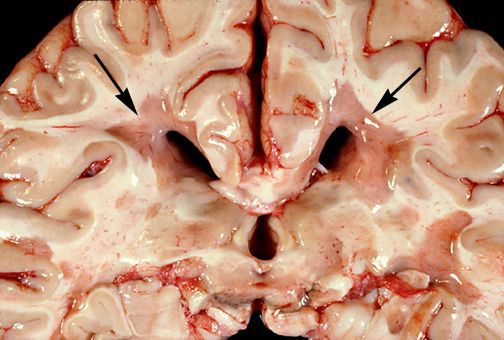
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
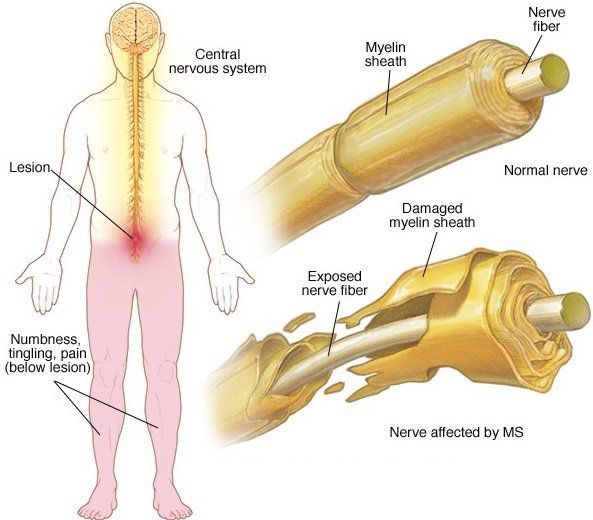
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
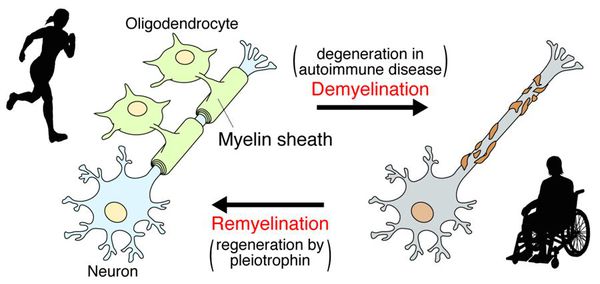
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
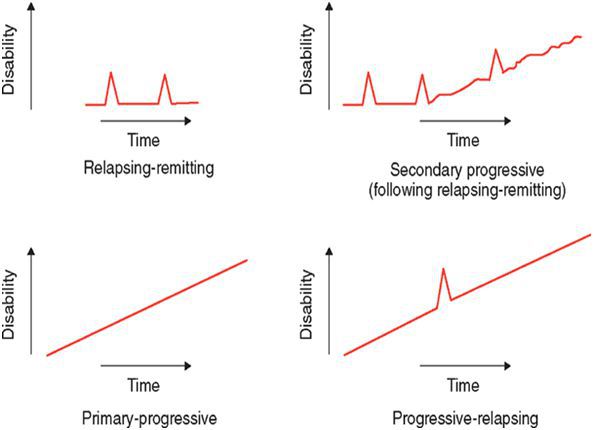
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
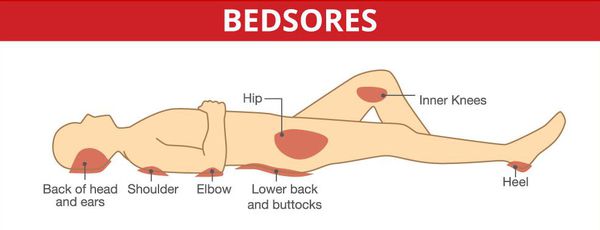
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
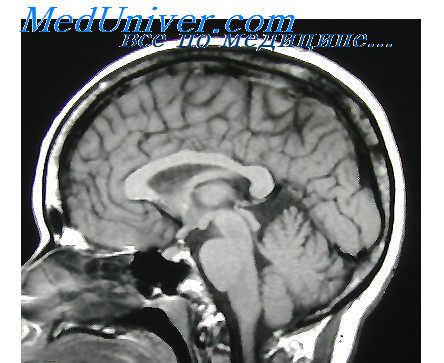
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
Рассеянный склероз – одна из тех болезней, которые важно выявить на ранней стадии и вовремя начать лечение. В противном случае болезнь развивается быстро и приводит к нарушениям работы не только нервной системы организма, но и зрения, опорно-двигательного аппарата, делая человека нетрудоспособным. О том, как выявить это заболевание, какие методы диагностики и профилактики существуют на сегодняшний день, нам рассказала заведующая неврологическим отделением Ульяновской областной клинической больницы Татьяна Федотова.
Что такое рассеянный склероз? Расстройство памяти?
Как внешне проявляется рассеянный склероз?
У больного обычно наблюдаются все эти симптомы?
Не обязательно. Могут проявляться только некоторые из вышеперечисленных симптомов. При подозрении на рассеянный склероз следует обратиться к неврологу. Он может выявить проявление специфических для этой болезни рефлексов, назначить анализ мозговой (спинномозговой) жидкости, магнитно-резонансную томографию головного и спинного мозга. Эти обследования помогут поставить диагноз.
Рассеянный склероз – болезнь пожилого возраста?
Нет. Напротив, он возникает чаще всего в молодости – в возрасте от 15 до 40 лет. Но временные границы очень условны. Известны случаи развития болезни и у детей до года, и у пожилых людей 60, 70 лет и старше.
Какова причина этого заболевания?
Причина на сегодняшний день не установлена. Существует мнение, что важную роль играет иммунитет. Приверженцы этой теории считают, что рассеянный склероз вызван вирусом, которому ослабленная иммунная система не может противостоять. Замечено также, что развитию болезни способствует ряд неблагоприятных внутренних и внешних факторов: инфекции и вирусы (герпес, корь, паротит, краснуха), радиация, токсические вещества, неправильное питание, экология и географическое место проживания, травмы и стресс. Поскольку рассеянный склероз может передаваться по наследству, можно говорить о генетической предрасположенности.
Каковы факторы риска рассеянного склероза?
В группе риска находятся люди европеоидной расы, в особенности проживающие в северных странах. Другие факторы: нарушение психоэмоционального состояния, инфекционные, аллергические, аутоиммунные, сосудистые заболевания, отягощенная наследственность.
Существуют ли меры профилактики рассеянного склероза?
Предотвратить рассеянный склероз, если есть предрасположенность к этому заболеванию, невозможно, но можно снизить вероятность заболевания, а также его рецидивов. Для этого старайтесь оберегать себя от инфекций, травм, избегайте стрессовых ситуаций. Если вы курите, откажитесь от этой вредной привычки. Исследования американских ученых показывают, что курение повышает риск развития рассеянного склероза в несколько раз. Если заболевание протекает тяжело, часто бывают рецидивы, может возникнуть необходимость в приеме иммуномодуляторов и других лекарственных средств. Их может назначить только врач. Не пытайтесь подобрать медикаменты самостоятельно – это чревато осложнениями.
Если человек уже болен, можно ли предупредить обострения?
Первоначально заболевание протекает с большими интервалами между периодами обострения – от одного до трех лет. По мере того как болезнь прогрессирует обострения случаются все чаще. Для того чтобы приостановить этот процесс, нужно соблюдать режим труда и отдыха, правильно питаться, избегать алкоголя и других токсических веществ, способных вызвать отравление. Важно оберегать себя от инфекций, сократить время пребывания на солнце и других тепловых процедур (горячие ванны, баня, сауна и др.). Активная общественная жизнь, умственная деятельность и физический труд полезны, если не приводят к перенапряжению и утомлению. Изоляция может усугубить состояние больного. Очень важен психологический климат в семье и на работе. Атмосфера, в которой находится больной, должна быть спокойной.
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 25 лет.
Над статьей доктора Зафираки Виталия Константиновича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих "болезней", хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей ("перемежающаяся хромота"), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
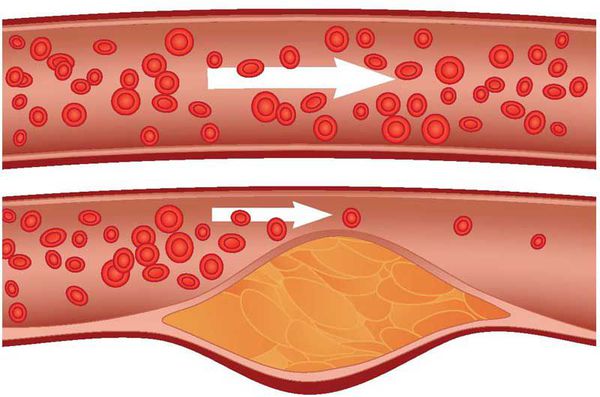
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с "генетическими поломками", никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
"Генетическими поломками" вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям [4] . Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас — во многом под влиянием того, что мы едим, и определённые виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.) способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
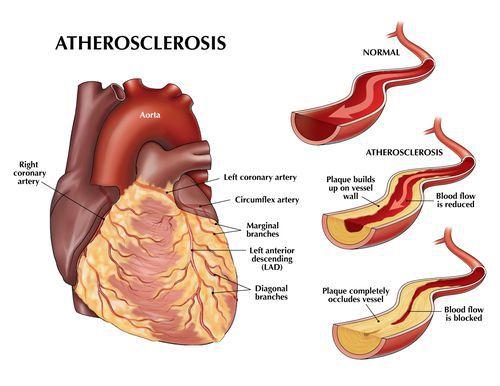
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая "стенокардия напряжения" — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название "перемежающаяся хромота", при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
- онемением или слабостью мышц лица, руки или ноги, чаще на одной стороне тела;
- внезапным появлением проблем с речью или пониманием речи;
- внезапным появлением проблем со зрением;
- головокружением, нарушением координации движений;
- появлением сильной головной боли по неизвестной причине.
Наличие и сочетание симптомов зависит от локализации очага поражения в мозге и может не исчерпываться перечисленными [12] .
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
Патогенез атеросклероза
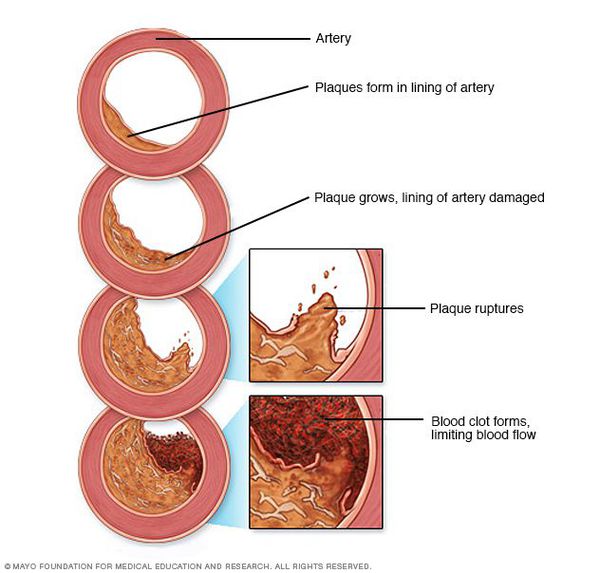
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их "покрышка") в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется "субклиническим атеросклерозом". На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию "симптомный атеросклероз" или "атеросклеротическое сердечно-сосудистое заболевание" и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный "западный" образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое "липидограмма" (входит в понятие "биохимический анализ крови"). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания "атеросклероз", но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о "стенокардии напряжения", которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
- к неврологу (головная боль, потеря чувствительности, слабость мышц);
- к кардиологу (боли в грудной клетки, одышка, изменение пульса или артериального давления);
- к сосудистому хирургу ( хроническая тазовая боль , онемение в конечностях).
Обратим ли атеросклероз сосудов
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других "лечебных" мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
- снижение артериального давления;
- оздоровление питания;
- прекращение курения;
- устранение ожирения и малоподвижности. [3]
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и "большая" операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Формы рассеянного склероза. Прогноз при рассеянном склерозе. Диагностика рассеянного склероза.
Выделено несколько форм рассеянного склероза в соответствии с характером течения болезни. Примерно 35% больных имеют ремиттирующее течение заболевания, характеризующееся сменой обострений (экзацербаций) и ремиссий (так называемый рецидивирующе-ремиттирующий PC). При обострении неврологический дефицит нарастает постепенно, в течение нескольких дней — нескольких недель, экзацербация достигает фазы плато, а затем нарушенные функции постепенно восстанавливаются в течение нескольких недель или месяцев.
В некоторых случаях обострение достигает своего максимума в течение нескольких минут или часов.
Следует отметить, что в рамках такого течения заболевания у некоторых больных возникшая симптоматика разрешается не полностью и с годами неврологический дефицит нарастает.

Такая форма рассеянного склероза, характеризующаяся ступенеобразным прогрессированием нарушений с каждым новым обострением обозначается как рецидивирующе-прогрессирующий PC и встречается приблизительно в 45% случаев. Со временем у части больных с рецидивирующе-ремиттирующим и рецидивирующе-прогрессирующим течением PC переходит преимущественно в более линейное прогрессирование (без выраженных обострений).
Эта форма заболевания называется вторично прогрессирующим PC. И, наконец, у оставшейся части больных заболевание изначально течет практически с линейным прогрессированием. Такое течение называется первично прогрессирующий PC. Эта форма болезни обычно начинается позже и неврологические нарушения чаще представлены прогрессирующим нижним спастическим парапарезом, атаксией и расстройствами мочеиспускания. Необходимо подчеркнуть, что даже если заболевание имеет первично прогрессирующее течение, у определенной доли больных оно, тем не менее, через несколько лет может стабилизироваться. К сожалению, многие из пациентов к этому моменту уже имеют выраженную инвалидизацию.
Диагностика рассеянного склероза
Точная диагностика рассеянного склероза крайне важна, т. к. это заболевание часто скрывается под масками другой патологии ЦНС. К сожалению, невозможно точно поставить диагноз PC на основании лишь какого-либо одного метода параклинических исследований. Прежде всего необходимо проведение точной синдромологической диагностики, основанное на данных тщательно собранного анамнеза и анализа клинической картины. Для исключения других заболеваний и подтверждения диагноза PC проводятся инструментальные и лабораторные исследования: МРТ, исследование вызванных потенциалов и цереброспинальной жидкости (ЦСЖ). Клиницист должен понимать значение и специфичность для PC каждой жалобы и симптома, а также уметь интерпретировать данные лабораторных и инструментальных исследований для каждой формы PC, на разных этапах заболевания, с учетом характера его течения. Используя эти параметры, опытный врач во многих случаях может поставить диагноз с высокой вероятностью (95%).
Клинические аспекты рассеянного склероза, представляющие диагностическую значимость
1. Возраст. Чаще всего заболевание начинается в возрасте от 20 до 45 лет. Крайне редко начало приходится на возраст младше 14 и старше 60 лет. Больные с симптоматикой, напоминающей PC, но относящиеся к атипичным возрастным группам, требуют максимально тщательного обследования.
2. Характеристика симптомов
Локализация очага. Симптомы должны указывать на поражение ЦНС. Исключение составляют инфрануклеарные симптомы поражения черепных нервов, а также монорадикулопатия вследствие локализации бляшки в местах выхода черепных нервов или спинальных корешков.
Читайте также:

