Патогенез иммунитет диагностика профилактика сифилитической инфекции коротко
Обновлено: 07.05.2024
Культуральные свойства: вирулентный штамм на пит. средах не растёт, накопление культуры происходит путём заражения кролика в яичко. Вирулентные штаммы культивируют на средах с мозговой и почечной тканью.
Биохимические свойства: микроаэрофил
Антигенная структура: солжная, обладает специфическим белковым и липоидным антигенами, последний по своему составу идентичен кардиолипину, , экстрагированному из бычьего сердца ( дифосфадилглицерин )
Факторы патогенности: в процессе прикрепления участвуют адгезины, липопротеины учавствуют в развитии иммунопатологических процессов.
Резистентность: чувствителен к высыханию, солнечным лучам, на предметах сохраняется до высыхания. При неблагоприятных условиях переходит в L-формы и образует цисты.
Патогенез: Вызывают сифилис. Из места входных ворот трепонемы попадают в регионарные лимфатические узлы, где размножаются. Далее Т. проникает в кровяное русло, где прикрепляется к эндотелиоцитам, вызывая эндартерииты, приводящие к васкулитам и тканевому нектрозу. С кровью Т. разносится по всему организму, обсеменяя органы: печень, почки, костную, сердечно-сосудистую, нервную системы.
Иммунитет: защитный иммунитет не вырабатывается. В ответ на антигены возбудителя развивается ГЗТ и аутоиммунные процессы. Гуморальный иммунитет вырабатывается на липоидный антиген Т. и представляет собой титр IgA и IgM.
Серодиагностика. Реакцию Вассермана ставят одновременно с 2 антигенами: 1) специфическим, содержащим антиген возбудителя— разрушенные ультразвуком трепонемы; 2) неспецифическим — кардиолипиновым. Исследуемую сыворотку разводят в соотношении 1:5 и ставят РСК по общепринятой методике. При положительной реакции наблюдается задержка гемолиза, при отрицательной—происходит гемолиз эритроцитов; интенсивность реакции оценивается соответственно от ( + + + + ) До ( —). Первый период сифилиса является серонегативным и характеризуется отрицательной реакцией Вассермана. У 50 % больных реакция становится положительной не ранее чем через 2—3 нед после появления твердого шанкра. Во втором и третьем периодах сифилиса частота положительных реакций достигает 75— 90 %. После проведенного курса лечения реакция Вассермана становится отрицательной. Параллельно реакции Вассермана ставится реакция микропреципитации с неспецифическим кардиолипиновым антигеном и исследуемой инактивированной сывороткой крови или плазмой. В лунку на пластине из плексигласа (или на обычное стекло) наносят 3 капли сыворотки и добавляют 1 каплю кардиолипинового антигена. Смесь тщательно перемешивают и учитывают результаты. Положительная реакция е сывороткой крови больного сифилисом характеризуется образованием и выпадением хлопьев разной величины; при отрицательном результате наблюдается равномерная легкая опалесценция.
РИФ — реакция непрямой иммунофлюоресценции — является специфической при диагностике сифилиса. В качестве антигена используют взвесь тканевых трепонем. Используется реакция РИФ_200. Сыворотку больного инактивируют так же, как для реакции Вассермана, и разводят в соотношении 1:200. На предметные стекла наносят капли антигена, высушивают и фиксируют 5 мин в ацетоне. Затем на препарат наносят сыворотку больного, через 30 мин промывают и высушивают. Следующим этапом является обработка препарата флюоресцирующей сывороткой против глобулинов человека. Изучают препарат с помощью люминесцентного микроскопа, отмечая степень свечения трепонем.
Первичный сифилис — первая стадия сифилиса, возникающая после заражения бледной трепонемой и начинающаяся с кожных проявлений в месте ее внедрения. Характеризуется появлением твердого шанкра (первичной сифиломы) на коже или слизистой с последующим развитием регионарного лимфангита и лимфаденита. При локализации элементов первичного сифилиса на коже полового члена возможно развитие баланопостита, фимоза, гангренизации и других осложнений. Диагноз первичного сифилиса устанавливается на основании анамнеза, обнаружения твердого шанкра и выявлении в его отделяемом бледных трепонем, положительных результатов серологических исследований, ПЦР-диагностики. Лечение осуществляется препаратами пенициллина.
Общие сведения
Современная венерология отмечает некоторые отличия в клинической картине первичного сифилиса по сравнению с теми его проявлениями, которые наблюдались ранее. Если раньше у 90% заболевших первичным сифилисом твердый шанкр носил одиночный характер, то сейчас возросло число случаев появления сразу 2-х и более шанкров. Отмечается существенное увеличение язвенных форм твердого шанкра и форм первичного сифилиса, осложненных пиодермией. Вырос удельный вес твердых шанкров, расположенных на слизистой рта и в области ануса.

Классификация первичного сифилиса
- Первичный серопозитивный сифилис — сопровождается положительными серологическими реакциями на сифилис.
- Первичный серонегативный сифилис — у пациента серологические исследования дают отрицательный результат.
- Скрытый первичный сифилис — протекает с отсутствием клинических проявлений заболевания, может быть серопозитивным и серонегативным. Эта форма сифилиса чаще наблюдается у пациентов, которые начали лечение на ранних стадиях, но не закончили его.
Симптомы первичного сифилиса
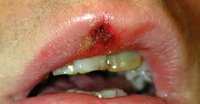
Клинические проявления первичного сифилиса возникают спустя 10-90 дней от момента заражения пациента. Место появления первичной сифиломы, называемой твердым шанкром, соответствует месту внедрения бледной трепонемы через кожные покровы или слизистую оболочку. Как правило, это половые органы: у мужчин чаще всего головка полового члена и крайняя плоть, у женщин — половые губы, слизистая влагалища и шейки матки. Последнее время при первичном сифилисе все чаще встречается экстрагенитальное (внеполовое) расположение шанкра: на коже и слизистой ануса, животе, бедрах, лобке, пальцах рук, слизистой губ, языка и ротовой полости.
Твердый шанкр первичного сифилиса представляет собой округлую мясисто-красную эрозию диаметром до 1 см. Приподнятые края эрозии придают ей блюдцеобразный вид, а скудное серозное отделяемое делает ее поверхность как бы лакированной. Свое название твердый шанкр получил благодаря плотному инфильтрату, лежащему в основании эрозии. Однако современные венерологи отмечают в своей практике случаи шанкров без выраженного уплотнения в основании. Обычно первичный сифилис протекает без субъективных ощущений, большинство пациентов отмечает лишь незначительную болезненность в области шанкра. Разрешение эрозивного шанкра происходит, не оставляя на коже или слизистой никаких следов. В тоже время при первичном сифилисе встречаются язвенные формы твердого шанкра с более выраженными краями и уплотнением основания. Их заживление происходит с образование рубца.
Первичный сифилис может протекать с появлением атипичных форм твердого шанкра, что встречается относительно редко. К атипичным формам относят: индуративный отек, шанкр-амигдалит и шанкр-панариций. Индуративный отек встречается в области мошонки, крайней плоти и больших половых губ. Его плотность настолько велика, что надавливание пальцем в месте отека не оставляет после себя углубления. Первичный сифилис в виде шанкра-амигдалита проявляется односторонним безболезненным увеличением и уплотнением миндалины, сопровождающимся ее окрашиванием в красно-медный цвет. Отсутствие выраженных воспалительных изменений, болезненности и температурной реакции позволяет отличить эту форму первичного сифилиса от ангины или обострения хронического тонзиллита.
Шанкр-панариций имеет место чаще всего при развитии первичного сифилиса у медицинских работников (гинекологи, урологи, стоматологи, лаборанты и пр.). Он характеризуется резкой болезненностью, уплотнением и вздутием концевой фаланги одного из пальцев руки. Предположить первичный сифилис в таких случаях помогает отсутствие выраженного покраснения и наличие плотной инфильтрации пораженной области. Заподозрить первичный сифилис при всех атипичных формах твердого шанкра можно по типичному для сифилиса выраженному увеличению регионарных лимфоузлов: паховых при индуративном отеке, шейных и поднижнечелюстных при шанкре-амигдалите, локтевых при шанкре-панариции.
Осложнения первичного сифилиса
Наиболее часто первичный сифилис осложняется вторичной бактериальной или трихомонадной инфекцией с развитием баланита или баланопостита. Последний может приводить к сужению крайней плоти с возникновением фимоза. Если при этом твердый шанкр локализуется в венечной борозде, то его обследование становится невозможным, что затрудняет диагностику первичного сифилиса. Попытки пациента самостоятельно открыть головку могут привести к ее ущемлению и возникновению парафимоза.
Более редким осложнения первичного сифилиса является гангренизация, обусловленная фузоспириллезной инфекцией. При этом твердый шанкр покрывается черным струпом. Распространение процесса за пределы шанкра говорит о развитии фагеденизма.
Диагностика первичного сифилиса
С проявлениями первичного сифилиса в своей практике сталкивается не только врач-венеролог, но и андролог, уролог, гинеколог, дерматолог, отоларинголог, проктолог, стоматолог. Выявление твердого шанкра и наличия в анамнезе пациента сведений о половом контакте, который мог быть причиной заражения, является основным моментом на начальном этапе диагностики первичного сифилиса. Затем проводится исследование отделяемого шанкра для обнаружения бледной трепонемы. Вспомогательным методом является исследование на бледные трепонемы пунктата, взятого в ходе биопсии лимфатического узла. Серологические реакции (РИФ, РИБТ, RPR-тест) становятся положительными лишь спустя 3-4 недели от начала проявлений первичного сифилиса. Поэтому в ранний период первичного сифилиса применяется ПЦР-диагностика.
Дифференциальная диагностика первичного сифилиса проводится с генитальным герпесом, трихомониазом, гонореей, чесоткой, псориазом, баланопоститом, болезнью Кейра, эрозией шейки матки, раком вульвы и другими заболеваниями. При расположении твердого шанкра на губах первичный сифилис необходимо дифференцировать от хейлита и простого герпеса, при его локализации на слизистой рта — от стоматита, пузырчатки, язвенной формы милиарного туберкулеза, раковой язвы, поражений слизистой при красном плоском лишае, системной красной волчанке, лейкоплакии.
Лечение первичного сифилиса
Терапия первичного сифилиса проводится препаратами пенициллинового ряда. Осуществляют внутримышечное введение водорастворимого пенициллина каждые 3 часа, новокаиновой соли бензилпенициллина дважды в сутки или комбинированных препаратов бензилпенициллина по схеме. Дозы и длительность лечения зависят от формы первичного сифилиса. Важное значение имеет обследование и лечение половых партнеров больного.
У пациентов с аллергией на пенициллин лечение первичного сифилиса может проводиться доксициклином или тетрациклином. Некоторые исследования указывают на эффективность цефтриаксона в лечении первичного и вторичного сифилиса. Однако малое число таких наблюдений дает недостаточное количество информации для установления его оптимальных доз и наиболее целесообразной продолжительности лечения.
После проведенного лечения пациенты с серонегативным первичным сифилисом в течение года находятся на обязательном диспансерном наблюдении, а пациенты с серопозитивным первичным сифилисом — три года. Контроль излеченности осуществляется на протяжении всего периода диспансерного наблюдения путем проведения RPR-теста. Сохранение резко положительных результатов теста в течение года является показанием к дополнительному лечению.
Сифилис — инфекционное заболевание, вызываемое бледной трепонемой (Treponema pallidum), передаваемое преимущественно половым путем, характеризующееся поражением кожи, слизистых оболочек, нервной системы, внутренних органов и опорно-двигательного аппарата.
Сифилис скрытый ранний – это разновидность сифилиса, принимающая латентное течение с момента заражения, без клинических признаков болезни, с положительными серологическими реакциями с давностью инфекции до 2-х лет.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| А51.5 | Ранний сифилис скрытый |
Дата разработки/пересмотра протокола: 2013 года (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
МНН – международное непатентованное название
ИФА – иммуноферментный анализ
ПЦР – полимеразная цепная реакция
ПИФ – прямая иммунофлюоресценция
РИФ – реакция иммунофлюоресценции
РИБТ – реакция иммобилизации бледных трепонем
РМП – реакция микропреципитации
РПГА – реакция пассивной гемагглютинации
КСР – комплекс серологических реакций
RW – реакция Вассермана
ИБ - иммуноблотинг
ИХЛ – иммунохемилюминесценция
ИХГ – иммунохроматография
ЛПР – ложноположительные серологические реакции на сифилис
СМЖ – спинномозговая жидкость
Мл – миллилитр
Мг - милиграмм
Пользователь протокола: врач - дерматовенеролог.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
Классификация[5]:
Сифилис скрытый ранний
В настоящее время используется международная классификация болезней 10-го пересмотра (МКБ-10), которая не всегда адекватно отражает клинические формы заболевания. Так, A51.4 (другие формы вторичного сифилиса) включает раннее поражение нервной системы, внутренних органов и опорно-двигательного аппарата. Также нет разделения асимптомного нейросифилиса на ранний и поздний, вследствие чего все больные с бессимптомным течением нейросифилиса независимо от давности заболевания относятся к позднему сифилису (А 52.2). Следует отметить, что шифр, оканчивающийся цифрой 9 (A 50.9; A 51.9, А 52.9 и А 53.9), а также А50.2 и А50.7 отражают формы инфекции, не подтвержденные лабораторными методами диагностики.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 6
Диагностические критерии
Жалобы: нет
Анамнез:
· прием в последние 2 года антибиотиков и других антибактериальных препаратов, гемотрансфузии и др.;
· наличие в прошлом высыпных элементов-эрозий, язв, как правило, после половых связей.
Физикальное обследование:
Общий статус:
· осмотр и оценка общих свойств кожи;
· осмотр миндалин, ушных раковин, носа, глаз;
· оценка состояния периферических лимфатических узлов, легких, кровеносной системы, пищеварительного тракта, почек, печени (пальпация, перкуссия и аускультация).
Локальный статус:
· наличие вторичных остаточных элементов - рубцов, пятен;
Основные субъективные и объективные симптомы: нет
Лабораторные исследования7:
Для постановки диагноза необходимо проведение следующих лабораторных исследований.
· Нетрепонемные - РМП с плазмой и инактивированной сывороткой или ее аналоги:
1. RPR (РПР) – тест быстрых плазменных реагинов (Rapid Plasma Reagins), или экспресс-тест на реагины плазмы;
или
2. VDRL – Venereal Disease Research Laboratory test – тест Исследовательской лаборатории венерических заболеваний;
или
3. TRUST – тест с толуидиновым красным и непрогретой сывороткой (Toluidin Red Unheated Serum Test);
или
4. RST - тест на скрининг реагинов (Reagin Screen Test); USR – тест на реагины с непрогретой сывороткой (Unheated Serum Reagins).
Преимущества нетрепонемных тестов:
– низкая стоимость;
– техническая простота выполнения;
– быстрота получения результатов.
Показания к применению нетрепонемных тестов:
– определение активности течения инфекции (определение титров антител);
– контроль эффективности терапии (определение титров антител).
· Трепонемные:
1. ИФА;
или
2. РИФ (FTA);
или
3. Иммуноблотинг;
или
4. РПГА (MHA-tp);
или
5. РИТ;
или
6. ИХЛ (ИХГ)
Преимущества трепонемных тестов: высокая чувствительность и специфичность.
Показания к применению трепонемных тестов:
– подтверждение положительных результатов нетрепонемных тестов;
– подтверждение в случае расхождения результатов скринингового трепонемного теста и последующего нетрепонемного теста, а также скринингового и подтверждающего трепонемных тестов;
– проведение методами ИФА, РПГА, ИХЛ, ПБТ скрининга отдельных категорий населения на сифилис (доноры, беременные, больные офтальмологических, психоневрологических, кардиологических стационаров, ВИЧ-инфицированные).
Примечания:
– трепонемные тесты не могут быть использованы для контроля эффективности терапии, т.к. антитрепонемные антитела длительно циркулируют в организме больного, перенесшего сифилитическую инфекцию;
– трепонемные тесты дают положительные результаты при невенерических трепонематозах и спирохетозах;
– трепонемные тесты могут давать ложноположительные реакции у больных с аутоиммунными заболеваниями, лепрой, онкологичекими заболеваниями, эндокринной патологией и при некоторых других заболеваниях.
Ложноположительные серологические реакции на сифилис (ЛПР)
Ложноположительными, или неспецифическими, называют положительные результаты серологических реакций на сифилис у лиц, не страдающих сифилитической инфекцией, и не болевших сифилисом в прошлом.
ЛПР могут быть обусловлены техническими погрешностями при выполнении исследований и особенностями организма. Условно ЛПР разделяют на острые ( 6 месяцев). Острые ЛПР могут наблюдаться при беременности и во время менструации, после вакцинации, после недавно перенесенного инфаркта миокарда, при многих инфекционных заболеваниях (лепра, малярия, респираторные заболевания, грипп, ветряная оспа, вирусный гепатит, ВИЧ-инфекция), при дерматозах; хронические ЛПР - при аутоиммунных заболеваниях, системных болезнях соединительной ткани, онкологических заболеваниях, хронической патологии печени и желчевыводящих путей, при сердечно-сосудистой и эндокринной патологии, при заболеваниях крови, при хронических заболеваниях легких, при инъекционном применении наркотиков, в старческом возрасте и др.
Ложноположительные реакции трепонемных и нетрепонемных тестов могут наблюдаться при эндемических трепонематозах (фрамбезия, пинта, беджель), боррелиозе, лептоспирозе. Пациента с положительными серологическими реакциями на сифилис, прибывшего из страны с эндемическими трепонематозами, необходимо обследовать на сифилис и назначить противосифилитическое лечение, если оно ранее не проводилось.
Количество ЛПР увеличивается с возрастом. В возрастной группе 80-летних лиц распространенность ЛПР составляет 10%.
Ложноотрицательные серологические реакции на сифилис могут наблюдаться при вторичном сифилисе вследствие феномена прозоны при тестировании неразведенной сыворотки, а также при обследовании лиц с иммунодефицитным состоянием, например ВИЧ-инфицированных пациентов.
Лабораторные тесты для подтверждения или исключения нейросифилиса.
Скрытый ранний сифилис входит в показания для проведения спинномозговой пункции для исследования СМЖ.
К рекомендуемым методам исследования СМЖ относятся: цитологическое исследование с подсчетом количества форменных элементов (определение в 1 мм 3 ликвора свыше 5 клеток лимфоцитарного ряда свидетельствует о наличии патологических изменений в нервной системе), определение количества белка (> 0,45 г/л), а также серологические тесты для выявления антител к T. pallidum в РМП, РИФц (РИФ с цельным ликвором), РПГА, ИФА, иммуноблоттинг.
Тестированию с помощью данного алгоритма подлежат лица с подозрением на наличие нейросифилиса, в том числе больные скрытым сифилисом и лица, перенесшие сифилис в прошлом, при сохранении положительных нетрепонемных серологических реакций крови.
Тестирование начинается с исследования ликвора пациента методами ИФА или иммуноблоттинга. При отрицательном результате с высокой степенью вероятности может быть сделан вывод об отсутствии у пациента нейросифилиса. При положительном результате ИФА/ИБ проводится исследование с помощью одного из нетрепонемных тестов (РМП, РПР). Если ИФА/ИБ и РМП/РПР дают положительный результат, больному устанавливается диагноз нейросифилиса и дальнейшее тестирование прекращают. Если РМП/РПР дает отрицательный результат, проводится тестирование ликвора с помощью второго высокочувствительного и специфичного трепонемного метода – РПГА. При положительном результате РПГА делается вывод о наличии у больного нейросифилиса. При отрицательном результате РПГА делается вывод об отсутствии у пациента нейросифилиса и ложноположительном результате первого трепонемного теста.
Инструментальные исследования: нет.
Показания для консультации специалистов:
· консультация невропатолога – при наличии неврологических симптомов, появившихся во время применения специфической терапии;
· окулист – при наличии соответствующих симптомов, появившихся во время применения специфической терапии;
· оториноларинголог – при наличии соответствующих симптомов, появившихся во время применения специфической терапии;
· консультация терапевта – при наличии сопутствующих заболеваний.
Диагностический алгоритм: (схема)
| Цель обследования | Рекомендуемые тесты | Результат исследования | Заключение |
| Диагностика скрытых форм приобретенного сифилиса, дифференциальная диагностика скрытого сифилиса и ложноположительных результатов нетрепонемных и трепонемных тестов | 1. Нетрепонемный (РМП, РПР, VDRL и другие аналоги) тест в количественном варианте постановки / 2. Два трепонемных теста (РПГА, ИФАIgM+IgG, РИФабс/200, РИТ, ИБ, ИХЛ). Возможны различные варианты комбинаций из перечисленных тестов, но обязательно применение - не менее двух. | положительный/положительный | диагноз подтвержден |
| отрицательный/ положительный | диагноз подтвержден | ||
| отрицательный/отрицательный | диагноз не подтвержден |
Дифференциальный диагноз
Поскольку клинические проявления для данной формы сифилиса не характерны, то положительные результаты серологического обследования при скрытых формах сифилиса дифференцируют с ложноположительными серологическими реакциями на сифилис, которые встречаются при следующих состояниях: беременность, аутоиммунные заболевания, ВИЧ – инфицирование, заболевания печени и т.д.
• Подвижен: вращательные, маятникообразные, поступательные, волновые движения
• Плохо фиксирует красители (используется окраска по Романовскому)
• Плохо культивируется на искусственных питательных средах
• Для культивирования используют кроликов (заражение в яичко)
• В организме образует цисты и L-формы
• Деление поперечное; 30-34 часа
УСТОЙЧИВОСТЬ ВО ВНЕШНЕЙ СРЕДЕ
• В патологическом материале на холоде может сохранятся до 50 суток
• В крови при – 4 0С может сохранятся до 24 часов
• Чувствителен к высыханию, перепадам температуры, к кислотам и солям тяжелых металлов
• Белковые антигены – высокая иммуногенность, быстрая индукция антител
• Полисахаридные антигены – низкая иммуногенность
• Липидные антигены – сходны с компонентами мембран клеток организма человека (данное явление используется в реакции Вассермана – постановка реакции с двумя антигенами: кардиолипидным (неспецифическим) и собственно антигеном трепанемы)
• Источник – человек
• Пути заражения:
1. Контактно- половой
2. контактно-бытовой (редко!)
3. Трансплацентарный (врожденный сифилис)
• Выраженная антифагоцитарная активность
• ЛПС - оказывает повреждающее действие на ткани
• Способность образовывать цисты и L-формы в пораженных тканях (что способствует
ПАТОГЕНЕЗ И ПЕРИОДЫ СИФИЛИСА
• Инкубационный период – в среднем 21 день
• Первичный сифилис – образование твердого шанкра (язвы) во входных воротах (слизистые половых органов
• Вторичный сифилис – через 4-6 недель: трепонемы попадают в кровь и распространяются по всему организму – возникает сыпь; (см. рис.15)
• Третичный сифилис (висцеральный сифилис)– развивается через 2-3 года без лечения
вторичного сифилиса: во всех органах и тканях образуются гранулемы (воспалительные
• Нейросифилис (четвертичный) – развивается через 10-15 лет без лечения третичного
сифилиса; проявляется поражением центральной и периферической нервной системы
• Судьба плода зависит от сроков заражения матери
• Заражение в ранние сроки беременности приводит к гибели плода
• Заражение в более поздние сроки на фоне лечения беременной может привести к благоприятному исходу
• Врожденный сифилис – поражение всех органов и систем (генерализованный процесс)
• Врожденный сифилис характеризуется специфическими симптомами – триадой
• От степени поражения зависит продолжительность жизни новорожденного
ИММУНИТЕТ ПРИ СИФИЛИСЕ
• Формы иммунитета: клеточный (ГЗТ) и гуморальный
• Основной защитный механизм – фагоцитоз
• Антитела появляются через 3-4 недели после заражения
ПРИНЦИПЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ
1. Микроскопический метод: микроскопия отделяемого язвы или элементов сыпи
• Световая микроскопия (окраска по Романовскому)
• Темнопольная
• Фазово-контрастная
• Серебрение ______________(по Морозову)
2. Бактериологический метод: не применяется из-за трудностей культивирования возбудителя на искусственных питательных средах
3. Серологический метод:
• Реакция Вассермана (РСК) с двумя антигенами (кардиолипидным и трепонемным);
• ИФА, ИФ (обнаружениеIgMи IgG)
• Осадочные пробы (экспресс-диагностика) на стекле – концентрированный кардиолипидный антиген+сыворотка больного; при положительной реакции (образование осадка) проводится полное исследование сыворотки (РСК,РНГА, ИФА и тд.)
ИММУНОПРОФЛАКТИКА СИФИЛИСА НЕ РАЗРАБОТАНА__
20. Гонекокки, их классификация, общая характеристика. Факторы патогенности, патогенез. Лабораторная диагностика острой и хронической гонореи, методы провокации. Бленнорея новорожденных. Специфическая терапия и меры профилактики.
Гонококки – возбудители гонореи: воспалительного заболевания в мочеполовых путях
сем. Neisseriaceae
род Neisseria
вид: N. gonorrhoeae
• Грамотрицательные диплококки (см.рис.7,8)
• Микроаэрофилы – требуют 5 – 10% углекислого газа при культивировании
• Требовательны к питательным средам: в состав должны входить сыворотка или кровь
• На плотных средах дают мелкие прозрачные блестящие колонии (см.рис.9)
• Антигенная структура изменчива (после заболевания не формируется стойкий иммунитет)
• Обитает только в организме человека
• Пили – адгезия (к эпителию матки, маточных труб, кишечника, слизистой полости рта, конъюнктиве)
• Капсула – антифагоцитарные и иммуногенные свойства
• Основной – контактно-половой
• Реже – бытовой, так как гонококки неустойчивы во внешней среде
• Во время родов (при прохождении родовых путей инфицированной матери): у новорожденного может развиться гонорея, гонококковый конъюнктивит (бленнорея новорожденных) (см.рис.10)
ПРИНЦИПЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ
• Микроскопический метод: при острой гонорее - обнаруживаются гонококки внутри
фагоцитов!(см. рис.8) при хронической гонорее – отсутствует данный признак!
• Бактериологический метод: наиболее достоверный, так как часто встречаются хронические и латентные формы течения.
Для провокации (обострения)процесса с целью диагностики и лечения используется
гоновакцина (взвесь убитых гонококков)
• Иммунофлюоресценция: выявление гонококков в патологическом материале
• Генетический метод: ПЦР
ИММУНИТЕТ ПРИ ГОНОРЕЕ
Иммунные реакции не защищают от повторного заражения и от суперинфекции.
21. Хламидии, классификация. Характеристика биологических свойств, факторы патогенности, виды хламидий, формы существования и жизненный цикл. Заболевания, вызванные хламидиями. Лабораторная диагностика.
• Морфологические и физиологические свойства:
1. Мелкие кокковидные бактерии, по строению оболочки напоминают грамотрицательные
бактерии (см. рис.1)
3. Способны к образованию L-форм
• Устойчивость во внешней среде:
1. Утрачивают инфекционность при комнатной температуре через 24-36 часов
2. Выдерживают кипячение 1 минуту
3. Сохраняются на ткани 2 суток, в воде - до 5 суток, при замораживании - годами
4. Гибнут в растворах перекиси водорода (6%), спирте (70%) в течении 2 суток
5. Препараты хлора: эффективен 2% раствор (1 минута);
6. Вода бассейнов безопасна при концентрации активного хлора не менее 3 мг/л
1. Аг клеточной поверхности, подавляющие защитные реакции организма
2. Эндотокины – ЛПС
3. Экзотоксины ( в эксперименте в/в введение вызывает гибель мышей)
4. Поверхностные белки, способствующие адгезии
1. Поверхностный родоспецифический антиген (ЛПС)
2. Главный белок наружной мембраны – проявляет свойства поринов, включает родо-, видо-, типо- и сероварспецифические детерминаты
3. Ch. trachomatis по антигенным свойствам делиться на 15 сероваров
• Жизненный цикл хдамидий (см. рис.2):
Элементарное тельце – мелкая инфекционная внеклеточная форма, метаболически малоактивна, гидрофобна, устойчива к осмотическим колебаниям, адаптирована к внеклеточному выживанию (подавляет фагосомо-лизосомальное слияние).
Ретикулярное тельце – репродукционная внутриклеточная форма, более крупное образование, образует тельца включений в виде вакуолей в цитоплазме, обычно прилегают к ядру клетки.
ПАТОГЕНЕЗ ХЛАМИДИЙНОЙ ИНФЕКЦИИ
Адгезия к эпителию (в зависимости от входных ворот) деструкция эпителия фагоцитоз (незавершенный – хламидии могут размножаться в фагоцитах) развитие воспаления (гранулемы) с формированием соединительной ткани При поражении легких и мочеполовой системы происходит диссеминация возбудителя в организме с поражением лимфатических узлов Хламидийная инфекция преимущественно протекает хронически; острое течение характерно при пневмониях
ЭПИДЕМИОЛОГИЯ ХЛАМИДИЙНОЙ ИНФЕКЦИИ
Урогенитальный хламидиоз:
Источник – человек;
Пути передачи: контактный (половой),
вертикальный – от матери к плоду (при прохождении родовых путей матери, через
инфицированные околоплодные воды); кроме поражения половой сферы у новорожденного могут развиться: конъюнктивит, назофаригит, отит, бронхит, пневмония, миокардит, менингит
Трахома (хронический хламидийный конъюнктивит)( см. рис.3):
Источник – человек;
Пути передачи – контактно-бытовой
Хламидийная пневмония:
источник – человек
Пути передачи – воздушно-капельный
Орнитоз (пситтакоз) Cl.psittaci:
Источник – животные и птицы (дикие и домашние);
Пути передачи: воздушно-пылевой, при разделке туш животных и птиц
ИММУНИТЕТ ПРИ ХЛАМИДИЙНОЙ ИНФЕКЦИИ
• Иммунитет гуморальный и клеточный
• Высокие титры антител выявляются при острых формах хламидийной инфекции: пневмониях
• Иммунные механизмы не защищают от повторного заражения и от суперинфекции
• Иммунопрофилактика и иммунотерапия не разработаны
ПРИНЦИПЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ
• Культивирование на клеточных культурах (McCoy, L-929, куриные эмбрионы), так как
хламидии не могут расти на искусственных питательных средах
• Определение телец включений в окрашенных мазках (низкая чувствительность)
• Выявление Аг хламидий (иммунофлюоресценция (ИФ), иммунная хроматография (ИХГ), иммуноферментный анализ (ИФА)
• Серологический метод – выявление Ig M (мало информативен, так как хламидийная инфекция протекает, преимущественно хронически)
5)делится не только поплам через 30-33 часа,но и на много частей различной величины.
6)в процесе борьбы с человеком стала устойчивой под влиянием различных внешних и внутренних ситуаций,бледная спирохета покрывается муциноподобной оболочкой,недоступной для АТ и а/б и живёт в организме.Клинич.картины нет,но она есть-> L-форма=циста.Возникает при поздних формах.Но через некоторое время сбрасывает оболочку,превращаясь в спираль-> проявляется на коже,слизистых
7)антигенная мозаичность:протеиновые,полисахаридные реагины,иммобилизины,агглютинины.
8)распростран.в организме по межклеточным щелям в периэндотелиальном пространстве,по кровеносным сосудам,по нервным волокнам и особенно при ранних формах сифилиса
9)очень чувствительна к воздействию физтч. И хим. Факторов:высушивание,нагревание,солнечное облучение.На предметах домашнего обихода сохраняется до высыхания.При 100 градусах погибает,устойчива к низким температурам.Губительны раствор фенола,сурьмы,дихлорида ртути.
5 Иммунитет при сифилисе.Понятие о реинфекции и суперинфекции.
Реинфекция-повторное заражение.Важно точно знать,что больной вылечился после первого заражения.Ряд признаков,кот указывают на реинфекцию:
1.Расположение при реинфекции развивающейся первичной сифиломы далеко от места локализации шанкра при первой инфекции. 2. Типичная картина вновь развивающейся первичной сифиломы. 3. Наличие бледных спирохет в очаге поражения. 4. Развитие свежего регионарного бубона. 5. Переход в начале развития первичной сифиломы отрицательных серологических реакций в положительные. 6. Достоверность предыдущей инфекции и основательное лечение ее в прошлом. 7. Отсутствие сыпи с характером рецидивной. 8. Установление сифилиса у партнера (т. е. конфронтация).
Врожденного иммунитета к сифилису у человека не бывает. У переболевших сифилисом также нет стойкого иммунитета и возможно повторное заражение (реинфекция). В организме больного сифилисом развивается нестерильный инфекционный иммунитет, возникающий через 10—14 дней после появления твердого шанкра. И пока Бледная трепонема находится в организме больного, он практически не восприимчив к новому заражению. Иммунитет существует до тех пор, пока в организме имеется возбудитель, и исчезает, как только наступает выздоровление.
Нестерильный иммунитет сопровождается аллергической реакцией. С исчезновением инфекционного иммунитета пропадает инфекционная аллергия. Следовательно, при сифилисе реактивность организма меняется в двух направлениях: повышенная (аллергия) и пониженная (иммунитет). Важнейшим фактором иммунитета является фагоцитоз, при котором макрофаги, гистиоциты захватывают трепонему, окруженную лимфоцитом, а часть ее переходит в лимфоцит, который становится сенсибилизированным к данным антигенам. В ответ на нахождение в организме трепонемы образуются антитела-иммуноглобулины: IgM (реагины), IgG (иммобилизины), IgA (флюоресцеины).
Иммунитет при сифилисе пассивно не передается, хотя в сыворотке больного сифилисом и обнаружены специфические антитела к бледной спирохете (агглютинины, лизины).
Суперинфекция- наслоение дополнительной массы бледной спирохеты на имеющиеся в организме.В инкубационный период и в первые 10-14 дн первичного периода сифилиса,когда инфекционный иммунитет не сформировался,дополнительное заражение проявляется развитием нового шанкра.он имеет меньшую величину и возник.после укороченного тнкубационног преиода.Такие шанкры называются последовательными.Во вторичном периоде возникает папула или пустула на месте заражения,в третичном-бугорок или гумма.
Читайте также:

