Переносят ли комары сифилис
Обновлено: 26.04.2024
В наше время довольно редко можно встретить человека с поздней стадией сифилиса. Однако врачам-венерологам нередко приходится сталкиваться с пациентами-носителями инфекции. В этой статье мы расскажем, как уберечь от сифилиса себя и своих половых партнеров.
Что такое сифилис?
Сифилис – это давно известное человечеству заболевание, передающееся преимущественно половым путем. Каждый год в мире сифилисом заражаются более 10 млн человек. Даже в развитых странах болезнь не перестает заявлять о себе, и каждый, кто ведет активную половую жизнь и практикует незащищенный секс, находится в группе риска. Впрочем, иногда сифилисом можно заразиться и бытовым путем (не вступая в половой контакт) — просто пользуясь общими бытовыми предметами с больным.
Возбудитель
Возбудителем сифилиса является бактерия спиралевидной формы - бледная трепонема (Treponema pallidum, рис. 1). При ее попадании в организм человек обязательно заболевает, самостоятельно иммунитет победить бактерию не может. Бледная трепонема живет только в организме человека.
Пути передачи сифилиса
Возбудитель сифилиса передается от человека к человеку с биологическими жидкостями:
- выделениями сифилитических язв и папул;
- кровью;
- слюной;
- спермой;
- грудным молоком.
Половой путь
При половом акте любого рода возбудитель болезни проникает в организм через мельчайшие повреждения кожи и слизистой оболочки. Крайне заразна серозная жидкость, выделяющаяся из твердого шанкра или поврежденных папул. В зависимости от вида секса инфицироваться могут слизистые оболочки и кожа половых органов, прямой кишки, полости рта.
Трансплацентарное инфицирование
Известны случаи, когда сифилис передавался от больной матери плоду. Бактерии могут проникнуть в плод от беременной через плаценту. Последствием этого может стать смерть плода в утробе, выкидыш или серьезные патологии у новорожденного. Высок риск инфицирования и при родах.
Сегодня беременным женщинам при постановке на учет в женскую консультацию или у гинеколога обязательно назначают обследование на сифилис наряду с другими венерическими заболеваниями. Это значительно снижает риск передачи болезни будущему ребенку.
Кормление грудью
Передача болезни младенцу возможна от больной матери при грудном вскармливании, хотя вероятность этого крайне мала.
Слюна
Возбудитель сифилиса может содержаться в слюне, а потому опасными могут быть поцелуи с инфицированным человеком, использование с ним одной посуды или зубной щетки. Заразиться сифилисом можно, если слюна больного попадет на слизистую или кожу с повреждениями, например, следами от прыщей или дерматитом.
Кровь (гемотрансфузионное инфицирование)
Заразиться можно при контакте с инфицированной кровью, например, при использовании нестерильных инструментов в маникюрных салонах, студиях пирсинга и татуировки. Крайне редко заражение сифилисом происходит при переливании крови. В центрах донорства кровь проходит тщательный контроль на наличие в ней инфекционных агентов.
Бытовой путь
Болезнь передается бытовым путем при пользовании общими предметами гигиены и посудой, что часто происходит в семьях инфицированных сифилисом. Выделяющие заразную жидкость сифилитические язвы и потенциально опасные папулы могут располагаться в любой части тела, поэтому кожный контакт без половых отношений всегда несет определенный риск.
Редкие пути заражения
В некоторых случаях риск заражения сифилисом преувеличивают. В этой связи необходимо учитывать, что бледная трепонема живет только в организме человека и быстро гибнет во внешней среде.
Для заражения сифилисом практически всегда необходимо наличие повреждений кожи и слизистых оболочек. Такие микротравмы во множестве образуются во время секса , но не обязательно присутствуют при кожном контакте иного рода. Маловероятно (практически невозможно) заражение сифилисом при купании в море или бассейне, даже если неподалеку купался инфицированный человек.
Наиболее распространенные пути заражения
Самым распространенным способом передачи сифилиса остается незащищенный сексуальный контакт с зараженным человеком. При этом заразиться можно, практикуя любые виды секса: вагинальный, оральный, анальный.
Вторым по значимости способом передачи является трансплацентарный, то есть через плаценту от будущей матери к плоду. Он возможен, начиная с четвертого месяца беременности, и вплоть до рождения.
Группы риска по заражению сифилисом
Сифилисом может заболеть любой человек, ведущий активную половую жизнь. Заразиться можно от единственного партнера, поэтому при наличии симптомов следует пройти обследование как можно скорее. Между тем, некоторые люди больше других подвержены риску заражения:
- Молодых людей, часто меняющих половых партнеров, в том числе работников сферы секс-услуг.
- Мужчин, практикующих секс с мужчинами (рис. 2).
- Врачей и медицинских работников, работающих с больными сифилисом.
- Членов семей инфицированных сифилисом.
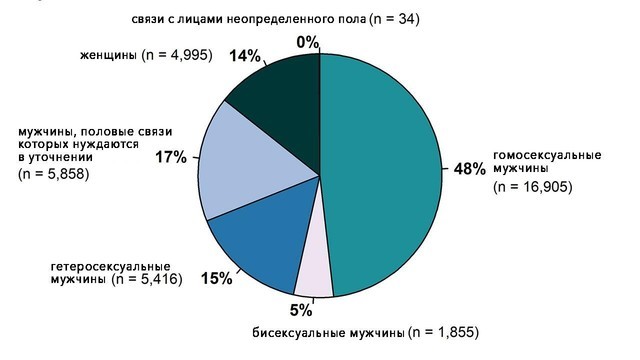
Рисунок 2. Случаи первичного и вторичного сифилиса в США в 2018 году, распределение по полу и сексуальным предпочтениям. Повышенный риск заражения наблюдается среди мужчин, имеющих сексуальные отношения с другими мужчинами. Источник: cdc.gov
Риск заразиться сифилисом после секса с инфицированным увеличивается у людей с угнетенной иммунной системой, например, у носителей ВИЧ. Ранее в группе риска состояли также люди, получающие донорскую кровь, но тщательные проверки доноров позволяют свести такую опасность к минимуму. Скрининг беременных женщин при обращении в женскую консультацию предотвращает заражение плода от матери.
Течение сифилиса: сколько длится инкубационный период
В зависимости от времени, прошедшего после заражения, и характера течения болезни принято выделять несколько стадий сифилиса. К ранним стадиям заболевания относят первичную и вторичную.
Инкубационный период, когда симптомы еще не возникли, длится от 8 до 180 дней, но в среднем составляет 3-4 недели. В этом периоде происходит внедрение бактерий через кожу или слизистую оболочку инфицированного.
Началом первичной стадии считают появление на пораженном участке кожи безболезненных изъязвлений с затвердевшими краями — твердого шанкра. Такие язвы могут появляться на половых органах (пенисе, половых губах, во влагалище), а также в полости рта или прямой кишке при заражении через оральный или анальный секс соответственно.
Со временем сифилитические язвы краснеют и выделяют бесцветную серозную жидкость, содержащую в большом количестве возбудителя. Через 1-2 недели увеличиваются размеры лежащих вблизи лимфоузлов, могут появляться суставные, мышечные и головные боли. Первичные язвы со временем заживают даже без лечения, но это не означает, что наступило выздоровление, болезнь лишь перешла в следующую стадию.
- повышенной температурой,
- утомляемостью,
- болями в конечностях и голове.
В этом периоде трепонема активно распространяется по всему организму, о чем свидетельствует в том числе повсеместное увеличение лимфоузлов. Через десять недель у большинства заболевших возникает кожная сыпь. Вначале появляются светло-розовые пятна, превращающиеся в узелки (папулы). В зависимости от реакции иммунитета кожные проявления со временем исчезают, инфекция переходит в подавленное состояние. Однако время от времени возникают рецидивы болезни, так как организм не в состоянии ликвидировать все инфекционные очаги.
У определенной части заболевших со временем развивается поражение сифилисом спинного и головного мозга — нейросифилис, который в последнее время часто относят к четвертичной стадии болезни. Примерно у четверти не лечившихся больных развивается хроническое воспаление мозга, приводящее к слабоумию. У больных снижаются когнитивные (умственные) функции центральной нервной системы, нарушается речь, теряется болевая и температурная чувствительность, пропадают зрение и слух. Конечным итогом может стать полный паралич мышц.
Важно! Игнорирование сифилиса и отсутствие терапии чревато тяжелыми длительными последствиями для здоровья больного и риском для окружающих его людей. Первые симптомы заболевания требуют скорейшей диагностики и лечебных мер. Чувство ложного стыда в такой ситуации неуместно и опасно.
Когда больные особенно заразны?
Чаще всего сифилис распространяют больные с активными симптомами: мокнущими язвами, выделяющими жидкость с высоким содержанием возбудителя. Эти проявления больше характерны для первичной и вторичной стадии заболевания. Риск заражения от бессимптомных носителей инфекции гораздо меньше, но он все равно существует.
Повторное заражение трепонемами
Иммунитет к сифилису активен только в период болезни. Когда организм борется с инфекцией, повторное заражение маловероятно. Но лишь только пациент выздоравливает, он вновь становится полностью беззащитным и восприимчивым к повторной инфекции. Медициной зафиксированы случаи, когда люди заражались сифилисом в третий раз и более.
Профилактика заболевания
Сифилис – болезнь, которая может коснуться любого взрослого человека, практикующего незащищенный секс. Особенно часто он поражает молодых людей в возрасте 23-30 лет, еще не определившихся с постоянным половым партнером.
Не стоит относиться к сифилису как к приговору, это излечимая инфекция. Однако его гораздо легче не допустить, чем лечить, учитывая, что диагностировать сифилис бывает непросто. Больной может на протяжении многих лет не подозревать о наличии болезни и продолжать заражать других людей.
Чтобы обезопасить себя, используйте презервативы или латексные салфетки (рис. 3) при вагинальном, анальном и оральном сексе. Они не предотвращают заражение полностью, но значительно снижают риск инфицирования. При этом следует помнить, что лучшей профилактикой венерических заболеваний остается воздержание от секса с непроверенными партнерами.
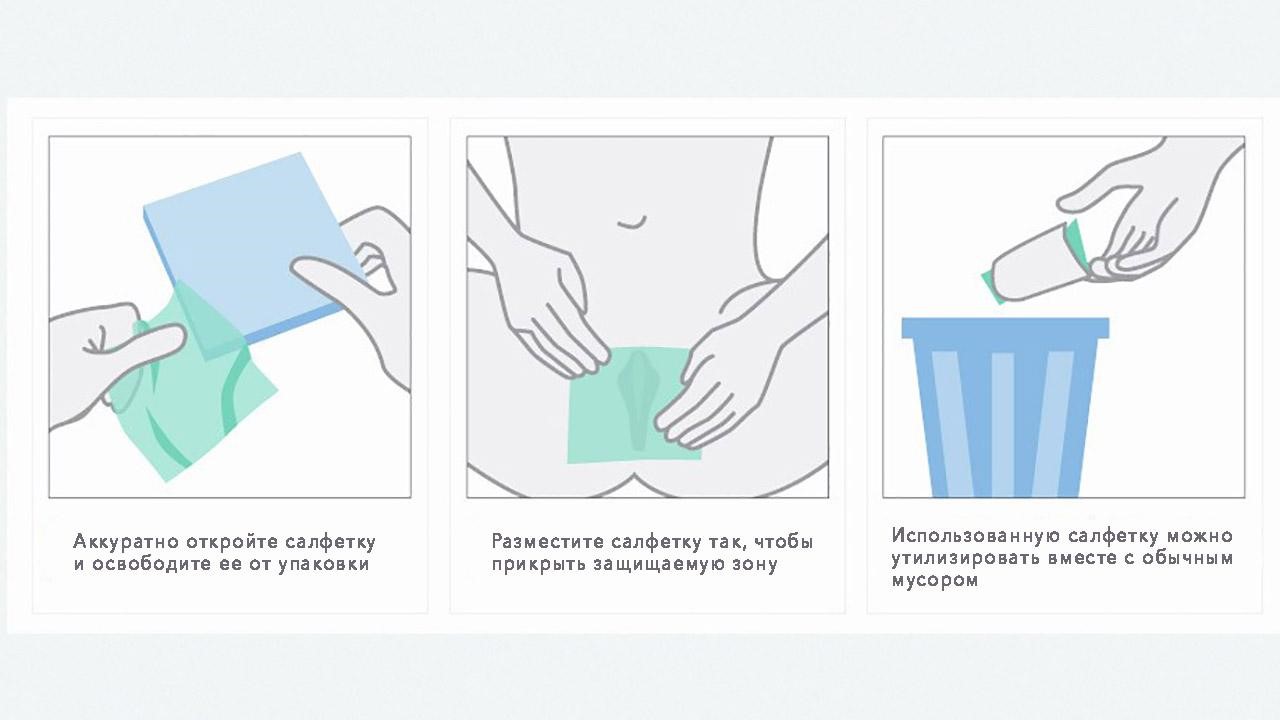
Рисунок 3. В качестве средства защиты от инфекций во время ласк можно использовать латексную салфетку. Предварительно убедитесь, что у вас и вашего партнера нет аллергии на латекс. Не используйте смазки на масляной основе, это может привести к разрывам в материале салфетки. Источник: cdc.gov
После незапланированного и незащищенного секса следует обратиться к гинекологу или урологу для обследования на наличие заболеваний, передающихся половым путем. Пациент, которому поставили диагноз сифилис, должен сразу же прекратить все половые контакты и предупредить всех своих половых партнеров о возможности заражения.
Заключение
Сифилис – одна из кожно-венерических болезней, от которой бывает невозможно защититься с помощью обычных средств, например, презерватива. Сифилитические язвы, источающие заразную жидкость, могут находиться в любой части тела. Возбудитель передается даже со слюной и грудным молоком, крайне редко он способен проникать в организм через неповрежденные слизистые оболочки. Возможно заражение бытовым путем. Поэтому каждый из нас – в зоне риска. Выполняйте рекомендации по профилактике и немедленно обращайтесь к врачу при малейшем подозрении на половую инфекцию.

Несмотря на то, что большинство кошачьих инфекционных заболеваний затрагивают только кошек, некоторые из этих заболеваний могут передаваться от кошек людям. Рассмотрим наиболее распространенные заболевания, переносчиками которых являются кошки. В данном материале можно будет ознакомиться с простыми мерами профилактики, соблюдая которые, мы можем снизить риск инфицирования.
Каковы риски?
Люди с незрелой или ослабленной иммунной системой более восприимчивы к этим заболеваниям.
В группу риска входят:
- младенцы,
- люди с синдромом приобретенного иммунодефицита (СПИД),
- пожилые люди,
- люди, с онкологическими заболеваниями, проходящие химиотерапию,
- люди, получающие другие препараты, которые могут подавлять иммунную систему.
Бактериальные инфекции
Болезнь кошачьих царапин

Заболевание развивается вследствие попадания возбудителя (Bartonella henselae), являющегося представителем нормальной микрофлоры полости рта кошек. Бактерия попадает в организм человека при тесном контакте с кошкой (лизание, царапины, укусы и пр.). Заболевание характеризуется появлением приподнятого с красным ободком пятнышка, на месте уже зажившей царапины. Спустя 2-3 дня оно превращается в пузырек, наполненный мутным содержимым. На месте пузырька образуется язвочка или корочка. Через несколько дней (максимум через 1,5 мес.) после нанесения царапины происходит увеличение ближайшего к ней лимфоузла. У пострадавших могут возникнуть лихорадка, головная боль, боль в мышцах и суставах, усталость и плохой аппетит. Здоровые взрослые обычно восстанавливаются достаточно быстро, но может потребоваться несколько месяцев, чтобы болезнь полностью исчезла. У людей с нарушением работы иммунной системой могут развиваться такие осложнения как инфекции глаз, мозга и сердца.
Пастереллез
Чаще всего пастереллез возникает после укусов, оцарапывания кошками. Клинически формы заболевания можно разделить на 3 группы:
- кожная – припухлость, болезненность, нагноение (флегмона);
- легочная - заболевание протекает по типу хронического бронхита, иногда с развитием бронхэктазов или в виде вялотекущей интерстициальной пневмонии;
- септическая - протекает особенно тяжело, сопровождается высокой лихорадкой, с возникновением осложнений, таких как эндокардит, абсцессы мозга, гнойный менингит, гнойные артриты и др., возможно развитие инфекционно-токсического шока.
Сальмонеллез
Сальмонелла чаще встречается у кошек, которые питаются сырым мясом или дикими птицами и животными. Инфицирование человека может произойти в процессе уборки кошачьего туалета. Возбудитель выделяется с фекалиями инфицированных кошек. Среди симптомов у человека чаще всего отмечается диарея, лихорадка и боли в желудке.
Паразитарные инфекции
Блохи являются наиболее распространенным внешним паразитом кошек, их укусы могут вызывать зуд и воспалительные реакции у людей и кошек. Блохи являются переносчиками яиц ленточных червей. Во время выкусывания и проглатывания блох, яйца гельминтов попадают в пищеварительный тракт и далее в кишечник кошки, где начинается размножение паразитов.
Чесотка - инфекция, вызванная клещом Sarcoptes scabiei , является еще одним зоонозным внешним паразитом кожи кошек. Чесоточные клещи могут передаваться от инфицированных кошек людям.

Характерными признаками заболевания являются зуд и папуловезикулезная сыпь, часто с присоединением вторичных гнойничковых элементов вследствие инфицирования при расчесывании. Некоторые кошачьи кишечные паразиты, в том числе круглые черви (Toxocara) и анкилостомы (Ancylostoma) , также могут вызывать заболевания у людей. Дети особенно подвержены риску из-за их большей вероятности контакта с почвой, которая была загрязнена фекалиями кошек. Хотя большинство людей, инфицированных кошачьими кишечными паразитами, не проявляют признаков болезни, некоторые люди могут заболеть.
Токсокароз (toxocariasis), характеризуется лихорадкой, бронхитом, пневмонией, увеличением печени, селезенки, эозинофилией.
Анкилостомоз, или земляная чесотка – гельминтоз, протекающий с аллергическими поражениями кожи, органов дыхания (на ранней стадии), ЖКТ и железодефицитной анемией (на поздней стадии).
Грибковые инфекции
Стригущий лишай
У людей стригущий лишай часто проявляется в виде круглых, красных, зудящих поражений с кольцом по краям. Повреждения могут локализоваться в самых разных местах, включая волосяной покров головы, ноги, паховую область или подбородок. Стригущий лишай передается при контакте с кожей или шерстью зараженного животного, либо непосредственно, либо из зараженной среды. Заражённые кошки непрерывно выделяют споры грибов на коже и шерсти. Эти споры, способны вызывать инфекцию в течение многих месяцев.
Протозойные инфекции
Источник инфекции – одноклеточные организмы.
Наиболее распространенные протозойные заболевания у кошек и людей - криптоспоридиоз, лямблиоз и токсоплазмоз.
Токсоплазмоз
Кошки могут передавать токсоплазму человеку через фекалии (во время уборки кошачьего туалета). Симптомы токсоплазмоза включают гриппоподобные боли в мышцах и лихорадку, а также головную боль. В редких случаях могут наблюдаться более сложные симптомы, такие как судороги, рвота или диарея.

Токсоплазмоз опасен для беременных. При раннем инфицировании плода наблюдается выкидыш, внутриутробная смерть плода или рождение ребенка с тяжелым поражением центральной нервной системы, глаз и внутренних органов (задержка умственного и физического развития, спастические параличи, судорожный синдром).
Криптоспоридиоз — кишечная инфекция, вызываемая простейшими и, характеризующаяся развитием водянистого поноса и лихорадки. Болеют в основном дети.
Лямблиоз
Основные проявления лямблиоза – это аллергические и патологические неврологические реакции.
Вирусные инфекции
Бешенство - острое, вирусное инфекционное заболевание, общее для человека и животных, всегда заканчивается смертью. Инфекция распространяется через укус зараженного животного. У людей бешенство обычно возникает, вследствие укуса зараженного животного. В целях защиты здоровья человека проводится вакцинация кошек против бешенства. Способ предотвратить болезнь в случае укуса - вакцинация против бешенства. Не позднее 14 дня с момента укуса.
Меры предосторожности:
- Мойте руки перед едой и после общения и ухода за кошками.
- Уход за кошачьим туалетом осуществляйте в перчатках.
- Регулярно проводите вакцинацию кошек против бешенства.
- Регулярно обрабатывайте кошек средствами от блох.
- Не позволяйте кошке лизать открытые раны, ваше лицо, посуду.
В случае если произошло оцарапывание, ослюнение, немедленно промойте рану под проточной водой. Если в месте укуса, оцарапывания появились признаки воспаления, нагноения, увеличение и болезненность лимфатических узлов – обратитесь за медицинской помощью.

Веками люди живут бок о бок с комарами. Эти насекомые настолько вездесущи, что люди уже привыкли и к раздражающему писку, и к неприятным укусам. Но терять бдительность все же не стоит: иногда комары не так уж и безобидны, если не сказать опасны. О том, какие заболевания они могут переносить поговорим в этой статье.
Пожалуй, чаще всего тень на комаров бросает малярия. Это опасное для жизни заболевание, которое передается при укусах инфицированных комаров-переносчиков рода Anopheles. Само заболевание вызывают паразиты семейства Plasmodium, но не все, а только пять видов, два из них — P. falciparum и P. vivax — наиболее опасны.
Первые симптомы малярии – повышение температуры тела, головная боль и озноб – обычно появляются через 10–15 дней после укуса инфицированного комара, но инкубационный период может растянуться и на несколько месяцев.
Из-за того, что первые симптомы часто проявляются очень слабо, диагностика малярии затруднена. А если не начать лечение в течение первых 24 часов, малярия P. falciparum может развиться в тяжелую болезнь, часто заканчивающуюся летальным исходом.
Наибольшему риску заражения подвержены туристы, путешествующие по Африке,Индии, Шри-Ланке, Бразилии, Вьетнаму и Колумбии. Поэтому перед поездкой путешественникам предлагают курс химиопрофилактики, которая подавляет стадию малярийной инфекции в крови, предотвращая тем самым развитие болезни.
Малярия поддается профилактике и лечению, главное - вовремя начать!
Желтая лихорадка, хоть и не так пугает людей, как малярия, но таит в себе не меньше опасностей. Встречается она в тропических районах Африки и Америки, в России же регистрируются завозные случаи.
Первые симптомы жeлтой лихорадки появляются через 3-6 дней после инфицирования. Для первой стадии характерны высокая температура, мышечная и головная боль, озноб, потеря аппетита, тошнота и рвота. Через 3-4 дня состояние многих пациентов улучшается и симптомы проходят.
В некоторых случаях болезнь вступает в "токсическую" стадию: вновь поднимается температура, развивается желтуха и кровотечения.
Около 50% пациентов, у которых развилась токсическая стадия болезни, умирает в течение 10-14 дней.
Специального лечения от желтой лихорадки нет. Зато есть вакцина, которую рекомендуется сделать путешественникам, совершающим поездки в эндемичные районы и проживающих в них.
Еще одна инфекция, специального лечения от которой тоже пока нет, - это лихорадка Зика. Основные переносчики болезни - комары рода Aedes, которые кусают в дневное время.
Симптомы болезни, как и при желтой лихорадке, обычно слабо выражены и длятся от 2 до 7 дней. На фоне общего недомогания и повышенной температуры появляется сыпь, конъюнктивит, боли в мышцах и суставах.
По текущей статистике ВОЗ, примерно четыре из пяти заразившихся взрослых людей не испытывают серьезных недомоганий.
В некоторых случаях лихорадка Зика приводит к развитию редкого аутоиммунного заболевания – синдрома Гийена-Барре, сопровождающегося частичным параличом нижних конечностей, который через несколько часов распространяется на руки, а затем на другие мышцы тела. Главная опасность состоит в том, что паралич может затронуть органы дыхания, в этом случае человек может умереть от нехватки кислорода. В некоторых случаях паралич сохраняется на всю жизнь.
Наиболее опасна лихорадка Зика для беременных и может приводить к рождению детей с микроцефалией и другими врожденными пороками развития, известными как врожденный синдром, вызванный вирусом Зика.
Вирусная инфекция Зика связана также с другими осложнениями беременности, включая преждевременные роды и выкидыши.
Дирофиляриоз - еще одно паразитическое заболевание, передаваемое комарами родов Aedes, Culex и Anopheles.
Это тканевой гельминтоз, развивающийся в подкожной клетчатке различных частей тела, слизистых и конъюнктиве, характеризующийся медленным развитием и длительным хроническим течением.
Дирофиляриоз распространен среди жителей Казахстана, Узбекистана, Туркмении, Грузии, Армении, Украины, Белоруссии и некоторых регионов России.
Заболевание начинается с небольшого уплотнения. Это растет и развивается личинка, надежно скрытая под кожными покровами.
Главной особенностью этого паразита считается его способность к миграции. Так, за 24 часа личинка нематоды может преодолеть расстояние до 30 сантиметров.
Обычно дирофиляриоз не сопровождается болевыми ощущениями. Тем не менее, многие пациенты жалуются, что что-то ползает у них под кожей. Часто уплотнение принимают за новообразование, липому или кисту. Паразитарная этиология новообразования обнаруживается уже в ходе оперативного вмешательства.
Малярия, желтая лихорадка, лихорадка Зика, дирофиляриоз- это далеко не полный список заболеваний, передаваемых комарами. Специфических лечения и профилактики таких заболеваний, за редким исключением, не найдено, поэтому очень важно соблюдать меры неспецифической профилактики: бороться с комарами- использовать инсектициды, москитные сетки, электрофумигаторы.
Более подробную информацию о том, как бороться с комарами, можно получить по ссылке.

Комары могут переносить COVID-19? Давайте разбираться.
Каждый год сотни миллионов людей заболевают и больше полумиллиона человек умирают от болезней, распространяемых комарами.
Через укусы комаров могут передаваться вирусы?
Да, многие вирусы могут передаваться комарами.
Среди самых опасных- вирусы Зика, чикунгунья, возбудители желтой лихорадки и лихорадки Денге.
Малярия, вызывается не вирусом, а плазмодием, но также может передаваться через комаров.
Через укусы комаров передаются любые вирусы?
Нет, есть вирусы, которые комары не могут передавать, в том числе, вирус Эбола и вирус иммунодефицита человека (ВИЧ).
В случае с ВИЧ это объясняется низкой концентрацией вирусов, циркулирующих в крови зараженного человека, и комар просто не получает вирус при укусе.
Вирус- возбудитель опаснейшего заболевания- лихорадки Эбола не заражает комаров, даже когда ученые специально в лабораторных заражают их этим вирусом.
Во время вспышек Эболы, в научных целях были собраны десятки тысяч кровососущих насекомых, и ни в одном из них не был обнаружен вирус.
Может ли COVID-19 распространяться через комаров?
Возбудитель COVID-19 передается от человека к человеку через капли, когда инфицированные люди кашляют, чихают, либо касаются поверхностей, зараженных вирусом.
Нет никаких доказательств того, что коронавирус может распространяться через комаров, несмотря на то, вирус, хоть и в крайне малых концентрациях, обнаруживается в крови инфицированных людей.
Нет никаких доказательств того, что вирус способен заразить самого комара, даже если комар получит достаточно высокую дозу вируса с кровью зараженного человека. А если комар не заражен, то и передача вируса следующему человеку, которого он укусит, невозможна.
Почему комары передают не все вирусы?
Дело в том, что для передачи вируса через комара человеку должно совпасть несколько условий, к счастью, в случае с COVID-19 этого не происходит.
Когда комар кусает зараженного человека, он всасывает кровь, содержащую вирусы. Далее кровь поступает в кишечник комара.
В кишечнике насекомого вирус должен сначала заразить клетки, выстилающие кишку, и дальше распространиться по другим тканям комара.
Передать вирус при укусе комар может только и только тогда, когда вирус есть в его слюнных железах и слюне.
Но путь вируса от кишечника комара до его слюнных желез долог и непрост.
Не всякий возбудитель способен успешно завершить это путешествие, преодолев все барьеры.
Может занять от нескольких дней до недели, некоторые вирусы, в том числе и новый коронавирус, погибают намного раньше.
Для размножения вируса подходят строго определенные клетки, которых может не быть в теле насекомого. Так, новый коронавирус размножается преимущественно в клетках легочного эпителия человека, аналогичных которым у комара просто нет.
Возбудители заболеваний, переносчиками которых могут быть кровососущие насекомые, циркулируют в крови инфицированного человека в довольно высокой концентрации. В результате, при укусе комар гарантированно получает с порцией крови достаточно много вирусных частиц. В случае с новым коронавирусом этого не происходит, возбудитель в крови есть, но его крайне мало, и вероятность того, что комар получит его с кровью стремится к нулю.
Таким образом для вирусов, которые эволюционно приспособились к пути от кишечника комара до его слюнных желез, сложностей не возникает, но не для новых вирусов.
Для коронавируса каждый из барьеров на этом пути становится непреодолимым.
Даже если предположить, что новый коронавирус попал в комара, он просто погибнет в его кишечнике и будет выделен, размножаться в клетках насекомого вирус просто не способен.
Следовательно, нет доказательств необходимости беспокоиться о передаче коронавируса через укусы комаров.
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).

Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
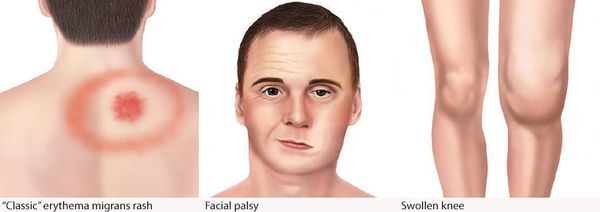
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.

В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.

Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза

Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
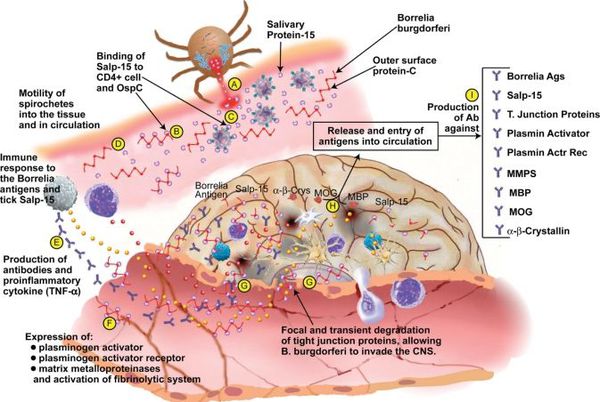
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
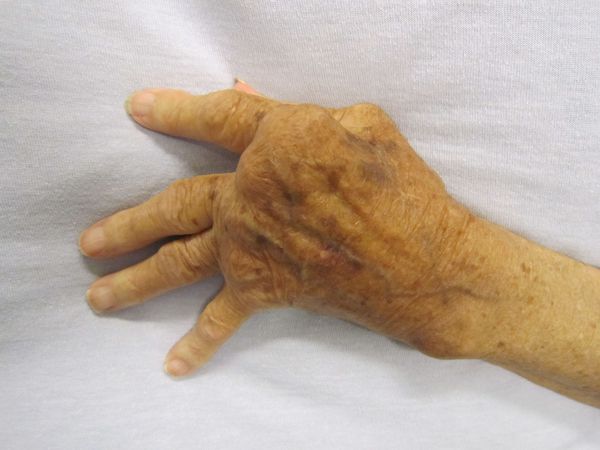
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7] .
Читайте также:

