Пневмококковый менингит дифференциальная диагностика
Обновлено: 05.05.2024
Диагностика менингококковой инфекции. Пневмококковый менингит
Решающую роль в установлении этиологического диагноза играет обнаружение менингококка в СМЖ. Оно возможно при отсутствии выраженных воспалительных изменений в ликворе, в случаях рано начатой массивной пенициллинотерапии, которая предотвращает гнойное воспаление и ликвор остается серозным. Иногда даже при большой внутричерепной гипертензии СМЖ может вытекать редкими каплями, что связано с ее большой вязкостью вследствие повышенного содержания в ней белка и клеток, а также с частичным блоком ликворных путей.
В цитограмме при менингококковом менингите преобладают нейтрофилы, количество которых в 1 мкл колеблется от нескольких десятков до 12-30 тыс. и более. Содержание белка в ликворе достигает 1-10 г/л, но может быть и нормальным. Высокие показатели белка в ликворе свидетельствуют о тяжести болезни, возможном блоке ликворных путей, развитии ограниченного дурального выпота и абсцесса мозга. Нормализация уровня белка отстает от снижения плеоцитоза. В части случаев возможен геморрагический менингоэнцефалит, возникающий на разных стадиях болезни.
Как показывают материалы аутопсии, геморрагические проявления, даже обширные, могут быть при отсутствии эритроцитов в СМЖ, что обусловлено нарушениями ликвородинамики. Развитие внутричерепного гипертензионного синдрома при менингококковом менингоэнцефалите наблюдается нечасто. В периферической крови - нейтрофильный лейкоцитоз и ускоренная РОЭ. В системе гемостаза - гиперкоагуляция. Помимо воспаления мозговых оболочек, возможны висцеральные поражения: сердца, почек, легких; дыхательная и сердечно-сосудистая недостаточность вплоть до развития инфекционно-токсического шока.
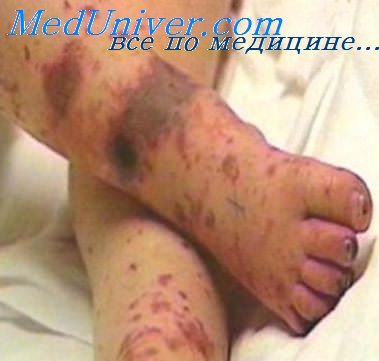
При менингококкцемии, сопутствующей менингоэнцефалиту, на коже появляется характерная геморрагическая сыпь. Поражение мозговых оболочек может сочетаться с серозным воспалением среднего уха - мерингитом. В поздних стадиях могут быть вентрикулиты, эпидематиты. Менингококковая инфекция часто сопровождается герпетическими высыпаниями на губах и других участках кожи.
Пневмококковый менингит (менингоэнцефалит) во многом сходен с менингококковым, однако в его клиническом течении имеются свои характерные черты. У некоторых больных удается обнаружить очаги гнойного воспаления (пневмония, отит, сфеноидит, гайморит, абсцессы и др.), что дало некоторым авторам основание считать его вторичным, однако это разделяется не всеми. Так же как и при менингококковом менингите, в большинстве случаев не удается обнаружить первичного очага воспаления.
А если и встречаются поражение уха (мерингит), сфеноидит, предшествующий назофарингит, то они являются лишь клинической компонентой инфекции. Помимо основного пути передачи -воздушно-капельного, встречается чрескожное инфицирование пневмококком (после пореза кожи лица при бритье) Нередко пневмококковому и рецидиву менингококкового менингита предшествуют старые травмы черепа, которые облегчают развитие болезни при возникновении ОРВИ и других катаров дыхательных путей Так же как и менингококковый, менингит пневмококковой этиологии начинается остро, даже бурно.
Температура внезапно повышается до высоких цифр, выражен токсикоз. Быстро появляются менингеальные симптомы. Больные рано теряют сознание, часты судороги. Практически с 1-го дня болезни поражаются черепные нервы. Часты параличи и парезы конечностей. Больные бледны, цианотичны, выражена одышка. Пульс нередко аритмичен. Увеличены печень и селезенка. Иногда выявляются токсические гепатиты. В крови наряду с нейтрофильным лейкоцитозом возможна лейкопения с небольшим сдвигом влево. СМЖ гнойная, желто-зеленого цвета, тогда как при менингококковом менингите она имеет вид забеленной молоком. Выражен нейтрофильный плеоцитоз, большое количество белка, количество сахара может быть снижено с 1-го дня болезни.
Встречаются и легкие формы, которые не отличаются от менингококкового менингита. Иногда возможна необильная (в отличие от менингококковой инфекции) геморрагическая сыпь. При поздно начатом лечении пневмококковый менингит приобретает затяжное и рецидивирующее течение, нередки поражения суставов.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Общие сведения
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного происхождения — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).
Д-р A.R. Tunkel, Department of medicine, medical College of Pennsylvania and Hahnemann University School of Medicine, Philadelphia, PA.
Д-р A.R. Tunkel, Department of medicine, medical College of Pennsylvania and Hahnemann University School of Medicine, Philadelphia, PA.
Д-р WM. Scheld, Department of Medicine and Neurosurgery, University of Virginia School of Medicine, Charlottesville, VA, USA.
Корреспонденция: Allan R. Tunkel, Division of Infectious Diseases, Medical College of Pennsylvania, 3300 Henry Avenue, Philadelphia, PA 19129, USA.
О стрый менингит может быть вызван разнообразными инфекционными агентами. Однако наибольшую проблему представляет бактериальный менингит, который может иметь фатальные последствия, если лечение начато с опозданием. В данной статье мы рассматриваем клиническое состояние больных острым менингитом, заразившихся при обычных социальных контактах (в том числе инфекции, вызванные Haemophilus influenzae типа В, N eisseria meningitidis или Streptococcus pneumoniae), подходы к диагностике и раннее, экстренное оказание помощи, включая эмпирическую антимикробную терапию.
В рамках системы Medline мы провели поиск англоязычных публикаций, посвященных острому бактериальному менингиту, появившихся в период с 1980 по 1995 г. Для обзора были отобраны найденные работы, кроме того, мы воспользовались цитируемыми в них источниками и своим собственным архивом.
Нас интересовали клинические описания случаев, сведения о диагностике и проводимом лечении, особенно данные проспективных рандомизированных исследований, которые могли дополнить наше собственное представление о том, какой тактики ведения пациента с острым менингитом следует придерживаться. Не были оставлены без внимания и ретроспективные исследования и описания отдельных случаев, так или иначе затрагивающие вопросы оказания помощи таким больным.
Клинические проявления
Жар, головная боль, менингизм и признаки церебральной дисфункции (потеря ориентации, бред или сниженное сознание) отмечаются примерно у 85% пациентов, поступающих с острым бактериальным менингитом [1, 2]. Менингизм может быть слабо выраженным или явным, а также сопровождаться симптомами Кернига и/или Брудзинского, хотя эти признаки наблюдаются только у 50"о взрослых больных бактериальным менингитом и их отсутствие никогда не исключает диагноза. Другие клинические проявления включают паралич черепных нервов (заметно поражаются нервы III, IV, VI и VII) и локальные церебральные симптомы (10 - 20% больных), припадки (около 30%) и рвоту (35%). Отек диска зрительного нерва обычно не наблюдается у больных бактериальным менингитом (менее 1% случаев начальных проявлений) и его наличие позволяет предполагать альтернативный диагноз. По мере прогрессирования заболевания у остро заболевших пациентов могут также появиться признаки повышенного внутричерепного давления (кома, гипертензия, брадикардия и паралич III черепного нерва). Специфический этиологический диагноз у пациентов, поступающих с бактериальным менингитом, приобретенным при обычных социальных контактах, может быть заподозрен на основании конкретных симптомов и/или признаков [2]. Так, примерно у 50"и пациентов с менинюкоккемией при наличии или отсутствии меннннпа имеются рельефные высыпания (преимущеивсшю локализующиеся на конечностях), которые в начале инфекции бывают типично эритематозными и имеют вид пятен, однако могут быстро перейти в петехиальную фазу, в дальнейшем срастаясь в пурпурическую форму; новые петехиальные повреждения могут формироваться во время физикального обследования. У пациентов с менингитом, вызванным Listeria monocytogenes, могут наблюдаться припадки и локальная неврологическая недостаточность уже в начале инфекции, у них отмечаются атаксия, паралич черепных нервов или нистагм, являющийся результатом ромбоэнцефалита [3], и в то же время у них могут отсутствовать локальные неврологические признаки.
У некоторых пациентов с бактериальным менингитом может не наблюдаться классических симптомов или признаков. У новорожденных, так же как и у младенцев, менингизм зачастую отсутствует, но могут наблюдаться изменения аффекта или возбужденное состояние, нестабильная температура (гипотермия или гипертермия), вялость, пронзительный крик, капризность, летаргическое состояние, отказ от пищи, слабое сосание, раздражение, желтуха, рвота, диарея или респираторный дистресс [4, 5]; срыгивание фонтаном наблюдается в одной трети случаев и часто возникает позднее в ходе болезни. У пациентов более старшего возраста (особенно у тех, у кого имеются такие основные состояния, как сахарный диабет или сердечно-легочные заболевания) могут наблюдаться летаргия или отупение, без жара, и разнообразные признаки менингеального воспаления.
У пациентов с нейтропенией симптомы и признаки могут быть выражены очень слабо, поскольку у них снижена способность к выраженному ответу на субарахноидальное воспаление [6].
Очень важно иметь в виду, что у пациентов, принадлежащих ко всем этим подгруппам, клинические проявления могут быть нетипичными, поэтому у больного с измененным ментальным статусом и фебрилитетом диагноз бактериального менингита не может быть отвергнут до тех пор. пока не будут получены результаты исследования цереброспинальной жидкости (ЦСЖ).
Диагностика
Диагностика бактериального менингита основывается на исследовании ЦСЖ [2, 5, 7]. Содержание лейкоцитов в ЦСЖ обычно находится в пределах 1000 - 5000 на 1 мкл, причем преобладают нейтрофилы.
Примерно у 10% больных острым бактериальным менингитом преобладают лимфоциты, чаще всего у новорожденных, инфицированных грамотрицательными бациллами, и у пациентов с менингитом, вызванным L. monocytogenes. Пациенты, у которых содержание лейкоцитов в ЦСЖ очень низкое (0 - 20%), несмотря на высокую бактериальную концентрацию, имеют плохой прогноз. Снижение уровня глюкозы в ЦСЖ (ниже 40 мг/дл) наблюдается у 60% пациентов, а отношение уровня глюкозы в ЦСЖ к таковому в сыворотке у 70% больных составляет менее 0,31 [8]. Уровень протеина в ЦСЖ повышен (100 - 150 мг/дл) практически у всех пациентов с бактериальным менингитом.
Недавно проведенный анализ показал, что уровень глюкозы ниже 34 мг/дл, соотношение глюкозы менее 0,23, содержание протеина выше 220 мг/дл, лейкоцитов более 2000 на 1 мкл или нейтрофилов более 1180 на 1 мкл были независимыми характеристиками ЦСЖ, предсказывающими большую вероятность бактериального, а не вирусного менингита, причем уверенность составляла 99% и даже больше [9].
В 60 - 70% случаев бактериального менингита окрашивание ЦСЖ по Граму дает положительный результат [8], и специфичность этого определения приближается к 100%. Однако вероятность обнаружения микроорганизма с помощью окраски по Граму может снижаться до 40 - 60%, если пациенты уже получают антибиотики, и ценность культурального исследования ЦСЖ также уменьшается с 70-85 до 50% и менее [2]. У младенцев и детей с бактериальным менингитом, вызванным основными менингеальными патогенами Н. influenzae типа В. N. meningitis и S. pneumoniae, первоначально положительные культуры ЦСЖ становятся стерильными у 90 - 100% пациентов через 24-36 4 "соответствующей" антимикробной терапии, однако при этом не происходит значимых изменений параметров ЦСЖ [7].
Если у пациента содержание белка и глюкозы, а также лейкоцитарная формула в ЦСЖ соответствуют таковым при бактериальном менингите, но при окрашивании по Граму получен отрицательный результат, необходимо исследовать ЦСЖ посредством теста латексной агглютинации на бактериальные антигены. Доступные в настоящее время тесты позволяют выявить Н. influenzae типа В, S. pneumoniae, N. meningitidis, Esch e richia coli К 1 и S. agalactiae. Чувствительность теста латексной агглютинации варьирует от 50 до 100%, и специфичность этого теста весьма высока. Однако отрицательный результат тестов никогда не исключает диагноза менингита, вызванного специфическим менингиальным патогеном.
Для обнаружения ДНК микроорганизмов у пациента с менингококковым менингитом используют полимеразную цепную реакцию; в одном исследовании было показано, что чувствительность и специфичность этого метода составляют 91% [II]. Необходимы дальнейшие исследования для того, чтобы определить ценность этой техники при обследовании пациентов с бактериальным менингитом, у которых окрашивание по Граму, тесты на бактериальные антигены и культуральные тесты с ЦСЖ дают отрицательный результат.
Антимикробная терапия
Алгоритм первоначального, экстренного оказания помощи пациентам с предполагаемым менингитом представлен на рисунке. При подозрении на бактериальный менингит необходимо исследовать ЦСЖ в течение первых 30 мин, и если результаты подтверждают диагноз острого бактериального менингита, должна быть начата антимикробная терапия в зависимости от результатов окрашивания по Граму или тестов на бактериальные антигены [2]. Однако если никакой причинный агент не может быть идентифицирован или люмбарную пункцию невозможно выполнить в течение первых 30 мин, эмпирическая антимикробная терапия должна быть начата (препарат подбирают в зависимости от возраста пациента, табл. 1 ) сразу же, как только будут получены пробы крови.
У пациентов с подозрением на бактериальный менингит, у которых имеются локальные неврологические проявления или наблюдается отек диска зрительного нерва, перед выполнением люмбарной пункции следует провести компьютерно-томографическое сканирование (КТС), чтобы исключить внутричерепное новообразование. В такой ситуации выполнение люмбарной пункции связано с риском образования церебральной грыжи [8]. Однако выполнение КТС требует дополнительных затрат времени, поэтому антимикробная терапия должна быть начата немедленно, учитывая тот риск, который несет с собой несвоевременное начало лечения. Конечно, ценность культурального исследования ЦСЖ у пациентов, получающих антимикробное лечение (в том случае, если выполнение люмбарной пункции откладывают до получения результатов КТС), существенно снижается, однако результаты определения параметров ЦСЖ, окрашивания по Граму, тестов на бактериальные антигены, исследования проб крови, полученных до начала лечения, вероятно, подтвердят наличие или отсутствие бактериального менингита.
Таблица 1. Обычные патогены и рекомендуемое эмпирическое лечение пациентов с подозрением на бактериальный менингит в зависимости от возраста
2 Цефотаксим или цефтриаксон (лендацин, офрамакс, роцепин).
3 Распространенность инвазивных заболеваний, вызываемых H. influenzae типа В, снизилась в таких странах, как США, где были введены конъюгированные вакцины.
4 Добавить, если подозревается менингит , вызванный L. monocytogenes например, у пациентов с недостаточностью клеточно-опосредованного иммунитета).
Задачей нескольких исследований было определить значение задержки с началом антибактериальной терапии и установить возможную корреляцию с плохим исходом [12- 14]. Однако все эти исследования были ретроспективными и в них сопоставляли продолжительность симптомов до начала лечения с частотой последующих осложнений. Проспективное рандомизированное изучение влияния задержки начала антимикробной терапии на исход болезни было бы неэтичным, и мы считаем, что в отсутствие клинических данных в интересах пациента антимикробная терапия при наличии клинических проявлений менингита должна быть начата немедленно.
Таблица 2. Рекомендуемая антимикробная терапия при остром бактериальном менингите в зависимости от подозреваемого патогена, идентифицированного при положительном окрашивании по Граму и/или посредством тестов на бактериальные антигены
Рекомендации относительно того, какое лекарство должно быть эмпирически назначено в экстренной ситуации при подозрении на бактериальный менингит, изменились в связи с развитием у микроорганизмов резистентности к ряду препаратов. Хотя штаммы N. meningitidis проявляют относительную резистентность к пенициллину G в минимальных ингибиторных концентрациях (МИК), составляющих 0,1 - 1 мкг/мл [15], состояние пациентов, у которых обнаруживаются эти изоляты, улучшается после стандартной терапии пенициллином. Более того, распространенность пенициллинрезистентных менингококков еще не везде достигла того уровня, чтобы вызывать серьезную обеспокоенность. Так, в США она остается низкой и значимо не меняется в течение последних 10 лет [16]. По этим причинам при выработке рекомендаций относительно эмпирической антимикробной терапии мы учитывали изменения спектра чувствительности Н. influenzae типа В и S. pneumoniae.
Н. influenzae типа В
S. pneumoniae
Дополнительное лечение
Дексаметазон
Некоторым больным острым бактериальным менингитом необходимо немедленно назначать дексаметазон. Это делается с целью смягчения воспалительного ответа в субарахноидальном пространстве, связанного с индуцированным антибиотиками лизисом бактерий, и многочисленных патофизиологических последствий бактериального менингита, таких как церебральная эдема и повышенное внутричерепное давление [42, 43]. Исследования, проведенные в последние 10 лет (табл. 4) [44 - 52], подтверждают необходимость дополнительного назначения дексаметазона (0,15 мг/кг каждые 6 ч в течение 4 дней) младенцам и детям с подозреваемым или доказанным менингитом, вызванным Н. influenzae типа В; в идеале этот препарат необходимо давать непосредственно перед или с первой дозой антимикробного лекарства. В двух исследованиях было продемонстрировано, что младенцы и дети не получают никакой пользы от дексаметазона, однако это, возможно, объясняется тем, что препарат давали слишком поздно (см. табл. 4) [50, 51]. В рандомизированном испытании при назначении дексаметазона в течение 2 или 4 дней не было обнаружено достоверных различий в частоте остаточных явлений в поздние сроки [53]; это позволяет предполагать, что при менингите, вызванном Н. influenzae типа В, пациентам может быть показана терапия дексаметазоном меньшей продолжительности. Некоторые крупные специалисты советуют назначать дексаметазон всем больным бактериальным менингитом (особенно тем, у кого при окрашивании ЦСЖ по Граму получен положительный результат) [54], однако клинических данных недостаточно для того, чтобы рекомендовать рутинное использование этого препарата. Мы все же рекомендуем назначать дексаметазон пациентам, относящимся к категориям высокого риска (от 4,5 балла по шкале Herson Todd) или больным с серьезно сниженным ментальным статусом, церебральной эдемой или очень высоким внутричерепным давлением [55]. Дополнительное использование дексаметазона особенно важно у пациентов с пневмококковым менингитом, вызванным высокорезистентными к пенициллину или цефалоспорину штаммами, поскольку из-за сниженного воспалительного ответа ЦСЖ уменьшается поступление туда ванкомицина и стерилизация наступает в более поздние сроки [38].
Таблица 3. Потенциальные антимикробные режимы для лечения менингита, вызванного пенициллинрезистентным S. pneumoniae
Снижение внутричерепного давления
Пациентам с признаками повышенного внутричерепного давления (измененное сознание, слабость или отсутствие реакции, нарушения движения глаз), которые находятся в ступоре или коматозном состоянии, что позволяет сделать заключение об ухудшении неврологической функции, может быть полезно мониторирование внутричерепного давления [56].
Внутричерепное давление выше 20 мм рт. ст. является ненормальным и считается показанием к лечению; также целесообразно начинать вмешательство при более низких показателях (16 - 20 мм рт. ст.), чтобы избежать более резких подъемов, так называемых волн плато, что может привести к образованию церебральной грыжи. Внутричерепное давление можно снизить, расположив изголовье кровати под углом 30°, чтобы обеспечить максимальный венозный дренаж при минимальном ухудшении церебральной перфузии. Гиперосмотические препараты, такие как маннитол, могут быть использованы с тем, чтобы сделать интраваскулярное пространство гиперосмотическим в интересах мозга, так как это приведет к оттоку воды из мозга в интраваскулярное постранство. У некоторых больных бактериальным менингитом эти маневры позволяют снизить внутричерепное давление [57], однако не было проведено ни одного контролированного исследования, в котором доказывалась бы польза от этих мероприятий. Глицерол, который можно вводить перорально, был испытан при лечении бактериального менингита у младенцев и детей; пациенты после рандомизации получали внутривенно дексаметазон, перорально глицерол, сочетание этих препаратов или ничего [58]. У 7% пациентов, получавших глицерол, и у 19% его не получавших развились аудилогические или неврологические осложнения (р = 0,052). Однако необходимы дальнейшие плацебо-контролированные исследования слепым методом, прежде чем может быть рекомендовано рутинное использование глицерола.
Гипервентиляция
Гипервентиляция, имеющая целью поддержание артериального рСО 2 в пределах 27 - 30 мм рт. ст., также предлагается. Однако некоторые авторитеты рекомендуют проводить гипервентиляцию для снижения внутричерепного давления у пациентов с бактериальным менингитом, у которых при КТС обнаруживаются признаки церебральной эдемы, поскольку внутричерепное давление будет снижаться за счет уменьшения церебрального кровотока, возможно, достигающего ишемического порога [59, 60].
Таблица 4. Обобщенные результаты 9 клинических испытаний дексаметазона 1 при бактериальном менингите
Терапия барбитуратами
Если названные выше мероприятия не привели к снижению внутричерепного давления, можно прибегнуть к использованию высоких доз барбитуратов (пентобарбитон). Это приводит к уменьшению церебральных метаболических потребностей и защищает мозг от ишемического инсульта, частично благодаря вазоконстрикции в нормальных тканях, что, в свою очередь, приводит к сбросу крови в ишемизированные ткани [56]. Дозу барбитуратов подбирают с помощью титрования под электроэнцефалографическим контролем. Однако польза такого лечения при бактериальном менингите не доказана и должна быть подтверждена экспериментально.
Acute meningitis may be caused by a variety of infectious agents. Of greatest concern, however, is bacterial meningitis, which can be fatal if treatment is delayed. This article reviews the clinical presentation of patients with acute communityacquired bacterial meningitis (eg, caused by Haemophilus influenzae type b, Neisseria meningitidis or Streptococcus pneumoniae), the approaches to diagnosis, and the early, emergency management, including empirical antimicrobial regimens.
Менингит (от греч. meninx - мозговая оболочка) - воспаление оболочек головного и спинного мозга. Менингит может быть вызван различными вирусами и бактериями, и даже грибком.
Пневмококковый менингит вызывает Streptococcus pneumonie, окрашивается по Граму положительно. Источником инфекции являются больные различными формами пневмококковой инфекции и носители пневмококка. Основной путь передачи - воздушно-капельный. Болеют, преимущественно, дети старше 10 лет.
Что провоцирует / Причины Пневмококкового менингита:
Пневмококковый менингит стоит на втором месте после менингококкового менингита. Возбудителями являются пневмококки различных типов. Болеют данной формой менингита обычно дети раннего возраста.
Возбудитель менингита - Streptococcus pneumoniae (пневмококк) - серологически неоднороден и насчитывает 84 серовара. Возбудитель впервые был выделен Пастером (1881). Микроб неподвижен, спор и капсул не образует, аэроб или факультативный анаэроб. Представляет собой овальные или ланцетоподобные кокки диаметром около 1 мкм. В мазках из клинического материала располагается парами, которые окружены толстой капсулой. Хорошо растет на средах с добавлениями крови или сыворотки, 0,1% раствора глюкозы при температуре 37 °С.
Путь передачи возбудителя воздушно-капельный, источником инфекции являются больны и носители. Пик заболеваемости приходится на осеннее зимний период.
Роль пневмококка как этиологического фактора в возникновении гнойного менингита впервые установлена Netter в 1909 г., когда были описаны случаи заболевания у ряда больных с тяжелыми формами пневмонии. Позднее было доказано (Э. Д. Гинзбург, 1936; А. Л. Декельман, 1949; Г. Фанкони, А. Вальгрен, 1960), что пневмококковый менингит чаще носит вторичный характер, осложняя течение не только пневмонии, но и гнойного отита, мастоидита, синусита, острого бактериального кардита. Так, по статистическим данным С. Л. Кипнис (1957), пневмония выявлена в 18 из 42 случаев пневмококкового менингита. В наблюдениях А. Л. Декельман (1948) пневмония предшествовала менингиту или возникала почти одновременно с ним в 26,5% случаев. Л. К. Коровицкий и Р. П. Наумова (1957) сообщают о 26 случаях пневмонии у 63 больных пневмококковым менингитом.
Развитию заболевания предшествует наличие гнойного очага:
- отиты;
- гаймориты;
- пневмонии.
Патогенез (что происходит?) во время Пневмококкового менингита:
Симптомы Пневмококкового менингита:
Принято различать две основные формы пневмококкового менингита:
1) острую, с вариантом злокачественного синдрома типа Утерхауза - Фридрихсена (молниеносная форма);
2) затяжную и разновидность ее - рецидивирующую.
Острые формы пневмококкового менингита встречаются в основном у детей старшего возраста и взрослых. Они характеризуются внезапным началом с повышением температуры до 38°, реже до более высоких цифр, тяжелым начальным токсикозом с общемозговыми явлениями (нарушение сознания) и энцефалитическими реакциями (тремор конечностей, судороги). В ряде случаев в первые дни болезни выявляется парез черепномозговых нервов, чаще отводящего и глазодвигательного. Изредка встречаются моно- и гемипарезы.
Начало заболевания острое. Характерен резкий подъем температуры тела до 39-40°С, быстрое нарастание интоксикации: общая слабость, бледность кожи, периорбитальный цианоз, отказ от еды и питья. Появляются беспокойство, сильнейшая головная боль, многократная рвота. Для детей раннего возраста характерен монотонный стонущий крик; большой родничок выбухает и напряжен, возможно расхождение швов черепа с увеличением окружности головы. На 2-3 день болезни определяются менингеальные симптомы, особенно выражена ригидность затылочных мышц. У большинства больных пневмококковый менингит с первых дней болезни протекает как менингоэнцефалит. Характерно быстрое угнетение сознания, повторные судороги, появление очаговой симптоматики в виде гемипареза, глазодвигательных расстройств, гиперкинезов, атаксии. Постепенно, к 3-4 дню болезни развивается судорожно-коматозный статус с нарастанием симптомов дислокации и вклинения ствола мозга.
При развитии сепсиса может отмечаться поражение других органов: геморрагическая сыпь на коже (по типу менингококцемии), пневмония, эндо- и перикардит, артриты и др.
Пневмококковый менингит, возникший на фоне имеющегося первичного очага воспаления (гнойный отит, мастоидит, синусит, пневмония) начинается подостро, малосимптомно, но отличается особо тяжелым течением и чаще, чем первичный пневмококковый менингит, заканчивается летально. При септическом течении болезни возможно появление на коже геморрагической сыпи, по характеру и локализации напоминающей менингококковую. Однако в начале заболевания сыпь может быть розеолезно-папулезной и только в последующие дни болезни трансформироваться в геморрагическую. В отличие от менингококковой сыпи, при пневмококковом менингите она более стойкая, медленно поддается обратному развитию. Неблагоприятные исходы такого течения болезни обусловлены, как правило, поздней диагностикой и поздно начатым этиотропным лечением. Именно этим объясняется характерная для пневмококкового менингита частота рецидивов заболевания, а также тот факт, что у 22–24 % детей после перенесенного заболевания остаются неврологические осложнения в виде отчетливой неврологической симптоматики: глухоты, слепоты, амнезии, параличей, других признаков поражений ЦНС.
Исходы пневмококкового менингита во многом зависят от своевременной диагностики и адекватно начатого лечения. При несоблюдении этих правил болезнь принимает затяжное течение и нередко заканчивается летально. Выделяют три группы причин летальных исходов. Основной причиной летальных исходов является менингоэнцефалит с выраженными признаками отека-набухания мозга. Другая причина - выраженная легочно-сердечная недостаточность, развившаяся на фоне поражения ЦНС. И третьей причиной является септический процесс с развитием тромбо¬геморрагического синдрома на фоне поражения ЦНС.
Клиническая картина менингита проявляется общеинфекционным, общемозговым и менингеальным синдромами; лабораторно - воспалительными изменениями в цереброспинальной жидкости.
Общеинфекционный синдром. Типичным является острое начало болезни с повышения температуры тела до фебрильных цифр, нередко гипертермия, озноб, вялость, бледность кожи, отказ от еды и питья. Со стороны сердечно-сосудистой системы - приглушение тонов сердца, изменение частоты пульса, неустойчивость артериального давления.
Общемозговой синдром. Характерные симптомы:
- интенсивная головная боль, диффузная (распирающего характера) или преобладающая в лобно-височной области;
- рвота повторная или многократная, не связанная с приемом пищи, не приносящая облегчения;
- нарушение сознания (психомоторное возбуждение, сомнолентность, сопор, кома);
- судороги (от судорожных подергиваний отдельных мышц до генерализованного судорожного припадка);
- выраженная венозная сеть на голове, веках;
- расширение вен на глазном дне.
У детей раннего возраста: монотонный, "мозговой" крик; выбухание и напряжение большого родничка; расхождение швов черепа; "звук треснувшего горшка" при перкуссии черепа (симптом Мацевена).
Менингеальный синдром. Наиболее важными симптомами являются:
- вынужденное положение ребенка в кровати (запрокинутая голова, руки согнуты в локтях; приведены к туловшцу, ноги согнуты в коленях и тазобедренных суставах);
- ригидность затылочных мышц (пассивное сгибание головы больного к груди не удается из-за напряжения мышц, разгибающих голову);
- симптом Кернига (лежащему на спине больному сгибают ногу под прямым углом в коленном и тазобедренном суставах; пассивное разгибание ноги в коленном суставе, при согнутом бедре не удается вследствие напряжения задней группы мышц бедра);
- симптом Брудзинского I (исследуется одновременно с ригидностью затылочных мышц: при пассивном сгибании головы больного, лежащего на спине, ноги сгибаются в коленных и тазобедренных суставах);
- симптом Брудзинского II (такое же сгибание ног при надавливании на лонное сочленение);
- симптом Брудзинского III (исследуется одновременно с симптомом Кернига; при попытке согнуть ногу в коленном суставе вторая нога сгибается в колене и приводится к животу);
- симптом Лессажа (грудного ребенка берут за подмышечные впадины обеими руками, придерживая указательными пальцами голову со стороны спины, и поднимают, возникает непроизвольное подтягивание ножек к животу за счет сгибания их в тазобедренных и коленных суставах);
- симптом Мондонези (надавливание на глазные яблоки через закрытые веки болезненно);
- симптом Бехтерева (локальная болезненность при поколачивании по скуловой дуге);
- общая гиперестезия, гиперакузия, светобоязнь.
У детей полный менингеальныи синдром наблюдается редко, Характерна диссоциация симптомов: наиболее постоянно выявляется ригидность затылочных мышц, несколько реже - симптом Кернига.
Синдром воспалительных изменений в цереброспинальный жидкости. Ликвор продуцируют сосудистые сплетений (plexus chorioideus) 3 и 4 желудочков (0,35 мл/мин, за сутки - 500-600 мл). Превышение продукции ликвора (>1 мл/мин) резко затрудняет отток цереброспинальной жидкости через пахионовы грануляции в мягкую мозговую оболочку. Давление цереброспинальной жидкости измеряется специальным монометром или градуированной стеклянной трубочкой и выражается в миллиметрах водного столба (мм вод. ст.) В положении лежа нормальное давление ликвора при люмбальной пункции равняется 100-150 мм вод. ст. Давление ликвора часто оценивается количеством вытекающих из пункционной иглы капель в течение одной минуты (норма - 40-60 капель/мин).
В норме цереброспинальная жидкость прозрачная, бесцветная. Содержит клетки мононуклеарного ряда (лимфоциты, моноциты), количество которых с возрастом уменьшается и составляет: у новорожденных - 20-25 кл в 1 мкл; в 6 мес- 12-15 кл в 1 мкл; с 1 года- 1-5 кл в 1 мкл. Повышение содержания клеток в цереброспинальной жидкости называется плеоцитоз.
Содержание белка в цереброспинальной жидкости колеблется от 0,10 до 0,33 г/л, сахара - 0,45-0,65 г/л, хлоридов - 7,0-7,5 г/л.
Воспалительные изменения в оболочках мозга сопровождаются следующими признаками в цереброспинальной жидкости:
- повышением ликворного давления - вытекает, как правило, струёй или частыми каплями, возможно редкими каплями (при повышении содержания белка или блоке подоболочечного пространства воспалительным экссудатом);
- возможным изменением прозрачности (мутная) или цвета (белый, желто-зеленый и др.);
- плеоцитозом с преобладанием нейтрофилов, лимфоцитов или смешанным;
- повышением содержания белка;
- изменением уровня сахара и хлоридов.
Синдром менингизма. В остром периоде различных инфекционных заболеваннй возможно развитии клинической картины менингита без воспалительных изменений в. цереброспинальной жидкости. В основе этого состояния - рефлекторная дисфункция сосудистых сплетений и повышение продукции ликвора. Наиболее часто данный синдром возникает у детей с неблагоприятным преморбидным фоном (гипертензионно-гидроцефальный синдром, минимальная мозговая дисфункция, органическое поражение головного мозга). Окончательный диагноз возможен только после проведения люмбальной пункции и исследования цереброспинальной жидкости. У подавляющего большинства больных ликворное давление повышено; жидкость прозрачная, бесцветная, количество клеток в норме; концентрация белка не изменена. Характерным является быстрая обратная динамика общемозговых и менингеальных симптомов (в течение 1- 2 дней) на фоне снижения интоксикации и дегидратационной терапии.
Диагностика Пневмококкового менингита:
Лабораторная диагностика пневмококкового менингита
Общий анализ крови. В периферической крови обычно отмечается лейкоцитоз с резким сдвигом формулы крови влево до юных и миелоцитов, анэозинофилия, значительно повышенная СОЭ до 30–60 мм/час. В ряде случаев наблюдаемая лейкопения является плохим прогностическим признаком.
Исследование ликвора. Цереброспинальная жидкость мутная, часто с зеленоватым оттенком, вязкая, выражен нейтрофильный плеоцитоз (500–1500 клеток в 1 мкл), значительно увеличено количество белка (1–10 г/л) и снижено содержание глюкозы.
Бактериологическое исследование. Материалом для выявления возбудителя являются мокрота, кровь, гной и цереброспинальная жидкость, которые сеют на кровяной или сывороточный агар.
Бактериоскопическое исследование. На пневмококковую природу заболевания указывает наличие нейтрофилов и грамположительных ланцетовидных диплококков (не менее 10 в поле зрения) в мазках клинического материала. При бактериоскопическом исследовании ликвора обнаруживаются пневмококки в виде грамположительных диплококков ланцетовидной формы, расположенных вне- и внутриклеточно.
Для дифференцировки пневмококка от других стрептококков используют:
а) пробу с оптохином (угнетает рост стрептококков);
б) дезоксихолатную пробу (способность пневмококка ферментировать инсулин и чувствительность к желчи отличает его от зеленящих стрептококков);
в) возбудитель, выделенный из цереброспинальной жидкости, который необходимо серотипировать с помощью коммерческих реагентов для реакций латекс-агглютинации или коагглютинации, выявляющих капсульные антигены.
Лечение Пневмококкового менингита:
При подозрении на менингит необходима срочная госпитализация ребенка в специализированный стационар. При нарушениях сознания и дыхания транспортировку больного осуществляет реанимационная бригада. В стационаре проводят комплексное лечение, включающее охранительный режим, рациональное питание, этиотропную, патогенетическую и симптоматическую терапию. В остром периоде болезни необходимо соблюдение постельного режима. После проведения люмбальной пункции в течение 3 дней показан строгий постельный режим с укладкой на щите для профилактики постпункциональных осложнений.
Диета полноценная, высококалорийная, механически и химически щадящая. Детям первого года жизни проводят кормление сцеженным грудным молоком или адаптированными смесями с сохранением физиологического режима питания.
С целью профилактики кандидоза при массивной и длительной антибактериальной терапии показано назначение нистатина, дифлюкана, амфитерицина Б (фунгизона).
С иммуностимулирующей и заместительной целью применяют иммуноглобулины для внутривенного введения (эндобулин, сандоглобулин, пентаглобин) или специфические иммуноглобулины (против вируса клещевого энцефалита, противостафилококковый и др.).
Патогенетическая терапия направлена на борьбу с интоксикацией, на нормализацию внутричерепного давления и церебральной гемодинамики. При проведении дезинтоксикации необходимо обеспечить введение жидкости с учетом физиологической потребности и электролитного баланса. Введение жидкости осуществляется путем оральной регидратации (чай, 5 % раствор глюкозы, морс) или внутривенной инфузии. Для парентерального введения используют глюкозо-солевые (10 % глюкоза, 0,9 % NaCl, Рингера) и коллоидные (реополиглюкин, реомакродекс, гемодез) растворы в соотношении 3:1.
Одновременно назначают дегидратационную терапию (объем определяется степенью внутричерепного давления). В качестве стартового препарата в 1 - 2 сутки заболевания используют лазикс в дозе 1 - 2 мг/кг/сутки. Мочегонный эффект препарата начинается через 3 - 5 мин, достигает максимума через 30 мин и длится 1,5 - 3 часа.
Для улучшения кровоснабжения мозга и профилактики ишемии мозговой ткани используют сосудистые средства - трентал, кавинтон. Уменьшение энергодефицита нейронов и восстановление межнейрональных связей достигается применением препаратов ноотропного ряда (пирацетама, пантогама, перидитола) и вазоактивных нейрометаболитов (актовегина, инстенона). Длительность курса - до 6 мес. В тяжелых случаях ослабленным детям вводят лейковзвесь, свежезамороженную плазму; проводят сеансы УФО крови.
Основой комплексной интенсивной терапии отека-набухания головного мозга является адекватная респираторная поддержка (увлажненный кислород, эндотрахеальная интубация, ИВЛ), направленная на коррекцию кислотно-основного состояния и снижение выхода плазмы в периваскулярное пространство.
Широкое распространение получили осмодиуретики, действие которых основано на создании осмотического градиента между плазмой и мозговой тканью. С этой целью используют 15 % раствор манитола внутривенно (из расчета 0,5 - 1,0 г сухого вещества на 1 кг массы тела). Мочегонный эффект начинается через несколько минут и достигает максимума через 2 - 3 часа. Вследствие повреждения гематоэнцефалического барьера может возникнуть синдром "отдачи" - перемещение осмотически активного вещества из сосудистого русла в ткань мозга и усиление отёка. Для предупреждения данного состояния через 2 часа после начала введения манитола вводят лазикс.
В качестве этиотропных средств для лечения пневмококковой инфекции применяют бензилпенициллин в суточной дозе в зависимости от формы инфекции от 1 200 000 до 6 000 000 ЕД, при менингите для взрослых от 18 000 000 до 48 000 000 ЕД в сутки внутривенно, при эндокардите - 12 000 000 ЕД. Эффективны также препараты цефалоспоринового ряда, причем для лечения менингита можно использовать только цефотаксим и цефтриаксон, которые удовлетворительно проникают через гематоэнцефалический барьер. Препаратами второго ряда являются тетрациклины, ванкомицин, бисептол, сульфаниламиды.
Профилактика Пневмококкового менингита:
Профилактика пневмококковой инфекции посредством вакцинации остается наиболее рациональным подходом в борьбе с данным заболеванием. Ведущие мировые эксперты в области детских инфекций подчеркивают необходимость внедрения пневмококковых вакцин в повседневную практику стандартной вакцинации детей, начиная с первых месяцев жизни. Это отражено в официальных рекомендациях Всемирной Оранизации Здравоохранения (ВОЗ), национальных комитетов по вакцинации и иммунизации, консультативных советов Министерств здравоохранения стран ЕС, в которых говорится, что пневмококковая вакцинация должна стать частью стандартного календаря прививок для детей в европейских странах. Как пример - Министерство здравоохранения Великобритании ввело вакцинацию от пневмококковой инфекции детей с возраста 2 месяцев в стандартный календарь иммунизации в сентябре 2006 г.
Пневмококковая вакцина защищает от бактерий-возбудителей менингита. Существует два типа пневмококковой вакцины. Пневмококковую конъюгационную вакцину обычно вводят детям младше двух лет, а также детям в возрасте от 2 до 5 лет, которые принадлежат к группе риска. Пневмококковая полисахаридная вакцина рекомендована взрослым старше 65 лет. Полисахаридную вакцину также вводят взрослым среднего возраста с ослабленным иммунитетом и определенными хроническими заболеваниями.
К каким докторам следует обращаться если у Вас Пневмококковый менингит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пневмококкового менингита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

