Понос при стафилококке у детей
Обновлено: 26.04.2024
Не перестаю удивляться тому, какое множество людей в самых разных уголках мира не имеют ни малейшего представления о животных, живущих с ними бок о бок.
Ребята, давайте жить дружно!
Стафилококки — это целый род микроорганизмов, на сегодня известно уже 27 видов, при этом 14 видов обнаружены на коже и слизистых оболочках человека. Большинство стафилококков абсолютно безвредны: из упомянутых 14 видов только три способны вызывать болезни, но и этих трех более чем достаточно…
Маленькое, невзрачное и неподвижное зернышко — а именно так выглядит стафилококк под микроскопом — оказывается грозным противником: каждая частица, каждый элемент его структуры, каждый биохимический процесс — источник опасности.
Окружающая стафилококк микрокапсула отражает атаки фагоцитов (клеток-пожирателей микробов), способствует проникновению бактерий в ткани организма. Клеточная стенка вызывает воспалительные и аллергические реакции, нейтрализует иммуноглобулины, обездвиживает фагоциты. Многочисленные ферменты разрушают структуры клеток, обезвреживают антибиотики. А еще образуются так называемые гемолизины — вещества, повреждающие эритроциты, лейкоциты и многие другие клетки. Гемолизинов целых четыре разновидности, одна противнее другой. И без того немалый арсенал стафилококка дополняют токсины — сильнейшие яды, каждый со своим действием, а всего их не меньше десятка.
С одной стороны, становится понятным разнообразие стафилококковых болезней. Это вам не какая-нибудь дифтерийная палочка с одним-единственным токсином и одной-единственной болезнью. От вооруженного до зубов стафилококка ожидать можно чего угодно — и гнойника на коже, и менингита, и воспаления легких, и сепсиса, и кишечной инфекции…
С другой стороны, подлинная опасность конкретного стафилококка определяется именно наличием вышеупомянутых факторов патогенности. Ибо совсем не обязательно, что у данного микроба все эти ужасы присутствуют. Большинство стафилококков — ребята мирные. Мы ведь уже говорили о том, что из 14 видов, на человеке обитающих, только 3 способны вызывать болезни — именно потому, что только они имеют оружие (те самые факторы патогенности). Вот об этой троице и стоит поговорить подробнее.
Эпидермальный стафилококк менее разборчив, жить может где угодно — на любых слизистых оболочках, на любом участке кожи — это нашло отражение и в названии микроба (эпидермис — поверхностный слой кожи). Способность S. epidermidis вызывать болезни невелика — организм здорового человека любого возраста (даже новорожденного) легко с ним справляется. Парадокс: живет эпидермальный стафилококк на коже, но никаких кожных гнойничков не вызывает практически никогда. Абсолютное большинство инфекций возникают у людей ослабленных, перенесших операции, находящихся в реанимационных отделениях. Микроб с поверхности кожи через раны, дренажи, сосудистые и мочевые катетеры проникает в организм… Может возникнуть и заражение крови, и эндокардит (воспаление внутренней оболочки сердца). Именно эпидермальный стафилококк — подлинное наказание для хирургов, занимающихся внутренним протезированием: любые искусственные клапаны, сосуды, суставы если и инфицируются, то почти всегда именно этим стафилококком.
И наконец, самый известный, печально, к сожалению, известный стафилококк — золотистый. На его фоне все остальные представители стафилококкового племени кажутся мирными домашними зверушками. Практически все связанные со стафилококком медицинские проблемы подразумевают присутствие именно золотистого стафилококка.
Только золотистый стафилококк обладает полным арсеналом повреждающих факторов. Только он способен упорно и изобретательно отбиваться от антибиотиков и антисептиков. Никаких поблажек, никаких скидок на пол и возраст — и новорожденные, и взрослые, и старики: все уязвимы, чувствительны, подвержены… Нет такого органа в организме человека, куда бы не смог проникнуть золотистый стафилококк и где бы он не смог вызвать воспалительный процесс. Возникновение не менее ста опаснейших человеческих болезней прямо связано с золотистым стафилококком и только с ним.
Под микроскопом колонии золотистого стафилококка имеют оранжевый или желтый цвет — отсюда и название. Микроб удивительно устойчив во внешней среде. Такой устойчивостью обладают многие другие бактерии, но при воздействии неблагоприятных факторов они образуют споры — микробы погибают, споры остаются. После того как внешние условия улучшатся — споры превращаются в бактерии, а те уже атакуют организм человека. Стафилококк спор не образует. И, тем не менее, устойчив. И всегда готов.
Золотистый стафилококк не теряет активности при высушивании. 12 часов живет под воздействием прямых солнечных лучей. В течение 10 минут выдерживает температуру в 150 °С! Не погибает в чистом этиловом спирте. Не боится перекиси водорода, мало того — вырабатывает особый фермент каталазу, которая разрушает перекись водорода, а сам микроб усваивает образующийся при этом кислород.
Уникальная особенность именно стафилококка — выживать в растворах натрия хлорида, т. е. поваренной соли. 3 чайных ложки соли на стакан воды — выдержит легко. Почему это так важно? Да потому, что только стафилококк может выжить в потовой железе — соленый человеческий пот ему нипочем! А еще микроб вырабатывает фермент липазу, которая разрушает жиры вообще и сальную пробку в устье волосяного мешочка в частности. Очевидное и печальное следствие: практически 100% кожных гнойников (чирей, ячменей, фурункулов, карбункулов и т. д.) — это золотистый стафилококк и только золотистый стафилококк. Уже само знание этого факта легко убедит читателя в том, что нет на земном шаре человека, никогда не имевшего стафилококковой болезни — жизнь прожить и ни разу не обнаружить на себе какого-нибудь прыща практически невозможно.
Но есть у стафилококка и своя, правда очень-очень маленькая, ахиллесова пята: совершенно странная, толком непонятная, но очень высокая чувствительность к некоторым красителям, прежде всего к раствору бриллиантового зеленого — той самой обычной зеленке, что есть в каждом доме.
Упомянутые кожные проблемы — пример типичных для золотистого стафилококка местных инфекций. Воистину это цветочки, в сравнении с ягодками — инфекциями общими, или системными. Микроб вырабатывает особый фермент — коагулазу (этот фермент в принципе есть только у золотистого стафилококка). Когда с поверхности кожи стафилококк попадает в сосудистое русло, то, под действием коагулазы, начинается свертывание крови и бактерии оказываются внутри микротромбов — надежно спрятанные от защитных факторов иммунитета. С одной стороны, так может возникнуть стафилококковый сепсис (т. е. заражение крови, вызванное стафилококком), с другой стороны — стафилококк может попасть в любой орган и, соответственно, в любом органе вызвать гнойный воспалительный процесс.
С поверхности кожи стафилококк может проникать в грудную железу (именно он главная причина гнойных маститов), а со слизистых оболочек верхних дыхательных путей — в полость уха, придаточные пазухи носа, опускаться вниз в легкие (еще один вариант развития стафилококковой пневмонии).
И это еще не все!! Стафилококки вырабатывают сильнейшие яды (токсины), которые сами по себе способны вызывать очень тяжелые заболевания.
Самая распространенная токсическая стафилококковая болезнь — пищевое отравление. Почти 50% всех золотистых стафилококков выделяют энтеротоксин — яд, вызывающий сильнейший понос, рвоту, боли в животе. Стафилококки прекрасно размножаются во многих пищевых продуктах, особенно любят масляные кремы, овощные и мясные салаты, консервы. В процессе размножения в пище накапливается токсин, и именно с токсином, а не с самим микробом, связаны симптомы заболевания у неосторожного едока. Немалую роль играет устойчивость и микробов, и токсинов к консервирующим концентрациям соли, а также способность выдерживать кипячение.
Вот какое зловредное существо стафилококк! Самое же интересное состоит в том, что,
несмотря на многочисленные ферменты и опаснейшие токсины, несмотря на поразительную устойчивость во внешней среде, микроб ничего не может поделать с иммунной защитой здорового человека: против каждого яда имеется противоядие, системы общего и местного иммунитета способны нейтрализовать факторы патогенности, сдерживать размножение стафилококков, предотвращать возникновение болезней!
На поверхности кожи, на слизистых оболочках носоглотки и влагалища, в кишечнике, наконец, стафилококки могут жить годами, мирно сосуществуя с человеком и не причиняя ему никакого вреда. Знакомство со стафилококком начинается сразу же после рождения — инфицируются практически все новорожденные, но большинство в течение нескольких дней или недель от микроба избавляются. В носоглотке стафилококк постоянно живет у 20% людей, у 60% — эпизодически, и лишь каждый пятый обладает настолько сильной защитой, что носительство микроба оказывается невозможным.
Таким образом, стафилококк сплошь и рядом оказывается абсолютно нормальным и естественным представителем опять-таки абсолютно нормальной и естественной микрофлоры человека. Но, поскольку потенциальная вредность такого соседства очевидна, неудивительно, что стафилококк относят к условно-патогенным бактериям — т. е. микробам, способным вызывать болезни, но лишь при определенных обстоятельствах.
Любые обусловленные стафилококком медицинские проблемы предусматривают возникновение факторов, снижающих иммунную защиту человека. Повреждения кожи (травмы, занозы, трение об одежду, нарушение правил гигиены, аллергические дерматиты, термические и химические ожоги) — предпосылка к местным гнойным инфекциям, снижение иммунитета вследствие других болезней, расстройства питания, стрессы, гиповитаминозы — предпосылки к общим инфекциям, нарушение правил приготовления и хранения продуктов питания — предпосылки к пищевым отравлениям.
Но — и это очень (!) важно — всегда следует разграничивать такие понятия, как стафилококк и стафилококковая инфекция.
Обнаружение стафилококка при отсутствии реальных симптомов болезни — вовсе не повод к незамедлительному спасению и глотанию лекарств.
При всей однозначной теоретической справедливости приведенного выше правила практические действия… На практике все очень часто происходит с точностью до наоборот. В молоке здоровой кормящей женщины обнаруживается стафилококк (как правило, вообще попавший туда с поверхности кожи), и это служит поводом для прекращения кормления! В анализе кала на дисбактериоз или в мазке из зева выявлено присутствие стафилококка, и при отсутствии даже намеков на инфекционную болезнь, при нормальной температуре тела и ненарушенном общем состоянии дитя кормят антибиотиками! Более того, стафилококку часто приписывают болезни, в принципе ему не свойственные, обвиняя его то в запоре, то в аллергическом дерматите, объясняя его присутствием повышенное газообразование в кишечнике, срыгивания, икоту, дрожание подбородка, избыточное образование слюны, хрюканье носом и т. д. и т. п.
Повторимся, учитывая важность вопроса:
лечат людей, а не анализы (вообще); лечат стафилококковую инфекцию, а не стафилококк (в частности).
Лечение стафилококковых болезней — удивительно сложная задача, ибо нет микроба, способного сравниться со стафилококком по способности вырабатывать устойчивость к антибиотикам и другим антибактериальным средствам. Опыт первого применения пенициллина показал его эффективность именно по отношению к стафилококкам. Прошло около 70 лет, и сейчас о таких стафилококках можно только мечтать. Фармакологи синтезируют все новые и новые антимикробные средства, а микробиологи, с не меньшей частотой, обнаруживают стафилококки, к этим средствам не чувствительные.
Главная причина этого явления не только сам стафилококк, но и неоправданно широкое применение антибиотиков в ситуациях, когда без этого вполне можно обойтись. Парадокс, но даже некоторые стафилококковые болезни в лечении антибиотиками не нуждаются — например, пищевые отравления, связанные, как мы уже говорили, не с самим микробом, а с его токсинами.
Стафилококк стафилококку рознь. Самые опасные и устойчивые ко многим лекарствам обитают в больницах. Жизнь там нелегкая (и для бактерий в том числе), но стафилококки, выжившие в условиях постоянного применения дезинфицирующих средств и массового использования антибиотиков — серьезнейший фактор риска, основа так называемой госпитальной инфекции.
Повторимся: лечение стафилококковых болезней — задача сложная, путь к ее решению долог и дорог, но вполне реален. Конкретный стафилококк, устойчивый ко всем антибактериальным средствам, — явление очень редкое. Бактериологические методы позволяют не только обнаружить виновника болезни, но и определить его чувствительность к лекарствам, после чего провести курс эффективной терапии. Гнойные очаги в соответствующих органах устраняются оперативными вмешательствами, используются также антистафилококковые плазма и иммуноглобулины, посредством которых в организм вводятся уже готовые антитела. Огромное значение имеет устранение упомянутых нами провоцирующих факторов, тех, что снижают иммунную защиту и определяют принципиальную возможность возникновение болезни.
Печально, но перенесенная стафилококковая инфекция не оставляет после себя длительного иммунитета. Уж слишком велико количество возможных факторов патогенности. К токсинам одного стафилококка в крови появились антитела, но итог встречи с другим микробом не предсказуем, ибо он может обладать другими токсинами, организму еще не знакомыми.
Человечество обречено жить в соседстве со стафилококком. Соседство это не самое приятное, но терпимое. Все, что мы можем в этой ситуации, — избегать конфликтов. Поддерживать в порядке, укреплять и вовремя латать забор (т. е. систему иммунитета) и строго соблюдать пакт о ненападении — не бросать в соседа камни (антибиотики), до тех пор, пока он нас не трогает.
Здравствуйте, Наташа! Помогаю разбираться. Выделение в кишечнике золотистого стафилококка далеко не всегда является признаком болезни, даже чаще всего не является. Т.е. золотистый стафилококк является абсолютно нормальным обитателем кишечника. Согласно общепризнанным нормам в 1 г детского кала должно быть около 1000 стафилококков, это количество невелико, но обнаружить стафилококк - не трудно. Понятно, что сам факт выделения не говорит ни о чем. Да, стафилококк может быть причиной массовых заболеваний (все тех же бактериальных, т.е. стафилококковых гастроэнтеритов), но в этом случае он обнаруживается в очень высоких концентрациях и у подавляющего большинства заболевших. 5 из 50 - это повод утверждать, что в вашем случае причиной массового заболевания было что угодно, но не стафилококк. Может ли быть такое на самом деле или просто мы попали в стационар одними из первых? - разумеется, могло, по описанным выше соображениям. Могли ли нас выписать с стафилококом из больницы? Не только могли, но просто обязаны были выписать. Заразен ли мой малыш для окружающих детей и взрослых? Однозначно нет. Нужно ли нам сдать повторно анализы? Какие и где? Если ребенок здоров - не нужно, никакие, нигде. К каким врачам надо обращаться? Дружить с участковым педиатром (как написано в книге). Обращаться - по мере необходимости, 8 марта и на Новый Год. Какую диету нам надо сейчас соблюдать? Ничего особенного не надо, обычное питание, соответствующее возрасту. Принципы - в книге. Можно ли пить ребенку мезим-форте? Не нужно. Чем больше ферментов ребенок получит извне, тем меньше выработается своих. Какие витамины можно давать? Сейчас никакие (апрельское солнце, буде передозировка Д). А с середины мая - ну, например, "Юникап". И последнее, чтобы ребенок успокоился на первой капельнице, ему один раз укололи реланиум. Какие это может иметь последствия? Совершенно никаких. Если именно сейчас у ребенка возникают проблемы (понос) то, с учетом перенесенного гатроэнтерита, следует по быстрому отреагировать. Достаточно 2 препарата - смекта - 1-2 пакета в сутки, дробно (т.е. не пакетик сразу, а по чуть-чуть, но часто); хороший эубиотик - например, энтерол 1 капс 3 раза в день. Всего доброго. Комаровский Евгений Олегович
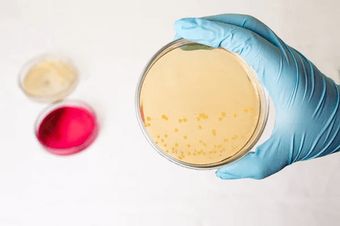
О заболевании
Стафилококки относятся к анаэробным шарообразным бактериям. Они вызывают большую группу заболеваний, среди которых различные инфекции кожи, воспаление легких, гнойно-некротические процессы в костях, воспаление мозговых оболочек головного и спинного мозга и многие другие. Грамположительные неподвижные кокки, то есть не образующие спор, всегда присутствуют на теле человека, но чтобы они активизировались, необходимы провоцирующие факторы, например снижение иммунитета.
Именно стафилококк у детей чаще всего проявляет свою патогенность, поскольку у организма еще не сформировался устойчивый защитный механизм. Инфекция распространяется контактным, пищевым, воздушно-капельным путями. Младенцы могут заразиться через руки матери, медицинского персонала, белье, предметы ухода. Диагностика стафилококкового поражения достаточно сложна и требует высокого уровня профессионализма от врача. В зависимости от пораженного органа лечением может заниматься как педиатр, так и инфекционист, ЛОР, дерматолог.
Особенности стафилококковой инфекции в раннем возрасте
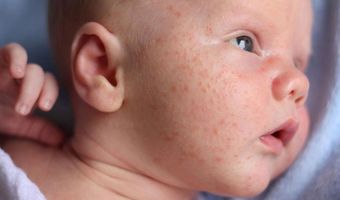
Обнаружение бактерий в организме еще не означает развитие заболевания. О реально существующем стафилококке у детей говорит не положительный анализ, а симптоматика — гнойная слизь, болезненные ощущения в месте воспалительного процесса. Наиболее тяжелые последствия у детей вызывают внутрибольничные штаммы, которые регулярно подвергаются влиянию антибиотиков и дезинфектантов, от чего они особенно устойчивые и сложнее поддаются лечению.
Риск инфицирования стафилококком у детей повышается в следующих случаях:
рождение раньше срока;
критическая масса тела;
оперативное вмешательство на первом году жизни;
врождённые пороки и патологии развития;
недостаточный гигиенический уход.
Виды возбудителей
Известно 32 вида стафилококков, из которых 16 вызывают инфекцию у человека. Наиболее распространенные следующие штаммы:
Бактерия относится к условно-патогенной. В большинстве случаев обнаруживается в области подмышек, в паху и в зоне промежности.
Отличительная особенность — сверхустойчивость к антибиотикам. При слабом иммунитете микроорганизмы могут вызывать поражения практически любых органов — плевры и легких, кожных покровов, оболочки сердца, уретры, желудка, кишечника, головного и спинного мозга. При отсутствии лечения развивается септическое состояние.
Самый опасный из всех видов. Бактерия удивительно жизнеспособна: сохраняет свойства в холоде, под прямым солнцем, при кипячении, не восприимчива к хлору, спирту и перекиси водорода.
Обладает способностью быстро вырабатывать устойчивость к различным антибиотикам, особенно если не соблюдать дозу лекарства и длительность приема. Поражает любые органы, селится во рту, на коже, в кишечнике, провоцируя воспаление и тяжелые осложнения. Вызывает эксфолиативный дерматит, синдром ошпаренной кожи, фурункулы, ангину, пневмонию, отит, конъюнктивит, острую пищевую интоксикацию.
Является частью флоры кожи, также обнаруживается на слизистых оболочках — в носу, горле, полости рта. Почти не вызывает заболеваний. С ним справляется даже неокрепший иммунитет новорожденного ребенка. Несмотря на слабый инфекционный потенциал, обладает высокой устойчивостью. Среди основных причин поражения бактериальным агентом — несоблюдение правил гигиены и контакт с зараженным человеком.
Эпидермальный стафилококк у детей чаще всего проявляется покраснением и шелушением кожи, которые принимают за аллергию. Может вызвать фолликулит, стафилококковый сикоз, множественные абсцессы.
Из всех перечисленных видов считается менее опасным. У детей встречается крайне редко. Поражает слизистые мочевыводящих органов, вызывает цистит, уретрит, почечные воспаления.
Чаще всего диагностируют у женского пола. При несвоевременном лечении способен спровоцировать бесплодие.
Симптомы стафилококка у детей
Поскольку возбудители поражают разные органы и системы, то проявления инфекции очень схожи с другими недугами. Чтобы вовремя выявить заболевание и приступить к лечению, необходимо обратиться к врачу и сдать бакпосев. Кроме того, на выраженность стафилококка у детей влияют следующие параметры — защитные силы организма, возраст, разновидность бактерий и их количество в организме.
Обратите внимание! Наиболее ярко выраженная реакция со стороны иммунной системы отмечается при инфицировании золотистым стафилококком.
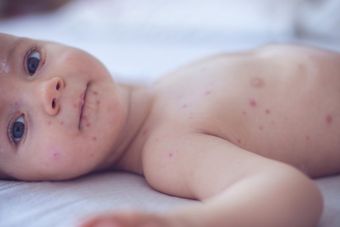
По способности развития инфекции различают две формы:
Ранняя — после проникновения бактерий в организм первые симптомы возникают уже спустя несколько часов. Болезнь протекает остро и тяжело. У детей наблюдаются лихорадка, диарея, рвота. Ребенок отказывается от еды, постоянно сонный, слишком много спит.
Поздняя — болезнь дает о себе знать на 3—5 сутки после попадания микробов. Сначала поражаются кожные покровы и слизистые оболочки. При отсутствии своевременного лечения инфекция проникает внутрь и развивается в других органах, что провоцирует генерализованное септическое поражение.
Обобщим все симптомы стафилококка у детей:
сильно выраженный токсический синдром — головные боли, повышение температуры до 38°С, гиперемия (патологическое переполнение кровью сосудов) или, наоборот, побледнение кожных покровов;
сильная слабость организма, повышенная тревожность, стоны и крики во сне;
отечность лица и век;
сухой кашель, насморк, покраснение горла;
нарушение работы желудочно-кишечного тракта — изжога, вздутие живота, отрыжка, запор или диарея, тошнота, рвота;
поражения кожи, которые могут быть вызваны при повышенной чувствительности ребенка к токсинам и ферментам, выделяемым стафилококком в процессе своей жизнедеятельности;
высыпания на коже, которые могут принимать различные формы — прыщи, волдыри, фурункулы, красные пятна, карбункулы, флегмоны, пустулы, абсцессы;
поражение слизистой глаз и носа с гнойным отделяемым.
Основные заболевания, которые развиваются при стафилококке у детей
Энтероколит
Отмечают повышенную утомляемость, слабость и сонливость, отказ от еды, лихорадку, головные боли, ломоту в теле. Стул учащается до 10–20 раз в сутки.
Испражнения жидкие, с обильными примесями слизи, иногда в кале присутствуют кровь или гной. Симптомы дополняются тошнотой и рвотой. Диарея сопровождается быстрым обезвоживанием, которое особенно опасно для детей до 5 лет.
Инфекционный конъюнктивит
Слизистая глаз раздражается, краснеет, появляется ярко выраженная светобоязнь. Имеет место слезотечение и припухлости, возникают пузырьки на внутреннем веке с выделением гноя, из-за которого после сна веки с трудом открываются. Образуются зеленовато-желтые корки.
Пузырчатка
На коже образуются мелкие пузырьки с гнойным содержимым, которые увеличиваются, лопаются и оставляют эрозию. Эпидемическая пузырчатка новорожденных возникает в первые 10 дней жизни, повышается температура. Сыпь чаще всего наблюдается в околопупочной области, на животе, ягодицах и спине. Общая симптоматика также выражается потерей аппетита, тревожностью и нарушением сна.
Псевдофурункулез
Острое гнойное воспаление потовых желез, которое чаще возникает в первый месяц жизни, реже – в возрасте до 6 месяцев. На коже головы, туловища, рук и ног появляются множественные язвы в форме свищей. После заживления остаются рубцы. При появлении новых узлов у ребенка ухудшается самочувствие. Температура тела может повышаться до 39°С.
Сепсис
У детей так называемое заражение крови протекает особенно скоротечно. Среди основных симптомов:
учащенное дыхание и пульс до 160;
лихорадка с температурой выше 38°С или снижение температуры тела ниже 36°С.
Причины стафилококка у детей
При снижении иммунитета в организм могут попасть и начать развиваться патогенные или условно-патогенные бактерии. Результатом жизнедеятельности микробов становятся токсины, которые оказывают негативное влияние на все внутренние органы.
Бактериальная инфекция передается младенцу носителем, в основном воздушно-капельным или контактным путем. Дети первого года могут инфицироваться и через молоко матери, если у нее мастит, трещины на соске, также через употребление смесей, в которые попадают кокки. Школьники чаще всего заражаются через прием инфицированной пищи — кремов, тортов, сметаны, сливочного масла или плохо промытых фруктов и овощей.
Патогенез
Механизм зарождения и развития заболеваний зависит от характера инфицирования. Если возбудитель проникает через кожу, слизистые оболочки, дыхательные пути, ЖКТ, пупочную ранку, то развивается воспалительный очаг с некрозом и нагноением. Например, при попадании патогена в место поврежденной кожи может образоваться фурункул. Если инфекция проникла через слизистую рта, то это провоцирует ангину, стоматит.
При распространении микробов в ЖКТ может произойти язвенное, катаральное или некротическое поражение желудка и оболочки кишечника. Тяжелая форма стафилококка вызывает заражение крови. При сильном иммунитете проникновение инфекции в организм ограничивается локальным воздействием или вовсе не вызывает заболевания.
К каким врачам обращаться
Поставить диагноз и определить тип возбудителя в домашних условиях нельзя. Если есть подозрения на стафилококк у ребенка, то требуется скорее обратиться к педиатру. Вы можете записаться к нам в клинику в удобное время.
Врач изучит анамнез, учтет жалобы, предшествующие обстоятельства, назначит анализы в зависимости от симптоматики. При подтверждении диагноза доктор даст направление к специалисту соответствующего профиля. Тяжелые формы заболеваний лечит инфекционист.
Как диагностируют стафилококк у детей?
Для назначения эффективного лечения врач назначает следующие анализы:
ПЦР — позволяет быстро и точно найти возбудителей, обнаруживая любые ДНК и РНК;
ИФА (иммуноферментный анализ) — позволяет определить специфические антитела к возбудителю;
мазок со слизистой, соскоб кожи, анализ кала (в зависимости от локализации заболевания).
Лабораторный анализ непременно включает определение чувствительности выделенной культуры или культур к антибиотикам.
Выявление стафилококка в кале детей
При обнаружении стафилококка в кале детей родители часто паникуют и требуют назначить их ребенку лечение. Однако бактерии в посевах фекалий без симптомов каких-либо заболеваний не представляют опасности для здоровья и жизни.
Стафилококк может обитать в условно-патогенной флоре, при этом не причинять вреда. Другое дело, если бактерии начинают размножаться в нетипичных условиях их существования, например в ране, тогда произойдет нагноение. Значит, лечение требуется только при обнаружении у ребенка соответствующих симптомов.
Лечение
Основные способы борьбы с инфекцией:
антисептики для обработки кожи и слизистых оболочек;
жаропонижающие средства при температуре свыше 38°С;
антибиотики, в зависимости от локализации патологического очага, в виде таблеток, мазей или инъекций.
Профилактика стафилококка у новорожденных
Чтобы уменьшить риск развития инфекции у младенца, требуется соблюдать простые правила:
Перед кормлением и уходом мама обязательно должна мыть руки.
Требуется обрабатывать антисептиками даже незначительные порезы, ссадины и раны.
Если кто-то хочет взять ребенка на руки, то необходимо также попросить этого человека тщательно вымыть руки с мылом.
При появлении любых подозрительных симптомов, которые могут свидетельствовать об инфекции, обратитесь к педиатру.
В комплексном лечении стафилококковой инфекции у детей главная задача — воздействовать на возбудителя, то есть устранить причину, без которой болезнь вообще бы не развилась. Тщательно наблюдайте за общим состоянием ребенка. Основные поводы показать малыша врачу: отказ от молока, смеси, повышение температуры, плач без повода, жидкий стул.
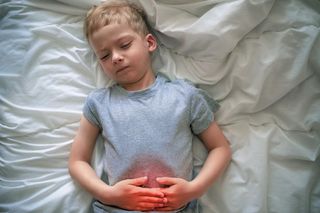
Острая кишечная инфекция, или сокращенно ОКИ – это заболевание, которое поражает органы желудочно-кишечного тракта у ребенка или взрослого пациента. Возбудителями острых болезней, относящихся к этой группе, могут стать как бактерии, так и вирусы. При этом нарушаются функции пищеварительной системы, появляется тошнота, рвота и диарея, которая может вызвать такое опасное состояние, как обезвоживание организма.
Какие органы страдают при кишечных инфекциях?
У ребенка и у взрослого пациента кишечные инфекции могут поражать различные органы пищеварительной системы:
- Желудок – при воспалении его слизистой оболочки развивается гастрит. Он сопровождается тошнотой, рвотой и болезненными ощущениями в области выше пупка.
- Желудок и тонкий кишечник – развивается гастроэнтерит, для которого характерен жидкий водянистый стул, содержащий непереваренные остатки пищи. Пациенты жалуются на боль вокруг пупка.
- Желудок, тонкий и толстый кишечник – развивается гастроэнтероколит. В этом случае пациент чувствует боль не только в животе, но и во время опорожнения кишечника. Стул жидкий, частый, иногда с примесью крови.
- Тонкий кишечник – при воспалении слизистой этого отдела ЖКТ развивается энтерит. Для этого инфекционного заболевания не характерна тошнота, рвота и боли в животе. Стул частый, водянистый.
- Толстый кишечник – при поражении этого отдела пищеварительной системы развивается колит. Для заболевания характерна боль, локализующаяся внизу живота. Развивается острая диарея, иногда с примесью крови и слизи.
- Толстый и тонкий кишечник – воспаление слизистой, при котором появляются сильные боли в животе, жидкий стул, а также частые позывы к опорожнению кишечника.
Кишечные инфекции и грудное вскармливание
Грудному ребенку при возникновении кишечной инфекции необходимо продолжать давать грудь по его требованию. ВОЗ рекомендует продолжительное грудное вскармливание в странах, где подобные инфекции имеют широкое распространение. Согласно статистике, у таких детей риск тяжелых осложнений намного ниже, чем у детей, находящихся на искусственном вскармливании.
Причины
Кишечную инфекцию у ребенка могут вызвать патогенные или условно-патогенные вирусы и бактерии. Основной путь передачи бактериального возбудителя ОКИ – фекально-оральный. При этом заражение зачастую происходит от употребления немытых, несвежих, термически необработанных продуктов и некипяченой воды.
У вирусного возбудителя ОКИ путь воздушно-капельный. Вирус или бактерия попадают в полость рта, желудок, а затем в кишечник. Там патоген закрепляется и начинает активно размножаться, что в итоге приводит к интоксикации детского организма.
Классификация
В медицине острые кишечные инфекции разделяют в зависимости от вида возбудителя, который их вызвал. Поэтому существуют две большие группы заболеваний – бактериальные и вирусные. В свою очередь, каждая группа имеет подгруппы:
- Вирусные – сюда относят ротавирусную инфекцию, аденовирусную (кишечный грипп) и энтеровирусную инфекцию.
- Бактериальные – сюда входят дизентерия (шигеллез) и ботулизм, возникающий вследствие употребления домашних консервированных продуктов.
Симптомы
Для ОКИ (острой кишечной инфекции) характерен ряд признаков, которые врачи разделяют на общие и местные. К локальным симптомам заболевания относятся:
- рвота;
- диарея;
- болезненность в области живота;
- поражение слизистой желудка, кишечника.
Местные симптомы бактериальной или вирусной ОКИ:
- болит, кружится голова;
- повышается температура тела;
- недомогание, слабость, сонливость;
- появляются признаки обезвоживания – сухая слизистая во рту, вязкая слюна, у кожи появляется серый оттенок, на 50% сокращается объем мочи и количество мочеиспусканий. У грудничков западает родничок на голове и учащается пульс.
Первая помощь

При проявлении кишечной инфекции многие родители начинают самостоятельно подбирать лекарства, чтобы устранить у своего ребенка неприятные симптомы. Однако перед тем как начать лечение, необходимо проконсультироваться с детским врачом. Самолечение опасно, так как оно может привести к развитию осложнений.
Родителям важно знать, что если их малыш жалуется на ухудшение и затуманивание зрения, появились признаки косоглазия, то нужно сразу вызвать бригаду скорой помощи. Такие симптомы характерны для смертельно опасного ботулизма. До приезда скорой ребенку необходимо оказать первую помощь:
Если сильно болит живот, то до приезда доктора можно дать обезболивающее. Однако следует учитывать, что действие препарата может затруднить диагностику заболевания. В дальнейшем, если родители будут следовать всем рекомендациям врача, ребенок постепенно пойдет на поправку. Правильно подобранное лечение, диета и защита организма от обезвоживания позволят малышу выздороветь на 4–5-й день.
Диагностика кишечной инфекции у ребенка
Чтобы определить тип инфекции и вид возбудителя, педиатр или детский инфекционист собирает анамнез и делает осмотр. Затем специалист просит сдать кал на бактериологическое исследование. При тяжелой, осложненной форме болезни врач может назначить:
- анализ ликвора, мочи – для бактериологического исследования;
- анализ крови – посев на стерильность: этот метод помогает выявить имеющиеся вредоносные бактерии, которые указывают на то, что в организме ребенка протекают патологические процессы.
Помимо этого педиатр проводит дифференциальную диагностику с острым аппендицитом, панкреатитом, дискинезией желчевыводящих путей и прочими патологиями. Поэтому специалист может назначить консультацию у детского хирурга и гастроэнтеролога.
Лечение

Многие кишечные инфекции у детей не требуют лечения и проходят сами благодаря защитному действию иммунной системы. Поэтому главная задача родителей состоит в том, чтобы оказать максимальную поддержку детскому организму в этот период.
Защита организма от обезвоживания
Чтобы избежать обезвоживания организма при рвоте и диарее, нужно поддерживать нормальный уровень водно-солевого баланса. В этом помогут специальные препараты для регидратации.
Снижение высокой температуры
Если у ребенка при острой кишечной инфекции поднялась высокая температура, то ее следует сбить. Жар, так же как диарея и рвота, вызывает потерю жидкости и может привести к обезвоживанию. Поэтому чтобы поддерживать нормальный водный баланс и снизить симптомы интоксикации, нужно дать ребенку жаропонижающий препарат. При этом следует строго придерживаться рекомендаций педиатра и давать лекарство строго в объеме, который соответствует возрасту малыша.
Антибиотикотерапия
По данным ВОЗ, при бактериальных и вирусных кишечных инфекциях следует принимать противомикробные препараты в следующих случаях:
- если в рвоте и каловых массах появилась кровь;
- наблюдается острая диарея на протяжении нескольких дней.
При этом следует помнить, что прием препаратов и схему лечения назначает только лечащий врач. Самолечение может значительно ухудшить состояние малыша.
Прием сорбентов
Чтобы исключить у ребенка интоксикацию, при возникновении кишечной инфекции следует давать сорбенты. По мнению ВОЗ, не существует официальных доказательств, что эти препараты помогают в борьбе с подобными инфекционными заболеваниями. Однако они не причиняют вред детскому организму – по этой причине педиатры довольно часто включают их в схему лечения.
Соблюдение щадящей диеты

Заболевание протекает гораздо хуже, если не учитывать того, что в этот период ребенку необходимо давать щадящую пищу. По рекомендации специалистов следует готовить блюда на пару или отваривать, а затем мелко натирать или делать пюре. Исключаются ягоды и соки. Кормить малыша нужно небольшими порциями.
Прогноз и профилактика
Своевременное обнаружение первых признаков кишечной инфекции у ребенка и правильно подобранное лечение позволяют обеспечить полное выздоровление. Обычно иммунитет к подобным заболеваниям нестойкий. При развитии тяжелой формы болезни могут появиться осложнения вплоть до острой почечной или сердечной недостаточности, отека легких и прочих опасных состояний. По этой причине родителям рекомендуют не подбирать самим препараты для лечения, а сразу обращаться к врачу.
В качестве профилактики бактериальных и вирусных кишечных инфекций необходимо соблюдать следующие санитарно-гигиенические нормы:
- с ранних лет обучать ребенка правилам личной гигиены;
- правильно хранить и термически обрабатывать продукты питания;
- родителям после подмывания и пеленания малыша следует обязательно мыть руки;
- следить, чтобы употребляемая вода была чистой (поможет фильтрация и кипячение);
- дезинфекция игрушек и посуды в детских садах, которые могут быть источниками инфекции;
- при грудном вскармливании матери следует ежедневно принимать душ и регулярно менять белье, чтобы молочные железы были чистыми;
- если ребенок ест из бутылочек и сосет соску, то их также необходимо регулярно обрабатывать специально предназначенными средствами. Так вирусы и бактерии, вызывающие острые кишечные инфекции, не проникнут в желудочно-кишечный тракт через используемые предметы.
Остальные дети в семье или в детском учреждении, где находился заболевший ребенок, должны быть обследованы, а за их самочувствием нужно наблюдать не менее 7 дней.
Лечение кишечной инфекции у ребенка в Москве
Вопрос-ответ
Когда вызвать врача?
В этом вопросе родителям необходимо ориентироваться на общее самочувствие и характерные симптомы, указывающие на то, что у ребенка возникла острая кишечная инфекция. Для детей, особенно в младенческом возрасте, это заболевание крайне опасно, так как в организме стремительно развивается обезвоживание. Тревожный симптом, при котором следует безотлагательно обратиться к врачу, – это снижение объема мочи и количества мочеиспусканий.
Как определить, развивается ли обезвоживание?
Заболевание чаще всего сопровождается рвотой и поносом. Вследствие этого организм человека теряет много жидкости и солей (калий, натрий, хлор и прочее). Развивается обезвоживание, которое считают одной из самых опасных ситуаций для жизни, особенно для маленького ребенка.
Родителям следует быть очень внимательными, особенно если у ребенка наблюдаются такие тревожные симптомы:
- слюна стала более вязкой;
- кожа приобрела серый оттенок;
- ребенок стал более вялым и сонливым;
- за 12 часов малыш пописал в два раза реже обычного;
- слизистая полости рта и язык стали сухими;
- рвота настолько сильная, что ребенка не получается напоить;
- у малыша в возрасте до 1 года участился пульс и начал западать родничок на голове;
- сокращается объем выделенной мочи, которая приобретает темный оттенок и резкий запах.
В этом случае ребенка следует отвезти в клинику, где ему сделают капельницу, чтобы в организме нормализовался баланс жидкости.
Как поить ребенка с кишечной инфекцией?
Если развилась острая вирусная или бактериальная кишечная инфекция, то ребенка следует правильно поить. Необходимо следить, чтобы заболевший не делал больших глотков, так как это может вызвать рвоту, которая приведет к еще большей потере жидкости. Поэтому специалисты рекомендуют поить малыша аккуратно и понемногу.
Лучше делать это каждые 5 или 10 минут по 5–15 мл воды за один прием. Также не следует поить ребенка только одной чистой водой, так как это вызовет солевой дисбаланс в организме. Можно давать аптечный раствор для регидратации. Однако если малыш отказывается пить, то следует давать ему любую жидкость, которую он захочет.
Чем кормить ребенка при кишечной инфекции?
При выборе блюд следует руководствоваться тем, что пища должна уменьшать воспалительные изменения в желудочно-кишечном тракте, которые произошли вследствие острой вирусной кишечной инфекции.
Основные рекомендации по питанию:
- употребляемые блюда должны быть теплыми, не выше 38 °С;
- желательно принимать пищу не 3 раза, а 5–6 раз в день;
- в первые дни необходимо снизить количество потребляемой пищи на 15–20%;
- следует готовить пищу на пару, отваривать продукты, растирать или делать пюре;
- нужно ограничить в рационе жиры, углеводы и поваренную соль, вводить достаточное количество белка;
- блюда должны быть механически и химически щадящими, легкоусвояемыми и разнообразными по вкусу.
Также следует исключить из рациона продукты, которые усиливают кишечную перистальтику: пакетированные и свежевыжатые соки, ягоды, сырые фрукты и овощи, свежую выпечку, бобовые, а также масла растительного и животного происхождения в чистом виде.
Читайте также:

