Пост туберкулезные изменения в легких
Обновлено: 26.04.2024
В данной статье представлены данные 128 больных с различными формами туберкулеза легких с сомнительной активностью. Важным дифференциальным критерием активности посттуберкулезных изменений является положительная динамика процесса от неспецифической антибактериальной терапии с учетом характера микробной флоры и теста на лекарственной чувствительности, положительная клинико-рентгенологическая динамика и отсутствие микобактерий туберкулеза в патологическом материале.
Ключевые слова: остаточные посттуберкулезные изменения, активность, диагностический алгоритм, противотуберкулезный санаторий.
Актуальность. Основными очагами инфекции при реактивации туберкулеза у большинства больных являются остаточные посттуберкулезные изменения, характер, величина и стабильность которых зависят как от исходной формы и фазы процесса, так и от полноценности комплексного лечения первого заболевания (1,2,3).
Цель исследования: дифференциация активного и неактивного состояния туберкулезных изменений.
Материал и методы исследования. Нами было обследовано 128 поступивших в 2013г. в противотуберкулезный санаторий с различными формами туберкулеза органов дыхания с сомнительной активностью. Мужчин было 64,7%, женщин 35,3%. Больше половины анализируемых лиц (62,8%) составила средняя возрастная группа (30-55 лет). При установлении активности основным критерием считалось положительная клинико-рентгенологическая динамика в процессе неспецифической антибактериальной терапии, отсутствие микобактерий туберкулеза в патологическом материале. Длительность наблюдения составляла от 1 до 4 месяцев.
Наиболее частыми жалобами при тщательном опросе больных были: снижение аппетита – 78,5%, кашель в 67,8%, потливость в 45,5%, повышение температуры тела в 28,5%, боли в груди у 9,4%. У большинства больных (64,0%о) клиническое проявление реактиваций было малосимтомным (48,7%) или бессимтомным (15,3%) и только у 36,0% процесс имел острое клиническое течение.
Изменения со стороны периферической крови, которые выражались в ускорении СОЭ от 18 до 45 мм/час в 82,4% случаев, сдвига влево в 65,7%, лимфопения в 32,7%, моноцитоз в 16,4%.
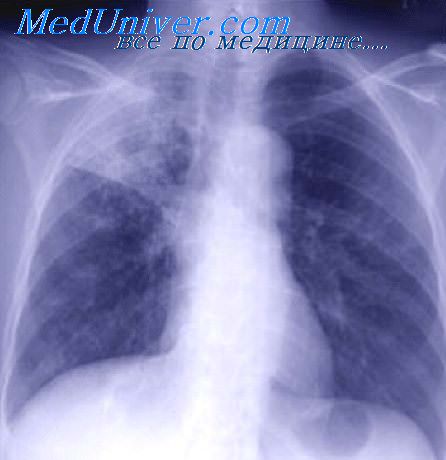
Рентгенологически определяемая инфильтрация, на фоне фиброза легочной ткани и интенсивных очагов было у 65 (50,7%), в том числе затемнение распространялось на 2-3 сегмента.
Ретроспективный анализ рентгеновских снимков показал, что наиболее частой исходной клинической формой был инфильтративный туберкулез легких в 85 (66,4%), очаговый в 17(13,2%), туберкулезный плеврит в 14 (10,9%), диссеминированный в 4 (3,1%), фиброзно-кавернозный в 8 (6,25%) (таблица 1).
Таблица 1 — Распределение больных с исходной клинической формой туберкулеза
| № | Исходная клиническая форма туберкулеза | Всего |
| 1 | очаговый | 17(13,2%) |
| 2 | диссеминированный | 4 (3,1%) |
| 3 | инфильтративный | 85 (66,4%) |
| 4 | туберкулезный плеврит | 14 (10,9%) |
| 5 | фиброзно-кавернозный | 8 (6,25%) |
| Всего | 128 (100,0%) | |
| 6 | Из них оперированы | 37 (28,9%) |
Оперированы по поводу первого заболевания 37 (28,9%) больных. Оперативные вмешательства чаще имели резекционный характер (1-2 сегментов, доля).
Характер остаточных изменений в легких был таковым: массивные плевральные наслоения в 8,5%, фиброз легочной ткани и плотные петрифицированные очаги в 45,5%, крупные плотные очаги и туберкуломы в 17,1% случаев, остаточные изменения после оперативных вмешательств в 28,9% (Таблица 2).
Таблица 2 — Распределение больных по характеру остаточных посттуберкулезных изменений (в% к итогу)
| № | Характер посттуберкулезных остаточных изменений | Всего |
| 1 | Массивные плевральные наслоения в | 8,5% |
| 2 | Фиброз легочной ткани и плотные петрифицированные очаги | 45,5% |
| 3 | Крупные плотные очаги и туберкуломы | 17,1% |
| 4 | Остаточные изменения после операции | 28,9% |
| Всего | 100,0% |
У данных пациентов, помимо посттуберкулезных изменений, имелась сопутствующая патология в виде хронического пиелонефрита (4,0%), патологии желудочно-кишечного тракта (хронический гастрит, колит, холецистит, язвенная болезнь желудка и двеннацатиперстной кишки) (7,2%), сахарного диабета (5,7%), неспецифической патологии легких (хронического бронхита и хронического обструктивной болезни легких) (5,7%), эндемический зоб (7,6%), хронические гепатиты (2,3%). У 19 (14,8%) диагностированы дополнительно к специфическим изменениям пороки развития легких. Были выявлены различные виды гипоплазий: кистозные, бронхомегалии, а также аномалии ветвления бронхов и трахеи и т.д. При бронхоскопии обнаружены изменения в крупных бронхах в 30,4% случаях. При этом эндобронхиты катаральные были выявлены у 16,4% , гнойные у 14,6% больных.
Были проанализированы результаты культурального исследования мокроты на вторичную флору у 86 (67,1%) больных. При этом не получен рост флоры лишь у 4 (3,1%), непатогенная микробная флора была высеяна у 18 (14,0%) и патогенная – у 64 (50,0%) больных. Из патогенной флоры преобладали микробные ассоциации в основном стафилококк-стрептококк-кишечная палочка, устойчивые в большинстве случаев к стрептомицину, ампициллину, линкомицину.
Критериями определения активности туберкулезного процесса были сроки купирования интоксикационного синдрома, катаральных явлений в легких и динамика лабораторных показателей и рентгенологических изменений в легких. Санаторное лечение позволяло поддерживать в организме больного положительных реакций путем использования отдельных сочетаний климатических факторов (воздушные и солнечные ванны). Лечебные бронхоскопии санацией бронхиального дерева, введением антибиотиков широкого спектра действия, ферментов, бронхолитиков использовалась у больных с неспецифическими эндобронхитами. Физиотерапевтическое лечение (тубускварц, УВЧ, ультразвук, фонофорез с лидазой, с экстрактом алоэ), После проведенного комплексного лечения улучшение самочувствия, нормализация температуры отмечались уже в первые недели от начала лечения. Динамика лабораторных показателей (лейкоцитоз, ускоренное СОЭ) нормализовались в 78,6% в первые две недели, и в 21,4% случаев она наступила к концу первого месяца. Выраженная рентгенологическая динамика процесса: рассасывание инфильтративных теней вокруг очагов, нормализация структуры корня, рассасывание экссудата в плевральной полости отмечалась в большинстве случаев в первые месяцы лечения.
Выводы. Важным дифференциальным критерием активности посттуберкулезных изменений является положительная динамика процесса от неспецифической антибактериальной терапии с учетом характера микробной флоры и теста на лекарственной чувствительности. Одним и основных признаков считается положительная клинико-рентгенологическая динамика и отсутствие микобактерий туберкулеза в патологическом материале.
Проведенный полноценный диагностический алгоритм и комплексное лечение в условиях санатория заболевания облегчают трудности при дифференциации активного и неактивного состояния туберкулезных изменений.
- Сильвестров В.П. Затянувшиеся пневмонии и их лечение. — Л.: – С. 19-26.
- Абилдаев Т.Ш. Результаты и пути дальнейшей реализации национальной программы борьбы с туберкулезом в Казахстане // Фтизиопульмонология. – 2011. — №2(19). — С. 6-9.
- Рабухин А.Е. Туберкулез органов дыхания у взрослых. — М.: Медицина, 1976. – 360 с.
О.К. Алишев, Г.С. Еркенова, А.Г. Исаева
ӨКПЕСІНДЕ ТУБЕРКУЛЕЗДЕН ҚАЛҒАН ҚАЛДЫҚТАРЫ БАР НАУҚАСТАРДЫҢ КЛИНИКАЛЫҚ МІНЕЗДЕМЕСІ
Түйін: Туберкулез үрдісінің белсендігі күмәнді 128 науқастың мәліметтері сарапталды. Туберкулезден қалған қалдықтардың белсенділігін анықтаудағы негізгі салыстырмалы критерийлері болып бейспецификалық емнің тиімділігі деуге болады. Сонымен қатар клиникалық және рентгенологиялық оң динамикасы, патологиялық материалдағы туберкулез микобактериясының анықталмауы болып табылады.
D.K. Alishev, G.S. Erkenova, A.G. Issayeva
Clinical characteristics of patients with residual changes after tuberculosis in the lungs
Resume: Data of 128 patients with various forms of tuberculosis with dubious activity are analyzed. An important differential criteria for the after tuberculosis activity changes are positive dynamics of the process of nonspecific antibiotic therapy , given the nature of the microbial flora and drug susceptibility test, positive clinical and radiological improvement and the absence of tubercle bacilli in pathological material .
Критерии потери активности туберкулеза. Остаточные изменения туберкулеза.
Определить в каждом конкретном случае наличие такого процесса лишь по одному какому-либо клиническому признаку крайне трудно, а часто невозможно. В этих случаях необходимо руководствоваться несколькими показателями. На основании длительного (от 3 до 15 лет) наблюдения за большой группой детей, подростков и взрослых, ранее страдавших различными формами туберкулеза органов дыхания, мы совместно с рядом сотрудников Центрального института туберкулеза еще в 1950 г. определили следующие критерии потери активности процесса и клинического излечения от него.
1. Устойчивое функциональное состояние организма, полная компенсация и сохраняющаяся трудоспособность.
2. Отсутствие физически и рентгенологически определяемых признаков активности специфических изменений в органах дыхания.
3. Отсутствие микобактерий туберкулеза в различных выделениях, подтвержденное всеми доступными методами исследования.
4. Отсутствие признаков повышенной специфической чувствительности, установленное посредством кожных и подкожных туберкулиновых проб, различных биохимических показателей.
К числу последних мы отнесли в дальнейшем отрицательную белково-туберкулиновую пробу, отсутствие С-реактивного белка, нормальный уровень гликопротеидов и других иммунобиологических показателей, изложенных на стр. 91—93. В сущности тех же критериев придерживаются в настоящее время и некоторые другие авторы (В. С. Гавриленко, 1970; Kuntz, 1964, и др.).
III. Единичные уплотненные мелкие очаги с ограниченным фиброзом.
IV. Многочисленные уплотненные очаги и распространенный фиброз.
V. Единичные крупные осумкованные очаги или уплотненные фокусы типа туберкуломы с ограниченными фиброзно-склеротическими изменениями.
VI. Такого же характера, но многочисленные очаги и фокусы на фоне выраженного пневмо- или плевросклероза.
VII. Остаточные (оздоровленные) деструктивные полости.
VIII. Метатуберкулезные реконструктивные легочные и плевральные изменения.
При последующем контроле в течение 3—5 лет и более после прекращения лечения у большей части наблюдавшихся сохранялось стационарное клинико-рентгенологическое состояние, у других отмечалась дальнейшая инволюция рентгено-морфологических изменений в легких, у третьих в небольшом числе случаев в различные сроки произошло обострение процесса или наступал рецидив болезни. Такой неблагоприятный исход обычно не отмечался при I, II, III и VIII типах остаточных изменений и имел место при остальных. Приведенная группировка приближается к схеме основных типов излечения легочного туберкулеза, предложенной В. Л. Эйнисом (1957).
Таким образом, при определении потенциальной активности туберкулеза необходимо учитывать качественный и количественный характер рентгено-морфологических изменений и их динамику. Так, по нашим наблюдениям, при наличии остаточной полости, особенно с утолщенными стенками, туберкуломы средней и крупной величины, множественных уплотненных очагов и осумкованных фокусов можно скорее предполагать еще сохраняющуюся активность процесса. Об этом же свидетельствует продолжающаяся инволюция специфических изменений, отмечаемая на протяжении сравнительно короткого срока наблюдения.
В сомнительных случаях приходится прибегать к специфическому лечению, чтобы ex juvantibus определить возможную активность туберкулеза. Уверенность в этом укрепляется, если после приема в течение 3— 6 мес, например, тубазида и ПАСК уменьшаются в размерах, уплотняются, а тем более рассасываются очаговые или фокусные образования в легких. Пользуясь таким методом, В. Р. Левин и Б. Ш. Моделевский (1970) смогли в 21,6% подтвердить активность рентгенологически определяемых изменений.
Изложенные данные свидетельствуют о том, что лишь в результате всестороннего исследования пациента и нередко только после различного в зависимости от характера патологического процесса периода наблюдения может быть решен вопрос об его активности и определен круг соответствующих лечебно-профилактических мероприятий.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
1. Аббревиатуры:
• Туберкулез (ТБ)
• Микобактерии туберкулеза (МБТ)
2. Определения:
• МБТ: инфекция с аэрогенным (воздушно-капельным) механизмом передачи
• Гранулема: эпителиоидные гистиоциты, в т.ч, гигантские клетки Лангханса, окруженные лимфоцитами
• Очаг Гона: первичный легочный очаг ТБ
• Комплекс Ранке: очаг Гона + поражение лимфоузлов
б) Визуализация:
2. КТ легких при туберкулезе:
• ТБ лимфаденит:
о Гиподенсный участок в центре, контрастное усиление на периферии
о Типичная односторонняя лимфаденопатия корня легкого и/или паратрахеальная лимфаденопатия
• ВИЧ(+):
о Лимфаденопатия с вовлечением нескольких групп лимфоузлов
о Консолидация легочной ткани у пациентов с тяжелым иммунодефицитом (СПИД) и уровнем CD4
• ТБ плевры:
о Плевральный выпот, возможно, осумкованный
о Утолщение, контрастное усиление, обызвествление плевры
о Сопутствующий ТБ легких (часто):
- Субплевральные и перибронховаскулярные микроузелки, утолщение междольковых перегородок
- Может напоминать злокачественную опухоль
- Парадоксальный ответ: увеличение внутрилегочных очагов после начала эффективного лечения
о Плевральный выпот на стороне поражения
о Бронхоплевральный свищ:
- Гидропневмоторакс, возможно, напряженный
о Эмпиема плевры, сообщающаяся с внешней средой
- Жидкость и мягкотканный компонент с распространением из полости плевры в мягкие ткани грудной стенки ± свищ, открывающийся в коже
3. Сцинтиграфия:
• ПЭТ/КТ:
о Пораженные ткани при ТБ обычно накапливают ФДГ
в) Дифференциальная диагностика туберкулеза легких:
1. Нетуберкулезная микобактериальная инфекция легких:
• Mycobacterium avium-intracellularecomplex (MAC), Mycobacterium kansasii и др.
• Классическая или кавитирующая инфекция неотличима от кавитирующего ТБ на диагностических изображениях:
о Предполагайте ТБ, пока не доказано обратное
о Необходимо исследование мокроты и/или другие лабораторные исследования
3. Некротическая лимфаденопатия:
• Центральный некроз и периферическое контрастное усиление:
о Другие инфекции: грибки
о Метастатическая лимфаденопатия: рак легкого, плоскоклеточный рак головы и шеи
4. Милиарные микроузелки:
• Милиарная грибковая инфекция
• Милиарные метастазы:
о Папиллярный рак щитовидной железы
• Трансбронхиальная биопсия позволяет дать точный диагноз
г) Патология:
3. Микробиология:
• МБТ: облигатные патогены рода Mycobacteriaceae, вызывающие туберкулез
• Аэробные, требующие большого количества кислорода
• Окрашиваются по Цилю-Нильсену, являются кислотоустойчивыми
д) Клинические особенности:
2. Демография:
• Эпидемиология:
о ТБ эндемичен для всех стран мира; в Юго-Восточной и Западной Азии (Океании) и Африке: 58% и 28% новых случаев соответственно о 2014 год:
- 9,6 млн. новых случаев:
1,2 млн. (12%) пациентов с ТБ страдают СПИД
- 1,5 млн. летальных исходов
- 3,3% новых случаев ТБ обусловлены мультирезистентны-ми формами
3. Течение и прогноз:
• Смертность без лечения при ТБ, мазок(+): 70%
• Смертность без лечения при ТБ мазок(-), посев(+): 20%
• ТБ у ВИЧ-инфицированных быстро приводит к гибели, средняя выживаемость
4. Лечение:
• Принципы терапии:
о Множественные препараты (в зависимости от чувствительности); предпочтительные препараты: изониазид, рифампин, этамбутол, пиразинамид
5. Прогноз:
• Уровень успешности терапии-80%
• Предикторы летальности:
о ВИЧ-инфекция
о ТБ, мазок мокроты (+)
о Мультирезистентный ТБ
о ТБ в анамнезе
е) Диагностическая памятка. Следует учесть:
• Активный туберкулез при верхнедолевой пневмонии с кавитацией:
о При подозрении на кавитацию в верхней доле КТ помогает подтвердить патологические изменения
о Пациенты с кавитацией в верхних долях должны изолироваться, пока не исключен ТБ
ж) Список использованной литературы:
1. Rozenshtein A et al: Radiographic appearance of pulmonary tuberculosis: dogma disproved. AJR Am J Roentgenol. 204(5):974-8, 2015
2. Ко JM et al: Pulmonary changes of pleural ТВ: up-to-date CT imaging. Chest. 146(6):1604-11, 2014
3. LeeJY et al: Pulmonary tuberculosis: CT and pathologic correlation. J Comput Assist Tomogr. 24(5):691-8, 2000
Вторичный туберкулез легких. Реактивация туберкулеза лимфатических узлов.
Вторичный туберкулез легких у взрослых, патогенез которого был изложен ранее, иногда развивается в результате обострения перенесенного в прошлом первичного процесса. По нашим наблюдениям, такая форма болезни возникает обычно спустя длительный срок после перенесенной туберкулезной инфекции. При этом лишь у меньшинства больных наблюдаются признаки гиперсенсибилизации организма и обычно нет выраженной наклонности к гематогенной диссеминации инфекции, а также к поражению новых групп лимфатических узлов и серозных оболочек.
При рентгенотомографическом исследовании таких больных часто выявляются обызвествленные внутригрудные лимфатические узлы. В легких могут определяться свежие очаговые и инфильтративные изменения наряду с очагами Гона или Симона и участками прикорневого склероза. Эти признаки позволяют относить такие формы процесса в группу вторичного туберкулеза, хотя генетически они связаны с обострением элементов первичного комплекса. Крайне редко наблюдается реактивация его легочного фокуса; у 0,15—0,2% взрослых больных активным туберкулезом легких.
При этом в капсуле, в участках обызвествленного казеозного некроза, а иногда даже в костной ткани очага Гона появляются участки лимфоидной инфильтрации и эпителиоидные бугорки, а в так называемом костном мозге находят зоны геморрагии. Одновременно известь рассасывается и кольца Лизеганга теряют свое характерное строение.
Иногда наступает реактивация специфического процесса в зоне прикорневого склероза, образовавшегося в результате инволюции туберкулезных очагов и лимфангитов, которые в свое время образовались в период первичной инфекции. Но значительно чаще обостряются очаги во внутригрудных лимфатических узлах. В их капсуле скапливаются лейкоциты и формируются туберкулезные бугорки. По мере прогрессирования болезни казеозные массы в лимфатических узлах разжижаются, элементы извести в них частично или полностью резорбируются, одновременно в процесс вовлекаются прилежащие бронхи.
В их стенке образуется туберкулезная грануляционная ткань, а в дальнейшем происходит изъязвление подслизистой и слизистой оболочки. Через свищевой ход казеозные массы и микобактерии туберкулеза из лимфатических узлов проникают по бронхиальным путям и в легочную ткань. При этом в средней и нижней и реже в верхних долях преимущественно правого легкого образуются очаговые, инфильтративные и деструктивные изменения. Иногда поражается также костальная, междолевая и медиастинальная плевра. Если в результате прогрессирующего лимфангита в процесс вовлекаются кровеносные сосуды, то может развиться гематогенный туберкулез легких или генерализованный процесс.

Наиболее важную роль в развитии этой формы процесса играет специфическое поражение бронхов, в которых образуются грануляции, язвы, фистулы, рубцы и стенозы. Это обстоятельство уже давно послужило основанием рассматривать механизмы развития такой формы вторичного туберкулеза как результат лимфожелезистой реинфекции и экзацербации или автоматической эндогенной лимфаденобронхогенной реинфекции. Такой процесс называют также бронхонодулярным, лимфо- или нодуло-бронхиальным, а в последнее время — аденогенным бронхо-легочным туберкулезом.
Удельный вес его среди всех форм вторичного туберкулеза, по наблюдениям ряда авторов, колеблется в пределах от 0,56 до 17,6%. Но, по утверждению Brecklinghaus (1955), а в особености Schwartz (1956), он встречается значительно чаще. Процессы такого происхождения выявляют у больных всех возрастов, причем чаще у пожилых. По данным секционных исследований, патоморфологические признаки реактивации процесса во внутригрудных лимфатических узлах обнаруживаются у 8,6—35% лиц старше 50 лет, умерших от различных причин, чаще у женщин.
В зависимости от характера обострения туберкулеза во внутригрудных лимфатических узлах, поражения бронхиальной системы, путей распространения инфекции, частоты возникновения неспецифических осложнений, течения болезни наблюдаются различные ее клинико-рентгенологические проявления.
Порой бронхит принимает астмоидный характер с экспираторной одышкой. В таких случаях у больных выслушиваются локализованные, а чаще рассеянные сухие хрипы. При этом гемограмма, РОЭ, протеинограмма большей частью остаются в пределах нормы или характеризуются нередко выраженными патологическими сдвигами. Рентгенологически выявляется уплотнение корней, в бронхопульмональных лимфатических узлах определяются отдельные или множественные различной величины кальцинаты без выраженных изменений в паренхиме легких.
Специфический характер такого процесса подтверждается выявлением при эндоскопии туберкулезных изменений в бронхах, а в части случаев обнаружением микобактерий в мокроте или в промывных водах бронхов. Но возможно выделение микобактерий в мокроте и при отсутствии явной патологии бронхов. В таких случаях нельзя исключить наличия в их стенке микроперфораций, которые невозможно обнаружить визуально при трахеобронхоскопии.
В результате туберкулостатической терапии (общей и местной) и значительно реже спонтанно наступает более или менее стойкое излечение таких больных.
При рентгенотомографическом исследовании в нижней доле левого легкого определялся очаг Гона, а в корнях обоих легких — массивные конгломераты кальцинированных главным образом бронхопульмональных лимфатических узлов. После длительного курса туберкулостатической терапии, проведенной в клинических и санаторных условиях, исчезли симптомы интоксикации, прекратился кашель, не выслушивались хрипы в легких, а на слизистой оболочке главного бронха у основания шпоры выявлен рубец. При последующем систематическом наблюдении в течение 17 лет Р. остается клинически здоровой.
Иногда после опорожнения расплавившихся казеозных масс в лимфатическом узле формируются парабронхиальные каверны. Образование такой каверны клинически протекает иногда остро, под видом пневмонии, со значительно выраженной интоксикацией и последующим прогрессированием процесса в легких в результате аспирации большой дозы инфекционного материала. Чаще заболевание протекает хронически и волнообразно, с периодическими вспышками, с признаками затянувшегося трахеобронхита. При бронхоскопии находят большую кратерообразной формы язву, дно которой переходит в образовавшуюся полость распада. Стенка последней состоит из не полностью отторгшейся казеозно перерожденной лимфаденоидной ткани и окружающей капсулы.
В мокроте обнаруживают микобактерии туберкулеза, а при рентгенотомографическом исследовании в увеличенных внутригрудных лимфатических узлах выявляют больших или меньших размеров деструкцию, которую иногда удается заполнить контрастным веществом при селективной бронхографии (фистуло-графии).
Однако наиболее часто вторичный аденобронхогенный туберкулез проявляется образованием специфических изменений в легких. Они могут быть различными: долевыми или многосегментарными инфильтратами, рассеянными на ограниченном участке или более распространенными очагами, туберкуломами с нередким участием междолевой, костальной или медиастинальной плевры. Процесс локализуется часто в нижней доле, главным образом в ее пирамиде и в 6-м сегменте, в средней и реже в верхних долях. В подавляющем большинстве случаев при этом определяются рубцовые изменения в корнях легких с наличием кальцинированных лимфатических узлов различных групп. Клинические проявления болезни зависят от ее формы.
Инфильтративный туберкулез нередко начинается остро, с выраженными симптомами интоксикации, болями в груди, сильным кашлем с выделением обычно в небольшом количестве мокроты, а иногда кровохарканьем или легочным кровотечением.
Читайте также:

