При розовом лишае можно ставить манту
Обновлено: 11.05.2024
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!

Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Педиатры и узкие специалисты Фэнтези - доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.
Что такое розовый лишай?
Розовый лишай – это инфекционно-аллергическое заболевание кожи с характерными розовыми пятнами. Пики заболеваемости приходятся на подростковый и юношеский возраст.
Родители часто путают розовый лишай со стригущим, который возбуждается грибковой инфекцией. Причины появление розового лишая точно не известны, но совершенно определенно это не грибковая инфекция, и поэтому применение противогрибковых препаратов бесполезно. Распознать розовый лишай можно изучив спину или грудь заболевшего: мелкие пятна будут расположены по линиям Лангера, то есть в виде елочки.

Доктор лечит по принципам доказательной медицины.
Диагностирует и лечит атопический дерматит, себорейный дерматит, экзему, псориаз, угревую болезнь, контагиозный моллюск, бородавки, герпес, грибковые инфекции кожи и ногтей.
Дерматоскопия новообразований кожи. Наблюдение за пигментными образованиями кожи
Симптомы розового лишая у детей
Розовый лишай у ребенка: диагностика и лечение
Специфического лечения розового лишая у ребенка проводить не нужно. В течение 6-8 недель после начала появления лишая, должно произойти самоизлечение. Но стоит следовать рекомендациям:

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
- Первичная консультация - 3500
- Повторная консультация - 2300
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Вакцинация – это введение специальных препаратов, благодаря которым организм начинает вырабатывать антитела, с помощью которых он борется с инфекциями. Большинство прививок человек получает в детстве, но некоторые из них нужно делать повторно во взрослом возрасте, так как со временем они утрачивают свою эффективность. Также сегодня появилась возможность защитить организм от инфекций перед поездкой в экзотические страны или при планировании беременности. И, конечно же, одна из актуальных и злободневных тем сегодня – вакцинация против коронавируса COVID-19.
Многие взрослые негативно относятся к вакцинации и без всяких оснований отказываются от прививок. Но при некоторых патологиях они действительно могут нанести организму существенный вред. Попробуем разобраться, когда прививаться все же необходимо. А при каких заболеваниях делать прививки взрослым нельзя.
Прививки взрослым – какие нужны
Никто не может заставить человека вакцинироваться без его добровольного согласия. Но учитывая важность прививок для общества в целом, проявить сознательность, наверное, все же стоит. Тем более, что особых причин для беспокойства нет: современные вакцины от хорошо изученных инфекций крайне редко вызывают тяжелые осложнения.
- столбняка и дифтерии – от этих заболеваний прививают в детстве, но в 26 лет нужно получить повторную прививку, которую затем необходимо повторять каждые 10 лет;
- гепатита В – вакцинация показана всем непривитым до 55 лет. Особенно она важна для медработников, контактирующих с кровью;
- кори – прививают взрослых до 35 лет, не болевших ранее. Людей из группы риска (медиков, работников образовательных учреждений), прививают до 55 лет;
- краснухи – вакцинируют только девушек до 25 лет, не болевших краснухой;
- пневмококковой инфекции – особенно такая прививка важна для пожилых людей и пациентов с хроническими заболеваниями;
- гепатита А – рекомендована проживающим в неблагополучных по заболеваемости гепатитом А районах, а также путешественникам, военным, беженцам.
При вспышках эпидемии взрослым делают прививки против ветряной оспы, холеры, брюшного тифа и других опасных инфекций.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Противопоказания к вакцинации от коронавируса у детей и взрослых
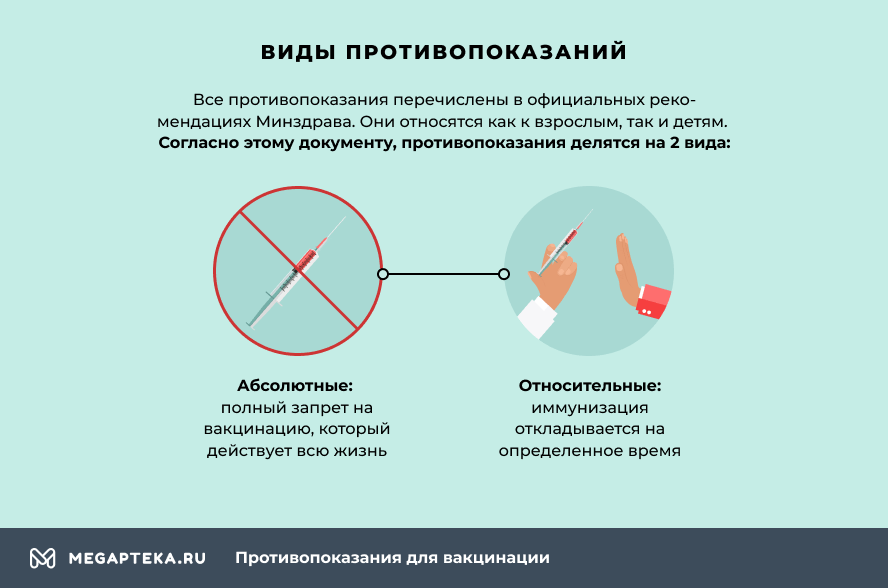
Все противопоказания перечислены в официальных рекомендациях Минздрава. Они относятся как к взрослым, так и детям.
- Абсолютные – полный запрет на вакцинацию, который действует всю жизнь, так как у организма имеются особенности, которые не исчезают с возрастом.
- Относительные – иммунизация откладывается по ряду причин, но при их исчезновении запрет на прививку снимается.
Относятся к небольшой группе людей. Не делают никакие прививки, если после предыдущей вакцинации наблюдалась выраженная реакция – температура выше 400, заметный отек и сильное покраснение в месте инъекции. Также прививки запрещены при анафилактических и аллергических реакциях на вакцины, вводившиеся ранее.
Также в некоторых случаях запрещается иммунизация конкретной вакциной, но запрет не распространяется на все остальные.
Например, коревую вакцину нельзя применять для людей с тяжелыми проявлениями аллергии на антибиотики-аминогликозиды (Гентамицин, Тобрамицин). А противопоказанием к прививке против гепатита В служит аллергия на дрожжи.
Решение о том, откладывать вакцинацию или нет, принимает врач. Основанием для временной отмены служит:
- близость к очагу эпидемии, контакт с зараженным человеком;
- острая фаза любой болезни;
- обострение хронических патологий;
- недавно перенесенные хирургические вмешательства;
- переливание крови.
При острой форме болезни вернуться к вопросу вакцинации можно через 2-4 недели после полного выздоровления. Пациентам с хроническими патологиями прививку делают только в стадии ремиссии. В течение 3-4 недель не следует без крайней необходимости проводить иммунизацию пациентам, перенесшим хирургическое вмешательство. Если операция плановая, лучше привиться заранее, за месяц и более до вмешательства.
При наличии одного из перечисленных противопоказаний, перед вакцинацией рекомендуется пройти обследование. Это даст возможность убедиться в отсутствии риска осложнений после введения вакцины.
Можно ли делать прививки онкологическим больным
Злокачественные опухоли значительно ослабляют иммунные силы и повышают восприимчивость организма к атакам вирусов и бактерий. В таких случаях очень важно максимально снизить вероятность заражения любой инфекцией. Поэтому наличие онкологического заболевания не служит поводом для полного отказа от вакцинации.
Согласно рекомендациям Минздрава, пациентов с онкологией нельзя прививать живыми вакцинами. Таким больным иммунизацию проводят инактивированными или рекомбинантными вакцинами. Эти препараты не содержат живых микроорганизмов и являются самыми безопасными.
Вакцинацию проводят не менее, чем за 2 недели до начала химиотерапии или через 3 и более месяцев после лечения. Также минимум на полгода откладывают прививки пациентам, получающим терапию анти-В-клеточными телами. Во время проведения лечебных мероприятий в случае крайней необходимости допускается введение противогриппозной инактивированной вакцины.
Благодаря совершенствованию технологий производства, современные вакцины вызывают все меньше побочных реакций. Соответственно, уменьшается и список противопоказаний для их введения.
Решение об иммунизации каждый человек принимает самостоятельно. Но при этом следует помнить, что многие инфекции без прививок наносят существенный вред здоровью и приводят к массовым эпидемиям. Сейчас, в период пандемии COVID-19, вакцинироваться необходимо, чтобы не допустить дальнейшего распространения и мутаций коронавируса, а также снизить риск развития заболевания в тяжелых формах.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.

Стригущий лишай — подхватить это заболевание гораздо легче, чем многие думают. Заполучить его можно после контакта с больным животным или человеком, а также воспользовавшись чужими предметами обихода, на которых оказались споры возбудителя болезни. Диагноз в данном случае будет звучать иначе: трихофития. Стригущий лишай — ненаучное название этой патологии.
Трихофития — одна из разновидностей дерматомикозов — грибковых кожных заболеваний. Его возбудители — микроскопические грибки рода Trichophyton. Они могут обосноваться как на волосистой части головы, так и на любом другом участке кожного покрова, реже — на ногтях.
Как передается стригущий лишай
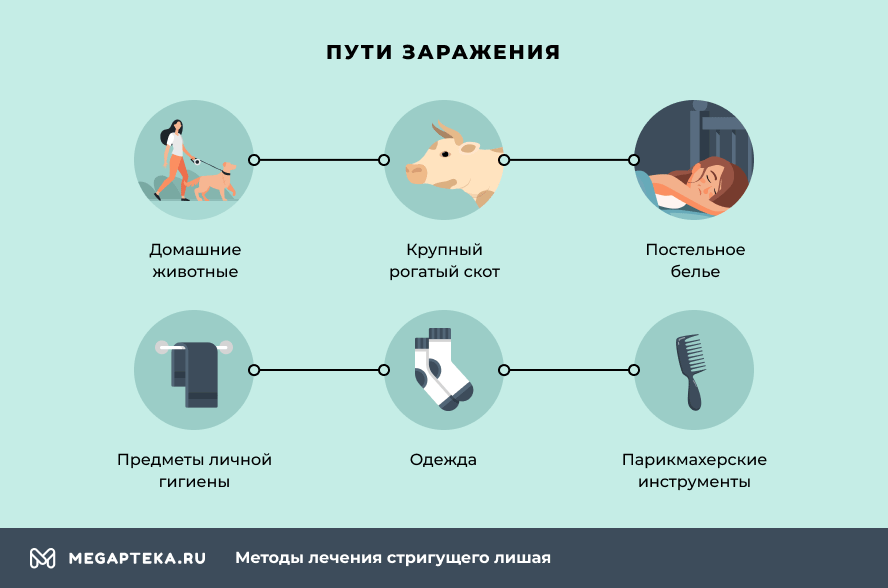
Трихофитией чаще болеют дети и подростки. В большинстве случаев заражение происходит в ходе контакта с больным животным, в первую очередь с кошками. У собак это заболевание встречается несколько реже. Источником заражения могут стать и сельскохозяйственные животные. Причем вспышки дерматомикозов у крупного рогатого скота чаще случаются в зимнее время.
Передается трихофития и от человека к человеку. Для этого достаточно воспользоваться расческой или полотенцем больного, прилечь на его подушку или же примерить шапку, на которой остались споры грибка. Определенный риск заражения есть и при посещении парикмахерской, если сотрудники не слишком внимательны к обработке своих инструментов.
При попадании на кожу или волосистую часть головы, патогенные грибки активно размножаются, формируют мицелий, поражая и кожу, и ее придатки. Наиболее подвержены заражению люди со слабым иммунитетом и эндокринными нарушениями.
Как проявляется стригущий лишай
Первые симптомы трихофитии появляются обычно не раньше чем через неделю. В ряде случаев инкубационный период затягивается на 1-1,5 месяца. Проявления могут быть разными, в зависимости от формы и локализации патологического процесса. Заболевание обычно более агрессивно в том случае, если заражение произошло от животного, а не от человека.
Наиболее легкая форма заболевания — поверхностная. Она может локализоваться на волосистой части головы и любых, как правило, открытых частях тела.
Если поверхностная трихофития появляется на гладкой коже, обнаруживаются четко очерченные красные пятна круглой или овальной формы. В самом центре заметно шелушение, при этом он несколько бледнее краев пораженного участка, на которых обнаруживаются узелки, пузырьки и корочки. При этом очаги трихофитии имеют склонность к слиянию.
Поверхностная антропонозная (передающаяся от человека к человеку) трихофития при отсутствии своевременного лечения может перейти в хроническую форму.
Если же пациент заразился от больного животного (зооантропонозная трихофития) поверхностная форма нередко переходит в более тяжелую инфильтративную, а вот хронический вариант в этом случае встречается довольно редко.
О переходе заболевания в инфильтративную форму говорят, когда на коже головы появляется болезненный выпуклый красновато-синюшный инфильтрат. При наличии нескольких таких очагов они могут сливаться. Их поверхность нередко изъязвляется, по периметру образуется валик из мелких пузырьков и корочек. В фолликулах волос в зоне поражения образуется гной. При инфильтративно-нагноительной форме страдают и пушковые волоски.
Еще более тяжелая форма — нагноительная. Нередко она сопровождается повышением температуры, головной болью и другими симптомами интоксикации, а также увеличением регионарных лимфоузлов. Осложнением такой формы трихофитии может стать абсцесс.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Диагностика трихофитии
Диагностикой и лечением трихофитии занимается дерматолог. Диагноз ставится на основании данных осмотра и результатов исследования соскоба с пораженных участков. Дифференцируют трихофитию с микроспорией, псориазом, себореей и рядом других заболеваний. В наиболее сложных случаях может быть рекомендована консультация миколога.
Как вылечить стригущий лишай
В легких случаях для избавления от трихофитии достаточно применения наружных противогрибковых препаратов по рекомендованной врачом схеме. Если очагов поражения много, в процесс вовлечены в том числе и пушковые волоски, а также при поражении грибками волосистой части головы необходим комплексный подход, включающий как наружные, так и системные противогрибковые средства.
При выраженных воспалительных явлениях назначаются комбинированные гормоносодержащие препараты. При инфильтративно—нагноительной форме в схему лечения включают также антисептики и противовоспалительные препараты, а на стадии разрешения — рассасывающие мази.
Лечение проводят до исчезновения симптомов болезни и получения отрицательного результата микроскопического исследования. Далее пациента берут под диспансерное наблюдение на 1 месяц при трихофитии гладкой кожи и на 3 — при поражении грибком волосистой части головы. Эти меры призваны не пропустить возможное возникновение рецидива.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Читайте также:

