При сильной интоксикации бредит
Обновлено: 25.04.2024
Токсическая энцефалопатия – это сочетание неврологических расстройств, обусловленных воздействием токсинов, ядов или производственных химикатов. Клинические проявления многообразны, зависят от этиологического фактора, могут включать в себя атактический и судорожный синдром, галлюцинации, расстройства речи, зрения, слуха и когнитивной сферы, поражения черепно-мозговых нервов, специфические кожные проявления. При диагностике используются данные анамнеза, результаты общего осмотра, лабораторных и инструментальных тестов. Лечение включает антидотную, дезинтоксикационную, патогенетическую и симптоматическую терапию.
МКБ-10
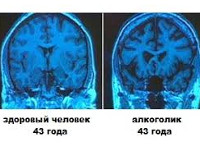
Общие сведения

Причины
Все токсические энцефалопатии возникают на фоне отравления организма токсичным для центральной нервной системы веществом. Причиной может быть как однократный контакт или прием (острые ТЭ), так и продолжительное насыщение токсином (хронические ТЭ). К наиболее распространенным причинам этой группы патологий относятся:
- Злоупотребление алкоголем, наркотики. Включает хроническое употребление больших доз алкоголя с последующим дефицитом витамина В1. Также токсическое влияние на ЦНС оказывают наркотические вещества – героин, кокаин, амфетамин и др.
- Работа на вредных производствах. Причиной энцефалопатии может стать продолжительный контакт с такими веществами как метанол, этиленгликоль, свинец, марганец, ртуть, фосфорорганические соединения, угарный газ при работе на заводе или в шахте. Возможно одномоментное получение большой дозы химиката при техногенных катастрофах, ошибочном употреблении в пищу.
- Бесконтрольный прием медикаментов. Чрезмерно высокие дозы или сочетание большого количества фармакотерапевтических средств могут оказывать пагубное воздействие на центральную нервную систему. Развитие ТЭ способны вызывать бензодиазепиновые производные, барбитураты, антидепрессанты, холинолитики и нестероидные противовоспалительные препараты (в первую очередь – салицилаты).
- Патологии печени и почек. Печень и почки – органы, отвечающие за утилизацию токсичных продуктов метаболизма. При выраженной почечной или печеночной недостаточности усиливается негативное воздействие экзогенных ядов, накапливаются естественные метаболиты, токсичные для ЦНС – аммиак, органические кислоты.
Патогенез
Механизмы развития различных форм токсических энцефалопатий досконально не изучены. Также не установлена четкая взаимосвязь между клиническими проявлениями и морфологическими изменениями в нервной системе. Принято считать, что в основе ТЭ лежит как прямое воздействие токсичного вещества, так и нарушение кровоснабжения головного мозга вследствие повреждения церебральных сосудов. Это, в свою очередь, приводит к дегенеративно-дистрофическим изменениям в тканях и отеку мозговых оболочек.
Возникают гемодинамические и ликвородинамические нарушения, что еще больше усугубляет токсическое и гипоксическое воздействие на ЦНС. В результате формируются диссеминированные участки некроза коры и подкорковых структур, фрагментации миелиновых оболочек. С учетом конкретного вещества могут выявляться определенные особенности, связанные с повышенной восприимчивостью некоторых структур нервной системы и способностью соединений накаливаться в различных органах.
Тетраэтилсвинец и ртуть могут депонироваться в паренхиматозных органах и нервной системе. При сатурнизме наблюдается повреждение нейронов в ЦНС, сегментарная демиелинизация с последующим аксональным поражением периферических нервов. Ртуть оказывает токсическое действие на нейроны коры затылочных долей и гранулярные клетки мозжечка, патология сопровождается аксональной дегенерацией и демиелинизацией периферических нервов. Угарный газ вызывает острую гипоксию головного мозга, взаимодействуя с гемоглобином и создавая стойкое соединение – карбоксигемоглобин.
ФОС вызывают нарушение функции ацетилхолинэстеразы, фермента одного из основных медиаторов ЦНС – ацетилхолина, что ведет к перевозбуждению М- и N-холинорецепторов. Сероводород оказывает негативное влияние путем связывания активных аминокислот, блокирования медьсодержащих энзимов, нарушения метаболизма серотонина, триптофана, никотиновой кислоты и витамина В6. При отравлении салицилатами и этиленгликолем ведущую роль играет формирующийся метаболический ацидоз.
Симптомы токсической энцефалопатии
Клинические проявления напрямую зависят от токсина, вызвавшего заболевание. При передозировке салицилатов вначале возникает общее недомогание, тошнота с рвотой, звон или шум в ушах, нарушение речи, звуковые и зрительные галлюцинации. Иногда наблюдается судорожный синдром, когнитивные расстройства, коматозное состояние. Отравление угарным газом сопровождается общемозговыми симптомами, нарушением памяти, галлюцинациями, атаксией, гипертонусом скелетных мышц, хореическими гиперкинезами и угнетением сознания.
Свинцовая ТЭ характеризуется сильной разлитой головной болью, общей слабостью, недомоганием, ухудшением памяти, статическим тремором, выраженным ухудшением зрения, центральными парезами и параличами. В некоторых случаях определяется поражение двигательных и смешанных черепных нервов, эпилептические приступы. Типичное проявление – лилово-серая кайма, возникающая вдоль зубного ряда (симптом Брутона). При отравлении этиленгликолем отмечается горизонтальный нистагм и общее состояние, имитирующее алкогольную интоксикацию. При тяжелом отравлении возникает судорожный синдром, сопорозное состояние или кома.
Острая алкогольная энцефалопатия характеризуется ярко выраженными общемозговыми симптомами, офтальмоплегией, страбизмом, нистагмом, выпадением сухожильных и периостальных рефлексов, гиперкинезами, мозжечковым нарушением координации движений, вегетососудистой дисфункцией и психическими расстройствами. При хронической форме алкогольной ТЭ возникают вегетативные и нейроэндокринные нарушения, бессонница или тревожные сны, тремор, деменция.
Диагностика
В процессе диагностики врач-невролог руководствуется анамнестическими сведениями, жалобами больного, результатами физикального, лабораторного и инструментального методов исследований. С учетом формы токсической энцефалопатии решающую роль в постановке заключительного диагноза могут играть различные диагностические методики. Общая программа обследования пациента с подозрением на ТЭ состоит из следующих пунктов:
- Сбор жалоб и анамнеза. Зачастую позволяет выявить токсическое вещество, спровоцировавшее нарушение состояния пациента. На вероятную этиологию могут указывать установленные в ходе беседы поражения других органов и систем. Акцентируется внимание на характере речи – наличии дизартрий, бессвязности сказанного.
- Внешний осмотр. При физикальном обследовании оценивается пульс, уровень артериального давления, состояние кожных покровов и видимых слизистых оболочек, объем активных и пассивных движений с целью поиска парезов, параличей и самопроизвольных мышечных подергиваний, тонус надкостных и сухожильных рефлексов. Исследуются функции черепных нервов, острота зрения и слуха на предмет быстро развивающейся слепоты и глухоты, нистагма и других симптомов.
- Общеклинические лабораторные тесты. В ОАК может определяться анемический синдром, лейкопения, нейтрофильный лейкоцитоз, панцитопения, базофильная зернистость эритроцитов и повышение СОЭ. В ОАМ могут выявляться свежие эритроциты, оксалаты, гиалиновые цилиндры, протеинурия, гематопорфирин и остатки тяжелых металлов. В биохимическом анализе крови отмечаются изменения водно-электролитного и кислотно-основного баланса, признаки нарушения порфиринового обмена.
- Электроэнцефалография.ЭЭГ применяется при наличии судорожного синдрома, глубокого нарушения сознания. На электроэнцефалограмме могут присутствовать медленные волны высокой амплитуды, угнетение α-ритма, общее подавление биоэлектрической активности или проявления судорожных очагов.
- Дополнительные методы диагностики. С учетом клинической ситуации и необходимости дифференциальной диагностики с другими патологиями дополнительно назначается электромиография, спинномозговая пункция, компьютерная или магнитно-резонансная томография головного мозга, токсикологические исследование волос и ногтей.
Лечение токсической энцефалопатии
Целью лечения патологии является выведение из организма химического вещества, минимизация поражений головного мозга, коррекция неврологического дефицита. В зависимости от тяжести общего состояния пациента терапия проводится в отделении клинической неврологии или блока реанимации и интенсивной терапии, включает в себя следующие мероприятия:
- Эвакуация токсина из организма. При острых интоксикациях, спровоцированных попаданием химиката внутрь через ЖКТ, производится промывание желудка дистиллированной водой или специфическими реагентами, после чего применяются энтеросорбенты.
- Дезинтоксикационная терапия. Направлена на связывание или выведение токсина, циркулирующего в крови. Представлена внутривенной инфузией плазмозаменителей и специфических антидотов, хелатной терапией, гемодиализом.
- Симптоматическая и патогенетическая терапия. Может состоять из масочной ингаляции кислорода, искусственной вентиляции легких, назначения противоэпилептических и мочегонных препаратов, транквилизаторов, нестероидных противовоспалительных средств, кортикостероидов.
Прогноз и профилактика
Исход токсической энцефалопатии зависит от степени поражения ЦНС и свойств вещества. Выраженные интоксикации тяжелыми металлами, ФОС и этиленгликолем зачастую приводят к летальному исходу. Клинические проявления при отравлениях органическими растворителями могут самостоятельно регрессировать спустя несколько дней либо недель после прекращения контакта. Профилактика ТЭ основывается на соблюдении правил техники безопасности, использовании средств индивидуальной защиты при работе с токсическими веществами в быту и в условиях вредных производств, четком соблюдении рекомендаций врача при проведении медикаментозной терапии, отказе от вредных привычек.
3. Неврологические симптомы, синдромы и болезни. Энциклопедический справочник / Гусев Е.И., Никифоров А.С., Камчатнов П.Р. – 1999.
Алкогольный галлюциноз – это второй по распространенности металкогольный психоз после белой горячки. Может протекать остро, подостро или хронически. Обычно преобладают слуховые галлюцинации, в большинстве случаев развивается бред. В отличие от алкогольного делирия сохраняется ориентировка в окружающем мире и собственной личности. Сознание не нарушено. На высоте галлюцинаций и бредовых расстройств возможны попытки суицида и причинение вреда окружающим. Лечение стационарное, применяют нейролептики, успокоительные, витамины, средства для улучшения обмена веществ в головном мозге и препараты для коррекции соматических нарушений.
МКБ-10
Общие сведения
Алкогольный галлюциноз – один из самых распространенных металкогольных психозов. Развивается у 5-11% пациентов, страдающих хроническим алкоголизмом. Обычно возникает в возрасте старше 40 лет на фоне постоянного многолетнего употребления спиртного. Женщины страдают чаще мужчин. В зависимости от формы может продолжаться от нескольких суток до года и более. Основным отличием от алкогольного делирия является преобладание слуховых галлюцинаций, а также сохранение ориентировки в окружающем и собственной личности.
Слуховые галлюцинации воспринимаются как абсолютно реальные голоса, которые ругают пациента или грозятся нанести ему тяжелый вред (покалечить, убить, изнасиловать). На фоне этих голосов больной алкогольным галлюцинозом может слышать крики детей или жены, умоляющих о помощи. Все перечисленное способствует формированию бреда преследования, возникновению выраженной тревоги и страха. Пациент может начать защищаться от несуществующих врагов. Возможны социально опасные действия, причинение вреда близким и попытки самоубийства. Необходима срочная госпитализация под наблюдение специалистов в области наркологии и психиатрии.
Причины
Причиной развития алкогольных галлюцинозов является продолжительное систематическое употребление больших доз алкоголя. Как правило, заболевание возникает у пациентов со стажем хронического алкоголизма 10-15 и более лет. У 54% пациентов диагностируется вторая стадия алкогольной зависимости, у 46% - третья. У всех больных выявляется неврологическая патология. При данной разновидности психозов наблюдается более низкая толерантность к алкоголю, чем при алкогольном делирии.
Существуют исследования, подтверждающие, что галлюциноз развивается на фоне алкогольной энцефалопатии с поражением гипоталамуса. Патологические изменения в головном мозге усугубляются вследствие абстинентного синдрома. Отмечается, что перед психозом абстиненция у многих больных протекает тяжелее, чем обычно.
Классификация
Различают острые, подострые и хронические алкогольные галлюцинозы. С учетом особенностей течения и преобладающей симптоматики выделяют:
- Классические или типичные галлюцинозы – сопровождаются множественными истинными слуховыми галлюцинациями. Бред представляет собой интерпретацию галлюцинаций. Пациенты испытывают выраженный страх.
- Редуцированные галлюцинозы – слуховые галлюцинации гипнагогические (возникают в момент засыпания) или простые, обрывочные. Бредовая концепция, как правило, не формируется или недостаточно сформирована. Наблюдаются аффективные нарушения в виде тревоги, подавленности и страха.
- Атипичные галлюцинозы – на фоне слуховых галлюцинаций возникают нехарактерные нарушения: помрачения сознания, ступор, психические автоматизмы и т. д. Возможно преобладание аффективных расстройств.
- Смешанные галлюцинозы – наблюдается сочетание галлюциноза с другими психическими расстройствами (например, с делирием или с бредом, не связанным со слуховыми галлюцинациями).
Симптомы алкогольного галлюциноза
Типичный острый алкогольный галлюциноз начинается внезапно. В течение нескольких суток до появления первых симптомов болезни могут наблюдаться предвестники и виде повышенной тревожности, страха, недоверчивости и внутреннего напряжения. Преобладают типичные слуховые галлюцинации. Пациент слышит голоса, которые говорят о нем нечто нелестное, осуждают, ругают или угрожают. Больному может казаться, что эти голоса исходят от стен, предметов, окружающих людей или откуда-то извне.
Острые абортивные галлюцинозы отличаются от классических слабо выраженными малочисленными галлюцинациями. Бредовые идеи не формируются. Выход из психоза происходит остро через несколько суток после начала болезни. При хроническом галлюцинозе бред обычно отсутствует. Вначале остро появляются угрожающие, тревожные слуховые галлюцинации (нередко – в сочетании со зрительными). В последующем интенсивность галлюцинаций снижается и пациенты к ним привыкают. Если бред все же возникает, он отличается меньшей нелепостью и лучше поддается коррекции.
Лечение алкогольного галлюциноза
Лечение осуществляет нарколог в условиях наркологического стационара. План терапии включает в себя интенсивную детоксикацию, устранение психотических явлений, нормализацию обмена, восстановление функций органов и систем, а также предупреждение развития стойких когнитивных нарушений. В процессе детоксикации используют реополиглюкин, гемодез и солевые растворы. Пациентам назначают витамины группы В, кокарбоксилазу и аскорбиновую кислоту. Для профилактики мозговых нарушений применяют ноотропы Препараты для коррекции соматической патологии подбирают с учетом нарушений, выявленных у конкретного пациента.
Для купирования психотических явлений при остром галлюцинозе используют транквилизаторы. Лекарственные средства обычно вводят парентерально, реже – перорально. Скорость исчезновения галлюцинаций напрямую зависит от давности начала психоза. Чем раньше начато лечение, тем быстрее купируются психотические симптомы. При хронических галлюцинозах применяют нейролептики, электрошок и инсулиновую кому. Во всех случаях обязательным условием успешного лечения является полный отказ от алкоголя.
Прогноз
Прогноз при острых галлюцинозах благоприятный. Обычно галлюцинации сохраняются от нескольких суток до 1 месяца, а затем резко заканчиваются после глубокого сна. Реже наблюдается постепенное угасание симптоматики. В течение некоторого времени может сохраняться резидуальный бред, иногда развивается депрессия (чаще у женщин). Интеллектуального снижения не наступает. При хронических галлюцинозах прекращение употребления алкоголя вызывает уменьшение или исчезновение галлюцинаций. В последующем галлюцинации могут возникать только в критические моменты (при сильной усталости, высоком уровне стресса и т. д.). Прием алкоголя провоцирует обострение симптомов галлюциноза. Даже при длительном течении обычно наблюдается интеллектуальная сохранность.
1. Клинические особенности острых алкогольных галлюцинозов/ Аликулов Б.А., Тешабаева Г.Д.// Здоровье – основа человеческого потенциала: проблемы и пути их решения. - 2014.
2. Структура и динамика тактильных галлюцинаций при состоянии отмены с делирием вследствие употребления алкоголя/ Иванцов В.Ю.// Медицина и экология. - 2012.
3. Изменение клинической картины острого алкогольного галлюциноза за последние 50 лет/ Немкова Т.И., Гофман А.Г.// Социальная и клиническая психиатрия. - 2018.
Отравление никотином – это патологическое состояние, вызванное передозировкой никотина и его производных. Состояние возникает при выкуривании большого числа сигарет за короткое время, случайном приеме табачных изделий внутрь, использовании электронных сигарет. Интоксикация проявляется нарушениями дыхания, желудочно-кишечными расстройствами, последовательной сменой психомоторного возбуждения и угнетения сознания. Для диагностики отравления требуются специфические анализы на никотин в биологических жидкостях, реанимационный мониторинг. Лечение включает респираторную поддержку, применение энтеросорбентов и кардиотропных средств.
МКБ-10



Общие сведения
В России курят более 36 млн. мужчин и 8 млн. женщин, около 50-70% подростков до 18 лет хотя бы единожды пробовали сигареты. На фоне этого возрастает число случайных отравлений никотином, причем около 50% случаев регистрируется у детей до 6 лет при случайном проглатывании или жевании табачной продукции. Никотинсодержащие соединения относятся к сильным нейротропным ядам, поэтому интоксикации представляют угрозу для жизни и здоровья пациентов, требуют неотложной медицинской помощи.

Причины
Отравления никотином при выкуривании обычных сигарет наблюдаются редко, поскольку в организм попадает только часть токсического вещества. К тому же у курильщиков со стажем происходит адаптация к фармакологическим эффектам никотинсодержащих соединений, поэтому даже высокие концентрации не вызывают острой симптоматики. Чаще всего интоксикация развивается в следующих случаях:
Факторы риска
Риск отравления повышается, если человек сочетает никотинсодержащие продукты с другими психотропными веществами. При совместном употреблении алкоголя и курении возможны тяжелые интоксикации из-за утраты контроля, усиленного всасывания сигаретных смол в организм, нарушения работы высших нервных центров. К факторам риска относится комбинация сигарет и энергетиков, крепкого кофе. Высокая вероятность отравления у людей, которые плохо питаются и привыкли выкуривать несколько сигарет на голодный желудок.
Патогенез
Средняя летальная доза никотина для взрослого человека составляет 30-60 мг при попадании раствора на кожу или слизистые. Однако новые данные показывают, что опасный порог вещества может быть в разы выше – 200-500 мг. Дети более чувствительны к действию токсина, смерть может наступать даже при попадании 10 мг никотина в организм. Для сравнения в обычной сигарете находится 9-30 мг никотинсодержащих соединений, из которых при курении в кровь проникает 0,5-2 мг.
При вдыхании сигаретного дыма никотин быстро попадает в кровоток благодаря большой площади всасывания, достигает головного мозга через 10-20 сек. после первой затяжки. Вещество способно накапливаться в слюне и желудочном соке, печени, почках. Скорость метаболизма никотина зависит от генетического полиморфизма цитохрома Р450, поэтому одни и те же дозировки имеют различное действие на разных людей.
Большие дозы никотина легко проникают через ГЭБ и блокируют никотиночувствительные холинорецепторы. Вещество вызывает процессы торможения в ЦНС, угнетает дыхательный центр, вызывает эпилептиформную активность головного мозга. Для никотинсодержащих компонентов характерно специфическое двухфазное влияние на нервную и кардиоваскулярную систему, что обуславливает особенности клинической картины.

Симптомы отравления никотином
При острой интоксикации наблюдается повышенное слюноотделение, тошнота и рвота, расстройства стула. Характерны сильные головные боли. Сначала никотин повышает артериальное давление и замедляет сердцебиение, по мере прогрессирования отравления развиваются противоположные эффекты. Пациент страдает от одышки, которая постепенно сменяется редким неритмичным дыханием.
Поражение головного мозга проявляется беспокойством, психомоторным возбуждением, тонико-клоническими судорогами. Возникают нарушения зрения и слуха, возможны галлюцинации, сенестопатии. Вначале интоксикации зрачки расширяются, при тяжелом состоянии больного – сужаются. Изредка развивается делириозный синдром. Тяжелое отравление никотином характеризуется потерей сознания, угнетением всех жизненно важных функций.
Хроническая никотиновая интоксикация отличается многообразием клинической картины. Поражение нервной системы проявляется неврастенией, нарушениями сна, снижением памяти и концентрации внимания. Со стороны сердечно-сосудистой системы возникают аритмии, приступы стенокардии. Характерны хронические воспалительные процессы дыхательных путей, снижение вкуса и обоняния.
Осложнения
Отравление никотином – смертельно опасное состояние. Без экстренной медицинской помощи пациенты умирают от паралича дыхательного центра. Летальные случаи чаще наблюдаются среди маленьких детей при попадании никотинсодержащей продукции через ЖКТ. В периоде интоксикации наблюдается сосудистый спазм, который повышает риск инфаркта миокарда, инсульта.
Хроническая интоксикация никотином может стать причиной ХОБЛ, рака гортани и легких. У пациентов повышается вероятность атеросклероза и сахарного диабета, намного чаще возникают фибрилляции предсердий и желудочков. Поражение сосудов ног проявляется облитерирующим эндартериитом и тромбофлебитом, токсическое действие на ЖКТ манифестирует в виде язвы и рака желудка.
Диагностика
При острых отравлениях никотином проводится сокращенное обследование пациента врачом анестезиологом-реаниматологом, поскольку необходимо в кратчайшие сроки приступить к купированию опасных симптомов. Нередко постановка окончательного диагноза осуществляется уже после стабилизации больного и восстановления витальных функций. Для подтверждения никотиновой интоксикации и оценки степени ее тяжести проводится:
- Электрокардиография. Методика необходима для оценки сердечного ритма, выявления брадикардии и жизнеугрожающих аритмий, которые требуют неотложной коррекции. Для упрощения процедуры в реанимации производится автоматическая 12-канальная запись ЭКГ с помощью автоматического монитора.
- Анализ уровня никотина. В качестве скрининга используются тест-полоски для исследования мочи, которые дают результат спустя несколько минут. Определение точной концентрации никотина и его метаболита котинина проводится высоко специфичными анализами крови и слюны.
- Исследование газов крови. Острые дыхательные расстройства вызывают тяжелую гипоксию и гиперкапнию, которые определяются при лечении пациента в отделении интенсивной терапии. Дополнительно оценивается показатель рН крови, который коррелирует с ее газовым составом.
- Стандартный лабораторный комплекс. Для оценки общего состояния и степени тяжести органных нарушений назначается гемограмма, биохимический анализ крови с печеночными пробами, оценка клиренса креатинина. Также выполняется общий анализ мочи, гемостазиограмма.

Лечение отравления никотином
Первая помощь
При нетяжелых вариантах интоксикации необходимо обеспечить пострадавшему доступ свежего воздуха, снять тесную одежду. Если возникает жажда, нужно пить чистую воду без газа, любые другие напитки запрещены. Пациентам, которые случайно проглотили никотинсодержащие вещества, следует промыть желудок: дать выпить большое количество воды и вызвать рвоту. Промывание не проводится маленьким детям, людям с нарушениями сознания.
Консервативная терапия
План лечения отравления включает поддерживающие и симптоматические методы, которые подбираются с учетом тяжести состояния. При нарушениях дыхания показана искусственная вентиляция легких и оксигенотерапия, для коррекции судорог применяются антиконвульсанты и анксиолитики. Также назначаются кардиотропные и кардиометаболические препараты.
При нетяжелых формах отравления в токсикологии применяют промывание желудка, если с момента проглатывания никотина прошло несколько часов. Для связывания и быстрого удаления токсинов из ЖКТ используются энтеросорбенты. Легкие варианты интоксикации у взрослых не требуют госпитализации, поскольку при современной врачебной помощи состояние пациента нормализуется в течение 24 часов.
Прогноз и профилактика
Большинство случаев отравления никотином у взрослых протекают в легкой или среднетяжелой форме, после выведения токсинов из организма самочувствие нормализуется. Прогноз зависит от принятой дозы, возраста и соматического статуса пациента. Для предупреждения интоксикаций необходима разъяснительная работа о вреде электронных сигарет, пропаганда отказа от курения, строгий запрет использования никотинсодержащей продукции несовершеннолетними.
1. Зависимость от никотина: диагностика и лечение/ А.В. Надеждин, Е.Ю. Тетенова// Медицина. – 2016. – №3.
4. Tobacco-related Poison Events Involving Young Children in the US, 2001-2016 / Wang B, Rostron B.// Tob Regul Sci. – 2017. – №3.
Алкогольный галлюциноз — это расстройство психоневрологического характера, наступающее вследствие хронического употребления этанолсодержащих напитков и проявляющееся развитием у пациента слуховых и/или зрительных галлюцинаций.

Алкогольному галлюцинозу (далее по тексту — АГ) подвержены лица, пребывающие на II и III стадиях алкоголизма, при этом согласно статистике женщины страдают данным расстройством гораздо чаще. АГ может носить как кратковременный, так и хронический характер, но в целом не склонен к рецидивированию.
Примечательная особенность: АГ практически никогда не сочетается с алкогольной деменцией — в большинстве случаев сознание и самоосознание галлюцинирующих больных не претерпевают никаких нарушений.
Причины
Кратковременный преходящий АГ (сроком до 4-х недель) может возникать из-за разрыва нейронных связей, вызванных гибелью значительных объёмов клеток коры головного мозга (например, при запое).
Продолжительно сохраняющийся АГ (от месяца до года) возникает, как правило, на фоне прогрессирующей алкогольной энцефалопатии (очагового или диффузного поражения структур головного мозга).
Определённую роль в развитии АГ играют уже имеющиеся у пациента сосудистые заболевания, неврологические расстройства и наследственная предрасположенность.

Симптомы и признаки
Патогенная симптоматика алкогольного галлюциноза несколько разнится в зависимости от формы расстройства: острой или хронической.
Острый галлюциноз
Расстройство всегда наступает резко. Больные начинают отчётливо слышать внешние голоса, причём вариаций здесь может быть несколько:
- голоса ведут беседу между собой, а больной является просто посторонним слушателем;
- голоса обращаются к пациенту с просьбами, предупреждениями, угрозами, приказами и т. д.;
- голоса могут принадлежать знакомым или посторонним лицам, мужчинам или женщинам, в редких случаях пациенты слышат голоса потусторонних существ.
Зрительные галлюцинации для АГ менее характерны, а если они и возникают, то никогда не приобретают такой же достоверности, как галлюцинации слуховые.
Смысловое содержание слуховых галлюцинаций определяет поведенческую реакцию пациентов. Больные с АГ могут:
Завершается острый галлюциноз всегда внезапно, часто — после глубокого сна. Воспоминания о пережитом сохраняются в полном объёме, без нарушения логической последовательности событий, искажений смысла или присоединения ложных воспоминаний.
Хронический галлюциноз
Симптоматически хронический АГ идентичен острому — больной тоже слышит различные голоса и тоже по-разному на них реагирует. Однако вследствие того, что расстройство сохраняется в течение продолжительного отрезка времени, у пациентов нередко наблюдаются определённые признаки психологической адаптации:
Кроме этого, у пациентов с хроническим АГ часто присутствуют симптомы энцефалопатии: головные боли, обмороки, тошнота, эпилептические припадки, астенический синдром, невроз, соматические расстройства. Нередко АГ сочетается с бредовыми и параноидальными расстройствами.
Способы лечения
Первичная помощь больным с алкогольным галлюцинозом заключается в проведении детоксикации и максимальном выведении из организма токсичных метаболитов этанола.
В дальнейшем пациентам прописывают транквилизаторы для подавления галлюцинаций и препараты ноотропной группы для нормализации мозговой деятельности. Параллельно проводится симптоматическая терапия имеющихся внутренних заболеваний, возникших на фоне злоупотребления алкоголем, и общеукрепляющее лечение, направленное на нормализацию метаболических процессов и улучшение общего самочувствия.
Осложнения и последствия
В большинстве случаев после курса соответствующей терапии АГ проходит без последствий для неврологического или психического здоровья пациента. В редких случаях наблюдаются такие осложнения:
Из всех перечисленных последствий целенаправленной терапии требует только депрессия, другие осложнения вскоре проходят самостоятельно.
Заключение
Появление алкогольного галлюциноза — это всегда тревожный клинический признак, свидетельствующий о деструктивных процессах, развивающихся в головном мозге как неизбежное следствие регулярной этаноловой интоксикации.
Общеизвестно, что алкогольный запой оказывает разрушительное действие на физиологические процессы в организме пьющего. Гораздо менее известен другой факт, согласно которому запой способен вызывать определённые психические отклонения.

Какие именно нарушения психологического характера могут возникнуть на фоне длительной алкогольной интоксикации, почему это происходит и как восстановить психику после запоя — тема представленной публикации.
Кратко о предмете разговора
Перед началом обсуждения следует разграничить понятия неврологических и психических дисфункций. Грань между ними очень тонкая, поскольку эти виды патологий тесно между собой взаимосвязаны, но всё-таки в рамках данной статьи речь будет идти только о нарушениях, непосредственно касающихся следующих процессов:
- восприятие — получение информации об окружающем мире на основе обработки головным мозгом внешних данных, получаемых от органов чувств;
- мышление — познавательная деятельность, для которой характерно обобщение чувственных данных и опосредованность отражения реальности через вторую сигнальную систему (речь);
- морально-психическое состояние — общая направленность и характер всех психических процессов и душевных переживаний человека.

Какие нарушения психики могут возникнуть после запоя
Научная наркология различает пять основных нарушений психической деятельности, возникающих после прерывания алкогольного запоя:
- Депрессия: потеря способности получать удовольствие, вызывающая стабильную угнетённость настроения, апатичность и отсутствие желания жить.
- Бредовый психоз: появление нелогичных и/или никчёмных идей, развитие мании преследования или необоснованной неукротимой ревности.
- Галлюциноз: безудержный наплыв визуальных и/или слуховых галлюцинаций.
- Делирий (белая горячка): своеобразное сочетание галлюциноза и бредового психоза, принимающего индивидуальные формы в зависимости от личностных качеств пациента. : интеллектуальное слабоумие, выражающееся в потере способности адекватного восприятия реальности и совершения логически связанных умозаключений.
Причины развития психических нарушений
Основной причиной возникновения всех перечисленных психических нарушений является обширная гибель клеток коры головного мозга, обусловленная токсическим действием этанола и ведущая к масштабному разрыву существующих нейронных связей.
Кроме этого, при больших объёмах употребления алкоголя также нередко случается разрыв кровеносных сосудов головного мозга с последующим кровоизлиянием, дополнительной гибелью нейронов и продолжительным нарушением кровоснабжения мозговых тканей. При разрыве капилляров это происходит сравнительно незаметно для пьющего, а вот при повреждении более крупных сосудов может произойти инсульт.
Таким образом, нарушения психики после запоя возникают по причине нарушения системы обмена информационными сигналами и устойчивой недостаточности питания клеток головного мозга.

Способы лечения
Для восстановления психики после запоя применяются следующие терапевтические меры:
- Детоксикация. Больному назначается форсированный диурез — внутривенное введение 5% раствора глюкозы или хлорида натрия в больших объёмах, оказывающих выраженное мочегонное действие и способствующих выведению токсичных метаболитов этанола из крови. При значительной интоксикации могут применяться такие аппаратные методы, как УФО или плазмаферез.
- Сосудорасширяющие препараты. Позволяют быстро улучшить кровоснабжение мозга путём нормализации проходимости артериальных и венозных сосудов. Кроме этого, приём сосудорасширяющих препаратов в определённой степени защищает сосуды от образования тромбов.
- Ноотропы. Оказывают стимулирующее и комплексное восстанавливающее действие на метаболические процессы головного мозга, что положительным образом сказывается на всех психических функциях.
- Нейролептики. Помогают в короткие сроки устранить такие психотические патологии, как бред и галлюцинации, но ограничены по максимальному сроку применения.
- Антидепрессанты. Восстанавливают морально-психическое состояние больного — улучшают настроение, снимают депрессию и апатию, устраняют тревожность и навязчивые мысли.
- Витамины группы B. Способствуют восстановлению миелиновой оболочки нервных волокон и, соответственно, улучшению проходимости электрохимического сигнала.
Клинические прогнозы
Восстановление психики после алкогольного запоя — задача достаточно сложная и трудно прогнозируемая. Определяющим фактором здесь является степень поражения головного мозга, которая может иметь как обратимый, так и необратимый характер.
Именно поэтому клинические прогнозы терапии психических дисфункций, возникших в результате употребления высоких доз этанола, всегда носят сомнительный характер.
В заключение — о способах профилактики
Закономерно возникает вопрос: можно ли как-то предупредить развитие вышеперечисленных психических нарушений?
Первый и наиболее эффективный способ общеизвестен — полностью отказаться от употребления алкогольных напитков. Если не разрушать свой мозг этанолом, то переживать за здравость и целостность рассудка тоже не придётся.
Читайте также:

