При вич может быть зуд в заднем проходе от
Обновлено: 07.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Расчесы зудящих мест становятся входными воротами для инфекции, что, в свою очередь, может привести к гнойно-воспалительным осложнениям.
- дерматологический, или пруритоцептивный зуд, возникающий при заболеваниях и патологических состояниях кожного покрова (например, зуд при чесотке, при укусах насекомых и т. д.);
- системный зуд, причиной которого становятся различные продукты метаболизма, циркулирующие в крови (например, зуд, возникающий под действием билирубина при желтухе или под действием продуктов азотистого обмена при почечной недостаточности);
- нейропатический, или нейрогенный зуд, возникающий при поражении нервной системы. При этом зуд начинается без воздействия какого-либо фактора, только вследствие поражения нервных волокон (например, зуд после опоясывающего лишая, причина которого – поражение вирусом герпеса нервных узлов);
- психогенный зуд. Его причиной является не реально существующий фактор (паразит при чесотке, вещество или поражение нерва), а расстройства исключительно в психической сфере человека (например, зуд при неврозах, истерии).
- локализованный, возникающий на определенном участке кожи;
- генерализованный, ощущаемый сразу по всей поверхности тела.
В зависимости от длительности ощущений выделяют зуд острый (возникает внезапно) и хронический (отличается продолжительностью).
Традиционно возникновение зуда объясняется раздражением нервных окончаний, локализованных в коже. Далее импульс по нервным волокнам поступает в сенсорную зону коры головного мозга.
Таким образом, наиболее частой причиной возникновения кожного зуда становится именно раздражение нервных окончаний факторами внешней среды или продуктами обмена собственного организма.
Тем не менее, поражение нервных волокон и расстройства психики, о которых упоминалось выше, тоже может приводить к возникновению зуда.
Среди множества заболеваний, которые сопровождаются возникновением кожного зуда, стоит отметить встречающиеся наиболее часто:
- атопический дерматит – воспалительное заболевание, возникающее в ответ на контакт организма с различными аллергенами и проявляющееся сыпью, покраснением, отечностью кожи и кожным зудом;
- псориаз – хроническое воспалительное заболевание кожи с характерными изменениями кожного покрова: бляшками розово-красного цвета, покрытыми серебристыми чешуйками;
- грибковые поражения кожи (микозы);
- чесотка и другие болезни, вызываемые кожными паразитами;
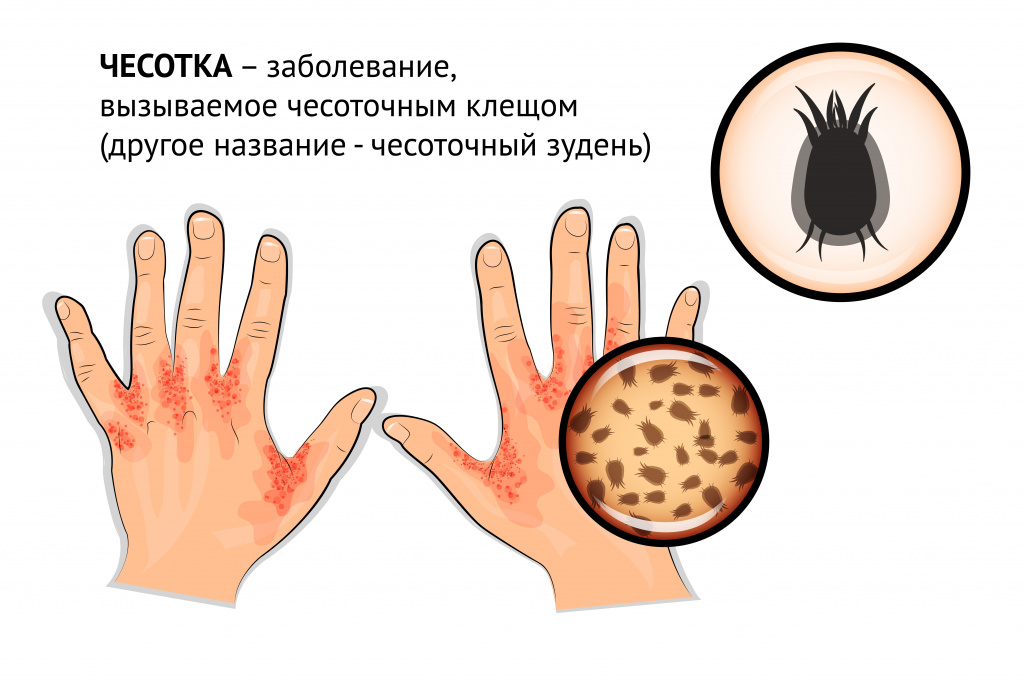
- кишечные гельминтозы (глистные инвазии);
- холестатическая (связанная с нарушением оттока желчи из печени и желчного пузыря) желтуха, возникающая при желчнокаменной болезни, циррозе печени;
- хроническая почечная недостаточность.
Определить возможную причину появления кожного зуда поможет терапевт или врач общей практики . В зависимости от выявленных отклонений терапевт направит вас на дополнительные лабораторно-инструментальные обследования и к более узким специалистам: дерматовенерологу, аллергологу-иммунологу, гастроэнтерологу , хирургу , нефрологу.
На приеме у врача необходимо максимально точно описать, когда и при каких условиях возник кожный зуд, что предшествовало его появлению.
Если ранее проводились какие-либо обследования, если вы наблюдались у специалистов по поводу хронических заболеваний, необходимо предоставить врачу эту информацию.
- клинический анализ крови с развернутой лейкоцитарной формулой (поможет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
- общий анализ мочи (для выявления признаков хронической почечной недостаточности, поражения печени и желчевыводящих путей);
- анализ кала на яйца глист и соскоб на энтеробиоз (для выявления глистных инвазий);
Энтеробиоз — гельминтоз, клиническими проявлениями которого являются перианальный зуд и кишечные расстройства. Возбудитель - острица (Enterobius vermicularis или Охуuris vermicularis). Это мелкая нематода, которая обитает в толстом кишечнике, а выползая из прямой кишки, откладывает яйца.
- биохимический анализ крови (для выявления признаков хронических заболеваний печени, почек и других органов, воспалительных изменений);
- аллергологическое исследование (выявление наличия гиперчувствительности к определенным аллергенам);
Панель разные аллергены: Смесь аллергенов травы: колосок душистый; рожь многолетняя; тимофеевка; рожь культивированная; бухарник шерстистый (GP3) IgE Рожь многолетняя (G5) IgE Подорожник (W9) IgE Полынь обыкновенная (W6) IgE Соевые боб.
- ультразвуковое исследование органов брюшной полости (выявление поражения печени, желчевыводящих путей, почек).
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Ультразвуковое сканирование надпочечников и органов мочевыделительной системы для выявления органической патологии и функциональных нарушений.
Ультразвуковое сканирование желчного пузыря до и после нагрузки желчегонным завтраком с целью выявления функциональных нарушений.
Кожный зуд чаще всего выступает лишь симптомом, поэтому лечение направлено на терапию основного заболевания.
При аллергиях назначают гипоаллергенную диету, минимизируют контакт с бытовыми аллергенами, с животными, пыльцой. При необходимости назначают антигистаминные препараты, в более тяжелых случаях – гормональную терапию. При выявлении паразитов, как причины кожного зуда, будь то кишечные паразиты или чесоточный клещ, терапию проводят антипаразитарными средствами. В случае хронической почечной недостаточности лечение проводится совместно терапевтом , нефрологом, кардиологом и направлено на выведение продуктов азотистого обмена из организма, снижение артериального давления, защиту почек и сердца.
При возникновении зуда следует обратиться к врачу. Поскольку наиболее частой причиной является аллергия, исключите из питания такие продукты, как шоколад, цитрусовые, морепродукты, рыбу, мясо, цельное молоко, орехи.

Зачастую аллергическая реакция развивается в ответ на бытовую химию (например, новый стиральный порошок) и косметику. К сожалению, причина возникновения зуда не всегда очевидна. Часто необходимы дополнительные медицинские исследования, назначаемые врачом. Помните, что правильно поставленный диагноз является залогом эффективной терапии и приближает ваше выздоровление.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ВИЧ-ассоциированные болезни прямой кишки и ануса - причины, признаки, лечение
Аноректальные заболевания часто встречаются у ВИЧ-инфицированных мужчин, имеющих гомосексуальные контакты и обращающихся за врачебной помощью. Прогрессивное направление в лечении ВИЧ - ВААРТ (высокоактивная антиретровирусная терапия) - кардинально изменило ранее исключительно фатальное течение ВИЧ-инфекции. Так, частота оппортунистической инфекции и опухолей, ассоциированных с ВИЧ (лимфомы, саркома Капоши) снизилась по сравнению с уровнем 1994 г. Однако, несмотря на ВААРТ, частота таких заболеваний, как анальная дисплазия и рак анального канала, увеличилась. Исходный фактор риска (незащищенные анальные половые акты) является первопричиной большинства данных состояний.
Наиболее распространенными клиническими проявлениями (часто множественными и синхронными) являются:
• Анальные кондиломы (1/3 случаев).
• ВИЧ-ассоциированные язвы (1/3 случаев).
• Другие заболевания: абсцессы и свищи прямой кишки, геморрой, ЗППП, травма/инородные тела, анальная дисплазия/неоплазия, контагиозный моллюск, типичный или атипичный туберкулез (1/3 случаев).
ВИЧ-ассоциированные язвы: болезненные плоские и часто эксцентрические поражения края ануса являются результатом сочетания механической травмы, мультибактериальной и вирусной инфекции.
Хирургическое лечение ВИЧ-положительных больных, ранее (1986 г.) связанное с неприемлемо высокой частотой осложнений/летальности, в настоящее время стало более безопасным. Несмотря на то, что длительное время заживления и плохой исход лечения по-прежнему вероятны, общий уровень купирования симптомов и заживления приближается к таковым среди ВИЧ-отрицательных больных.
а) Эпидемиология. Аноректальные заболевания возникают у 3-35% ВИЧ-инфицированных, в частности у мужчин-гомосексуалистов.
Другие ВИЧ-ассоциированные симптомы: истощение, синдром перераспределения жира, липодистрофия), лимфаденопатия, себорейный дерматит, деменция и т.д.

Кондиломы прямой кишки
в) Дифференциальный диагноз связанных с ВИЧ болезней прямой кишки
Боль:
• Причины, несвязанные с ВИЧ: хроническая анальная трещина, тромбировапный наружный геморрой, абсцесс, спазм леватора, анизм.
• Связанная с ВИЧ: ВИЧ-ассоциированные язвы, герпес, абсцесс. ЗППП, травма.
Разрастания/опухоль:
• Кондилома.
• Рак, лимфома, саркома Капоши.
• Актиномикоз, шанкр и т.д.
г) Патоморфология:
• ВИЧ-ассоциированная язва: изъязвление эпителия, неспецифический острый или хронический инфильтрат.
• Другие патологические изменения зависят от сопутствующих заболеваний.

Саркома Капоши
д) Обследование при связанных с ВИЧ болезней прямой кишки
Необходимый минимальный стандарт:
- Анамнез: начало/характер симптомов, шишки/бугры, функция кишечника и привычки, предшествующая инконтиненция? Сделан ли анализ на ВИЧ? Время от начала ВИЧ-инфекции? Заболевание у партнера? Оппортунистическая инфекция и опухоли? Потеря веса? Текущий прием препаратов ВААРТ?
- Анализ на ВИЧ, если не был выполнен.
- Ректороманоскопия/фибросигмоидоскопия: проктит, опухоли и т.д.
- Дальнейшее обследование толстой кишки проводится в соответствии с общими руководствами по скринингу (при соответствующих анамнестических сведениях или признаках => может быть отложено на 3-4 недели до стихания остроты симптомов).
Дополнительные исследования (необязательные):
• Посевы (вирусы, бактерии, включая гонококки, грибы, кислотоустойчивые бактерии).
• Биопсия всех необычных образований.
• Тест на туберкулез.
• Возможно рентгенография органов грудной клетки.
е) Классификация:
• Заболевания, вызываемые ВИЧ-обусловленной иммуносупрессией.
• ВИЧ-ассоциированные заболевания (сочетанные без прямой причинно-следственной связи).
• ВИЧ-независимые заболевания.
д) Лечение без операции связанных с ВИЧ болезней прямой кишки:
• Общее: оценка иммунного статуса (например, CD4 < 50) =>начало/оптимизация ВААРТ.
• ВИЧ-ассоциированная язва: эмпирическое лечение метронидазолом 3x500 мг внутрь и ацикловиром 3x800 мг внутрь в течение 14 дней - полный эффект в 85%; повторный курс, если улучшение не наступило.
• ЗППП: антибиотики/противовирусное лечение, поддерживающая терапия.
• Предраковые состояния: динамическое наблюдение (анальный канал).
• Геморрой: лигирование, но при иммуносупрессии противопоказано.
е) Операция при связанных с ВИЧ болезней прямой кишки
Показания:
• ВИЧ-ассоциированная язва: неэффективность эмпирической терапии.
• Кондиломы.
• Опухоль.
• Резидуальный рак после химиолучевой терапии.
• Абсцесс/свищ.
• Геморрой при неэффективности консервативного лечения.
Хирургический подход:
• Иссечение язв, возможно, с пластикой низведенным лоскутом или открытым ведением раны.
• Геморрой: геморроидэктомия. Внимание: степлерная геморроидэктомия противопоказана у МСМ (риск травмы скрепками при половом акте)!
• Другие заболевания: удаление кондилом, биопсия или иссечение опухолей, вскрытие абсцессов и т.д.; резидуальный рак после химиолучевой терапии => экстирпация.
ж) Результаты. ВИЧ-ассоциированная язва: улучшение в 85% случаев при консервативной терапии; после хирургического иссечения => уменьшение боли и дискомфорта у 90% больных, несмотря на образование ран, больших по размеру, чем имевшиеся язвы, а также длительный период заживления. CD4 < 50 =>плохое заживление ран.
з) Наблюдение и дальнейшее лечение:
• Мониторинг ВААРТ.
• Непосредственное наблюдение каждые 2 недели => контроль и определение эффективности местного лечения.
• Наблюдение в отдаленном периоде => общее лечение, ВААРТ, мазок по Папаниколау, по крайней мере, раз в год и т.д.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Заболевания передающиеся половым путем (ЗППП) в проктологии - причины, признаки, лечение
Заболевания передающиеся половым путем (ЗППП) вызываются возбудителями, передающимися во время сексуальных контактов. Локализация поражения: гениталии, аноректальная область, полость рта. Аноректальные ЗППП являются существенной проблемой у пациентов, практикующих анальные половые сношения. Негативная модель поведения пациента или его партнера(-ов) часто приводит к повторному инфицированию ЗППП. Множественные и симультанные ЗППП - обычное явление, часто сочетающееся с ВИЧ.
• Отделяемое: гонорея, хламидиоз (венерический лимфогранулематоз), герпес.
• Аногенитальные изъязвления: герпес, ВИЧ-ассоциированные язвы, первичный сифилис, мягкий шанкр (Haemophilus ducreyi), венерический лимфогранулематоз, паховая гранулема (донованоз: Klebsiella/Calymmatobacterium granulomatis).
• Боль:
- Есть: герпес, венерический лимфогранулематоз, мягкий шанкр.
- Нет: сифилис (шанкр), паховая гранулема.
• Проктит/проктоколит: гонорея, хламидии, сифилис, герпес.
• Пролиферативные синдромы: ВПЧ, HHV-8 (герпес вирус 8, саркома Капоши), лимфома, сифилис (плоские кондиломы, гуммы).
• Кожная сыпь: вторичный сифилис, диссеминированная гонорея, лобковый педикулез, чесотка.
Прямое заражение аногенитальными инфекциями: ВПЧ, Neisseria gonorrhoeae, Chlamydia trachomatis (включая венерический лимфогранулематоз), Treponema pallidum (сифилис), герпес.
Непрямое заражение (например, оральный или орально-анальный путь): Giardia lamblia, виды Campylobacter, виды Shigella, Entamoeba histolytica, С. trachomatis, лобковый педикулез, чесотка.
ВИЧ-положительные больные: цитомегаловирус, Mycobacterium avium intracellular е комплекс (MAI/MAC), Microsporidium, Isospora и т.д.
а) Эпидемиология. В США общая заболеваемость ЗППП составляет до 20 миллионов вновь инфицированных в год. Активная инфекция (например, гонорея, сифилис и т.д.) увеличивает риск заражения ВИЧ в случае контакта.
б) Симптомы заболеваний передающихся половым путем (ЗППП)
Общие симптомы:
• Проктит: зуд, боль, тенезмы, ректальные кровотечения, слизистое отделяемое.
• Проктоколит: симптомы такие же, как при проктите, дополнительно - изменение стула (диарея), колики.
• Энтерит: диарея, спазмы без признаков проктоколита.
• Пролиферативные процессы: инфильтраты, опухоли, кондиломы.
Специфические симптомы заболеваний:
• Гонорея: бессимптомное носительство (резервуар инфекции); воспалительные процессы в малом тазу; моноартрит; кожная сыпь; уретрит; проктит с обильным мутным или кровянистым отделяемым; боль.
• Сифилис (люэс):
- Первичный: первичный комплекс (шанкр) - небольшая безболезненная плотная язва с чистым дном; проктит.
- Вторичный: диффузная макуло-папулезная кожная сыпь, без зуда, возможно наличие общих симптомов (лимфаденопатия, лихорадка, головная боль), плоские кондиломы.
- Латентный: состояние после инфекции, но без клинических признаков заболевания.
- Третичный: признаки первичной манифестации заболевания отсутствуют, неврологические симптомы, аортит, гуммы.
• Мягкий шанкр: глубокие болезненные гнойные аногенитальные язвы с болезненными нагноившимися паховыми лимфоузлами.
• Генитальный герпес: множественные сгруппированные болезненные везикулы и плоские язвы.
• Chlamydia серовары D-K: проктит, уретрит.
• Chlamydia серовары L1-L3 (венерический лимфогранулематоз): болезненная лимфаденопатия, проктоколит с геморрагическим/серозным отделяемым, боли/ тенезмы, запоры, лихорадка. В отдаленные сроки: лимфостаз, свищи/стриктуры.
• Паховая гранулема (донованоз): прогрессирующее, очень васкуляризированное и ранимое, безболезненное изъязвление без регионарной лимфаденопатии.
в) Дифференциальный диагноз:
• Другие причины изъязвления, кровотечения, боли.
• Первичные опухоли: рак анального канала, болезнь Педжета, болезнь Боуэна, АИН, рак прямой кишки, меланома, саркома Капоши, лимфома.
• Другие формы колита: язвенный колит, Болезнь Крона, колит, вызванный С. Difficile, и т.д.
г) Возбудители заболеваний передающихся половым путем (ЗППП):
• Гонорея: N. gonorrhoeae, внутриклеточные грамотрицательные диплококки => изолированные культуры (специальная среда Thayer-Martin), ПЦР.
• Сифилис: Т. pallidum (спирохеты) => микроскопия в темном поле/иммунофлуоресцентная, серология.
• Мягкий шанкр: Н. ducreyi, грамотрицательная палочка => рост на специальных средах (сложный метод), ПЦР диагностика.
• Генитальный герпес: HSV-1 и HSV-2 (herpes genitalis) => изоляция на культурах клеток, диагностика на основе ПЦР.
• С. trachomatis серовары D-K и L1, L2, L3 (венерический лимфогранулематоз), внутриклеточный микроорганизм => серология, культуры, иммунофлуоресцентные тесты.
• Паховая гранулема (донованоз): грамотрицательная К. granulomatis (старое название С. granulomatis) => получение культуры затруднительно, диагноз на основании биопсии: темноокрашенные тельца Донована.
д) Обследование заболеваний передающихся половым путем (ЗППП):
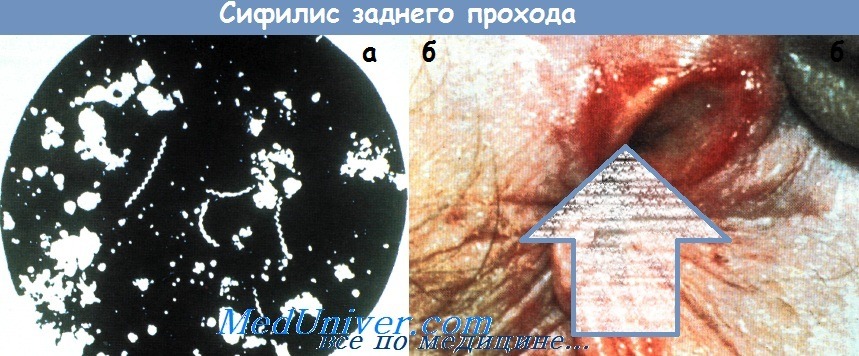
а - Бледная трепонема: исследование на темном фоне.
б - Первичный твердый шанкр заднего прохода.
Необходимый минимальный стандарт:
- Анамнез: принадлежность к группе риска, ВИЧ статус, специфические симптомы.
- Клинический осмотр: инфильтраты/опухоли, язвы/пузырьки, свищи?
- Пальцевое исследование/пальпация паховых лимфоузлов; аноскопия/ректороманоскопия => герпес, гонорея, венерический лимфогранулематоз, сифилис? Осмотр полости рта.
- Все больные с ЗППП => анализ на ВИЧ (кроме тех, у кого уже установлен положительный диагноз ВИЧ).
- Культуры:
• Прямые культуры: герпес, гонорея, Н. ducreyi, хламидии, туберкулез.
• Посевы кала, включая Giardia, криптоспоридиоз, микроспоридиз. - Другие исследования:
• Лейкоциты в кале?
• Мазки аноректального секрета с окраской по Граму: грамотрицательные внутриклеточные диплококки?
• Микроскопия в темном поле: Т. pallidum?
• Серологические исследования: HSV-2, сифилис, венерический лимфогранулематоз, гонорея.
- Аногенитальные язвы => серология на сифилис + микроскопия в темном поле или прямая иммунофлюоресценция, культура вируса герпеса или тест на антиген, Н. ducreyi культура.
- Регистрируемые заболевания: сифилис, гонорея, хламидиоз, ВИЧ, туберкулез.
Дополнительные исследования (необязательные):
• Рентгенография органов грудной клетки или тест на туберкулез.
• Колоноскопия.
е) Классификация. Основана на характеристике возбудителя.
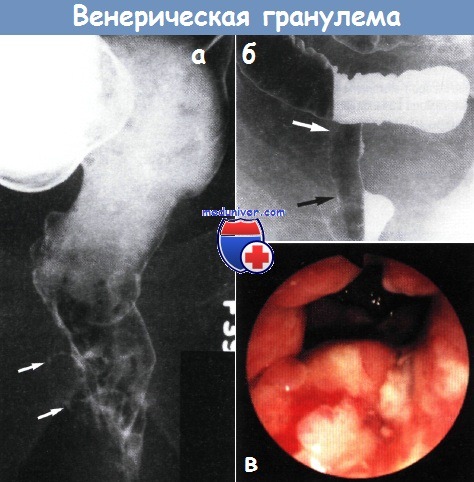
а - Венерическая лимфогранулема. Дистальный отдел прямой кишки диффузно сужен, его слизистая оболочка узловатая. В перианальные мягкие ткани идут заполненные барием ходы (показано стрелками).
У данного мужчины в анамнезе анальные половые акты и значительно повышенный титр хламидий.
Бариевая клизма, двойное контрастирование.
б - Хроническая венерическая лимфогранулема. Проксимальный отдел прямой кишки диффузно сужен.
Бариевая клизма, двойное контрастирование.
в - Ректороманоскопическая картина тяжелого проктита при венерической лимфогранулеме.
ж) Лечение без операции заболеваний передающихся половым путем (ЗППП):
• Проктит: цефтриаксон + доксициклин.
• Герпес: один из препаратов - ацикловир, фамцикловир, валацикловир.
• Сифилис: пенициллин G => внимание: реакция Яриша-Герксхаймера в течение первых 24 часов - лихорадка, головная боль, миалгия! Альтернативное лечение: доксициклин, тетрациклин.
• Хламидии/венерический лимфогранулематоз: доксициклин, альтернатива - эритромицин.
• Гонорея: цефтриаксон (+ лечение хламидийной инфекции); альтернатива - спектиномицин => внимание: лекарственно-резистентные формы гонореи! Цитомегаловирус: ганцикловир (лейкомакс).
• Мягкий шанкр: один из следующих препаратов - азитромицин, цефтриаксон, ципрофлоксацин, эритромицин или триметопримсульфаметоксазол.
• Идиопатические ВИЧ-ассоциированные язвы: эмпирическое лечение - ацикловир + метронидазол.
• ВПЧ: см. соответствующие статьи на сайте (рекомендуем пользоваться формой поиска на главной странице сайта).
з) Операция при заболевании передающемся половым путем (ЗППП):
Показания:
• Неясный диагноз => биопсия и культуры из биоптата (бактерии, вирусы, кислотоустойчивые бактерии).
• Аногенитальные кондиломы.
• Устойчивые к лечению ВИЧ-ассоциированные язвы.
и) Результаты:
• Более высокий риск неэффективного лечения среди ВИЧ-инфицированных больных, в частности с низким уровнем CD4.
• Факторы риска рецидива: сохранение негативной модели поведения (промискуитет, незащищенные половые акты), нелеченый партнер, наличие крайней плоти.
к) Наблюдение и дальнейшее лечение:
• Оценка отсутствия инфекции => наблюдение должно быть основано на особенностях этиологии и тяжести клинических симптомов. Трудности в дифференцировке реинфекции и неудачи лечения.
• Обследование и лечение половых партнеров.
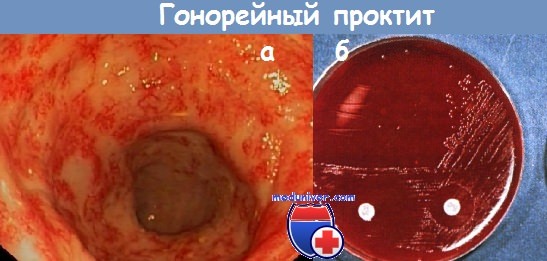
а - Гонорейный проктит.
б - Чашки с культурой Neisseria gonorrhoeae. Чувствительность к антибиотикам деляют при помощи пропитанных антибиотиками дисков.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Причины зуда в прямой кишке и мазь от нее. От чего чешется попа?
Навязчивый зуд в прямой кишке - довольно неприятное состояние, которое не дает работать и просто жить полной жизнью. В конечном итоге он часто приводит к невротизации, а также вполне может быть признаком конкретных заболеваний. В чем причины такого зуда и как от него избавляться?
Если ребенок постоянно жалуется на зуд в прямой кишке и чешет промежность, практически любые родители верно предположат, что причиной тому является острица детская или, как говорят, глисты. Поскольку самка острицы активизируется именно в ночное время, зуд может усиливаться вечером и по ночам, лишая ребенка сна. Избавиться от такого зуда можно только уничтожив глистов при помощи лекарственного средства, которое назначит врач.
Заболевания прямой кишки нередко тоже сопровождаются зудом в ней. Анальная трещина может быть причиной таких неприятных ощущений. Иногда она осложняет воспалением в результате попадания в нее патогенных микроорганизмов. В ином случае зуд и жжение в заднем проходе появляются при геморрое, а именно на первой и второй стадиях заболевания, когда венозные сплетения прямой кишки увеличены лишь немного и подвергаются раздражению каловыми массами. Поэтому зуд может усиливаться при запорах или после дефекации, когда небольшие геморроидальные узлы немного воспаляются.
Если зуд в анальном отверстии беспокоит вас регулярно, а тем более сопровождается болью, стоит посетить проктолога. Пальцевым исследованием он определит состояние вен прямой кишки, установит наличие трещин. В таком случае требуется коррекция диеты: включите в рацион побольше овощей и фруктов, не забывайте о дневной норме употребляемой чистой воды. Обязательно соблюдайте гигиену, после похода в туалет для снятия зуда подмывайтесь прохладной водой или отварами лекарственных трав. Также для снятия зуда врач посоветует смягчающие и охлаждающие мази, а в случае начинающегося геморроя порекомендует ректальные свечи.
Самостоятельно можно смазывать задний проход облепиховым или миндальным маслом. Впрочем, не стоит списывать со счетов такую причину зуда в прямой кишке, как онкологические процессы. Раковые новообразования вполне могут сопровождаться постоянным зудом в заднем проходе, позже присоединяются боли и патологические выделения - гной, кровь или слизь.

Нарушения стула тоже приводят к зуду после дефекации. Запоры, равно как и диарея раздражают прямую кишку и анальное отверстие, поэтому после них обязательно нужно подмываться прохладной водой. Однако крайне необходимо установить причину этих нарушений стула и стараться устранить ее.
Говоря о причинах зуда, которые не затрагивают патологический процесс в прямом кишечнике непосредственно, стоит упомянуть о заболеваниях, передающихся половым путем. В частности подобный зуд могут вызывать хламидиоз, трихомониаз, гонорея и другие подобные инфекции. Чешется при этом промежность в целом, а также и прямая кишка. То же бывает и при молочнице у женщин. Поскольку влагалище и анус находятся очень близко, грибок легко распространяется по слизистым оболочкам, вызывая воспаление и в анальном канале.
Повышение уровня сахара в крови влияет на состояние слизистых оболочек, в результате чего появляются зуд в прямой кишке, также он может возникать и во влагалище. Если он возникает регулярно, возможно, имеет смысл сдать анализ крови и определить уровень глюкозы.
Заболевания поджелудочной железы иногда провоцируют появление зуда в заднем проходе. Нарушение работы поджелудочной железы приводит к ухудшению процессов пищеварения, из-за чего меняется характер кала, он может оказывать раздражающее действие на слизистую кишки.
Стоит также обратить внимание на свой рацион питания. Любители острых приправ чаще подвержены зуду в заднем проходе, поскольку пряности раздражают слизистую оболочку прямой кишки и анус. Зуд часто возникает в результате дисбактериоза, который становится следствием неправильного питания, перенесенных заболеваний, антибиотикотерапии.
Причиной зуда прямой кишки бывают аллергические реакции. Они могут быть вызваны различными пищевыми продуктами, лекарственными средствами. Точно так же может проявляться и псориаз.

Итак, что нужно сделать, чтобы избавиться от зуда в прямой кишке и установить его возможную причину?
- Очень важно соблюдать правила личной гигиены, подмываться чистой и прохладной водой с небольшим количеством мыла, можно также применять ополаскивания и примочки на основе отваров лекарственных трав - ромашки, шалфея.
- Включайте в меню фрукты, овощи и необходимое количество жидкости, при этом ограничьте употребление кофе, чая, острых приправ и спиртных напитков. Также избегайте потенциальных аллергенов - цитрусовых фруктов, куриных яиц, сладостей.
- Для устранения зуда можно пользоваться смягчающими кремами и мазями с косметическими маслами и охлаждающими веществами. Также можно прибегнуть к лекарственным мазям, которые назначаются проктологами при зуде в анусе - анестезиновая, гидрокортизованная - полный список представлен в данной статье на нашем сайте. Также не следует забывать о современных коммерческих препаратах от зуда в прямой кишке - мази ультрапрокт, ауробин или тотже синафлан. Но следует помнить, что последние содержат гормоны в тех или иных количествах, которые при длительном применении могут вызвать свои побочные эффекты, такие как грибковый дерматит и т.д., поэтому их мы не рекомендуем для регулярного использования.
- Целесообразно бывает восстановить нормальную микрофлору при помощи специальных препаратов, содержащих высушенные нормальные бактерии человека.
- Чтобы установить истинную причину зуда в заднем проходе нужно посетить врача, который осмотрит промежность и анальный канал, возьмет мазок на наличие микрофлоры, определит, есть ли в прямой кишке опухоли, полипы или увеличенные вены.
- В идеале бывает полезно также сдать биохимический анализ крови, чтобы определить уровень глюкозы в крови, работу поджелудочной железы (характеризуется уровнем амилазы) и желчного пузыря (характеризуется уровнем билирубина). Также может потребоваться сдача анализа кала на копрограмму, которая тоже позволит определить эффективность работы поджелудочной железы. Для исключения глистных инвазий берется мазок с перианальной области и производится анализ кала.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в заднем проходе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль, возникающая в области заднего прохода (ануса), сопровождается существенным дискомфортом, а ее интенсивность объясняется наличием здесь значительного количества нервных окончаний.
Разновидности боли в заднем проходе
Болезненные ощущения в области заднего прохода могут характеризоваться как тупые и ноющие, обжигающие, резкие, пронзающие, спазмические, иррадиирующие в нижнюю часть живота, копчик и промежность. Часто врач может поставить предварительный диагноз на основании характера боли.
Боль может беспокоить при ходьбе, долгом нахождении в положении сидя, в момент акта дефекации и сразу после него.
Возможные причины боли в заднем проходе
Основными причинами боли в области заднего прохода являются заболевания прямой кишки. Оценка их распространенности выводит на первое место геморрой. Начальными симптомами геморроя служат чувство неполного опорожнения после дефекации, дискомфорт и зуд в анальном отверстии.
Боль при геморрое появляется только при осложнении заболевания - выпадении и тромбозе геморроидального узла.
Развитие геморроя вызывают наследственные факторы, а также неправильный образ жизни, нерациональное питание, некоторые заболевания, например цирроз печени. Длительное пребывание в сидячем положении, горячие ванны, подъем тяжестей, тесная одежда – все эти факторы приводят к венозному застою в области малого таза и формированию геморроидальных узлов. Если при этом каловые массы имеют плотную консистенцию из-за недостатка жидкости и растительных волокон в пище, то акт дефекации сопровождается длительным натуживанием, которое, в свою очередь, способствует выпадению узлов в просвет прямой кишки.
Выпячивание или выпадение геморроидальных узлов, их ущемление сопровождаются чувством тянущей боли, распирания, зуда. Симптомы усиливаются после острой пищи, тяжелого физического труда, подъема тяжестей. Разрыв сосудов ведет к упорным кровотечениям, при этом на каловых массах хорошо заметны сгустки алой крови. Длительно протекающее заболевание приводит к появлению боли в заднем проходе при любой физической нагрузке, нахождении в вертикальном положении или при ходьбе.
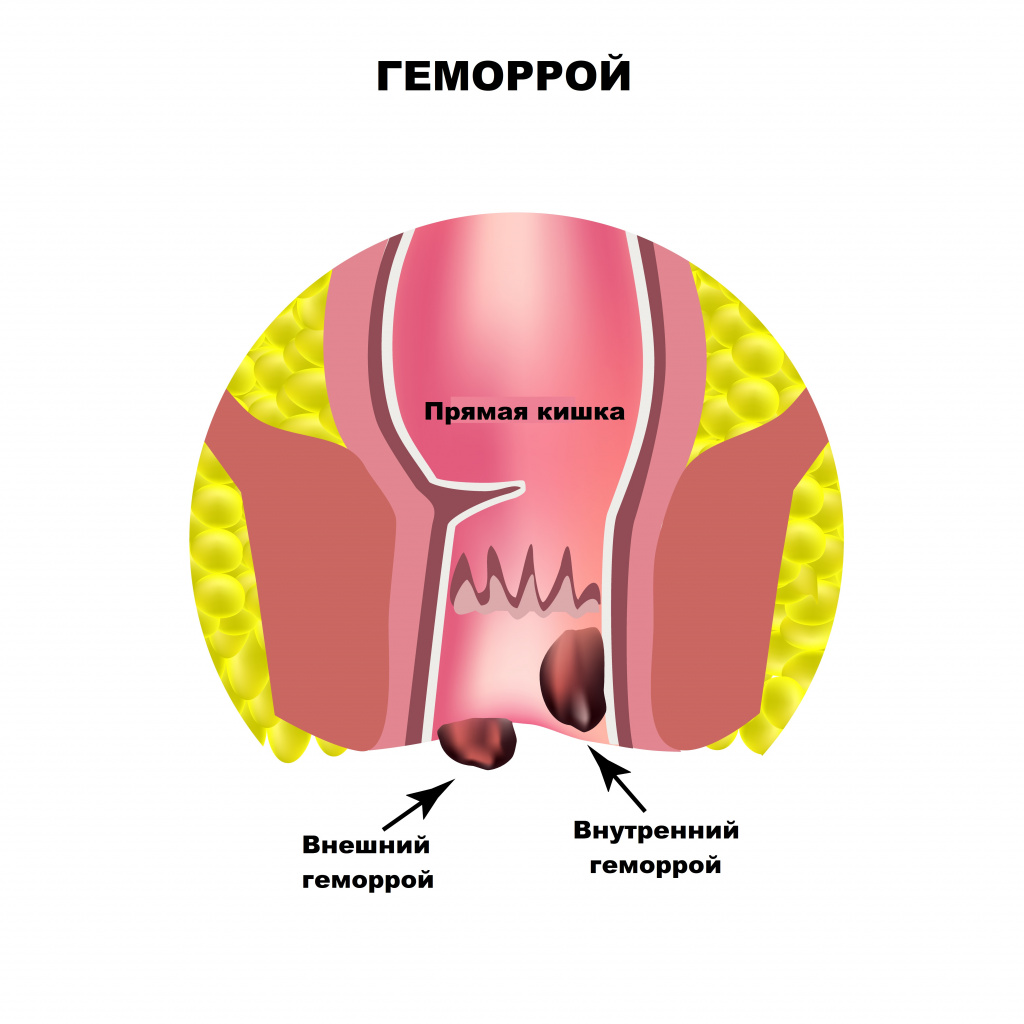
Среди заболеваний, вызывающих боль в заднем проходе, второе место занимает сфинктерит – воспаление слизистой оболочки круговой запирательной мышцы. Сфинктерит чаще всего развивается на фоне заболеваний желудочно-кишечного тракта: панкреатита, язвенной болезни желудка и двенадцатиперстной кишки, хронических гастритов и дуоденитов, синдрома раздраженной прямой кишки. Запор или понос, сопровождающие эти заболевания, повышают риск развития воспалительных процессов в прямой кишке. В начальной стадии заболевания пациенты жалуются на боль в заднем проходе, жжение и зуд, которые усиливаются при дефекации. Затем возникают ложные позывы к дефекации и гнойные выделения из заднего прохода, поэтому на каловых массах обнаруживается пенящаяся слизь либо гной. Иногда боль может отдавать в промежность и соседние органы.
Третье место по распространенности заболеваний прямой кишки, которые дают сильные и упорные боли в заднем проходе, занимают трещины прямой кишки. Для этой патологии характерна боль во время дефекации и после нее, возможно выделение небольшого количества крови.
К появлению трещин могут приводить застойные явления в сосудистой сети, нарушение нервно-мышечной регуляции, травмы. Последние чаще всего обусловлены повреждением слизистой оболочки кишки твердыми каловыми массами.
Часто трещины сочетаются с геморроем, что сопровождается выпадением узлов и более обильным кровотечением. Сочетание этих состояний приводит к формированию порочного круга: боль во время дефекации вызывает спазм мышц сфинктера заднего прохода, а спазм усиливает боль. Незначительные кровотечения вследствие анальной трещины возникают во время или после дефекации. При отсутствии своевременного лечения болезнь приобретает хронический характер и сопровождается воспалением окружающих тканей. Иногда трещина приводит к возникновению свища (фистулы) – патологического хода между прямой кишкой и поверхностью кожи около анального отверстия.
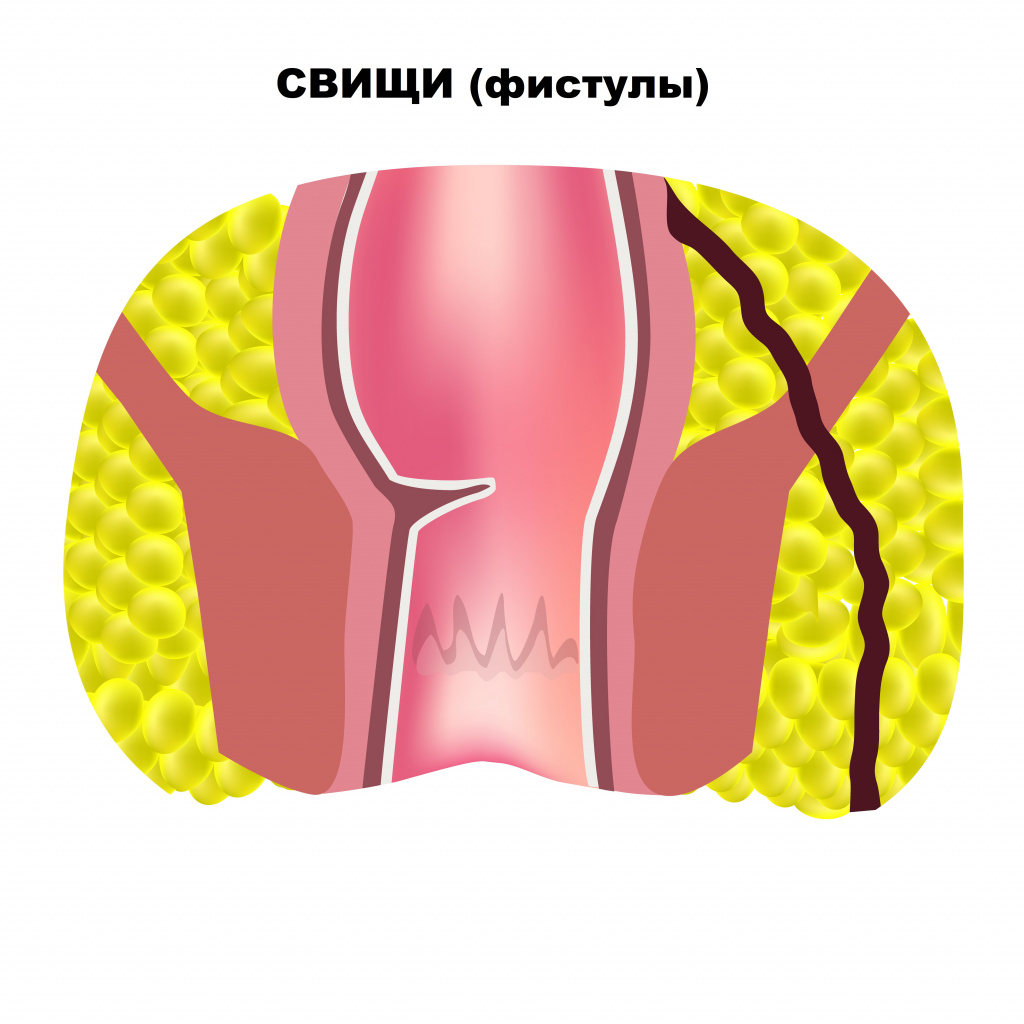
К формированию свища прямой кишки приводит также парапроктит. Это острое воспаление тканей, окружающих прямую кишку.
О парапроктите свидетельствует усиление боли, возникновение припухлости в области заднего прохода, повышение температуры тела до 38°C и выше.
Свищ может не закрываться несколько месяцев, а потом рецидивировать.
Злокачественные опухоли, формирующиеся в анальной области, характеризуются ярко выраженной симптоматикой: алой кровью в кале, примесью слизи, болью в заднем проходе (сначала во время дефекации, а потом в течение всего дня), отдающей в половые органы, бедро, низ живота. Клинические симптомы геморроя и злокачественных опухолей схожи между собой.
Боль в заднем проходе не обязательно связана с заболеваниями прямой кишки. Ее причиной могут стать патологии смежных органов и тканей, в частности, эпителиальный копчиковый ход, который проявляется болью в области крестца лишь в случае воспаления. Это образование формируется в период эмбрионального развития и представляет собой узкий канал, выстланный эпителием, внутри которого находятся волосяные луковицы и сальные железы.
Еще одна причина боли в заднем проходе - кокцигодиния – воспаление в области копчика.
В значительной доле случаев кокцигодиния представляет собой спазм глубоких мышц тазового дна в результате раздражения болевых рецепторов окружающих тканей при радикулопатиях, тяжелых родах, воспалительных заболеваниях органов малого таза. Боль в области заднего прохода появляется при определенном положении тела, во время наклонов или акта дефекации.
Боль в заднем проходе характерна и для простатита. При остром простатите помимо острой боли в промежности, паху и в области заднего прохода возможны повышение температуры тела, болезненные мочеиспускание и дефекация. Однако чаще простатит развивается постепенно, приобретая хроническую форму. При этом пациента беспокоят те же симптомы, но их выраженность значительно снижена.
Диагностика и обследования при боли в заднем проходе
Диагностика начинается с тщательного опроса пациента, в ходе которого врач уточняет интенсивность, продолжительность и характер болевого синдрома, предшествующие и сопутствующие заболевания. Кроме того, в обязательном порядке врач дает направления на клинический и биохимический анализы крови, общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

