Пситтакоз или попугайная болезнь
Обновлено: 25.04.2024
Орнитоз (пситтакоз) , ORNITOSIS Psittacosis- зооантропонозная заразная болезнь птиц и человека, вызываемая внутриклеточным организмом сем. Chlamydiacta, вида Chl. Psittaci. сопровождающаяся у птиц поражением паренхиматозных органов и кишечника.
Возбудитель орнитоза Clamydophila psittaci является облигатным внутриклеточным паразитом, широко распространен в природе, установлен у 132 видов птиц 28 семейств 18 отрядов. Из пернатых болеют утки, индейки, гуси, куры, голуби , попугаи, воробьи, фазаны, чайки и др. Орнитоз известен на всех континентах земли. Возбудитель имеет некоторые особенности в строении, которые обуславливают течение болезни:
- размножается внутри пораженных клеток;
- способны образовывать формы возбудителя лишенные частично или полностью клеточной стенки, что позволяет ему не погибнуть и сохранить свою вирулентность на протяжении длительного времени, даже при воздействии повреждающих факторов (фагоцитоза, температуры, антибиотиков и т.д.);
- возбудитель может пребывать в двух формах элементарные и ретикулярные тельца, что имеет значение при назначении лечения. Элементарные тельца являются спороподобной формой из-за наличия прочной оболочки, которая делает возбудителя не чувствительным к антибиотикотерапии и в этом жизненном цикле возбудитель находится в не клетки и при неблагоприятных условиях приостанавливается деление со снижением синтеза основного белка мембраны и увеличения синтеза белка теплового шока.
Тропизм (избирательность поражения) к клеткам цилиндрического эпителия респираторного и урогенитального трактов (преимущественно) альвеолоцитам эндотелия сосудов.
Источник возбудителя — больные птицы и хламидионосители. В распространение возбудителя и формировании природных, а также вторичных очагов болезни среди домашней птицы большое значение имеют птицы, ведущие колониальный образ жизни и мигрирующие на далекие расстояния. У птиц семейства попугаевых штаммы возбудителя обладают более высокой вирулентностью, чем штаммы, выделенные от других птиц.
Элементарные тельца возбудителя болезни круглой формы диаметром 250-350 нм; развитие их характерно для представителей хламидий. Проникают в плазму клеток путем эндоцитоза, размножаются бинарным делением, не способны накапливать гликоген и синтезировать фолиевую кислоту.
Возбудитель относительно устойчив во внешней среде:
- при комнатной температуре возбудитель сохраняется в среднем до 2 дней, на скорлупе-3дня, в кале птиц до 4 месяцев;
- при минус 20° С сохраняется в течении 6 месяцев, при минус 75°С более года;
- высокие температуры действуют на возбудителя губительно, при 60°С возбудитель гибнет в течении 10 минут, при более высокой температуре смерть хламидии наступает мгновенно;
- ингибирующее действие на возбудителя оказывают как физические, так и химические дезинфицирующие средства: ультрафиолетовые лучи, эфир, 0,5%- фенол, 2% лизол, 0,1% иодит калия, 0,5% перманганата калия, 6% раствор перекиси водорода уничтожают возбудителя через 2 дня. Под действием 0,5% раствора хлорамина возбудитель гибнет в течение 10минут, 2% раствор хлорамина уничтожает возбудителя в течении минуты.
Эпизоотические данные. Больная птица выделяет большое количество хламидий с фекалиями, сухой помет может оставаться заразным в течение многих месяцев. В окружающей среде возбудитель рассеивается с экскрементами, слизью, слизью из носа.
Заражение — алиментарное и воздушно-капельное. Хламидии могут передаваться эктопаразитами через кожу.
Патогенез. Попав в организм птицы, хламидии размножаются в легких, воздухоносных мешках, в сердечной сумке, откуда попадают в кровеносные сосуды и с током крови достигают селезенки, печени и почек.
Клинические признаки. Инкубационный период зависит от вирулентности возбудителя и может продолжаться от 5-10 дней до 2-6 недель. У импортированных попугаев признаки заболевания проявляются быстро.
Птицы сидят нахохлившись, сонными, с взъерошенными перьями, крылья опущены. Аппетит исчезает, походка становится неуверенной, дыхание затруднено. Из носовых ходов и внутренних углов глаза вытекает серозно-слизистый экссудат. Появляется жидкий стул, помет зеленоватый, часто белый из-за нарушения обмена солей мочевой кислоты. Вследствие болезни птица сильно ослабевает, дыхание становится шумным, у птицы появляются хрипы и кашель. Подобное течение орнитоза может продолжатся 4-8 дней. При этом отдельные птицы могут медленно выздоравливать и у них остается лишь слабое истечение из носа и расстройство пищеварительного тракта сопровождающееся перемежающими запорами и поносами.
При подостром течение орнитоза у больной птицы отсутствуют характерные симптомы и болезнь обычно заканчивается выздоровлением.
У домашней птицы (куры, утки, индейки) орнитоз протекает бессимптомно. Стадо птиц внешне производит впечатление благополучности, яйценоскость сохраняется, но при этом значительно снижается оплодотворяемость и выход цыплят. У птицы переболевшей орнитозом в клинической форме, отмечаем те же симптомы болезни, что и у попугаев. У большинства больной птицы появляется конъюнктивит, при котором воспалено все глазное яблоко.
При этом цыплята более восприимчивы и орнитоз протекает у них в более тяжелой форме. У цыплят отмечаем расстройства в деятельности пищеварения, дыхания и нервной системы.
У утят орнитоз протекает также тяжело в отличие от уток на фоне выраженных респираторных расстройств, выделений из угла глаза, поноса, неуверенной походки. Через 7-10 дней больные утята впадают в коматозное состояние и погибают в течение 3-4 часов.
У индеек наблюдается кахексия, анорексия, диарея, падает яйценоскость, наблюдается истощение и парезы лапок.
У домашних млекопитающих орнитоз протекает, как правило, без симптомов, в то же время у беременных самок отмечаем тяжелые нарушения: аборты, преждевременные роды, а в случае нормальных родов появляется недоразвитый приплод, который погибает вскоре после рождения.
У коров после аборта или нормального отела часто возникают гинекологические заболевания: задержание последа, воспаление плодных оболочек, эндометрит, метрит, вагинит, бесплодие, мастит.
У овец орнитоз проявляется абортами, которые снижают рентабельность неблагополучной фермы на 25-50%. У овцематок, инфицированных в период суягности, болезнь протекает инаппарантно; подобное латентное состояние продолжается до следующей суягности, когда инфекция активизируется и проявляется клинически в виде аборта. Ягнята, родившиеся от клинически здоровых овцематок, в неблагополучном стаде заражаются и тяжело переболевают.
Абортированный плод и плодные оболочки имеют тяжелые поражения, отечны, с геморрагиями, некротическими зонами на котиледонах и содержат множество хламидий, которые инфицируют окружающую среду.
В мегаполюсах среди городских птиц, голубиные заражаются чаще других видов и являются главным источником заражения и переноса инфекции. У голубей птенцового возраста наблюдается жидкий стул, взъерошенное оперение, птенцы медленно набирают вес. У голубей старшего возраста орнитоз проявляется в виде насморка, конъюнктивита, слезотечения и хрипов.
Патологоанатомические изменения. Во всех случаях зависят от тяжести и формы заболевания. Может наблюдаться диффузное поражение легких с фибринозным экссудатом в плевральной полости. Печень, селезенка увеличены, изменена их окраска. На поверхности органов находим некротические очаги и кровоизлияния. Серозная оболочка покрыта клейким фибринозным экссудатом.
Диагноз и дифференциальный диагноз основаны на анализе эпизоотологических, клинических и эпидемиологических данных, патологоанатомических изменений и результатов мазков – отпечатков, взятых с печени и селезенки больных птиц, на межклеточные цитоплазматические включения, выделении возбудителя и обнаружении специфических хламидийных антител в сыворотке крови РСК. Применяют внутрикожную пробу с аллергеном возбудителя орнитоза. Хламидиоз птиц дифференцируют от микоплазмоза, сальмонеллеза, риккетсиоза, гриппа птиц и некоторых других болезней.
Иммунитет. У переболевших птиц образуется кратковременный иммунитет, не предохраняющий от реинфекции (вторичного заражения).
Мероприятия по профилактике и борьбе с орнитозом птиц строятся в соответствии с Санитарными правилами СП 3.1. 092-96. и Ветеринарными правилами ВП 13.4. 1211-96.
2. При установлении заболевания птиц орнитозом Постановлением Губернатора области хозяйство (отделение, ферму) объявляют неблагополучной по этому заболеванию и вводят ограничения.
По условиям ограничений запрещается:
- вывод (продажа) и ввод (ввоз) в хозяйство новых птиц, а также перегруппировка их внутри хозяйства;
- запрещается сбор и закладка яиц на инкубацию из птичников, в которых протекает заболевание.
3. Больную и подозрительную по заболеванию птицу выбраковывают из общего стада и убивают бескровным методом. Остальной птице назначают лечение антибиотиками тетрациклинового ряда в течение 10-14 дней (доза тетрациклина 40мг на 1 кг живой массы в сутки).
Проводят тщательную механическую очистку и дезинфекцию в присутствии птицы, в соответствии с действующей Инструкцией по проведению аэрозольной дезинфекции птицеводческих помещений в присутствии птицы.
4. Яйца, полученные из птичников, где было установлено заболевание, подвергают обработке озоном или парами формальдегида по общепринятой методике, с последующей реализацией в торговую сеть.
5. Для ухода за птицей назначают постоянный обслуживающий персонал. Посещение этими лицами других производственных помещений не допускается.
6. Ограничения с хозяйства (предприятия) снимают через 30 дней после последнего случая выявления больной или подозрительной по заболеванию птицы и проведения заключительных ветеринарно-санитарных мероприятий.
Профилактика заболевания людей.
Лица, обслуживающие неблагополучную по заболеванию орнитозом птицу, должны быть обеспечены обычной спецодеждой, защитными очками и ватно-марлевыми масками. За этими лицами устанавливается постоянное медицинское наблюдение.
При установлении заболевания орнитозом среди людей на птицеперерабатывающем предприятии необходимо:
Что такое кокцигодиния? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Т. А., проктолога со стажем в 14 лет.
Над статьей доктора Гавриловой Т. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Кокцигодиния, или анокопчиковый болевой синдром — это группа заболеваний, объединённых таким симптомом, как боль в заднем проходе, области промежности и копчике, которая может иррадиировать в крестец, ягодицы и половые органы. Эти боли могут беспокоить человека в течение всей жизни, временно пропадая и возвращаясь. Заболевание часто является хроническим.
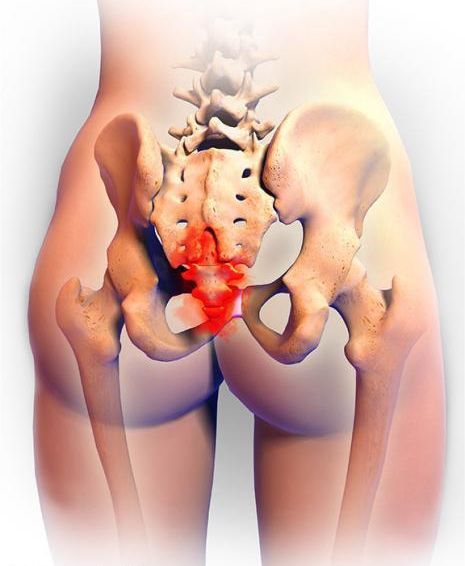
Копчик — самый нижний конечный фрагмент позвоночника. Он представляет собой слияние 4-5 позвонков, прикреплённых к крестцовому отделу посредством хрящевого диска. Особенностью это соединения является отсутствие между позвонками желеобразной структуры — пульпозного ядра. Поэтому в норме движение в суставе отсутствует, а основная причина проявлений болей при данном заболевании — повреждение, ущемление нервов, расположенных в копчиковой и крестцовой зоне.
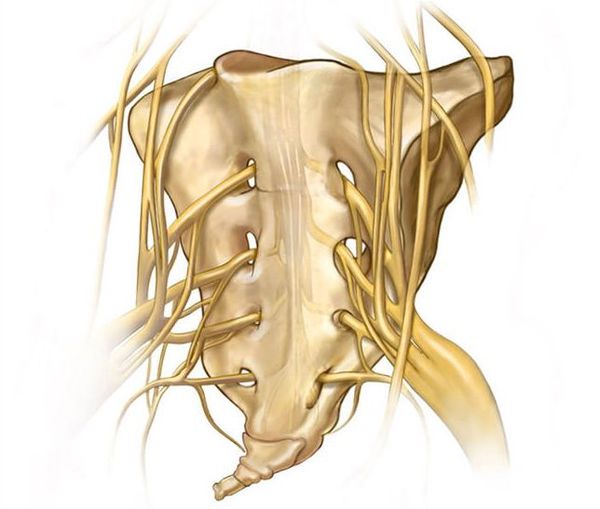
Характер причин данной патологии до сих пор неточен [1] . Пусковыми механизмами кокцигодинии могут быть:
- опухолевый процесс в крестцово-копчиковой области: метастазы опухоли , первичный рак, доброкачественные опухоли по типу хондромы, пресакральная киста;
- роды, осложнённые крупным плодом;
- ортопедические дефекты малого таза: врождённые патологии развития спинного мозга (незарастание дужки позвонка, дисплазия тазовых костей), а также приобретённые, т. е. посттравматические;
- ишемизация (уменьшение кровоснабжения) копчикового, пресакрального нервного сплетения;
- артрит, остеохондроз , возникновение кальцификатов (отложений солей кальция) в крестцово-копчиковом сочленении [5] ;
- воспалительные процессы в пространстве малого таза: проктиты, уретриты , простатиты , сальпингоофориты (воспаление яичников и маточных труб );
- хирургическое вмешательство на органах малого таза и промежности [2] .
Выделяют также идиопатическую кокцигодинию, т.е. не связанную с другими патологическими состояниями. Важную роль в её возникновении играет эмоциональное напряжение и стрессы.
Кокцигодиния чаще встречается у женщин, что можно объяснить гендерными особенностями строения (широкий таз и большая его ротация), а также детородными функциями (осложнённые роды). Она часто сочетается с заболеваниями органов малого таза, такими как простатит, эндометриоз , цистит и др. Данные пациенты длительное время наблюдаются у уролога, гинеколога, проктолога и хирурга.
Часто боли возникают у людей, вынужденных длительное время находиться в положении сидя: бухгалтеров, программистов, офисных работников. Это связано с дегенеративными изменениями и статической деформацией копчика.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кокцигодинии
Проявляется кокцигодиния болевым синдромом тупого, ноющего, распирающего, тянущего, монотонного характера в области копчика с иррадиацией в ягодицы, промежность, половые органы и крестец. Сила боли может меняться в зависимости от положения тела больного: усиливается при положении сидя (особенно на жёсткой поверхности), уменьшается при ходьбе, проявляется порой в положении лёжа, в ночное время, при чихании, кашле, физических нагрузках, занятиях спортом или сексе. Часто проявляется при дефекации в связи с растяжением ампулы прямой кишки газами и каловыми массами. Иногда пациент испытывает временное облегчение после опорожнения кишечника [3] .
Больной становится осторожным в движениях, в положении сидя чаще перемещает вес тела на одну ягодицу, передвигается плавно. Такие изменения при нагрузке на мышцы и суставы влекут за собой сколиотические изменения позвоночника, деформацию суставов, перенапряжение мышц.
Из-за постоянного болевого синдрома меняется и настроение человека, появляется страх, депрессия , раздражительность, бессонница , утомляемость, снижение трудоспособности. Нередко проявление болей сопровождается вегетативными реакциями: повышением потоотделения, периферическим приходящим ангиоспазмом (спазмом сосудов), диареей, рвотой.

Заболевание носит хронический характер, обострения провоцируются стрессовыми ситуациями, общим переохлаждением, чрезмерной или непривычной физической нагрузкой. Существует сезонность заболевания.
Патогенез кокцигодинии
Слово "копчик" происходит от древнегреческого слова "κόκκυξ" — "кукушка", что говорит о его клювовидной форме. Ранее в области копчика был хвост, с помощью которого человек мог цепляться за ветви. Также хвост служил органом равновесия, с его помощью распределялась нагрузка на кости и мышцы таза. Человеческие эмбрионы до сих пор на определённом этапе развития имеют хвост, который потом перестаёт выступать над поверхностью тела.
Основные роли копчика:
- Крепление мышц и связок, которые принимают участие в работе органов малого таза: мочевого пузыря, влагалища, прямой кишки, матки, предстательной железы. К ним относятся прямокишечно-копчиковая, крестцово-седалищная связки, несколько крестцово-копчиковых связок, копчиковая мышца, мышца, поднимающая анус, волокна ягодичной мышцы, элементы тазового апоневроза. Опосредовано копчик связан с твёрдой мозговой оболочкой, а непарный вегетативный ганглий расположен на уровне крестцово-копчикового соединения.
- Крепление ягодичных мышц, которые участвуют в разгибательно-сгибательном движении, подвижность тазобедренных суставов.
- Участие в родовом процессе женщины: расхождении тазового дна и формировании родового пути.
- Опора для позвоночного столба.
Особенностью крестца и копчика является губчатое строение их костной ткани. Она состоит из разнонаправленных костных пластинок с обильным кровоснабжением. Это строение обеспечивает лёгкость конструкции, поддерживающей все органы малого таза.
Боли в копчике возникают при спастических и тонических изменениях в мышцах малого таза. Происходит это из-за патологии крестцово-копчикового сплетения, изменений в области суставов, мышц и костей. Часто это связано с прежним травмированием, которое ведёт к развитию фиброзных процессов (образованию рубцов) и миозиту леваторов — мышц, поднимающих задний проход [4] . Данные изменения провоцируют причины, указанные выше:
- крупный плод во время родов травмирует крестцово-копчиковый сустав;
- ортопедические дефекты малого таза приводят к изменению осевой нагрузки скелета;
- нарушение кровоснабжения копчикового, пресакрального нервного сплетения ведёт к спастическим и тоническим изменениям мышц малого таза;
- появление остеохондроза и кальцификатов в крестцово-копчиковом соединении ведёт к нарушению мобильности [5] ;
- воспаление в области малого таза ведёт к нервальным раздражениям и тоническим реакциям в мышцах малого таза. Появляется гипертонус мышц, триггерные точки;
- операция, связанная с органами малого таза или промежности, может привести к фиброзу и, как следствие, кокцигодинии.
Существует процент пациентов, у которых появление анокопчикового болевого синдрома не связано ни с одним из перечисленных патогенетических процессов. В связи с этим вопрос проявления кокцигодинии до сих пор актуален, а этиопатогенитические факторы изучены не полностью.
Классификация и стадии развития кокцигодинии
Единой классификации кокцигодинии на сегодняшний день не существует. Мы рассмотрим самые распространённые из них.
Аминев А. М. в 1969 году составил классификацию кокцигодинии, основанную на причинах её возникновения [11] . Он выделил четыре группы заболевания:
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях в области крестца и копчика;
- посттравматическая кокцигодиния — падения на копчик, переломы, смещение;
- вторичная кокцигодиния — связана я воспалительными процессами в органах малого таза;
- спинальная кокцигодиния — возникает при поражениях в спинном мозге и его оболочках.
Через шесть лет Перов Ю. А. предложил классификацию, которая стала пользоваться большей популярностью, особенно среди врачей общей практики [4] . Он также разделял болезнь по этиопатогенетическим признакам:
- травматическая кокцигодиния — возникает при падении на копчик, переломах, смещениях;
- воспалительно-токсическая кокцигодиния — является следствием воспаления органов малого таза;
- нейродистрофическая кокцигодиния — проявляется при поражениях в спинном мозге и его оболочках;
- идиопатическая кокцигодиния — нет чёткой связи симптомов болезни с патологическими процессами в тканях крестцово-копчиковой области.
Антадзе А. А. в 1986 году структурировал данное заболевание по-иному, предложив объединить некоторые группы причин:
- нейродистрофическая кокцигодиния — является последствием травм, остеохондроза, врождённых пороков развития;
- воспалительно-токсическая кокцигодиния — разнообразные патологические процессы, протекающие в органах малого таза;
- сосудистая кокцигодиния — возникает при ишемизации, атеросклерозе , сахарном диабете;
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях крестцово-копчиковой области [4] .
Существенных отличий в предложенных классификациях нет. В настоящее время доктор на своё усмотрение определяет, какой из них пользоваться.
Осложнения кокцигодинии
Частота осложнений при кокцигодинии составляет не более 5 % [4] . Длительный ноющий болевой симптом заставляет пациентов обращаться за медицинской помощью, не доводя ситуацию до пика. Однако на фоне доминанты боли могут возникать функциональные расстройства органов малого таза и порой даже брюшной полости, такие как поллакиурия (учащённое мочеиспускание ) , запоры, диарея, рвота.
В связи с неравномерным распределением веса при опоре в положении сидя возникает асимметрия, ведущая к сколиотическим изменениям позвоночника (сколиозу), идёт нагрузка на суставы малого таза и нижних конечностей.
На фоне длительного болевого синдрома возникает депрессия и страх "неизлечимого заболевания". Периодически возникающие фобические состояния порой требуют специализированной психотерапии.
В литературе зафиксированы случаи образования хронических язв на ногах на фоне ангионевроза (нарушение иннервации сосудистой стенки) нижних конечностей, причём боли, начинаясь в крестцово-копчиковой области, распространялись на стопы.
У пациента меняется характер передвижения в пространстве, меняется походка. Человек передвигается в полусогнутом положении мелкими шагами, будто между ног он несёт какой-то предмет. Описаны случаи настолько выраженной острой и длительной боли, что пациент не мог передвигаться, приседать, сгибать нижние конечности [10] .
Диагностика кокцигодинии
Для диагностики кокцигодинии крайне важно собрать анамнез, уточнить характер болей. Часто выявляются давние забытые травмы, падение на копчик, трудные роды крупным плодом, хирургические вмешательства в малом тазу (например, удаление кисты яичника, устранение опущения влагалища и множество других). Эти данные позволяют предположить патогенез процесса и в дальнейшем выбрать точки воздействия на симптом боли [6] .
В обязательный перечень исследования входит ректальный пальцевой осмотр. При кокцигодинии проявляется болезненность при исследовании в области копчика, определяется тугой тяж (шнуровидное уплотнение) крестцово-остистой связки. Данное исследование позволяет оценивать состояние мышц малого таза, присутствие в них гипертонуса (перенапряжения).
Также всем назначается ректороманоскопия — исследование слизистой оболочки прямой кишки и иногда части сигмовидной кишки с помощью ректороманоскопа. Его проведение необходимо для исключения патологии прямой кишки, а также определения наличия опухолей. Ректороманоскопия должна выполняться на пустой желудок. Перед исследованием кишечник нужно очистить с помощью клизм.
Кроме того, пациентам назначается рентгенография крестцово-копчикового отдела позвоночника в двух проекциях. Часто с помощью данного метода визуализации можно определить посттравматический подвывих копчика, дегенеративные изменения в крестцово-копчиковом диске, склероз или спондилёз [7] . Для более точной диагностики выполняется КТ или МРТ малого таза, которые позволяют выявить отёк тканей у копчика.
В неясных случаях возможно дополнительно привлечение других методов диагностики. К ним можно отнести:
- ирригографию — рентгенологическое исследование кишечника с введением в него контрастного вещества;
- дефекографию — оценка процесса дефекации путём введения в кишечник контрастного вещества под рентген-контролем;
- манометрию — измерение давления в исследуемых органах пищеварительного тракта.
Диагноз кокцигодинии порой требует исключения заболеваний органов малого таза, поэтому пациент консультируется с урологом, гинекологом на наличие хирургических вмешательств, миомы тела матки, а также с ревматологом на наличие коксартрозов (воспаления тазобедренных суставов ) , синовитов малого таза (множественного воспаления суставов ) . Также в обязательном порядке проводится ультразвуковое исследование.
Лечение кокцигодинии
Данное заболевание крайне плохо поддаётся лечению. Результат терапии часто зависит от причины проявления болей. Хороший эффект даёт именно комплексная терапия.
К формам лечения можно отнести:
- медикаментозную терапию;
- мануальную терапию;
- физиотерапию;
- оперативное лечение [9] .
Медикаментозная терапия
Основная группа препаратов данного вида лечения — это нестероидные противовоспалительные средства (НПВС). Они не только борются с воспалением, но и позволяют устранить боль. Их желательно вводить ректально, т. е. использовать в виде свечей или микроклизм.
Не последнее место в лечении кокцигодинии занимают препараты группы миорелаксантов. Они позволяют снизить тонус мышц. Применяют антидепрессанты, так как они пролонгируют и усиливают действие обезболивающих средств. Также их принимают в связи с тем, что на фоне постоянной боли возникают фобии и депрессивный синдром.
Мануальная терапия
Определённой эффективностью обладает массаж спазмированных мышечных структур, в том числе и через прямую кишку, определение триггерных точек. Мануальные врачебные манипуляции направлены на снятие спастических явлений. Хороший результат даёт акупунктура (иглорефлексотерапия). Её лечебный эффект связан с непосредственным влиянием на иннервацию и кровоснабжение мышц путём воздействия на тонус сосудов [8] .

Физиотерапия
В комплексной терапии кокцигодинии также широко используются физиотерапевтические методики [8] . К ним относятся:
- электрофорез с новокаином — введение в организм лекарственного средства путём воздействия на кожу слабого электрического тока;
- ректальная дарсонвализация — воздействие высокочастотного тока на триггерные зоны;
- лазеротерапия.
При системном подходе они ускоряют процесс расслабления тонической мускулатуры мышц тазового дна.
Хирургическое лечение
Операция при кокцигодинии проводится только в случае перелома или вывиха копчика, а также при неэффективности консервативной терапии. Видов оперативного лечения существует несколько. Самые распространённые — кокцигэктомия (удаление копчика) и ламинэктомия (удаление части копчика). В последнее время операции проводятся путём локального радиочастотного воздействия (радиочастотной абляции).
Лечение кокцигодинии, особенно хронической, протекающей длительное время, требует большого терпения от больного и от врача. Многое зависит от доверия пациента: ему необходимо объяснять, что процесс является доброкачественным, призвать к спокойствию и терпению.
Прогноз. Профилактика
Проблема кокцигодинии на современном уровне решена не полностью. Часто результаты лечения многофакторны и зависят от причины возникновения заболевания.
Так как болезнь является хронической, сезонной, провоцируется физическим воздействием или стрессовой ситуацией, пациентам требуется наблюдаться у проктолога, невролога и время от времени проходить курс назначенной терапии [10] .
Порой длительный болевой синдром и стойкие спастические, а затем и дегенеративные изменения в структурах малого таза меняют осевую нагрузку, влияют на органы не только малого таза, но и брюшной полости. Лечение, не приносящее эффекта продолжительный период, может привести к изменениям в личности: возникают фобии , проявляется депрессия, страдает вегетативная нервная система, что сказывается на работе всего организма.
В профилактике заболевания большую роль играет образ жизни. Необходимо донести до больного о необходимости соблюдения правильного расположения при положении сидя, а также перерывов в работе. Большую роль играет лечебная физкультура, которая правильно задействует мышцы скелета.
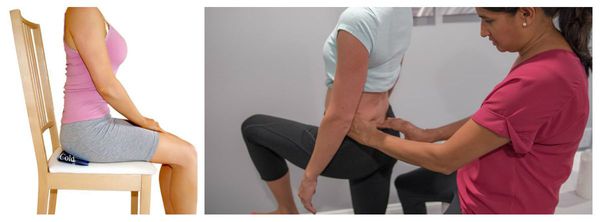
Своевременное обращение к доктору при падениях, травмах в области малого таза ведёт к быстрому купированию процессов локального воспаления, и, как следствие, уменьшает возможность образования рубцов и спастических изменений в малом тазу.
Правильное ведение родов и беременности, умение вовремя распознать клинически узкий таз минимизирует возможность травматизации тканей копчика.
Профилактические беседы о правильной осевой нагрузке на позвоночник, проводимые в школе и на больших предприятиях, могут помочь людям сформировать правильные привычки, а значит снизить вероятность развития дегенеративных процессов в малом тазу и предотвратить возникновение кокцигодинии.

Орнитоз — инфекционное заболевание, которым можно заразиться от птиц, чаще всего — от домашних попугаев или городских голубей. Человеку орнитоз грозит поражением дыхательной системы и проявляется общими признаками простуды: кашлем, повышением температуры тела, ломотой в мышцах и суставах.
Общие сведения
Орнитоз — это инфекционное заболевание дыхательной системы, передающееся птицами. Также для его описания используются названия: пситтакоз, попугайная лихорадка, респираторный хламидиоз.
Заболевание встречается сравнительно редко. Согласно данным медицинской статистики, в США фиксируют порядка 10 случаев орнитоза ежегодно. Большинство случаев вызвано контактом с больными домашними птицами — кореллами, ара и другими попугаями.
Возбудителем орнитоза является специфическая бактерия Chlamydia psittaci. Ее носителями могут быть свыше 150 видов различных декоративных, сельскохозяйственных и диких птиц, в том числе: попугаи, канарейки, утки, курицы, индюшки, вороны и голуби.
Также существуют и другие виды хламидий, вызывающие поражения легких (C. pneumoniae) и других органов и систем у человека (C. trachomatis), например — мочеполовой системы, суставов, глаз и т.д.
Причины орнитоза
Ведущая причина заражения человека — контакт с больной птицей. При этом хламидия может проникать в человеческий организм несколькими способами. Один из самых частых — вдыхание частиц пыли, содержащей мочу или кал птицы, зараженные бактерией. Например при уборке в клетке или продолжительном пребывании в голубятне (рис. 1).
В редких случаях заразиться можно и от другого больного человека при тесном контакте, вдохнув хламидии, которые выделяются при кашле или чихании.
Несмотря на то, что вероятным путем заражения орнитозом также является употребление в пищу мяса или яиц больных птиц, доказательств такого пути распространения заболевания нет.
Кто в группе риска?
Основную группу риска формируют люди, которые напрямую взаимодействуют с птицами:
- сотрудники ветеринарных клиник, зоомагазинов и зоопарков,
- работники птицефабрик,
- заводчики,
- люди, занимающиеся разведением сельскохозяйственных птиц в домашних условиях,
- владельцы попугаев и других декоративных птиц, живущих в клетках.
В другую группу риска входят лица, имеющие ослабленный иммунитет, что повышает восприимчивость к хламидиям. Снижение защитных сил организма может быть обусловлено: ВИЧ-инфекцией и СПИДом, злокачественными опухолями и их лечением (химиотерапия, лучевая терапия), длительным приемом глюкокортикостероидов (например — при лечении аутоиммунных заболеваний, таких как ревматоидный артрит), а также плохо поддающимися лечению хроническими заболеваниями (тяжелая сердечная недостаточность, хронический панкреатит).
Симптомы орнитоза
У большинства людей симптомы проявляются в течение 5–14 дней после контакта с больной птицей. В то же время признаки орнитоза могут возникнуть быстрее, спустя всего 2-3 дня после проникновения хламидий в организм, или позднее — в течение 19 суток.
Наиболее типичные проявления попугайной лихорадки:
Диагностика
Вопросами диагностики и лечения орнитоза у человека занимается врач-инфекционист, при необходимости — вместе с терапевтом или пульмонологом. Одним из ключевых моментов при обследовании больного является опрос и выявление предшествующего контакта с птицами, а также его жалобы и объективные изменения в состоянии здоровья. Окончательный диагноз устанавливается при получении результатов лабораторных и инструментальных тестов, исключающих другие инфекции, например — сальмонеллез, паратиф и др.
Лабораторное подтверждение заболевания производиться при помощи микроскопического и бактериологического анализа мокроты, а также специфических тестов:
- реакции иммунофлюоресценции (РИФ),
- иммуноферментного анализа (ИФА),
- полимеразной цепной реакции (ПЦР) и т.д.
Поражение легких (пневмония) при орнитозе выявляется при помощи рентгенографии органов грудной клетки, которое при необходимости дополняется компьютерной томографией (КТ).
Лечение орнитоза
В основе лечения лежит антибактериальная терапия — антибиотики из группы тетрациклинов, макролидов, фторхинолонов. Длительность их применения, как правило, составляет от 10 до 14 дней после нормализации температуры тела. После получения результатов лабораторного исследования мокроты используемые антибиотики могут меняться в соответствии с чувствительностью хламидий к ним. При затяжном, хроническом течении возможно проведение 2-3 курсов антибактериального лечения с интервалом порядка 7 дней.
Для борьбы с отдельными симптомами и проявлениями орнитоза возможно назначение жаропонижающих препаратов, муколитиков и противокашлевых средств, а также внутривенная капельная терапия плазмозаменителями. При наличии сопутствующих нарушений работы иммунной системы под контролем врача-иммунолога возможно использование иммуномодуляторов и иммуностимуляторов.
Прогноз
Как правило, при своевременном и правильном лечении наступает полное выздоровление.
В редких случаях заболевание может вызвать воспаление различных внутренних органов: мозга и его оболочек (энцефалит и менингит), печени (гепатит) и внутренней оболочки сердца (эндокардит). Также возможно развитие синдрома острой дыхательной и/или сердечной недостаточности.
Смертельные осложнения возникают с частотой менее 1:100 случаев, то есть меньше, чем у 1% заболевших. Основные причины — острая дыхательная и сердечная недостаточность, обусловленные поражением легких и сердца соответственно.
Профилактика
Профилактика орнитоза направлена на предотвращение передачи хламидий от птиц человеку. Она включает в себя следующие рекомендации:
Орнитоз у попугаев
Если вы держите попугая, следует тщательно следить за его здоровьем. Орнитоз у птиц легко распознать, у больных попугаев страдают глаза и носовые пазухи, может развиться паралич лап (рис. 2).

Рисунок 2. Орнитоз у попугаев. Источник: МедПортал
Больное животное нужно изолировать от других птиц и как можно быстрее обратиться к ветеринару. Орнитоз у попугаев, как и у людей, лечат антибиотиками (рис. 3). Снизить риск развития у попугаев орнитоза можно, вовремя меняя воду и регулярно вычищая клетки. Новых птиц перед подселением к другим питомцам следует некоторое время держать в карантине.
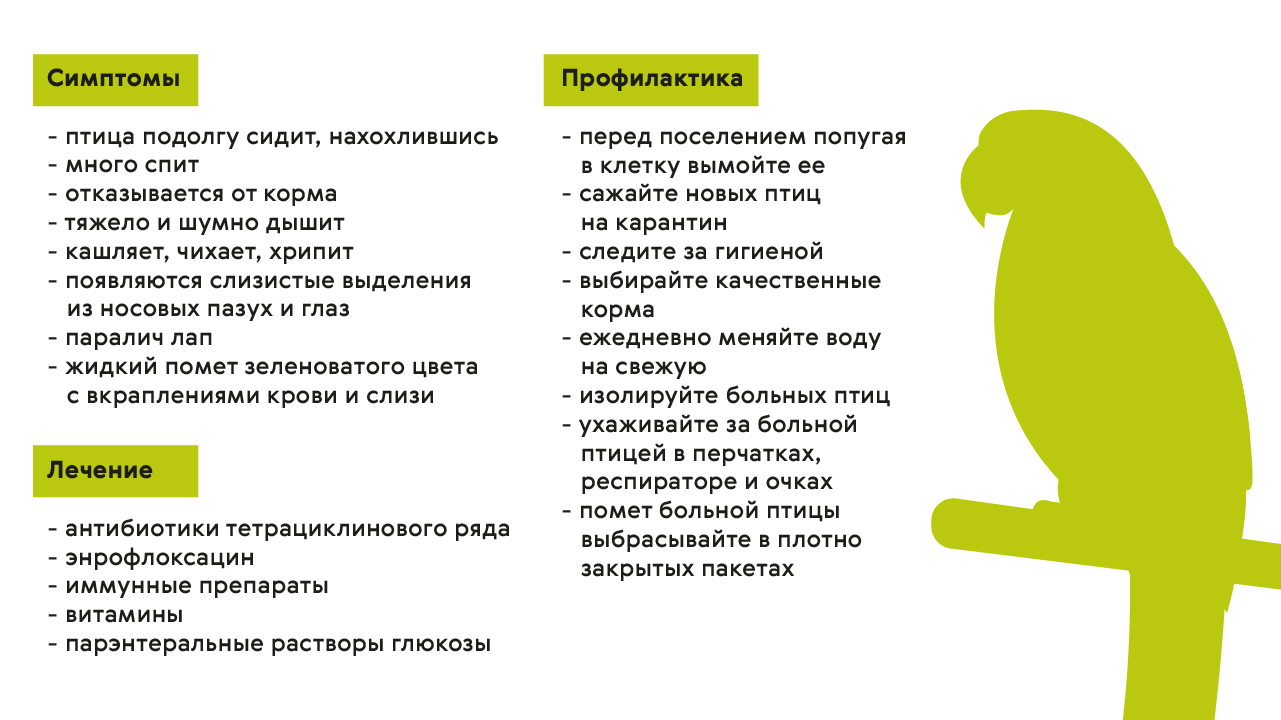
Рисунок 3. Лечение и профилактика орнитоза у попугаев. Источник: МедПортал
Заключение
Несмотря на то, что орнитоз встречается не так часто, как другие инфекционные заболевания дыхательной системы, о нем стоит помнить при любом контакте с незнакомыми птицами — как дикими и сельскохозяйственными, так и декоративными. У них могут отсутствовать какие-либо признаки заболевания, поэтому никогда нельзя забывать о мерах предосторожности.
Важным аспектом являются и симптомы орнитоза, которые часто напоминают обычную простуду. Поэтому при повышении температуры тела и других потенциальных признаках заболевания, которые возникают спустя 1-2 недели после контакта с птицами, стоит обратиться за консультацией к специалисту и пройти дополнительное обследование.

Болезнь хламидиоз – это распространенная инфекция, которую вызывают бактерии родов Chlamydia и Chlamydophila. Особенность этих микроорганизмов состоит в их способности к размножению только внутри клеток.
Бактерии внедряются в определенные клетки эпителия слизистых оболочек и разрушают их. Хламидии довольно широко распространены, могут атаковать самые разные органы и, помимо человека, способны заражать многих животных, птиц, членистоногих и даже растения. У человека хламидиоз чаще всего проявляется как инфекция мочеполовых путей.
Бактерии Chlamydia trachomatis. Фото: PHIL CDC
Пути заражения
Чаще всего человек сталкивается с хламидиями при незащищенном половом контакте: генитальном, орально-генитальном или анальном (рис. 1). Так передаются бактерии Chlamydia trachomatis, причина мочеполового хламидиоза.
В первую очередь в этом случае возникает уретрит – воспаление мочеиспускательного канала, а у женщин в процесс может вовлекаться и шейка матки. При нетрадиционных сексуальных контактах могут поражаться прямая кишка и слизистая глотки.
Вертикальный путь передачи – это возможность заражения плода при попадании хламидий с током крови через плаценту, а также при естественном родоразрешении. При этом воспаление нижних отделов мочеполового тракта развивается чаще у девочек. Возможны также поражения глаз новорожденных с распространением инфекции через носослезный проток на слизистую носа, глотки, орган слуха, возникновение хламидийных пневмоний.
Контактно-бытовой способ передачи заболевания встречается редко. Возможен в семьях, где не соблюдаются санитарно-гигиенические условия (члены семьи пользуются общими мочалками и полотенцами). Риск заразиться урогенитальным хламидиозом таким способом больше у девочек из-за особенностей строения женских половых органов. Заболеть хламидийным конъюнктивитом можно при переносе инфекции с половых органов на слизистую глаз через загрязненные руки или полотенца.
Воздушно-капельным путем от человека к человеку передается бактерия Chlamydophila pneumoniae. Она вызывает ОРЗ, ангины, фарингит и пневмонию.
Кто в группе риска?
Основные факторы риска заражения хламидиозом:
- незащищенный секс, частая смена половых партнеров;
- снижение иммунитета;
- профессия, связанная с повышенным риском орнитоза (ветеринария, животноводство и др.) или наличие домашней птицы;
- наличие других половых инфекций – гонореи, сифилиса, трихомониаза.
Любой, кто занимается сексом, может заразиться хламидиозом при незащищенном вагинальном, анальном или оральном сексуальном контакте. Однако наиболее высокий риск заражения наблюдается среди молодых людей в возрасте до 24 лет. Мужчины, практикующие однополый секс, также подвержены большому риску, поскольку хламидиоз может передаваться через оральный и анальный половой контакт.
Разновидности болезни
Течение хламидиоза может быть бессимптомным и с клиническими проявлениями. Время от момента заражения до появления первых признаков болезни – от 5 до 30 дней. Острую форму хламидиоза диагностируют редко, она проявляется отчетливыми симптомами в период до 2 месяцев после заражения. Учитывая слабую выраженность симптомов, хламидиоз чаще бывает хроническим.
Существуют мочеполовые и экстрагенитальные формы заболевания. Хламидийные инфекции нижних отделов мочеполового тракта принято считать неосложненными. К ним относятся:
- специфические поражения мочеиспускательного канала у мужчин и женщин;
- воспаления влагалища и наружных половых органов у женщин (вагинит, вульвовагинит);
- воспаление мочевого пузыря;
- воспаление шейки матки у женщин (цервицит).
У женщин инфицирование матки и маточных труб провоцирует спаечный процесс, возможно воспаление мочевого пузыря. У мужчин хламидийная инфекция достигает семенных пузырьков, предстательной железы, яичек с придатками и нарушает процесс формирования полноценных сперматозоидов.
При хламидиозе, вызванном некоторыми штаммами Chlamydia trachomatis, развивается венерическая лимфогранулема со специфическим поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов. Поражение лимфатических узлов чаще одностороннее, может сопровождаться нагноением и изъязвлением, образованием грубых рубцов в области малого таза.
Хламидиоз – не безобидная болезнь
Хламидиоз опасен своими осложнениями как со стороны мочеполовой системы, так и со стороны других органов – глаз, суставов, легких. Женское и мужское бесплодие, снижение остроты зрения, деформация суставов с нарушением функции, пневмонии у детей с риском для жизни – наиболее грозные и неприятные из них. Осложнения могут быть обратимыми и необратимыми, поэтому важна профилактика заболевания.
Среди осложненных урогенитальных хламидиозов: специфические воспаления органов малого таза у женщин (эндометрит, сальпингоофорит, пельвиоперитонит) и поражение яичек и их придатков у мужчин (орхит, орхоэпидидимит).
Перигепатит или синдром Фитц-Хью-Кертиса – это редкое осложнение хламидиоза, при котором воспаляется капсула печени, образуются спайки. В этом случае человек ощущает боль в верхней части живота, усиливающуюся при вдыхании и кашле.
Важно! Главное осложнение хламидиоза у женщин – бесплодие из-за непроходимости маточных труб. Если инфекция вызывает воспалительные процессы в органах малого таза, в трубах могут образоваться спайки, что помешает яйцеклетке пройти через них и попасть в матку (рис. 2). Около 15–20 % женщин, переболевших хламидиозом, имеют стойкое бесплодие. Кроме того, хламидиоз может стать причиной внематочной беременности.
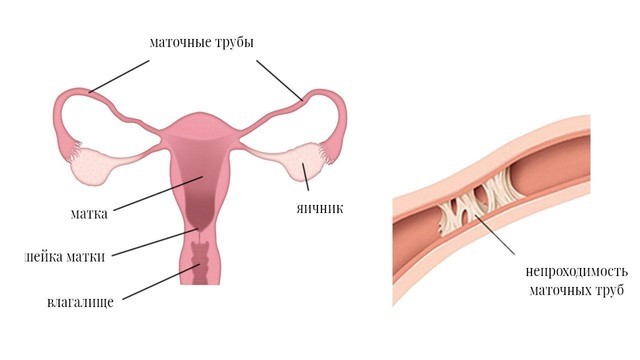
Рисунок 2. Непроходимость фаллопиевых труб из-за спаек при осложненном хламидиозе. Источник: LJNovaScotia/Pixabay
Симптомы
Локальное воспаление нижних отделов мочеполового тракта часто протекает со стертыми симптомами или вообще без симптомов, что способствует постепенному переходу инфекции на внутренние половые органы. Человек просто не знает, что болен, и не обращается к врачу. Симптомы хламидиоза проявляются лишь у 10% мужчин и у 5–30% женщин.
Признаки хламидиоза, если они есть, зависят от локализации патологического процесса и длительности инфекции. Они несколько отличаются у женщин, мужчин и детей. При этом симптомы заболевания при урогенитальном хламидиозе во многом аналогичны признакам, которые возникают при других инфекциях, которые передаются половым путем.
Для мочеполовых хламидиозов у женщин характерны:
- стертое течение;
- наличие скудных выделений из половых путей и уретры с примесью слизи;
- зуд и дискомфорт в области наружных половых органов;
- дизурические явления – легкая болезненность и зуд в мочеиспускательном канале в покое и при мочеиспускании, частые позывы;
- признаки воспаления шейки матки при осмотре влагалищным зеркалом – слизисто-гнойные выделения из цервикального канала, нарушение целостности слизистой шейки матки;
- боли в нижней части живота, небольшое повышение температуры, сбои менструального цикла, формирование непроходимости маточных труб и спаечных процессов в малом тазу;
- невозможность зачатия и вынашивания ребенка.
При хламидиозе нижних отделов мочеполовых путей у мужчин возможны такие симптомы:
- скудные слизистые или слизисто-гнойные выделения из мочеиспускательного канала, чаще по утрам или при надавливании на головку полового члена, слипание губок уретры;
- зуд, дискомфорт при мочеиспускании по ходу мочеиспускательного канала, учащенные позывы помочиться;
- изменения в моче в виде нитей, хлопьев, частиц слизи и помутнения мочи при мочеиспускании в чистую стеклянную посуду.
При восходящей хламидийной инфекции у мужчин возможны боли в промежности, надлобковой зоне и в области крестца с иррадиацией в пах и мошонку. При воспалении яичка с придатком возникает болезненность в области мошонки, увеличение размеров мошонки, покраснение кожи над ней, повышение местной и общей температуры. При отсутствии полноценного лечения возникают проблемы с эрекцией, преждевременная эякуляция, нарушение сперматогенеза, развивается мужское бесплодие.
Симптомы хламидиоза у детей могут проявиться в период первого года жизни ребенка при инфицировании от матери. У 50 % детей, рожденных от инфицированных матерей, развиваются симптомы офтальмохламидиоза: отек и покраснение век, сужение глазной щели, отделяемое из глаз. При вовлечении в процесс роговицы возможно необратимое ухудшение зрения.
У 10–20% детей, рожденных от матерей с урогенитальным хламидиозом, регистрируют респираторный хламидиоз в виде воспаления слизистой оболочки носа, носоглотки, бронхов, пневмонии. Внутриутробные хламидийные воспаления легких у новорожденных могут заканчиваться летальным исходом.
Возможно также длительное бессимптомное течение хламидийной инфекции у детей – до нескольких лет.
Хламидиоз мочеполовых органов в детском возрасте тоже встречается. Проявляется он болезненными и частыми мочеиспусканиями, покраснением кожи и слизистых наружных половых органов, воспалительными изменениями в анализе мочи. Редко возможны выделения из мочеиспускательного канала и влагалища.
В медицинской практике бывает сложно выявить источник заражения мочеполовым хламидиозом у детей. Связано это с возможностями инфекции проявляться через несколько лет после заражения, которое может передаться от матери в родах, при заражении контактным путем в быту через общие полотенца и мочалки, а также быть вызвано ранним началом половой жизни подростков.
Существует особая форма хламидийной инфекции – болезнь Рейтера. Она сочетает в себе несколько признаков:
- Уретрит.
- Конъюнктивит.
- Суставной синдром - могут поражаться крупные и мелкие суставы конечностей, позвоночник с выраженным болевым синдромом и формированием необратимой деформации суставов при несвоевременно начатом лечении.
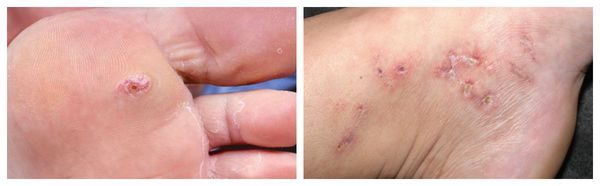
При болезни Рейтера также встречаются поражения кожи стоп и ладоней, головки полового члена (рис. 3).
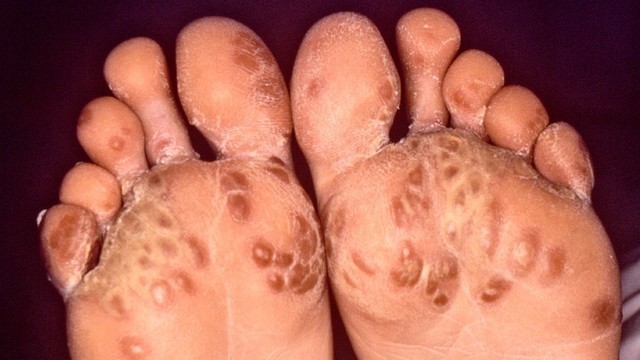
Рисунок 3. Поражение стоп при синдроме Рейтера. Источник: CDC/Dr. M. F. Rein
Диагностика
Симптомы мочеполового хламидиоза очень похожи на проявления других инфекций, которые передаются половым путем. Лечение этих заболеваний разное, поэтому нужна качественная диагностика хламидиоза.
Метод культуральной диагностики заключается в выделении возбудителя из исследуемого материала после заражения куриных эмбрионов или культуры клеток. Широкого практического применения этот метод не нашел из-за высокой стоимости исследования, технических сложностей и длительного срока получения результата. Метод иммуноферментного анализа (ИФА) – косвенная диагностика хламидиоза, так как выявляет антитела (иммуноглобулины классов G, M и А) к хламидиям в сыворотке крови пациента. По результатам этого исследования можно сделать выводы о наличии свежей или перенесенной в прошлом инфекции или ее отсутствии. ИФА применяют в следующих ситуациях:
- планирование деторождения;
- профилактическое обследование беременных;
- обследование детей для исключения бессимптомного носительства хламидиоза;
- обследование половых контактов пациентов с хламидиозом.
Также ИФА назначают, когда существуют технические сложности в заборе патологического материала. Например, при пневмонии или воспалении органов мошонки.
Важно! Выявление положительного результата иммуноглобулина G к хламидиям при отрицательном значении иммуноглобулина М не считается основанием для назначения лечения и выставления диагноза хламидиоз.
Лечение заболевания
Лечение хламидиоза проводят комплексно, индивидуально, с учетом длительности инфицирования, локализации процесса, наличия осложнений. Важно понимать, что при мочеполовом хламидиозе обязательное обследование и лечение должны проходить все половые партнеры, желательно в одно время, для избежания повторных заражений. Если у одного из партнеров хламидиоз после полноценного обследования не выявился, то рекомендуют профилактическое лечение при давности половых связей в течение месяца до момента исследования.
Антимикробная терапия
Хламидия – это патогенная бактерия, поэтому хламидиоз требует обязательного назначения антибиотиков. Хламидии чувствительны к терапии тетрациклинами, макролидами и фторхинолонами. Лечение детей и беременных допустимо антибактериальными препаратами из группы макролидов.
Длительность антибактериальной терапии зависит от наличия осложнений инфекции (орхоэпидидимит, простатит, сальпингоофорит) и давности заражения. При свежих неосложненных хламидиозах длительность приема антибиотиков обычно составляет 7–10 дней. При осложненных формах заболевания, специфическом артрите (болезни Рейтера) длительность антибактериальной терапии может составить до 28 дней с последовательным применением двух антибиотиков.
Возбудители хламидиоза, как и других бактериальных инфекций, способны вырабатывать устойчивость к антибиотикам. Количество резистентных штаммов хламидий растет, поэтому при повторном заражении аналогичная терапия может оказаться неэффективной.
Иммуномодулирующая терапия
Иммунные препараты не являются базовыми средствами в лечении хламидиозов. В современные клинические протоколы по хламидийным инфекциям они не входят.
Лечение в домашних условиях и стационарах
В большинстве случаев неосложненного хламидиоза терапия проводится амбулаторно таблетированными препаратами.
При осложнениях в виде воспалительных заболеваний матки и придатков, орхоэпидидимите, хламидийных пневмониях и инфекциях у новорожденных требуется лечение в профильных стационарах. В этих случаях применяют интенсивное лечение инъекционными формами лекарств, используется физиотерапия.
Иногда применяют патогенетические и симптоматические подходы к лечению. Это связано с тем, что хламидии – внутриклеточные микроорганизмы. Они способны в исходе воспаления давать рубцевание и спаечные процессы в органах малого таза. Хламидийные артриты протекают с выраженным болевым синдромом со стороны суставов. Поэтому в таких случаях назначают протеолитические ферменты, противовоспалительные и обезболивающие средства.
Важно! После лечения хламидиоза важно провести контрольное обследование пациента и партнеров с использованием ПЦР-метода. При этом контроль терапии рекомендуют сделать не ранее, чем через месяц после завершения приема антибактериальных препаратов. Если у пациента нет жалоб, клинических проявлений болезни, а результаты анализов отрицательные, это подтверждает выздоровление пациента.
Диета
Нужна ли особая диета при терапии хламидиоза? Как правило, нет. Рекомендуют питание, которое содержит сбалансированное и достаточное количество витаминов, минералов, белков, жиров и углеводов.
Для уменьшения токсического действия антибиотиков на печень не рекомендуется принимать жирную, копченую, жареную пищу, газированные напитки, соусы, кетчупы и майонезы. Запрещается употребление алкоголя.
Суточная калорийность пищи должна составлять 2000–2500 ккал. Предпочтительно питание малыми порциями 5–6 раз в сутки. Объем употребляемой жидкости – 1,5 л в сутки, лучше равномерными порциями, желательно до 6 часов вечера.
Профилактика
Индивидуальная профилактика хламидиоза и его осложнений включает:
- отказ от случайных и незащищенных половых связей;
- своевременное полноценное обследование и лечение при минимальных признаках мочеполовых инфекций пациента и его половых контактов;
- ежегодное полноценное профилактическое обследование у гинеколога или уролога.
Перед планированием беременности обратитесь к врачу для исключения половых инфекций.
Заключение
Выполнение своевременной диагностики, лечения и профилактики хламидиоза, обращение к врачам за помощью поможет избежать нарушений репродуктивного здоровья и необратимых последствий хламидиоза.
Если появились подозрения на заболевание, сразу обращайтесь к специалисту. По желанию обследоваться на наличие хламидиоза и других половых инфекций можно анонимно.
Читайте также:

