Респираторные инфекции животных это
Обновлено: 26.04.2024
В этиологической структуре респираторных и желудочно-кишечных заболеваний установлена роль вирусов инфекционного ринотрахеита, парагриппа‑3, диареи, респираторно-синцитиального вируса, аденовирусов, рота-, корона- и парвовирусов, вируса трансмиссивного гастроэнтерита и энтеровирусы свиней, а также бактериальных возбудителей, осложняющих течение вирусных инфекций — пастерелл, сальмонелл, стафилококков, хламидий, микоплазм. А предрасполагающими факторами массовых вспышек респираторных болезней являются: состояние иммунной системы макроорганизма, уровень кормления и содержания животных, наличие стрессовых ситуаций, экологическое состояние внешней среды.
Отдельные возбудители инфекционных заболеваний к.р.с., такие, как инфекционный ринотрахеит, парагрипп‑3, вирус диареи, респираторно-синцитиальный вирус у новорожденных телят вызывают энтериты, у особей старше 1—2-месячного возраста — поражение респираторных органов, а у взрослых коров и быков — поражение репродуктивных органов. При этом установлена взаимосвязь вирусных заболеваний молодняка с нарушением воспроизводительной функции у взрослого крупного рогатого скота.
У свиней также обнаружена взаимосвязь между инфицированностью свиноматок парвовирусами и возбудителем РРРС с заболеваемостью поросят пневмоэнтеритами. Симптомы нарушения воспроизводительной функции коров, вызываемые вирусами, согласно E.Kudlac (1985), подразделяют на 3 основные группы по отношению к стадиям репродуктивного цикла:
— заболевание полового аппарата у коров и телок, исключающее возможность оплодотворения;
— повреждение и гибель плода с последующим прерыванием стельности (абортами), т.е. пренатальная смертность у стельных животных;
— заболевание и гибель телят после рождения (постнатальная заболеваемость и смертность).
У быков-производителей основными симптомами нарушения воспроизводительной функции являются:
— поражение половых органов с симптомами баланопостита;
— снижение оплодотворяющей способности спермы у больных животных;
— распространение вирусов со спермой.
Следствием вирусной патологии воспроизводительной функции взрослых животных является заболевание новорожденных телят с признаками поражения желудочно-кишечного тракта и респираторных органов, именуемых “пневмоэнтеритами”.
Пневмоэнтериты у телят и поросят в основном протекают по типу ассоциативных (смешанных) инфекций и проявление их происходит при кумулятивном действии возбудителей.
Вирусные инфекции сельскохозяйственных животных вирусные и прионные болезни крупного рогатого скота Губкообразная энцефалопатия крупного рогатого скота
Определение. Губкообразная энцефалопатия крупного рогатого скота (бешенство коров, бычья спонгиоформная энцефалопатия) – медленно развивающаяся болезнь с поражением центральной нервной системы, относящаяся к прионным (медленным) инфекциям или группе трансмиссивных губкообразных энцефалопатий млекопитающих. Это медленно протекающие инфекции, при которых макроорганизм не отвечает иммунологической реакцией. К ним относятся скрепи овец, энцефалопатия норок, энцефалопатия кошек, хроническая изнуряющая болезнь муллов, оленей и лосей, энцефалопатия экзотических копытных животных (антилопы и др.), а также болезнь Крейцфельдта-Якоба, куру, летальная семейная бессонница, синдром Герстмана-Штрейсслера-Шейнкера у человека. Для спонгиоформных энцефалопатий характерно, что возбудитель их может первоначально реплицироваться, не вызывая гибели чувствительных клеток. При этом патологические изменения проявляются поздно и только в центральной нервной системе, но не сопровождаются воспалительной реакцией. Преобладают пролиферативные и дегенеративные изменения. Каждая из энцефалопатий имеет сходное прогрессирующее клиническое течение с неизбежным летальным исходом и сходные гистопатологические изменения (вакуоолизация нейронов, status spongiosus серого вещества головного мозга, пролиферация и гипертрофия астроглии без признаков воспалительной реакции, которая обычно встречается при других инфекциях.
В настоящее время считается общепризнанным, что губкообразная энцефалопатия крупного рогатого скота появилась в результате скармливания крупному рогатому скота мясо-костной муки, полученной при переработке туш овец, пораженных скрепи.
Клинические признаки заболевания. Инкубационный период при губкообразной энцефалопатии крупного рогатого скота составляет от 3 до 8 лет. Первые симптомы обычно появляются в возрасте от 4 до 5 лет, постепенно усиливаясь в течение 1-4 месяцев. Продолжительность заболевания варьирует от 2 недель до 1 года и более. У животных, пораженных этим заболеванием отмечают симптомы общего и неврологического характера. Неврологические симптомы бывают трех типов:
1). У животных наблюдаются изменения в поведении, чаще всего сходные со страхом, нервозностью, особенно при входе в помещение и выходе из него, агрессивность (попытки к нападению или появление свирепости), скрежет зубами, беспокойство, боязливость, стремление отделиться от стада, возбудимость, дрожание отдельных участков тела (мышц нижнего отдела шеи и плечевой области, губ, зеркальца, век, ушей) или всего тела, нераспознавание препятствий, пугливость при загоне через узкие проходы, лягание при нормальном обращении (молочный скот), частые движения ушами, облизывание носа, почесывание головы ногой, но без выраженного зуда, как при скрепи овец. В некоторых случаях при пальпировании пояснично-крестцового отдела наблюдается “эффект хруста”, движение губ и вытягивание шеи. Подобные симптомы отмечаются примерно у 98% заболевших животных.
2). Двигательные расстройства: нарушение координации движений, внезапные быстрые сокращения отдельных мышц или их групп, избыточная подвижность, утрата нормальной походки, рысистые движения, скольжение, загребание передними ногами, подкашивание задних ног при быстром повороте, поднятый хвост и падения, спина дугообразно изогнута, при движении, наоборот, позвоночник вогнут, хвост поднят. Нарушения становятся заметнее при напряжении или быстрой ходьбе и, наконец могут привести к тому, что животное постоянно лежит и не может встать. Эти признаки встречаются у 93% больных животных.
3). Изменение чувствительности, которая проявляется в различных видах, но чаще всего речь идет о гиперчувствительности при прикосновении, действии шума и света. Такие признаки встречаются у 95% пораженных животных.
Кроме этих признаков изменяется общее состояние животных, они худеют, снижаются удои, аппетит сохраняется, но животные с трудом поедают корм. Эти изменения – у 87% животных.
Указанные выше симптомы могут наблюдаться в разных сочетаниях с различной степенью выраженности. Повышения температуры нек отмечают. Болезнь всегда прогрессирует и заканчивается летально. Клинические признаки могут вызвать подозрение на болезнь, но для постановки окончательного диагноза на губкообразную энцефалопатию необходимо подтверждение предварительного диагноза другими методами, в первую очередь гистологическим методом.
Патологоанатомические и гистологические изменения. При вскрытии животных обнаруживают двусторонние симметричные дегенеративные изменения в сером веществе стволовой части мозга, в нейроглии – вакуоли яйцевидной или округлой формы, реже менее правильной формы с неотчетливыми отверстиями по краям. Появляется также перикарион нейронов и некоторые стволовые ядра (особенно дорсальные ядра блуждающего нерва), отмечают сетчатость. Вестибулярные ядра и красное ядро также часто содержат крупные, отчетливо различимые единичные или множественные цитоплазматические вакуоли.
Особенно характерные изменения отмечаются при гистологическом исследовании. При этом выявляются двусторонние симметричные дегенеративные изменения в некоторых участках серого вещества ствола головного мозга. В нейропиле отмечается умеренное количество дискретно овоидных вакуолей или микрополостей. Нейрональные перикарионы и асконы ядер ствола мозга содержат крупные, хорошо ограниченные внутрицитоплазматические вакуоли, которые бвают единичными или множественными, иногда явно растягивая сому клеток, образуя нейроны с узкой полоской цитоплазмы. Содержимое вакуолей не окрашивается и остается прозрачным при окраске на гликоген в парафиновых срезах и на липиды в криосрезах. Сходные изменения отмечаются при скрейпи овец, болезни Крейнцфельдта-Якоба человека и других губкообразных энцефалопатиях человека и животных.
Эпизоотологические особенности. Губкообразная энцефалопатия крупного рогатого скота была впервые обнаружена в Англии в ноябре 1986 г., но на основании информации, собранной позже. Установлено, что первый клинический случай появился в апреле 1985 г. Результаты исследований позволили сделать вывод, что причиной эпизоотиии явилась мясо-костная мука, содержащая белки больных жвачных животных. Другие возможные способы заражения, вероятно, не являются важными факторами распространения болезни. Результаты эпизоотологических исследований губкообразной энцефалопатии крупного рогатого скота в Англии подтвердили предварительные данные о том, что начало заболевания крупного рогатого скота скрепи-подобной болезнью имели место в 1981-1982 гг. Была отмечена корреляция между использованием мясо-костной муки, приготовленной из пораженных скрепи овец и случаями возникновения губкообразной энцефалопатии крупного рогатого скота. В экспериментах было показано, что скармливание крупному рогатому скоту корма, содержащего инфекционный агент, в 100% случаев приводило к заболеванию губкообразной энцефалопатией. Значительное увеличение случаев заболевания произошло позже в результате скармливания в 1984-1985 годах мясо-костной муки, полученной от крупного рогатого скота, пораженного губкообразной энцефалопатией. Количество случаев заболевания уменьшилось после запрещения скармливания крупному рогатому скоту мясо-костной муки, полученной из тканей животных, контаминированных прионным белком. Имеется статистически достоверный риск для телят, родившихся от больных коров в течение 3-х лет после прекращения скармливания мясо-костной муки.
Чувствительность к заражению животных губкообразной энцефалопатией в значительной степени зависит от индивидуальной предрасположенности к возбудителю. Вероятность заболевания теленка, родившегося от пораженной коровы намного выше, чем у теленка, родившегося от здоровой коровы. Из-за длительного инкубационного периода сложилась такая ситуация, при которой находившийся в кормах возбудитель мог в течение 3-8 лет инфицировать восприимчивую субпопуляцию крупного рогатого скота, вызывая губкообразную энцефалопатию без проявления клинических признаков.
На крупных специализированных фермах и комплексах, комплектующих поголовье из хозяйств-поставщиков, как правило регистрируются смешанные респираторные инфекции.
Основными предрасполагающими и способствующими возникновению и развитию болезней органов дыхания у молодняка являются:
-содержание животных в помещениях с неудовлетворительными параметрами микроклимата (избыток влаги, пыли, аммиака, сероводорода, углекислоты, высокая или низкая температура, дефицит отрицательных аэроинов);
-дисбаланс питательных веществ в рационах кормления, несоблюдение (нарушение) разработанных полноценного сбалансированного питания, чаще всего это: дефицит в рационе белка, углеводов, липидов и особенно витаминов, макро- и микроэлементов;
-большая концентрация животных на ограниченных производственных площадях, постоянное скученное стойловое содержание, отсутствие активного моциона, ультрафиолетового облучения;
-нарушение технологии комплектования специализированных ферм (комплексов), заключающееся в увеличении сроков (более 4 дней) формирования групп доращивания (откорма), в объединении в технологические группы животных с разным иммунным статусом из большого количества хозяйств-поставщиков с различным эпизоотическим и ветеринарно-санитарным состоянием;
-несоблюдение профилактических перерывов между технологическими циклами;
-неэффективная дезинфекция или отсутствие ее как составной части технологического процесса выращивания молодняка крупного рогатого скота;
-неблагоприятное воздействие на организм различных стресс-факторов (перегруппировки, транспортировка, резкая смена условий содержания и кормления и др.), а также химических веществ – ксенобиотиков (ртуть, свинец, кадмий, пестициды и др.), которые накапливаются во внешней среде и поступают в организм с кормами, водой и вдыхаемым воздухом.
По этиологическому и эпизоотологическому принципам респираторные болезни телят, сопровождающиеся пневмониями, условно можно разделить на три группы:
1.Неспецифические, не имеющие определенного возбудителя. В возникновении и развитии их принимают участие различные микроорганизмы, населяющие верхние дыхательные пути. Патогенное действие микрофлоры проявляется на фоне снижения общей резистентности организма.
Диагностику респираторных болезней телят осуществляют комплексно на основании анализа эпизоотологических данных, клинических симптомов, патологоанатомических изменений и результатов лабораторных (вирусологических, бактериологических, серологических, микологических и др.) исследований.
Эпизоотологическим методом изучают эпизоотический процесс.
Клинический метод позволяет изучить симптомокомплекс заболевания.
Функциональная способность дыхательной системы у телят прогнозируется с использованием дозированных физических нагрузок (прогон животных в течение 10-15 минут или задержку дыхания на 30 сек.), позволяющих выявить легочную недостаточность.
Определение коэффициента функциональной способности легких проводится по формуле: К=Д2/Д1, где К – коэффициент функциональной способности легких, Д2– кол-во дыхательных движений после 30 сек. задержки дыхания, Д1– кол-во дыхательных движений в покое. Величина коэффициента в пределах 1,1-1,4 указывает на нормальное функционирование дыхательной системы, а более 1,4 – на наличие легочной недостаточности.
Патологию в органах дыхания у телят выявляют также гематологическими (лейкограмма, СОЭ), биохимическими (содержание в крови кортизола, белковых фракций и классов иммуноглобулинов), гистохимическими (активность гидролитических ферментов в коре надпочечников и слизистой оболочке верхних дыхательных путей), люминисцентно-микроскопическими (интенсивность свечения сурфактанта на альвеолярной выстилке).
Патологоанатомическим методом изучают характер и место локализации воспалительного процесса в органах дыхания.
Учитывая, что клинико-эпизоотологические и патологоанатомические изменения при респираторных болезнях сходны, поэтому решающее значение в постановке диагноза имеют лабораторные исследования.
Лабораторными методами уточняют этиологию пневмоний. При этом проводят:
- отбор и пересылку патологического материала в лабораторию или научно-исследовательское учреждение;
- подготовку патматериала для исследований;
- выделение возбудителей, антигенов и ретроспективную диагностику;
- при необходимости морфологические и биохимические исследования крови и гистологические исследования пат.материала.
Отбор патологического материала.
Для лабораторных исследований направляют материал от больных животных, не подвергавшихся лечению антибактериальными препаратами, взятый в период максимального проявления у них клинических признаков (угнетение, температурная реакция, чихание, кашель, выделение из носовых отверстий) или от 2-3 убитых с диагностической целью животных.
От больных животных берут:
- ватно-марлевыми тампонами выделения из носовых отверстий;
- смывы со слизистой носа путем спринцевания физиологическим раствором или раствором Хенкса;
- сыворотки крови для ретроспективной диагностики;
- кровь для морфологических и биохимических исследований.
Тампоны с материалом и смывы со слизистой носа помещают в пробирки с питательной средой (для выращивания микоплазм) для бактериологических исследований и заражения лабораторных животных, и в пенициллиновые флаконы (пробирки) с 2-3 мл питательной среды для культуры клеток или раствора Хенкса, содержащими по 500-1000 ЕД/мл пенициллина и стрептомицина – для вирусологических исследований.
Кровь в объеме не менее 5 мл берут в стерильные пробирки двукратно с интервалом в 2-3 недели.
От убитых с диагностической целью животных берут участки легких на границе здоровой и пораженной ткани, бронхиальные и средостенные лимфатические узлы, бронхиальную слизь, кусочки паренхиматозных органов.
Патологический материал для лабораторных исследований доставляют в термосе со льдом. При необходимости его консервируют 30 %-ным раствором глицерина для бактериологических исследований или замораживанием (для вирусологических исследований).
Наиболее надежным и универсальным способом сохранения патологического материала для всех видов диагностических исследований является его замораживание в жидком азоте или твердой углекислоте (сухом льду).
Для гистологических исследований пат.материал фиксируют в 10 %-м растворе нейтрального формалина.
Диагностика неспецифических пневмонии КРС.
При неспецифических пневмониях отсутствует эпизоотический процесс (источник возбудителя инфекции, механизм и факторы передачи), нет закономерной возрастной восприимчивости животных, определенного инкубационного периода, контагиозности, специфических однообразных закономерностей проявления, течения и угасания патоморфологических изменений. Степень распространения заболевания имеет строгую зависимость от воздействия неблагоприятных факторов.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
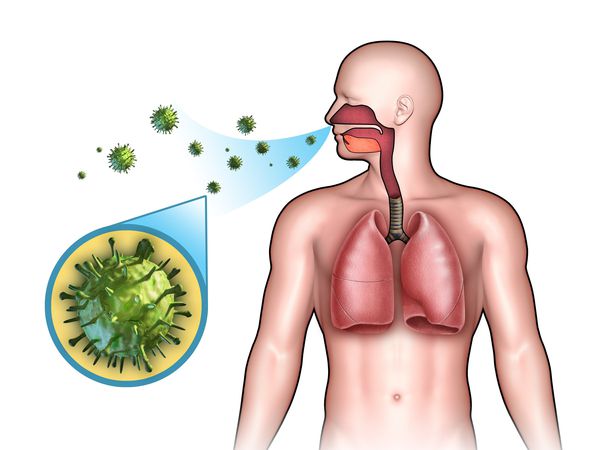
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
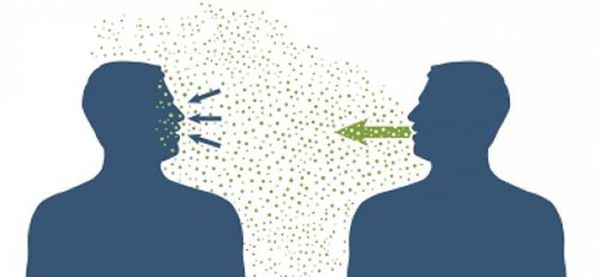
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
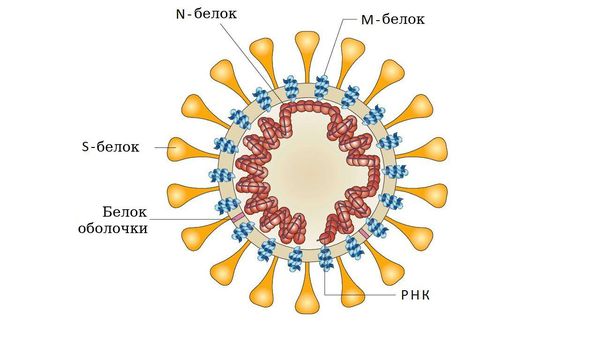
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
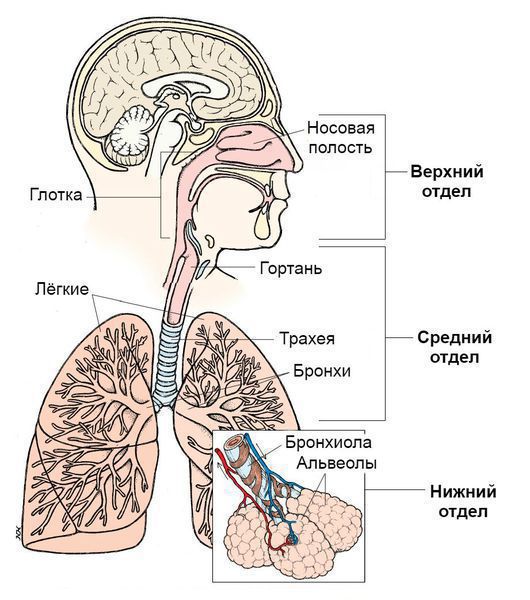
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
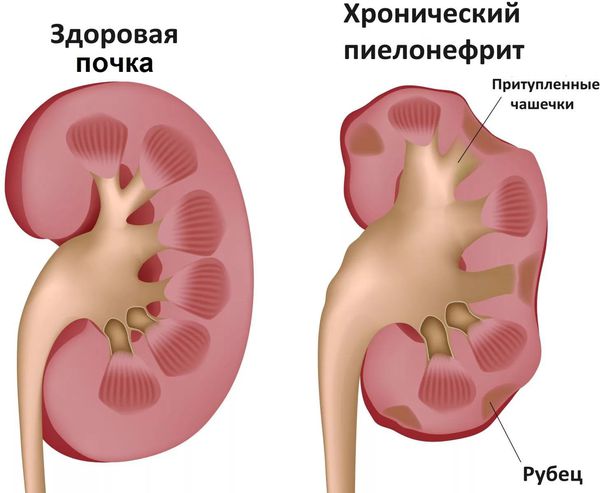
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Читайте также:

