Режим для больных туберкулезом легких
Обновлено: 11.05.2024
Очаговый туберкулез легких – форма вторичного туберкулеза, протекающая с формированием в легких очагов специфического воспаления не более 10 мм в диаметре. Протекает бессимптомно или малосимптомно. У части больных очаговый туберкулез легких может сопровождаться недомоганием, субфебрилитетом, болью в боку, сухим кашлем. В диагностике очагового туберкулеза наиболее информативны рентгенография легких, выявление МБТ в мокроте или бронхиальных смывах. В начальном периоде больным очаговым туберкулезом легких назначается комбинация из трех-четырех основных противотуберкулезных химиопрепаратов с последующим уменьшением до двух наименований.
МКБ-10

Общие сведения
Очаговый туберкулез легких – специфическое туберкулезное поражение, характеризующееся наличием в легких немногочисленных небольших (в пределах 1-2-х сегментов) фокусов продуктивного воспаления. Очаговый туберкулез относится к вторичной туберкулезной инфекции, т. е. обычно возникает через много лет после излечения первичного туберкулеза. Именно поэтому преобладающее большинство заболевших составляют взрослые пациенты. Среди других клинико-морфологических форм туберкулеза легких на долю очаговой формы приходится 15-20%. Отличительными особенностями очагового туберкулеза легких являются ограниченность зоны поражения одним-двумя сегментами, недеструктивный характер воспаления и латентное течение инфекции.
Причины
Очаговый туберкулез легких может возникнуть в результате экзогенной суперинфекции либо эндогенной активации инфекции в старых первичных очагах (кальцинатах). Экзогенное инфицирование возможно при тесном контакте с больными открытой формой туберкулеза в семье, противотуберкулезном диспансере, различных замкнутых коллективах. Заражение происходит аэрогенным путем. При этом вновь заболевшие выделяют микобактерии, устойчивые к тем же противотуберкулезным препаратам, что и источник инфекции. Роль экзогенной суперинфекции велика в районах с неблагополучной эпидемической ситуацией, неблагоприятными социально-бытовыми условиями проживания, при отсутствии специфической иммунизации населения.
Реактивация эндогенной инфекции происходит в старых туберкулезных очагах в легких (очаг Гона) или внутригрудных лимфатических узлах. В остаточных очагах микобактерии туберкулеза могут длительно персистировать в виде L-форм. Реверсия инфекции обычно происходит на фоне ослабления ранее сформированного противотуберкулезного иммунитета, чему способствуют:
- стрессы
- плохое питание
- переутомление
- лечение иммунодепрессантами
- сопутствующие заболевания (пневмокониозы, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки)
- вредные зависимости (алкоголизм, табакокурение, наркомания).
Патогенез
В патогенезе реактивации эндогенной инфекции, как причины очагового туберкулеза легких, определяющую роль играет лимфогематогенное рассеивание микобактерий по организму. Очаговый туберкулез легких имеет преимущественно верхнедолевую локализацию. Многочисленные исследования в области фтизиатрии и пульмонологии объясняют это различными факторами: ограниченной подвижностью верхушки легкого, ее слабой аэрацией, замедленным крово- и лимфотоком в этой области, вертикальным положением тела человека и даже гиперсенсибилизацией, способствующей избирательной фиксации микобактерий в верхушке легких.
Классификация
По давности течения очаговый туберкулез легких может быть свежим (мягкоочаговым) и хроническим (фиброзно-очаговым).
- Свежий туберкулез является начальной стадией вторичного процесса, развившегося у пациента, ранее инфицированного микобактериями и переболевшего первичной инфекцией. Морфологически характеризуется эндобронхитом и перибронхитом в области сегментарных бронхов, при вовлечении альвеол - лобулярной бронхопневмонией.
- Хронический очаговый туберкулез может развиваться как в результате рассасывания свежего очагового туберкулеза, так и в исходе других легочных форм – инфильтративной, диссеминированной, кавернозной. При этом воспалительные очаги инкапсулируются, замещаются соединительной тканью или обызвествляются. По сути, они представляют собой остаточные фиброзные очаги, однако при определенных условиях могут реактивироваться, вызывая обострение туберкулезного процесса и увеличение границ поражения. В свою очередь, при прогрессировании хронический очаговый процесс также может трансформироваться в инфильтративный, кавернозный или диссеминированный туберкулез легких.
В своем развитии очаговый туберкулез проходит фазы инфильтрации, распада и уплотнения. В зависимости от размеров различают мелкие (до 3 мм в диаметре), средние (до 6 мм), крупные (до 10 мм) очаги.
Симптомы очагового туберкулеза
Особенностью клинического течения туберкулеза легких является стертость или отсутствие симптоматики, поэтому большая часть случаев выявляется при профилактической флюорографии. Примерно у трети пациентов определяется слабо выраженный интоксикационный синдром и признаки поражения органов дыхания.
Признаки интоксикации включают в себя субфебрильную температуру по вечерам, ощущение жара, сменяющееся кратковременным познабливанием, потливость, недомогание, снижение аппетита, нарушение сна. Иногда при очаговом туберкулезе легких, как проявление специфической интоксикации, возникают признаки гипертиреоза: увеличение размеров щитовидной железы, тахикардия, блеск глаз, колебания веса, раздражительность. У женщин могут отмечаться нарушения менструального цикла по типу опсоменореи или пройоменореи.
Возможны жалобы на боль в боку, между лопатками, в плечах. Кашель обычно носит непостоянный характер, может быть сухим или сопровождаться скудным отделением мокроты. Изредка возникает кровохарканье.
Диагностика
Физикальные данные, выявляемые при объективном обследовании больного с подозрением на очаговый туберкулез легких, неспецифичны. Пальпация позволяет выявить небольшую болезненность и ригидность мышц плечевого пояса; лимфоузлы не увеличены. Перкуторный звук над очагом поражения приглушен, при аускультации прослушивается жесткое дыхание, во время покашливания больного определяются единичные мелкопузырчатые хрипы.
Туберкулиновые пробы при очаговом туберкулезе легких, как правило, нормергические, поэтому не играют существенной роли в диагностике. В редких случаях больные могут реагировать на подкожное введение туберкулина повышением температуры тела, увеличением количества мокроты, ускорением СОЭ и т. п. Методом скрининга также могут служить иммунологические реакции крови (Т-Спот.ТБ, квантиферон-тест), которые используются для подтверждения инфицированности.
Для определения активности туберкулеза исследуется мокрота на КУБ, производится бронхоскопия с забором бронхоальвеолярных смывов. Эндоскопическая картина при свежем очаговом туберкулезе легких характеризуется признаками эндобронхита.
Основную информацию о форме туберкулеза дает рентгенография легких, однако рентгенологическая картина может быть различной в зависимости от фазы и длительности процесса. При свежем очаговом туберкулезе обычно определяется 1-2 крупных очага и несколько средних или мелких; тени слабоконтурирующие, малоинтенсивные, округлой формы. Хронический очаговый туберкулез рентгенологически проявляется наличием плотных фокусов с очагами обызвествления и фиброзных тяжей; тени средней и высокой интенсивности, обычно малого и среднего размера. Дифференциальная диагностика проводится с неспецифической очаговой пневмонией, пневмомикозами, периферическим раком легкого.

КТ органов грудной клетки. Множественные очаговые изменения верхней доле правого легкого (верифицированный туберкулез)
При сомнительных данных прибегают к проведению тест-терапии: пациенту на 2-3 месяца назначают противотуберкулезные средства и отслеживают клинико-рентгенологическую и лабораторную динамику. При уменьшении или частичном рассасывании очагов диагноз очагового туберкулеза несомненен.
Лечение очагового туберкулеза легких
Лечение активного очагового туберкулеза легких проводится в противотуберкулезном стационаре, неактивного – в амбулаторных условиях под наблюдением фтизиатра. Стандартный режим химиотерапии предусматривает назначение не менее трех противотуберкулезных препаратов (рифампицин, изониазид, пиразинамид, этамбутол) на срок 2-3 месяца. В начальном периоде также может применяться стрептомицин. В фазе продолжения, которая длится 4-6 месяцев, оставляют прием двух препаратов (рифампицин+изониазид, изониазид+этамбутол). Общая длительность терапии очагового туберкулеза легких составляет 6-9 месяцев, а у отдельных пациентов – до одного года. Реабилитация после курса лечения осуществляется в условиях противотуберкулезного санатория.
Прогноз
Исход очаговой формы туберкулеза легких, как правило, благополучный. В результате полноценного лечения свежие очаги полностью рассасываются, наступает полное клиническое излечение. При хроническом течении очагового туберкулеза возможен переход в менее прогностически благоприятные формы (инфильтративную, кавернозную, диссеминированную). Чаще всего исходом служит пневмосклероз с формированием очагов фиброза или кальциноза. Такие пациенты в течение 1—2 лет нуждаются в проведении химиопрофилактики. Наибольшую сложность представляет лечение устойчивых к химиопрепаратам случаев. Профилактика очагового туберкулеза легких состоит в проведении рентгенологического обследования населения, санпросветработы, повышении неспецифической резистентности организма. В сокращении числа случаев вторичного туберкулеза легких большое значение имеет вакцинопрофилактика.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Туберкулома легкого – это осумкованный казеозный очаг в легочной ткани диаметром более 1 см, образующийся в исходе различных форм туберкулеза. Туберкулома легкого чаще всего бессимптомна, поэтому в большинстве случаев обнаруживается случайно. При прогрессировании сопровождается признаками интоксикации, субфебрилитетом, кашлем, кровохарканьем. Основной способ выявления туберкуломы легкого – рентгенологический. Отмечается положительная туберкулиновая реакция; МБТ в мокроте обнаруживаются не всегда. В отношении туберкулом легких применяется консервативная тактика (специфическая химиотерапия), в некоторых случаях – хирургический подход (сегментэктомия, лобэктомия).
МКБ-10
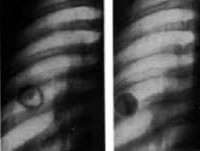

Общие сведения
Туберкулома легкого – самостоятельная форма туберкулеза легких, представляющая собой фокус творожистого некроза, ограниченный от легочной ткани фиброзной капсулой. Туберкулома легкого выявляется у 4-6% пациентов с первично диагностированным туберкулезом органов дыхания. Преобладающий контингент - молодые люди в возрасте 25-40 лет.
Более чем в половине случаев туберкулома легкого обнаруживается во время профилактической флюорографии, поскольку не сопровождается явными клиническими проявлениями. Вместе с тем, распад туберкуломы вызывает обострение туберкулезного процесса и представляет опасность не только для пациента (в силу бронхогенной диссеминации), но и для окружающих людей (в силу заразности). Эти обстоятельства исключают возможность пассивного наблюдения за пациентами с бессимптомными туберкуломами легких, а требуют активной позиции со стороны фтизиатров-пульмонологов.

Причины
Большинство туберкулом легкого образуются в результате эволюции вторичных форм туберкулеза (инфильтративного, очагового, диссеминированного, кавернозного), реже формируются из первичного туберкулезного комплекса и туберкулеза ВГЛУ. При этом 80% туберкулом являются исходом неадекватного лечения легочного туберкулеза и только 20% возникают без предшествующей терапии. Известная роль в патогенез заболевания отводится гиперсенсибилизации организма. В число факторов, благоприятствующих формированию туберкуломы в легком, исследователи включают обменные нарушения: в частности, данная форма туберкулеза сравнительно часто развивается у пациентов с сахарным диабетом.
Патогенез
Организация туберкуломы легкого отражает реакцию организма на длительную персистенцию микобактерий туберкулеза в легочной ткани. Специфическая противотуберкулезная терапия может сравнительно быстро привести к рассасыванию перифокального воспаления и образованию инфильтрата с наличием большого количества казеозно-некротических масс. Со временем вокруг центральной зоны казеозного очага формируется слой грануляций, а по периферии - коллагеновые волокна, которые затем фиброзируются. Таким образом, на разрезе туберкулома легкого состоит из казеозного ядра, окруженного двухслойной капсулой: внутренний слой, образован туберкулезными грануляциями, а наружный – фиброзными волокнами. Обычно процесс формирования туберкуломы легкого занимает от 1 до 3-х лет.
Макроскопически туберкулома легкого представляет одиночный, реже множественный очаг округлой или овальной формы, величиной более 1-1,5 см в диаметре. Локализуются туберкуломы в периферических отделах легкого, с одинаковой частотой выявляются как в левом, так и в правом легком.
Классификация
В патоморфологическом отношении туберкуломы легкого делятся на инфильтративно-пневмонические, солитарные (гомогенные и слоистые) и конгломератные. Инфильтративно-пневмоническая форма возникает в результате неполной инволюции инфильтративного туберкулеза; характеризуется чередованием участков казеоза с эпителиоидно-клеточными гранулемами, наличием тонкой фиброзной капсулы. Солитарная (одиночная) туберкулома может иметь гомогенную или слоистую структуру. В первом случае она представлена казеозно-некротическим ядром, окруженным двухслойной капсулой; во втором – концентрически расположенными участками казеоза, разделенными фиброзными волокнами, что указывает на волнообразное течение процесса. Конгломератная туберкулома представляет собой несколько близко расположенных фокусов казеоза, заключенных в общую капсулу.
Истинную туберкулому легкого следует отличать от псевдотуберкуломы (казеомы), которая образуется в результате облитерации дренирующего бронха и заполнения каверны казеозом. По величине туберкуломы легкого делятся на мелкие (диаметром до 2 см), средние (диаметром до 4 см), крупные (диаметром до 6 см) и гигантские (диаметром более 6 см).
Клиническое течение туберкуломы легкого может быть:
- стабильным – при отсутствии прогрессирования клинико-рентгенологических признаков туберкуломы;
- прогрессирующим – при разрыхлении капсулы, расплавлении казеоза, его выделении через дренирующий бронх с образованием каверны и бронхогенным обсеменением окружающей легочной ткани;
- регрессирующим – в случае обызвествления казеоза и гиалинизации фиброзной капсулы.
Симптомы туберкуломы легкого
Опухоли свойственен бессимптомный или малосимптомный характер течения. В первом случае больные жалоб не предъявляют. Во втором случае вне обострения может отмечаться утомляемость, потливость, снижение аппетита, редкий кашель (сухой или со скудной мокротой), периодический субфебрилитет. Субплевральное расположение туберкуломы легкого обусловливает появление болей тянущего или ноющего характера на стороне поражения, связанных с дыханием.
В период распада туберкуломы интоксикация становится более выраженной, появляется стойкое повышение температуры, кашель с мокротой, у части пациентов возникает кровохарканье. Прогрессирующее течение туберкуломы легкого может способствовать развитию казеозной пневмонии, фиброзно-кавернозного или диссеминированного туберкулеза легких. При благоприятных условиях возможна регрессия очага.
Диагностика
Диагностика туберкуломы легкого связана с определенными трудностями, вызванными частым отсутствием туберкулезного анамнеза, слабовыраженными клиническими и физикальными данными. Туберкулинодиагностика может давать различные результаты: чаще всего выявляется повышенная или гиперергическая чувствительность к туберкулину, однако на фоне химиотерапии проба Манту может быть умеренной или слабоположительной.
Физикальное обследование может выявлять укорочение легочного звука, ослабление дыхания над очагом, изредка - сухие или влажные хрипы, шум трения плевры. Изменения в клинической и биохимической картине крови более значимы при прогрессирующей туберкуломе легкого: отмечается умеренно выраженный лейкоцитоз, лимфопения, моноцитоз, ускорение СОЭ, гипоальбуминемия. Обнаружить МБТ в мокроте и смывах с бронхов удается не всегда даже в фазе распада туберкуломы.

КТ органов грудной клетки. Очаговое объемное образование верхней доли (S3) левого легкого с включениями кальция (верифицированная туберкулома)
Основой для верификации диагноза остается рентгенография легких. Характерный рентгенологический признак – наличие ограниченного затемнения правильной округлой формы, с четкими контурами и преимущественно однородной структурой. В стадии обострения контуры туберкуломы легкого становятся размытыми за счет появления перифокальной инфильтрации.
Дифференциальную диагностику туберкулом проводят с гамартомой легкого, периферическим раком легкого, метастазами в легкие, аспергилломой, эхинококковой кистой. Исключить нетуберкулезный процесс помогает проведение бронхоскопии, КТ легких, торакоскопия, биопсия легкого. В последние годы с целью этиологической верификации инфекционного процесса используются тесты крови in vitro (квантифероновый, Т-СПОТ.ТБ), помогающие с высокой долей вероятности выявить тубинфицированность.
Лечение туберкуломы легкого
При определении лечебной тактики учитывают множество факторов: размеры туберкуломы легкого, фазу течения, длительность анамнеза и др. Консервативная тактика используется при фокусах менее 2-х см. Больным назначается III режим химиотерапии: в течение первых двух месяцев прием 4-х противотуберкулезных препаратов из основной группы (рифампицин, этамбутол, изониазид и пиразинамид), затем на протяжении четырех-шести месяцев – 2-х туберкулостатиков (рифампицин или этамбутол в сочетании с изониазидом). Для ускорения инволюции туберкуломы легкого во вторую фазу лечения проводится противовоспалительная терапия: туберкулинотерапия, введение вакцины БЦЖ, инъекции лидазы, ФТЛ (индуктотермия, ультразвук).
Согласно современным стандартам, принятым во фтизиопульмонологии, хирургическое лечение показано при диаметре туберкуломы легкого более 2-3 см, ее склонности к прогрессированию, резистентности к химиотерапии в течение 4-6 мес., наличии множественных очагов. Объем оперативного пособия может варьировать от клиновидной резекции и сегментэктомии до лобэктомии. После операции с противорецидивной целью назначается терапия туберкулостатиками на срок до 6 месяцев.
Прогноз и профилактика
Своевременно назначенное лечение и проведенное хирургическое вмешательство, позволяет надеяться на полное клиническое излечение в 95% случаев; рецидивы редки. Без соответствующего лечения спонтанное регрессирующее течение туберкуломы легкого отмечается редко; в большинстве случаев рано или поздно развивается одна из форм активного туберкулеза легких. Профилактическое направление общее для всех форм туберкулезной инфекции. Рекомендуется ежегодная профилактическая флюорография для своевременного выявления изменений в легких.
1. Туберкулома легкого – обращаться ли к хирургу?/ Калабуха И.А., Иващенко В.Е.//Здоровье Украины. - 2010.
2. Туберкулемы легких в условиях региона Крайнего Севера на примере Якутии (патогенез, морфология, клиника, лечение): Автореферат диссертации/ Винокуров И.И. - 2011.
3. Туберкулема легкого как форма туберкулезного процесса/ Холодок О.А, Григоренко А.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2014.
4. Морфологические аспекты активности туберкулом легкого/ Холодок О.А., Черемкин М.И.// Бюллетень физиологии и патологии дыхания. - 2013.

Туберкулез - это преимущественно хроническое инфекционное заболевание, при котором чаще всего поражены легкие. Реже встречается туберкулез почек, кишечника, гортани, костей и суставов, кожи. Для туберкулеза характерны изменения пораженных органов, включая распад их тканей, и интоксикация организма. При туберкулезе имеют место нарушения обмена веществ и функций различных органов и систем, в частности угнетение функции органов пищеварения.
Важнейшей составной частью режима больных туберкулезом является лечебное питание. Комбинируя определенные продукты, назначая специальные диеты, можно нормализовать нарушенный обмен веществ при развитии туберкулезного воспаления, повысить реактивность организма, создать благоприятные условия для развития репаративных процессов.
Лечебное питание при туберкулезе
Больному туберкулезом необходима диета, в которой должны быть представлены основные продукты, содержащие в своем составе не только оптимальное количество белков жиров и углеводов, но и достаточное количество витаминов и минеральных солей. Важное значение имеет не столько количество пищи и высокий калораж, сколько ее качественный состав.
Главным в лечении впервые выявленного туберкулеза легких или его обострения (рецидива) являются интенсивные режимы приема в течение нескольких месяцев одновременно 4-5 противотуберкулезных препаратов. Естественно, что при такой химиотерапии можно ожидать возникновения побочных эффектов от лекарств. Окончательное устранение инфекции, рассасывание либо отграничение очагов туберкулезного поражения легких остаются задачей самого организма.
Отсюда вытекает необходимость укрепления защитных сил организма, преодоления побочного действия противотуберкулезных препаратов, в том числе за счет целенаправленного питания.
Общие принципы диетотерапии при туберкулезе:
- обеспечить организм полноценным питанием в условиях распада белков, ухудшения обмена жиров и углеводов, повышенного расхода витаминов и минеральных веществ на фоне нередкого резкого снижения аппетита;
- повысить защитные силы организма, направленные против инфекции, и уменьшить явления интоксикации;
- способствовать нормализации нарушенного обмена веществ и устранить вторичные расстройства питания организма, обусловленные туберкулезным процессом;
- содействовать восстановлению тканей, пораженных туберкулезной инфекцией.
Энергоценность диеты зависит от особенностей течения туберкулеза, сопутствующих заболеваний, массы тела больного, а также характера труда при сохраненной трудоспособности. При остром течении или резком обострении болезни и постельном режиме достаточно 2200-2400 ккал в день, при полупостельном режиме больше - 2500-2700 ккал, при затухании острого процесса или обострения 2800-3100 ккал, или 40-45 ккал на 1 кг массы тела.
Для больных легочным туберкулезом с хроническим течением, особенно молодого возраста, а также при истощении необходима диета, энергоценность которой на 15-20% выше физиологических норм. Более высокая энергоценность рациона не является полезной. Быстрая и большая прибавка массы тела может ухудшить состояние больного. Заблуждением является мнение о необходимости сверхусиленного питания больных туберкулезом, что ведет к их перекармливанию и перегрузке органов пищеварения.
В диете должно быть повышено содержание белка в среднем 90-100 г (1,3-1,4 г на 1 кг нормальной массы тела), а при истощении, вялом течении болезни, распаде тканей, затухании обострения 1,5-1,7 г белка на 1 кг нормальной массы тела, в среднем 110-120 г, из них не менее 55-60% - за счет животных продуктов. Высокое содержание белка необходимо для восполнения его повышенного расхода, восстановления тканей в очаге инфекции, усиления защитных сил организма. При тяжелом течении болезни с высокой температурой, сильной интоксикацией количество белков в диете ограничивают до 70-80 г, из них 65% за счет белка животных продуктов.
С учетом вкусов больного источниками белка могут быть различные виды мяса, птицы и рыбы, исключая очень жирные. Целесообразно использование блюд из печени. При хроническом течении туберкулеза легких допустима любая кулинарная обработка указанных продуктов. При отсутствии противопоказаний (например, при плеврите с выпотом) в рацион включают мясные и рыбные продукты - колбасные изделия, ветчину, сельдь, балыки, икру, консервы (шпроты, сардины, лососевые в собственном соку и др.). В питании должны быть яйца и различные блюда из них.
В полном ассортименте используются молочные продукты с обязательным включением творога и сыра, а также кисломолочных напитков, в том числе обогащенных пробиотиками и пребиотиками (кефиры, йогурты и др.). Прием пробиотиков не только нормализует кишечную микрофлору, но и улучшает течение туберкулеза. С другой стороны, курсы кумысотерапии на фоне курортной климатотерапии неплохо зарекомендовали себя при лечении туберкулеза легких.
Содержание жиров в диете не должно превышать 100-110 г, а при обострении болезни 70-80 г. Основные источники пищевых жиров - сливочное и растительные масла в натуральном виде, а также мягкие (наливные) маргарины. Не следует перегружать диету жирами, так как при этом ухудшается сниженный при туберкулезе аппетит, расстраивается пищеварение, в крови накапливаются продукты неполного окисления жиров. Использование сала барсуков, сурков или медведей относится к давним народным средствам лечения туберкулеза, но особое лечебное действие этих жиров не получило научного подтверждения.
Углеводы восполняют нужную для конкретного больного энергоценность, в среднем же их потребление должно быть в пределах физиологических норм: 350-400 г в день, из них 80-100 г - за счет сахара, меда, варенья и других сахаристых продуктов. Вне острого периода болезни в питание включают различные мучные изделия (пироги и пирожки печеные с мясом или рыбой, бисквиты, сдобу и др.), любые блюда из разных круп (особенно гречневой и овсяной), в частности, в сочетании с творогом, макаронные изделия, хорошо разваренные бобовые. Необходимая углеводная часть рациона - овощи, фрукты и ягоды в любой кулинарной обработке, но с обязательным включением сырых. Хронический туберкулез легких не в фазе обострения включен в число заболеваний, при которых применяют ампелометрию - лечение виноградом.
Особого внимания при туберкулезе требует обеспечение организма витаминами, прежде всего В1 (тиамином), В6 (пиридоксином) и С (аскорбиновой кислотой). Это объясняется тем, что на фоне химиотерапии происходит угнетение местного образования ряда витаминов микрофлорой толстого кишечника и всасывания витаминов в кишечнике, а также прямым антагонизмом между противотуберкулезными препаратами и витамином В6, между антибиотиками и витамином В1. Хотя клиническая картина витаминной недостаточности проявляется редко, скрытый дефицит витаминов способствует токсическому влиянию химиопрепаратов на нервную систему, печень, сердце, кожу и слизистые оболочки.
Стандарт лечения больных туберкулезом легких предусматривает назначение дополнения диеты препаратами витаминно-минеральных комплексов.
При неосложненном туберкулезе кулинарная обработка пищи обычная, прием пищи 5-6 раз в день. Необходимо максимально разнообразить питание, исключить частую повторяемость блюд в меню. Указанным требованиям в основном отвечают рассмотренные подходы к питанию, которые применимы при туберкулезе легких в период нерезкого обострения или его затухания, при костно-суставном туберкулезе, при туберкулезе лимфатических узлов.
В условиях стационара при туберкулезе используется высокобелковая диета 11(т).
Химический состав лечебной диеты при туберкулезе
- 100-110 г белков, 60 % из которых животные;
- 100-110 г жиров, 20-25 % из которых растительные;
- 400-450 г углеводов;
- 12-15 г соли;
- 1,5 л жидкости.
Лечебная диета № 11 имеет энергоценность, равную 2900-3100 калориям.
Примерное меню диеты при лечении туберкулеза
1-й завтрак: салат из свежей капусты с яблоками со сметаной, омлет из двух яиц, каша овсяная молочная, чай, кофе или какао с молоком.
2-й завтрак: бутерброд с сыром и сливочным маслом, томатный или иной сок.
Обед: сельдь с растительным маслом и зеленым луком, борщ на мясном бульоне со сметаной, курица жареная с отварным рисом, компот.
Полдник: отвар шиповника, печенье или выпечка.
Ужин: зразы мясные, фаршированные луком и яйцом, картофельное пюре, запеканка из гречневой крупы с творогом, чай с медом.
Читайте также:

