Риск развития послеродовой септической инфекции определяется наличием у родильницы
Обновлено: 01.05.2024
Септический шок (бактериальный, эндотоксический, инфекционно-токсический шок) представляет собой клинический синдром, который протекает на фоне генерализации септического процесса и который можно рассматривать как осложнение послеродовых и послеабортных воспалительных заболеваний.
Что провоцирует / Причины Септического шока в послеродовом периоде:
Септический шок, представляющий собой самую тяжелую клиническую форму генерализованной инфекции, развивается на фоне имеющегося сепсиса и эндотоксемии и характеризуется неполноценной перфузией системы микроциркуляции жизненно важных органов.
Летальность больных с септическим шоком достигает 62-80 %.
Патогенез (что происходит?) во время Септического шока в послеродовом периоде:
Понятие "септический шок" подчеркивает полиэтиологичность данного патологического состояния. Понятие "шок" характеризует общебиологическую сущность синдрома и отражает состояние организма, находящегося в крайне неблагоприятной ситуации, обусловленной нарушениями механизмов регуляции сосудистого тонуса, микроциркуляции и адекватной тканевой перфузии.
Среди акушерских осложнений, заболеваний и клинических состояний чаще всего к септическому шоку приводят инфицированные аборты, хориоамнионит, мастит, пиелонефрит, оперативное родоразрешение (кесарево сечение). Следовательно, септический очаг в случае послеродового сепсиса располагается чаще всего в матке. При этом входными воротами инфекции служит огромная всасывающая поверхность плацентарной площадки.
Сепсис в послеродовом периоде скоротечен, поэтому выраженные иммунные нарушения, требующие временного интервала, не успевают развиться. Тяжесть состояния в данном случае обусловливается гиперергической реакцией организма на возбудитель, который быстро размножается в матке, имеющей большую раневую поверхность и богатое кровоснабжение.
Факторы риска развития септического шока аналогичны таковым при любых других послеродовых гнойно-воспалительных заболеваний.
В ответ на острую микробную инвазию в организме повреждается практически вся система регуляции гомеостаза: гуморальная регуляция и адаптация, метаболизм, иммунитет, транспортировка кислорода, газообмен. Однако определяющими являются изменения гемодинамики по типу стойкой гипотонии с характерным для этого нарушением перфузии тканей.
Активным началом развития септического шока являются:
- компоненты оболочки грамположительных бактерий - мукопептиды;
- стафилококковый протеин А;
- эндотоксины, продуцируемые грамотрицательными микроорганизмами.
Эндотоксины представляют собой высокомолекулярный комплекс моно- и полисахаридов, который образует часть наружной клеточной стенки грамотрицательных бактерий. Биологически активным эндотоксин становится лишь при гибели микроорганизмов.
Эндотоксин воздействует на клеточно-гуморальные механизмы, поддерживающие гомеостаз, и вызывает выделение биологически активных веществ, приводящих к развитию септического шока.
Эндотоксин вызывает повреждение эндотелия, а также циркулирующих лейкоцитов и тромбоцитов. Это приводит к слущиванию клеток эндотелия сосудов, обнажению базальной мембраны сосудов, выделению гистамина и серотонина, агрегации и разрушению лейкоцитов с высвобождением в просвет сосудов протеолитических ферментов из лизосом лейкоцитов.
Важнейшим компонентом патогенеза септического шока является ДВС-синдром, развитию которого способствует:
- активация фактора XII (Хагемана);
- повреждение эндотелия сосудов с выделением тканевого тромбопластина;
- агрегация тромбоцитов;
- высвобождение АДФ, серотонина, гистамина;
- активация факторов 3 и 4 свертывания крови;
- высвобождение тромбоксана А;
- ингибиция простациклина;
- гемолиз эритроцитов;
- воздействие эндотоксина на систему комплемента и каллекреин-кининовую систему.
Таким образом, на ранних этапах действия эндотоксина происходит:
- нарушение правильного распределения кровотока в капиллярах за счет дистонии артериол вследствие чрезмерного выброса веществ, влияющих на сосудистый тонус;
- спазм артериол, их паралитическое расширение, открытие артериовенозных шунтов и сброс из них части крови;
- образование мельчайших фибриновых, тромбоцитарных и смешанных микротромбов;
- увеличение вязкости крови за счет появления мономеров фибрина в кровотоке и явлений эритроцитарного сладжа;
- ухудшение капиллярной перфузии.
Септический шок сопровождается острой циркуляторной недостаточностью с критическим снижением периферического кровотока.
В связи с изменением характера гемодинамики при сепсисе возрастает работа сердца, и в первую очередь - сердечный выброс. Существенно увеличивается работа левого желудочка. Сердечный индекс незначительно превышает норму. В связи с дальнейшим неизбежным повышением периферического сопротивления из-за развития ДВС-синдрома усиливается тканевая гипоксия, развиваются миокардиодистрофия и вторичный гиповолемический синдром, характеризующийся уменьшением притока венозной крови к сердцу и минутного объема из-за задержки жидкости на периферии. Выраженное повышение легочного сосудистого сопротивления и легочная гипертензия способствуют прогрессированию сердечной недостаточности. Избыточная нагрузка на внешнее дыхание и миокард, несоответствие между ОЦК и емкостью сосудистого русла приводят к несоответствию между потребностями организма в кислороде и питательных веществах и возможностями их доставки, к неспособности организма элиминировать продукты обмена. Результатом этого являются органные и метаболические расстройства.
Нарушение капиллярной перфузии тканей вызывает включение компенсаторно-приспособительных механизмов:
- Усиливается фибринолиз в клетках эндотелия сосудов, находящихся в контакте с тромбом, что приводит к последующему лизису тромба и восстановлению проходимости сосудов.
- Активизируются клетки системы макрофагов, обеспечивающие фагоцитоз бактерий и обезвреживание токсичных продуктов.
При существовании длительной эндотоксемии наступает декомпенсация системы гомеостаза, что приводит к дальнейшему ухудшению условий функционирования тканей организма.
Блокада микроциркуляции обусловливает:
- развитие анаэробного гликолиза;
- депонирование крови в выключенных из циркуляции участках тканей;
- нарастание метаболического ацидоза;
- резкое увеличение проницаемости клеточных мембран;
- спазм и микротромбоз капилляров почечных клубочков с нарушением их функции вплоть до анурии;
- гипоксию, отек, жировую дистрофию и некроз частей печеночных долек;
- массовую обструкцию фибриново-тромбоцитарными тромбами капилляров легочной артерии;
- отек внутриальвеолярной перегородки;
- открытие артериовенозных шунтов;
- геморрагическое пропитывание легочной ткани.
Все эти многочисленные изменения являются патофизиологической основой клинических проявлений септического шока.
Симптомы Септического шока в послеродовом периоде:
Первым проявлением шока у больных обычно является озноб, сопровождающийся гипертермией до 39-40С с последующим снижением температуры тела до субнормальной или нормальной. С первых часов заболевания отмечаются частый, но ритмичный пульс, одышка, в легких выслушиваются влажные хрипы. Артериальное давление снижается до 60/20 мм рт. ст. и менее.
При диагностике шока часто основываются на показателях артериального давления, определяемого на плечевой артерии. Однако необходимо учитывать, что септический шок может развиться и при нормальном артериальном давлении. У отдельных больных могут наблюдаться даже повышенные цифры артериального давления.
Нередко при септическом шоке на первый план выступает острая сердечная недостаточность, основными клиническими признаками которой являются гипотония или коллапс, а также увеличение и болезненность печени. Это состояние обусловлено депонированием крови на периферии, уменьшением венозного оттока, снижением сердечного дебита и уменьшением систолического выброса крови.
В диагностике септического шока крайне важное значение имеет оценка функции легких, которая нарушается вследствие блокады легочного кровотока тромбоцитарно-фибриновыми агрегатами. Обычно нарушения функции легких проявляются в виде отека и развития острой легочной недостаточности, для которых характерны тахипноэ и метаболический ацидоз. Рентгенологически во всех отделах легких обнаруживают облаковидные затемнения, являющиеся проявлением интерстициального отека легочной ткани.
В начальных стадиях развития септического шока печень и селезенка определяются в обычных границах. С увеличением продолжительности шока у больных появляются схваткообразные боли в животе, частый обильный стул. Моча кровянистая, с большим содержанием белка. Позже она становится бурой, а в последующие дни цвет ее вновь становится обычным.
Одним из характерных для септического шока объективных симптомов неадекватного кровоснабжения жизненно важных органов является нарушение функции почек, проявляющееся олигурией (выделение до 20 мл мочи за 1 ч). В дальнейшем снижается относительная плотность мочи и развивается почечная недостаточность.
При септическом шоке имеет место появление парестезии, сильных мышечных болей, которые усиливаются даже при прикосновении постельного белья.
Отмечаются некоторые изменения психики больных с септическим шоком, что вначале выражается чувством беспокойства, возбуждением, а через 4-6 ч сменяется безразличием к окружающему, некритическим отношением к своему состоянию, эйфорией.
Следует отметить, что картина септического шока во многом определяется нарушением микроциркуляции, обусловленным ДВС-синдромом, клиническая диагностика которого неотделима от диагностики септического шока.
Клиническими проявлениями ДВС-синдрома являются:
- кровоточивость в одном или нескольких местах (в месте уколов, из матки, из поврежденных при операции тканей);
- клинически выраженный гемолиз и геморрагический диатез;
- бледность и акроцианоз кожных покровов;
- нарушение функции печени и почек;
- дыхательная недостаточность;
- нарушение сознания.
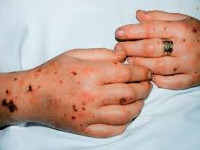
В первые часы шока багрово- красный цвет кожных покровов резко контрастирует с цианотичной окраской губ, ногтевого ложа и кончиков пальцев. К 6-12 ч заболевания на коже губ, носа и других участках появляются высыпания геморрагического характера. Геморрагический некроз кожи лица, синюшность кожи рук, ног, носа, щек и ушных раковин указывают на признаки ДВС-синдрома.
Геморрагический диатез часто также проявляется желудочно-кишечными кровотечениями, кровоизлияниями в склеры глаз и метроррагиями.
Независимо от причин шока его тяжелые клинические признаки обычно отодвигают на задний план симптомы заболевания, являющегося причиной возникновения шока.
При исследовании периферической крови в первые часы заболевания выявляется лейкопения, сменяющаяся к концу 1-х суток прогрессирующим лейкоцитозом. При бактериологическом анализе у 1/4 больных удается высеять возбудитель из крови, почти у 1/2 - из мочи и у 90 % - из шеечного канала.
Точная диагностика патологического внутри-сосудистого свертывания крови возможна лишь при своевременном лабораторном исследовании системы гемостаза.
Подострая и острая формы ДВС-синдрома у больных с септическим шоком характеризуются выраженной тромбоцитопенией (50,0 * 109/л), гипофибриногенемией (менее 1,5 г/л), повышенным потреблением антитромбина и плазминогена, резким повышением содержания дериватов фибрина и фибриногена, ПДФ, удлинением век.
При хроническом ДВС-синдроме имеют место умеренная тромбоцитопения (менее 150,0* 109/л), гипофибриногенемия, усиленное потребление антитромбина III, повышение концентрации РКМФ и ПДФ, а также реальная гиперактивность системы гемостаза.
При затянувшемся шоке (более 1 сут), как правило, имеет место волнообразное его течение со сменой в периферической крови гиперкоагуляции на гипокоагуляцию, и наоборот. Эти изменения гемостаза находятся во взаимосвязи с расстройствами микроциркуляции (спазм артериол, уменьшение количества функционирующих капилляров, внутрисосудистая агрегация эритроцитов).
Адаптационная реакция организма в ответ на инфекцию сопровождается задержкой жидкости в организме. В первые часы шока, несмотря на увеличение ОЦК, содержание натрия в плазме крови сохраняется на физиологическом уровне, а концентрация калия снижается вплоть до развития острой почечной недостаточности. Одновременно отмечаются накопление в крови недоокисленных продуктов обмена, сдвиг КОС крови в сторону дыхательного алкалоза и метаболического ацидоза.
К концу 1-х суток происходит декомпенсация метаболических нарушений, снижается рН и развивается выраженный метаболический ацидоз.
При патологоанатомическом исследовании больных, умерших от септического шока, изменения в родовых путях нередко бывают обусловлены повреждениями тканей при абортах, выкидышах или вследствие гнойно-септического процесса в матке.
Матка при этом атонична, с дряблыми стенками, зияющими сосудами, полость ее расширена, содержит сгустки крови и участки некротизированных тканей.
Если смерть больной наступает вследствие нарушения процесса отделения плаценты, то макро- и микроскопически обнаруживаются признаки септического процесса в плаценте и матке, при этом плацента имеет вид вареного мяса с резким гнилостным запахом. При микроскопическом исследовании в плаценте или ее остатках определяются очаги некроза, где содержится большое количество бактерий. В субплацентарной зоне выявляются кровоизлияния и некрозы поверхностных отделов мышцы матки. В сосудистом русле плаценты и спиральных артериях обнаруживаются множественные тромбоцитарно-фибриновые тромбы.
Для патоморфологической картины внутренних органов (почек, печени, легких, надпочечников, гипофиза, желудочно-кишечного тракта) умерших больных характерно наличие большого количества тромбоцитарно-фибриновых тромбов в микроциркуляторном русле в сочетании с многочисленными участками кровоизлияний. Эти морфологические изменения сопровождаются переполнением венозной системы кровью, депонированием ее в портальной системе кровообращения. Кровоизлияния обычно имеют петехиальный характер, они наблюдаются преимущественно в коже, слизистой оболочке желудочно-кишечного тракта, в миокарде, легких, почках, яичниках. Наиболее постоянно они возникают в корковом веществе надпочечников и стволовом отделе головного мозга.
Диагностика Септического шока в послеродовом периоде:
Диагноз септического шока устанавливают на основании анализа данных анамнеза, результатов клинического и лабораторного обследования, свидетельствующих о проявлениях бактериемии, а также на основании данных инструментальных методов исследования.
Для уточнения диагноза септического шока и проведения целенаправленной терапии в первую очередь необходимо проведение следующих мероприятий:
- контроль артериального давления, ЦВД, частоты дыхания каждые 30 мин;
- измерение ректальной температуры 4 раза в сутки, особенно после озноба, для сопоставления с данными температуры тела в подмышечной области;
- посевы крови в момент госпитализации и во время ознобов с определением чувствительности выделенной микробной флоры к антибиотикам;
- почасовой контроль за диурезом;
- выделение микробной культуры из мочи, определение чувствительности микробов к антибиотикам;
- определение содержания электролитов сыворотки, азота, мочевины, креатинина, мочевой кислоты, газов артериальной крови, рН;
- постоянный мониторный контроль ЭКГ, частоты сердечных сокращений;
- рентгенологическое исследование грудной клетки, брюшной полости при вертикальном положении пациентки для обнаружения свободного газа под диафрагмой, а также исключения инородного тела в брюшной полости;
- общий анализ крови с оценкой лейкоцитарной формулы, определение гематокритного числа;
- исследование показателей свертывания крови: количество тромбоцитов, фибриногена, РКМФ, ПДФ, антитромбина III, показателей тромбоэластограммы.
Ультразвуковое и рентгенологическое исследование, КТ и МРТ выполняют для уточнения расположения первичных и вторичных (метастатических) гнойных очагов.
Лечение Септического шока в послеродовом периоде:
Лечение септического шока основывается на следующих принципах.
- Раннее и полное удаление септического очага (матки) с широким дренированием брюшной полости.
- Проведение массивной и длительной антибактериальной терапии. При этом возможны следующие сочетания антибиотиков:
- ампициллин (4-6 г/сут) и гентамицин (240 мг/сут);
- ампициллин (4-6 г/сут) и канамицин (2 г/сут);
- бензилпенициллина натриевая соль (6000000-20000000 ЕД/сут) и гентамицин (240 мг/сут) или канамицина (2 г/сут);
- клафоран (4-8 г/сут) или цефамезин (4-8 г/сут) с гентамицином (240 мг/сут).
Эти компоненты терапии должны применяться сочетанно в наиболее ранние сроки заболевания с учетом состояния больных и показателей гемостаза.
К каким докторам следует обращаться если у Вас Септический шок в послеродовой период:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Септического шока в послеродовом периоде, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Акушерский сепсис – это системное осложнение инфекций женской мочеполовой системы и молочной железы, развившееся во время беременности, изгнания плода и в послеродовом (послеабортном) периоде. Проявляется тяжёлым общим состоянием, нарастающей слабостью, лихорадкой, сердцебиением, одышкой, снижением артериального давления. По мере прогрессирования присоединяются помутнение сознания, выраженное затруднение дыхания, резкое уменьшение объёма отделяемой мочи. Диагноз устанавливается на основании данных физикального осмотра, УЗИ, лабораторных исследований крови. Лечение комплексное: хирургическая санация гнойников, антибиотикотерапия, интенсивная терапия.
МКБ-10
![Акушерский сепсис]()
Общие сведения
![Акушерский сепсис]()
Причины
Акушерский сепсис всегда вторичен, его источником является локальная инфекция. Основные возбудители гнойно-воспалительных заболеваний – представители оппортунистической флоры (пиогенный стрептококк, стрептококк группы B, золотистый стафилококк, кишечная палочка, клебсиелла, протей, пептококк, пептострептококк, бактероид, грибок кандида), чаще всего населяют нижние отделы мочеполовой сферы и кишечника и приводят к патологии только под воздействием определённых факторов. К основным причинам и источникам инфицирования относятся:
- Хирургические операции и травмы тканей. Раневая поверхность служит воротами инфекции и способствует значительному снижению местного иммунитета. Гнойный процесс может стать исходом кесарева сечения, раннего отхождения околоплодных вод (при неправильном положении плода, многоплодии), полученных в родах разрывов и оперативных вмешательств на промежности.
- Лечебно-диагностические манипуляции. Возбудитель передаётся при контакте с обсеменённым инструментом, кроме того, микротравмы, полученные при исследовании, создают благоприятные условия для лимфо- и гематогенного заражения. В группе факторов риска - цервикальный серкляж, амниоцентез, кордоцентез, уретральная катетеризация, экстракорпоральное оплодотворение, многократные влагалищные исследования в ходе родов.
- Физиологические изменения, вызванные беременностью. Растущая матка сдавливает и смещает окружающие анатомические структуры, а прогестерон снижает тонус гладкой мускулатуры. Эти факторы приводят к нарушению уродинамики и создают предпосылки для развития гестационного пиелонефрита и уросепсиса.
- Застой грудного молока. В результате лактостаза происходит активный рост стафилококков, вызывающих мастит. Нарушение оттока молока – основная причина послеродовых абсцессов и флегмон.
С другой стороны, гнойные процессы могут осложниться сепсисом лишь при условии гипо- или гиперреактивности иммунного ответа. Функциональные расстройства иммунной системы приводят к усилению активности оппортунистических микроорганизмов и формированию патологической реакции на гнойное воспаление. К факторам риска относятся ожирение, сахарный диабет, анемия, острые и хронические воспаления (генитальные и экстрагенитальные), недостаток питания, возраст старше 35 лет.
Патогенез
Массивное поражение ткани инфекцией сопровождается перманентным или периодическим выбросом в кровоток медиаторов воспалительного ответа, что истощает регуляторную функцию иммунной системы и запускает ряд неконтролируемых реакций в дистантных органах и тканях. В результате повреждается эндотелий, ухудшается микроциркуляция (перфузия), снижается транспорт кислорода. Эти изменения приводят к нарушениям гомеостатической регуляции, развитию синдрома острой полиорганной недостаточности (СПОН) и ДВС-синдрома.
Желудочки сердца расширяются, происходит снижение сердечного выброса, нарушается сосудистый тонус. В лёгких образуются ателектазы, развивается респираторный дистресс-синдром. В результате снижения объёма циркулирующей крови (ОЦК) и гемостатических нарушений ухудшается микроциркуляция почечной ткани и кровоснабжение коркового слоя с последующей острой функциональной недостаточностью. В печени нарушаются обменные процессы, а недостаток кровоснабжения влечёт формирование некротических участков. Гипоперфузия приводит к патологической проницаемости слизистой оболочки кишечника с выбросом токсинов и микроорганизмов в лимфатическую систему, в результате ишемии на стенках органов ЖКТ образуются стрессовые язвы. Нарушение обменных процессов и микроциркуляции головного мозга обусловливает неврологические расстройства.
Классификация
Акушерский сепсис классифицируют по разным критериям: по возбудителю, по метастатическому распространению (септицемия, характеризующаяся наличием лишь первичного очага, и септикопиемия – наличие гнойных отсевов в других тканях и органах) или по клиническому течению. В современном акушерстве принята классификация, отражающая последовательные этапы формирования системной воспалительной реакции:
- Синдром системного воспалительного ответа (ССВО). Предвестник септического состояния – системная реакция на воспалительный процесс любой этиологии. Устанавливается при наличии воспалительного заболевания и на основании не менее двух клинических проявлений ССВО: тахикардии, тахипноэ или гипервентиляции, гипо- или гипертермии, лейкоцитоза (лейкопении) или повышения доли незрелых нейтрофилов. У 12% больных сепсисом признаки ССВО отсутствуют.
- Сепсис. Патологический системный ответ на первичную или присоединившуюся инфекцию. Диагноз выставляется при наличии инфекционного очага или на основании верифицированной бактериемии и остро развившихся признаков функциональной недостаточности двух и более органов (СПОН).
- Септический шок. Крайняя форма патологической реакции. Сопровождается выраженными, стойкими, плохо поддающимися медикаментозной коррекции гипотензией и нарушением перфузии.
Симптомы акушерского сепсиса
Послеродовый сепсис манифестирует на второй-третий день после изгнания плода сукровично-гнойными выделениями, явлениями общей интоксикации (тахикардией, одышкой, слабостью, потерей аппетита, иногда рвотой и диареей) и повышением температуры до 39-40°C с ознобами. Гипертермия обычно устойчивая, однако могут наблюдаться формы с постепенным повышением или большим разбросом суточной температуры и редкими приступами ознобов. Отмечаются боли в животе или молочных железах, могут регистрироваться генерализованные высыпания. Выраженность симптомов и длительность заболевания различны в зависимости от формы клинического течения.
Для молниеносного акушерского сепсиса нарастание симптоматики характерно в течение суток, при острой форме клиническая картина разворачивается в течение нескольких дней. При подострой форме признаки выражены менее ярко, процесс развивается неделями. Хрониосепсис характеризуется слабо выраженными изменениями (субфебрилитетом, повышенным потоотделением, головной болью и головокружениями, сонливостью, диареей) и вялым течением в течение многих месяцев. Рецидивирующая форма представляет череду затуханий (периодов ремиссии без заметных проявлений) и обострений (периодов с яркой симптоматикой) и характерна для септикопиемии, когда ухудшение состояния обусловлено повторными эпизодами образования вторичных гнойников.
Особенно тяжёлым течением и рядом специфических признаков отличается анаэробный сепсис, ассоциированный с гангреной матки. Заболевание протекает молниеносно или остро, сопровождается интенсивной некупируемой болью внизу живота, крепитацией и усилением боли при пальпации матки, выделением из влагалища газа и зловонной жидкости с пузырьками воздуха, бронзовой окраской кожи, бурым цветом мочи. Явления септического шока проявляются уже в самом начале болезни.
Осложнения
У больных, переживших острый период, может развиться тяжёлое, нередко летальное осложнение – суперинфекция. Значительное ухудшение качества жизни или гибель пациентки часто влекут другие последствия сепсиса: сопряжённые с ишемией или гнойным метастазированием необратимые органные изменения почек, печени, лёгких, сердца, головного мозга, прободение и кровотечения из гастроэнтеральных стресс-язв, артериальная тромбоэмболия и флеботромбоз. Сепсис у беременных может вызвать преждевременные роды, гибель плода, энцефалопатию и ДЦП рожденного ребенка.
Диагностика
В диагностике акушерского сепсиса участвуют акушер-гинеколог, терапевт, реаниматолог, микробиолог, осложнённые формы требуют привлечения нефролога, кардиолога, невролога, гепатолога. В ходе гинекологического исследования и общего осмотра по наличию очага гнойного воспаления в органах малого таза или молочной железе, а также признакам ССВО можно заподозрить септическое состояние. Проводятся следующие исследования:
- Определение возбудителя. Культуральный анализ крови и влагалищного мазка позволяют выявить инфекционный агент и подобрать эффективный препарат для лечения инфекции. Бактериемия подтверждает наличие септического процесса. При отсутствии бактериемии для дифференцирования локальной и генерализованной инфекции проводится тест на прокальцитонин.
- Инструментальные исследования. УЗИ малого таза и почек подтверждает (выявляет) наличие первичного гнойного очага в мочеполовых органах. УЗИ органов брюшной полости, рентгенография органов грудной клетки, ЭхоКГ позволяют обнаружить вторичные абсцессы в печени, лёгких, сердце.
- Клинико-биохимические анализы крови. Общий анализ крови обнаруживает лейкоцитоз, лейкопению, сдвиг лейкоцитарной формулы влево – значения, косвенно подтверждающие септическое состояние. Данные биохимического исследования говорят о нарушениях водно-электролитного баланса и функций почек, печени. Анализ газов крови выявляет нарушения КЩС и дыхательную недостаточность. По результатам коагулограммы определяются нарушения свёртывания крови. Тестирование уровня лактата в плазме позволяет обнаружить тканевую гипоперфузию и оценить тяжесть шока. Иммунограмма свидетельствует о расстройствах иммунной активности.
Акушерский сепсис следует дифференцировать с гестозами, амниотической эмболией и тромбоэмболией лёгочной артерии, острыми инфекциями (тяжёлым гриппом, бруцеллёзом, тифом, малярией, милиарным туберкулёзом), острым панкреатитом, лейкозами, лимфогранулематозом. Для дифференциальной диагностики может потребоваться консультация кардиохирурга, инфекциониста, фтизиатра, онкогематолога.
Лечение акушерского сепсиса
Лечебные мероприятия проводятся в условиях гинекологического или обсервационного акушерского отделения, больные с тяжёлыми формами сепсиса переводятся в отделение реанимации и интенсивной терапии. Лечение комплексное, включает хирургические и консервативные методы и направлено на борьбу с инфекцией и коррекцию витальных функций:
- Инфузионная терапия. Лечение предусматривает коррекцию гомеостатических расстройств (гипотонии, коагулопатии, нарушений кислотно-щелочного и водно-солевого и обмена, дефицита ОЦК), восстановление тканевой перфузии, дезинтоксикацию. С этими целями вводятся солевые и коллоидные растворы, альбумин, криоплазма, инотропы и вазопрессоры.
- Антибактериальная терапия. Направлена на уничтожение инфекционного агента с целью блокировки воспалительного каскада. Стартовое лечение включает внутривенное введение комбинации препаратов широкого спектра. После выделения возбудителя приступают к этиотропной антибиотикотерапии.
- Хирургическое лечение. Ликвидация гнойных очагов повышает эффективность интенсивной терапии и улучшает прогноз. Лечение предполагает санацию первичного и вторичных очагов – вскрытие и опорожнение абсцессов, кюретаж, вакуум-аспирацию или удаление матки (гистерэктомию).
В случае необходимости проводится искусственная вентиляция лёгких, энтеральное питание пациентки. Дополнительные методы интенсивной терапии включают применение кортикостероидов, выполнение хирургической детоксикации (плазмаферез, гемосорбция, гемофильтрация) после оперативного лечения нагноений, иммунотерапию.
Прогноз и профилактика
На ранних стадиях, когда не развились выраженные признаки СПОН, устойчивая гипотензия и ДВС-синдром, прогноз благоприятный. При развитии септического шока смертность может достигать 65% (в среднем – 45%). Профилактические мероприятия состоят в своевременном лечении воспалительных заболеваний (как на этапе планирования, так и в течение беременности), борьбе с внебольничными вмешательствами (внутриматочными и вагинальными манипуляциями, криминальными абортами, домашними родами), рациональной превентивной антибиотикотерапии при оперативных вмешательствах, полноценном питании, стабилизации уровня глюкозы в крови при сахарном диабете.
3. Клинические рекомендации по диагностике и лечению тяжелого сепсиса и септического шока в лечебно-профилактических организациях Санкт-Петербурга. – 2016.
4. Гнойно-воспалительные заболевания и сепсис в акушерстве. Клинические рекомендации (протокол лечения)/ Коллектив авторов. – 2015.
Послеродовый эндометрит – это инфекционное воспаление эндометрия (слизистой оболочки матки), возникающее в послеродовом периоде (после рождения ребенка). Чаще всего в воспалительный процесс вовлекается также и миометрий (мышечный слой стенки матки).
Код(ы) МКБ-10:
N.71.0 – Острые воспалительные болезни матки О.86 – Другие послеродовые инфекции О.86.1 – Другие инфекции половых путей после родов О.86.8 – Другие уточненные послеродовые инфекции Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
АД Артериальное давление ЗППП заболевания передающиеся половым путем ОАК – общий анализ крови УД уровень доказательности УЗИ ультразвуковое исследование ЧД частота дыхания Пользователи протокола: врачи общей практики, акушеры-гинекологи.
Категория пациентов: родильницы
Шкала уровня доказательности:
Классификация
Клиническая классификация [1]
По характеру родоразрешения:
· эндометрит после самопроизвольных родов;
· эндометрит после кесарева сечения.По клинической картине:
· классическая форма;
· абортивная форма;
· стертая форма.По степени выраженности адаптационно- компенсаторных реакций организма:
· компенсированный;
· субкомпенсированный;
· декомпенсированный.Диагностика
Методы, подходы и процедуры диагностики и лечения
Диагностические критерии
Жалобы и анамнез: Критерии диагноза послеродового эндометрита (для постановки диагноза, достаточно 2 симптома) 2
· повышение Т* тела ( 38* и выше);
· тазовая боль или болезненная матка при пальпации;
· выделения из половых путей с необычным/неприятным запахом;
· гнойные выделения из влагалища;
· субинволюция матки – задержка в темпах уменьшения размеров матки < 2 см/ сутки в течении первых 8 дней.Дополнительные симптомы:
· возможно умеренное кровотечение из половых путей [2,3];
· недомогание, снижение аппетита, озноб, головная боль 4.Отдельно выделяют эндометрит после кесарева сечения, который как правило, протекает гораздо тяжелее, чем послеродовый эндометрит.
К симптомам классической формы заболевания присоединяются:
· вздутие живота;
· отсутствие стула и отхождения газов;
· снижение количества выделяемой мочи за сутки.Физикальное обследование при послеродовом эндометрите:
· измерение Т°, пульса, АД,ЧДД.
· пальпация живота – болезненность при пальпации матки;
· осмотр на зеркалах (состояние послеродовой шейки, характер выделений, наличие запаха);
· бимануальное исследование: состояние матки (мягкая, болезненная, увеличенная в размере), состояние маточных труб, яичников и параметрия (пастозность, отечность, инфильтрация).
При субфебрильной температуре тела до 37,5° в течении более 24 часов со 2-х суток послеродового периода, при отсутствии клинических признаков эндометрита показано [7,8,11]:
· контроль t° тела каждые 3 часа;
· микробиологическое исследование отделяемого из цервикального канала (полости матки) с определением чувствительности микрофлоры к антибиотикам;
· дифференциальная диагностика с возможными причинами повышения температуры;
· ультразвуковая диагностика для выявления остатков плацентарной ткани, гематометры, которые являются факторами риска послеродового эндометрита.
· гистероскопия.Лабораторные исследования:
Клинический и биохимический анализ крови, наиболее характерные изменения показателей периферической крови:
· лейкоцитоз 12,0 ·10 /л и более;
· палочкоядерные нейтрофилы 10 % и более;
· гипохромная анемия;
· увеличение СОЭ;
· снижение уровня общего белка плазмы крови.
NB! Повышение количества лейкоцитов в крови обладает низкой прогностической ценностью для подтверждения наличия инфекции (УД- 2А).
Бактериологические исследования аспирата из полости матки:
· позволяет идентифицировать инфекционный агент и спектр чувствительности к антибиотикам (при условно-патогенной флоре степень обсеменения более 10*4)Инструментальные исследования:
NB! Ультразвуковое исследование матки не должно применяться для диагностики послеродового эндометрита, так как не обладает высокой чувствительностью.
· УЗИ матки при послеродовом эндометрите для выявления задержки в полости матки некротически измененных остатков децидуальной оболочки, сгустков крови и плацентарной ткани.
· Гистероскопия - при наличии заключения УЗИ о наличии остатков плацентарной ткани, отмечается локально или диффузно расположенной гиперемии, cтромального отека и возможно внутриматочных микрополипов в слизистой оболочке матки, проводится при невыраженности клинической картины.
NB! Гистероскопия со 2го дня послеродового периода допускается при наличии подготовленного врача акушера-гинеколога.Показания для консультации специалистов:
NB! При неэффективности проводимой терапии, необходима консультация клинического фармаколога, а при необходимости выполнения хирургических вмешательств – анестезиолога.![]()
Диагностический алгоритм (схема)
Дифференциальный диагноз
Дифференциальную диагностику послеродового эндометрита следует проводить со всеми патологическими состояниями, сопровождающимися лихорадкой после родов. В большинстве случаев это послеродовые осложнения инфекционно – воспалительного характера, источником которых служит матка. К ним можно отнести пельвиоперитонит, несостоятельность швов на матке после кесарево сечения. Нельзя категорически исключать и острую хирургическую патологию – холецистит и прободную язву желудка. Развитие острого воспаления мочевыводящих путей также дает схожую клиническую картину.
Диагноз Послеродовый эндометрит Пельвиоперитонит Аппендицит Критерии включения Температура, боли внизу живота, тахикардия, лейкоцитоз Температура, боли внизу живота, тахикардия.
ЛейкоцитозТемпература, боли внизу живота, тахикардия, лекоцитоз Критерии исключения/включения
диагнозаБолезненность при пальпации матки, гноевидные выделения из цервикального канала; при УЗИ возможно задержки в полости матки некротически измененных остатков децидуальной оболочки, сгустков крови и плацентарной ткани, субинволюция матки, Боли возле пупка и внизу живота, защитное напряжение мышц передней брюшной стенки Появление симптомов после оперативных вмешательств, стойкий парез кишечника Боли возле пупка и внизу живота, защитное напряжение мышц передней брюшной стенки Наличие тошноты, рвоты, локализация боли в правой подвздошной области Лечение
Препараты (действующие вещества), применяющиеся при лечении
Амоксициллин (Amoxicillin) Ампициллин (Ampicillin) Ацетилсалициловая кислота (Acetylsalicylic acid) Дротаверин (Drotaverinum) Имипенем (Imipenem) Клавулановая кислота (Clavulanic acid) Меропенем (Meropenem) Метронидазол (Metronidazole) Натрия хлорид (Sodium chloride) Окситоцин (Oxytocin) Повидон - йод (Povidone - iodine) Сульбактам (Sulbactam) Цефазолин (Cefazolin) Цефепим (Cefepime) Цефоперазон (Cefoperazone) Цефотаксим (Cefotaxime) Цефтриаксон (Ceftriaxone) Цефуроксим (Cefuroxime) Циластатин (Cilastatin) Ципрофлоксацин (Ciprofloxacin) Эритромицин (Erythromycin) Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Принципы лечения [12]:
• санация очагов инфекции (удаление под гистероскопическим контролем некротизированных децидуальных тканей, остатков плацентарной ткани);
• инфузия кристалоидов;
• применение антибактериальных средств широкого спектра действия.
При прогресирующем эндометрите и частичной несостоятельности шва на матке возможна консервативная тактика с проведением санационных лечебно-диагностических гистероскопий, аспирационно-промывного дренирования полости матки в сочетании с комплексным противовоспалительным лечением (антибактериальной терапии. Нестероидными противовоспалительными препаратами и дезинтоксикационной терапией). В ситуации купирования эндометрита заживления швов на матке возможно вторичным натяжением, в отдельных случаях (только в стационарах 3 уровня), возможно проведение органосберегающих операций с наложением вторичных швов на матку.
При прогрессировании эндомиометрита и полной несостоятельности шва на матке, а также при отсутствие эффекта от лечения показана радикальная операция – тотальная гистерэктомия, билатеральная сальпингэктомия).Немедикаментозное лечение:
Режим: лечебно-охранительный. Пациентку необходимо оградить от отрицательных эмоций и болевых ощущений.
Диета: Стол №15. Важным является полноценное питание с повышенным содержанием белков и витаминов.Медикаментозное лечение
Эмпирическая антибактериальная терапия 3.
Перед началом лечения производят забор отделяемого из полости матки для бактериологического исследования, при выявлении возбудителя - определение чувствительности к антибиотикам для дальнейшей этиотропной терапии.
· Амоксициллин + клавулановая кислота (по1.2г внутривенно 3 -4 раза в сутки) (УД А);
· Ампициллин/сульбактам 1,5 гх3-4р/сут в/в;
· Амоксициллин/сульбактам 1,5х3р/сут в/в;
· Цефоперазон/сульбактам 2-4р/сут в/в;
· Цефтриаксон 1-2г 1 р/сутки в/в + метронидазол 500 мг3р/сутки в/в (УД А);
· Цефотаксим 1-2 г х 3 р/сут в/в+ метронидазол 500 мг3р/сутки в/в;
· Цефепим 1-2 г х2 р/сут в/в+ метронидазол 500 мг3р/сутки в/в;
· Ципрофлоксацин 400 мг 2 р/сут в/в+ метронидазол 500 мг3р/сутки в/в.Инфузионная терапия:
Показана при гипертермии и интоксикации (УД-В) [8,13,14]:
· хлорид натрия, 0,9% р-р, в/в капельно 400-800 мл 1р/сут, 3-4 сут.
NB! Инфузионные средства применяют в различных сочетаниях. Объем инфузионной терапии составляет 1,2-1,5 л/сут.При субинволюции матки к АБ добавляют средства, стимулирующие мускулатуру матки, в сочетании со спазмолитиками (УД-С):
· окситоцин в/м 5 ЕД* 2р/сут, 4-5 сут + Дротаверин в/м 40 мг *2р/сут, 4-5 сут.Показания для проведения антибиотикопрофилактики:
Оперативные вмешательства:
· плановое и экстренное кесарево сечение (1 – сильная рекомендация ВОЗ) [12,17]· ручное отделение плаценты и выделение последа [15, 21]и ручное обследование полости матки (12). NB! ВОЗ (2015) рекомендует при ручном удалении плаценты введение одной дозы антибиотиков: ампициллин или цефалоспорин 1-го поколения [22]
· преждевременный разрыв плодных оболочек ( при недоношенной беременности) (уровень 1а) (сильная рекомендация [12, 15] См КП «Преждевременные роды).
· дородовый разрыв плодных оболочек при безводном промежутке более 18 часов (уровень 2а) [15]
· разрывы промежности 3-4 степени (1 – сильная рекомендация ВОЗ, 2015) [15]. Рекомендуемая продолжительность курса – 5 днейНе рекомендуется
· рутинная антибиотикопрофилактика всем женщинам во 2-3 триместрах беременности с целью снижения инфекционной заболеваемости (кроме пациенток высоко риска инфекционных заболеваний и осложнений в родах) (сильная рекомендация ВОЗ, 2015 [15];
· рутинная антибиотикопрофилактика женщинам с преждевременными родами при целых плодных оболочках (сильная рекомендация ВОЗ, 2015) [15];
· рутинное введение антибиотиков женщинам с мекониальными водами (условная рекомендация ВОЗ, 2015) [15];
· рутинная антибиотикопрофилактика женщинам с эпизиотомией (сильная рекомендация ВОЗ, 2015) [15];
· рутинная антибиотикопрофилактика женщинам с неосложненными влагалищными родами (имеются в виду вагинальные роды при отсутствие каких либо специфических факторов риска лили клинических признаков послеродовой инфекции у матери) (сильная рекомендация ВОЗ, 2015) [15];
· рутинная антибиотикопрофилактика женщинам с оперативными влагалищными родами (применение вакуум-экстрактора или акушерских щипцов) (условная рекомендация ВОЗ, 2015) [15];
· для антибиотикопрофилактики в акушерстве рекомендуется использовать пенициллины и цефалоспорины 1- II однократно [15].Основанием для применения антибактериальных препаратов в послеродовом периоде по лечебным схемам является наличие инфекционного компонента:
· лихорадка в родах, послеродовом периоде;
· признаки интраамниотического инфекционного процесса;
· соматическая патология с инфекционным компонентам в стадии суб- и декомпенсации;
· ПРПО (при недоношенной беременности);
· присутствие облигатных патогенов в отделяемом полового тракта Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamidia trahomatis.Хирургическое вмешательство [4]:
Гистероскопия + кюретаж полости матки с гистологическим исследованием
Показания:
· наличие остатков плацентарной ткани, плодных оболочек, гемато и лохиометре.Тотальная гистерэктомия
Показания: при безэффективности консервативного лечения, при прогрессировании симптомов заболевания.Дальнейшее ведение:
· передача информации о пациенте в поликлинику по месту жительства для динамического наблюдения и проведения реабилитационных мероприятий в амбулаторно-поликлинических условиях.Индикаторы эффективности лечения:
· регресс клинических симптомов;
· отсутствие гипертермии;
· улучшение лабораторных показателей;
· отсутствие осложнений.Профилактические мероприятия:
· диагностика и лечение инфекции мочевыводящих путей, анемии и растройств питания, сахарного диабета, ЗППП и других вагинальных инфекций [12];
· своевременное лечение при дородовом излитии околоплодных вод [12], ограничение вагинальных исследований при преждевременном разрыве плодных оболочек [12];
· строгое соблюдение антисептики и стерилизации, обработка рук и передней брюшной стенки. Выбор антисептика для обработки кожи перед кесаревым сечением и способ его применения должен быть основан в первую очередь на клиническом опыте его использования, стоимости и наличия в ЛПУ (условная рекомендация ВОЗ, 2015) [15]. Не найдено убедительных доказательств, чтобы рекомендовать использование одного конкретного антисептического агента для обработки кожи перед кесаревым сечением [12];
· обработка влагалища раствором антисептика непосредственно перед кесаревым сечением (например, повидон-йодом) [15,16];
· применение индивидуальных комплектов и наборов на роды [12];
· ведение партограммы в родах всем пациентам и применение активного ведения для предупреждения затяжных родов [12];
· строгое соблюдение стерильности при вагинальных исследованиях у женщин в родах, при кесаревом сечении и других оперативных вмешательствах; соблюдение стерильности в операционной и родовом зале [12];
· избегать необоснованной катетеризации мочевого пузыря и проведение необоснованной эпизиотомии [12];
· профилактическое применение антибиотиков при инвазивных процедурах, длительном безводным периоде [12];
· в послеродовом периоде: ранняя выписка [12].Читайте также: