Саркоидоз легких и вич
Обновлено: 26.04.2024
Болезнь встречается преимущественно в молодом возрасте (20-40 лет), женщины болеют несколько чаще мужчин. Число больных саркоидозом в последние десятилетия увеличивается. Он становится распространенным хроническим заболеванием, которое часто трудно дифференцировать от туберкулеза. По данным Л. В. Озеровой и соавт., на долю саркоидоза приходится 49 % всех диссеминированных процессов в легких, а на долю туберкулеза - 38 %.
Что провоцирует / Причины Саркоидоза:
Предполагают, что заболевание имеет инфекционную природу, о чем свидетельствуют высокая частота поражения органов дыхания, формирование гранулем, подобных тем, которые наблюдаются при туберкулезе и других заболеваниях, семейные (но не наследственные) случаи заболевания, эксперименты на животных, у которых удавалось получить диссеминированный гранулематозный процесс при введении гомогената из саркоидных лимфатических узлов и селезенки. Однако изолировать причинный агент не удалось. Возможно, в патогенезе процесса играют роль иммунные нарушения. У больных обнаруживается снижение Тклеточного иммунитета, что доказывается, в частности, кожной анергией на введение разнообразных антигенов. Кроме того, у них повышена функция В-клеток, что подтверждается наличием поликлональной гиперглобулинемии, обнаружением в сыворотке крови высокого титра антител к многим инфекционным агентам, циркулирующих иммунных комплексов, антител против нуклеопротеида.
Симптомы Саркоидоза:
Заболевание начинается остро или протекает как хронический процесс. Острые случаи саркоидоза известны под названием синдрома Лефгрена, который характеризуется лихорадкой, узловатой эритемой, увеличением лимфатических узлов средостения, а также артритом преимущественно коленных или голеностопных суставов. Суставы, припухшие вследствие отека периартикулярных тканей; жидкость в их полости обнаруживается редко, отмечают покраснение и болезненность суставов при пальпации. В синовиальной оболочке в таких случаях обнаруживается неспецифический синовит, но при исследовании кожных эритематозных узлов можно обнаружить типичную гранулему. Процесс сопровождается лейкопенией, эозинофилией, анемией, увеличением СОЭ. Это наиболее доброкачественная форма саркоидоза, которая чаще всего через 1-6 мес заканчивается полным выздоровлением. Если процесс продолжается более 6 мес, возникает опасность перехода в хроническую форму.
Хронический саркоидоз проявляется асимптомной аденопатией легких либо нарастающей легочной недостаточностью не столько в результате гранулематозного процесса в легких, сколько вследствие развития фиброзных изменений в них. Может быть генерализованное увеличение лимфатических узлов, поражение печени и селезенки, которое часто клинически не проявляется. Асимптомность поражений внутренних органов считается одной из характерных особенностей этого заболевания.
При хроническом саркоидозе могут вовлекаться в процесс глаза (гранулематозный увеит, иридоциклит, ретинит и др.) и кожа. Саркоидные узелки, папулы красноватокоричневого цвета могут локализоваться на различных участках тела, на лице, оставляя впоследствии глубокие рубцы.
Диагностика Саркоидоза:
Диагноз можно поставить при сочетании артрита с поражением легких, кожи и других органов. Для подтверждения диагноза осуществляют прижизненную трансбронхиальную биопсию легочной ткани, кожных узлов, лимфатических узлов, печени, синовиальной оболочки, мышц. Однако следует щадить больного, воздерживаясь от биопсии легочной ткани в тех случаях, когда клиническая картина процесса достаточно типична для саркоидоза.
Лечение Саркоидоза:
В острых случаях процесс склонен к спонтанному обратному развитию и для лечения иногда бывает достаточно назначения салицилатов. В затяжных случаях или при высокой активности процесса необходимы кортикостероиды, которые при этом заболевании весьма эффективны. Доза препарата и длительность применения зависят от локализации и особенностей течения процесса. При внелегочных и легочных проявлениях лечение начинают с 40-60 мг преднизолона в сутки, постепенно снижая дозу на протяжении 5-6 мес. Однако при лечении малыми дозами может наступить обострение процесса, что требует повторного назначения более высоких доз. Нередко лечение проводят в течение 3 лет и более. Хуже всего поддается терапии саркоидоз с костными деструктивными изменениями.
При суставном и кожном синдромах можно назначать хинолиновые препараты. Целесообразность применения иммунодепрессантов окончательно не изучена.
К каким докторам следует обращаться если у Вас Саркоидоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Саркоидоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Саркоидоз известен врачам около 130 лет, но до сих пор остается открытым вопрос о причинах его развития. Неизвестно точно, почему у одних людей он появляется и исчезает безвозвратно за 3–4 мес, у других течет годами, несмотря на различные виды лечения, а у третьих (к счастью, нечасто) вызывает тяжелейшие поражения нервной системы и сердца. Образование гранулем – очагов продуктивного воспаления, имеющих вид плотного узелка, – достаточно распространенное явление.
Известны три типа причин образования эпителиоидноклеточных гранулем: инфекции (бактерии и грибы), факторы растительного и животного происхождения (пыльца, споры, белки) и металлы. Кроме того, остается группа гранулематозов неизвестной этиологии, к которым относят и саркоидоз. В качестве предполагаемых причин развития саркоидоза рассматриваются многие инфекционные и неинфекционные факторы (окружающая среда и аутоиммунные нарушения).
Все они не противоречат тому факту, что болезнь возникает вследствие усиленного клеточного иммунного ответа (приобретенного и/или наследственного) к ограниченному классу антигенов или к собственным антигенам. Среди этиологических гипотез развития саркоидоза можно отметить ингаляции инфекционных агентов, аллергенов, пыльцы сосны, вдыхание дезодорантов, содержимого разбитых ламп дневного света, аутоиммунный процесс, связанный с изменениями клеточного иммунитета. Ни одно из предположений пока не доказано. Специалисты клиники Джона Хопкинса (Балтимор, США) полагают, что это заболевание полиэтиологично, что сочетание ряда наследственных факторов, воздействие окружающей среды и инфекционные агенты могут приводить к особенному иммунному ответу, который проявляется как саркоидоз (Johns C.J., Michele T.M., 1999). Таким образом, вероятные причины развития саркоидоза, которые были высказаны и постоянно обсуждаются, можно разделить на три категории: инфекционные, неинфекционные (связанные с внешними факторами) и генетические.
На заре изучения саркоидоза большинство исследователей склонялись к инфекционному происхождению этого заболевания. Появление методов идентификации микробных ДНК и РНК в тканях, пораженных саркоидозом, эти предположения опровергли. В то же время не исключается роль инфекции в патогенезе саркоидоза: постоянная антигенная стимуляция может вести к нарушению регуляции выработки цитокинов (Moller D.R., 1997).
Отечественными фтизиатрами долгое время велось изучение саркоидоза как микобактериоза, хотя классик отечественной фтизиатрии академик А.Е. Рабухин еще в 1975 г. писал, что саркоидоз вряд ли вызывается микобактериями туберкулеза, и нет достаточных оснований рассматривать саркоидоз как своеобразный микобактериоз. Тем не менее, в качестве вероятного этиологического фактора рассматривали измененные формы микобактерий туберкулеза, и исследования этого периода внесли неоценимый вклад в изучение патогенеза и патоморфологии саркоидоза (Хоменко А.Г. и др., 1996). В то же время ни у одного больного саркоидозом, из диагностического материала которых были выделены культуры_ревертанты, за многолетний период наблюдения не произошло развития туберкулеза (Озерова Л.В. и др., 1999).
В работе из Новой Зеландии при использовании полимеразной цепной реакции ни в одном случае саркоидоза не было обнаружено ДНК Mycobacterium tuberculosis (Wilsher M.L. et al., 1998). Аналогичные результаты были получены в Германии, Италии, Франции, США, Японии – странах, где заболеваемость туберкулезом относительно мала. Более того, иммунологические исследования показывают, что в регуляции гранулематозного воспаления при туберкулезе и саркоидозе участвуют разные клоны Т-лимфоцитов (Biyoudi_Vouenze R. et al., 1991). Эпидемиологические исследования туберкулеза и саркоидоза в России, где заболеваемость туберкулезом в течение двух последних десятилетий претерпела резкие изменения, показали, что параллелей в заболеваемости этими нозологиями нет (Борисов С.Е., 1995). Изучение роли микобактерий при саркоидозе продолжается.
Серия работ из Италии, Австрии, Австралии и Болгарии указывает на возможную этиологическую роль Chlamydia pneumoniae. В качестве аргумента отмечают постоянно повышенный титр антител против этого внутриклеточного возбудителя и улучшение состояния при назначении макролидов (Tauber E. et al., 1999). Можно встретить работы из Японии, Китая, Германии, указывающие на взаимосвязь саркоидоза с Лайм-боррелиозом – мультисистемным заболеванием, вызываемым Borrelia burgdorferi. Веским аргументом также служат результаты серологических исследований и успех лечения тетрациклинами (Ishihara M. et al., 1998). В тканях, пораженных саркоидозом, были выявлены Propionibacterium acnes, что также позволило внести их в список потенциальных причин развития саркоидоза (Ishige I. et al., 1999).
Среди вирусов в качестве кандидатов рассматривались цитомегаловирус, латентные ДНК-содержащие вирусы (в том числе аденовирусы), вирус коревой краснухи, хантавирусы, вирус герпеса 8, связанный со всеми типами саркомы Капоши и др. Однако японские исследователи не нашли доказательств связи саркоидоза с присутствием цитомегаловируса, вируса Эпштейна–Барра, аденовируса и вируса парагриппа 3 (Yonemaru M. et al., 1997). Не исключено, что вирус, как носитель чужеродной генетической информации, выполняет только роль триггера в запуске саркоидных реакций.
На значимость внешнего антигенного воздействия указывает проведенный нами опрос 489 больных саркоидозом с помощью электронной почты. Среди респондентов из США 24,7% были работниками здравоохранения, из России – 11%. Конкретный возбудитель саркоидоза неизвестен, однако настораживают следующие факты. В Лондоне в контролируемых экспериментах нор_ мальным мышам и мышам с иммунодефицитом с пищей, внутрибрюшинно или внутривенно вводились саркоидные гомогенаты, супернатант и свежий фильтрат супернатанта и те же препараты, но после автоклавирования или облучения 60Со. В контрольных группах мышам вводили аналогичные гомогенаты без саркоидной ткани. Эпителиоидные гранулемы с наличием в них гигантских клеток образовались спустя 15 мес после введения саркоидных гомогенатов, но не образовались ни в одном случае введения несаркоидных гомогенатов либо облученных или автоклавированных саркоидных гомогенатов. От мышей с саркоидными гранулемами удалось сделать последующий пассаж гомогенатом гранулематозной ткани. Спустя много месяцев у “привитых” мышей развились гранулемы. Исследование показало, что фактор образования саркоидных гранулем инактивируется при автоклавировании или облучении, но проходит через ультрафильтры (0,2 мкм). Это ет быть вирус или L-формы бактерий (Mitchell D.N., 1976). В клинике отмечен саркоидоз у реципиента при пересадке аллогенного костного мозга от больного саркоидозом донора (Heyll A. et al., 1994). Следовательно, в пересаживаемых тканях может находиться фактор, вызывающий заболевание у реципиента.
Настораживают также факты (мы обнаружили 7 таких публикаций) заболевания супругов, не имевших общих родственников. В чем причина – в общей среде обитания, факторах, передающихся при тесном (половом?) контакте, или в воле случая – пока неизвестно. В нашей практике встретилась супружеская пара больных саркоидозом, при этом первым заболевшим был мужчина.
Некоторые исследователи пытались связать развитие саркоидоза со способностью пыли ряда металлов стимулировать образование гранулем (алюминий, барий, бериллий, кобальт, медь, золото, редкоземельные металлы, титан и цирконий). Но такая трактовка требует пересмотра ряда нозологий, относящихся к профессиональным заболеваниям. Поучителен пример: военными врачами было обнаружено увеличение риска заболевания саркоидозом у служащих авианосцев по сравнению с другими категориями служащих ВМФ США. При детальном изучении оказалось, что это был профессиональный гранулематоз, связанный с вдыханием пыли вещества, используемого для обработки палубы авианосцев (Jajosky P., 1998).
Можно встретить факты выявления частиц порошка тонера у заболевших саркоидозом людей, много занимающихся ксерокопированием. Смена работы приводит к исчезновению симптомов (Armbruster Ch. et al., 1996). Отмечено, что саркоидоз несколько чаще можно встретить у пожарных (Prezant D.J. et al., 1999), у людей, работающих со стекловолокном (Drent M. et al., 2000), у кокаиновых наркоманов (Dicpinigaitis P.V. et al., 1999).
Парадоксально влияние такого фактора среды обитания человека, как табачный дым. Курение приводит к изменениям во многих органах и системах, но прежде всего в легких. Ведущими последствиями курения являются карцинома легких и хроническая обструктивная болезнь легких, которые определяют заболеваемость и смертность среди курящих. В большинстве случаев курение отрицательно сказывается на органах дыхания, однако имеются данные, что среди курильщиков реже встречаются случаи саркоидоза и гиперчувствительного пневмонита (экзогенного альвеолита) (Murin S. et al., 2000).
Особую тревогу вызывают факты, рассмотренные в работах по изучению причин саркоидоза, связанных с лечением других заболеваний. С внедрением новых методов лечения (рекомбинантных цитокинов и антиретровирусных препаратов) число ятрогенных ревматоидных состояний начинает расти. Во Франции, Японии, США при использовании интенсивного антиретровирусного лечения (HAART) при ВИЧ_инфекции отмечены случаи развития саркоидоза (Naccache J.M. et al., 1999). Доказано, что применение различных интерферонов коррелирует с развитием или обострением аутоиммунных феноменов и болезней, включая саркоидоз, вследствие сильного и комплексного влияния интерферонов на иммунные реакции. Гистологически подтвержденные случаи саркоидоза отмечены после лечения интерфероном грибовидного микоза, гепатита С, хронического миелолейкоза, множественной миеломы. Ученые предполагают, что интерферон оказался триггером проявлений саркоидоза вследствие своего иммуномодулирующего действия (Pietropaoli A. et al., 1999). Эффективности применения интерферона при хроническом гепатите С посвящен аналитический обзор 194 публикаций (Kondili L.A. et al., 2000). Среди этих работ 64 были рандомизированными контролируемыми, 40 – нерандомизированными контролируемыми и 90 – просто наблюдениями. Универсальные критерии включения в исследование применялись только в 50% случаев. В 51,5% рандомизированных и 42,5% нерандомизированных исследований критерием эффективности служила нормализация уровня АлАТ. Только в 57,6% случаев применялось гистологическое доказательство благополучного исхода. Среди всех клинических испытаний применение интерферона оказалось эффективным в 71,1% случаев.
То, что генетические факторы влияют если не на этиологию, то на патогенез саркоидоза, сегодня уже не вызывает сомнений. Случаи семейного саркоидоза (сестры–братья, включая близнецов; родитель–ребенок) документированы в Марокко (2%), Франции (2,4–5%), Японии (4,3%), Финляндии (4,7%), Испании (7%), Германии (7,5%), Ирландии (9,6%), Нидерландах (16,3%). Исследователи из Детройта установили, что семейный саркоидоз в США среди афро-американцев встречается в 17% случаев, а среди белых – в 6% (Rybicki B.A. et al., 1998). Было отмечено, что среди афро_американцев, имеющих братьев, сестер или родителей, больных саркоидозом, риск заболевания в 2,5 раза выше, чем в остальной популяции (Rybicki B.A. et al., 2001). При HLA-типировании больных саркоидозом членов одной семьи было установлено, что отец и оба сына оказались идентичны по генам A33 (19), B44 (12), DR2 и DR12. Это наблюдение подтверждает значимость генетических факторов при саркоидозе (Nakamura H. et al., 2000). К генам, которым приписывают определяющую роль в вероятности развития и прогнозе течения саркоидоза, относятся гены HLA, гены, ответственные за образование и высвобождение TNF (фактора некроза опухоли). Сотрудники университета г. Вюрцбург (Германия) установили, что при саркоидозе узловатая эритема патогенетически связана с нарушением продукции TNF вследствие генетического полиморфизма промотора (Labunski S. et al., 2001). Японские исследователи показали, что полиморфизм в В-аллели гена VDR (ген рецепторов к витамину D) может быть генетическим фактором риска саркоидоза (Niimi T. et al., 1999). Исследователи из Гамбурга и Броштеля (Германия) установили взаимосвязь между полиморфизмом гена АПФ (insertion/deletion, I/D) и семейными проявлениями саркоидоза. DD генотип АПФ I/D у больных саркоидозом и у членов их семей встречался достоверно чаще, чем в контрольной группе. Авторы сделали вывод о том, что АПФ явно участвует в патогенезе саркоидоза, однако это не основная наследственная причина болезни. Ген АПФ, скорее, изменяет развитие болезни, а генотип АПФ I/D вида DD может способствовать ее клиническим проявлениям (Schurmann M. et al., 2001).
В 1999 г. были опубликованы результаты многоцентрового исследования этиологии саркоидоза (A Case Control Etiologic Study of Sarcoidosis – ACCESS). В его реализации приняли участие 10 клинических центров, клинический координационный центр, специализированная центральная лаборатория, центральное хранилище образцов. Офис данного проекта располагался в Национальном институте сердца, легких и крови США. Проект ACCESS предусматривал также оценку социоэкономического статуса и клинического течения саркоидоза. В исследование было включено 720 вновь выявленных больных саркоидозом и 720 контрольных лиц сходного возраста, пола и расы. Первые 240 случаев находились под наблюдением в течение 2 лет. Результаты были следующими. Доказано, что альвеолит предшествует развитию гранулематозного воспаления, что имеется семейная предрасположенность к саркоидозу, что после пересадки легких гранулематозный процесс возобновляется.
На основании данных этого глубокого исследования этиологических факторов было сделано заключение, что причина возникновения саркоидоза не одна, нельзя выделить один причинный фактор. Можно говорить о сочетании генетических, экологических, инфекционных и иммунологических причин. В дальнейшем внимание должно быть сосредоточено на изучении сочетания внешних факторов с генетической предрасположенностью (ACCESS Research Group, 1999).
Саркоидоз — хроническая мультисистемная болезнь, которая характеризуется скоплением мононуклеарных фагоцитов и Т-лимфоцитов с образованием неказеозных эпителиоидных гранулем и последующим нарушением нормальной архитектоники пораженного органа, и причина которой не установлена.
Эпидемиология
Статистика заболеваний саркоидозом в разных странах различна. На 100 тысяч жителей в США и европейских странах фиксируется 10-40 случаев. В странах Скандинавии самая высокая заболеваемость – 64 заболевших на 100 тысяч населения. Касательно Украины, России и Белоруссии статистика отсутствует. В основном заболевают люди от 20 до 40 лет. Редко саркоидоз поражает людей в возрасте или детей.
Классификация
Универсальная классификация саркоидоза на сегодняшний день отсутствует. Деление внутригрудного саркоидоза было разработано достаточно давно, в 1994 году. Выделены такие стадии:
- билатеральная лимфаденопатия средостения и паренхиматозная инфильтрация в виде инфильтрации
- билатеральная лимфаденопатия средостения
- распространенный интерстициальный фиброз и буллезная трансформация
- паренхиматозная инфильтрация в виде диссеминации
Центральный научно-исследовательский институт туберкулеза Российской академии медицинских наук совместно с венгерскими специалистами поделили саркоидоз так:
- С. внутригрудных лимфатических узлов
- С. в.л.у. и легких
- С. органов дыхания, комбинированный с поражениями других органов
- С. легких
- генерализованный С. с поражением органов дыхания
Этиология (причины)
Предполагается, что саркоидоз провоцируют как инфекционные, так и неинфекционные факторы. Считается, что микоплазма может спровицировать данное заболевание, как и боррелии, хламидии, вирусы. Но при проведении исследований возбудитель не определяется. Рассматривается также роль наследственных и генетических факторов в развитии саркоидоза.
Вдыхание металлической пыли или дыма может стать причиной гранулематозных изменений в легких, которые напоминают саркоидоз. Спровоцировать образование гранулем может пыль таких веществ с антигенными свойствами:
- бария
- алюминия
- кобальта
- циркония
- бериллия
- золота
- меди
- титана
- редко-земельных металлов
Патогенез
При саркоидозе легких, прежде всего, появляются такие изменения как лимфоцитарный альвеолит. Предполагается, что он спровоцирован альвеолярными макрофагами и Т-хелперами, которые выделяют цитокины. В части случаев происходит олигоклональная локальная экспансия Т-лимфоцитов. Для последующего развития гранулемы обязателен альвеолит.
Саркоидоз считается гранулематозом, который опосредован интенсивным клеточным иммунным ответом в месте активности болезни. Гранулемы могут формироваться в разных органах:
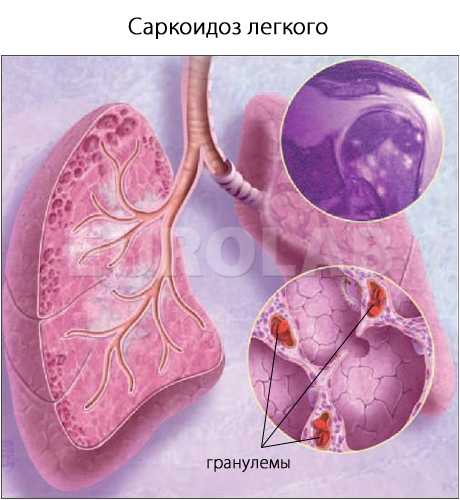
Патоморфология
Основным признаком рассматриваемого заболевания с точки зрения патоморфологии являются неказеозные эпителиоидные гранулемы в легких и прочих органах. В составе гранулем — эпителиоидные клетки, макрофаги и многоядерные гигантские клетки, окруженные Т-хелперами и фибробластами. Не наблюдается казеозный некроз. На периферии гранулемы могут пребывать редкие плазматические клетки и лимфоциты. На ранних стадиях легочного поражения фиксируется лимфоцитарный альвеолит.
Из-за саркоидных гранулем происходит 2-стороннее увеличение корней легких, поражение кожи, изменения в легких, поражение глаз и т.д. Скопление эпителиоидных клеток при саркоидозе нужно отличать от гранулем, которые бывают при заболевании туберкулезом, при воздействии бериллия, поражениях грибком, опухолях злокачественного характера.
Симптомы и диагностика
При саркоидозе происходит поражение разных органов и систем организма, как уже было отмечено в начале. В большинстве случаев развивается двусторонняя лимфаденопатия и поражение легочного интерстиция.
Внелегочные проявления рассматриваемого заболевания бывают, когда саркоидоз прогрессирует хронически. Их обнаруживают при обострении болезни. Могут быть поражены такие органы:
- глаза (развивается увеит)
- ЦНС (при тяжелых формах саркоидоза)
- сердце (может развиться сердечная недостаточность, выпот в полости перикарда, нарушения проводимости в сердце)
- слюнные железы
- селезенка (в основном орган просто увеличивается в размерах, крайне редко бывает гиперспленизм)
- печень (гранулематозный гепатит, может развиться фульминантная печеночноклеточная недостаточность)
- почки (нефролитиаз, саркоидный гранулематозный тубулоинтерстициальный нефрит, при котором функционирование почек становится очень тяжелым; крайне редко фиксируют хронический гломерулонефрит в разных вариациях)
- кожа (узловатая эритема)
Жалобы и анамнез
Чаще всего фиксируют такие жалобы пациента:
- малопродуктивный кашель
- одышка
- повышенная утомляемость
- боль в мышцах
- артралгии
- слабость в теле
Анамнез не помогает в диагностике. Но пациента расспрашивают про необъяснимые артралгии в прошлом, высыпания, схожие с узловатой эритемой, про дополнительные обследования после плановой флюорографии.
Объективное обследование
У четверти больных саркоидозом при осмотре врачи обнаруживают неспецифическое поражение кожи. Часто бывают такие проявления:
- пятнисто-папулезнач сыпь
- бляшки
- эритема
В части случаев в подкожной жировой клетчатке и коже формируются узелки, называемые саркоидными. Отмечается такое прояявление болезни как гипертермия или припухлость суставов. Эти признаки часто сочетаются в весенние месяцы года. Артрит при саркоидозе, как правило, доброкачественный, может повторяться (рецидивы). Часто фиксируют изменения периферических лимфатических узлов:
- паховых
- локтевых
- подмышечных
- шейных
При пальпации узлов возникают болевые ощущения, образования уплотнены и подвижны. От туберкулеза их отличает отсутствие изъязвлений. Перкуссионные методы обследования в начале саркоидоза о болезни не говорят. При выраженной лимфаденопатии средостения у худощавых людей можно обнаружить притупление перкуторного звука над расширенным средостением.
Для саркоидоза типичны такие синдромы:
- синдром Хеерфордта-Вальденстрема (лихорадка, передний увеит, увеличение околоушных лимфатических узлов; это говорит о хроническом саркоидозе)
- синдром Лефгрена (двухсторонняя лимфаденопатия корней легких, лихорадка, узловатая эритема, артралгии; говорит про острое начало заболевания)
Лабораторные и инструментальные исследования
Проводится общий анализ крови, который выявляет:
- повышение СОЭ
- эозинофилию
- лимфоцитопению
Биохимические исследования чаще всего выявляют:
- гиперглобулинемию
- гиперкальциурию
- гиперкальциемию
О саркоидном поражении печени говорит возрастание сывороточной активности ферментов холестаза. Острый саркоидный тубулоинтерстициальный нефрит обнаруживается при снижении расчетной скорости клубочковой фильтрации и гиперкреатининемии.
Параклинические маркеры активности саркоидоза
Ряд лабораторных признаков говорит про обострение рассматриваемой болезни, потому их называют параклиническими маркерами активности саркоидоза. К этому числу принадлежат такие:
- гиперкальциемия/гиперкальциурия
- рост плазменной концентрации мозгового натрийуретического пептида и его АГ-аминотерминального предшественника
- маркеры острофазового ответа (гиперфибриногенемия, сывороточной концентрации С-реактивного белка, увеличение СОЭ)
- увеличение сывороточной активности АПФ
- гиперурикемия/гиперурикозурия
Рентгенологическое исследование при саркоидозе
На первой стадии — торакальная лимфаденопатия, изменений в паренхиме легких нет. На второй стадии — лимфаденопатия корней легких и средостения, и при этом изменения паренхимы легких. Третья стадия характеризуется изменением легочной паренхимы, нет лимфаденопатии корней легких и средостения. Данные стадии имеют значение при формировании прогноза в каждом конкретном случае. Они не всегда соотносятся с симптоматикой. К примеру, на второй стадии больной может не предъявлять жалоб врачу.
Исследование функции внешнего дыхания
На ранних стадиях болезни обнаруживают нарушения проходимости на уровне мелких бронхов. Далее снижается диффузная способность легких, нарастают рестриктивные нарушения, наблюдается гипоксемия.
Это важный метод диагностики. Результаты 24-часового холтеровского мониторирования ЭКГ очень важны для пароксизмальных нарушений сердечного ритма и проводимости, которые связаны с саркоидным поражением сердца.
Другие методы исследования
Эхокардиография не причисляется к высокоинформативным методам. Иногда применяется бронхоскопия. Во время ее проведения может быть проведен бронхоальвеолярный лаваж, чтобы исключить гранулематозы инфекционной природы. Биопсия очень важна для диагностики саркоидоза. Обнаруживают, как правило, неказеифицированные гранулемы, которые состоят из эпителиоидных клеток и единичных гигантских клеток Пирогова-Лангханса и т.д. Чаще всего материал для биопсии берется из легких.
Актуальны и такие методы как сцинтиграфия с галлием, кожная проба Квейма, туберкулиновые пробы, позитронно-эмиссионная томография, УЗИ органов брюшной полости.
Дифференциальная диагностика
Необходима дифдиагностика с такими болезнями:
Лечение
Чаще всего для терапии саркоидоза легких применяются глюкокортикоиды. Описан опыт применения будесонида. В тяжелых случаях рекомендуется системное применение ГК. Эффективен преднизолон в начальной дозе 0,5 мг(кг х сут) внутрь ежедневно или через день, но при этом у 20% больных возникают побочные эффекты.
Побочное действие меньше при малых дозах лекарства (до 7,5 мг/сут) в сочетании с хлорохином и витамином Е. При наличии сливных очагов, инфильтратов, массивных диссеминаций, участков гиповентиляции и пр. применяют пульс-терапию преднизолоном.
При неэффективности глюкокортикоидов присоединяют цитостатики (циклофосфамид, метотрексат). На данный момент исследуется действие таких препаратов как кортикотропин и колхицин. Назначение антагонистов ФНО-а считается перспективным методом лечения саркоидоза.
При саркоидном поражении сердца (при желудочковых аритмиях и/или блокадах) иногда актуальна имплантация кардиовертера-дефибриллятора или искусственного водителя ритма. При развитии необратимой органной недостаточности выполняют трансплантацию печени, сердца или легких.
Саркоидоз легких – заболевание, относящееся к группе доброкачественных системных гранулематозов, протекающее с поражением мезенхимальной и лимфатической тканей различных органов, но преимущественно респираторной системы. Больных саркоидозом беспокоит повышенная слабость и утомляемость, лихорадка, боли в грудной клетке, кашель, артралгии, поражение кожи. В диагностике саркоидоза информативны рентгенография и КТ грудной клетки, бронхоскопия, биопсия, медиастиноскопия или диагностическая торакоскопия. При саркоидозе показано проведение длительных лечебных курсов глюкокортикоидами или иммунодепрессантами.
МКБ-10


Общие сведения
Саркоидоз легких (синонимы саркоидоз Бека, болезнь Бенье — Бека — Шауманна) - полисистемное заболевание, характеризующееся образованием эпителиоидных гранулем в легких и других пораженных органах. Саркоидоз является заболеванием преимущественно лиц молодого и среднего возраста (20-40 лет), чаще женского пола. Этническая распространенность саркоидоза выше среди афроамериканцев, азиатов, немцев, ирландцев, скандинавов и пуэрто-риканцев.
В 90% случаев выявляется саркоидоз дыхательной системы с поражением легких, бронхопульмональных, трахеобронхиальных, внутригрудных лимфоузлов. Также достаточно часто встречается саркоидное поражение кожи (48% - подкожные узелки, узловатая эритема), глаз (27% - кератоконъюнктивит, иридоциклит), печени (12%) и селезенки (10%), нервной системы (4—9%), околоушных слюнных желез (4—6%), суставов и костей (3% - артрит, множественные кисты пальцевых фаланг стоп и кистей), сердца (3%), почек (1% - нефролитиаз, нефрокальциноз) и других органов.

Причины
Саркоидоз Бека является заболеванием с неясной этиологией. Ни одна из выдвинутых теорий не дает достоверного знания о природе происхождения саркоидоза. Последователи инфекционной теории предполагают, что возбудителями саркоидоза могут служить микобактерии, грибы, спирохеты, гистоплазма, простейшие и другие микроорганизмы. Существуют данные исследований, основанные на наблюдениях семейных случаев заболевания и свидетельствующие в пользу генетической природы саркоидоза. Некоторые современные исследователи развитие саркоидоза связывают с нарушением иммунного ответа организма на воздействие экзогенных (бактерий, вирусов, пыли, химических веществ) или эндогенных факторов (аутоиммунные реакции).
Таким образом, на сегодняшний день есть основания считать саркоидоз заболеванием полиэтиологического генеза, связанного с иммунными, морфологическими, биохимическими нарушениями и генетическими аспектами. Саркоидоз не относится к контагиозным (т. е. заразным) заболеваниям и не передается от его носителей к здоровым людям. Прослеживается определенная тенденция заболеваемости саркоидозом у представителей некоторых профессий: работников сельского хозяйства, химических производств, здравоохранения, моряков, почтовых служащих, мельников, механиков, пожарных в связи с повышенными токсическими или инфекционными воздействиями, а также у курящих лиц.
Патогенез
Как правило, саркоидоз характеризуется полиорганным течением. Легочный саркоидоз начинается с поражения альвеолярной ткани и сопровождается развитием интерстициального пневмонита или альвеолита с последующим образованием саркоидных гранулем в субплевральной и перибронхиальной тканях, а также в междолевых бороздах. В дальнейшем гранулема либо рассасывается, либо претерпевает фиброзные изменения, превращаясь в бесклеточную гиалиновую (стекловидную) массу.
При прогрессировании саркоидоза легких развиваются выраженные нарушения вентиляционной функции, как правило, по рестриктивному типу. При сдавлении лимфатическими узлами стенок бронхов возможны обструктивные нарушения, а иногда и развитие зон гиповентиляции и ателектазов.
Морфологическим субстратом саркоидоза служит образование множественных гранулем из эпитолиоидных и гигантских клеток. При внешнем сходстве с туберкулезными гранулемами, для саркоидных узелков нехарактерно развитие казеозного некроза и наличие в них микобактерий туберкулеза. По мере роста саркоидные гранулемы сливаются во множественные большие и малые очаги. Очаги гранулематозных скоплений в каком-либо органе нарушают его функцию и приводят к появлению симптоматики саркоидоза. Исходом саркоидоза служит рассасывание гранулем или фиброзные изменения пораженного органа.
Классификация
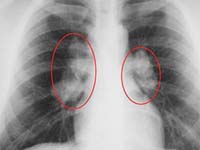
На основании полученных рентгенологических данных в течении саркоидоза легких выделяют три стадии и соответствующие им формы.
Стадия I (соответствует начальной внутригрудной лимфожелезистой форме саркоидоза) – двустороннее, чаще асимметричное увеличение бронхопульмональных, реже трахеобронхиальных, бифуркационных и паратрахеальных лимфоузлов.
Стадия II (соответствует медиастинально-легочной форме саркоидоза) - двусторонняя диссеминация (милиарная, очаговая), инфильтрация легочной ткани и поражение внутригрудных лимфоузлов.
Стадия III (соответствует легочной форме саркоидоза) – выраженный пневмосклероз (фиброз) легочной ткани, увеличение внутригрудных лимфоузлов отсутствует. По мере прогрессирования процесса происходит образование сливных конгломератов на фоне нарастающих пневмосклероза и эмфиземы.
По встречающимся клинико-рентгенологическим формам и локализации различают саркоидоз:
- Внутригрудных лимфоузлов (ВГЛУ)
- Легких и ВГЛУ
- Лимфатических узлов
- Легких
- Дыхательной системы, сочетающийся с поражением других органов
- Генерализованный с множественными поражениями органов
В течении саркоидоза легких выделяют активную фазу (или фазу обострения), фазу стабилизации и фазу обратного развития (регрессии, затихания процесса). Обратное развитие может характеризоваться рассасыванием, уплотнением и реже – кальцинацией саркоидных гранулем в легочной ткани и лимфоузлах.
По скорости нарастания изменений может наблюдаться абортивный, замедленный, прогрессирующий или хронический характер развития саркоидоза. Последствия исхода саркоидоза легких после стабилизации процесса или излечения могут включать: пневмосклероз, диффузную или буллезную эмфизему, адгезивный плеврит, прикорневой фиброз с обызвествлением или отсутствием обызвествления внутригрудных лимфоузлов.
Симптомы саркоидоза легких
Развитие саркоидоза легких может сопровождаться неспецифическими симптомами: недомоганием, беспокойством, слабостью, утомляемостью, потерей аппетита и веса, лихорадкой, ночной потливостью, нарушениями сна. При внутригрудной лимфожелезистой форме у половины пациентов течение саркоидоза легких бессимптомное, у другой половины наблюдаются клинические проявления в виде слабости, болей в грудной клетке и суставах, кашля, повышения температуры тела, узловатой эритемы. При перкуссии определяется двустороннее увеличение корней легких.
Течение медиастинально-легочной формы саркоидоза сопровождается кашлем, одышкой, болями в грудной клетке. При аускультации выслушиваются крепитация, рассеянные влажные и сухие хрипы. Присоединяются внелегочные проявления саркоидоза: поражения кожи, глаз, периферических лимфоузлов, околоушных слюнных желез (синдром Херфорда), костей (симптом Морозова-Юнглинга). Для легочной формы саркоидоза характерно наличие одышки, кашля с мокротой, болей в грудной клетке, артралгий. Течение III стадии саркоидоза отягощают клинические проявления сердечно-легочной недостаточности, пневмосклероза и эмфиземы.
Осложнения
Наиболее частыми осложнениями саркоидоза легких служат эмфизема, бронхообтурационный синдром, дыхательная недостаточность, легочное сердце. На фоне саркоидоза легких иногда отмечается присоединение туберкулеза, аспергиллеза и неспецифических инфекций. Фиброзирование саркоидных гранулем у 5-10% пациентов приводит к диффузному интерстициальному пневмосклерозу, вплоть до формирования "сотового легкого". Серьезными последствиями грозит появление саркоидных гранулем паращитовидных желез, вызывающих нарушение кальциевого обмена и типичную клинику гиперпаратиреоза вплоть до летального исхода. Саркоидное поражение глаз при поздней диагностике может привести к полной слепоте.
Диагностика
Острое течение саркоидоза сопровождается изменениями лабораторных показателей крови, свидетельствующими о воспалительном процессе: умеренным или значительным увеличением СОЭ, лейкоцитозом, эозинофилией, лимфо- и моноцитозом. Первоначальное повышение титров α- и β-глобулинов по мере развития саркоидоза сменяется увеличением содержания γ-глобулинов.


КТ органов грудной клетки. Множественные типичные саркоидозные очаги субмиллиметрового диапазона с диффузным распространением
При проведении бронхоскопии с биопсией могут обнаруживаться косвенные и прямые признаки саркоидоза: расширение сосудов в устьях долевых бронхов, признаки увеличения лимфоузлов в зоне бифуркации, деформирующий или атрофический бронхит, саркоидные поражения слизистой оболочки бронхов в виде бляшек, бугорков и бородавчатых разрастаний. Наиболее информативным методом диагностики саркоидоза служит гистологическое исследование биоптата, полученного при бронхоскопии, медиастиноскопии, прескаленной биопсии, трансторакальной пункции, открытой биопсии легких. Морфологически в биоптате определяются элементы эпителиоидной гранулемы без некроза и признаков перифокального воспаления.
Лечение саркоидоза легких
Учитывая то факт, что значительная часть случаев вновь выявленного саркоидоза сопровождается спонтанной ремиссией, за пациентами устанавливается динамическое наблюдение в течение 6-8 месяцев для определения прогноза и необходимости назначения специфического лечения. Показаниями к лечебному вмешательству служит тяжелое, активное, прогрессирующее течение саркоидоза, комбинированные и генерализованные формы, поражение внутригрудных лимфоузлов, выраженная диссеминация в легочной ткани.
Лечение саркоидоза проводится назначением длительных курсов (до 6-8 месяцев) стероидных (преднизолон), противовоспалительных (индометацин, ацетилсалициловая к-та) препаратов, иммунодепрессантов ( хлорохин, азатиоприн и др.), антиоксидантов (ретинол, токоферола ацетат и др.). Терапию преднизолоном начинают с ударной дозы, затем постепенно снижают дозировку. При плохой переносимости преднизолона, наличии нежелательных побочных эффектов, обострении сопутствующей патологии терапию саркоидоза проводят по прерывистой схеме приема глюкокортикоидов через 1—2 дня. Во время гормонального лечения рекомендуется белковая диета с ограничением поваренной соли, прием препаратов калия и анаболических стероидов.
При назначении комбинированной схемы терапии саркоидоза 4-6-месячный курс преднизолона, триамцинолона или дексаметазона чередуют с нестероидной противовоспалительной терапией индометацином или диклофенаком. Лечение и диспансерное наблюдение за пациентами с саркоидозом осуществляется фтизиатрами. Больные с саркоидозом разделяются на 2 диспансерные группы:
- I – пациенты с активным саркоидозом:
- IА – диагноз установлен впервые;
- IБ – пациенты с рецидивами и обострениями после курса основного лечения.
- II – пациенты с неактивным саркоидозом (остаточные изменения после клинико-рентгенологического излечения или стабилизации саркоидного процесса).
Диспансерный учет при благоприятном развитии саркоидоза составляет 2 года, в более тяжелых случаях – от 3 до 5 лет. После излечения пациенты снимаются с диспансерного учета.
Прогноз и профилактика
Саркоидоз легких характеризуется относительно доброкачественным течением. У значительного числа лиц саркоидоз может не давать клинических проявлений; у 30% - переходить в спонтанную ремиссию. Хроническая форма саркоидоза с исходом в фиброз встречается у 10-30% пациентов, иногда вызывая выраженную дыхательную недостаточность. Саркоидное поражение глаз может привести к слепоте. В редких случаях генерализованного нелеченного саркоидоза возможен летальный исход. Специфические меры профилактики саркоидоза не выработаны ввиду неясных причин заболевания. Неспецифическая профилактика состоит в сокращении воздействия на организм профессиональных вредностей у лиц групп риска, повышении иммунной реактивности организма.
2. Саркоидоз и проблемы его классификации/ Терпигорев С.А., Эль Зейн Б.А., Верещагина В.М., Палеев Н.Р.// Вестник РАМН. – 2012 - №5.
3. Саркоидоз: международные согласительные документы и рекомендации/ Визель А.А. , Визель И.Ю.// Русский медицинский журнал. – 2014 - №5.
4. Внутренние болезни в 2-х томах: учебник/ Под ред. Мухина Н.А., Моисеева В.С., Мартынова А.И. - 2010.
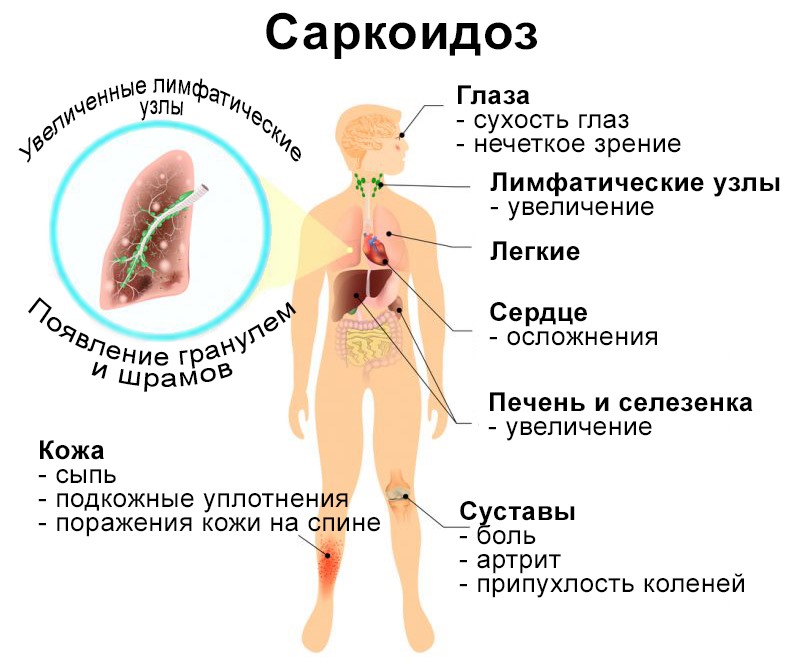
Саркоидозом преимущественно болеют люди в возрасте от двадцати до сорока лет. Патологический процесс развивается в лёгких и лимфатических узлах. Пациенты обычно наблюдаются терапевтом или семейным врачом. Пятьдесят процентов пациентов выздоравливают без медикаментозной терапии. У другой половины больных заболевание приобретает хроническое течение.
Причины
В триггерных факторов, провоцирующих развитие саркоидоза, выступают грибки и плесень, пестициды. Заболевание возникает при наличии генетической предрасположенности. Неизвестный антиген вызывает иммунную клеточную реакцию, в результате которой в лёгких и лимфатических узлах формируются гранулёмы. Повышение уровня кальция в крови и моче приводит к развитию мочекаменной болезни, нефрокальциноза, хронической болезни почек.
Симптомы
В большинстве случаев саркоидоз не проявляется клиническими симптомами. При поражении лёгких пациенты предъявляют жалобы на кашель, одышку и наличие дискомфорта в грудной клетке. Их беспокоит общая слабость, недомогание, усталость. Исчезает аппетит. У некоторых пациентов заболевание проявляется лихорадкой неустановленного происхождения.
У женщин часто поражается нервная система, глаза, возникает узловая эритема. У мужчин и лиц пожилого возраста в крови повышается уровень кальция. Саркоидоз у детей может проявляться артритом, сыпью, увеитом.
Осложнения
Саркоидоз может осложниться фиброзом лёгких. Летальный исход вследствие легочного кровотечения наступает довольно редко.
Диагностика
Пациентам, у которых семейные врачи подозревают саркоидоз, проводят рентгенологическое исследование грудной клетки.
Таблица№1. Рентгенологическая классификация саркоидоза
| Стадия | Изменения на рентгеновских снимках |
| Нулевая | Отсутствуют |
| Первая | Двусторонее поражение прикорневых лимфоузлов |
| Вторая | Изменения паренхимы лёгких, поражение лимфатических узлов |
| Третья | Изменения в ткани лёгкого без поражения лимфоузлов |
| Четвёртая | Фиброз легочной ткани с формированием сотового лёгкого |
При выявлении характерных рентгенологических признаков саркоидоза пульмонологи подтверждают диагноз с помощью игольной трансбронхиальной игольной биопсии внутригрудных или узлов средостения. Исследование выполняют под контролем эндобронхиального ультразвукового исследования. Если диагноз не подтверждается, эндоскописты проводят бронхоскопическую трансбронхиальную биопсию. Диагноз можно установить с помощью медиастиноскопии с биопсией лимфоузлов ворот лёгкого или средостения, видеоторакоскопической биопсии лёгких или открытой биопсии с получением образца легочной ткани. Наиболее информативный метод диагностики –позитронно-эмиссионная томография.
Для дифференциальной диагностики саркоидоза с туберкулёзом пациентам как можно раньше проводят пробу Манту. Если у пациента выявляют минимальные признаки заболевания, ему выполняют бактериологическое исследование биоптата на микобактерии и грибы. При постанове диагноза учитывают наличие экологических триггеров гиперчувствительного пневмонита (птиц, заплесневевшего сена), профессиональных вредностей (бериллия, силикатов).

Функцию лёгких оценивают с помощью пульсоксиметрии. Сатурация (насыщение кислородом) крови снижается при наличии выраженных нарушений дыхательной функции. Пациентам выполняют клинический анализ крови, измеряют уровень кальция в сыворотке, концентрацию мочевины, креатинина и печёночных ферментов.
Пульмонологи выполняют бронхиальный лаваж и направляют в лабораторию промывные воды. Их исследуют на наличие возбудителей инфекций, атипичных клеток. Если диагноз не подтверждается гистологически, проводят позитронно-электронную томографию.
Лечение
Больных, которые не нуждаются в лечении фармакологическими препаратами, наблюдает семейные врачи. Они начинают лечение при усугублении клинических проявлений болезни, ограничении активности пациента, ухудшении дыхательной функции, появлении существенных изменений на рентгенограммах. Интенсивная терапия проводится при поражении патологическим процессом органов зрения, нервной системы, сердца, кожи, суставов, развитии печёночной или почечной недостаточности.
Профилактика
Чтобы предотвратить развитие саркоидоза, следует исключить контакт с агентами, которые вызывают поражение легочной ткани (плесенью, грибками, пестицидами).
Источники:
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043
Читайте также:

