Симптомы при отравлении цезием
Обновлено: 25.04.2024
Таллий - (лат. Тhallium), Tl, химический элемент III группы периодической системы, атомный номер 81, атомная масса 204,383.
Таллий - серебристо-белый металл с сероватым оттенком, не имеет вкуса и запаха, что может быть использовано в криминальных целях - его совершенно невозможно распознать.
Таллий относится к высокотоксичным ядам, и отравление им нередко заканчивается летальным исходом.
Что провоцирует / Причины Отравления таллием:
Таллий используется в качестве инсектицида и средства для борьбы с грызунами, как катализатор при проведении фейерверков, в производстве оптических линз, как примесь для получения сплавов и для получения изображения перфузии сердца при радиологических исследованиях. Имеют место как случайные, так и умышленные проглатывания таллия. Массовые отравления таллием произошли после употребления в пищу зерна, обработанного таллием. Таллий используется в виде солей йода, сульфата и нитрата.
Патогенез (что происходит?) во время Отравления таллием:
Таллий абсорбируется через кожу, при вдыхании и при пероральном приеме. Объем его распределения велик и составляет 10 л на 1 кг массы тела. Локализуется таллий в почках, поджелудочной железе, селезенке, печени, легких, мышцах и головном мозге. Таллий связывается с сульфгидрильными группами на мембранах митохондрий во внутриклеточных участках. Период полувыведения таллия составляет 3-15 дней. Из организма человека таллий экскретируется с мочой в соответствии с фармакокинетическим процессом 1-го порядка; в день с мочой выводится 3 % введенной дозы.
Таллий вмешивается в процесс окислительного фосфорилирования, угнетая АТФазу. При патологоанатомическом исследовании обнаруживают отек головного мозга, потерю миелина периферическими нервами, жировую инфильтрацию печени и дегенеративные изменения миокарда.
Симптомы Отравления таллием:
Тяжелое отравление происходит после проглатывания дозы, превышающей I г, или 8 мг/кг. Смерть наступает после употребления дозы, равной 15 мг/кг.
Сразу после попадания таллия в организм (в течение 3-4 ч) развиваются рвота и тошнота, боли в животе, понос и кровавый стул. Впоследствии (в течение 1 нед после проглатывания) появляются признаки поражения центральной нервной системы, включая спутанность сознания, психоз, хореоатетоз, синдром органического поражения головного мозга, судороги и кому. К числу проявлений поражения периферической нервной системы, как чувствительных, так и двигательных окончаний, относятся парестезия, миалгия, слабость, тремор и атаксия. Проявления изменений со стороны вегетативной нервной системы встречаются реже, к ним относятся тахикардия, гипертония и слюнотечение. Нарушения зрения включают неврит, офтальмоплегию, птоз, страбизм и паралич черепных нервов. К числу поздних проявлений отравления (развивающихся через 2-4 нед после воздействия таллия) относится диффузное выпадение волос (с сохранением волос на теле и лобке и одной трети бровей), которое сменяется восстановлением волосяного покрова при уменьшении уровня загрязнения организма. Остаточные изменения характеризуются потерей памяти, атаксией, тремором и свисанием стопы.
Диагностика Отравления таллием:
Результаты лабораторных исследований
Таллий непроницаем для рентгеновских лучей и выявляется на рентгенограммах брюшной полости. Концентрация таллия, при попадании в организм больших его количеств, колеблется от 300 до 2000 мкг/л, а экскреция его превышает 10-20 мкг за 24 ч. Отмечаются диффузные изменения на электроэнцефалограмме (ЭЭГ) и замедление нервной проводимости в периферических нервах.
Лечение Отравления таллием:
Терапевтические мероприятия включают в себя очищение желудочно-кишечного тракта, усиление почечной экскреции хлоридом калия, гемодиализ и введение антидота диэтилдитиокарбамата (дитиокарб). Промывание желудка или применение сиропа ипекакуаны показаны в течение 4-6 ч после острого отравления. Адекватность выведения таллия из организма может быть документирована последующим проведением рентгенологического исследования брюшной полости. Прусский голубой абсорбирует таллий в желудочно-кишечном тракте, обменивая калий на таллий в его кристаллической решетке, тем самым предотвращая всасывание последнего в кровь. Однократная пероральная доза равна 250 мг/кг. Маннитол или цитрат магния используют в качестве слабительных для более интенсивного очищения желудочно-кишечного тракта. Эффективность такого лечения была подтверждена 50 % укорочением периода полувыведения таллия из сыворотки крови.
К каким докторам следует обращаться если у Вас Отравление таллием:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Отравления таллием, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Отравление веществами удушающего действия - хлорпикрином, фосгеном и дифосгеном
К удушающим относятся вещества, поражающие главным образом легочные ткани и вызывающие отек легких. Речь идет о следующих соединениях: CG — фосген (карбонилхлорид, дихлорангидрид угольной кислоты); DP — дифосген (трихлорметилхлорформиат, трихлорметилхлоркарбонат); CL — хлор; PS — хлорпикрин.
Лучше всего среди них известен фосген. Вещества этой группы раздражают бронхи, трахею, гортань, глотку и нос, а это вместе с острым отеком легких приводит к ощущению удушья.
Хлор рассмотрен также в отдельной статье о загрязнении воздуха.
а) Отравление хлорпикрином. Хлорпикрин (CCl3NО2) — это бесцветная, слегка маслянистая жидкость, применяемая в качестве фумиганта для обработки зерна, почвенного инсектицида и БОВ. Она вызывает сильное раздражение глаз, слизистых оболочек и легких. Летальная экспозиция для человека соответствует примерно 119 млн-1 в течение 30 мин, а смерть наступает от отека легких. Остатки аэрозоля на объектах могут вызывать сухой кашель.
б) Предельно допустимые концентрации. В США Национальный институт техники безопасности и гигиены труда/Управление по технике безопасности и гигиене труда (NIOSH/OSHA) установили следующие средневзвешенные по времени производственные ПДК:
Хлор 0,15 млн -1 (1,5 мг/м 3 );
Хлорпикрин 0,1 млн -1 (0,7 мг/м 3 );
Фосген 0,1 млн -1 (0,4 мг/м 3 ).
- История вопроса. Хлор — первое вещество, использованное в качестве наступательного оружия и открывшее саму эру химических войн: 22 апреля 1915 г. германская армия накрыла войска Антанты зеленовато-желтым облаком, убившим 5000 человек и уложившим в госпитали еще 10 000. Под Ипром 22 декабря 1915 г. немцы применили второе в истории БОВ — фосген, отравив им 1069 человек, из которых 116 умерли от острого отека легких.
Более 80 % всех жертв БОВ в первую мировую войну вызвано именно этим веществом. Дифосген, в принципе представляющий собой соединение фосгена с хлороформом, разработан уже после ее окончания с целью "улучшения" фосгена, но в 30-е годы его производство было свернуто с появлением веществ нервно-паралитического действия. Хлорпикрин применяли во время первой мировой войны как БОВ, раздражающее кожу и слизистые.
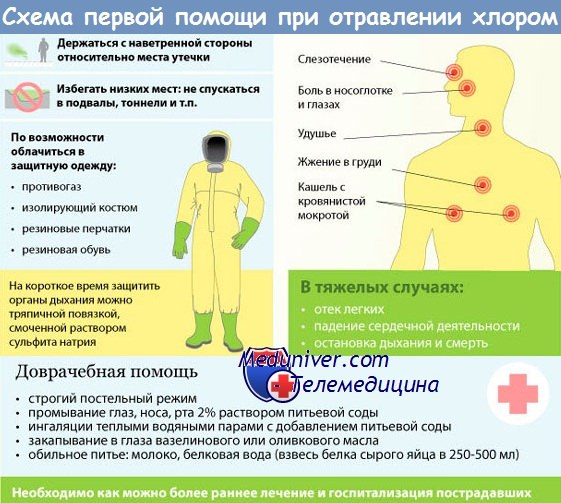
в) Отравление фосгеном и дифосгеном:
- Физические свойства. Фосген при комнатной температуре и атмосферном давлении представляет собой бесцветный газ с запахом свежего сена. Он тяжелее воздуха, поэтому в зависимости от погодных условий может скапливаться на некоторое время в траншеях, низинах и древесно-кустарниковых зарослях.
- Защита. Адекватную защиту против веществ удушающего действия обеспечивает стандартный полевой противогаз или пылеулавливающий фильтр.
- Дозы:
1. Уровень экспозиции ниже 25 млн-1/мин считается безвредным.
2. Экспозиция к низким дозам (50—150 млн-1/мин) требует ингаляционного или системного введения стероидов пострадавшим и наблюдения за ними как минимум в течение 8 ч, после чего, если рентгенограмма грудной клетки нормальная, их можно выписывать. Если рентгеновское оборудование недоступно, наблюдение продлевают до 24 ч.
3. Экспозиция к уровням фосгена выше 150 млн-1/мин индуцирует клинический отек легких, а выше 300 млн -1 /мин опасна для жизни.
- Механизм действия фосгена и дифосгена:
Дыхательная система. Массивному отеку легких предшествуют поражение бронхиального эпителия, развитие эмфизематозных очагов, дольковых ателектазов и отек околососудистой соединительной ткани. Трахея и бронхи после экспозиции к фосгену обычно выглядят нормально. Это резко контрастирует с картиной отравления хлором или хлорпикрином, когда эпителиальная выстилка обеих этих структур бывает сильно повреждена и слущивается.
- Клиника отравления фосгеном и дифосгеном:
1. Начальный период. Сначала бывает слабое раздражение глаз и глотки с кашлем, нехваткой воздуха, чувством стеснения в груди, тошнотой, иногда рвотой, головной болью и слезотечением.
2. Латентный период. Затем следует латентный период продолжительностью от 30 мин до 48 ч, когда пациент относительно бессимптомен и при объективном обследовании грудной клетки признаков поражения не выявляется.
3. Отек легких. Затем, если отравление сильное, быстро развивается отек легких с учащенным поверхностным дыханием, цианозом и болезненным приступообразным кашлем, приводящим к отхаркиванию обильной пенистой, белой или желтоватой жидкости. Обследование грудной клетки демонстрирует прогрессирующее ослабление дыхательных шумов с булькающими хрипами по всей области легких. Усиливаются общее недомогание, состояние тревоги, одышка и цианоз. Гиповолемия, гипоксия и недостаточность кровообращения могут привести к летальному исходу.
Рентгенограмма грудной клетки примерно в середине клинического латентного периода иногда позволяет выявить начало токсического отека легких гораздо раньше, чем он станет симптоматическим. В фирме Bayer в Германии используют персональные фосгеновые дозиметры.
- Диагностика. Раздражение носа и глотки фосгеном можно спутать с инфекцией верхних дыхательных путей. Затрудненное дыхание и жалобы на стеснение в груди позволяют также подозревать отравление нервно-паралитическим веществом или острый приступ астмы. Некардиогенный отек легких можно принять за отек, связанный с сердечной недостаточностью. Диагноз зависит от подтверждения экспозиции к фосгену в анамнезе. Клиническое состояние коррелирует с газовым составом артериальной крови. Ранняя диагностика промышленной передозировки фосгена затруднительна. Обоняние выявить такую экспозицию не позволяет.
Существенные изменения уровня гемоглобина, гематокрита, РаО2, РаСО2 и рН часто появляются только ближе к концу клинически латентного периода.
- Лечение отравления фосгеном и дифосгеном: Поддерживающая терапия:
1. Показаны покой и тепло: покой во время латентной стадии очень важен, поскольку любая активность в период между экспозицией и появлением легочной симптоматики повышает вероятность летального исхода.
2. При кашле: кодеина фосфат (30—60 мг).
3. Кислород: по возможности увлажненный. Своевременное использование перемежающегося положительного давления, положительного давления в конце выдоха (ПДКВ), маски ("ПДКВ-маски") или, если необходимо, интубации с дыхательным аппаратом или без него может отсрочить или свести к минимуму отек легких и облегчить гипоксемию.
4. Седатация: не применяйте седативных средств, пока не обеспечена адекватная оксигенация и не подготовлено оборудование для вспомогательного дыхания на случай необходимости. Атропин, барбитураты, аналептики и антигистаминные средства противопоказаны.
5. Антибиотики: используются только при развитии бактериального бронхита или пневмонита, но не профилактически.
6. Диуретики при токсическом отеке легких малоэффективны, но они бывают полезны в сочетании с ПДКВ в плане уменьшения интерстициального отека.
Специфические средства. Стероиды, примененные вскоре (желательно в течение 15 мин) после экспозиции, могут уменьшить тяжесть отека. Когда он уже начал развиваться, они гораздо менее эффективны. Первая доза в 5 раз выше обычно используемой при астме. Затем в течение 12 ч применяют половину этой дозы, а в следующие 72 ч, пока риск отека легких не исчезнет, — стандартную противоастматиче-скую дозу.
Рекомендуются: бетаметазона валерат, беклометазона дипропионат или дексаметазона натрия фосфат.
Схема применения стероидов:
1. Ингаляция (дексаметазона натрия фосфата): 4 дозы-нажима (на головку аэрозольного баллончика) сразу, а затем по одному каждые 3 мин, пока не пройдет чувство раздражения. После этого по 5 нажимов с интервалом 15 мин, пока не кончится содержимое стандартного ингалятора. Затем в течение дня 1 нажим в час и по 5 нажимов каждые 15 мин до 30 нажимов в сумме перед отходом ко сну.
Такую схему повторяют ежедневно как минимум в течение 5 сут или дольше, если возникают аномалии, например признаки отека легких или инфильтраты на рентгенограмме грудной клетки, после чего ингаляции можно отменить. Если выздоровление идет медленно, свести дозу к 6 нажимам в день до полной нормализации состояния.
2. Если используется беклометазона или бетаметазона дипропионат, как можно быстрее проводят ингаляцию 10 доз-нажимов "разбрызгиваний" стероида из аэрозольного ингалятора. Следующие 10 ч применяют по 5 нажимов 1 раз в час, затем в течение как минимум 5 сут — 1 нажим ежечасно круглосуточно. Системная терапия: сначала внутривенно 20 мг бетаметазона или эквивалент этой дозы; повторяют внутривенно или внутримышечно каждые 6 ч в течение 24 ч и снижают дозу на протяжение следующих 5 сут.
3. Системная стероидная терапия.
Начинают как можно быстрее после экспозиции с 2 г метилпреднизолона внутривенно или внутримышечно (или с эквивалента этой дозы), повторяют через 6 и 12 ч. Затем вводят эту дозу с интервалом 12 ч от 1 до 5 сут в зависимости от тех же критериев, что и при стероидной ингаляционной терапии. Можно назначить антибиотики и противогрибковые средства для предупреждения инфекции и грибковой суперинфекции. Альтернативная схема системного лечения следующая:
День 1 1000 мг преднизолона внутривенно;
День 2 и 3800 мг преднизолона внутривенно;
День 4 и 5700 мг преднизолона внутривенно;
День 6 Если рентгенограмма грудной клетки остается нормальной, начинают быстро снижать дозу.
В острой стадии бронхоспазма могут потребоваться адреналин и кислород. Применяют также отхаркивающие средства.
Антидоты. Антидоты для фосгена не известны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Патологическое состояние, обусловленное местным прижигающим, а также общим резорбтивным действием едких химических соединений на организм в результате однократного приема потенциально токсических доз.
Классификация
Диагностика
Диагностические критерии: отравления кислотами
При отравлении кислотами на месте соприкосновения с тканями кислоты вызывают прижигание. Всасывание кислот и продуктов тканевого распада обуславливает общетоксическое действие. Наиболее выражен резорбтивный эффект при отравлениях слабодиссоциирующими органическими кислотами, при отравлениях кислотами с высокой константой диссоциации преобладают симптомы местного поражения.
Различают токсикогенную фазу (патологические реакции в результате специфического действия прижигающего яда на организм), соматогенную (патологические реакции со стороны организма, возникающие преимущественно после удаления или разрушения прижигающего яда).
Клинические проявления: местные, обусловленные химическим ожогом в основном желудочно-кишечного тракта, а также химические ожоги дыхательных путей в результате прямого воздействия паров кислот или их попадания вместе с аспирированными рвотными массами. Химические ожоги характеризуются стадийностью течения.
Первая стадия - острое поражение различной глубины и обширности (первая неделя отравления), коагуляционный некроз 24-48 часов.
Вторая стадия - образование грануляционной ткани (первые две недели), в этой стадии наиболее вероятны перфорации ожоговой поверхности.
Третья стадия - образование рубца и стриктуры. Фиброзная ткань начинает формироваться спустя 2-4 недели.
Общие проявления: обусловленные резорбтивным действием прижигающего яда, его гемолитической способностью, способностью разрушать клеточные мембраны слизистой оболочки желудочно-кишечного тракта, дыхательных путей, а также клеточных мембран сосудистой стенки.
Осложнения: в токсикогенной фазе (1-2 сут.) - гипотензия, экзотоксический шок (выход жидкой части крови во внеклеточное пространство), ранние первичные желудочно-кишечные кровотечения (непосредственное повреждение сосудистой стенки, 1-ые часы отравления), ранние вторичные (1-2 сут., лизис тромбов), перфорация, отек гортани (выброс биологически активных веществ, усугубляющих местный химический отёк), отёк легких (поражение альвеолярно-каппилярной стенки, выброс биологически активных веществ, выход жидкой части крови).
Осложнения в соматогенной фазе (позднее 3-х суток): желудочно-кишечные кровотечения, трахеобронхиты и пневмонии, острая почечно-печеночная недостаточность (острый гемоглобинурийный нефроз), коагулопатии, рубцовые деформации пищевода и желудка, малигнизация рубцово-деформированных стенок пищевода, желудка.
Жалобы и анамнез: тошнота, рвота, жидкий стул, нередко с кровью, боли в горле, по ходу пищевода, эпигастрии, затрудненное дыхание, повышенное слюноотделение, общая слабость, жажда.
Физикальное обследование: психо-моторное возбуждение, экзофтальм, следы ожога на коже подбородка, шеи, гиперемия, отек слизистой ротовой полости, зева, гортани, гиперсаливация, выраженный рвотный рефлекс, бледность, сухость кожных покровов, осиплость голоса, затрудненное дыхание, аускультативно в лёгких ослабленное дыхание, сухие и влажные хрипы, при отеке легких, разнокалиберные хрипы, тахикардия, гипотензия, болезненность в эпигастрии при пальпации, увеличенная печень, положительный симптом Пастернацкого с обеих сторон, гипертермия, жидкий стул возможно с кровью, олигоанурия.
Лабораторные исследования: наличие гемолиза в крови и моче, лейкоцитоз, снижение эритроцитов, гемоглобина, повышение трансаминаз, продуктов азотистого обмена, билирубина, снижение уровня электролитов, признаки гипо- и гиперкоагуляции, наличие белка в моче, свежих и изменённых эритроцитов, повышение лейкоцитов.
Инструментальные исследования
ФГДС
1-10 день: катаральные, катарально-фибринозное воспаление, эрозивные, эрозивно-язвенные поражения ЖКТ, обширные кровоизлияния, кровотечения, язвенно-некротическое поражение.
11-12 день: развитие грануляционной ткани, со 2-4-го месяца с момента отравления - рубцовые деформации грудного отдела, нижней трети пищевода.
Показания для консультации специалистов: консультация хирурга при ранних, поздних кровотечениях, перфорации стенки желудка, пищевода, стриктурах пищевода. Консультация нефролога при острой почечной недостаточности.
При острых отравлениях химическими веществами наблюдаются разнообразные нарушения со стороны нервной системы: оглушенность, сомнолентность, кома, астеническое состояние, энцефалопатия, психомоторное возбуждение, острые интоксикационные психозы (делирии), токсические полиневриты.
Что провоцирует / Причины Токсического поражения нервной системы:
Угнетение сознания отмечается преимущественно при отравлении веществами наркотического действия. В легких случаях или в самом начале отравления имеет место оглушение, при отравлении средней степени тяжести оно сменяется сомнолентностью. Тяжелые отравления химическими веществами вызывают коматозные состояния различной глубины. Метаболические комы могут быть первичные, возникающие в токсикогенную фазу отравления, и вторичные - в соматогенную фазу в результате накопления эндогенных токсических веществ.
Патогенез (что происходит?) во время Токсического поражения нервной системы:
Патогенез экзотоксической комы. Развитие комы обусловлено снижением потребления кислорода центральной нервной системой (ЦНС). При утилизации кислорода менее 60 % от нормы развивается кома. Гипоксия, вызванная блокадой дыхательных ферментов (цитохромоксидаз), нарушает окисление глюкозы в цикле Кребса. Анаэробный тип гликолиза приводит к накоплению недоокисленных продуктов обмена (молочной, пировиноградной кислот), которые оказывают токсическое воздействие на нервные клетки вплоть до их гибели. При гипоксии ЦНС наблюдается рефлекторное расширение сонных и межпозвоночных артерий, что увеличивает приток крови и способствует отеку мозга, который может сопровождаться гипертоиусом мышц, менингеальными симптомами, парезами и параличами.
При токсической коме, продолжающейся более 30 ч, наблюдается прижизненная гибель мозга.
Симптомы Токсического поражения нервной системы:
Клиническая симптоматика
Выделяют: оглушенность больного (у пострадавшего наблюдается замедленная реакция на вопросы); сомноленцию (больной отвечает на вопросы, но не ориентируется в пространстве и времени) и кому (у больного полностью отсутствует сознание). По классификации экзотоксические комы подразделяются на поверхностные, глубокие и запредельные.
Для поверхностной комы характерно:
- отсутствие сознания,
- сохранение корнеальных и зрачковых рефлексов,
- сохранение мышечного тонуса и сухожильных рефлексов,
- наличие глотательного рефлекса,
- отсутствие атонии мышц мягкого неба,
- есть реакция на болевые раздражители,
- нет угнетения дыхания и сердечной деятельности.
В зависимости от характера отравления при поверхностной коме могут наблюдаться миоз или мидриаз, нормальный ; мышечный тонус или гипертонус, бронхорея или бронхоспазм.
Для глубокой комы типично:
- бледность кожных покровов,
- угнетение глазодвигательных рефлексов и реакции зрачка на свет,
- снижение мышечного тонуса и сухожильных рефлексов,
- отсутствие реакции на болевой раздражитель,
- появление патологических рефлексов (Бабинского),
- снижение систолического, диастолического и пульсового давления,
- угнетение дыхания,
- гипотермия.
Запредельной коме присуще резкое угнетение дыхания и гемодинамики, летальные исходы от острой дыхательной и сердечной недостаточности.
Экзотоксические комы могут быть осложненными и неосложнеиными. Осложнением комы считается отек мозга, бронхорея, бронхоспазм, угнетение дыхания, гемодинамики.
В соматогенной фазе отравления комы часто осложняются пневмониями и синдромом позиционного сдавления.
Экзотоксические комы дифференцируются:
- с первично-неврологическими комами, обусловленными черепно-мозговыми травмами, расстройствами мозгового кровообращения;
- с эндотоксическими комами, которые возникают ;
- при накоплении токсических веществ при таких заболеваниях, как сахарный диабет, болезни печени и почек.
Выход из комы возможен через двигательное возбуждение, судорожный синдром. После коматозного состояния у больного может возникнуть делирий.
При экзотоксикозах часто наблюдаются острые психозы, которые могут быть первичными и вторичными. Первичные возникают в токсикогенную, вторичные - в соматогенную фазы отравления. К первичным психозам относят онейроидный (грезоподобный) синдром (при отравлении атропином, кокаином, опиатами, димедролом, циклодолом); психосенсорный делирий с изменением формы и величины предметов (при отравлении ФОН); эмоционально-гиперестетический с повышенной чувствительностью к свету, звуку (при отравлении этиленгликолем, тубазидом).
Частыми вторичными психозами являются: алкогольный, возникающий после алкогольной комы и проявляющийся абстинентным синдромом, переходящим в устрашающие галлюцинации и иллюзии, кататоно-шизофренный синдром (после отравления угарным газом).
После отравления у больного нередко наблюдается астенический синдром и энцефалопатия. Энцефалопатию часто вызывают такие вещества, как алкоголь, хлорированные углеводороды, этиленгликоль и др. В легкой форме она проявляется головной болью, разбитостью, низкой работоспособностью, в тяжелых случаях - резким снижением памяти и интеллекта.
Лечение Токсического поражения нервной системы:
Принципы лечения токсических поражений нервной системы следующие:
- Естественные и хирургические методы детоксикации, аитидотная терапия.
- Защита мозга от гипоксии при коме (гипотермия, назначение в первые сутки оксибутирата натрия, цитохрома С, цитомака).
- Инфузионная терапия и форсированный диурез.
- Назначение веществ, усиливающих окисление ядов (глюкоза, аскорбиновая кислота, гипохлорид натрия, витамины, кислород) при отсутствии летального синтеза.
- Переливание альбуминов, плазмы; введение стероидных гормонов и мочегонных средств при отеке мозга.
- Применение препаратов, улучшающих метаболизм нервной клетки (церебролизин, ноотропные препараты, поливитамины, АТФ, никотиновая кислота, большие дозы аскорбиновой кислоты).
- Противосудорожная терапия (седуксен, тазепам, реланиум, сернокислая магнезия, тизерцин, тиопентал-натрий или гексенал).
Больным в глубокой метаболической коме противопоказано введение аналептиков (бемегрид), так как повышая потребность мозга в кислороде, они вызывают судорожный синдром.
К каким докторам следует обращаться если у Вас Токсическое поражение нервной системы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Токсического поражения нервной системы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

