Синюшность кожных покровов при отравлении
Обновлено: 13.05.2024
Кожные покровы и дыхание при отравлении. Сердечно-сосудистая система при интоксикации
При некоторых интоксикациях (отравление окисью углерода, барбитуратами и др.) на кожных покровах нередко возникают трофические расстройства в виде пузырей (напоминающие ожоговые или пролежни). Чаще всего они располагаются в области стоп, бедер, крестца, а также в местах, подвергающихся давлению.
При длительном сдавливании тканей (так называемом синдроме позиционного сдавления) трофические расстройства и некроз возникают и в мышцах. На месте поражения образуется отек и инфильтрация тканей, одновременно отмечаются и общие явления интоксикации.
Наиболее частым симптомом отравлений является расстройство дыхания. Оно проявляется в виде изменения частоты, глубины и ритма дыхания, а также его затруднения. При поражении верхних дыхательных путей (отек гортани, ларингоспазм и др.) одышка носит преимущественно инспираторный характер, при более глубоких поражениях дыхательной системы (бронхоспазм, бронхиолит) — экспираторный характер.
Особое внимание необходимо обратить на расстройство дыхания, наблюдаемое при коматозных состояниях. Оно может быть связано как с воздействием яда на дыхательный центр (угнетение, паралич), так и с нарушением проходимости воздухоносных путей (западение языка, скопление слизи, аспирация рвотных масс, инородных тел и др.). Ослабление или прекращение дыхания может быть следствием и периферического паралича (при отравлениях ядами нервно-паралитического действия).
Шумное, глубокое дыхание наблюдается при тяжелых обменных нарушениях в организме (например, при ацидозе).
Порядок обследования пострадавшего может меняться в зависимости от характера яда и клинической картины отравления.

Сердечно-сосудистая система при интоксикации
При тяжелых интоксикациях пульс частый, слабого наполнения. Чаще всего можно отметить определенное соответствие между частотой пульса и степенью тяжести интоксикации: пульс выше 120 ударов в 1 мин говорит о тяжелой интоксикации; выше 140—160— о состоянии, опасном для жизни (кроме отравления атропина сульфатом и атропиноподобными веществами, при которых очень частый пульс наблюдается и при относительно нетяжелой интоксикации).
При отравлениях кардиотоксическими ядами, ФОС, этиленгликолем и его эфирами и другими может наблюдаться и редкий пульс. Мягкий пульс свидетельствует о сосудистой недостаточности.
Артериальное давление — один из важных показателей гемодинамики. В большинстве случаев интоксикации оно понижается (интоксикационный шок, торнидная фаза), отражает степень сосудистой, реже сердечной недостаточности (кардиогенный шок). Понижению артериального давления может предшествовать его кратковременное повышение (эректильная стадия шока). Особенно низкие показатели артериального давления наблюдаются при отравлениях хлорированными углеводородами, спиртами, барбитуратами, транквилизаторами и др. Незадолго до смерти пострадавшего артериальное давление падает независимо от характера яда. Опасным для жизни считается понижение максимального артериального давления ниже 80 мм рт. ст. Реже наблюдается повышенное артериальное давление. Гипертензия возникает либо первично в результате прямого воздействия яда на организм, либо вторично— вследствие поражения почек (ренальная гипертензия), повышения внутричерепного давления, развития гипоксии и др.
Сердце. Чаще всего отмечается приглушение первого тона. При значительной тахикардии первый тон может быть усиленным. При тяжелых поражениях миокарда может определяться маятникообразный ритм сердца, эмбриокардия, ритм галопа, систолический шум на верхушке сердца, являющийся чаще всего отражением дистрофических изменений в миокарде.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жидкий стул: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Характер стула напрямую зависит от пищеварительных процессов, к которым относится механическое измельчение пищи, ее химическое расщепление (переваривание) и всасывание. Органы пищеварения включают в себя желудочно-кишечный тракт и пищеварительные железы.
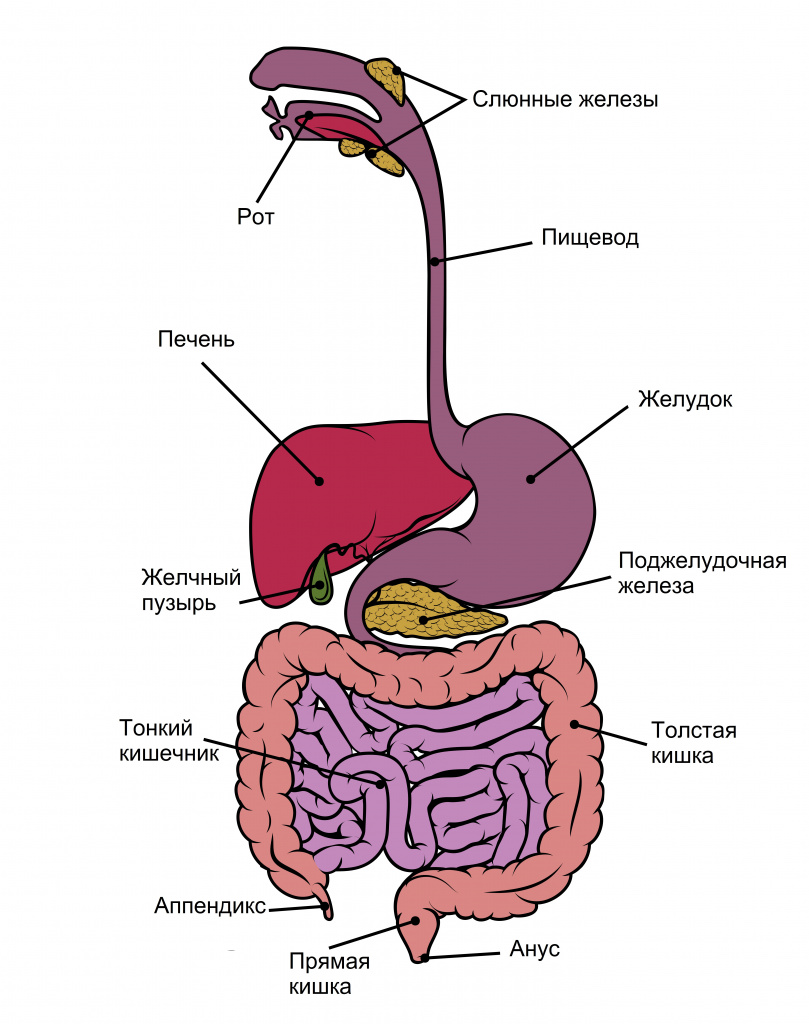
Механическое измельчение пищи происходит главным образом в ротовой полости при помощи зубов.
От степени измельчения пищи во многом зависит эффективность ее переваривания в нижележащих отделах пищеварительной системы, а значит, всасывание и характер стула.
Также в ротовой полости начинается переваривание и всасывание углеводов.
Следующий этап пищеварения реализуется в полости желудка, где на пищу воздействует желудочный сок, в состав которого входят соляная кислота, бикарбонаты, пепсиноген, слизь и внутренний фактор Касла. В просвет двенадцатиперстной кишки поступают желчь и ферменты поджелудочной железы. Здесь с высокой интенсивностью происходят процессы переваривания белков, жиров и углеводов, которые расщепляются на мелкие соединения, всасывающиеся в следующих отделах желудочно-кишечного тракта.
Наиболее развит процесс всасывания в тонком кишечнике - именно здесь через стенку кишки в кровь и лимфу попадает основной объем необходимых организму питательных веществ, минералов, витаминов, воды.
В толстой кишке завершается процесс всасывания и формируются каловые массы. Особенностью данного отдела желудочно-кишечного тракта является его высокая обсемененность бактериями, участвующими в процессах пищеварения, которые синтезируют ряд витаминов и выполняют другие важные функции в организме.
Теоретически жидкий стул может развиться при нарушении переваривания в любом из отделов пищеварительной системы. Однако чаще всего он отмечается при заболеваниях поджелудочной железы, отделов тонкого и толстого кишечника.
Разновидности жидкого стула
Частый разжиженный стул называется диареей. Выделяют следующие разновидности жидкого стула:
-
мелена – это жидкий стул темной, практически черной окраски. Подобный цвет обусловлен наличием железосодержащих соединений, которые являются производными гемоглобина.
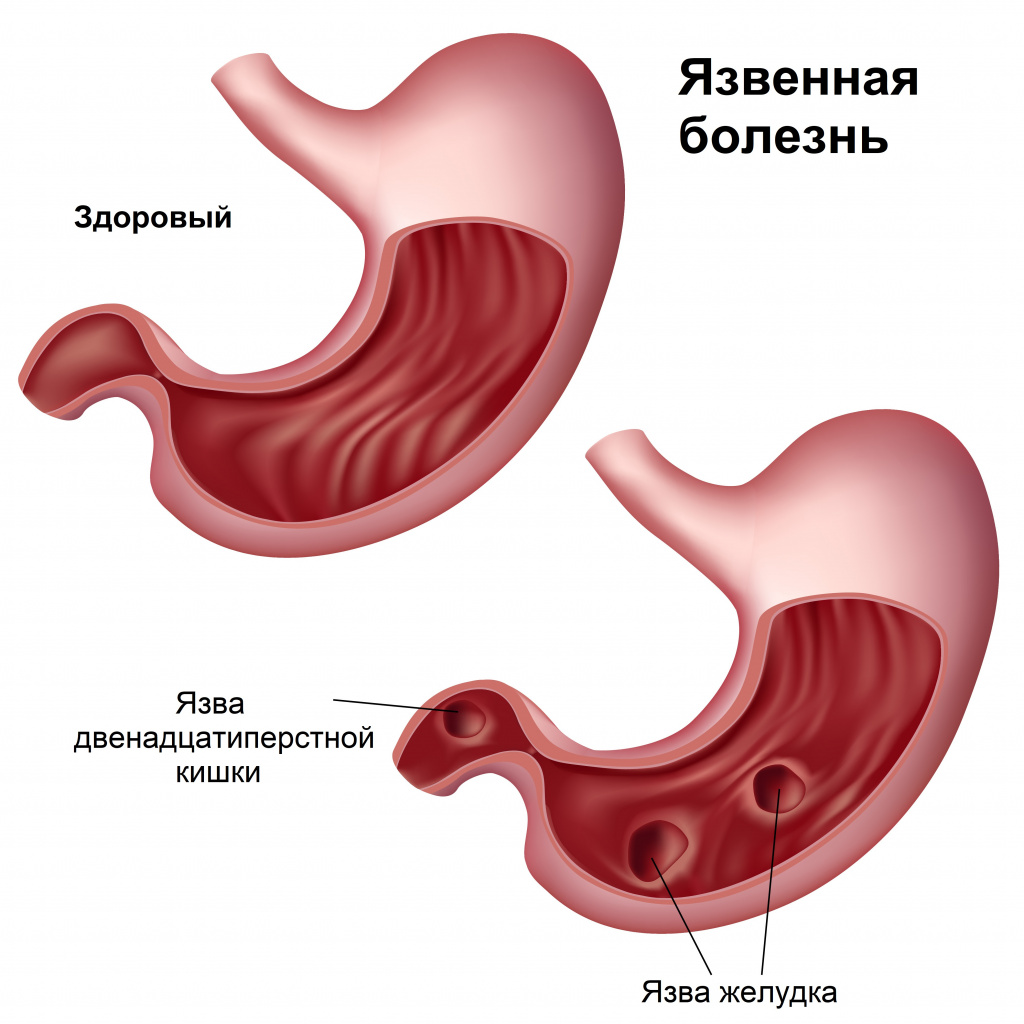
Причина мелены – кровотечения в верхних отделах желудочно-кишечного тракта, главным образом в желудке;
Если рассматривать причины мелены, то к источникам кровотечений из верхних отделов желудочно-кишечного тракта относятся в первую очередь язвы стенки желудка и двенадцатиперстной кишки.
Помимо этого, в литературе описаны некоторые достаточно редкие врожденные состояния, сопровождающиеся, к примеру, избыточной проницаемостью лимфатических сосудов, что приводит к повышенному выходу лимфы в просвет кишки и к выраженной потере белка и разжижению стула (экссудативная энтеропатия).
Заболевания, сопровождающиеся развитием жидкого стула
Среди заболеваний органов пищеварения, сопровождающихся развитием жидкого стула по типу диареи, относятся различные кишечные инфекции вирусной (ротавирус, астровирус и др.) или бактериальной (сальмонелла, кишечная палочка и др.) этиологии.
Поражение стенки кишки может происходить в рамках аллергического воспаления. Так, одним из проявлений пищевой аллергии может быть диарея. Пищевая аллергия часто встречается у детей раннего возраста, причем одним из наиболее частых аллергенов становится белок коровьего молока.
Диарея может возникнуть в ответ на пищевое отравление и является своеобразной защитной реакцией, направленной на скорейшее удаление токсинов из организма.
Жидкий стул часто сопутствует нарушению продукции ферментов поджелудочной железы. Недостаточность поджелудочной железы может развиться на фоне хронического панкреатита, при этом нарушается переваривание и всасывание питательных веществ, что приводит к изменению состава кишечного содержимого и развитию полифекалии – увеличению объема каловых масс, чаще неоформленных, имеющих неприятный гнилостный запах.
Усиление моторики желудочно-кишечного тракта отмечается вследствие активации соответствующих отделов нервной системы без первичных изменений в стенке или просвете кишки.
Часто при данных заболеваниях периоды диареи сменяются периодами запоров.
Диарея может развиваться при некоторых эндокринных заболеваниях, например, гипертиреозе – повышении продукции гормонов щитовидной железы, а также при приеме лекарственных препаратов, в частности антибиотиков, что объясняется нарушением микробиоты желудочно-кишечного тракта.
К каким врачам обращаться при появлении жидкого стула?
Первичную диагностику причин появления жидкого стула проводит, как правило, терапевт или педиатр. Их задача – исключить или выявить патологию, требующую обращения к узкому специалисту: инфекционисту, гастроэнтерологу, аллергологу-иммунологу и т.д.
В связи с высокой настороженностью в отношении инфекционных заболеваний, особенно у пациентов с лихорадкой и другими симптомами инфекционных заболеваний, таких больных могут вначале госпитализировать в специализированные инфекционные стационары с целью исключения или подтверждения лабораторными методами того или иного опасного заболевания.
Диагностика и обследования при появлении жидкого стула
В большинстве случаев врач сможет заподозрить причину появления жидкого стула на основе подробного опроса и тщательного клинического осмотра больного. Во время беседы уточняются время появления данного симптома, сопутствующие жалобы больного, изменение характера питания и питьевого режима, возможный контакт с источниками кишечных инфекций, изменение образа жизни за последние недели и т.д. Осмотр больного дает определенный объем дополнительной информации, что позволяет врачу приблизиться к постановке основного диагноза. Далее врач назначает уточняющие лабораторно-инструментальные исследования:
-
клинический анализ крови с подсчетом лейкоцитарной формулы позволяет выявить признаки инфекционно-воспалительных, аллергических процессов, а также анемию, сопутствующую мелене;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин - цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, - цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
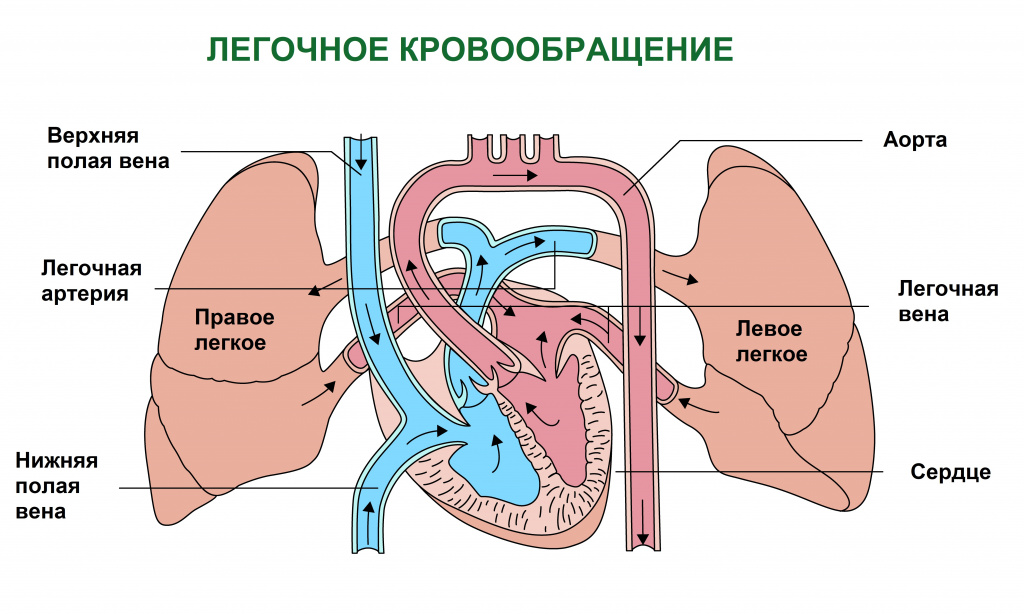
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
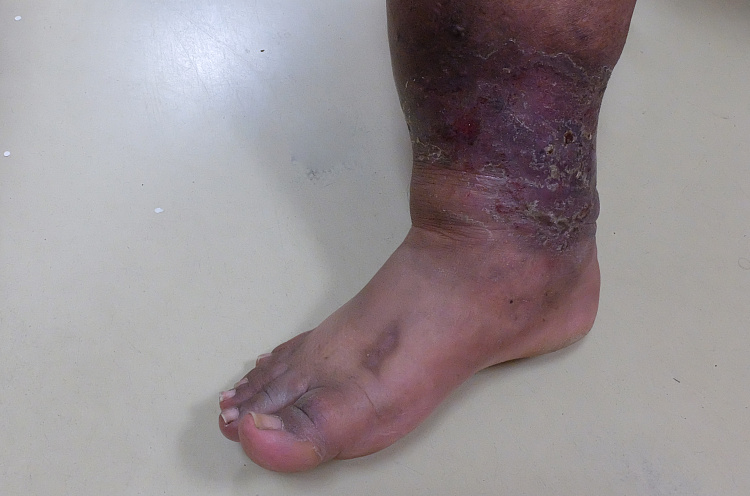
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
-
Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Синюшность кожи или цианоз – патологический процесс, для которого характерен синюшный оттенок кожных покровов и слизистых вследствие высокого содержания в крови восстановленного гемоглобина. Нередко он сигнализирует о наличии гипоксии, анемии и полицитемии. Многие заболевания сердечно-сосудистой системы сопровождаются посинением кожи на верхних и нижних конечностях. Это связано с нарушением кровообращения.
Симптомы синюшности кожи
По механизму возникновения врачи делят цианоз на 2 вида:
- диффузный или центральный;
- периферический или локальный.
- синюшность языка;
- пепельно-серый цвет кожи;
- пораженная кожа остается теплой.
Периферический цианоз вызывает следующие проявления:
- синюшность отдельных частей тела;
- язык остается естественного розового цвета;
- посиневшие участки кожи на ощупь становятся холодными.
Если цианоз вызван сердечной недостаточностью, то у пациента отмечается одышка в состоянии покоя или при любой нагрузке, быстрая утомляемость и отеки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Причины
Диффузное посинение кожи возникает на фоне таких причин:
- медленный кровоток в капиллярах;
- отравление организма ядами или токсинами;
- патологии органов кровеносной системы;
- заболевания дыхательной системы;
- врожденные пороки сердца;
- патологии сердечно-сосудистой системы;
- болезни легких;
- низкое атмосферное давление, вызывающее недостаток кислорода.
Периферический цианоз может поражать уши, глаза, щеки и губы, пальцы, руки и ноги, шейку матки и половые губы. Он развивается из-за непроходимости артериальных сосудов или тромбофлебита нижних конечностей. В редких случаях периферическое посинение кожи сигнализирует о бронхиальной астме и эмфиземе легких.
У женщин обычно диагностируется акроцианоз, не связанный с окклюзирующим поражением артерий, а возникающий при спазме мелких сосудов вследствие переохлаждения. Он поражает пальцы, кисти и стопы. Они могут сильно потеть и опухать. При таком нарушении кожный покров длительное время не возвращает прежнюю здоровую окраску. Болевой синдром отсутствует, трофические изменения и язвы не появляются. Также акроцианоз возникает при отравлении лекарственными препаратами, угарным газом, ядами и наличии дефектов межжелудочковой перегородки.
Цианоз, развивающийся в течение нескольких минут, считается признаком эмболии легочной артерии и асфиксии. Если патология развивается от нескольких часов до суток, то это может быть симптомом бронхиальной астмы и пневмонии, хронических заболеваний сердца и легких.
Цианоз может встречаться у новорожденных детей по причине тонкой кожи и морфологически несовершенных органов дыхания. Такой процесс не несет опасности для ребенка, но родителям все равно следует проконсультироваться с педиатром.
К провоцирующим факторам развития цианоза относятся:
- злоупотребление алкоголем;
- курение;
- неправильное питание и употребление в большом количестве жирных блюд;
- постоянные стрессы;
- сильное эмоциональное потрясение;
- травмы нижних конечностей;
- гипертония;
- сахарный диабет;
- обморожение конечностей;
- варикозное расширение вен.
Цианоз может возникать у пожилых людей и у женщин во время беременности.
Диагностика
В первую очередь, врач осматривает пациента с прослушиванием дыхания и сердечных тонов, выявляет дополнительные симптомы. Чтобы поставить точный диагноз, он может назначить несколько диагностических исследований:
- общий анализ крови;
- анализ газов артериальной крови;
- электрокардиография;
- рентгенография грудной клетки;
- оксигемометрия;
- компьютерная томография грудной клетки.
Для диагностики синюшности кожи в сети клиник ЦМРТ применяют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

К какому врачу обратиться
Если синюшность кожных покровов развивается стремительно, сопровождается удушьем или другими опасными симптомами, звоните в скорую помощь. В других случаях запишитесь на консультацию к терапевту. Он осмотрит и опросит вас, поставит точный или примерный диагноз, назначит лечение или направит к соответствующему узкому специалисту.
Читайте также:

