Смывы с бронхов при туберкулезе
Обновлено: 25.04.2024
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
Как проявляется неосложненный локальный туберкулез бронхов?
С какими заболеваниями следует дифференцировать туберкулез бронхов?
Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
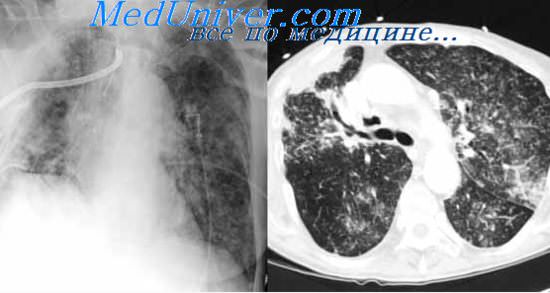
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).
Литература
Смывы слизистой оболочки бронхов. Пункционная биопсия бифуркационных лимфоузлов
Наиболее распространен метод получения материала для цитологического исследования путем взятия смывов со слизистой оболочки бронхов (Herbut, Clerf, 1946; В. И. Иванов, 1960; Н. Н. Шиллер-Волкова, 1963; Г. Л. Феофилов, 1965, и др.).
Мы считаем показанным взятие смывов для цитологического исследования при периферической форме рака и локализации опухоли в сегментарных бронхах верхней доли, особенно слева, недоступных биопсии. Используется аспиратор из бронхоскопического набора Фриделя, соединяемый с электроотсосом.
После введения бронхоскопа в главный бронх пораженного легкого аспирируется бронхиальное содержимое, затем через металлическую трубку из набора Мезрина или полиэтиленовый катетер в бронх, в котором предполагается опухоль, вливается 10—15 мл стерильного физиологического раствора. Больному предлагают сделать несколько глубоких вдохов, а при бронхоскопии под наркозом — гипервентилируют его. Затем вновь вводится фриделевский аспиратор, в который насасываются промывные воды, при этом больному предлагают покашлять. Полученный материал направляется для цитологического исследования в патологоанатомическую лабораторию.
Н. Н. Шиллер-Волкова и Б. А. Рудявский при цитологическом исследовании содержимого бронхов подтвердили диагноз рака легкого в 83—89% случаев.

Определенное расширение диагностических возможностей бронхоскопии представляет пункционная биопсия. Чаще всего она используется для диагностической пункции бифуркационных лимфоузлов (Р. В. Кублицкий, 1964; В. Г. Шуклин, 1965, и др.). Пункционная биопсия бифуркационных лимфоузлов может быть произведена с помощью специальных игл, разработанных в НИИЭХАИиИ. Имеются иглы двух диаметров, включающие рекордовскую канюлю и мандрен. Над рабочей частью иглы расположена ограничивающая шайба, перемещением которой устанавливается требуемая глубина проникновения иглы в ткани (Г. И. Лукомский, В. Р. Белкин и Б. А. Смирнов, 1964).
Пункция производится в области заднего треугольника карины или несколько отступя от нее через задне-внутреннюю стенку правого главного бронха.
Pregowski (1963) использовал пункцию задней стенки нижнего отдела трахеи при бронхоскопии для введения газа в заднее средостение с целью пневмомедиастинографии. Этот метод может использоваться в диагностике опухолей заднего средостения, при определении операбельности рака легкого.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лабораторная диагностика туберкулеза. Выявление бактерий туберкулеза.
В распознавании и дифференциальной диагностике туберкулеза, а также в определении эффективности проводимого лечения важную роль играют лабораторные методы исследования. Среди них большое значение имеют прежде всего способы обнаружения микобактерии туберкулеза в различных выделениях, воспалительных экссудатах, жидкостях и тканях организма больного.
При туберкулезе легких микобактерии находят прежде всего в мокроте. Частота, массивность и постоянство бацилловыделения зависят от формы процесса. Оно часто имеет место при инфильтративном и особенно деструктивном туберкулезе легких. Реже или периодически выделяют микобактерии больные очаговыми, диссеминированными и цирротическими формами туберкулеза без явного распада легочной ткани. Существенное значение имеет при этом состояние бронхов. При их специфическом поражении, но сохраненной дренажной функции микобактерии выявляются с мокротой сравнительно чаще и с большим постоянством, чем при нормальном состоянии бронхов или при их стенозе, вызывающем блокаду каверны.
Микобактерии туберкулеза находят в большом количестве в обильно выделяющейся мокроте, а в скудном отделяемом, наоборот, они встречаются реже и в виде единичных экземпляров. У больных, не выделяющих мокроту, лучшие результаты дает применение раздражающих аэрозольных ингаля пий 10—15% раствора поваренной соли в 1% растворе питьевой соды Н. М. Рудой и соавт. (1971) применяют с этой целью смесь, состоящую из 5 мл 10% раствора хлорида натрия, 1 мл химопсина, растворенного в физиологическом растворе, и 20 капель солутана.
Второе место по эффективности выявления бацилловыделения у больных, не выделяющих мокроту, занимает исследование промывных вод трахеи и бронхов, которое предложил Я. С. Зобин (1939). В настоящее время для анестезии гортани у взрослых применяют 0,25% раствор дикаина, разведенный в 10% растворе новокаина. Этот раствор наливают во время фонации на голосовые связки в количестве 0,5—1 мл. У больных с повышенным глоточным рефлексом этим раствором смазывают заднюю стенку глотки. Затем в трахею шприцем с напаянной канюлей вводят 10—20 мл физиологического раствора комнатной температуры.
При этом в результате раздражения слизистой оболочки бронхов возникает кашель, при котором из глубоких дыхательных путей вместе с введенной жидкостью выделяются слизь и мокрота. Это отделяемое исследуют на присутствие микобактерии туберкулеза или другой микробной флоры.
Исследование промывных вод бронхов редко сопровождается серьезными осложнениями. Только при сильном, длительном и приступообразном кашле иногда появляется кровохарканье, может аспирироваться инфекционный материал в здоровые участки легочной ткани, нарастает сердечная недостаточность. Такие явления отмечаются главным образом у больных с сопутствующей бронхиальной астмой, пороком сердца, гипертонией. В подобных случаях, очевидно, не следует прибегать к данному методу исследования. При отсутствии таких противопоказаний, особенно у больных с ограниченными формами процесса, у которых чаще всего и возникает необходимость в исследовании промывных вод бронхов, обычно не наблюдается каких-либо осложнений, и поэтому его можно производить не только в клинических, но и в амбулаторных условиях.
Менее эффективно производимое натощак исследование промывных вод желудка, в которых может содержаться бациллярная мокрота или бронхиальная слизь, чаще заглатываемая детьми, а иногда и взрослыми (Аrmand-Dellille, 1927). Кроме того, микобактерии могут проникать в желудок через его слизистую оболочку при гематогенном распространении инфекции в организме, а также при забрасывании бациоллосодержащей желчи (М. Д. Розанова, 1950). Пользоваться этим методом рекомендуется в тех случаях, когда не удается получить мокроту при раздражающих ингаляциях, при противопоказаниях к применению промывания бронхов или при невозможности их проведения по другим причинам.
Наименее информативно определение бацилловыделения с помощью исследований мазков слизи из гортани, а также промывания только верхних отделов дыхательных путей.
У части больных можно выделить микобактерии из крови. По наблюдениям 49 авторов, обобщенным в 1954 г. Dalencour, бациллемия отмечалась в среднем у 5,3% больных различными формами туберкулеза. П. И. Беневоленский (1945) установил ее у 3,7% больных туберкулезом легких (исключая страдающих гематогенным процессом). Чаще обнаруживают микобактерии в крови при туберкулезе кожи, обширных гематогенных диссеминациях в легких, при менингите. Однако, по сводным данным Kallos (1937). основанным на изучении гемокультур, выделенных от 14 502 больных, туберкулезная бациллемия имела место всего лишь у 1,13% из них.
Частота выявления микобактерии зависит не только от формы заболевания, метода получения материала, но и от способа его исследования (бактериоскопия, посев, заражение животных). Микобактерии туберкулеза обнаруживают при прямой бактериоскопии мазков мокроты, окрашенных по Цилю—Нельсену, при микроскопии с использованием метода обогащения — флотации и люминесцентного способа исследования. Методы обогащения повышают частоту обнаружения микобактерии туберкулеза в мокроте, промывных водах желудка и бронхов, в экссудате, спинномозговой жидкости, в каловых массах на 10—20% по сравнению с результатами прямой бактериоскопии.
Среди бактериоскопических методов выявления бацилловыделения наиболее чувствительным является люминесцентная микроскопия, повышающая возможность обнаружения в мокроте микобактерии на 15—20% по сравнению с обычной бактериоскопией, а при исследовании мазков из флотационных колец — на 8—10%. При этом облегчается изучение некоторых биологических свойств возбудителя — старения культур, аутолиза клеток и др.
Некоторые авторы утверждают, что при флюоресцентной (люминесцентной) микроскопии микобактерии туберкулеза можно выявить даже чаще, чем при посевах мокроты и других материалов на различные питательные среды. Kolbel (1955) обнаружил их при простой бактериоскопии у 39,7% больных, при бактериологическом методе — у 52,1%, а при люминесцентной микроскопии — у 73,6%. На преимущество последнего метода указывают Т. Н. Ященко и И. С. Мечева (1973), Н. С. Страхов и соавт. (1973).
Для суждения об эффективности проводимой антибактериальной терапии придают прогностическое значение уменьшению (или сохранению) в динамике массивности бацилловыделения. Поэтому целесообразно не только констатировать бацилловыделение, но и оценивать его количественный показатель. При этом при бактериоскопии бацилловыделение оценивается как обильное, если находят микобактерии в каждом поле зрения, умеренное — при наличии «единичных микробов в 40—50 полях зрения и скудное — при нахождении их единичных экземпляров в препарате.
Исследование микрофлоры трахео-бронхиального дерева. Техника бактериологического посева из бронхиального дерева
Определение бактериальной флоры и чувствительности к антибиотикам в настоящее время является обязательным правилом в гнойной хирургии. Следовательно, не вызывает сомнения необходимость бактериологического исследования содержимого трахео-бронхиального дерева в процессе предоперационной подготовки перед резекцией легкого или консервативным лечением легочных нагноений.
Сравнительные исследования бактериальной флоры откашливаемой мокроты и бронхиального содержимого, полученного при бронхоскопии и из культи бронха при операции, убедительно демонстрируют качественно и количественно различный состав микрофлоры в мокроте и в бронхиальном содержимом, в то время как микрофлора последнего практически идентична по составу при бронхоскопическом и операционном исследовании (Correl и соавт., 1959; Krebs, 1962; Alfonso, Rescigno, Giuliano, Melillo, 1963; В. Д. Герасимова, 1965; В. А. Климанский, Ю. С. Красовский и Б. К. Кронштадская-Карева, 1965, и др.).
Опыт показывает, что антибиотикотерапия, особенно эндобронхиальная, приводит к изменению состава бактериальной флоры и чувствительности к антибиотикам. Поэтому в процессе консервативного лечения или предоперационной подготовки больных легочными нагноениями необходимо повторное бактериологическое исследование бронхиального содержимого (К. А. Цыбырнэ, 1963; В. И. Стручков, А. В. Григорян, В. И. Стручков и С. В. Лохвицкий, 1966).

Взятие материала для определения микрофлоры и чувствительности к антибиотикам при бронхоскопии показано больным легочными нагноениями, а также всем больным, которым предполагается операция на легких. В последнем случае у больных, не нуждающихся в предоперационной санации бронхиального дерева, данные антибиотикограммы используются для выбора антибиотиков в послеоперационном периоде.
Перед исследованием трубка-чехол надвигается на ватный тампон и в таком положении зонд проводится в исследуемый бронх. Здесь чехол сдвигается с тампона, которым берется мазок со стенки бронха, а перед удалением чехол вновь надвигается на тампон.
Таким образом, тампон, которым берется мазок из бронха, предохраняется от контакта с другими отделами трахео-бронхиального дерева и тубусом бронхоскопа. Для достоверности данных взятие мазка при бронхоскопии должно предшествсвать другим эндобронхиальным манипуляциям. При необходимости мазки могут быть взяты из различных отделов трахео-бронхиального дерева.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Пигментные пятна (ПП) слизистой бронхов достаточно часто встречаются в практике врача-эндоскописта. В то же время работы, посвященные ПП, немногочисленны и разноречивы. Так, частота выявления ПП при диагностических трахеобронхоскопиях колеблется
 |
Пигментные пятна (ПП) слизистой бронхов достаточно часто встречаются в практике врача-эндоскописта. В то же время работы, посвященные ПП, немногочисленны и разноречивы. Так, частота выявления ПП при диагностических трахеобронхоскопиях колеблется от 6,8 до 60% 2. Наличие ПП слизистой бронхов одни авторы считают признаком активного туберкулеза внутригрудных лимфатических узлов, в том числе “малой” его формы [1, 2], другие — “следом” перенесенного специфического процесса [5], третьи — следствием пылевого бронхита [4, 6].
Все это заставило нас провести анализ обширного клинико-эндоскопического материала, накопленного кафедрой фтизиопульмонологии РГМУ на базе ПТД №4 Москвы.
Всего за период 1990-1995 гг. было обследовано 1565 пациентов в основном в возрасте от 21 года до 70 лет, мужчин было в 1,6 раза больше, чем женщин. Показанием для трахеобронхоскопии у 66% явилось наличие активного туберкулеза легких, у 34% диагноз был неясным.
Из 1565 больных ПП были выявлены у 341 (21,8%). Следует отметить, что ПП выявлялись в 3,5 раза чаще у женщин (233 из 593 - 39%), чем у мужчин (102 из 972 - 11%) при почти полной репрезентативности возрастных групп.
У абсолютного большинства больных с ПП в анамнезе не было указаний на профессиональный контакт с пылевыми вредностями или с туберкулезными больными
Больные с ПП слизистой бронхов (341) были разделены на две группы. Первую группу составили 205 пациентов (68,4%), у которых имелись бесспорные клинико-рентгенологические признаки активного туберкулеза легких различной давности. Во вторую группу вошли 136 больных (31,6%), направленных для уточнения диагноза.
Для практического врача наибольший интерес представляет тот факт что чаще всего бронхологическое обследование проводилось с диагностической целью. У подавляющего большинства имелись жалобы, указывающие на заболевание органов дыхания.
В таблице представлены больные с различными формами туберкулеза легких в сочетании с ПП слизистой бронхов (I группа). Располагались ПП у этой группы больных, как правило, в слизистой бронхов верхней и верхушке нижней долей, пораженных туберкулезным процессом. Обычно это были долевые, сегментарные или субсегментарные бронхи. Интересно отметить, что сопоставление цитограмм из участков активного специфического процесса в слизистой бронхов и легочной ткани с цитограммами из ПП показало полную идентичность их клеточных элементов: лимфоциты, эпителиоидные клетки, клетки Пирогова — Лангxанса, дегенерированный бронхиальный эпителий, нейтрофилы.
При лечении противотуберкулезными препаратами (стрептомицин, ГИНК, рифампицин, этамбутол и др.) был отмечен параллелизм между цитологическими изменениями в ПП и специфическими очагами в легких и слизистых бронхов. Всем больным проводилось противотуберкулезное лечение в соответствии с современными общепринятыми установками.
| Пигментные пятна — нередкая находка при бронхоскопии. Чаще всего они являются признаком, иногда единственным, активного туберкулеза бронхов |
Приведенные данные убедительно доказывают, что ПП могут служить дополнительным критерием активности специфического процесса у больных туберкулезом легких.
136 больных, направленных для уточнения диагноза (II группа), объединяло наличие длительного, от шести месяцев до двух лет, субфебрилитета, синдрома интоксикации, болей в грудной клетке, упорного сухого кашля, потливости. При этом рентгенологические признаки патологии органов дыхания отсутствовали. Больные этой группы, как правило, длительно и многократно обследовались амбулаторно во многих лечебных учреждениях.
После тщательного обследования пяти больным был поставлен диагноз хронический бронхит, четырем — хроническая пневмония, двум — саркоидоз. У 18 больных обнаружились туберкулезные инфильтраты в стенках бронхов (диагноз верифицирован цитологически). У 107 больных выявлялись только ПП слизистой бронхов. По разным причинам от лечения и дальнейшего наблюдения отказались девять больных (семь с неспецифическими заболеваниями в сочетании с ПП и двое только с ПП).
Количество больных туберкулезом легких в сочетании с ПП слизистой бронхов
Больным, у которых ПП сочетались с туберкулезными инфильтратами в стенках бронхов, было назначено противотуберкулезное лечение, давшее положительный результат. Пациентам с ПП в сочетании с хроническим бронхитом проводилась терапия антибиотиками широкого спектра действия. После двух-трех месяцев лечения нормализовалось общее состояние и восстановилась трудоспособность.
У оставшихся 105 больных с ПП слизистой бронхов, несмотря на интенсивное лечение (в том числе назначение антибиотиков широкого спектра действия, ингаляции, интратрахеальные вливания), длительно, упорно сохранялся субфебрилитет, синдром интоксикации, сухой кашель, боли в груди. При повторных трахеобронхоскопиях у них продолжали определяться ПП.
Цитологическое исследование материала, взятого из ПП, обнаружило лимфоциты, эпителиоидные клетки, клетки Пирогова — Лангxанса, клеточный детрит, нейтрофилы. Клиническая картина в комплексе с цитологическими данными явилась основанием для назначения пробной противотуберкулезной терапии. Очень медленно, по мере ослабления синдрома интоксикации, отмечались качественные изменения ПП. Следует отметить, что наименьшая динамика ПП наблюдалась при упорно текущем субфебрилитете.
При сопоставлении клиники с динамическими изменениями ПП у больных обеих групп были выявлены общие закономерности, типичные для специфического процесса. Достоверные изменения ПП наблюдались только через два — шесть месяцев после начала лечения противотуберкулезными препаратами; у 7% больных они исчезли.
Через год после начала лечения исчезновение ПП было отмечено у 4% больных (Р<0,05).
Через два года лечения и наблюдения ПП исчезли у 17,5% больных. В целом почти у половины больных окраска ПП к этому времени оставалась неизменной.
У 14 больных улучшение самочувствия и общего состояния не наступило или было временным. У этих больных ПП исчезали в одних отделах бронхиального дерева и появлялись в других либо наряду с существующими появлялись новые ПП.
Важно отметить, что стихание специфического процесса и исчезновение симптомов интоксикации под влиянием противотуберкулезного лечения у больных I группы происходило быстрее по сравнению с группой II.
Таким образом, среди 1565 обследованных ПП были выявлены у 341 человека (21,8%), причем у больных с различными формами туберкулеза (205 из 1043 — 19,7%) они наблюдались реже, чем у пациентов с неясным диагнозом (136 из 522 — 26,0%, Р<0,01).
Лишь в единичных случаях (у 4 из 136) неспецифическое лечение дало положительный результат. У большинства больных этой группы цитологические данные, указывающие на туберкулезную природу ПП, подтвердились явной положительной динамикой заболевания на фоне длительной противотуберкулезной терапии, отсутствием эффекта от неспецифического лечения и в ряде случаев наличием туберкулезных инфильтратов в стенке бронхов. Таким образом, можно сделать вывод, что ПП являются проявлением (часто единственным) активного туберкулеза бронхов. Поэтому больных с ПП слизистой бронхов следует обязательно направлять на консультацию врача-фтизиатра.
Литература.
1. Бублик П. И., Васильев Н. А., Разумовская В. Ф. и др. Диагностика малых форм туберкулеза внутригрудных лимфатических узлов: Тез. докл. XI Всесоюз. съезда фтизиатров. Л., 1991, с. 100-101.
2. Бублик П. И., Разумовская В. Ф., Семиошин В. В. и др. Диагностика малых форм туберкулеза внутригрудных лимфатических узлов у лиц старше 50 лет //Сб. трудов XIX научно-практической конф. фтизиатров, Москва. М., 1992, т. LYII. С. 57-59.
3. Долгина А. Г. Эндоскопическая картина туберкулеза бронхов у больных силикотуберкулезом //Пробл. туб. 1981. №1. С. 42-45.
4. Кривонос А. П. Ранняя эндоскопическая диагностика силикотуберкулеза у горнорабочих железнорудных шахт: Автореф. канд. дис. Киев, 1988. С. 24.
5. Лавренева В. Н. Туберкулез внутригрудных лимфатических узлов у взрослых и особенности его эндоскопических осложнений: Автореф. канд. дис. М., 1982. С. 21.
6. Падерин В. Ф., Чугаев Ю. П., Теряев М. В. Сравнительная характеристика кониотуберкулеза внутригрудных лимфатических узлов профессионального и бытового генеза // Пробл. туб. 1995. №6. С. 27-29.
Читайте также:

