Солярий при красном плоском лишае
Обновлено: 25.04.2024
Красный плоский лишай - это хронически протекающее заболевание кожи, которое по своим внешним проявлениям отличается достаточно большим разнообразием высыпаний, в виде узелков на кожных покровах, слизистых, особенно часто страдает слизистая оболочка рта и красная кайма губ. Поражаются люди самых различных возрастов. Однако отмечена такая закономерность: высыпания в области слизистой оболочки рта чаще всего появляются у лиц женского пола в возрасте от 50 до 60 лет.
Что провоцирует / Причины Красного плоского лишая:
Основной причиной развития заболевания являются нарушения со стороны самого организма больного. В основном страдает регуляция иммунных процессов и обмена веществ в организме. В итоге клетки и ткани начинают совершенно неадекватным образом реагировать на поступающие извне раздражители. Конечно же, как и при других аллергических заболеваниях, имеют значение и другие дополнительные факторы как со стороны внешней среды, так и со стороны организма больного.
Существует даже некоторая генетическая предрасположенность к заболеванию, так как описаны его семейные случаи. Предполагается аутосомно-доминантный тип наследования, т. е. ребенок, получивший патологический ген от родителя, в дальнейшем никогда не становится носителем, но имеет риск развития заболевания.
Существуют следующие гипотезы в отношении причин развития красного плоского лишая:
- неврогенная,
- вирусная,
- токсико-аллергическая.
В пользу неврогенной теории свидетельствуют такие случаи развития красного плоского лишая, которые случались на фоне сильных эмоциональных переживаний, после внушения человеку под гипнозом, в виде последствий так называемой нервно-рефлекторной терапии.
Таким образом, различные нарушения нервной регуляции играют очень большое значение в развитии указанной патологии. В то же время, если очаги поражения развиваются изначально на слизистых оболочках, то нервная система в этом случае практически никакой роли не играет. На первый план здесь выступают различные реакции по типу аллергических, нарушения со стороны обменных процессов в организме. В этом случае реализуются токсико-аллергические механизмы развития патологии.
Следует упомянуть, что возникновение высыпаний в полости рта очень часто сопровождается различными заболеваниями желудка и кишечника. У таких больных очень часто выявляются сопутствующие гастриты и колиты различного происхождения. Имеет значение патология со стороны печени и поджелудочной железы. Существует огромное множество заболеваний самых разных органов и систем, которые способны играть роль предрасполагающих факторов в отношении красного плоского лишая. Сюда относят сердечно-сосудистые расстройства (например, гипертоническая болезнь), нарушения со стороны системы желез внутренней секреции (наиболее яркий пример - сахарный диабет) и многие другие нарушения в организме. При красном плоском лишае ротовой полости имеет значение предварительное травмирование слизистой оболочки, которое может произойти, например, рыбьей костью и другими острыми предметами. Не последнюю роль играет также и патология со стороны зубов.
В настоящее время, когда в быту и промышленности возникает все больше различных химических соединений, появляются случаи развития заболевания под действием последних. В данном случае реализуются простейшие аллергические механизмы, которые и приводят к возникновению очагов поражения. Причем в роли аллергенов все чаще стали выступать различные лекарственные вещества, особенно антибиотики. Очень большое количество случаев патологии было выявлено у работников киностудий, которые контактируют с цветными кинопленками, у часто принимающих некоторые антибактериальные препараты, препараты, содержащие золото и его соединения, противотуберкулезные средства. В соответствии со всем вышесказанным, красный плоский лишай можно в ряде случаев рассматривать как аллергическую реакцию на различные химические соединения.
Симптомы Красного плоского лишая:
Накожные проявления красного плоского лишая представляют собой сыпь, которая совершенно одинаково выглядит, располагаясь на самых различных участках тела. Очаги поражения имеют форму своеобразных уплотненных возвышений на коже, которые имеют неправильную форму, поверхность их при рассмотрении кажется блестящей. Они имеют розовато-фиолетовый цвет и небольшое западение в центральной части. Иногда цвет образований может быть малиново-красным. Размеры их чаще всего небольшие - от 2 до 3 мм. Блеск поверхности очагов является наиболее характерным признаком. Он очень хорошо заметен, если рассматривать кожу больного несколько под углом, направляя свет от лампы таким же образом.
Хотя размеры очагов и относительно небольшие, однако в дальнейшем они могут увеличиваться. Отдельные очаги способны к слиянию между собой, в итоге на коже больного образуются большие бляшки. Поверхность их начинает шелушиться. Чешуйки при этом имеют мелкие размеры, что является достаточно характерным признаком. Для более точной постановки диагноза существует также простой тест. Суть его состоит в том, что на кожу в области патологических очагов наносится небольшой слой растительного масла. В итоге на поверхности пораженной кожи появляются видимые на глаз признаки. Одни из них представляют собой мелкие белого цвета точки. Другие имеют вид белых полосок, которые как бы расположены в толще кожи и просвечивают через нее. По имени открывшего его ученого такое явление носит название признака Уикхема. Оно обусловлено тем, что в зоне патологических образований происходит утолщение рогового слоя кожи, однако происходит это неравномерно. После того, как больной выздоравливает и очаги поражения исчезают, на их месте остаются более интенсивно окрашенные участки кожи. Они довольно стойкие и могут сохраняться в течение продолжительного времени. Высыпания на коже при красном плоском лишае сопровождаются субъективными ощущениями со стороны больного. Проявляется это в виде ощущения зуда и боли. Болевой синдром носит постоянный характер и может быть интенсивным, в результате чего нарушаются сон, аппетит и повседневная жизнь, могут развиваться не-врозоподобные симптомы.
Поражаются слизистые оболочки самой различной локализации: в области рта, головки полового члена у мужчин и преддверия влагалища у женщин. Характерно выглядят очаги на слизистой оболочке щек. Здесь они имеют сероватый цвет и представлены очень небольшими узелками, размерами практически с булавочную головку. Они всегда расположены группами, которые имеют самые причудливые формы: в виде колец, сеточек, ажурных кружев. Совершенно отличаются по внешнему виду очаги, расположенные на поверхности языка. Они белого цвета и похожи на высыпания при заболевании лейкоплакии. Это выступающие над поверхностью слизистой оболочки бляшки, которые имеют четко очерченные зазубренные контуры. Высыпания при красном плоском лишае могут располагаться и на красной кайме губ. В этих случаях цвет очагов фиолетовый, они также представляют собой бляшки с шелушащейся поверхностью. Еще одним характерным признаком является то, что бляшки покрыты сеточкой серовато-белого цвета. Нижняя губа поражается намного чаще, чем верхняя.
У части больных красным плоским лишаем имеются изменения со стороны ногтевых пластинок. На них появляется хорошо заметная, идущая продольно исчерченность, которая иногда выражена настолько, что представляет собой гребешки. Ногтевое ложе приобретает красный цвет за счет воспалительной реакции аллергического происхождения. На самих ногтевых пластинках пальцев кистей и стоп образуются пятна помутнения.
Еще одним аргументом в пользу аллергического происхождения заболевания является то, что очаги при красном плоском лишае появляются в основном после действия на кожу раздражающих факторов. Причем очаг образуется строго в том месте, в котором было приложено воздействие. Например, зачастую очаги поражения, возникающие вследствие расчесов, имеют вид характерных полосок.
Течение заболевания продолжительное, иногда даже целые годы и месяцы. Иногда очаги поражения занимают не только вышеуказанные места, но и распространяются на все кожные покровы. Такая форма заболевания называется генерализованной. Это тяжело и длительно протекающая патология, которая зачастую осложняется присоединением другого заболевания - вторичной эритродермии.
Выше было описано так называемое типичное течение красного плоского лишая. При этом постановка диагноза является простой задачей ввиду чрезвычайно характерных проявлений патологии. Но так происходит не во всех случаях. Существует целый ряд атипичных форм заболевания, которые развиваются как новые виды аллергенов, при наличии сопутствующих заболеваний кожи и других органов, при нарушениях в системе иммунитета и обмена веществ в организме.
Гипертрофическая бородавчатая форма. Как вполне понятно из названия, в основе данной формы заболевания является появление бородавчатых разрастаний кожи. Возникают бляшки, которые имеют фиолетовый или буровато-коричневый цвет. Поверхность их покрыта большим множеством мелких бородавок, в области которых имеется утолщенный роговой слой кожи. Вокруг этих бляшек и бородавок могут находиться и вполне типичные для обычного красного плоского лишая мелкие узелки. Процесс чаще всего поражает передние поверхности голеней. Могут возникать очаги и в других местах, но это встречается намного реже.
Атрофическая и склеротическая формы заболевания. В самом начале заболевание протекает довольно типично, при этом на коже возникают характерные для красного плоского лишая бляшки и узелки. Однако впоследствии, когда они исчезают, на коже больного на этих местах остаются участки атрофии и уплотнения (склероза) кожи. Очень своеобразная и интересная картина развивается при локализации процесса одновременно на волосистой части головы. При этом развивается точечное облысение, которое может по внешнему виду напоминать некоторые другие патологии. При этом почти всегда отмечается уплотнение и утолщение рогового слоя кожи на разгибательных поверхностях конечностей. Такая своеобразная картина была названа в честь открывших и описавших ее авторов симптомом Литтля-Лассуера.
Пемфигоидная, или пузырчатая, разновидность. Это очень редкая форма заболевания. Проявляется она в виде образования на коже очагов в виде небольших пузырьков, наполненных прозрачной жидкостью, иногда с примесями крови. Размеры пузырьков небольшие, часто они не превышают горошины или вишни. Пузыри могут возникать на коже как без предварительного видимого раздражения, так и на фоне узелков, бляшек и т. д. Процесс располагается в большинстве случаев в области голеней или стоп. В некоторых случаях одновременно на коже одного и того же больного могут возникать очаги, характерные и для простой формы лишая, и для пузырчатой.
Молиниформная разновидность красного плоского лишая. Данная форма патологии также встречается нечасто. На коже появляются довольно большие очаги, которые располагаются цепочками и как бы нанизаны в виде ожерелья. Размеры их чаще всего с вишневую косточку. Очаги представляют собой узелки. Они куполообразно возвышаются над кожей, внешне имеют округлую форму. Иногда достаточно мелкие, плотные, расположены близко друг к другу в виде полосок, что может создавать видимость линейных рубцов. В некоторых же случаях четко по внешнему виду напоминают бусы. Подобные высыпания поражают, как правило, большие площади кожи. Особенно много их имеется в области лба, на задней поверхности ушей, на шее, области локтевых сгибов, не задней поверхности кистей, на животе, в области ягодиц. У большинства больных совершенно непораженными остаются нижние области лица - щеки, нос; области кожи над ключицами, между лопаток. Никогда не поражаются ладони и подошвы, а также половые органы. Ряд авторитетных исследователей склонны рассматривать эту патологию не как разновидность красного плоского лишая, а как совершенно самостоятельное заболевание, имеющее свои причины.
Остроконечная, или перифолликулярная, форма. При данной разновидности красного плоского лишая на коже больного появляются очаги, характерные для его простой формы, и другие, несколько отличающиеся. Узелки при этом имеют коническую форму и содержат на своей верхушке как бы небольшой шип. Такая картина развивается при преимущественном поражении патологическим процессом волосяных луковиц. Понятно, что наиболее частой локализацией высыпаний является волосистая часть головы. После того, как очаги поражения исчезают, на этих местах остаются небольших размеров рубчики, которые как бы западают по сравнению с окружающей кожей.
Кольцевидная разновидность заболевания. Развивается тогда, когда очаги при красном плоском лишае очень быстро увеличиваются в размерах, в то же время с центральной части они начинают заживать. В итоге получается как бы кольцо. В центре после заживления всегда остается более ярко окрашенный участок кожи. Кроме колец, патологические образования на коже при данной форме могут быть в виде гирлянд, дуг, полуколец. Они могут возникать как в процессе роста одного очага, так и при слиянии нескольких. Эта разновидность заболевания развивается намного чаще у лиц мужского пола, при этом образования расположены преимущественно в области половых органов. Иногда очаги могут очень сильно напоминать по своему внешнему виду папулы сифилитического происхождения, что приводит к постановке неправильного диагноза и неверной терапии.
Линейный красный плоский лишай и зостериморфный красный плоский лишай. Являются очень близкими между собой формами заболевания, поэтому объединены в одну группу. При этом очаги поражения располагаются на коже по ходу крупных нервов и напоминают герпетические высыпания.
Эрозивно-язвенная форма. Заболевание поражает слизистые оболочки. Это самая тяжелая и трудно поддающаяся терапии разновидность красного плоского лишая. На слизистых оболочках ротовой полости, на губах возникают дефекты, которые в некоторых случаях могут даже превращаться в язвы. Вокруг этих образований имеются участки покраснения кожи, в области которых возникают типичные для красного плоского лишая очаги поражения. Дефекты слизистых имеют неправильные контуры, они зачастую покрыты пленками и налетами. Если эти пленки снять шпателем, то легко возникает кровотечение. У большинства больных данные очаги немногочисленны, имеют небольшие размеры, при этом больной не испытывает никаких субъективных ощущений, жалоб не предъявляет. Сложность лечения данной формы состоит в том, что во время самой терапии большинство язв самостоятельно бесследно исчезают. Однако после прекращения лечения, высыпания почти всегда развиваются на том же самом или другом месте. Процесс может продолжаться долгое время.
Диагностика Красного плоского лишая:
Постановка диагноза при наличии у больного простой формы красного плоского лишая, как уже говорилось, не представляет для врача-дерматолога никаких сложностей, так как характер течения заболевания и появляющихся на коже при этом элементов достаточно типичны. В большинстве случаев красный плоский лишай приходится различать с сифилитическими высыпаниями. В этих случаях сложности практически также никогда не возникают.
Ориентировочными признаками при постановке диагноза красного плоского лишая являются следующие: характерная окраска очагов поражения на коже, их неправильные очертания, небольшое вдавление в центральной части узелков и бляшек, симптом Уикхема, отсутствие кровоизлияний на пораженной коже. Эти признаки позволяют с большей точностью уже при одном осмотре больного отличить рассматриваемую патологию от таких заболеваний, как сифилис и псориаз. Несколько сложнее бывает поставить правильный диагноз больному в тех случаях, когда высыпания расположены не на коже, а на слизистых оболочках, так как их внешний вид при этом несколько иной.
Часто красный плоский лишай слизистых оболочек имеет сходство с такими заболеваниями, как лейкоплакия, красная волчанка, сифилис и др.
Дополнительные лабораторные методики исследования при красном плоском лишае играют роль только в отношении исключения другой патологии. Специфических именно для данной патологии изменений в анализах крови и мочи не обнаруживается. Могут быть лишь пониженное содержание антител или воспалительные изменения в тех случаях, когда заболевание развилось на фоне дефицита иммунитета или какой-либо инфекционной патологии.
В некоторых случаях врачу при постановке диагноза может помочь подробный расспрос больного, в ходе которого выявляются предрасполагающие факторы, характер начала и течения заболевания, наличие патологии с похожими проявлениями у родственников (роль наследственности).
Лечение Красного плоского лишая:
Так как причина заболевания по сей день остается невыясненной, то и терапии не существует. При поступлении таких больных в клинику первым и самым важным этапом является их тщательное обследование, в ходе которого выявляются все сопутствующие заболевания, нарушения иммунитета, обменных процессов в организме, изменения со стороны нервной регуляции различных органов. Это позволяет в дальнейшем подобрать как можно более качественную терапию. В самую первую очередь обращают внимание на систему пищеварения, нервную систему, так как именно заболевания в этих сферах служат наиболее частыми факторами развития красного плоского лишая.
Если патологические очаги расположены в основном на коже, а слизистые оболочки не поражены или поражены в незначительной степени, то применяют препараты, содержащие бром и его соединения, успокаивающие лекарственные средства (с целью воздействия на нервную систему и приведения ее процессов в равновесие). Очень полезна бывает витаминотерапия, особенно с применением витаминов группы В, Р. Широко применяются противоаллергические препараты, препараты, нормализующие иммунные силы организма. Если все эти мероприятия не имеют должного эффекта, то приходится назначать препараты гормонов коры надпочечников. В виде местного лечения применяются различные спирты, мази с противовоспалительным действием. При необходимости быстрого рассасывания образования на коже применяют следующий метод. Предварительно на кожу наносится мазь с препаратами гормонов коры надпочечников, а затем это место заклеивается обычным лейкопластырем. Во многих случаях это дает очень хороший результат.
Вторым направлением терапии кожных проявлений красного плоского лишая является физиолечение. Применяется в основном индуктометрия на область поражения и электроскоп с целью воздействия на процессы в нервной системе.
Если патологические элементы расположены в основном на слизистых оболочках ротовой полости, то таким больным назначается диета. Необходимо воздерживаться от приема горячей пищи, грубо обработанных продуктов, которые могут привести к дополнительной травматизации слизистой. При наличии язв и дефектов запрещается острое, пряное, алкогольные напитки. Медикаментозная терапия такая же, как и при очагах на коже.
Профилактика Красного плоского лишая:
Так как причины красного плоского лишая не установлены, то и специальной профилактики не существует. Имеют значение общеукрепляющие, закаливающие процедуры, коррекция иммунных и обменных нарушений, если таковые имеются.
Прогноз
При правильной и своевременно начатой терапии благоприятный.
Реабилитационные мероприятия. Не требуются.
К каким докторам следует обращаться если у Вас Красный плоский лишай:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Красного плоского лишая, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Описаны клинические признаки красного плоского лишая, этиология и патогенез заболевания, диагностика и подходы к лечению с использованием гистаминовых Н1-блокаторов и антисеротониновых препаратов и блокаторов катехоламинов, кортикостероидов, витаминотерап
Clinical signs of red flat herpes were described, as well as aetiology and pathogenesis of the disease, diagnostics and approaches to the treatment using histamine H1-blockers and anti-serotonin medications and catecholamine blockers, corticosteroids, vitamin therapy, system treatment and prevention.
.jpg)
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
Подходы к лечению
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Системное лечение
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
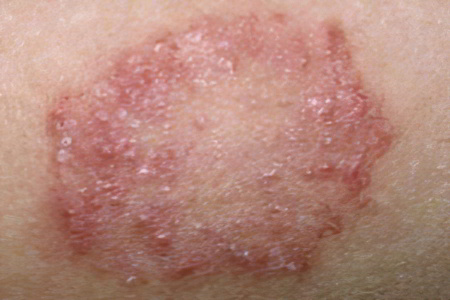
Красный плоский лишай у человека – это дерматоз хронического течения, признаком которого является образование единичной папулы. Заболевание может поражать кожные покровы, ногтевые пластины и слизистые оболочки.
Клинических форм болезни существует множество, так как высыпания могут иметь различный внешний вид, образовываться в разных местах, по-разному группироваться.
Статистика указывает на то, что в общей массе всех дерматологических заболеваний красный лишай диагностируется в 1,3-2,4% случаев. Что касается слизистых оболочек рта, то в этом случае процентная доля выявления красного кожного лишая намного больше и составляет 35%. Исследователи указывают на заметную тенденцию к учащению случаев заболевания этим видом лишая в последние годы. По имеющимся данным, от 0,1% до 4% людей хотя бы раз в жизни перенесут этот дерматомикоз. Поражает болезнь людей самых разных возрастов, чаще женщин.
Во рту данное заболевание чаще выявляют у людей в возрастном диапазоне от 50 до 60 лет, а на кожных покровах в возрасте от 40 до 45 лет. Дети в меньшей степени подвержены патологии, у них она выявляется крайне редко.
Симптомы красного лишая
Симптомы красного плоского лишая разнообразны, однако, все они сводятся к образованию мономорфной сыпи, которая состоит из небольших плоских папул, имеющих диаметр до 0,5 см.
Узелки могут быть красно-фиолетового оттенка, либо малиново-красного цвета. Центр папулы втянут, поверхность их блестит. Особенно хорошо видны узелки при боковом освещении.
Шелушение, как правило, выражено не слишком сильно. Чешуйки можно отделить с трудом. Иногда шелушение напоминает картину псориаза. В этом случае речь идет о псориазиформной разновидности заболевания.
Преобладают множественные высыпания, когда узелки располагаются группами. Они могут объединяться в гирлянды, полосы, круги, могут сливаться, формируя бляшки. Вокруг этих слияний вновь образуются элементы сыпи. После разрешения узелков, на пораженном участке остается зона со стойкой пигментацией красного цвета.
Все высыпания доставляют больному беспокойство в виде выраженного зуда. Это часто приводит к проблемам с ночным отдыхом, провоцируя, в итоге, невротические расстройства. Сильнее всего чешутся уплотнения, которые локализуются на пальцах. Поэтому многие люди ошибочно воспринимают лишай за чесотку. (читайте также: Чесотка — причины и симптомы)
Излюбленным местом локализации высыпаний являются локтевые сгибы, коленные сгибы, внутренняя поверхность бедра, паховая зона, подмышки, туловище человека и слизистая оболочка ротовой полости. Возможно включение в патологический процесс ногтевых пластин с последующим разрушением ногтевого валика.
Волосистая часть головы, ладони, подошвы и лицо не являются привлекательными местами для развития воспаления, вызванного красным плоским лишаем. Тем не менее, примерно у 10% людей патология захватывает голову с волосистой ее частью и лицо. В этом случае лишай имеет вид темно-красного уплотнения, которое сильно чешется. По мере прогрессирования патологии, с головы начинают выпадать волосы.
У 25% людей, у которых лишай образовался на слизистых оболочках, на дерме папулы не появляются. Они поражают ротовую полость, головку полового члена, вход во влагалище. Могут группироваться в кольца, круги, сетку. На слизистых оболочках оттенок узелков сероватый. Если в патологический процесс вовлекается язык, то на нем образуются плоские бляшки, имеющие зазубренные края. Если заболеванию подвергаются губы, то на них видны бляшки фиолетового цвета с невыраженным шелушением наверху.
У женщин лишай с локализацией в области половых органов может привести к сужению уретры и нарушать процесс опорожнения мочевого пузыря. Часто лишай становится причиной болей, возникающих во время интимной близости, способен вызывать раздражение и зуд в районе промежности.
Симптом сетки Уикхема – еще один характерный признак болезни. Он проявляется в том, что на поверхности крупных папул образуется рисунок в виде сетки. Особенно хорошо его можно визуализировать, если нанести на папулы растительное масло.
Феномен Кебнера – еще один симптом заболевания, характерный для стадии обострения лишая. Он выражается в том, что новые папулы образуются на участках кожи, где была нанесена травма.
Известно, что этот вид лишая имеет разнообразные клинические формы, каждая из которых несколько отличается теми или иными признаками.
Итак, симптомы красного лишая при различных его формах будут следующими:
Для гипертрофической, или, как ее еще называют, бородавчатой формы лишая характерно появление бугристых наслоений. Их цвет может быть фиолетовым, либо буровато-красным. Узелки располагаются вокруг крупных бляшек. Чаще всего бородавчатая форма поражает голени. Иногда в патологический процесс вовлекается лицо и руки. Нужно дифференцировать эту форму заболевания от сенильного кератоза и базалиомы.
Когда лишай развивается на открытом участке кожи, либо на волосистой части головы, где уже происходят атрофические и склеротические изменения, то речь идет об атрофической форме красного плоского лишая. На голове этот патологический процесс приводит к возникновению участков облысения небольшого размера.
Пузырчатая форма болезни будет проявляться в возникновении везикул, содержащих в себе серозное содержимое (иногда с примесью крови). Пузырьки образуются как на здоровой коже, так и поверх уже имеющихся папул и бляшек. Кроме везикул, на дерме появляется и типичная для красного плоского лишая сыпь. Пузырчатая форма болезни чаще всего поражает голени и стопы. Когда пузыри имеют большой размер, то эта форма заболевания носит название буллезной.
Монилиформная разновидность болезни проявляется в возникновении сыпи, которая сверху имеет восковидный блеск. Сами элементы сыпи формируются в ожерелье. Приоритетными местами таких высыпаний являются: уши, шея, лоб, локтевые сгибы, ягодицы, живот.
Остроконечная форма заболевания характеризуется возникновением на нижних конечностях, лопатках и шее элементов сыпи в виде остроконечных папул. В середине каждого образования имеется роговой шпик, представляющий собой участок гиперкератоза.
Пигментная форма болезни проявляется в том, что помимо элементов сыпи, на коже возникают пятна, имеющие коричневый оттенок, а также узелки темно-коричневого цвета. Возможно возникновение пятен до момента появления самой сыпи.
Кольцевидная форма болезни. Высыпания образуют цельные или половинчатые круги. Чаще всего эта форма лишая диагностируется у мужского населения и поражает область гениталий, а также внутреннюю поверхность ног.
Эрозивно-язвенная форма болезни поражает слизистые оболочки, чаще всего ротовую полость. При этом на тканях появляются длительное время незаживающие язвы, окружающие их слизистая отекает, краснеет. Иногда такие высыпания могут существовать годами, а после их исчезновения остается высокий риск рецидива.
Крайне редко у людей диагностируется эритематозная, серпигиозная и обтозная форма болезни.
Причины появления красного лишая
Хотя установлением причины появления красного плоского лишая занимались и продолжают заниматься множество ученых, тем не менее, до сих пор она остается до конца не выясненной. Поэтому современные исследователи называют красный плоский лишай болезнью многопричинной. То есть, она развивается под влиянием ряда факторов, как экзогенных, так и эндогенных.
Наиболее вероятными причинами появления красного плоского лишая принято считать следующие:
Неврогенная причина. Заболевание начинает развиваться, либо рецидивирует в результате перенесенной психологической травмы. Часто у пациентов с подобной дерматологической проблемой параллельно выявляют вегетоневроз, неврастению и прочее расстройства психики. Установлено, что высыпания на фоне имеющегося неврита часто располагаются по ходу нервных ответвлений.
Вирусная причина. Некоторые ученые придерживаются мнения, что болезнетворный микроорганизм, провоцирующий красный плоский лишай, длительное время просто существует в эпидермальных клетках человека. Под воздействием определенных факторов, ослабляющих иммунную систему, он активизируется и вызывает острую стадию болезни.
Прием некоторых лекарств.
Аутоинтоксикации организма при накоплении в нем избыточного количества токсинов. Эти процессы могут быть связаны с болезнями печени, например, с циррозом или гепатитом, с болезнями ЖКТ (язва, гастрит), с эндокринными заболеваниями (сахарный диабет), с патологиями сердца и сосудов.
Иммуноаллергическая теория. Она объясняет механизм развития болезни, отталкиваясь от нарушений в функционировании иммунной системы. При этом иммунитет организма клетки собственной кожи воспринимает как чужеродные и начинает уничтожать их с помощью антител, лейкоцитов, иммуноглобулинов и пр. В связи с такой патологической активностью иммунитета в определенных участках дермы начинают вырабатываться вещества, приводящие к развитию воспаления. Клетки верхнего слоя кожи или слизистых оболочек гибнут, так как становятся не в состоянии противостоять постоянным атакам. Подтверждает эту теорию и тот факт, что у больных с красным плоским лишаем нередко обнаруживаются иные иммунные болезни, как-то: очаговая алопеция, витилиго, язвенный колит.
Механические повреждения кожи. Возникновение новых очагов воспаления возможно в тех местах, где имеются механические повреждения кожи. Например, в местах постоянного трения одеждой, либо украшениями.
Реакция Кебнера. Возникновение язв лишая в ротовой полости может быть связано с травматическим воздействием на нее острыми краями имеющихся, либо частично отсутствующих зубов, неправильно установленными зубными протезами, прикусыванием щек.
Может ли красный плоский лишай быть связан со стрессом?
Может ли красный плоский лишай быть связан с аллергией?
Болезнь может быть связана с аллергией, что доказывают имеющиеся клинические исследования. Особенно это актуально для заболевания, поражающего ротовую полость. Часто аллергическая реакция возникает на компоненты, входящие в состав зубных протезов или пломб, либо на компоненты зубной пасты (особенно это актуально для коричной кислоты). Иногда достаточно просто устранить имеющийся аллерген, чтобы избавиться от болезни.
Может ли красный плоский лишай быть вызван лекарствами?
Красный лишай может быть вызван приемом лекарственных средств, однако, это происходит достаточно нечасто. Опасность в этом плане представляют противовоспалительные и анальгезирующие препараты: Аспирин, Диклофенак, Ибупрофен и пр. Спровоцировать болезнь могут ингибиторы ангиотензинпревращающего фермента, некоторые препараты для лечения малярии или туберкулеза, препараты золота, йода, алюминия, мышьяка, хинин и все его производные, антибактериальные средства группы тетрациклинов и производные сульфонилмочевины.
Опасен ли красный плоский лишай? Последствия и осложнения

Хотя в большинстве случаев красный плоский лишай не несет серьезной угрозы для здоровья человека, тем не менее, иногда он может спровоцировать серьезные осложнения, среди которых:
Временное потемнение участков кожи, где располагались очаги воспаления.
Образование шрамов и впадин на коже.
Выпадение волос без возможности их последующего восстановления.
Возникновение спаек и шрамов, которые способны приводить к сужению влагалища у женщин и фимозу у мужчин.
Потеря зрения, либо сужение слезного канала (при поражении глаз).
Выраженная деформация ногтевых пластин.
Правда ли что красный плоский лишай может привести к развитию рака?
Красный плоский лишай, который затрагивает кожные покровы, не может приводить к раку. Если очаги воспаления возникают в ротовой полости, то такой риск существует. Перерождение происходит не сразу, а с течением времени.
Было проведено исследование, которое выявило, что спустя определенный период, красный плоский лишай приведет к развитию рака ротовой полости у 2% больных.
Чтобы этот риск свести к минимуму, следует отказаться от табакокурения, включать в свой рацион свежие овощи и фрукты. Когда есть повод для беспокойства, следует незамедлительно обращаться за врачебной помощью.
По теме: Лечение рака народными средствами
Диагностика красного лишая
Диагностика красного плоского лишая у врача-дерматолога не вызывает затруднения, если он протекает в типичной форме. В связи с тем, что клиническая картина заболевания весьма вариабельная, возможно потребуются дополнительные методы обследования, кроме стандартного осмотра и сбора анамнеза. Особенно это актуально для красного лишая, расположенного на слизистых оболочках.
Лабораторная диагностика чаще всего бывает неинформативна, хотя в некоторых случаях клинический анализ крови выдает лейкоцитоз, рост СОЭ и эозинофилов.
Поэтому, если у доктора имеются какие-либо сомнения, он отправляет пациента на биопсию. На основе проведенного гистологического исследования биоптата можно будет судить о наличии гиперкератоза, воспалительной реакции, гипергранулеза, дистрофии эпидермального слоя и его инфильтрации, о наличии коллоидных телец Севатта.
Если имеются подозрения на предмет присутствия красного плоского лишая в носовой полости, либо в пищеводе, то возможно назначение ФГДС и консультация у ЛОР-врача.
Ответы на популярные вопросы:
Красный плоский лишай заразен? Он передается от одного человека к другому? Красный плоский лишай заболеванием заразным не является, он не передается от человека к человеку. Однако, гепатит С может являться фактором, оказывающим влияние на развитие лишая. В свою очередь, гепатит С – болезнь заразная, поэтому при наличии симптомов дерматологических болезней обращение к врачу необходимо.
Как и за сколько проходит красный плоский лишай? Он может быть хроническим? Он может развиваться повторно? После первого появления на кожных покровах красный плоский лишай может оставаться на них от полугода до 2 лет. Спустя это время лишай проходит. Однако, риск рецидива не исключен. При поражении слизистой оболочки рта, заболевание имеет более длительное течение и может существовать на протяжении 5-20 лет с периодами затишья и обострения.
Можно ли загорать на море или в солярии, если у меня есть красный плоский лишай? Красный плоский лишай не является противопоказанием для купания в море или времяпрепровождения на солнце. От ультрафиолетовых лучей зависимой является лишь одна крайне редкая форма лишая – лучевой красный лишай. Но такая разновидность встречается только у жителей Индии, Африки и Среднего Востока. Однако, врачи все же не рекомендуют злоупотреблять загаром, так как в этом случае возникает риск развития рака кожи (не связанный с лишаем).
Можно ли мыться в душе или принимать ванную при красном плоском лишае? Мыться в душе и принимать ванну можно без каких-либо опасений. Эти водные процедуры не оказывают влияния на развитие заболевания.
Как может красный плоский лишай повлиять на развитие беременности? Какие-либо данные относительно влияния красного плоского лишая на течение беременности отсутствуют. Тем не менее, если имеется факт заболевания, обращение к врачу необходимо.
Как лечить красный плоский лишай?
Ответ на вопрос как лечить красный плоский лишай может дать только доктор, так как терапия будет основана на том, насколько далеко зашла инфекция.
Иногда заболевание проходит самостоятельно, чтобы ускорить этот процесс специалист может рекомендовать:
Прием лекарственных средств, направленных на понижение активности иммунной системы;
Препараты, направленные на улучшение трофики и регенерации тканей;
Препараты, снимающие зуд, нормализующие работу нервной системы;
Мази для местного лечения.
В терапии применяются как правило рецептурные препараты, лечение может назначать вам только врач.
Вспомогательными методами лечения красного плоского лишая являются физиотерапевтические методики: ПУВА-терапия, лазеротерапия, магнитотерапия.
Не менее важно лечение сопутствующих болезней: сахарного диабета, гипертонии, болезней печени и ЖКТ. Особое внимание следует уделять избавлению пациентов от нервных расстройств. Возможно назначение успокоительных препаратов, витаминотерапия.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
Читайте также:

