Спазмы сосудов из-за инфекции
Обновлено: 12.05.2024
Спазм сосудов шеи и головного мозга - патологическое состояние, при котором сужается просвет между сосудистыми стенками. Это является симптомом неврологического заболевания или побочным эффектом нездорового образа жизни. Патологии подвержены люди среднего и зрелого возраста. По статистике, болезнь чаще всего встречается у жителей крупных городов. Специалисты связывают это с высоким темпом жизни мегаполисов, избытком стрессов и плохой экологической ситуацией. Чаще всего с проявлениями ангиоспазма пациенты сталкиваются после 30 лет.
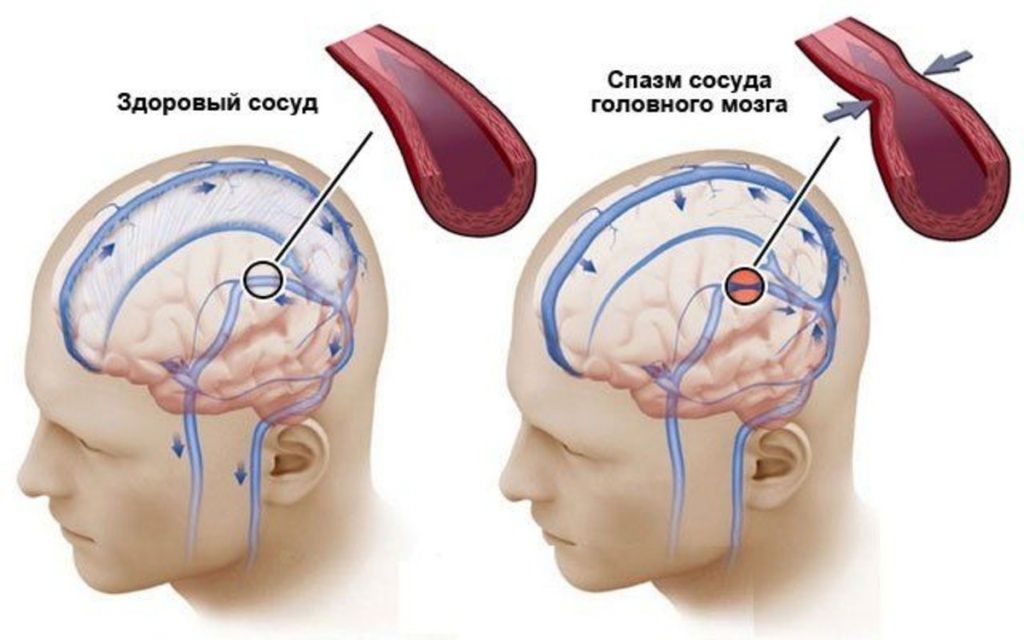
Причины ангиоспазма
Спазм возникает по нескольким причинам. В их числе:
- длительное и регулярное пребывание в душном помещении;
- шейный остеохондроз;
- атеросклероз; или повреждение волокон сосудистых стенок;
- нейрососудистая дистония;
- артериальная гипертония;
- нарушения в работе сердца;
- эндокринные и другие патологии, которые сопровождаются нарушением липидного обмена, приводят к повышению холестерина;
- болезни почек;
- психоэмоциональные и физические нагрузки;
- злоупотребление крепким чаем, кофе, горьким шоколадом;
- курение, злоупотребление алкоголем;
- переохлаждение;
- генетическая предрасположенность к болезням сосудов.
Многие из этих факторов напрямую связаны с образом жизни. С возникновением спазма артерий головного мозга чаще всего сталкиваются люди, которые ведут малоподвижный образ жизни, регулярно подвергают себя стрессам, имеют вредные привычки.
Симптомы спазма головных сосудов
Для полноценной работы головному мозгу требуется около 15% от всего объема крови, которая циркулирует в организме, и около 25% от общего объема кислорода. За кровоснабжение мозга отвечают четыре крупных сосуда: две сонные и две позвоночные артерии. Они очень эластичны и обладают высокой компенсаторной способностью. Во многих случаях патологические изменения на участках сосудов проходят бессимптомно и никак не ощущаются пациентом. Если же поражения достаточно серьезные и человек регулярно подвергает организм неблагоприятному воздействию, нарушения дают о себе знать. Возникает недостаточность мозгового кровоснабжения, которую иначе называют дисциркуляторной энцефалопатией.
Симптоматика заболевания схожа с другими неврологическими патологиями. Пациент испытывает головные боли, которые локализуются на отдельных участках или по всей голове. Из-за ухудшения кровообращения возникают головокружения, нарушается координация движений. Человека также беспокоят тошнота, быстрая утомляемость, снижение работоспособности, шум в ушах. Давление при спазме сосудов головного мозга может быть повышенным или пониженным. При отсутствии лечения развиваются осложнения. Они приводят к ухудшению зрения и слуха, памяти, речи. Хроническая усталость, снижение концентрации внимания и интереса к работе и учебе, подавленное эмоциональное состояние также указывают на проблему.
Разновидности спазмов головного мозга
Ангиоспазм сосудов головного мозга протекает в острой или хронической форме. При обострении симптомы неврологической патологии выражены ярко. В тяжелых случаях ситуация приводит к инсульту. При хроническом течении симптомы нарастают постепенно, и человек узнает о патологии, когда наступает обострение.
Стадии спазма головного мозга
Болезнь имеет три стадии:
- На начальной стадии головная боль беспокоит эпизодически. При этом появляется хроническая усталость, забывчивость.
- На второй стадии голова болит сильнее и чаще. Пациент становится раздражительным или подавленным, у него часто меняется настроение, появляются сложности с координацией движений, могут быть расстройства в работе мочевыделительной системы.
- На третьей стадии появляются нарушения координации движений. Человек не может себя обслуживать в быту, заниматься привычными видами деятельности. В некоторых случаях развивается деменция - слабоумие, которое проявляется забывчивостью, вспышками агрессии, дрожанием рук, непроизвольным мочеиспусканием, нарушением речи и походки.
Кто входит в группу риска
Спазм сосудов головного мозга может развиться у любого человека, в том числе и ребенка. С этой проблемой в детском и молодом возрасте сталкиваются диабетики, больные артериальной гипертензией, пациенты с болезнями сердца. Повышенный холестерин и вызванный им атеросклероз приводит к сужению сосудов из-за образования бляшек, которые мешают крови свободно циркулировать.
При гипертонии происходят негативные изменения в стенках сосудов. Их эластичность снижается, а стенки на отдельных участках уплотняются. Просвет сосуда сужается вплоть до полного закрытия.
При остеохондрозе ангиоспазм вызван сдавливанием позвоночных артерий из-за деформации межпозвонковых дисков.
Ситуация усугубляется при наличии у пациента вредных привычек, малоподвижном образе жизни, частых стрессах, генетической предрасположенности.
Диагностика
При подозрении на ангиоспазм назначают диагностические процедуры для оценки кровотока в сосудах, питающих головной мозг:
- Дуплексное сканирование помогает выявить проблемные участки, расположение тромбов, холестериновых бляшек.
- Ультразвуковая допплерография определяет скорость кровотока, и выявляет сужение.
- Ангиография помогает определить состояние сосудистых нервных стволов.
- ЭКГ дает оценку работе сердечно-сосудистой системе.
- Осмотр глазного дна необходим для выявления возможных изменений нервных клеток, что является признаком патологий головного мозга.
К какому врачу обратиться
Диагностикой и лечением патологий занимается невролог. Пациенту может быть показана консультация кардиолога, эндокринолога и других профильных специалистов.
Спазм сосудов головного мозга - лечение
Лечение ангиоспазма сочетает медикаментозные и немедикаментозные методы. Чтобы снять спазм сосудов головного мозга, важно нормализовать давление и уровень холестерина. Пациенту также назначают физиотерапевтические процедуры для лечения остеохондроза.
Медикаментозная терапия при ангиоспазме включает:
- препараты для снижения давления;
- лекарства для профилактики тромбов (антиагреганты);
- витамины C, PP, B6;
- препараты для улучшения обменных процессов в мозге и укрепления сосудов;
- антидепрессанты, успокоительные;
- статины - для снижения холестерина;
- противовоспалительные и болеутоляющие препараты.

Андипал
- Анальгезирующее, спазмолитическое и седативное действие;
- Применяется для понижения артериального давления;
- При болевом синдроме, который возникает при спазме сосудов или гладкой мускулатуры.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Важную роль в лечении играет выбор диеты. Пациенту рекомендуется пересмотреть рацион, уменьшить употребление животных жиров и соли. Необходимо включить в меню продукты с высоким содержанием омега-кислот (нерафинированное растительное масло, рыба, морепродукты, семена и орехи), свежие овощи и фрукты. Наиболее полезной для людей с болезнями сосудов является диета, в основе которой - рыба, блюда из цельных злаков, овощи и фрукты, орехи, бобовые, нежирное мясо и молочные продукты. Стоит отказаться от крепкого черного чая и кофе, заменив их на зеленый и травяной чай.
Физиотерапия при ангиоспазме включает лечебную гимнастику, массаж, дыхательную гимнастику, ношение корсета для поддержания правильной осанки. Необходимы умеренные физические нагрузки: вело- и пешие прогулки, плавание.
Кроме этого, важно пересмотреть свой привычный режим дня. Необходимо избегать физических и эмоциональных перегрузок, отказаться от курения и злоупотребления алкоголем, соблюдать здоровый баланс между работой и отдыхом.
При сужении просвета на 50% и более пациенту показано хирургическое лечение – стентирование сосуда. В просвет помещается специального каркас – стент. Благодаря процедуре расширяется просвет, и восстанавливается кровоток.

Сосудистый спазм (син. ангиоспазм) представляет собой патологическое преходящее сужение просвета крупных/мелких артерий и капилляров вследствие продолжительного интенсивного/избыточного сокращения мышц сосудистой стенки, вызывающее нарушение кровообращения/тканевого обмена. Ангиоспазм можно рассматривать, как вариант сосудистого криза (острой сосудистой дистонии).
В норме благодаря эластичности кровеносные сосуды обеспечивают бесперебойный и в нужном объеме приток крови к различным органам, что и обеспечивает их функционирование. При спазме сосудов той или иной степени/локализации соответственно нарушаются параметры локальной/системной гемодинамики.
Поддержание тонуса сосудов осуществляется за счет напряжения сосудистого мышечного слоя, а непосредственно сократительная активность мышечного слоя регулируется посредством нервных импульсов из головного мозга, поступающих по симпатическим нервным волокнам. Именно миогенные реакции сосудов осуществляют поддержку циркуляторного гомеостаза. Кроме мышечной регулировки тонуса его поддержание осуществляется за счет метаболического, гуморально-гормонального и нейрогенного механизмов регуляции сосудов.
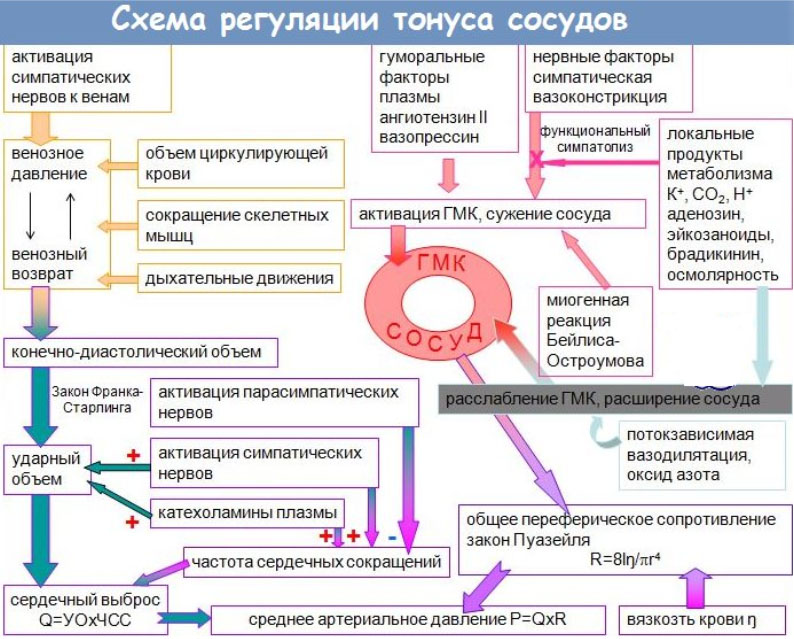
Ангиоспазмы могут отмечаться в разных сосудистых регионах, преимущественно при заболеваниях, для которых характерно поражение артерий/их нервного аппарата (аневризмы, атеросклероз, васкулиты и др.) или расстройства нейрогуморальной регуляции сосудистого тонуса (неврозы, гипертоническая болезнь, патологический климакс, гипоталамический синдром и др.). Ангиоспазм зачастую формирует динамику клинической симптоматики при органических сосудистых заболеваниях, таких как тромбозы, атеросклероз, эмболия и др.), существенно осложняя их течение. Продолжительная хроническая или острая артериальная недостаточность в сердце (коронарный ангиоспазм), головном мозге (церебральный ангиоспазм), в сетчатке глаза (ангиоспазм сетчатки глаза) может стать причиной развития острой сосудистой недостаточности. Как правило, острая артериальная непроходимость является причиной таких тяжелых состояний как инфаркт миокарда, инсульт, нарушения со стороны зрения.
Патогенез
Патогенез ангиоспазма до настоящего времени не полностью изучен, что во многом обусловлено его не идентичностью для артерий различных сосудистых регионов. Принято считать, что к общему фактору механизма развития ангиоспазма относится функциональные расстройства мембран гладкомышечных клеток сосуда, сутью которого является нарушения обмена ионов калия, кальция, натрия через мембраны, что нарушает чередование мышечных фаз сокращения/расслабления. Усиленная/ускоренная деполяризация мембран, а также повышенный приток свободных ионов кальция в клетки способствуют интенсивному сокращению мышц, а задержка реполяризации мембран (предшествующей расслаблению мышцы) способствует длительному сокращению артериальной стенки.
Нарушения такого рода могут быть обусловлены нарушениями иннервации сосудистых стенок, дисбалансом выработки/разрушением гуморальных регуляторов тонуса, повышенной чувствительностью рецепторов стенки сосудов к влияниям вазоконстрикторов, расстройством гуморальных регуляторов тонуса сосудов. Зачастую стеноз сосудов может развиваться на фоне локальных изменений стенки сосуда в зонах повреждения тромбом, воспаления сосудов, рубцов (например, вблизи зоны тромбоза коронарной артерии/расположения аневризмы или атеросклеротической бляшки).
Классификация
Какая-либо конкретная классификация ангиоспазмов отсутствует.
Причины
Причины спазмов сосудов изучены недостаточно, однако можно выделить ряд, заболеваний, сопровождающихся ангиоспазмом в разных сосудистых регионах:
-
на стадии выраженных атеросклеротических изменений в сосудистом русле. в шейном отделе.
- Гормональные нарушения при заболеваниях эндокринной системы (сахарный диабет).
- Заболевания сердечно-сосудистой системы (гипертоническую болезнь, мерцательная аритмия).
- Дисфункция вегетативной нервной системы.
- Черепно-мозговые травмы.
- Отморожения.
- Стрессы и переутомления.
- Кровоизлияния в мозг. — воспаление артерии (сосудистых стенок).
- Опухоли мозга.
- Хронические интоксикации (отравление соединениями свинца/сероуглерода).
Наиболее частыми/значимыми факторами риска развития ангиоспазма являются: артериальная гипертензия, курение, злоупотребление алкогольсодержащими напитками, мужской пол, пожилой возраст, дислипидемия, гиподинамия и избыточная масса тела. Среди них наибольшее значение придают нарушениям жирового обмена и артериальной гипертензии.
Очевидно, что причины ангиоспазма в разных сосудистых регионах различаются, то есть, причины спазмов сосудов головного мозга и причины ангиоспазма сетчатки или нижних конечностей различны.
Симптомы
Симптомы спазма сосудов определяются его локализацией и манифестируют проявлениями расстройств функции ишемизированной ткани различных органов. Рассмотрим лишь некоторые из них:
Симптомы заболевания сосудов ног (на примере облитерирующего атеросклероза). В зависимости от выраженности недостаточности артериального кровоснабжения конечности различают несколько стадий клинических проявлений заболевания:
Симптомы спазмов сосудов головного мозга
Ангиоспазм сосудов головного мозга, способствующий развитию хронической недостаточности кровообращения структур мозга (дисциркуляторная энцефалопатия) может развиваться при поражении магистральных артерий (стеноз позвоночных/сонных артерий), сужении/уплотнение внутримозговых артерий на фоне артериальной гипертонии и из-за сужения просвета за счет утолщения стенок мелких артерий.
Выделяют несколько стадий развития дисциркуляторной энцефалопатии. Начальная симптоматика болезни в течении некоторого времени может протекать латентно. На этой стадии заболевание манифестирует жалобами на шум в голове, головные боли, головокружения, снижение непрофессиональной памяти и работоспособности. Пациенты могут быть слезливыми, рассеянными, раздражительными, подавленными. Они испытывают затруднения при переходе с одного на другой вид деятельности.
На следующей стадии прогрессируют нарушения непрофессиональной/профессиональной памяти, отмечают сужение круга интересов, снижение интеллекта, зацикливание на определенной проблеме. Больные неуживчивы, нарастают изменение личности. Такие пациенты плохо спят ночью и сонливы днем. Нарастает неврологическая симптоматика, отмечаются спазмы в голове, замедляются движения и нарушается их координация, характерны пошатывания при ходьбе/легкие нарушения речи, работоспособность существенно снижена.
В дальнейшем на фоне ишемии происходят грубые изменения ткани тех или иных структур мозга, что усиливает проявления неврологических симптомов, развиваются психические расстройства. Больные перестают узнавать близких, могут потеряться на прогулке, совершают неадекватные действия и практически полностью теряют трудоспособность.
Ангиоспазм сетчатки глаза
Анализы и диагностика
- УЗИ сосудов ног (допплеровское/дуплексное сканирование).
- КТ-ангиография (с контрастным веществом) сосудов головного мозга, что позволяет четко определить диаметр просвета сосудов и визуализировать места сужения.
- Доплерография сосудов головного мозга (для оценки скорости кровотока в внутричерепных артериях различных участках).
- МРТ головного мозга/шейного отдела позвоночного столба.
- УЗДГ брахиоцефальных артерий.
- Офтальмоскопия глазного дна.
- Функциональные пробы (Гольдфлама/термометрическая и др.).
Из лабораторных методов — биохимические исследования крови, определение уровня холестерина в крови, коагулограмма. При наличии когнитивных нарушений — нейропсихологическое тестирование.
Лечение
Как снять спазм сосудов? Лечение спазма сосудов в большинстве случаев совпадает с лечением заболеваний, протекающих с ангиоспазмом. Например, гипертонической болезни, дисциркуляторной энцефалопатии или облитерирующего атеросклероза. В целом важнейшими направлениями лечения ангиоспазма сосудов являются:
- Расширение артерий/устранение спазма.
- Коррекция уровня АД.
- Коррекция уровня холестерина.
- Снижение вязкости крови.
- Устранение гипоксии и коррекция метаболизма.
- Развитие коллатералей (вспомогательных сосудов).
Устранение ангиоспазма имеет особенности при отдельных формах, например, если рассматривать головной спазм, гипертоническую болезнь, или облитерирующий атеросклероз нижних конечностей, то имеются некоторые особенности лечения. Некоторые препараты наиболее эффективны при церебральных спазмах, а другие — при спазме сосудов конечностей.
Консервативное лечение спазма сосудов нижних конечностей включает применение спазмолитиков. Эффективны такие препараты, снимающие спазм, как Платифилин, Но-шпа, Галидор, Никошпан, Папаверин, Никотиновая кислота, Спазмол (инъекции и таблетки). Достаточно быстро снять ангиоспазм нижних конечностей можно внутривенным вливанием новокаина. При этом заболевании назначают новокаин (0,5%-200 мл) вместе с никотиновой кислотой и спазмолитиками (Но-шпа или Папаверин) внутривенно капельно. Также выполняется футлярная новокаиновая блокада. Спазмолитическое действие оказывают Н-холиномиолитики (Мидокалм, Баклофен) и блокаторы α-адренорецепторов (Польпрессин, Редергин, Дузофарм).
В комплексном лечении облитерирующего атеросклероза конечностей обязательно назначаются дезагреганты, которые улучшают текучесть крови. Это Ацетилсалициловая кислота, Пентоксифиллин, Трентал, Вазонит, Курантил, Аспирин кардио, Компламин (активное вещество ксантинола никотинат), Плавикс, Тиклид, Тромбо-АСС, Кардиомагнил. Атиаггрегантным действием обладает Реополиглюкин.
Препараты простагландина Е1 (Вазапростан, Алпростадил) обладают выраженным сосудорасширяющим и антиагрегантным действием, поэтому значительно улучшает артериальное снабжение нижних конечностей. Вазапростан применяется при хронической артериальной недостаточности III-IV степени и вводится внутривенно капельно.
Лечение спазмов сосудов головного мозга предусматривает назначение препаратов, воздействующих на тонус сосудистого русла. К ним относятся Кавинтон, Оксибрал, Эуфиллин, Галидор, Трентал, Инстенон, Пентоксифиллин, Винпоцетин. Препараты для лечения спазма сосудов головного мозга относятся к разным фармакологическим группам. Наиболее часто применяемые:
- Блокаторы кальциевых каналов, к которым относятся таблетки Нимодипин (Нимотоп), Циннаризин, Флюнаризин. Их сосудорасширяющий эффект связан с уменьшением кальция в клетках. Эти препараты эффективны при сниженном кровообращении в вертебрально-базилярной системе.
- Кавинтон, Бравитон, Веро-винпоцетин, Корсавин, Винпотон содержат активное вещество винпоцетин (алкалоид барвинка), оказывают спазмолитическое действие в отношении сосудов мозга, улучшают метаболизм, уменьшает склонность тромбоцитов к склеиванию. Кавинтон широко используется при этих состояниях. Назначают его сначала в капельных инфузиях, а потом больной переходит на прием таблеток внутрь. Курс продолжается 1,5-2 месяца — комплексный препарат, содержащий три активных вещества. Обладает спазмолитическим действием, улучшает мозговое кровообращение и метаболизм в мозге и миокарде. (препараты Нилогрин, Сермион) оказывает комплексное действие — сосудорасширяющее, нейропротекторное и метаболическое.
Чтобы предупредить спазм сосудов головы и шеи нужно помимо медикаментозного лечения изменить образ жизни: отказаться от пагубных привычек, иметь достаточный сон и отдых, исключить стрессы, а при их наличии корректировать психическое состояние седативными препаратами и анксиолитиками. Важно периодически делать массаж воротниковой зоны, физиотерапевтические процедуры и самомассаж.
При гипертонической болезни важен постоянный контроль артериального давления и прием гипотензивных препаратов: таблетки Фозиноприл, Энап, Лизиноприл, Эналаприл, Рамиприл, Престариум, Пренеса, Вальсакор, Диокор. Также больные должны принимать антиагреганты и препараты, воздействующие на липидный обмен. Помимо медикаментозного лечения важно ограничить употребление соли, нормализовать режим отдыха, принимать витаминные комплексы.
Лечение спазмов сосудов глаза важно начать вовремя и остановить вазоспазм, поскольку нарушение микроциркуляции длительное время приводит к слепоте. после обследования больному назначают спазмолитики (Но-шпа, Никотиновая кислота), электрофорез с вазодилататорами (Дибазол, Дротаверин). В комплексное лечение включаются витаминные комплексы, Вазонит, Кавитон, Пармидин, Эмоксипин, а также препараты препятствующие тромбообразованию (Клопидогрель, Тромбонет, Плавикс, Тромбекс).
Если ангиоспазм развился на фоне гипертонической болезни, больной обязательно должен принимать гипотензивные средства. Если спазм связан с повышенным внутриглазным давлением (глаукома) к лечению обязательно добавляются мочегонные, местно закапываются Тимолол, Азарга, Траватан, Фотил, Пилотимол, Ксалаком.
Системные васкулиты — болезни, при которых вследствие воспаления сосудов возникает спазм, а в тканях развивается ишемия и некроз. С воспалением капилляров протекают гранулематоз Вегенера, пурпура Шенлейна-Геноха, гранулематозный полиангиит, микроскопический полиангиит, болезнь Бехчета. Это аутоиммунные заболевания и схема лечения воспаления капилляров зависит от основного заболевания.
Процедуры и операции
Хирургическое вмешательство чаще всего проводится при облитерирующем атеросклерозе конечностей и предусматривает устранение причины (стеноз сосудов), которая приводит к нарушению кровоснабжения. Стенозирующий процесс чаще локализован в аорте и подвздошных артериях. Хирургическое лечение проводится больным с хронической артериальной недостаточностью конечностей III — IV степени. Восстановление кровотока достигается различными технологиями:
Что такое вегето-сосудистая дистония (ВСД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Патриной А.В., невролога со стажем в 17 лет.
Над статьей доктора Патриной А.В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вегетососудистая дистония (ВСД) — это синдром, представленный в виде разнообразных нарушений вегетативных функций, связанных с расстройством нейрогенной регуляции и возникающих по причине нарушения баланса тонической активности симпатического и парасимпатич еского отдела в егетативной нервной системы [3] . Проявляется функциональными нарушениями, но обусловлены они субклеточными нарушениями [5] .
Краткое содержание статьи — в видео:
Что такое вегетативная нервная система (ВНС)
Вегетативная (автономная) нервная система (ВСН) является частью нервной системы организма, контролирующей деятельность внутренних органов и обмен веществ во всём организме. Она располагается в коре и стволе головного мозга, области гипоталамуса, спинном мозге, и состоит из периферических отделов. Любая патология этих структур, а также нарушение взаимосвязи с ВСН могут стать причиной возникновения вегетативных расстройств [1] .
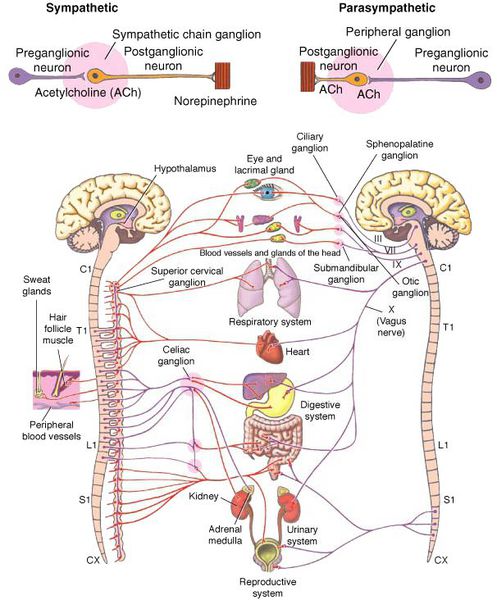
Вегетососудистая дистония может возникнуть в разном возрасте, но преимущественно она встречается у молодых [5] .
Особенности проявления заболевания
- У мужчин и женщин. Женщины страдают от ВСД в два раза чаще мужчин, но различий в проявлениях болезни нет [3] .
- У подростков. ВСД распространена у подростков из-за активной гормональной перестройки организма.
- У беременных. ВСД у беременных также возникает в связи с гормональными изменениями. Опасные последствия: при гипотоническом типе ВСД — плацентарная недостаточность, гипоксия плода; при гипертоническом — гестозы, преэклампсия, эклампсия; отслойка плаценты; гипертонус матки, преждевременные роды.
Причины ВСД
ВСД — многопричинное расстройство, которое может выступать в качестве отдельного первичного заболевания, но чаще оно является вторичной патологией, проявляющейся на фоне имеющихся соматических и неврологических заболеваний [15] .
Факторы риска развития вегето-сосудистой дистонии подразделяются на предрасполагающие и вызывающие.
Вызывающие факторы:
- Психогенные[5] — острые и хронические психо-эмоциональные стрессы и другие психические и невротические расстройства [3] , которые являются основными предвестниками (предикторами) заболевания [10] . ВСД — это, в сущности, избыточная вегетативная реакция на стресс [9] . Часто психические расстройства — тревожный синдром депрессия — параллельно с психическими симптомами сопровождаются вегетативными: у одних пациентов преобладают психические, у других на первый план выходят соматические жалобы, что затрудняет диагностику [10] .
- Физические — переутомление, солнечный удар (гиперинсоляция), ионизирующая радиация, воздействие повышенной температуры, вибрация. Часто воздействие физических факторов связано с осуществлением профессиональных обязанностей, тогда они позиционируются как факторы профессиональной вредности [1] , которые могут вызывать или усугубить клиническую картину вегетососудистой дистонии. В таком случае имеются ограничения по допуску к работе с указанными факторами (приказ Минздрава РФ от 2021 года № 29).
- Химические — хронические интоксикации, злоупотребление алкоголем, никотином, спайсами и другими психоактивными веществами [5] . Проявления ВСД также могут быть связаны с побочными действиями некоторых лекарственных препаратов: антидепрессантов с активирующим действием, бронходилататоров, леводопы и препаратов, содержащих эфедрин и кофеин [10] . После их отмены происходит регресс симптомов ВСД.
- Дисгормональные — этапы гормональной перестройки: пубертат, климакс [3] , беременность, дизовариальные расстройства [5] , приём противозачаточных средств с периодами отмены [10] .
- Инфекционные — острые и хронические инфекции верхних дыхательных путей, мочеполовой системы, инфекционные заболевания нервной системы (менингиты, энцефалиты и другое) [5] .
- Иные заболевания головного мозга — болезнь Паркинсона, дисциркуляторная энцефалопатия (ДЭП), последствия черепно-мозговой травмы и другие [3] .
- Иные соматические заболевания — гастрит, панкреатит, гипертоническая болезнь, сахарный диабет, тиреотоксикоз [1] .
Предрасполагающие факторы:
- Наследственно-конституциональные особенности организма — заболевание возникает в детстве или в подростковом возрасте, со временем расстройство компенсируется, но восстановление нарушенных функций нестойкое, поэтому ситуация легко дестабилизируется под воздействием неблагоприятных факторов [10] .
- Особенности личности[5] — усиленная концентрация внимания на соматических (телесных) ощущениях, которые воспринимаются как проявление болезни, что, в свою очередь, запускает патологический механизм психо-вегетативной реакции [6] .
- Неблагоприятные социально-экономические условия — состояние экологии в целом, низкий уровень жизни, экономический кризис в стране, жилищные условия отдельных людей, культура питания (приверженность фастфуду, удешевление производства продуктов питания за счёт использования ненатурального сырья), культура спорта (несмотря на активное строительство спортивных комплексов, всё-таки полноценная интеграция спорта в повседневную жизнь населения не происходит) [5] . Также речь идёт об особенности климата в центральной части России с дефицитом ультрафиолетового излучения в холодное время года, что приводит к обострению многих хронических заболеваний в осенне-весенний период, в том числе и ВСД [1] .
- Патологии перинатального (дородового) периода — внутриутробные инфекции и интоксикации, резусконфликты, внутриутробная гипоксия (кислородное голодание), гестозы матери, фетоплацентарная недостаточность и другие [6] .
Мясищев В.Н., выдающийся отечественный психотерапевт, полагает, что ВСД развивается в результате влияния психо-эмоциональных нарушений на имеющиеся вегетативные аномалии [13] .
Также заболевание может возникать и у здоровых людей как транзиторная (временная) психофизиологическая реакция на какие-либо чрезвычайные, экстремальные ситуации [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вегето-сосудистой дистонии
ВСД характеризуется проявлением симпатических, парасимпатических или смешанных симптомокомплексов [1] . Преобладание тонуса симпатической части ВСН (симпатикотония) выражается в тахикардии, бледности кожи, повышении артериального давления, ослаблении сокращений стенок кишечника (перистальтике), расширении зрачка, ознобе, ощущении страха и тревоги [2] . Гиперфункция парасимпатического отдела (ваготония) сопровождается замедлением сердцебиения (брадикардией), затруднением дыхания, покраснением кожи лица, потливостью, повышенным слюноотделением, снижением артериального давления, раздражением (дискинезией) кишечника [2] .
По мере исследования COVID-19 ученые пришли к выводу, что страшна не только сама болезнь, но и осложнения, которые дает вирус. Например, одышка, неврологические расстройства, кардиоваскулярные нарушения.
Согласно исследованиям зарубежных врачей, осложнения на сосуды и сердце – причина 40% смертей от коронавируса. Разберемся, как устранить эти проблемы после выздоровления от COVID-19, каким образом происходит реабилитация сердечно-сосудистой системы (ССС).

Программы реабилитации после коронавирусной инфекции

Включает 30 исследований

Включает 29 исследований

Включает 3 исследования
Консультации: ведущего врача превентивной медицины

Включает 32 исследования
Консультации: Смольянинова Е.И.
Как коронавирус влияет на сердечно-сосудистую систему
Когда вирус ещё был слабо изучен, считалось, что он негативно воздействует только лишь на легочную ткань в организме, и все осложнения, не связанные с дыханием, объясняли:
- сильнейшим воспалением;
- нехваткой кислорода в крови.
Затем было установлено, что вирус распространяется в организме, взаимодействуя с мембранным белком АПФ2, который присутствует во всех тканях. Происходит разрушение клеток, и в результате возникают разные заболевания.
В результате прямого воздействия вируса на кровеносную систему, возникают такие проблемы:
- формирование атеросклеротических бляшек;
- появление аутоиммунных воспалительных процессов;
- тонус стенок сосудов, повышение артериального давления;
- поражение эндотелия – внутренней оболочки кровяных магистралей организма;
- увеличение вязкости красной жидкости.
Ковид может дать осложнения кардиологического характера, которые приведут к летальному исходу. В группе риска:
- пациенты в возрасте от 50 лет;
- мужчины (считается, что у них больше белка АПФ2, чем у женщин);
- люди с хроническими заболеваниями сердца и сосудов;
- диабетики;
- пациенты с избыточной массой тела.

Это не значит, что те, кто не входят в указанные категории, не могут получить осложнение, связанное с сердечно-сосудистой системой.
Статистика
Патологии сердца и сосудов – причина смерти от коронавирусной инфекции в 40% случаев. Всемирная организация здравоохранения (ВОЗ) указывает, что среди тех больных, у кого проблемы с ССС были ранее, не выживает 13,2%.
Статистика дана по взрослым. У детей подобные проблемы встречаются редко. Врачи отмечают, что ребенок в целом легче переносит КОВИД-19.
Онлайн консультация по лечению COVID
Терапевт - 950 рублей
Педиатр - 1 500 рублей
Сосудистые осложнения после коронавируса
Уже после выздоровления пациента могут ожидать такие неприятные последствия:
Могут быть и другие патологии: васкулит (ангиит), например. Это воспаление сосудов. Заболевание связано с иммунитетом. Тело человека полностью пронизано сосудами и капиллярами, соответственно, проблемы с ССС могут дать осложнения и на другие органы: глаза, ноги, руки, носоглотку, нос, голову, почки, желудок.
Как распознать проблемы с сосудами и сердцем
Первичную диагностику допустимо проводить в домашних условиях. Человек, перенесший болезнь, может чувствовать:
- снижение работоспособности;
- утомляемость;
- головокружения;
- боли в сердце;
- учащение или нестабильность ритма;
- повышение давления, в связи с тем, что происходит сужение кровеносных магистралей.

В некоторых случаях лопаются сосуды в глазах, возникают геморрагические синдромы. Всё это сопровождается спазмами и другими неприятными и опасными симптомами.
Как указывалось, кровеносные сосуды пронизывают всё тело, в связи с этим признаки осложнений могут быть, на первый взгляд, не связанными с сердцем. Например, боли в почках или в области желудка.
Если подобных симптомов нет, пациенту всё равно нужно находиться под наблюдением врача, потому что отсутствие тревожных признаков еще не говорит о полном восстановлении и выздоровлении. В медицинском центре La Salute можно пройти диагностику с использованием специального оборудования. На основе тестов доктор вынесет заключение, как восстанавливается организм, что еще нужно сделать, какие медикаменты принимать, даст рекомендации по реабилитационному периоду.
В лабораторных условиях диагностика включает в себя:
- клинический анализ крови;
- коагулограмму;
- липидограмму;
- ЭКГ и ЭхоКГ;
- доплерографию сосудов;
- ангиографию (исследование ССС с использованием рентгена).
В случае необходимости проводят дополнительные тесты, назначают лечение.
Дома можно обнаружить, что сосуд лопнул, а то, что он утратил свою эластичность, получится установить только лишь при исследовании в медицинском учреждении.
Как восстановить сердце и сосуды после COVID-19
Что такое вазомоторный ринит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воробьёвой М. А., ЛОРа со стажем в 9 лет.
Над статьей доктора Воробьёвой М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вазомоторный ринит — это хроническое заболевание носовой полости, при котором наблюдается заложенность носа и обильный насморк, не связанный с каким-либо аллергеном или инфекцией. Он является наиболее распространённым типом ринита. Его также называют неинфекционным и неаллергическим ринитом.

В целом ринит, как аллергический, так и неаллергический, поражает примерно 20 % населения промышленно развитых стран. Его симптомы обычно развиваются в возрасте 30-60 лет [3] . От неаллергического ринита женщины страдают чаще, чем мужчины. По статистике, 70 % женщин в возрасте 50-64 лет болеют одной из форм вазомоторного ринита постоянно.
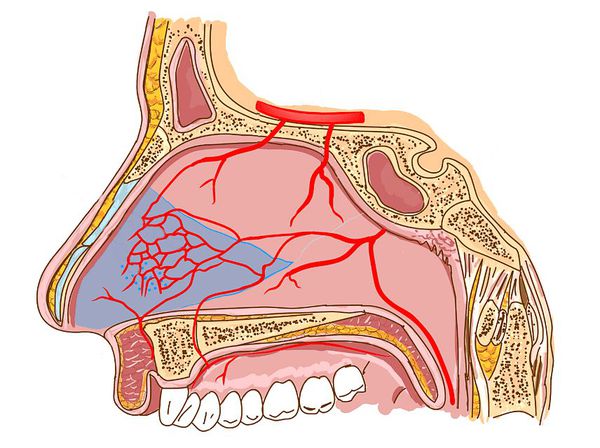
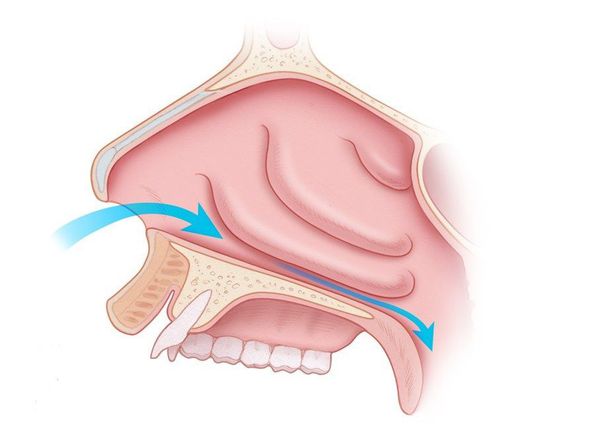
Возникновение вазомоторного ринита связано с расширением кровеносных сосудов в носовых раковинах, которое приводит к отёку, застою и обильному выделению слизи из носа. Пока неизвестно, что именно запускает эти изменения. Выделяют лишь несколько общих триггеров, способствующих развитию такой реакции, а именно:
- Воздействие раздражителей — смога, выхлопных газов или табачного дыма.
- Возраст старше 20 лет ( аллергический ринит обычно возникает у людей младше 20 лет , особенно в детском возрасте).
- Приём некоторых лекарств. Насморк является побочным эффектом использования различных лекарств. К ним относятся: антигипертензивные средства, препараты, направленные на лечение эректильной дисфункции (силденафил), и некоторые психиатрические средства (хлорпромазин, габапентин) [14] .
- Длительное использование сосудосуживающих средств . Безрецептурное применение назальных капель или спреев дольше 7-10 дней только ухудшает состояние слизистой за счёт так называемого синдрома рикошета: гладкая мускулатура сосудов носовой полости из-за длительного сокращения сначала становится невосприимчивой к внешним и внутренним факторам, которые способны её сократить, а затем расслабляется, приводя к ещё более сильной заложенности носа.
- Гормональные изменения у женщин . Циклический или медленно повышающийся уровень эстрогена и прогестерона, вызванные менструацией или беременностью, влияют на слизистую оболочку носа. Они расширяют сосуды носовых раковин, за счёт чего возникает отёк с обильным насморком. До 65 % женщин жалуются на заложенность носа во время беременности. После родов уровень эстрогена и прогестерона снижается, что приводит к быстрому улучшению ринита и полному исчезновению симптомов [11] .
- Профессиональные раздражители : зерно и мука, древесная пыль, строительные материалы, органические клеи, пары от разлагающегося компоста, соли тяжёлых металлов, латекс, лабораторные крысы, мыши и морские свинки. Чаще всего с этими триггерами сталкиваются пекари, животноводы, ветеринары, работники промышленности и медики [12] . Люди этих профессий подвергаются повышенному риску развития вазомоторного ринита.
- Наличие определённых проблем со здоровьем. Ряд хронических заболеваний может вызвать или усугубить ринит. К ним относятся гипотиреоз, синдром хронической усталости, гранулематоз Вегенера; рецидивирующий полихондрит, системная красная волчанка, синдром Шегрена ( аутоиммунное поражение слюнных и слёзных желёз ), аутоиммунный ринит, акромегалия, метаболические синдромы, муковисцидоз, синдром Картагенера ( зеркальное расположение внутренних органов, сопровождающееся хроническим риносинусит ом и другими нарушениями), саркоидоз, иммунодефицит, амилоидоз, синдром рефлюкс-фарингита, ларингофарингит [10] .
- Стресс. Эмоциональное или физическое напряжение также может спровоцировать развитие вазомоторного ринита у некоторых людей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вазомоторного ринита
В зависимости от преобладающей симптоматики пациенты с вазомоторным ринитом делятся на две группы:
- "с заложенным носом", т. е. с застойными явлениями — нос перестаёт дышать из-за отёка, при этом слизистого отделяемого нет;
- "с влажным носом", т. е. с ринореей (насморком) — нос также не дышит из-за отёка, но к этому присоединяется умеренное или сильное слизетечение.

Заложенность носа возникает то в одной, то в другой половине носа. Ярче всего этот симптом проявляется в положении лёжа, когда пациент переворачивается с одного бока на другой.
Вазомоторный ринит, как правило, беспокоит человека в течение нескольких лет без тенденции к выздоровлению [1] . Его сезонное обострение из-за изменений атмосферного давления, температуры и влажности пациенты могут ошибочно принять за аллергический ринит.
Помимо прочего люди с вазомоторным ринитом могут жаловаться на чихание и снижение обоняния. Они чувствительны к факторам окружающей среды, таким как сильные запахи, холодный и сухой воздух, употреблению алкоголя и/или острой пищи.
Патогенез вазомоторного ринита
Термин "вазомоторный ринит" часто используют для описания симптомов ринита, не связанного с аллергическими или неинфекционными факторами, т. е. ринита без чёткой причины, которую не удалось установить в результате исчерпывающего диагностического поиска.
Патофизиология неаллергического ринита сложна, многое ещё только предстоит открыть. Частично его возникновение связывают с нарушением регуляции симпатических и парасимпатических нервов, обеспечивающих связь слизистой оболочки носа с центральной нервной системой [1] .
Обычно секреция слизи в носовой полости регулируется в первую очередь парасимпатической нервной системой, а тонус сосудов контролирует симпатическая нервная система. Дисбаланс между медиаторами, передающими нервные импульсы, увеличивает проницаемость сосудов и выработку слизи из подслизистых носовых желёз [2] . Поэтому при нарушении тех или иных медиаторов возникают симптомы слизетечения, зуда и чихания. Причём выраженность симптомов у каждого человека может быть разной, отличаясь преобладающими проявлениями.
Классификация и стадии развития вазомоторного ринита
Существуют первичный и вторичный типы неаллергического ринита. Первичный тип возникает самостоятельно, вторичный — на фоне других заболеваний и нарушений.
В зависимости от причин вазмоторного ринита выделают восемь подтипов болезни:
- медикаментозный ринит;
- пищевой ринит;
- гормональный ринит;
- неаллергический эозинофильный ринит (вазомоторный ринит с повышенным уровнем эозинофилов — клеток крови, борющихся с аллергеном);
- старческий ринит;
- атрофический ринит;
- ринит при утечке спинномозговой жидкости;
- идиопатический неаллергический ринит (возникший по неустановленной причине).
По течению вазомоторный ринит делят на два типа:
- интермиттирующий ринит — симптомы болезни беспокоят пациента не дольше 4-х дней в неделю или в течение нескольких недель подряд;
- персистирующий ринит — симптомы ринита беспокоят пациента дольше 4-х дней в неделю или в течение нескольких недель подряд [14] .
По степени тяжести вазомоторный ринит может быть лёгким, среднетяжёлым или тяжёлым [14] . При среднетяжёлом или тяжёлом течении болезни к основным симптомам присоединяется хотя бы один из нижеперечисленных признаков:
-
;
- снижение дневной активности;
- ухудшение работоспособности.
При лёгкой форме вазомоторного ринита эти нарушения либо не возникают, либо не доставляют существенных проблем.
Осложнения вазомоторного ринита
Проявления вазомоторного ринита часто мешают работать и учиться из-за потери производительности и частых посещений врача. Кроме того, заболевание часто ассоциируется с другими состояниями, такими как головные боли, дисфункция слуховой трубы (заложенность ушей, треск при открывании рта и глотании), обструктивное апноэ во сне (остановка дыхания) и хронический кашель. Эти симптомы могут значительно усложнить лечение и снизить качество жизни [10] .
Основные осложнения вазомоторного ринита:
- Носовые полипы — мягкие доброкачественные новообразования, которые развиваются на слизистой оболочке носа или придаточных пазух из-за хронического воспаления. Небольшие полипы не вызывают проблем, но более крупные могут блокировать поток воздуха через нос, затрудняя дыхание.
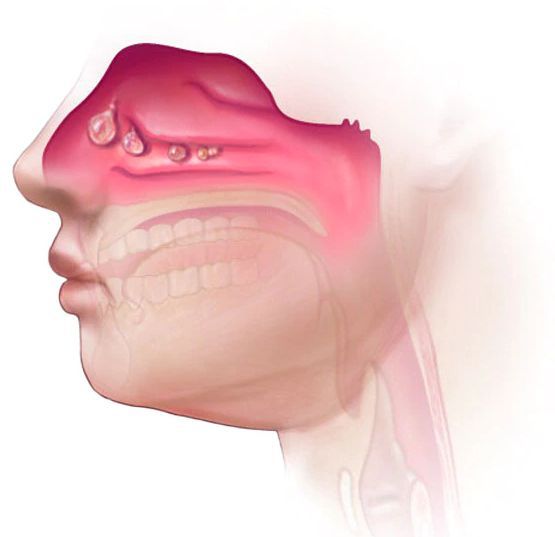
- Риносинусит — воспаление слизистой оболочки околоносовых пазух. Длительная заложенность носа при вазомоторном рините может увеличить шансы на развитие риносинусита и привести к появлению гнойного гайморита и фронтита, которые требуют лечения антибиотиками.
- Инфекции среднего уха — острый катаральный, экссудативный или гнойный средний отит. Они вызывают такие симптомы, как ушная боль и обратимое снижение слуха, которое может длиться от нескольких дней до месяца. К их появлению приводит повышенная текучесть и заложенность носа.
Диагностика вазомоторного ринита
Вазомоторный ринит является диагнозом исключения. Его устанавливают только при отсутствии данных, которые бы указывали на инфекционный или аллергический ринит.
Отличительный признаки инфекционного ринита: гнойное отделяемое из носа, стекание слизи по задней стенке глотки, давление и боль в области лба и щёк, лихорадка (до 38°С), боль в горле. Если эти проявления беспокоят пациента в течение десяти дней или дольше, то ему нужно незамедлительно обратиться к врачу для назначения лечения. Иногда температура может отсутствовать (в зависимости от остроты инфекции), поэтому она не всегда являться критерием для назначения антибиотиков. Физическое обследование часто выявляет гной в области среднего прохода с гиперемией (покраснением), отёком или коркой вдоль средней носовой раковины.
Отличить вазомоторный ринит от аллергического иногда довольно сложно. Их симптомы и результаты физического обследования часто очень похожи. Но дифференцировать эти варианты ринита всё же можно благодаря тщательному сбору анамнеза (истории болезни), аллергическим пробам и лабораторному анализу крови на сывороточные антитела IgE, которые вырабатывает организм в ответ на аллерген.
Симптомы насморка и время его возникновения позволяют различить неаллергический и аллергический ринит. Сезонные пики пыльцы, наличие дома животных или спор плесени, смена климата, приводящие к появлению симптомов, могут указывать на аллергическую природу ринита.
Для подтверждения диагноза выполняются провокационные аллергические тесты. Они направлены на выявление причинного раздражителя. Для этого предполагаемый аллерген вводят в кожу или в носовую полость, после чего врач оценивает клинический ответ организма и проводит объективное обследование с помощью риноманометрии и акустической ринометрии — измеряет размер носовой полости, давление в ней и силу воздушного потока [6] . При вазомоторном рините, как правило, результат провокационных тестов отрицательный.

Тестирование на аллергию само по себе может быть неспецифичным, но в сочетании с подробным анамнезом и физическим обследованием оно является ценным способом, позволяющим отличить вазомоторный ринит от аллергического.
Анализ крови на сывороточные антитела IgE при вазомоторном рините, как правило, даёт отрицательные результаты к соответствующим аллергенам.
Риноцитограмма (мазок слизистой из носа) может предоставить информацию о типах клеток, из которых состоит слизистая оболочка, и выявить маркеры воспаления. Отсутствие аллергена и наличие эозинофилов, количество которых увеличивается при воспалительных и аллергических процессах, будет указывать на неаллергический ринит с синдромом эозинофилии, который является подвидом хронического вазомоторного ринита.
Компьютерная томография придаточных пазух носа является диагностическим вариантом для пациентов с подозрением на риносинусит, а магнитно-резонансная томография может помочь при подозрении на массовые поражения головы и шеи. Однако в случае вазомоторного ринита визуализация редко выявляет патологию и не особенно полезна для организма.
Лечение вазомоторного ринита
После постановки диагноза "вазомоторный ринит" пациент в первую очередь должен оградить себя от раздражителей окружающей среды [5] . Избегание таких факторов, как духи, табачный дым, моющие средства и др., может значительно уменьшить симптомы вазомоторного ринита.
Исключить воздействие триггеров, как правило, не сложно, но если контакт с ними неизбежен, то пациенту назначают медикаментозную терапию. Она позволяет уменьшить проявления болезни [1] . Чаще всего применяется поэтапный фармакологический подход, в первую очередь направленный на преобладающий симптом [5] .
Актуальные интраназальные кортикостероиды в форме капель и спрея считаются первой линией лечения при вазомоторном рините, особенно в случае застоя слизи и заложенности носа. Они влияют на слизистую оболочку носа, тем самым уменьшая отёк и воспаление. Переносятся, как правило, хорошо. Побочные эффекты, такие как сухость в носу, образование корок и раздражение перегородки, встречаются редко.
Эффективность местных интраназальных стероидов в лечении вазомоторного ринита подтверждают многочисленные исследования. Флутиказона пропионат и беклометазон в настоящее время являются единственными актуальными стероидными препаратами, одобренными FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [7] . Флутиказон пропионат безопасен в лечении пациентов в возрасте от чётырех лет. Будесонид также показал свою эффективность. Сегодня он является единственным стероидным препаратом с рейтингом B, что говорит о его безопасности при применении на всех сроках беременности.
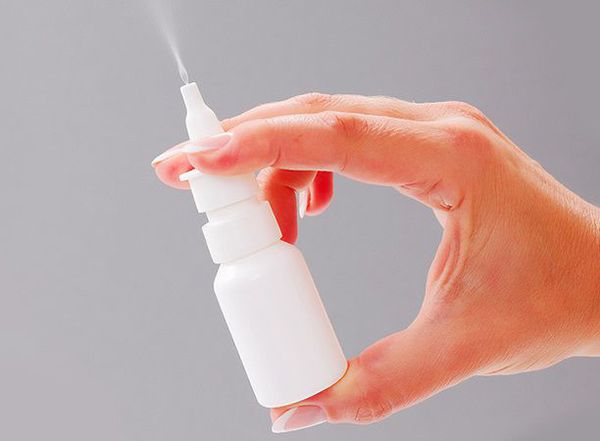
Антихолинергические препараты помогают избавиться от неослабевающей ринореи (насморка). Они действуют локально, блокируя влияние парасимпатической нервной системы на слизистые оболочки носа. В редких случаях от их употребления могут возникнуть системные побочные эффекты, такие как помутнение зрения, сухость во рту и носовое кровотечение [8] .
Антигистаминные препараты в форме таблеток приносят пользу пациентам, у которых вазомоторный ринит сопровождается чиханием и зудом. Одним из таких препаратов является азеластин. Он одобрен для лечения как аллергического, так и неаллергического ринита. Азеластин оказывает противовоспалительный эффект и значительно снижает вазомоторную симптоматику, включая заложенность носа, ринорею и отёк носа [9] . Как показали рандомизированные клинические испытания этого препарата, самочувствие пациентов после приёма азеластина улучшилось в течение первой недели лечения.
Пациенты с вазомоторным ринитом, как правило, менее чувствительны к медикаментозной терапии, чем пациенты с аллергическим ринитом. Поэтому для них наиболее эффективным способом лечения является комбинация интраназальных стероидов и местных антигистаминных препаратов.
Местные сосудосуживающие средства лишь кратковременно облегчают симптомы. Они стимулируют адренорецепторы сосудистой стенки слизистой оболочки носа. Это действие приводит к сужению сосудов, уменьшению кровотока и скапливающейся слизи в полости носа. Сосудосуживающие средства можно использовать для лечения детей до 6 лет, но только не дольше 3-4 дней и не превышая указанной дозировки.
Если в течение 6-12 месяцев консервативного лечения симптомы вазомоторного ринита не удаётся купировать, встаёт вопрос о хирургическом вмешательстве [14] .
Следует помнить, что сам по себе вазомоторный ринит не требует хирургического лечения. Единственным показанием к изначальному выполнению операции может быть выраженная деформация носовой перегородки.
Хирургическое лечение вазомоторного ринита не направлено на устранение причины болезни. Оно позволяет улучшить носовое дыхание, но практически не влияет на ринорею, чихание, зуд в носу и нарушение обоняния.
Все методы хирургического вмешательства пи вазомоторном рините можно разделить на чётыре группы:
- латеропозиция — надлом и раздвижение нижних носовых раковин для расширения носового хода;
- резекция подслизистого слоя — частичное удаление костной пластинки нижней носовой раковины;
- турбинопластика — удаление костной части носовой раковины с сохранением слизистой;
- варианты поверхностного или подслизистого воздействия: коагуляция носовых раковин (прижигание отёчной ткани), шейверная редукция (удаление мягких тканей с помощью специальной "микробритвы"), криохирургия и др.
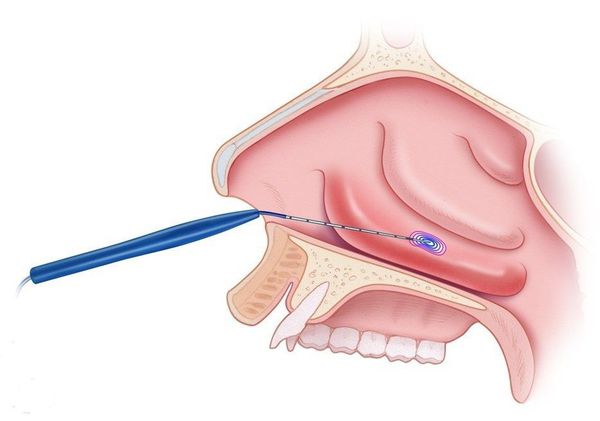
Выбор тактики лечения зависит от выраженности утолщения слизистой, степени сосудистых нарушений и личного опыта хирурга. Предпочтительными вариантами являются прижигание сосудов нижних носовых раковин с их фиксацией к наружной стенке носовой полости, а также шейверная редукция [14] .
Прогноз. Профилактика
В целом вазомоторный ринит не опасен для жизни, но может значительно ухудшить её качество. Как показало обследование 180 пациентов с неаллергическим ринитом через 3-7 лет после постановки диагноза, обострение заболевания возникло у 52 % обследуемых, приём у 12 % пациентов симптомы стали более стойкими, а у 9 % — более выраженными [13] . Кроме того, у больных вазомоторным ринитом развивались новые сопутствующие заболевания, чаще всего возникали астма и хронический синусит [12] .
Важно понимать, что вазомоторный ринит — это хроническое состояние, которое обычно беспокоит человека на протяжении всей жизни. Так как его симптомы могут приносить неудобства, пациенту нужно научиться жить с ними. Самое главное в этом случае — выяснить причину, по которой они возникают, и всячески её избегать.
Если вазомоторный ринит проявляется независимо от факторов, которые были описаны выше, то с помощью лечения можно уменьшить симптомы и улучшить качество жизни. Но как только эффект от лечения будет заканчиваться, симптомы возобновятся.
Читайте также:

