Стафилококковая инфекция при псориазе
Обновлено: 12.05.2024
Как наилучшим образом вести пациента со стафилококковой инфекцией кожи? Как врач общей практики может диагностировать и лечить рожистое воспаление? Какое лечение эффективно при эритразме? B норме кожа человека заселена огромным
Как наилучшим образом вести пациента со стафилококковой инфекцией кожи?
Как врач общей практики может диагностировать и лечить рожистое воспаление?
Какое лечение эффективно при эритразме?
B норме кожа человека заселена огромным количеством бактерий, мирно сосуществующих на ее поверхности или в волосяных фолликулах.
Однако кожа обладает определенными свойствами, защищающими ее от инфицирования патогенами. К ним относятся плотный и сухой ороговевающий слой, практически непроницаемый для микроорганизмов, и клейкое межклеточное вещество — сложная смесь липидов, плотно соединяющая клетки мальпигиевого слоя и также защищающая кожу, закупоривая вход в волосяные фолликулы.
Другие факторы, останавливающие проникновение патогенных микроорганизмов, включают постоянное обновление клеток кожи, кислое значение pH, наличие иммуноглобулинов в составе пота и различные виды кожной флоры.
Кожные инфекции, как правило, развиваются только тогда, когда травма, избыточная гидратация или воспалительные заболевания кожи нарушают эти защитные свойства. Организмы, вызывающие кожные инфекции, могут быть частью постоянной кожной флоры или ближайших слизистых оболочек или происходить из внешних источников, таких как другой человек, окружающая среда или зараженные объекты.
Импетиго — наиболее поверхностная кожная инфекция, вызываемая S. aulreuls и S. pyogenes. Различают два основных клинических варианта: буллезное импетиго, считающееся стафилокковым заболеванием, и небуллезное импетиго, вызываемое S. aulreuls или S. pyogenes либо обоими организмами.
Заболевание встречается у детей гораздо чаще, чем у взрослых, развиваясь на открытых частях тела, лице и конечностях, в местах царапин, ссадин и укусов насекомых.
Вначале появляются красные пятна, которые превращаются в пузырьки и гнойнички, легко вскрывающиеся и образующие толстые, слипшиеся желтовато-коричневые чешуйки на эритематозном основании (см. рис. 1). Они часто многочисленны, могут вызывать зуд, но, как правило, безболезненны.
 |
| Рисунок 1. Толстые желтые корки в основании эритемы и поверхностных эрозий у пациента со стрептококковым импетиго |
При буллезной форме могут развиваться большие пузырьки и волдыри диаметром 1-2 см. Они вскрываются медленнее и сохраняются в течение двух-трех дней. Возбудители, как правило, определяются культивированием, но в клинически очевидных случаях в этом нет необходимости.
Наиболее серьезным осложнением импетиго является постстрептококковый острый гломерулонефрит, общая заболеваемость которым в последние годы снизилась.
Буллезное импетиго обусловлено исключительно S. aulreuls, который выделяет токсин эксфолиатин, вызывающий расщепление межклеточного вещества в поверхностных слоях эпидермиса. Абсорбируясь в большом количестве в кровоток, этот токсин вызывает стафилококковый синдром обожженной кожи, который в 5% случаев заканчивается летально.
При инфекциях средней тяжести и локализованных формах используют местный антибиотик, например мупироцин или фузидовую кислоту, эффективно также местное применение неомицина и бацитрацина. Очень действенно использование ликацин-геля.
При тяжелых и распространенных формах назначают системный антибиотик. Обычно достаточно эритромицина или цефалоспорина первого поколения, например цефалексина.
Эктима относится к инфекциям, напоминающим импетиго, но затрагивающим более глубокие слои кожи. Она характеризуется формированием толстых слипшихся чешуек (см. рис. 2), покрывающих области изъязвлений кожи, которым предшествует образование гнойничков и пузырьков. Чаще всего поражаются ягодицы, бедра и ноги. Заболевание распространено в тропиках, где его развитию способствуют плохие гигиенические условия и недостаточное питание. Возбудителями могут быть S aulreuls или S pyogenes либо оба микроорганизма, но вызываемые ими изъязвления достигают дермы и заживают рубцеванием, что не свойственно импетиго. Лечение — системные антибиотики, воздействующие на S. aulreuls и S. pyogenes.
Поверхностный фолликулит, фурункулы и карбункулы. Фолликулит (воспаление эпителия волосяных фолликулов) — распространенное дерматологическое заболевание, не всегда первично только инфекционной природы. Физическая или химическая травма, а также связанное с профессиональным занятием воздействие продуктов смолы, применяемых также в лечебных целях, — все это вызывает фолликулит.
При проникновении стафилококков в более глубокие слои волосяных фолликулов воспаление захватывает дерму, вызывая образование фурункулов и карбункулов. Развивается воспалительный пузырек с гнойной головкой (фурункул) или инфекция охватывает несколько близлежащих волосяных фолликулов и образуется воспалительный конгломерат, из которого высвобождается гной (карбункул).
Фурункулы чаще всего встречаются на лице и ногах, а типичная локализация карбункулов — задняя часть шеи; как правило, они сопутствуют сахарному диабету. Крупные фурункулы и карбункулы вскрывают и дренируют, назначая пенициллиназо-устойчивый антибиотик.
Рецидивирующие стафилококковые инфекции кожи. Некоторые пациенты подвержены рецидивам стафилококковых инфекций кожи.
Предрасполагающими факторами здесь служат сахарный диабет, хроническая почечная недостаточность и некоторые иммуннодефицитные состояния, но у большинства пациентов перечисленные выше заболевания отсутствуют: вероятно, эти больные являются хроническими носителями стафилококков, и при мельчайшей травме кожи патогены вызывают инфекцию.
Рецидивы таких инфекций пытаются предотвратить различными способами: путем омывания кожи различными антисептиками, лечения других членов семьи антистафилококковыми антибиотиками и пролонгированной терапии другими местными или системными антибактериальными препаратами. Все эти методы направлены на уничтожение стафилококкового “шлейфа”.
К сожалению, эти меры, как правило, неспецифичны и малоэффективны, так как бактерии появляются вновь вскоре после отмены антимикробного препарата. Поэтому предпочтительнее длительное использование местных антисептиков.
Рожа и целлюлит — это острые, быстро распространяющиеся инфекции кожи и подлежащих тканей.
Отличительной чертой рожистого воспаления является четко очерченный, приподнятый край, отражающий вовлечение более поверхностных (дермальных) слоев (см. рис. 3). Однако целлюлит может располагаться поверхностно, а рожа глубже, так что во многих случаях эти два процесса сосуществуют и различить их практически невозможно.
Считается, что рожистое воспаление вызывается стрептококками, как правило, группы A и иногда — группами G и C. При целлюлите высевается либо только S. aulreuls, либо совместно со стрептококком. H. influlenzae типа b — важный этиологический фактор лицевого целлюлита у детей младше двух лет.
Рожа, в типичном случае поражающая лицо, — болезнь пожилых, развивающаяся без видимых причин или иногда после травмы лица.
Целлюлит поражает нижние конечности, в особенности область икр. Ему часто предшествует травма, язва или другое повреждение кожи, откуда и исходит инфекция.
Как и при рожистом воспалении, целлюлит может сопровождаться или предваряться лихорадкой и ознобом, но у многих пациентов температура не повышается, и они не выглядят серьезно больными.
Кожа красная, горячая и отечная, края воспаленного участка неровные, на поверхности могут развиваться пузырьки и волдыри (см. рис. 4). В редких случаях обнаруживается лимфангит и региональный лимфаденит.
Без лечения могут развиваться такие осложнения, как фасциит, миозит, подкожный абсцесс и септикопиемия. Периорбитальный целлюлит, вызванный обычно травмой, может осложняться тромбозом пещеристого синуса, формированием орбитального, субпериостального или церебрального абсцессов или менингитом.
Пациентов с этими состояниями необходимо госпитализировать.
Описанные здесь стафилококковые и стрептококковые пиодермии составляют большую часть кожных бактериальных инфекций. Нужно уметь различать инфекционные процессы, присущие трем клиническим ситуациям:
- инфекция не укладывается в рамки типичной клинической картины пиодермии или не поддается полностью стандартной терапии;
- организм пациента ослаблен и не может выдержать борьбу с инфекцией;
- в эпидемиологическом анамнезе есть возможность контакта с необычными кожными патогенными микроорганизмами.
- Инфекции, вызываемые резидентными коринебактериями
Для эритразмы характерны красно-коричневые шелушащиеся участки кожи, расположенные в паху, в подмышечных впадинах и межпальцевых промежутках (см. рис. 5).
Corynebacteriulm minultissimulm считается этиологическим фактором этого заболевания, протекающего бессимптомно и развивающегося, как правило, у диабетиков, тучных и пожилых людей, а также у тех, кто проживает в тропическом климате.
Благодаря тому что данные микроорганизмы продуцируют порфирины, в ультрафиолетовом свете лампы Вуда пораженные участки флюоресцируют от кораллово-розового до оранжево-красного оттенка, что подтверждает диагноз. Как правило, культивирования не требуется.
Иногда для излечения достаточно интенсивного мытья с мылом. Другой подход — местное лечение эритромицином и клиндамицином или местными азолями, например клотримазолом, которые активны в отношении некоторых грам-положительных бактерий и грибов. При обширных поражениях наиболее эффективен, вероятно, эритромицин.
Оспенный кератолиз — это поверхностная кожная инфекция, очевидно вызываемая штаммами Corynebacteriulm и характеризующаяся наличием оспинок диаметром 1-7 мм на подошвах стоп. Оспинки, сливаясь, могут образовывать поверхностные эрозии.
Заболевание обычно протекает бессимптомно, но иногда пациенты жалуются на зудящую, как от ожога, боль или сырный запах.
Похоже, оспенный кератолиз связан с избыточным увлажнением ног из-за тесной обуви, частых контактов с водой или повышенной потливости.
Лечение гипергидроза вкупе с методами, описанными для эритразмы, как правило, эффективно.
Подмышечный трихомикоз проявляется восковыми узелками, формирующимися в волосах подмышки. Желтые, красные или черные, они образуются большими колониями коринеформных бактерий, покрывающих кутикулу волоса.
Прежде всего заболевание поражает пациентов, которые мало внимания уделяют личной гигиене и страдают избыточным потоотделением.
Для успешного лечения, как правило, достаточно брить волосы и пользоваться дезодорантами для подмышек. Эффективно также местное применение эритромицина и клиндамицина.
Литература
1. Noble W. C. Microbal Skin Disease: its Epidemiology. Arnold, London, 1983.
2. Hoor E. W., Hooton T. M., Horton C. A. et al. Mircroscopic evalulation of cultaneouls cellulitis in adults // Arch. Intern. Med. 1986; 146: 295-297.
Псориаз представляет собой хроническое иммунно-опосредованное заболевание кожи, отрицательно влияющее на качество жизни. Анализ литературы свидетельствует о высокой распространенности у пациентов с данным кожным заболеванием различных патологий верхних дыхательных путей. Причина возникновения псориаза до сих пор не установлена, однако выделяют ряд факторов, которые могут провоцировать развитие болезни. К одним из таких эндогенных триггеров относят инфекции, вызванные стрептококком, золотистым стафилококком. Особенно часто у больных псориазом диагностируют хронический тонзиллит. В настоящее время влияние коморбидных состояний, а также роль бактериальной сенсибилизации, в том числе воздействие очагов хронической инфекции верхних дыхательных путей, выяснена недостаточно. В статье приведены результаты исследований по изучению частоты встречаемости патологий верхних дыхательных путей у больных псориазом и их возможной роли в течение кожного заболевания. Также изложены современные литературные сведения по этой проблеме, приведены возможные методы терапии при установлении ассоциаций между данными патологиями.

1. Терлецкий О.В. Псориаз и другие кожные заболевания: терапия, диета, рецепты блюд / О.В. Терлецкий. – СПб.: ДЕАН, 2010. – С. 384–15.
2. Терлецкий О.В. Психологические проблемы у больных псориазом / О.В. Терлецкий // Церковь и медицина: церковный медицинский журнал. – 2011. – № 7. С. 103–10.
3. Li. K., Armstrong A.W. A Review of Health Outcomes in Patients with Psoriasis // Dermatol Clin. 2012; (30). Р. 61–72.
4. Gottlieb B.A., Dann F. Comorbidities in Patients with Psoriasis // The American Journal of Medicine. 2009; 122 (12): 1150. e1–1150.e9.
5. Whyte H., Baughman R. Acute guttate psoriasis and streptococcal infection // Arch Dermatol. 1964; 89:350–356.
6. Nyfors A., Rasmussen P.A., Lemholt K., Eriksen B. Improvement of recalcitrant psoriasis vulgaris after tonsillectomy // The Journal of larynxgology and otology. 1976; 90(8):789–94.
7. Saita B., Ishii Y., Ogata K., Kikuchi I., Inoue S., Naritomi K. Two sisters with guttate psoriasis responsive to tonsillectomy: case reports with HLA studies // The Journal of dermatology. 1979; 6(3):185–9.
8. Hone S.W., Donnelly M.J., Powell F., Blayney A.W. Clearance of recalcitrant psoriasis after tonsillectomy // Clinical otolaryngology and allied sciences. 1996; 21(6):546–7.
10. Ozawa A., Ohkido M., Haruki Y., Kobayashi H., Ohkawara A., Ohno Y., et al. Treatments of generalized pustular psoriasis: a multicenter study in Japan // The Journal of dermatology.1999; 26(3):141–9.
11. Takahara M., Bandoh N., Imada M., Hayashi T., Nonaka S., Harabuchi Y. Efficacy of tonsillectomy on psoriasis and tonsil histology [in Japanese] // Nihon. Jibiinkoka. Gakkai. Kaiho. 2001; 104:1065-1070.
14. Sakiyama H., Kobayashi S., Dianzani U., Ogiuchi H., Kawashima M., Uchiyama T., Yagi J. Possible involvement of T cell co-stimulation in pustulosis palmaris et plantaris via the induction of inducible co-stimulator in chronic focal infections // J. Dermatol Sci, 50(3), 2008: 197-207.
15. Суханова Е.В., Орлов Е.В., Арнольдов С.В. Распространенность патологии лор-органов у больных псориазом / Е.В. Суханова, Е.В. Орлов, С.В. Арнольдов // Известия Самарского научного центра РАН. – 2015. – № 2-2. – С. 389-391.
16. Loyal J., Flores S., Alikhan A. Resolution of psoriasis after tonsillectomy // Dermatol Online J. 2017; 16; 23(2).
17. Elder J.T., Bruce A.T., Gudjonsson J.E. et al. Molecular dissection of psoriasis: integrating genetics and biology // J. Invest Dermatol. 2010; 130:1213–1226.
18. Suarez-Farinas M., Shah K.R., Haider A.S. et al. Personalized medicine in psoriasis: developing a genomic classifier to predict histological response to Alefacept // BMC Dermatol 2010; 10:1.
19. Simоes J.F., Ribeiro J., Ferreira B.R., Paiva S. The role of tonsillectomy in psoriasis treatment // BMJ Case Rep (accessed Jan. 30, 2015).
20. Wu W., Debbaneh M., Moslehi H. et al. Tonsillectomy as a treatment for psoriasis: a review // J. Dermatolog Treat. 2014; 25:482–6.
21. Thorleifsdottir R.H., Sigurdardottir S.L., Sigurgeirsson B., Olafsson J.H., Sigurdsson M.I., Petersen H., Gudjonsson J.E., Johnston A., Valdimarsson H. Patient-reported Outcomes and Clinical Response in Patients with Moderate-to-severe Plaque Psoriasis Treated with Tonsillectomy: A Randomized Controlled Trial // Acta DermVenereol. 2017; 97(3):340–345.
22. Valdimarsson H., Thorleifsdottir R.H., Sigurdardottir S.L., Gudjonsson J.E., Johnston A. Psoriasis – as an autoimmune disease caused by molecular mimicry // Trends Immunol. 2009; 30: 494–501.
23. Mallbris L., Wolk K., Sánchez F., Stаhle M. HLA-Cw*0602 associates with a twofold higher prevalence of positive streptococcal throat swab at the onset of psoriasis: a case control study // BMC Dermato. 2009, 29;9:5.
24. Thorleifsdottir R.H., Sigurdardottir S.L., Sigurgeirsson B., Olafsson J.H., Petersen H., Sigurdsson M.I., Gudjonsson J.E., Johnston A., Valdimarsson H. HLA-Cw6 homozygosity in plaque psoriasis is associated with streptococcal throat infections and pronounced improvement after tonsillectomy: A prospective case series // J. Am Acad Dermatol. 2016;75(5):889-896.
Псориаз – это хронический воспалительный иммунозависимый генодерматоз много факториального генеза, который передается по доминантному типу с неполной пенетрантностью, характеризующийся усилением пролиферативной активности кератиноцитов с нарушением процессов кератинизации и развитием патологических процессов в коже, ногтях и суставах [1, 2]. Данная кожная патология по-прежнему остается одной из наиболее актуальных и сложных проблем современной дерматологии, так как наблюдается учащение случаев регистрации тяжелых форм псориаза, которые нередко приводят к инвалидизации или летальным исходам [1]. Существует множество теорий этиологии псориаза (генетическая, нейрогенная, иммунологическая, вирусная, обменная). Однако ни одна из гипотез не является общепризнанной.
Псориаз характеризуется сложностью патогенетических воспалительных механизмов, а также имеет ряд общих иммунологических признаков с другими сложными по патогенезу заболеваниями, такими как сахарный диабет, патологиями гепатобилиарной и сердечно-сосудистой систем, воспалительными явлениями в кишечнике и в ЛОР-органах [3, 4]. Большое внимание исследователей сосредоточено на взаимопотенцировании и взаимовлиянии различных патологических состояний, называемых коморбидными. Считается, что развитие коморбидностей основано на общности патогенеза заболеваний и не зависит от социальных, материальных и бытовых факторов. Обычно такие состояния имеют тенденцию увеличиваться с возрастом.
Целью данного обзора является оценка распространенности ЛОР-патологий у больных псориазом, изучение влияния коморбидных заболеваний верхних дыхательных путей на течение кожного процесса, выявление возможных механизмов коморбидностей между наиболее часто встречающимися патологиями.
Материалы и методы. Было изучено и проанализировано 25 публикаций, исследований по данной тематике. Сопутствующая патология устанавливалась на основании анамнестических данных, результатов клинического осмотра и лабораторных исследовании, а также консультации других специалистов.
Как видно, большинство пациентов в исследованиях отмечали улучшение тяжести псориаза после тонзиллэктомии. Также пациенты указывали на длительные ремиссии по сравнению с периодом до операции. Однако отсутствуют исследования с долгосрочным наблюдением, чтобы определить продолжительность и степень пользы от тонзиллэктомии. Кроме того, не следует забывать об осложнениях операции (кровотечения, инфекции, ларингоспазм, бронхоспазм, диcфункция височно-нижнечелюстного сустава, голосовые изменения). Антибиотикотерапия при лечении хронического тонзиллита не применяется, поскольку наиболее частый возбудитель – стрептококк – является внутриклеточной факультативной бактерией и поэтому не полностью уничтожается обычными антибиотиками, такими как пенициллин или эритромицин, не проникающими в клетки организма. Рифампицин и клиндамицин активны внутри клеток и способны уничтожать стрептококков. Однако эффект от такой терапии временный. Кроме того, после окончания приема антибиотиков происходит реколонизация бактерий и ухудшение течения заболевания. Также существует недостаток контролируемых клинических испытаний по лечению псориаза антибиотиками. Возможно, следует изучить роль консервативного лечения хронического тонзиллита в виде санации миндалин у больных псориазом.
Кроме хронического тонзиллита у больных псориазом выявляются такие патологии как хронический фарингит, искривление перегородки носа, вазомоторный ринит, нейросенсорная тугоухость [15].
Заключение. Таким образом, наиболее часто встречающимся ЛОР-заболеванием при псориазе является хронический тонзиллит. Изучение именно этих двух патологий сосредоточено основное внимание ученых. Тем не менее, необходимы дальнейшие контролируемые рандомизированные исследования по оценке долгосрочных результатов. Было установлено, что наличие сопутствующей патологии верхних дыхательных путей обуславливает более длительное течение кожного заболевания, распространенность высыпаний, тяжесть и торпидность процесса, частое количество обострений, уменьшение времени ремиссии заболеваний. Также лечение кожного заболевания носило положительный эффект после устранения патологии ЛОР-органов, например, после тонзиллэктомии. Персонализированный подход к каждому пациенту диктует необходимость междисциплинарного подхода при терапии коморбидных патологий. Необходимо разностороннее изучение клинической картины основного и сопутствующих заболеваний, проведение комплексной диагностики нарушений, а также подбор рациональной терапии.
Этиология псориаза до сих пор остается неясной. Между тем генетическая предрасположенность к нему считается доказанным фактом. Нередко триггерами, запускающими патологический процесс у пациентов с генетической предрасположенностью к псориазу, становятся инфекционные заболевания. В статье приведены результаты исследований, подтверждающие четкую связь между псориазом и инфекцией верхних дыхательных путей, а также риск возникновения псориаза у пациентов с хроническим риносинуситом.
- КЛЮЧЕВЫЕ СЛОВА: псориаз, папиллома, дерматоз, генез, стрептококк, пептиды, эритромицин, пенициллин
Этиология псориаза до сих пор остается неясной. Между тем генетическая предрасположенность к нему считается доказанным фактом. Нередко триггерами, запускающими патологический процесс у пациентов с генетической предрасположенностью к псориазу, становятся инфекционные заболевания. В статье приведены результаты исследований, подтверждающие четкую связь между псориазом и инфекцией верхних дыхательных путей, а также риск возникновения псориаза у пациентов с хроническим риносинуситом.
Псориаз – распространенный хронический дерматоз мультифакториального генеза. Клинически проявляется в виде мономорфной сыпи, состоящей из плоских папул различных размеров, бляшек розово-красного цвета. Мелкие бляшки сливаются в крупные и быстро покрываются рыхлыми серебристыми белыми чешуйками. Помимо кожи поражаются ногти и суставы, крайне редко – слизистые оболочки [1]. Распространенность данного заболевания составляет около 2% среди европейской популяции.
На сегодняшний день этиология псориаза остается невыясненной, но известно о генетической предрасположенности к нему. Считается, что таковая имеется у 2/3 пациентов с клиническими проявлениями псориаза. Врожденная предрасположенность является полигенной. Описано 20 различных генных локализаций, влияющих на риск развития псориаза [2]. Максимальный риск опосредован генами, ответственными за функции воспаления и иммунные реакции. К ним относится HLA-Сw6, в наибольшей степени ассоциированный с псориазом и определяющий клинические симптомы. У позитивных в отношении данного гена пациентов дебют заболевания приходится на более ранний возраст, у них чаще встречаются каплевидный псориаз, клинические проявления обширны, ухудшения связаны с инфекциями глотки [3].
В роли триггеров, запускающих патологический процесс у пациентов с генетической предрасположенностью к псориазу, выступают различные внешние факторы. Вместе с тем природа антигена, активирующего Т-лимфоциты при псориазе, по-прежнему неясна.
Способов проникновения стрептококков в эпителиальные клетки несколько. Один из них – связывание фибронектина с поверхностными молекулами стрептококков, что позволяет возбудителю проникать в клетки эпителия глотки и миндалин. В ткани миндалин стрептококки могут проявлять резистентность к антимикробным факторам иммунной защиты организма и антибиотикам с экстрацеллюлярным механизмом действия. Как следствие – длительная персистенция возбудителя в ткани миндалин и глотки. Это подтверждается результатами исследования хирургически удаленных тканей [2].
Дальнейшее развитие патологического процесса предполагает активацию Т-клеток суперантигенами стрептококков. Происходит индукция специфического кожного хомингового рецептора (от англ. homing – возвращающийся домой) на Т-клетках, что и объясняет их возможную миграцию в кожу [4]. Данное предположение было также подтверждено S.L. Sigurdardottir и соавт.: при исследовании ткани миндалин больных псориазом выявлено повышенное содержание Т-клеток со специфическим кожным хоминговым рецептором (в отличие от здоровых лиц). Впоследствии у таких больных были идентифицированы одинаковые олигоклональные Т-клетки в ткани миндалин и псориатических бляшках [8].
Не менее важна и способность стрептококков к молекулярной мимикрии. Ее классический пример – ревматическая лихорадка. Идентифицированы гомологи между протеинами кератиноцитов и стрептококков – М-протеины и кератины (протеины цитоскелета кератиноцитов) [4]. Т-клетки пациентов с псориазом демонстрируют повышенный ответ не только к гомологичным пептидам стрептококковых М-протеинов [8–10], но и к кератину эпидермиса человека [5, 8, 10, 11]. При этом стрептококковые М-протеины обнаруживались в сосочках и эпидермисе пораженной кожи. С помощью метода полимеразной цепной реакции (ПЦР) у пациентов с псориазом в псориатических высыпаниях идентифицирована специфичная стрептококковая ДНК [2]. Видимо, стрептококковые протеины проникают в кожу с помощью дендритных клеток.
Предположительно, обострения псориатического процесса инициируются перекрестной реакцией Т-клеток с эпитопами стрептококковых М-протеинов и кератина человека [4, 8]. Таким образом, иммунологический ответ по принципу перекрестной реакции против аутологичных протеинов может сохраняться и после лечения стрептококковой инфекции.
Установлена взаимосвязь между заболеваниями ЛОР-органов и псориазом [10, 12]. Высказывается предположение о возможном риске возникновения псориаза у пациентов с хроническим риносинуситом без назальных полипов. В оригинальном исследовании I.J. Keller и соавт. в течение пяти лет наблюдали за пациентами с хроническим риносинуситом без назальных полипов. Среди 13 242 пациентов встречаемость псориаза составила 1,41 случая на тысячу человек в год. Это говорит о повышенном риске развития псориаза у таких пациентов. В группе сравнения, включавшей 39 726 больных, отмечено 0,69 случая псориаза на тысячу человек в год. Авторы объясняют сопоставление двух различных на первый взгляд заболеваний тем, что хронический синусит без назальных полипов и псориаз считаются Тh1-опосредованной патологией. Одним из возможных механизмов развития псориаза считают участие S100-протеинов, включающих псориазин и кальпротектин, которые играют определенную роль в формировании и поддержании антимикробной защиты. Выявлено снижение экспрессии этих протеинов в эпителии у пациентов с хроническим риносинуситом без назальных полипов, что способно приводить к снижению иммунной резистентности и барьерной функции. Последнее может инициировать развитие псориаза [13].
Важная роль S100-протеинов подтверждена также в работе С.А. Ильиной и соавт. Методом ПЦР в реальном режиме времени с использованием меченных флуоресцентными агентами олигонуклеотидных проб были проанализированы профили экспрессии генов S100A8 и S100A9 в пораженной псориазом коже и визуально непораженной коже тех же больных до и после PUVA-терапии. Экспериментально было показано значительное повышение экспрессии генов S100A8 и S100A9 в пораженной псориазом коже по сравнению с непораженной кожей тех же пациентов до лечения. После PUVA-терапии наблюдалось снижение экспрессии генов S100A8 и S100A9 практически у всех пациентов. Таким образом, полученные результаты позволяют считать, что высокий уровень экспрессии генов S100A8 и S100A9 отражает состояние патологического процесса при псориазе, а транскрипционная активность этих генов является индикатором эффективности лечения псориаза на молекулярном уровне [14].
В пользу теории о роли инфекционных агентов в патогенезе псориаза свидетельствует и ряд исследований влияния антибиотикотерапии на течение псориаза.
Кроме того, имеется предположение, что в патогенезе псориаза определенная роль принадлежит вирусу папилломы человека (HPV, human papilloma virus) [17–19].
Известно, что HPV-носительство может протекать бессимптомно достаточно долго. Многие типы HPV являются кожными комменсалами. По данным S.L. Sigurdardottir и соавт., в коже 23 (74%) здоровых пациентов без каких-либо внешних проявлений свыше шести месяцев постоянно обнаруживался вирус бета-HPV [24].
Комменсальное HPV-носительство было подтверждено после того, как HPV обнаружили в образцах кожи у 38 (71%) больных псориазом и только у 36 (58%) пациентов контрольной группы. Кроме того, было показано, что уровень HPVL у больных псориазом достоверно ниже в стадии ремиссии по сравнению со стадией обострения. Увеличение HPVL коррелирует с нарушениями микрофлоры кожи и обострением псориаза (в частности, увеличивается количество S. aureus) [25, 26].
Что касается первичности или вторичности повышенного HPV-носительства, считается, что HPV-носительство имеет первичный характер по отношению к инициации псориаза. Данное предположение основывается на том, что частота обнаружения EV-HPV в псориатических чешуйках у детей совпадает с частотой его обнаружения у взрослых [27].
Основываясь на представлениях об инициирующей роли бактериальных и вирусных агентов в патогенезе псориаза, мы провели исследование, целью которого стало определение наличия либо отсутствия в образцах кожи ряда микроорганизмов.
Материалом послужили образцы кожи, полученные методом пункционной биопсии (длина пробойника 5 мм), взятые с участков кожи, пораженных псориатическими высыпаниями, а также чешуйки кожи, полученные методом соскоба.
Все участники исследования страдали распространенным вульгарным псориазом (прогрессирующая стадия). На момент взятия биопсий пациенты не получали наружной терапии как минимум сутки. Длительность заболевания составляла от нескольких месяцев до нескольких лет. В анамнезе пациенты использовали различные методы терапии (наружное лечение, иммунодепрессанты, физиолечение). Всего нами было обследовано 10 пациентов (6 мужчин и 4 женщины). Возраст больных варьировал от 25 до 60 лет. Исследование одобрено Локальным комитетом по этике при Институте общей генетики РАН и соответствует принципам, изложенным в Декларации Хельсинкского соглашения.
Биоптаты и чешуйки кожи исследовали методом ПЦР на предмет качественного выявления HPV (типирование не проводили), S. pyogenes. Впервые для выявления ДНК возбудителя использовались биоптаты кожи, что позволяет исключить предположение о транзиторной контаминации кожи бактериальными и вирусными агентами.
HPV обнаружили в четырех образцах (как биопсийный материал, так и чешуйки), причем все полученные образцы были взяты у мужчин. В одном образце, взятом у женщины, обнаружили S. pyogenes (в чешуйках и биоптате).
Таким образом, из полученных десяти образцов биопсийного материала и чешуек кожи пять оказались положительными (наличие микроорганизмов), причем преобладал вирус папилломы человека (в четырех образцах). Бактериальный агент S. pyogenes был обнаружен в одном образце.
Полученные результаты позволяют предположить, что бактериально-вирусные агенты играют ключевую роль в патогенезе псориатического процесса, и подтверждают необходимость дальнейшего детального изучения роли микробиоты кожи в данном аспекте.
Человек постоянно контактирует с окружающей средой, а значит и с населяющими ее микроорганизмами, многие из которых являются патогенными, способными вызвать воспалительный процесс. Инфекционный артрит развивается при попадании инфекции в сустав. Предупредить тяжелые осложнения этого заболевания может только своевременное обращение за медицинской помощью.
Общие сведения о заболевании
Инфекционный артрит – это воспаление сустава, вызванное местной или общей инфекцией. Симптомы болезни и ее течение во многом зависят от вызвавшей инфекционный процесс инфекции.
Коды инфекционных артритов по МКБ-10:
- стафилококковый - M00.0;
- пневмококковый - M00.1;
- стрептококковые - M00.2;
- вызванные другими уточненными бактериальными возбудителями - M00.8;
- пиогенный неуточненный - M00.9;
- туберкулезный – М01.1;
- гонококковый - M01.3;
- вирусный – М01.5.
Заболевание очень распространено и может стать причиной стойкого нарушения суставной функции. Четверть пациентов, обращающихся по поводу заболеваний суставов, страдают инфекционными артритами.
Причины инфекционного артрита
Причиной заболевания является инфекция – гнойная инфекция из расположенных рядом очагов (флегмон, абсцессов) или занесенная с током крови при холециститах тонзиллитах, а также общие инфекционные заболевания. При попадании инфекционных возбудителей в сустав иммунная система начинает с ними бороться, вызывая воспалительный процесс, течение которого напрямую связано с особенностями инфекционного возбудителя.
Воспаление может быть:
- неспецифическим – то есть, иметь общие симптомы, характерные для воспалительных процессов; вызываются такие процессы гноеродной патогенной и условно-патогенной микрофлорой – стафилококками, стрептококками, синегнойной и кишечной палочками и др.; вызываемые ими воспалительные процессы носят обычно острый гнойный характер и протекают остро, особенно, у детей;
- специфическим – при таком воспалении развиваются, как общие симптомы, характерные для всех артритов, так и симптомы, свойственные данной инфекции; к таким инфекциям относят туберкулезный, бруцеллезный, гонорейный, вирусный, грибковый, паразитарный воспалительные процессы.
Инфекционные артриты имеют два механизма развития:
- бактериально-метастатический – воспаление начинается из-за присутствия в суставе инфекции;
- токсико-аллергический – воспаление развивается за счет общей интоксикации и неадекватного иммунного ответа на внедрение в организм инфекции;
- смешанный – действуют оба механизма.
Факторы, предрасполагающие к развитию инфекционного артрита: вредные привычки, поднятие тяжестей, наличие лишней массы тела, сахарного диабета. Гнойные поражения суставов особенно часто развиваются у женщин, страдающих ревматоидным артритом.
Симптомы инфекционного атрита
Инфекционный артрит обычно начинается и протекает остро, иногда подостро. Но при некоторых специфических инфекциях он имеет незаметное начало и длительное течение.
Начало болезни и первые симптомы
При остром начале основными симптомами инфекционного артрита являются: выраженная лихорадка, озноб, летучие мышечно-суставные боли в сочетании с резкой болезненностью в пораженном суставе, отеком и гиперемией кожи над ним. Практически всегда остро протекает инфекционный артрит у детей.
Подострое течение имеет не такое заметное начало, температура тела нормальная или субфебрильная. Отек, гиперемия и боль в суставах умеренные.
Самым опасным является скрытое, незаметное течение, характерное для туберкулезного артрита. Характерны неопределенные боли в суставах, похрустывание, снижение двигательной активности. Болезнь протекает на фоне туберкулеза, небольшое повышение температуры также может не привлечь внимания, поэтому туберкулезный артрит редко выявляется на ранних стадиях.
Боли и и отеки характерны для начальной стадии инфекционного токсико-аллергического артрита у детей и взрослых
Явные симптомы
Острый гнойный артрит развиваются очень быстро, состояние ухудшается с каждым днем, беспокоит лихорадка, отечность, гиперемия и боль нарастают. Не исключено, что больному потребуется хирургическая помощь.
При более медленном течении симптомы инфекционного артрита развиваются постепенно, появляется общее недомогание, слабость, суставные боли становятся постоянными, усиливаясь при движении. Постепенно нарушается функция конечностей: появляются трудности в их сгибании или разгибании.
Когда необходимо обращаться за медицинской помощью
К врачу нужно обращаться при появлении следующих симптомов:
- постоянных или регулярно повторяющихся болях в суставах;
- появлении лихорадки, недомогания в сочетании с болями в суставах;
- отека, гиперемии кожи над суставом в сочетании с лихорадкой у пациентов, уже страдающих хроническим артритом – возможно, к имеющемуся хроническому воспалению присоединилась инфекция;
- появление суставных болей при туберкулезе легких, гонорее, бруцеллезе и др. инфекционных заболеваниях.
Опасности
Заболевание часто протекает тяжело, с осложнениями.
Стадии заболевания
Течение болезни связано с ее клинической формой, поэтому стадии развития патологического процесса могут иметь значительные различия. Рассмотрим стадии развития острого гнойного артрита, разработанные НИИ им. Вишневского:
- Начальная – гнойный процесс без деструкции внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с развитием гнойных процессов в прилегающих тканях.
- Развернутая – гнойный артрит с деструкцией внутрисуставных тканей:
- А. - без поражения околосуставных тканей;
- В. – с гнойным поражением окружающих мягких тканей.
- Запущенная – с поражением костной и хрящевой ткани:
- А. - без поражения окружающих тканей;
- В. – с гнойным поражением данных тканей;
- С. – с выходом гноя на поверхность тела (свищами).
- Завершающая:
- при отсутствии адекватного лечения – деструкция, неподвижность сустава, инвалидизация;
- при правильном лечении – полное или частичное восстановление функции конечности.
Возможные осложнения
Инфекционный артрит может давать ранние и поздние осложнения. К ранним осложнениям относятся в основном осложнения гнойного артрита:
- нагноение околосуставных тканей;
- генерализация инфекции, сепсис.
Отдаленные последствия – это утрата функции конечности разной степени: от легкой до полной неподвижности.
Классификация
Происхождение и симптомы инфекционного артрита разных клинических форм имеют, как сходство, так и отличие. Рассмотрим наиболее распространенные формы.
Острый гнойный
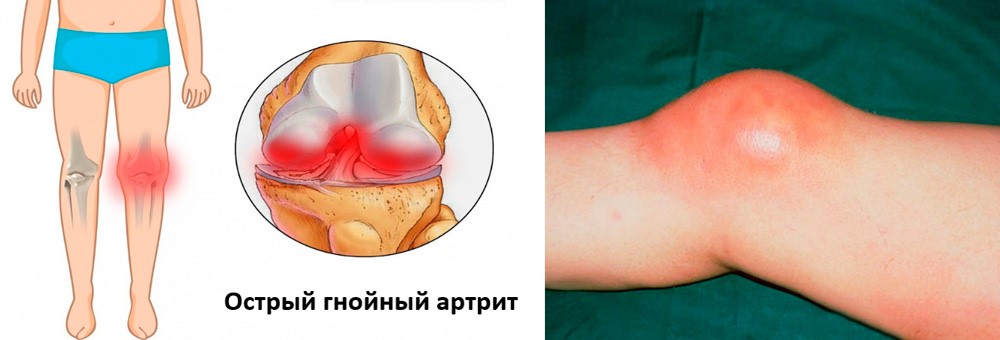
Острый гнойный артрит коленного сустава
Данная форма заболевания развивается при попадании в сустав гноеродной инфекции (синегнойной палочки, стафилококков, стрептококков и др.). Заражение может быть первичным при ранениях и вторичным – при переходе инфекции из окружающих тканей или отдаленных очагов инфекции. К группе риска относятся лица, страдающие ревматоидным артритом, особенно, женщины.
Начинается заболевание остро и протекает тяжело. Появляется лихорадка, головная боль, озноб. Пораженный сустав отекает, кожа над ним краснеет. Боль настолько сильная, что больной не может пошевелить конечностью и старается придать ей положение, вызывающее наименьшую болезненность.
Без оказания своевременной помощи суставные поверхности быстро разрушаются с ограничением подвижности конечности. При назначении адекватного лечения наступает полное выздоровление.
Септический
Развивается на фоне уже существующего сепсиса – генерализованного инфекционного процесса. Инфекция попадает в суставную полость гематогенным путем - с током крови. Заболевание может протекать в виде:
- бактериально-метастатической формы с симптомами острого гнойного артрита – состояние пациента может быть крайне тяжелым; прогноз заболевания зависит от своевременного лечения;
- токсико-аллергической формы – течение не всегда имеет острый характер, часто протекает подостро с множественным поражением суставов мигрирующего (чередующегося) характера; процесс носит негнойный характер и заканчивается выздоровлением на фоне излечения сепсиса.
Туберкулезный
Артрит в данном случае также протекает в виде бактериально-метастатической и токсико-аллергической форм. В первом случае поражаются в основном позвоночник и крупные суставы конечностей, а заболевание носит название костно-суставного туберкулеза. Протекает изначально хронически с нарастающими болями при движении, общим недомоганием. Основные изменения видны на рентгене в виде поражения суставной костной ткани от появления пятна с утратой костью кальция до разрушения кости. При отсутствии лечения приводит к инвалидности.
Токсико-аллергическая форма впервые описанная Понсе в начале 20-го века, протекает очень похоже на ревматоидный артрит с хроническим началом и поражением мелких суставов кисти и стоп. Возможна также их деструкция и инвалидизация. Поражение крупных суставов иногда протекает без последствий и проходит на фоне противотуберкулезной терапии.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Гонорейный
Поражение суставов гонококковой инфекцией может иметь бактериально-метастатическую и токсико-аллергическую формы. В обоих случаях поражаются крупные суставы, чаще всего один коленный (голеностопный, лучезапястный). Протекает болезнь остро, с высокой температурой, интоксикацией и сильнейшими суставными болями. Колено отекает, краснеет, до него невозможно дотронуться из-за болей.
При проведении своевременного лечения болезнь имеет благоприятный исход. Если же не лечить, быстро наступает полная неподвижность конечности.
Боррелиозный
Боррелиоз или болезнь Лайма – это инфекция, вызываемая спиралевидными бактериями – спирохетами боррелиями. Передается она клещами и протекает в виде последовательной смены стадий:
- Через 1-2 недели после укуса клеща появляются повышение температуры тела, интоксикация, скованность мышц и появление на теле в месте укуса клеща покраснения - эритемы, окруженной концентрическими кольцами, распространяющейся на большие участки тела. При своевременном назначении антибактериальной терапии заболевание может закончиться на этой стадии.
- Развивается через 1 – 3 месяца после начала заболевания и проявляется в виде поражений нервной системы (менингитов, невритов с острыми болями) и сердца (сердечных блокад, миокардитов и др.).
- Поражение суставов начинается через полгода (иногда через 2 года) после начала заболевания у генетически предрасположенных людей и протекает в виде сильных суставных болей, доброкачественного рецидивирующего воспалительного процесса, протекающего по типу инфекционно-аллергического артрита с асимметричным поражением 1 – 2 суставов (чаще всего коленного) и заканчивающегося через несколько лет выздоровлением у большинства больных. Но у некоторых пациентов заболевание может переходить в хроническую форму с постепенным нарушением функции конечностей.
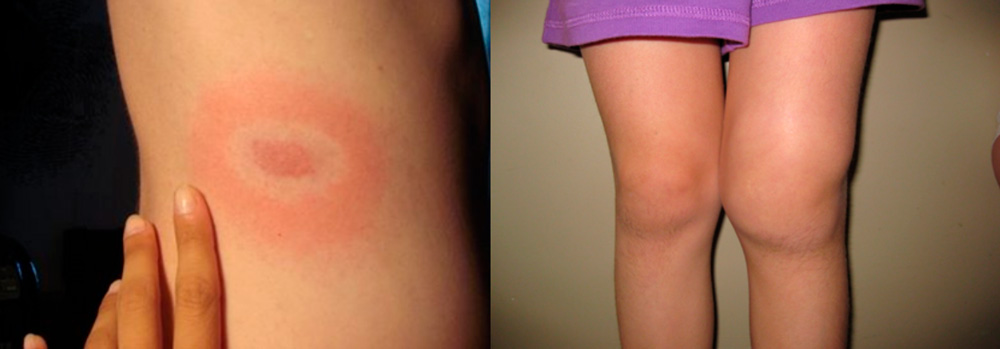
Начальная стадия боррелиоза – мигрирующая эритема и 3 стадия - хронический артрит колена
Вирусный
Развивается на фоне различных вирусных заболеваний:
- Парвовирусная инфекция, вызванная парвовирусом B19 – заболевание протекает с интоксикацией, лихорадкой, кожными проявлениями в виде красных пятен, возвышающихся над кожей папул и точечных подкожных кровоизлияний. Одновременно происходит симметричное поражение суставов. Могут вовлекаться мелкие суставчики кисти, лучезапястные, локтевые, коленные, голеностопные суставы. Симптомы похожи на ревматоидные поражения, но протекают от 3 месяцев до года и имеют благоприятный исход.
- Краснуха – артрит развивается чаще у взрослых женщин на фоне уже имеющихся симптомов краснухи или перед их появлением. У детей такие поражения встречаются редко. Околосуставные ткани отекают, краснеют, появляются сильные боли, нарушающие суставную функцию. Поражение асимметричное с вовлечением мелких суставов кисти, лучезапястных, коленных, локтевых суставов. Артрит продолжается две-три недели, после чего наступает полное выздоровление.
- Вирусные гепатиты В и С – артриты развиваются достаточно часто, но имеют доброкачественное течение и заканчиваются полным выздоровлением. Поражаются мелкие суставы кисти, локтевые, голеностопные и реже другие суставы. Воспаление в суставах обычно начинается до появления желтухи и заканчивается в период ее разгара.
Грибковый
Чаще всего грибковые поражения суставов развиваются при актиномикозе, но встречаются и при другой грибковой инфекции. Патогенные грибки попадают в суставную полость из расположенного рядом костного очага поражения или из отдаленных очагов (кариозные зубы) с током крови. Течение хроническое, с рецидивами и возможным присоединением бактериальной инфекции. Очень часто возникают свищи – ходы, по которым гной из сустава выделяется на поверхность кожи. При отсутствии адекватного лечения приводит к постепенной утрате суставной функции.
Паразитарный
Причиной артрита обычно является эхинококкоз, поражающий костную ткань позвонков, костей таза и длинных костей конечностей. В суставах обычно развивается токсико-аллергический воспалительный процесс. Часто вовлекаются суставы позвоночника, тазобедренные, коленные и локтевые суставы. Течение доброкачественное, но сопровождается сильными суставными болями. Выздоровление наступает при назначении полноценного лечения эхинококкоза.
Инфекционно-аллергический артрит
Инфекционно-аллергический артрит возникает, когда есть аллергия, на фоне которой развивается при неблагоприятных условиях воспалительный процесс в суставах. Заболевание протекает в бурной форме, сопровождается высокой температурой и сильными болевыми признаками. В области поражения наблюдается покраснение, отечность, припухлость. На разных участках кожи – кольцеобразная аллергическая сыпь. Лечением инфекционно-аллергического артрита занимаются ревматолог и аллерголог.
Локализация инфекционного артрита
При инфекционном поражении суставов локализация патологического процесса зависит от особенностей инфекции и ее клинической формы. При острых гнойных артритах – это в основном крупные суставы – коленный, голеностопный, локтевой. Мелкие суставы кисти и стопы поражаются при токсико-аллергической форме туберкулезного и некоторых вирусных артритах.
Асимметричное поражение одного-двух крупных суставов характерно для боррелиоза, чаще всего при этой инфекции в процесс вовлекаются коленные суставы.
Псориаз — распространенное дерматологическое заболевание, которое с древних времен и по сегодняшний день вызывает много вопросов. Болезнь не представляет угрозы для окружающих, она не имеет инфекционного компонента, но при этом может существенно испортить качество жизни самому больному. Важная задача, стоящая перед врачами, — донести до пациента информацию, что провоцирует псориаз, сформировать рекомендации, как максимально исключить эти факторы. Эффективное лечение псориаза всегда основано на взаимодействии врача и пациента, на систематическом выполнении всех рекомендаций и коррекции образа жизни.
Проявляется псориаз розовыми приподнятыми пятнами на теле. Они вызывают зуд, склонны к слиянию и образованию обширных бляшек. Это очаги хронического воспаления, а чешуйки, которыми покрыты бляшки, говорят врачам о том, что в этом месте клетки эпителия делятся с бешеной скоростью, во много раз активней, чем это должно быть в норме.
Причины псориаза не ясны до конца. На данный момент предполагается аутоиммунная природа заболевания. Также врачи считают, что есть генетические факторы, предрасполагающие к появлению псориаза, потому что очень часто встречаются семейные случаи. Спровоцировать дебют могут инфекции, стресс, переохлаждение. При этом псориаз протекает волнообразно, эпизоды обострения сменяются ремиссией. И от правильно назначенного лечения и образа жизни пациента, от его систематического ухода за кожей напрямую зависит длительность спокойных периодов. В острые периоды улучшить состояние помогает мазь от псориаза.
Так как вылечить псориаз окончательно врачи пока не могут, основная цель — добиться стойкой длительной ремиссии, улучшить качество жизни пациента и максимально очистить от бляшек кожу. Мы расскажем, может ли острая пища вызвать псориаз, как влияют на рецидивы некоторые лекарственные препараты, какие факторы могут спровоцировать новое обострение.
Какие продукты провоцируют псориаз
Как ни странно, есть пища, провоцирующая псориаз. Под запретом любые острые, копченые и сильно соленые блюда, они нарушают процесс всасывания в кишечнике. Также спровоцировать рецидив могут цитрусовые, которые блокируют фолиевую кислоту из-за содержащегося в них колхицина. А фолиевая кислота важна для восстановления кожи. Нельзя употреблять в пищу консервированные продукты, которые могут послужить триггером к новому обострению.

Вот еще продукты, провоцирующие псориаз:
- торты, пирожные, газированные напитки, содержащие большое количество сахара;
- алкоголь;
- полуфабрикаты.
Желательно питаться блюдами, приготовленными дома, тогда можно контролировать состав и калорийность. Диета должна быть богата овощами и фруктами, медленными углеводами и белком, который легко усваивается.
Лекарства, вызывающие рецидивы болезни
Фармакологические препараты также могут влиять на течение болезни. Если говорить о том, какие лекарства провоцируют псориаз, то в первую очередь это антибиотики, нестероидные противовоспалительные препараты, бета-блокаторы. Существенное влияние оказывают вакцины и сыворотки, потому что они затрагивают напрямую иммунитет, некорректная работа которого и лежит в основе псориаза. Также провоцируют псориаз лекарства от повышенного давления, от психических заболеваний. Это не значит, что человек, страдающий от псориаза, не должен заниматься лечением других болезней, например, гипертонии, не вакцинироваться, но он должен сообщать врачам о наличии дерматологических проблем, не заниматься самолечением и не покупать в аптеке самостоятельно назначенные себе средства.
Какую роль играют паразиты в течении болезни
Существует паразитарная теория развития псориаза. Дело в том, что у людей, у которых уже установлен этот диагноз, часто обнаруживаются кишечные паразиты. Конечно, это не первопричина появления болезни, но не исключено, что паразиты влияют на иммунную систему человека, создают постоянную напряженность иммунитета, вырабатывают аллергичные токсины, могут вызывать эпизоды псориаза. Если говорить о том, какие паразиты провоцируют псориаз, то стоит выделить следующие:
- аскариды;
- острицы;
- лямблии;
- бычий цепень и другие.
У больных псориазом должна быть выявлена и вылечена любая паразитарная инвазия. Это поможет снизить вероятность обострений.
Профилактика рецидивов псориаза
Новый эпизод может быть вызван стрессом, переохлаждением, гормональными изменениями. Также провоцирует псориаз тесная синтетическая одежда, грубые швы, важно носить только свободную одежду из натуральных тканей — хлопка и льна. Летом нужно защищать кожу от ультрафиолетового излучения, использовать солнцезащитную косметику с фильтрами. Больные псориазом должны избегать ссадин и порезов, соблюдать гигиену, не допускать обезвоживания кожи и использовать регулярно эмоленты. Тогда можно будет добиться длительной и стойкой ремиссии.
А если вы хотите узнать об этой болезни больше, читайте статью "Все о псориазе во время беременности".
Читайте также:

