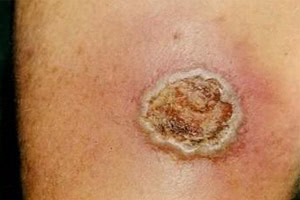
Стрептококковая эктима что это
Обновлено: 12.05.2024
При множественных эктимах и наличии осложнений (синдром общей инфекционной интоксикации, регионарный лимфаденит и др.) назначают антибиотики (с учетом антибиотикограммы) в средних терапевтических дозировках):
Антибиотики группы пенициллина
- Бензилпенициллина натриевая соль 100 000; 125 000; 200 000; 250 000; 300 000; 500 000; 1 000 000 ЕД — детям в/м 25 000 — 50 000 Ед/кг массы тела в сутки, взрослым — 2 000 000 – 12 000 000 ЕД в сутки в/м. Препарат вводят каждые 4–6 часов. Курс лечения 7–10 дней или,
- Амоксициллина тригидрат 250; 500 мг — детям в возрасте до 2 лет — 20 мг/кг массы тела в сутки, от 2 до 5 лет — по 125 мг 3 раза в сутки, от 5 до 10 лет — по 250 мг 3 раза в сутки, старше 10 лет и взрослым по 500 мг 3 раза в сутки. Курс лечения 7–10 дней или,
- Амоксициллин 125; 250; 500 мг — детям в возрасте до 3 лет — 30 мг/кг/сут в 2–3 приема, от 3 до 10 лет — по 375 мг 2 раза в сутки, детям старше 10 лет и взрослым — по 500–750 мг 2 раза в сутки. Курс лечения 7–10 дней или,
- Амоксициллин тригидрат + клавулановая кислота 250+125 мг; 500+125 мг; в форме суспензии 125+31 мг (5 мл); суспензия форте 250+62,5 мг (5 мл) — детям от 3 месяцев до года по 2,5 мл суспензии 3 раза в сутки, от 1 года до 7 лет — по 5 мл суспензии 3 раза в сутки, от 7 до 14 лет — по 10 мл суспензии или по 5 мл суспензии форте 3 раза в сутки, детям старше 14 лет и взрослым — по 375–625 мг (1 табл.) 3 раза в сутки. Курс лечения 7–10 дней.
Антибиотики группы цефалоспоринов
- Цефалексин 250; 500 мг — детям с массой тела менее 40 кг — 25–50 мг/кг/сут, взрослым по 250 — 500 мг 4 раза в сутки. Курс лечения 7–14 дней или,
- Цефадроксил 250 мг в 5 мл — детям с массой тела менее 40 кг — 25–50 мг/кг/сут, детям с массой тела более 40 кг и взрослым — 1–2 г в 1–2 раза в сутки. Курс лечения — 7–14 дней или,
- Цефазолин 500 мг; 1 г — детям 20–40 мг/кг/сут, суточная доза для взрослых — 1г. Частота введения 2–4 раза в сутки. Курс лечения 7–10 дней или,
- Цефаклор 125; 250; 500 мг — детям в возрасте до 6 лет 30 мг/кг/сут в 3 приема, от 6 до 10 лет — по 250 мг 3 раза в сутки, детям старше 10 лет и взрослым — по 500 мг 3 раза в сутки. Курс лечения 7–10 дней или,
- Цефуроксим 125, 250 мг; 750 мг, 1,5 г во флаконах в/м или в/в. При приеме внутрь — детям по 125–250 мг 2 раза в сутки, взрослым по 250–500 мг 2 раза в сутки. Кратность приема — 2 раза в сутки. При парентеральном введении — детям до 3 месяцев — 30 мг/кг/сут 2–3 раза в сутки, детям старше 3-х месяцев — 60 мг/кг/сут 3–4 раза в сутки, взрослым по 750 мг — 1,5 г 3 раза в сутки или,
- Цефиксим 100 мг (5 мл); 200; 400 мг — детям в возрасте до 12 лет — 8 мг/кг 1 раз в сутки в форме суспензии, детям старше 12 лет и взрослым — 400 мг 1 раз в сутки. Курс лечения 7–10 дней или,
- Цефотаксим 1 г в/м или в/в — детям с массой тела менее 50 мг — 50–100 мг/кг/сут с интервалом введения 6–8 часов, детям с массой тела более 50 кг и взрослым 2–6 г в сутки с интервалом введения 8–12 часов. Курс лечения 5–10 дней или,
- Цефтриаксон 250 мг; 1 г; 2 г в/м — детям в возрасте до 12 лет —50–75 мг/кг/сут 1 раз в сутки, детям старше 12 лет и взрослым — 1–2 г 1 раз в сутки. Курс лечения 7–10 дней или,
- Цефепима дигидрохлорида моногидрат 500 мг; 1 г в/м — детям с массой тела менее 40 кг — 100 мг/кг/сут, детям с массой тела более 40 кг и взрослым — 2 г в сутки. Частота введения 2 раза в сутки с интервалом 12 часов. Курс лечения 7–10 дней.
Антибиотики группы макролидов
- Эритромицин 200 мг — детям в возрасте до 3 месяцев — 20–40 мг/кг/сут, детям в возрасте от 3 месяцев до 18 лет — 30–50 мг/кг/сут, старше 18 лет — суточная доза 1–4 г. Кратность приема 4 раза в сутки. Курс лечения — 5–14 дней или,
- Азитромицин 125 (5 мл); 250; 500 мг — детям из расчета 10 мг/кг массы тела 1 раз в сутки в течение 3-х дней или в 1-й день 10 мг/кг, затем в течение 4 дней 5 мг/кг массы тела 1 раз в сутки, взрослым — 1 г в 1-й день, затем со 2-го по 5-й день 500 мг 1 раз в сутки или,
- Кларитромицин 125 (5 мл); 250; 500 мг — детям — 7,5 мг/кг/сут, взрослым — 500–1000 мг в сутки. Кратность приема 2 раза в сутки. Курс лечения — 7–10 дней.
Антибиотики группы тетрациклина
Доксициклина гидрохлорид, моногидрат 100 мг — детям старше 12 лет с массой тела менее 50 кг в 1-й день — 4 мг/кг массы тела 1 раз в сутки, в последующие дни — 2 мг/кг массы тела 1 раз в сутки. Детям старше 12 лет с массой тела более 50 кг и взрослым — в первые сутки 200 мг однократно, затем по 100 мг 1 раз в сутки. Курс лечения — 10–14 дней.
Фторхинолоны
- Ципрофлоксацин 250; 500; 750 мг per os; 2 мг (1 мл) в/м — детям старше 18 лет и взрослым по 250–500 мг 2 раза в сутки. Курс лечения — 5–15 дней или,
- Левофлоксацин 250; 500 мг per os; раствор для инъекций 5 мг (1 мл) — детям старше 18 лет и взрослым — по 250–500 мг 1–2 раза в сутки per os или в/в. Курс лечения — 7–14 дней или,
- Офлоксацин 200 мг; раствор для инфузий 2 мг (1 мл) — детям старше 18 лет и взрослым по 200–400 мг 2 раза в сутки. Курс лечения — 7–10 дней.
Антибиотики группы аминогликозидов
Гентамицина сульфат раствор для инъекций 40 мг (1 мл) — детям до 2 лет — 2–5 мг/кг/сут, детям старше 2 лет — 3–5 мг/кг/сут. Кратность введения 3 раза в сутки. Взрослым 3–5 мг/кг/сут, кратность введения 2–4 раза в сутки. Курс лечения 7–10 дней.
Антибиотики группы линкозамидов
Клиндамицин 150 мг — при приеме внутрь детям по 3–6 мг/кг 4 раза в сутки, взрослым по 150–450 мг 4 раза в сутки; при парентеральном введении детям 15–40 мг/кг/сут, взрослым — 600 мг — 2,7 г в сутки, кратность введения 3–4 раза в сутки. Курс лечения — 10 дней.
Сопутствующее лечение
Для коррекции вторичного инфекционного иммунодефицита нередко назначают иммунотерапию (препараты тимуса (Т-активин, тимоген, тималин), интерферон (реаферон), пирогенал, продигиозан, алоэ, витамины А, В1, В6, С, Р).
Наружное лечение
Дважды в день в течение 2–3 недель на корки (для их размягчения) накладывают мази с дезинфицирующими средствами или антибиотиками:
- Гентамицина сульфат 0,1% мазь или крем или,
- Фузидовая кислота 2% крем или мазь (фуцидин) или,
- Мупироцин 2% мазь (бактробан)или,
- Эритромицин мазь (10 000 ед/г) или,
- Линкомицина гидрохлорид мазь или,
- Сульфатиазол серебра 1% крем (аргосульфан) или,
- Цинка гиалуронат раствор или гель (куриозин).
После размягчения корок производят их удаление, язвы обрабатывают растворами антисептиков и/или анилиновых красителей:
- Раствор бриллиантового зеленого спиртовой 1% или,
- Фукорцин спиртовой раствор или,
- Метиленовый синий 1–3% водный раствор или,
- Калия перманганата 0,01–0,1% раствор или,
- Раствор перекиси водорода или,
- Хлоргексидин 0,5% спиртовой, 1% водный раствор или,
- Хлорофиллипт масляный раствор 2%.
Очищенные язвы присыпают банеоцином или стрептоцидом или наносят кремы на основе препаратов серебра (2% крем аргосульфан, мазь сульфаргин, мазь левосин). В дальнейшем (после очищения язв от некротических тканей и гноя) переходят на стимуляторы регенарции – мази ируксол, левомеколь, метилурациловая.
Режим
Больного пиодермией предполагает рациональный уход за кожей как в очаге поражения (см. ранее), так и вне его - кожу вокруг высыпаний (от здоровой к поражённой) обтирают 1-2% борным (салициловым) спиртом 1 раз в день ежедневно в течение 3-4 недель. Запрещается мытье при диссеминированном процессе. Волосы в области расположения эктим рекомендуется состричь. Запрещается удаление волос путем их сбривания.
Диета
Питание должно быть полноценным, богатым витаминами, ограничивают количество потребляемой соли и углеводов, полностью исключается алкоголь.
Критерии эффективности лечения
Отсутствие свежих высыпаний, разрешение существующих элементов.
Показания для госпитализации
Заболевания, связанные с действием токсин-продуцирующих штаммов стафилококка и стрептококка (SSSS, болезнь Риттера и др.). Распространенные высыпания, сопровождающиеся нарушением общего состояния.
Наиболее частые ошибки в лечении
Назначение топических глюкокортикостероидов при поверхностных или глубоких формах пиодермии, применение антибактериальных препаратов системного действия без проведения микробиологического посева содержимого пузырей с определением чувствительности к антибактериальным препаратам.
Вульгарная эктима (эктима обыкновенная) — глубокое пустуло-язвенное стрептококковое поражение кожи, проявляющееся одной или несколькими язвами с гнойным отделяемым, после заживления которых остается пигментированные по краю рубцы. Диагноз вульгарной эктимы основывается на клинических данных, результатах посева отделяемого язвы и серологических исследований. В лечении заболевания обработку очага поражения и перевязки проводят на фоне антибиотикотерапии и общеукрепляющей терапии, применяют физиотерапевтические методы.
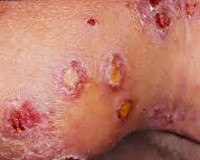
Общие сведения
Причиной возникновения вульгарной эктимы является стрептококковая инфекция, реже — стрептококково-стафилококковая. Поэтому заболевание относится к стрептодермиям. Проникновение стрептококков в кожу происходит из внешней среды. Инфицирование может случиться при расчесывании кожи в месте зудящих высыпаний или укусов насекомых, при повреждении кожного покрова. Вульгарная эктима чаще встречается у ослабленных детей, у пациентов со сниженным иммунитетом, нарушениями местного крово- и лимфообращения, обменными нарушениями, хроническим алкоголизмом.

Симптомы вульгарной эктимы
Наиболее часто высыпания при вульгарной эктиме локализуются на коже ног, ягодиц и поясницы, но могут встречаться на туловище и руках. Заболевание начинается с появления на кожи одной или нескольких пустул размером 1- 2 см . Содержимое пустулы имеет серозно-кровянистый или серозно-гнойный характер. После вскрытия пустула подсыхает с образованием коричневой корки, вокруг которой отмечается отечный ободок красновато-синюшного цвета.
При снятии корки с пустулы выявляется глубокая язва, покрытая грязно-серым налетом из гноя и некротических масс. Язва вульгарной эктимы обычно имеет округлую форму и неровные края. Через 3-4 недели она рубцуется, по периферии очага остается гиперпигментация. На фоне уже рубцующихся язв могут появляться новые пустулы. В отдельных случаях, чаще при наличие серьезных сопутствующих нарушений в организме, язва имеет длительное течение до нескольких месяцев. Может наблюдаться лимфаденит и лимфангит.
Диагностика вульгарной эктимы
Предварительный диагноз эктимы можно поставить на основании характерных высыпаний. Выявление возбудителя вульгарной эктимы проводят путем посева отделяемого язвы. Определение чувствительности обнаруженных в посеве микроорганизмов к антибиотикам необходимо для назначения эффективного лечения. Для исключения сифилитической эктимы, являющейся проявлением вторичного рецидивного сифилиса, проводят серологические реакции: реакцию иммунофлуоресценции (РИФ) и RPR-тест.
При гистологическом исследовании обнаруживают корочку из фибрина, роговых масс, эпителиальных клеток, микроорганизмов и лейкоцитов. Под корочкой находятся некротические массы, видны расширенные и тромбированные сосуды. В эпидермисе вокруг язвы наблюдается отек и явления акантоза.
Дифференцировать вульгарную эктиму необходимо также от сифилитической эктимы, вульгарного импетиго, трофических язв, скрофулодермы, споротрихоза, индуративной эритемы Базена.
Лечение вульгарной эктимы
Основным в лечении вульгарной эктимы является местная терапия. Образовавшуюся эрозию обрабатывают дезинфицирующими средствами, для очищения ее от гнойных выделений и некротических масс применяют протеолитические ферменты (химопсин, трипсин). Затем накладывают повязки с антибактериальными мазями: тетрациклиновой, гелиомициновой, эритромициновой, синтомициновой и др. Из физиотерапевтических методов лечения местно применяют УФО в эритемных дозах, лазеротерапию, УВЧ.
Общее лечение заключается в активации защитных сил организма и восстановлении иммунитета. Рекомендовано усиленное и витаминизированное питание, прием иммуномодуляторов. При множественных очагах поражения проводят антибиотикотерапию диклоксациллином, линкомицином, цефалексином или другими препаратами.

Эктима вульгарная – это пиодермия, вызываемая чаще всего смешанной стрепто-стафилококковой микрофлорой, которая приводит к очаговому некрозу эпидермиса и дермы и проявляется образованием на коже плотно-сидящих корок, по отторжении которых образуются язвы.
Синонимы
Эпидемиология
Возраст: любой, но чаще в 17-50 лет.
Анамнез
Заболевание начинается с появления воспалительной пустулы, величиной около 5 мм в диаметре (иногда и больше), в основании которой имеется воспалительный инфильтрат, в дальнейшем пустула подсыхает с образованием плотно-сидящих корок серовато-(зеленовато)-желтого или бурого цвета, после отторжения которых образуется болезненная язва округлой или овальной формы с отвесными краями, дно язвы сначала гнойное, затем покрывается грануляциями. Через 2-3 недели язва полностью заживает с образованием поверхностного рубца, иногда эктима принимает хроническое течение, трансформируясь в хроническую язвенную пиодермию. Высыпания, как правило, множественные, редко – одиночные.
Течение
острое начало с последующим быстрым (в течение 2-3 недель) самостоятельным заживлением, иногда заболевание может принять хроническое течение, трансформируясь в хроническую язвенную пиодермию.
Этиология
вульгарную эктиму вызывают золотистый стафилококк и/или β-гемолитический стрептококк группы А; эктима может иметь также гонококковую или сифилитическую природу – в этих случаях она имеет соответствующее название (гонококковая или сифилитическая эктима).
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- работа с ГСМ (горюче-смазочными материалами);
- контакт с пылью производственного происхождения (текстильная, угольная, цементная);
- служба в армии (пребыванием в другом организованном коллективе);
- контакт с солями тяжелых металлов;
- частые ангины или ОРЗ в анамнезе;
- пиодермии в анамнезе;
- чесотка в анамнезе;
- укусы насекомых в анамнезе;
- пиодермии у членов семьи;
- чесотка у членов семьи;
- пребывание в организованном коллективе (армии и др.);
- контакт с солями тяжелых металлов;
- травматизация (повреждение) кожи;
- расчесывание кожи;
- стресс;
- воздействие тепла (перегревание);
- воздействие холода (переохлаждение);
- длительное пребывание на ногах (бег, ходьба, степ-аэробика);
- истощение;
- алкоголизм;
- наркомания;
Жалобы
На наличие болезненной язвы (множественных язв) чаще всего на коже голеней, нередко сопровождающейся увеличением регионарных лимфоузлов, могут присутствовать указания на симптомы общей инфекционной интоксикации (повышение температуры тела, общая слабость, недомогание, головная боль, боли в суставах и мышцах).
Дерматологический статус
процесс поражения кожи носит распространённый (редко – ограниченный) асимметричный характер, элементы сыпи могут сливаться, но чаще располагаются изолированно.
Элементы сыпи на коже
- полушаровидная пустула(-ы), размерами около 0,5 см (иногда и более) в диаметре, располагающаяся(-иеся) на поверхности воспалительного инфильтрата, проявляющегося в виде отёчного гиперемического пятна, впоследствии пустула подсыхает с образованием плотно-сидящей корки серовато-(зеленовато)-желтого или бурого цвета, после отторжения которой образуется болезненная язва;
- вторичная болезненная язва(-ы), около 1-2 см в диаметре, округлых или овальных очертаний, с отвесными краями, окружена краевой зоной воспалительной гиперемии. Дно язвы сначала покрыто некротическим распадом или содержит гнойное отделяемое, а затем на нём появляются грануляции красного цвета. Вскоре (в течение 2-3 недель) язва разрешается с образованием рубца. В редких случаях язва может увеличиваться в размерах (сливаясь с другими язвами) и, достигнув определённой величины, длительно существовать без динамики.
- корка желтовато-(зеленовато-)-серого или бурого цвета, иногда слоистая, по её отторжении образуется болезненная язва;
- сплошной нормо- или атрофический рубец, красного, перламутрово-белого или коричневатого (пигментированный) цвета, возникающий на месте язв.
Элементы сыпи на слизистых
Придатки кожи
волосы на месте язвы и формирующегося в дальнейшем рубца выпадают с образованием очага рубцовой алопеции.
Локализация
нижние конечности (тыл стоп, область голеностопных суставов, голени, бедра, ягодицы), поясница, крестец, верхние конечности (плечи, предплечья, кисти), редко – кожа живота, груди, спины и лица.
Дифференциальный диагноз
Сифилитическая эктима; твёрдый шанкр; сифилитические гуммы; гонококковая эктима; кожный лейшманиоз; хроническая язвенная пиодермия; шанкриформная пиодермия, актиномикоз; туберкулёз кожи; варикозные язвы; язвы на фоне нарушения артериального кровотока; гангренозная пиодермия; поражения кожи, вызванные атипичными микобактериями.
Сопутствующие заболевания
пиодермии, лимфаденопатия регионарных лимфатических узлов, носительство S. аureus, сахарный диабет, ожирение, синдром (болезнь) Кушинга, акроцианоз, лимфостаз, анемия, ВИЧ-инфекция, атопический дерматит, нейродермит, экзема, чесотка, гипергидроз, иммунодефицитные состояния (не ВИЧ-обусловленные), состояние после трансплантации органов и тканей, почечная недостаточность (нахождение на гемодиализе).
Диагноз
Клиническая картина, подтверждённая результатами микробиологических (и других) исследований.
Патогенез
Передача инфекции может происходить как воздушно-капельным путем от носителей S. aureus и S. pyogenes в полости носа и ротоглотке, так и контактным путём (например, при телесном контакте с больным человеком или ношении инфицированной одежды). Как правило, для заражения необходимо наличие не только возбудителя, но и воздействие одного или нескольких предрасполагающих факторов, указанных ранее. Врожденная неспецифическая защита кожи является основным первичным барьером, препятствующим внедрению патогенных микроорганизмов. Её функционирование поддерживается нейтрофильными лейкоцитами и антимикробными пептидами. S. aureus обладает рядом факторов (в частности, способен выделять эксфолиативные токсины и лейкоцидин, которые оказывают выраженный супрессивный эффект на иммунную систему человека), позволяющих ему преодолевать защитные барьеры организма. Основным фактором вирулентности S. aureus являются адгезины, которые способствуют прикреплению микроорганизма к поверхности эпителиальных клеток человека. У взрослых людей появляются циркулирующие антитела против антигенов стафилококка и стрептококка, а также их токсинов, но они недостаточно эффективны, поэтому полная элиминация возбудителя возможна только при участии факторов клеточного звена иммунитета. На фоне длительного течения патологического процесса, вызванного стрептококками группы А возможно развитие инфекционной аллергии: пиоаллергидов, микробной экземы, узловатой эритемы, псориаза, гломерулонефрита и др.

Эктимы проявляются в виде специфических гнойных язв, оставляющих после себя рубцы с ярко выраженной пигментацией по краям. Для постановки диагноза проводятся серологические исследования, выполняется посев выделений из язвы, исследуются клинические данные.
Лечение вульгарных эктим носит комплексный характер и включает в себя общеукрепляющую терапию, прием антибиотиков, частую обработку и перевязку мест поражения, физиотерапевтические методы и пр.
Основным провоцирующим фактором возникновения вульгарных эктим является стрептококковая инфекция, в редких случаях — стрептококково-стафилококковая инфекция. Как правило, вирус попадает в организм человека непосредственно из внешней среды. Больше всего этому способствуют повреждения кожи, трещины, порезы и укусы насекомых.
В группу риска попадают пациенты, у которых диагностированы ВИЧ, авитаминоз, диабет, туберкулез, имеющие пониженный иммунитет, обменные нарушения, а также ослабленные дети и т.д.
Симптомы вульгарной эктимы
Вульгарные эктимы, как правило, поражают кожу в области поясницы, на бедрах и ногах, но иногда они появляются на руках и туловище. Поражение затрагивает не только верхний слой кожи (эпидермис), но и более глубокий слой — дерму.
Начальная стадия заболевания характеризуется появлением одной или нескольких пустул, достигающих в диаметре 1-2 см, содержащих в себе серозно-гнойную или серозно-кровянистую жидкость.
Через некоторое время пустула начинает подсыхать, что приводит к образованию корочки с коричневым оттенком. Вокруг корочки кожа приобретает красно-синюшную окраску.
В большинстве случаев корочка отпадает через две недели, оставляя после себя глубокий рубец. Если корочку удалить раньше, то существует риск образования язвы, покрытой некротическими массами и серым гнойным налетом. Язва, немного возвышаясь над здоровой кожей, имеет неровные края и округлую форму.
Под влиянием инфекции может появиться одна или несколько язв, все зависит от конкретного случая, характера высыпаний и особенностей организма. Примерно после трех недель язва начинает рубцеваться, а вокруг очага заболевания остается гиперпигментация. Под влиянием данного процесса могут появляться новые пустулы. У людей, имеющих проблемы со здоровьем, заболевание может растянуться на месяцы и привести к развитию лимфангита и лимфаденита.
Диагностика вульгарной эктимы
При постановке диагноза в первую очередь учитываются клинические симптомы болезни. Выявить природу инфекционного агента заболевания позволяет бактериальный посев жидкости, выделяемой из язвы. Кроме этого, сразу определяется чувствительность возбудителя к действию антибиотиков, что позволяет назначить максимально эффективное лечение вульгарной эктимы. Для того чтобы отличать вульгарную эктиму от сифилитической, проводится RPR-тест и РИФ (реакция иммунофлуоресценции).

Гистологическое исследование взятого материала с язвы позволяет выявить корочку из роговых масс, лейкоцитов, фибрина, эпителиальных клеток и микроорганизмов. Сама корочка скрывает под собой некротические массы, также видны тромбированные и расширенные сосуды. Для эпидермиса вокруг пораженного участка характерны акантоз и отечность.
Лечение вульгарной эктимы
В процессе лечения вульгарной эктимы ключевую роль играет местная терапия. В первую очередь эрозию обрабатывают средствами, имеющими дезинфицирующий эффект. Протеолитические ферменты помогают очистить язву от некротических масс и гнойных выделений. После этого накладываются повязки с использованием антибактериальных мазей: синтомициновой, тетрациклиновой, эритромициновой, гелиомициновой и т.д.
Также в лечении вульгарной эктимы применяются физиотерапевтические методы: УВЧ, лазеротерапия и ультрафиолетовое облучение в эритемных дозах. Также назначается антибиотикотерапия с использованием различных препаратов. Важно, чтобы в процессе лечения запустился защитный механизм организма, то есть необходимо сделать все возможное для восстановления иммунитета.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.

Эти бактерии чаще размножаются в почве, участвуя в разложении гумуса. Некоторые формы актиномицетов не патогенны для человека, а другие являются условно патогенной флорой, выделяемой из полости рта и кишечника. Актиномикоз возникает на фоне иммунодефицита различного генеза. Чаще всего в патологический процесс вовлекается кожа лица и шеи, реже — внутренние органы человека (печень, почки, легкие или кишечник). Ученые заметили, что женщины страдают от данного заболевания в два раза реже, чем мужчины.
Классификация актиномикоза
Существует несколько видов классификаций актиномикозов. Первая классификация подразделяет патологические процессы по месту их локализации на следующие формы:
- челюстно-лицевая и шейная;
- слизистая и подслизистая;
- подкожно-межмышечная;
- бронхиальная;
- абдоминальная;
- мочеполовая;
- актиномикоз ЦНС;
- актиномикоз костный или суставной;
- актиномикоз с поражением околоушной железы;
- поражение стопы (мадурская стопа) и т.д.
Согласно другой классификации, в зависимости от характера клинического течения заболевания, существуют три формы данного заболевания:
- гуммозная;
- бугорково-пустулезная;
- язвенная.
Прогноз при актиномикозе
При недалеко зашедшем патологическом процессе заболевание поддается консервативному лечению, и прогноз условно благоприятный. При серьезном поражении внутренних органов течение заболевания тяжелое, и возможен летальный исход (при условии отсутствия адекватной терапии).
Профилактика актиномикоза
В качестве профилактики дерматологи рекомендуют соблюдать элементарные правила личной гигиены, а именно: тщательно мыть руки, особенно после работы с землей. Также следует избегать микротравм кожи и своевременно проводить обеззараживающие мероприятия, если такие травмы имели место.
Причины возникновения актиномикоза
Актиномикоз кожи начинается с возникновения первичного очага поражения. Проникая в рыхлые слои соединительной ткани, актиномицеты образуют друзы, или колонии, вокруг которых происходит скопление лейкоцитов и лимфоцитов. По периферии очага поражения образуется грануляционная ткань. В самом центре такой гранулемы, часто представляющей собой многоядерные гигантские клетки, происходит распад клеток и их некроз. Этот процесс стремительно распространяется на соседние ткани, где со временем образуется плотная рубцовая или фиброзная ткань.
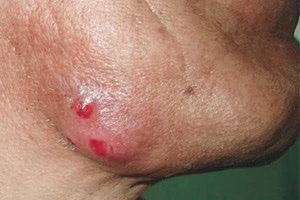
Актиномицеты проникают в организм человека при контакте с почвой или растениями, особенно при наличии на коже микротрещин или небольших ран. От больного животного или человека заразиться актиномикозом нельзя. Существует ряд предрасполагающих факторов к развитию заболевания, а именно:
- иммунодефициты различной этиологии;
- на фоне воспалительных заболеваний кожи (чаще — гнойных);
- при дисбалансе клеточных реакций иммунитета различного генеза и т.д.
Таким образом, заболевание чаще развивается у людей, организм которых по тем или иным причинам ослаблен и не способен сопротивляться активному росту болезнетворных микроорганизмов.
Симптомы и клинические проявления актиномикоза
Гуммозная форма актиномикоза считается наиболее распространенной. При данном варианте клинического течения в первую очередь образуется достаточно плотная бляшка, со временем размягчающаяся, и на поверхности кожи образуются свищи с гнойным отделяемым. Гнойная масса имеет крошкообразную консистенцию и весьма характерный гнилостный запах. Именно это отделяемое и содержит колонии актиномицетов. При несвоевременном лечении заболевание прогрессирует, и образуются достаточно глубокие изъязвления.
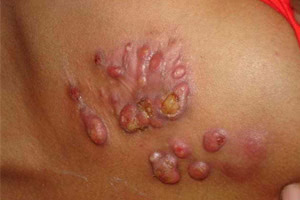
Язвенная форма заболевания встречается в практике дерматологов редко. Возникает данное патологическое состояние из-за распада крупных узлов на более мелкие. При этой форме патологии на коже образуются глубокие язвы, на дне которых скапливаются некротическая ткань и гной. Края такой язвы мягкие, подрытые и рыхлые. При заживлении подобных язв образуется достаточно грубая рубцовая ткань.
При бугорково-пустулезной форме появляются быстро изъязвляющиеся бугорки. Данная форма заболевания чаще встречается у детей и подростков, чем у взрослых пациентов.
Если говорить о локализации патологического процесса, то наиболее распространенной формой заболевания является актиномикоз челюстно-лицевой области. Эта форма патологии имеет несколько клинических вариантов течения, а именно:
- мышечная форма с преимущественным поражением мышечной клетчатки;
- поражение подкожного слоя клетчатки;
- непосредственное поражение кожных покровов.
При мышечной форме актиномикоза инфильтрат, как правило, образуется в области жевательной мышцы, что приводит к заметной невооруженным взглядом асимметрии лица пациента. Патологический процесс может распространяться на все области лица, губы, язык, шею, а также проникать в трахею, гортань или глазницы пациента.
Бронхиальный (или торакальный) актиномикоз начинается как обыкновенная простуда. Его можно спутать с гнойным бронхитом, так как наличествуют все характерные симптомы: кашель с выделением гнойной мокроты, имеющей землистый цвет и запах, а также оставляющей привкус меди во рту. Со временем инфильтрат выходит наружу и образует на коже свищи. Такое образование берет свое начало в бронхах и пронизывает все ткани, попадающиеся на его пути. При данной форме патологии у пациентов наблюдаются явления общей интоксикации организма, слабость и субфебрильная температура тела.
При абдоминальной форме актиномикоза у пациента наличествуют клинические симптомы, которые легко спутать с симптомами серьезных хирургических заболеваний органов брюшной полости (острый аппендицит, перитонит и т.д.). Очаг поражения может достаточно быстро распространяться на внутренние органы (печень, кишечник, почки, позвоночный столб и др. органы), а также может достигать стенок живота с образованием так называемых кишечных свищей.
Вторичными принято считать патологические процессы, возникающие в костях и суставах или органах мочеполовой системы. Как правило, болезнь распространяется на эти органы и ткани из другого очага поражения. Когда речь идет об актиномикозе стопы, то в данном случае образуются свищи, приводящие к ее деформации. В патологическом процессе могут участвовать также мышцы и сухожилия.
При любой форме заболевания у пациента наблюдаются различные нарушения состояния организма в целом и явления его общей интоксикации. Характерно, что температура тела редко поднимается выше субфебрильных показателей.
Диагностика актиномикоза
Как правило, поставить диагноз для опытного специалиста-дерматолога не представляется сложным, так как клиническая картина весьма характерна. Определяющее значение имеют лабораторные исследования гнойного отделяемого. Бесполезными являются мазки из полости носа, гортани или зева, так как актиномицеты встречаются на слизистых оболочках и у совершенно здоровых людей. В то же время при микроскопическом исследовании полученного биоматериала без труда обнаруживаются колонии актиномицетов.
После того, как предварительный диагноз установлен, проводят исследование реакции иммунофлюоресценции (РИФ) с целью определения вида актиномицетов. Для этого используют некие специфические антигены. В 75% клинических случаев колонии актиномицетов в исследуемом биоптате не обнаруживаются, и тогда необходим посев гнойного отделяемого на среду Сабура. Данный вид исследования предполагает длительное наблюдение за взятым материалом и может занять до двух недель. Впрочем, уже через 2-3 дня после начала наблюдений могут быть обнаружены друзы, свидетельствующие о наличии у пациента актиномикоза.
Лечение актиномикоза
Так как течение заболевания достаточно длительное и порой затягивается на долгие годы (10-20 лет), лечение — достаточно сложный и продолжительный процесс. Основой лечения является применение фильтрата из культуры актиномицетов — актинолизата. Его вводят под кожу пациента или делают внутривенные инъекции с периодичностью два раза в неделю. Курс лечения состоит из 15-20 инъекций. Как правило, необходимо провести от двух до пяти курсов с перерывами в один-два месяца.
Кроме этого, применяют антибиотикотерапию. Известно, что актиномицеты чувствительны к антибиотикам пенициллинового ряда. Как и при других хронических инфекционных заболеваниях, при актиномикозе применяют общеукрепляющие средства, общую и симптоматическую терапии. Должны быть приняты меры для устранения явлений интоксикации и местное лечение изъязвлений. Если у пациента диагностирован актиномикоз, лечение следует начинать как можно раньше.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Читайте также: