Тактика фельдшера при брюшном тифе
Обновлено: 25.04.2024
Определение - острая антропонозная бактериальная инфекционная болезнь с фекально-оральным механизмом передачи возбудителя. Характеризуется язвенным поражением лимфатической системы тонкой кишки, бактериемией, циклическим течением с явлениями общей интоксикации.
Возбудитель - Salmonella typhi из семейства Enterobacteriaceae рода Salmonella, подвижная грамотрицательная палочка с закругленными концами, хорошо красящая всеми анилиновыми красителями. Вырабатывает эндотоксин, патогенный только для человека. Содержит соматический (термостабильный) О- антиген, включающий IX и XII антигенные факторы, и жгутиковый (термолабильный) Н- антиген, содержащийся только в специфической фазе I, в дополнение к О- антигену - Vi- антиген (антиген вирулентности), характерный в основном для свежевыделенных штаммов; описанная антигенная структура не стабильна и меняется под влиянием различных факторов. Брюшнотифозная палочка лизируется специфическими Vi- фагами, число которых превышает 100, что является основой для фаготипирования этих бактерий; может образовывать L- формы.
Бактерии брюшного тифа довольно устойчивы во внешней среде: в пресной воде водоемов они сохраняются от 5 до 30 дней (в иле - несколько мес.), в сточных водах и почве орошения - до 2 нед, в выгребных ямах - до 1 мес., на овощах и фруктах - до 10 дней, в молоке и молочных продуктах могут размножаться и накапливаться. Под воздействием дезинфекантов - сулемы 1:1000, 5 % фенола, 3 % хлорамина - бактерии гибнут через 2-3 мин, в смеси фекалий и хлорной извести (1:1) - не ранее чем через 1 ч.
Резервуар и источники возбудителя: человек, больной или носитель (транзиторный, острый или хронический). В настоящее время основным источником инфекции брюшного тифа во всем мире являются хронические бактерионосители. Вместе с экскрементами возбудители заболевания попадают во внешнюю среду и распространяются через воду, молоко, пищевые продукты. Один больной или носитель может стать мухи. Часто встречавшиеся до 1910 года крупномасштабные летние вспышки брюшного тифа ( обусловленные нередко единственным случаем заболевания и распространением инфекции через воду) практически исчезли в результате осуществления санитарных мер.
Период заразительности источника. Наибольшее выделение возбудителя с фекалиями наблюдается в течение 1-5 нед заболевания с максимумом на 3-й нед, с мочой - в течение 2-4 нед. Реконвалесценты нередко выделяют возбудителя во внешнюю среду в течение 14 дней (транзиторное носительство), у 10 % переболевших этот процесс продолжается до 3 мес. (острое носительство), а 3-5 % становятся хроническими носителями, выделяя брюшнотифозную палочку в течение ряда лет. Перемежающийся характер выделения возбудителя брюшного тифа у хронических носителей затрудняет выделение и повышает их эпидемиологическую опасность.
Механизм передачи возбудителя - фекально-оральный; путь передачи - преимущественно водный, но возможны пищевой и бытовой пути передачи; преобладающий фактор передачи - вода, в прочих случаях - продукты питания и загрязненные микробом руки.
Естественная восприимчивость людей высокая, хотя клинические проявления заболевания могут варьировать от стертых до тяжело протекающих форм. Перенесенное заболевание оставляет стойкий иммунитет.
Основные эпидемиологические признаки - Болезнь имеет убиквитарное распространение, однако заболеваемость преобладает на территориях с неблагополучными водоснабжением и канализацией. При водных вспышках чаще поражаются подростки и взрослые, при молочных - дети младшего возраста. Характерна летне-осенняя сезонность.
Патогенез. Возбудитель брюшного тифа попадает в организм человека через рот. Затем микроб частично выводится с испражнениями, а частично задерживается в просвете кишечника и внедряется в лимфатические образования (групповые лимфатические фолликулы – пейеровы бляшки – и солитарные фолликулы ) тонкой кишки ( возможно внедрение в лимфоидную ткань миндалин). Размножение возбудителя сопровождается воспалительной реакцией с гиперплазией клеток ретикулоэндотелия с образованием специфических брюшнотифозных гранулем. Развивается лимфаденит и лимфангит.Особенно интенсивно возбудитель размножается в брыжеечных лимфатических узлах, барьерная функция которых в результате нарушается , и бактерии проникают в кровяное русло – развивается бактериемия, которая знаменует собой конец инкубационного периода и начало клинических проявлений болезни. Часть циркулирующих в крови микробов погибает, высвобождая эндотоксин. Частичное разрушение микробов с выделением эндотоксина происходит также в лимфоидных образованиях. Циркулируя вместе с током крови бактерии разносятся по всему организму, попадая в органы богатые ретикулоэндотелиальными клетками. Наблюдается увеличение печени, селезенки. Задержка бактерий в органах может привести к очаговым поражениям ( гепатит, пиелит, пневмония, менингит, остеомиелит и др.) Выделение бактерий происходит печенью через желчные ходы, пищеварительными железами кишечника (люберкюновыми), почками, слюнными, молочными железами.
Большая роль принадлежит также аллергическим реакциям ( возникновение розеол обусловлено местным аллергическим компонентом). Выделение брюшнотифозных бактерий в просвет кишечника и их повторное внедрение в сенсибилизированные ткани лимфатических узлов приводит к гиперергическому воспалению с некрозами и воспалению по типу феномена Артюса. Одновременно формируются реакции иммунитета, направленные на элиминацию возбудителя болезни. Перенесенная болезнь оставляет после себя достаточно стойкий и длительный иммунитет.
Патологическая анатомия – Патологические изменения при брюшном тифе характеризуются пролиферацией ретикулоэндотелиальной ткани, главным образом в лимфатическом аппарате тонкой кишки и брыжейки. При этом из крупных ретикулярных клеток (тифозных), способных к фагоцитозу, формируется тифозные гранулемы, которые циклически меняются.
1 стадия - Мозговидное набухание ( соответствует 1 стадии болезни) – сводится к пролиферации тифозных клеток, в результате чего групповые групповые лимфатические фолликулы и солитарные фолликулы увеличиваются, выступают над слизистой оболочкой. На разрезе они имеют серовато-красный цвет; консистенция их мягкая. Лимфоузлы брыжейки претерпевают те же изменения.
2 стадия – Некроз ( соответствует 2 – 3 неделе болезни). Бляшки некротизируются, их поверхность становится грязно-серной или зеленоватой, иногда на них образуется выпот фибрина.
Инкубационный период от 3 дней до 4 нед, в среднем 2 нед.
Основные клинические признаки. Выделяют 5 периодов развития болезни: I - период нарастающих симптомов (слабость, недомогание, повышение температуры тела до 39-40° С), II - период полного развития болезни (выражена интоксикация, сознание затемнено, на коже появляется розеолезная сыпь, брадикардия, дикратия пульса), III - период наивысшего напряжения болезненных процессов, длящийся 1-2 нед (могут присоединиться бред, галлюцинации, расстройства стула, резкое падение артериального давления, иногда переходящее в коллапс, кома; у 2-8 % больных возникает кишечное кровотечение и перфорация кишечника с последующим перитонитом), IV - период ослабления клинических проявлений, который после нормализации температуры сменяется V - периодом реконвалесценции; однако в последнем периоде возможен рецидив болезни.
Лабораторная диагностика прежде всего заключается в бактериологическом исследовании крови, кала, мочи, желчи. Метод гемокультуры можно использовать с первых дней заболевания и до конца лихорадочного периода, желательно до начала лечения. Для этого 5-10 мл крови из локтевой вены у постели больного засевают на 20 % желчный бульон или среду Рапопорта, мясопептонный бульон с 1 % глюкозы, либо даже в стерильную дистиллированную или водопроводную воду. Объем среды - 50-100 мл. Кал, мочу, дуоденальное содержимое исследуют со 2-й недели от начала заболевания, засевая на среды Плоскирева, Левина, Мюллера и др. Предварительный результат этих исследований получают через 2 дня, окончательный - через 4 дня.
Для выявления брюшной тифозной палочки в фекалиях, моче, дуоденальном содержимом используют РИФ с меченными сыворотками к О и Vi- антигенам. Предварительный ответ может быть получен в течение 1 ч, окончательный - через 5-20 ч.
Диспансерное наблюдение за переболевшим. Все переболевшие после выписки из больницы подлежат медицинскому наблюдению с термометрией 1 раз в 2 недели. Через 10 дней после выписки из стационара реконвалесцентов пятикратно обследуют на бактерионосительство (кал и моча) с интервалами 1-2 дня. На протяжении 3 мес. ежемесячно однократно подвергают бактериологическому исследованию кал и мочу. При положительном результате бактериологического исследования в течение 3 мес. после выписки из стационара обследуемый расценивается как острый носитель. На 4-м месяце наблюдения бактериологически исследуют желчь и в РПГА с цистеином сыворотку крови. При отрицательных результатах всех исследований переболевший снимается с диспансерного наблюдения. При положительном результате серологического исследования проводят 5-кратное бактериологическое исследование кала и мочи, в случае отрицательных результатов оставляют под наблюдением в течение 1 года. Через 1 год после выписки из стационара однократно исследуют бактериологически кал и мочу и сыворотку крови в РПГА с цистеином. При отрицательных результатах исследования переболевшего снимают с диспансерного наблюдения.
Переболевших из числа работников пищевых предприятий и лиц, к ним приравненных, не допускают к работе 1 мес. после выписки из больницы. В течение этого времени их 5-кратно бактериологически обследуют (исследование кала и мочи). При отрицательных результатах исследования их допускают к работе, но в последующие 2 мес. ежемесячно исследуют желчь и сыворотку с помощью РПГА с цистеином. В последующие 2 года обследуют ежеквартально, а в дальнейшем на протяжении всей трудовой деятельности ежегодно двукратно исследуют кал и мочу. При положительном результате (через 1 мес. после выздоровления) их переводят на работу, не связанную с пищевыми продуктами, водой. По истечении 3 мес. проводят 5-кратное бактериологическое исследование кала и мочи и однократно желчи. При отрицательном результате допускают к работе и обследуют, как предыдущую группу. При положительном результате РПГА с цистеином проводят 5-кратное дополнительное исследование кала и мочи и при отрицательных результатах - однократное исследование желчи. При отрицательном результате допускают к работе. Если при любом из обследований, проведенном по истечении 3 мес. после выздоровления, у таких лиц хотя бы однократно были выделены возбудители брюшного тифа или паратифа, они считаются хроническими бактерионосителями и отстраняются от работы.
В отношении выявленных носителей бактерии брюшного тифа предпринимаются следующие меры. Транзиторные носители подлежат госпитализации с целью выявления характера носительства и исключения возможности острого периода болезни. В течение 3 мес. у них исследуются сыворотка крови в РПГА с цистеином, 5-кратно - кал и моча; при отрицательном результате - однократно исследуют желчь. В конце наблюдения однократно исследуется сыворотка крови в РПГА с цистеином. При отрицательном результате всех исследований к концу 3-го месяца наблюдения снимают с учета. При положительных результатах бактериологического и серологического исследований они расцениваются как острые носители.
За острыми носителями в течение 2 мес. после выявления ведут медицинское наблюдение с термометрией и в течение 3 мес. ежемесячно однократно подвергают бактериологическому исследованию кал и мочу. В конце третьего мес. исследуют кал и мочу 5-кратно, желчь - однократно и исследуют сыворотку крови в РПГА с цистеином. При отрицательных результатах бактериологических и серологических исследований снимают с диспансерного наблюдения. При положительном результате серологического исследования и отрицательных результатах исследования кала и мочи оставляют под наблюдением в течение года. Через год однократно исследуют кал и мочу с цистеином, кал и мочу - бактериологически, однократно. При положительном результате серологического исследования исследуют кал и мочу 5-кратно, желчь однократно. При отрицательных результатах исследований снимают с диспансерного наблюдения. При положительном результате расцениваются как хронические носители.
Хронические носители брюшнотифозной палочки ставятся на учет в территориальном учреждении санэпидслужбы, порядок их обследования в течение жизни определяется эпидемиологом. Их обучают правилам приготовления дезинфицирующих растворов, текущей дезинфекции, правильного гигиенического поведения.
Носителей из числа работников пищевых и приравненных к ним предприятий берут на постоянный учет в местном учреждении санэпидслужбы. В течение 1-го месяца наблюдения к основной работе они не допускаются и подлежат трудоустройству.
Если через месяц выделение возбудителя продолжается, их трудоустраивают еще на 2 мес. Через 3 мес. при отрицательных результатах бактериологического исследования допускаются к основной работе. При положительном результате бактериологического исследования (спустя 3 мес. после переболевания) они отстраняются от работы как хронические носители и должны изменить профессию.
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
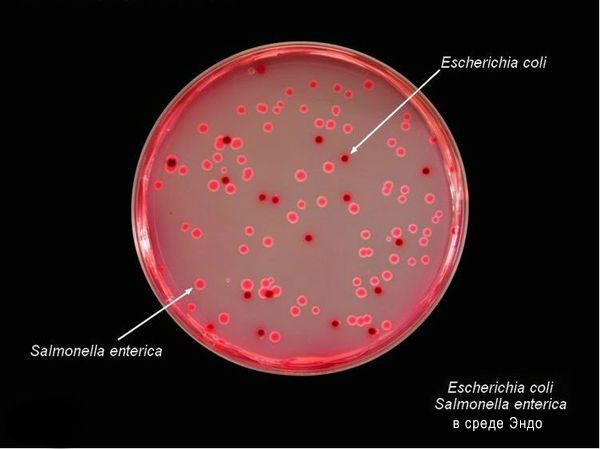
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
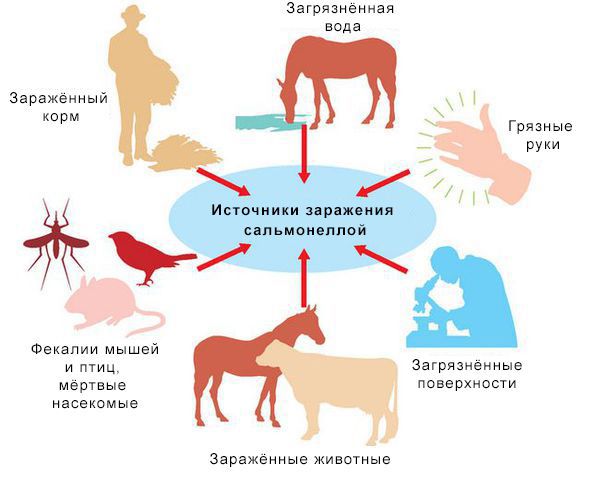
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
Брюшной тиф (typhus abdominalis) - острое антропонозное инфекционное заболевание, вызываемое S. Enterica серотип Typhi, характеризующееся лихорадкой, симптомами общей интоксикации, бактериемией, язвенным поражением лимфатического аппарата преимущественно тонкой кишки, гепатолиенальным синдромом [1,2 ,3,4,5,11,12,18].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Классификация
3. Редкие формы (пневмотиф, менинготиф, нефротиф, колотиф, аппендикотиф, холангиотиф, тифозный гастроэнтерит).
Основными критериями оценки степени тяжести течения брюшного тифа являются гемодинамические показатели (пульс, АД), длительность лихорадки в разгаре болезни и осложнения. Степень тяжести определяют не менее трех клинических показателей– Приложение А3
При развитии осложнений степень тяжести оценивается как тяжелая вне зависимости от других клинических показателей.
Этиология и патогенез
Возбудитель относится к семейству Enterobacteriaceae, роду Salmonella, виду enterica, подвиду I (enterica). Полное название возбудителя - Salmonella enterica serotype Typhi. В обычной практике возможно использование сокращенных вариантов названий: Salmonella ser. Typhi или Salmonella Typhi, или S. Typhi; [1, 2, 3, 4, 5, 12, 18].
Биологические свойства возбудителя: Популяция штаммов Salmonella enterica serotype Typhi включает подвижные грамотрицательные палочки, не образующие споры. Относятся к факультативным анаэробам, хорошо растут на обычных питательных средах. Вариабельно ферментируют ксилозу и арабинозу и по этой характеристике выделяют четыре ферментативных варианта S.Typhi (I-IV), которые служат эпидемиологическими маркерами штаммов [1, 2, 3, 4, 5, 12, 18]. При ее разрушении происходит освобождение эндотоксина. Антигенная структура S. Typhi представлена О-, Н- и Vi-антигенами, определяющими выработку соответствующих агглютининов. S. Typhi относительно хорошо сохраняется при низких температурах, чувствительна к нагреванию: при 56 °С погибает в течение 45–60 мин, при 60 °С — через 30 мин, при кипячении — за несколько секунд (при 100 °С почти мгновенно). Благоприятная среда для бактерий — пищевые продукты (молоко, сметана, творог, мясной фарш, студень), в которых они не только сохраняются, но и способны к размножению [1, 2, 3, 4, 5, 12, 18].
В организме человека бактерии, проникнув в клетки, под влиянием клеточных ферментов и других факторов трансформируются в L-формы. L-формы S. Typhi персистируют преимущественно в клетках костного мозга и ретикулоэндотелии. Иммуногенность L-форм резко снижена, что способствует пожизненному сохранению их в организме и формированию бактерионосительства [1, 2, 3, 4, 5, 12, 18].
Особенностью инфекционного процесса при брюшном тифе являются выраженный лимфотропизм S.Typhi, гиперергический характер воспаления в интестинальных очагах инфекции и высокая токсичность эндотоксина.
Оценка филогенетической близости штаммов S.Typhi, завезенных в 2005–2020 гг. на территорию РФ, показала, что 80% российских штаммов принадлежали к «успешному международному азиатскому клону, относящихся к одной генетической группе « гаплотипу (генотипу) Н58 и с большой вероятностью происходили из стран Юго-Восточной и Южной Азии. Такие штаммы вызывали заболевания брюшной тиф в разные годы на многих территориях РФ [47, 48, 49].
Для патогенеза брюшного тифа характерны цикличность и развитие определенных патофизиологических и морфологических изменений. Заражение происходит через рот, и первичным местом локализации возбудителей оказывается пищеварительный тракт. Особо следует отметить, что заражение не всегда влечет за собой развитие болезни. Возбудитель может погибнуть в желудке под влиянием бактерицидных свойств желудочного сока и даже в лимфоидных образованиях тонкой кишки. Преодолев желудочный барьер, возбудитель попадает в тонкую кишку, где происходят его размножение, фиксация солитарными и групповыми лимфоидными фолликулами с дальнейшим накоплением возбудителя, который по лимфатическим сосудам проникает в мезентериальные ЛУ. Эти процессы сопровождаются воспалением лимфоидных элементов тонкой, а нередко и проксимального отдела толстой кишки, лимфангитом и мезаденитом. Они развиваются в течение инкубационного периода, в конце которого возбудитель прорывается в кровяное русло, и развивается бактериемия, которая с каждым днем становится интенсивнее. Под влиянием бактерицидных систем крови лизируется возбудитель, высвобождаются ЛПС и развивается интоксикационный синдром, который проявляется лихорадкой, поражением ЦНС в виде адинамии, заторможенности, нарушений сна, поражением вегетативной нервной системы, характеризующимся бледностью кожных покровов, уменьшением частоты сердечных сокращений, парезом кишечника и задержкой стула. Этот период примерно соответствует первым 5–7 дням болезни. Воспаление лимфоидных элементов кишки достигает максимума и характеризуется как мозговидное набухание. Бактериемию сопровождает обсеменение внутренних органов, прежде всего печени, селезенки, почек, костного мозга, в них формируются специфические воспалительные гранулемы. Этот процесс сопровождается нарастанием интоксикации и появлением новых симптомов: гепатоспленомегалией, усилением нейротоксикоза, характерными изменениями картины крови. Одновременно происходят стимуляция фагоцитоза, синтез бактерицидных антител, специфическая сенсибилизация организма, резко возрастает выделение возбудителя в окружающую среду через желчь и мочевыделительную систему. Сенсибилизация проявляется появлением сыпи, элементы которой — очаг гиперергического воспаления в месте скопления возбудителя в сосудах кожи. Повторное проникновение возбудителя в кишечник вызывает местную анафилактическую реакцию в виде некроза лимфоидных образований. На третьей неделе отмечают тенденцию к снижению интенсивности бактериемии. Органные поражения сохраняются. В кишечнике происходит отторжение некротических масс и формируются язвы, с наличием которых связаны типичные осложнения брюшного тифа — перфорация язв с развитием перитонита и кишечное кровотечение. Следует подчеркнуть, что в развитии кровотечений существенную роль играют нарушения в системе гемостаза. На 4-й неделе резко снижается интенсивность бактериемии, активируется фагоцитоз, регрессируют гранулемы в органах, уменьшается интоксикация, снижается температура тела. Происходит очищение язв в кишечнике и начинается их рубцевание, острая фаза болезни завершается. Однако в силу несовершенства фагоцитоза возбудитель может сохраняться в клетках системы моноцитарных фагоцитов, что при недостаточном уровне иммунитета приводит к обострениям и рецидивам болезни, а при наличии иммунологической недостаточности — к хроническому носительству, которое при брюшном тифе рассматривают как форму инфекционного процесса. При этом из первичных очагов в системе моноцитарных фагоцитов возбудитель проникает в кровь, а затем в желчь и мочевыделительную систему с формированием вторичных очагов. В этих случаях возможны хронический холецистит, пиелит. Иммунитет при брюшном тифе длительный, но бывают повторные случаи заболевания через 20–30 лет. В связи с применением антибиотикотерапии и недостаточной прочностью иммунитета повторные случаи заболевания возникают в более ранние сроки [1, 2, 3, 4, 5, 12, 18].
Брюшной тиф и паратифы А и В - это острые инфекционные заболевания, вызываемые сальмонеллами, которые оказывают свое патогенное действие благодаря наличию эндотоксина. Сальмонеллы быстро погибают под влиянием солнечных лучей, высокой температуры и дезинфицирующих средств, но могут длительно (до нескольких недель) сохраняться и размножаться в воде колодцев и стоячих водоемов, в мясных и молочных продуктах.
Кто является источником инфекции?
Источник инфекции - больной человек и бактерио-носитель.
Как происходит заражение?
Заражение происходит при попадании возбудителей в организм человека через рот с водой, пищей или через загрязненные руки.
Каковы основные клинические проявления болезни?
При выздоровлении у части больных может формироваться бактерионосительство (острое и хроническое).
Каковы правила содержания больных и ухода за ними?
Больные брюшным тифом и паратифами подлежат обязательной госпитализации. Они могут размещаться в боксовом и отделении палатного типа. В течение всего периода заболевания обеспечиваются строгий постельный режим и покой. Тщательного ухода требуют кожа и слизистые оболочки полости рта, так как у тяжелых больных нередко образуются пролежни и стоматит. Несколько раз в день проводится туалет полости рта: слизистые оболочки щек, зубы и язык протираются ватными тампонами, смоченными 2 % раствором борной кислоты или другим слабым антисептическим средством.
Каковы возможные осложнения болезни?
В процессе ухода медицинской сестре необходимо своевременно выявлять признаки таких грозных осложнений, как инфекционно-токсический шок, кишечное кровотечение и перфорация (прободение) кишки, которые требуют перевода в палату интенсивной терапии либо в операционный блок (в случае перфорации).
Каковы причины и проявления инфекционно-токсического шока?
Инфекционно-токсический шок развивается в результате массовой гибели (распада) микроорганизмов с освобождением большого количества эндотоксинов. Клинические проявления характеризуются бурным течением. Вначале наблюдаются резкий озноб, высокая лихорадка, психическое возбуждение, двигательное беспокойство больного, тенденция к повышению артериального давления, тахикардия, бледность кожных покровов. В течение последующих нескольких часов, по мере углубления шока, возбуждение сменяется заторможенностью, больной становится безучастным к окружающему, температура тела снижается до субнормальных значений, отмечается акроцианоз.
Каковы причины и проявления кишечного кровотечения?
Кишечное кровотечение развивается в результате язвенного процесса в тонкой кишке. При кишечном кровотечении у больного появляются бледность кожных покровов и слизистых оболочек, снижение температуры, учащение пульса, головокружение, резкая слабость, падение кровяного давления. В кале у больного часто обнаруживается примесь темной крови, или появляется дегтеобразный стул. Развитию кишечного кровотечения могут способствовать нарушение постельного режима, погрешности в диете, усиление метеоризма. Поэтому со стороны медицинского персонала, обслуживающего больных брюшным тифом, требуется особая внимательность.
Каковы проявления перфорации кишечника?
Самым тяжелым осложнением брюшного тифа и паратифов является перфорация (прободение) тифозных язв кишечника, влекущая за собой развитие перитонита. Единственным методом лечения перфорации кишечника является срочное хирургическое вмешательство. Признаком перфорации может служить усиление болей в животе или внезапное их появление.
Какое лечение назначается больным тифом и паратифами?
Назначаются антибиотики (левомицетин), дезинтоксикационная терапия.
Какие режим и диетотерапия назначаются больным?
Больные брюшным тифом и паратифами должны находиться на постельном режиме в течение всего лихорадочного периода и первые 7-9 дней установления нормальной температуры. Расширение режима проводят постепенно. Больному разрешается садиться на 9- 10-й день установления нормальной температуры и ходить с 14-15-го дня. Быстрое расширение режима, диеты может привести к кровотечению или перфорации кишечника и рецидиву заболевания. Больным тифом и паратифами обычно назначается лечебная диета № 13. При частом жидком стуле в начальный период заболевания на несколько дней назначается диета № 4. По мере выздоровления за несколько дней до выписки больного переводят на диету № 15. Кормить больного следует теплой пищей 4-б раз в день небольшими порциями. Тяжелобольных кормит обязательно палатная сестра. Больного необходимо чаще поить - за сутки вводится 1,5-2 л жидкости в виде чая, настоя шиповника, клюквенного морса.
Какие лабораторные тесты используются для подтверждения диагноза?
Для специфической диагностики брюшного тифа и паратифов А и В основным является бактериологический метод. В течение всего лихорадочного периода (лучше в 1-ю неделю болезни) можно делать посевы крови, которые осуществляются медицинской сестрой отделения. Из вены берется кровь в количестве 10 мл и засевается в 100 мл желчного бульона. Затем колба (флакон) с питательной средой пересылается в лабораторию для дальнейшего бактериологического исследования. Первый посев крови следует производить до начала антибактериальной терапии. Посылаются на посев также кал и моча.
Из серологических исследований применяют реакцию агглютинации (реакция Видаля) и реакцию непрямой гемагглютинации, для чего берут из вены кровь в количестве 3-5 мл.
Читайте также:

