Температура 37 синдром хронической усталости
Обновлено: 18.05.2024
Астения – чувствительный индикатор энергодефицитных состояний. Несмотря на схожесть симптоматических проявлений, клинические формы астении – отдельные нозологические формы, требующие дифференциального диагностического и терапевтического подходов
Схожая с астеническим синдромом клиническая картина характерна для синдрома эмоционального выгорания (СЭВ) – первично-аффективного расстройства, развивающегося на фоне повышенного стресса и тревоги. Вторичная астения является частью симптомокомплекса СЭВ, но не имеет первично-астеническую природу.
Синдром хронической усталости/миалгический энцефаломиелит (СХУ/МЭ) – распространенное следствие длительной астении. СХУ/МЭ представляет собой отдельную нозологическую форму и проявляется высокой утомляемостью, не проходящей даже после продолжительного отдыха.
Идиопатическая и постинфекционная астения, СЭВ и СХУ/МЭ – разные патофизиологические состояния, требующие дифференциального диагностического и терапевтического подходов, однако схожая клиническая картина и наличие общих звеньев патогенеза у различных форм астении, аффективных и когнитивных расстройств все еще остаются главными препятствиями к постановке корректного диагноза.
Синдром эмоционального выгорания
Стресс – ключевой пусковой фактор развития астенических расстройств. В ходе биологической эволюции в животном мире стресс выполнял роль сигнала опасности и приводил к активации физиологических механизмов, направленных на мобилизацию энергетических резервов организма (увеличение секреции инсулина и доставки глюкозы к мышцам, ускорение обмена вещества, торможение моторики и секреции в органах желудочно-кишечного тракта, повышение тонуса нервных центров и обеспечения тканей кислородом). Одним из следствий повышения активности симпатоадреналовой системы и увеличения секреции адреналина в условиях хронического стресса является гиперактивация иммунной системы и индукция провоспалительного ответа – главные пусковые механизмы развития астении. Хотя в современном обществе стресс не всегда требует повышенной мобилизации энергетических ресурсов и физической активности, физиологический ответ на стресс реализуется за счет высококонсервативных эволюционных механизмов. Кроме того, длительное воздействие стрессогенных факторов, выброс инсулина и гиперактивация иммунной системы являются независимыми факторами риска развития инсулинорезистентности, аутоиммунных и неврологических заболеваний.
Постинфекционная астения
Постинфекционная астения и астения на фоне COVID-19 – частный вариант астенических расстройств, который не ограничивается влиянием вируса SARS-CoV-2 на нервную систему. Причинами развития идиопатической астении и СХУ может служить хроническое воздействие стресогенных факторов – изоляции, тревоги, переживания за близких и друзей, выраженный стресс у медицинских работников. На фоне общего истощения энергетических ресурсов вирусная инфекция выступает в качестве триггера активации ответа на стресс, но не идиопатической астении, СХУ и когнитивных расстройств как таковых.
Длительная гипоксия, побочные эффекты лекарственной терапии, декомпенсация соматической (сердечно-сосудистые нарушения, печеночная и почечная недостаточность) и цереброваскулярная патология могут вызывать развитие вторичной астении как физиологического механизма, сигнализирующего об истощении энергетических ресурсов организма. В некоторых случаях астения развивается как вторичный симптом вирусной патологии: в связи с высокой иммунотропностью SARS-CoV-2 вызывает быструю активацию провоспалительного ответа и развитие цитокинового шторма – ключевого фактора COVID-индуцированного повреждения внутренних органов, структур центральной нервной и сердечно-сосудистой систем (в т.ч. микро- и макроангиопатии).
Клинические проявления астении у пациентов, перенесших COVID-19, характеризуются высокой степенью гетерогенности и определяются комбинацией множества патогенетических факторов. В связи с высокой вариабельностью причин развития астении, при выборе тактики ведения пациентов с постковидным синдромом необходимо определять группу риска для каждого конкретного пациента.
Постинфекционная астения является закономерным следствием любой инфекции, обладающей высокой иммунотропностью, в т.ч. SARS-CoV-2 и вирусов герпеса. Степень проявления симптомов астении повышается по мере прогрессирования воспалительного процесса; в некоторых случаях астения развивается после вакцинации. В отличие от первичной астении, симптомы постинфекционной астении не всегда регрессируют с течением времени и после длительного отдыха. Группу высокого риска составляют больные, у которых на фоне высокого иммунного ответа коронавирусная инфекция протекала без выраженной симптоматики. Назначение иммуномодулирующей терапии также является независимым фактором, определяющим риск развития СХУ и астенических расстройств у пациентов, перенесших COVID-19.
Синдром хронической усталости/миалгический энцефаломиелит
Синдром хронической усталости/миалгический энцефаломиелит (СХУ/МЭ) часто развивается на фоне астении или СЭВ, однако является отдельной нозологической единицей. Ключевую роль в переходе астении в СХУ/МЭ играет нарушение иммуноопосредованных механизмов. На фоне хронического стресса, воспаления, нейродегенеративной или аутоиммунной патологии длительная активация про- и противовоспалительного ответа и хроническое повышение уровня кортизола способствуют развитию резистентности рецепторов к ГКС и снижению синтеза противовоспалительных цитокинов.
СХУ и фибромиалгия представляют собой первичные нозологические формы иммуноопосредованных состояний – самостоятельные аутоиммунные заболевания, в основе которых лежит длительное поддержание провоспалительного ответа при неэффективности противовоспалительных механизмов. Пациенты с СХУ/МЭ отмечают высокую утомляемость и постоянную усталость, которые не проходят даже после продолжительного отдыха. Помимо нарушения чувствительности к ГКС у больных выявляются нарушение регуляции B-лимфоцитов и дисбаланс цитокинов в сторону провоспалительной активации – преобладание ИЛ-1, ФНО-альфа и интерферонов и снижение секреции ИЛ-4 и ИЛ-10.
Непреходящая усталость и снижение работоспособности более чем на 50% в течение 6 месяцев – главные симптомы СХУ. Помимо этого, заболевание часто сопровождается соматическими, психологическими и когнитивными расстройствами – мышечной слабостью, быстрой утомляемостью, болями в горле, увеличением и болезненности шейных, затылочных и подмышечных лимфоузлов, повышение температуры тела, артралгией, нарушениями сна, снижением памяти и внимания.
На сегодняшний день единственным средством терапии идиопатического СХУ с доказанной клинической эффективностью являются моноклональные антитела. Так, по данным контролируемого клинического исследования, по сравнению с плацебо ритуксимаб (500 мг 2 инфузии; n=60) достоверно улучшал показатели когнитивного и аффективного статуса и снижал проявления усталости. Значимый клинический эффект наступал через 2-7 месяцев терапии и сохранялся в течение последующих 12 месяцев. Для профилактики прогрессирования астенических состояний в структуре СХУ пациентам назначается анксиолитическая терапия.
Что такое синдром хронической усталости? Причины возникновения, диагностику и методы лечения разберем в статье доктора Смелянец М. А., психотерапевта со стажем в 9 лет.
Над статьей доктора Смелянец М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Интенсивное развитие информационной и социальной среды негативно сказывается на психофизическом состоянии человека, тем самым провоцируя болезни, неизвестные ранее науке. Одним из таких расстройств является синдром хронической усталости — ощущение постоянного переутомления.

Всемирная организация здравоохранения не признаёт данное состояние как болезнь, однако в действующей Международной классификации болезней (МКБ-10) присутствует схожий по симптомам "Синдром утомляемости после перенесённой вирусной болезни" (код заболевания — G93.3). [1]
Эпидемиология
Распространённость синдрома хронической усталости среди взрослых составляет 0,006–3 %, но приблизительно 80 % всех случаев остаются не диагностируемыми. Пик заболеваемости синдрома хронической усталости приходится на активный возраст 40–59 лет. Женщины во всех возрастных категориях более подвержены этому заболеванию и составляют 60–85 % от всех заболевших [11] .
Факторы риска
Чаще всего синдром хронической усталости встречается у жителей мегаполисов, поскольку их ритм жизни и сфера деятельности предполагают постоянное психоэмоциональное напряжение и многозадачность. В группу риска входят люди, которые заняты профессиональным ростом, созданием и обеспечением семьи, решением множества бытовых вопросов, активными взаимоотношениями в обществе, а также несут повышенный уровень профессиональной ответственности. Все эти факторы приводят к непосильным психоэмоциональным нагрузкам и, как следствие, нервным расстройствам и физическим недомоганиям — в этом состоит стресс-зависимая гипотеза развития синдрома хронической усталости.
Отличительная особенность синдрома хронической усталости — это сохранение его основных симптомов даже после длительного отдыха: ни кратковременная смена деятельности, ни уход от привычных обязанностей не способны устранить корень проблемы.
Этиология
Причинами возникновения синдрома могут служить:
- неудовлетворительное качество образа жизни — интенсивный повседневный ритм, нерациональное планирование времени, длительная умственная или физическая активность без перерывов и отдыха (в том числе отсутствие полноценного сна, прогулок на свежем воздухе и смены обстановки);
- неполноценное питание — недостаток сбалансированного рациона, включающего витамины и микроэлементы, которые крайне необходимы для поддержания умственной способности, физической активности и эмоциональной устойчивости;
- заболевания и недомогания — хронические болезни, в том числе и психологические расстройства, истощают ресурсы организма, снижая его способность к восстановлению и противостоянию стрессам;
- плохие условия окружающей среды — пагубная экологическая обстановка создаёт неблагоприятный фон для нормальной жизни человека, поэтому высокий уровень загрязнения и шума в городах приводит к росту численности синдрома.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома хронической усталости
При синдроме хронической усталости в первую очередь страдает нервная система и общий мышечный тонус организма. Это связано с возникновением невроза регуляторных центров и дефицитом белков, способствующих активности мышечных волокон. Из-за накопленной молочной кислоты в мышцах появляется слабость и болевой синдром.
В обществе существует мнение, что синдром хронической усталости — надуманная болезнь, а её симптомы — это проявления обычной утомляемости или ощущения, которые преувеличены пациентом. Однако многие клинические программы подтверждают, что у 30% испытуемых действительно выявлены серьёзные нарушения в психоэмоциональном и физическом состоянии. [8] Поэтому синонимом синдрома стал термин "миалгический энцефаломиелит", что означает воспалительный процесс в головном мозге, который проявляется в том числе и болью в мышцах.
Проявления синдрома сугубо индивидуальны, но чаще всего встречаются: [2]
| Симптом | Проявление |
|---|---|
| Нервные расстройства и депрессивные состояния | повышенная возбудимость, раздражительность, сопровождающаяся вспышками гнева и агрессии, либо апатия и неспособность человека реагировать на события; |
| Снижение работоспособности | рассеянное внимание, невозможность выполнить простые задачи и, как следствие, потеря интереса к бытовым и профессиональным обязанностям; |
| Снижение иммунитета | уязвимость организма по отношению к вирусам, в результате чего возникают частые инфекции и простудные заболевания; |
| Незначительная потеря памяти | объясняется невнимательностью и плохим самочувствием; |
| Бессонница и тревожный сон | нервная возбудимость не даёт возможности организму расслабиться и уснуть, появляются нарушения сна вплоть до лунатизма, а пробуждение сопровождается состоянием сильной усталости; |
| Беспричинные головные боли | могут быть точечными, резкими, пульсирующими; |
| Боль в мышцах и суставах | даже незначительное движение приводит к болевым ощущениям, а дискомфорт в суставах может переходить от одного к другому |
При диагностике синдрома хронической усталости выявляют присутствие как физических, так и психоэмоциональных симптомов. В некоторых случаях появление мрачных мыслей и отказ от привычных действий, которые приносят радость, служат первым звеном в цепочке причинно-следственных нарушений работы организма в целом.
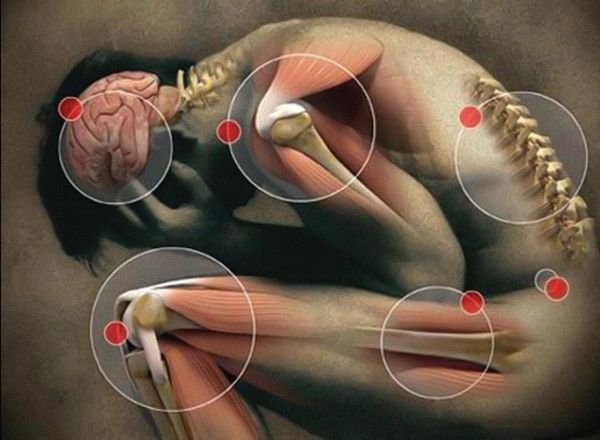
Патогенез синдрома хронической усталости
Научные споры относительно причин зарождения синдрома хронической усталости не утихают долгое время. Чаще всего в качестве провоцирующих факторов называют физические и психические нагрузки, экологическую обстановку, образ жизни человека и неправильное питание.
Отдельное внимание уделяется вирусному происхождению синдрома. Подобная теория утверждает, что он является следствием вирусов герпеса, гепатита С, гриппа, энтеровируса, ретровируса, вируса Коксаки, Эпштейна — Барра либо иного вируса, не идентифицированного современной наукой.
Исследования свидетельствуют о том, что при синдроме хронической усталости происходят нарушения иммунной системы.
Факторами патогенеза заболевания являются:
- накопление молочной кислоты вследствие повышенной физической активности;
- изменение фенотипа иммунокомпетентных клеток — повышение уровня антивирусных антител, эндорфина и интерферона, уменьшение численных и качественных показателей естественных киллеров, т. е. лейкоцитов, которые защищают наши клетки от воздействия вирусов;
- недостаточное снабжение тканей кислородом;
- нарушение клеточного метаболизма;
- снижение числа митохондрий, которые синтезируют вещество, участвующее в обмене энергии в клетках и в оргинизме в целом;
- кишечный дисбактериоз. [2]
Исследования Колумбийского университета показали, что у 90% пациентов с синдромом хронической усталости наблюдается синдром раздражённого кишечника. [3]
Специалисты Медицинского центра при Университете Гронингена в Нидерландах предполагают, что в основе синдрома лежит гормональный дисбаланс — низкая активность гормонов щитовидной железы при нормальной работе органа. [4] В процессе анализа были изучены параметры функции щитовидной железы, метаболического воспаления, целостности стенки кишечника и питательных веществ, влияющих на функцию щитовидной железы и/или воспаление.
При диагностике хронической усталости выявляют снижение активности адренокортикотропного гормона (АКТГ) и одной либо обеих височных долей мозга, а также угнетение восходящей ретикулярной формации ствола мозга и изменение электрической активности мозга в целом.
Классификация и стадии развития синдрома хронической усталости
Синдром хронической усталости относится к неврологическим заболеваниям. [5] Исследовательские работы в этой отрасли продолжаются.
Исходя из клинических проявлений, определение заболевания постоянно менялось, поэтому его характеризовали, как:
- утомляемость и слабость (критерий Центров по контролю и профилактике заболеваний);
- постнагрузочную слабость и истощение (кри терий канадского консенсуса); [6]
- системное заболевание непереносимости физических нагрузок (Национал ьная академия медицины США).
Последняя формулировка появилась в качестве альтернативной на основании масштабного анал иза. Она подчёркивает, что синдром хронической усталости поражает весь организм и усиливается при физической или когнитивной нагрузке, а также под действием других стрессоров. [7]
Чётко выделить этапы развития синдрома хронической усталости также проблематично, как его диагностировать. Некоторые специалисты на основе опроса пациентов приходят к выводу, что синдром можно классифицировать по его первопричинным проявлениям:
- хроническая усталость нервного характера— сначала возникают лёгкие нервные расстройства, которые подавляют физическую активность, функцию сна и постепенно приводят к мышечной и головной боли;
- хроническая усталость, связанная с длительной физической нагрузкой— сначала пациент ощущает общую слабость и понижение тонуса организма;
- смешанный тип синдрома— симптомы возникают и развиваются параллельно.
Осложнения синдрома хронической усталости
Отсутствие внимания к проблеме и должного лечения может привести к различным осложнениям.
Длительный субфебрилитет – это колебания температуры тела в пределах 37 - 38 °С на протяжении 2-х и более недель, нередко в течение многих месяцев и даже лет. Часто это бывает единственная жалоба, предъявляемая пациентом.
Такое состояние может наблюдаться во всех возрастных группах, начиная с грудного возраста.
Среди взрослых длительный субфебрилитет встречается у женщин в 3 раза чаще, чем у мужчин, и пик его частоты приходится на возраст от 20 до 40 лет.

Актуальность длительного субфебрилитета
В последнее время наблюдается увеличение частоты длительного субфебрилитета как среди взрослого, так и среди детского населения.
Имеется ряд классификаций длительного субфебрилитета. Согласно одной из них, созданной по этиологическому принципу, выделяют субфебрилитет при заболеваниях внутренних органов и субфебрилитет при патологии нервной системы. Среди болезней внутренних органов, протекающих с длительным субфебрилитетом, выделяют различные болезни воспалительной (инфекционные болезни, диффузные заболевания соединительной ткани, некоторые аллергические заболевания и др.) и невоспалительной (эндокринные болезни, болезни кровеносной системы, опухоли, лекарственная аллергия и др.) природы.
Субфебрилитет при патологии нервной системы могут вызывать органические заболевания, он наблюдается при неврозах и психозах.
Выделяют субфебрилитет неясного происхождения.
Классификация длительного субфебрилитета
Заболевания, сопровождающиеся субфебрилитетом, сгруппировали следующим образом.
Заболевания, не сопровождающиеся воспалительным сдвигом в крови (повышение СОЭ С-реактивного белка):
Заболевания, сопровождающиеся воспалительными изменениями:
Инфекционно-воспалительный субфебрилитет:
1. малосимптомные очаги хронической неспецифической инфекции:
- урогенитальные,
- бронхогенные,
- эндокринные и др.;
2. трудно выявляемые формы туберкулеза:
- в мезентериальных лимфатических узлах,
- в бронхопульмональных лимфатических узлах,
- другие внелегочные формы туберкулеза;
3. трудно выявляемые формы более специфических инфекций:
- некоторые формы бруцеллеза,
- некоторые формы токсоплазмоза,
- некоторые формы инфекционного мононуклеоза, в т.ч. формы, протекающие с гранулематозным гепатитом и некоторые другие.
Субфебрилитет иммуновоспалительной природы (обычно речь идет о временно манифестирующих лишь субфебрилитетом заболеваниях с четким иммунным компонентом патогенеза):
- хронический гепатит любой природы (вирусный гепатит С, В, аутоиммунный гепатит);
- воспалительные заболевания кишечника (неспецифический язвенный колит, болезнь Крона и др.);
- системные заболевания соединительной ткани;
- ювенильная форма ревматоидного артрита, болезнь Бехтерева.
Субфебрилитет при лимфопролиферативных заболеваниях:
- на лимфогранулематоз и другие лимфомы (чаще при этом имеет место синдром лихорадки неясного генеза);
- на злокачественные новообразования любой локализации (почки, кишечник, гениталии и др.).
Для доказательства достоверности субфебрилитета можно рекомендовать больному в течение нескольких дней вести запись результатов измерения температуры тела через каждые 3 часа (так называемое дробное измерение температуры тела), естественно, с ночным перерывом, а у женщин - с учетом менструального цикла.
Длительный субфебрилитет неинфекционный
Диагностическими критериями неинфекционного происхождения, имеющими самостоятельное значение, являются:
- отсутствие отклонений при тщательном и всестороннем обследовании, включающем общий анализ крови, биохимические анализы крови и др.;
- отсутствие дефицита массы тела;
- диссоциация между частотой пульса и степенью повышения температуры тела;

Латентные воспалительные очаги хронической инфекции в виде хронического тонзиллита, гайморита, хронического холецистита выявляются у пациентов с длительным субфебрилитетом примерно в 6% наблюдений.
Об этиологической роли латентных воспалительных очагов инфекции в генезе длительного субфебрилитета высказывались различные мнения.
В последние годы преобладает точка зрения, что латентные очаги инфекции не являются этиологическим фактором длительного субфебрилитета. Обоснование этой точки зрения - любая латентная воспалительная инфекция не сопровождается длительным повышением температуры тела в 100 % случаев.
Схему этиологии и патогенеза длительного субфебрилитета, имеющего самостоятельное значение, можно представить следующим образом. Чаще всего вирусно-бактериальная инфекция является начальным фактором, приводящим к нарушению теплообмена, связанному с задержкой тепла в организме при нормальной теплопродукции. В дальнейшем первоначальная причина исчезает, но нарушение теплообмена остается. Повышенный сдвиг регулирования теплообмена в гипоталамусе сохраняется, по-видимому, у лиц с измененной реактивностью теплорегулирующих центров. Функциональные нарушения в гипоталамической области через гормональные и метаболические изменения приводят к снижению неспецифических факторов защиты, а это одна из причин подверженности больных длительным субфебрилитетом частым респираторным заболеваниям. В результате у больных как бы образуется замкнутый круг в отношении длительного нарушения теплообмена. Терапия позволяет разорвать этот круг и нормализировать температуру тела.
Высшим центром регуляции вегетативных функций организма, местом взаимодействия нервной и эндокринной систем является гипоталамус.
Его нервные центры регулируют обмен веществ, обеспечивая гомеостаз и терморегуляцию. Клинические проявления, связанные с нарушением гипоталамуса, многообразны. Одним из проявлений может быть достаточно стойкий и длительный субфебрилитет. При подозрении на диэнцефальную природу длительного субфебрилитета желательна консультация невропатолога, возможно, и эндокринолога, принимая во внимание тесную связь гипоталамуса с эндокринной системой.
Субфебрилитет может быть симптомом предменструального синдрома. Обычно за 7-10 дней до очередной менструации наряду с усилением нервно-вегетативных расстройств отмечается повышение температуры тела. С началом менструации и улучшением общего состояния температура обычно нормализуется.
Стойкая субфебрильная температура нередко наблюдается у женщин в период климакса, который иногда протекает достаточно тяжело и с весьма пестрой клинической картиной - нервно-вегетативными, психоэмоциональными и обменно-эндокринными нарушениями. Хорошо подобранная гормонотерапия наряду с улучшением общего состояния больных способствует и нормализации температуры тела.
В начальной стадии гипертиреоза субфебрильная температура может быть единственным его проявлением и лишь в дальнейшем присоединяются тахикардия, повышенная возбудимость, раздражительность, дрожание пальцев рук, похудание, глазные симптомы и др. Диагноз подтверждается УЗИ щитовидной железы, определением ТТГ и тиреоидных гормонов в крови, иногда - исследованием функции железы с радиоактивным йодом. Целесообразна консультация эндокринолога.
Длительный субфебрилитет инфекционный
Если субфебрилитет сопровождается воспалительным сдвигом в крови, то необходим целенаправленный поиск заболеваний, обусловливающих повышение температуры, а также лабораторно-инструментальные исследования с привлечением специалистов (кардиологов, эндокринологов, урологов и др.).
Для выявления этих заболеваний проводится исследование крови методом ИФА ( выявление иммуноглобулином М, G), ПЦР с выявлением РНК вирусов.

Особое внимание даже при минимально отягощенном анамнезе следует уделить исключению туберкулеза в связи с тем, что в последние годы во всем мире, резко возросла заболеваемость туберкулезом и устойчивость микобактерий к противотуберкулезным препаратам. Течение заболевания может быть малосимптомным, со слабо выраженными явлениями интоксикации в виде субфебрильной температуры, пониженной работоспособности, потливости, снижения аппетита.
Чаще всего туберкулезом поражаются легкие. Сначала, как правило, кашель бывает сухой или с выделением небольшого количества мокроты. Такое состояние обычно расценивается как банальное простудное заболевание. Конечно, у некоторых больных туберкулез с самого начала может протекать в подострой и острой форме.
Основными методами обнаружения туберкулеза легких являются исследование мокроты на микобактерии туберкулеза и рентгенологическое обследование больных (прицельная рентгенография легких в двух проекциях с особым вниманием на состояние бронхопульмональных лимфатических узлов, наличие кальцинатов в легких, плевральных спаек, что весьма подозрительно на связь субфебрилитета с туберкулезом).
Желудочно — кишечный тракт поражается туберкулезом редко, чаще страдает кишечник, реже — желудок и крайне редко — пищевод. Заболевание может протекать под маской лихорадки неясного генеза, неспецифического язвенного колита, болезни Крона, злокачественной опухоли, синдрома нарушенного всасывания.
Выявляемые при обзорной рентгенографии брюшной полости и УЗИ обызвествленные мезентериальные лимфатические узлы, кальцинаты, даже милиарные, в печени или селезенке также могут свидетельствовать о связи субфебрилитета с туберкулезом. Не следует забывать и о возможном поражении почек и костей.
При длительном субфебрилитете не следует забывать о ВИЧ-инфекции, которая остается малоконтролируемой и все больше приобретает пандемический характер. На фоне СПИДа трудно распознаются так называемые оппортунистические инфекции, которые протекают атипично. Например, пневмоцистная пневмония (самое частое осложнение СПИДа) даже при достаточно массивном поражении легких может проявляться субфебрильной температурой, редким кашлем по утрам, общей слабостью и умеренной отдышкой.
Не следует забывать о сифилисе и других венерических заболеваниях, частота которых увеличилась за последние годы в десятки раз.
Субфебрилитетом может сопровождаться фелиноз или болезнь кошачьей царапины, пневмомикоплазмоз (возбудитель микоплазма пневмония), пневмохламидиоз, а также перенесенная новая коронавирусная инфекция -covid-19.
Длительный субфебрилитет при лимфопролиферативных заболеваниях
Субфебрилитет как паранеопластическая реакция может быть единственным клиническим проявлением скрыто протекающего злокачественного новообразования.
Поэтому лица среднего и, особенно, пожилого возраста в первую очередь обследуются по так называемой онкологической программе, включающей рентгеноскопию и эндоскопическое исследование ЖКТ, сканирование печени, повторные консультации уролога, гинеколога, внутривенную урографию, УЗИ брюшной полости, а при необходимости — КТ.
Иммуновоспалительный субфебрилитет
Длительным субфебрилитетом и воспалительным сдвигом в крови проявляются эндокардит и заболевания иммуновоспалительной природы (васкулиты, ревматоидный артрит, хронические заболевания печени и др.).
Лечение длительного субфебрилитета
Основной принцип лечения длительного субфебрилитета, имеющего самостоятельное значение, заключается в устранении функциональных расстройств ЦНС в виде нарушения теплообмена. Такие методы лечения, как психотерапия (гипнотерапия, аутогенная тренировка), иглорефлексотерапия, препараты брома, оказывают положительное влияние на этих больных.
При выявлении у больных с длительным субфебрилитетом латентных воспалительных очагов хронической инфекции проводится противовоспалительная терапия.
Односторонний подход к лечению только латентного очага или только нарушения теплообмена в большинстве случаев не дает желаемого эффекта. Дополнительно следует проводить лечение астении, вызываемой длительным нарушением теплообмена. При эмоционально-личностных расстройствах включают психотропные средства и методы психологической коррекции.

В комплексном лечении необходимо учитывать выполнение режима дня, правильного чередования работы и отдыха, достаточный ночной сон, прогулки. Не рекомендуется освобождать больных от физкультурных занятий дома. Исключение составляют спортивные соревнования, командные игры, где возможно перенапряжение гомеостатических механизмов организма, в т.ч. и системы теплообмена.
Рекомендуются летний и зимний туризм, дозированный бег трусцой, лечебное плавание.
Комфортные температурные условия помогают нормализации температуры у больных с длительным субфебрилитетом. Холодовой и тепловой дискомфорт не способствует этому, что подтверждается и сезонными проявлениями длительного субфебрилитета — в летние месяцы температура тела у них нормализуется.
Зона теплового комфорта у больных длительным субфебрилитетом находится в пределах 22-23 °С, зона умеренного напряжения терморегуляции — при 21 и 24 °С.
Синдром хронической усталости (СХУ) является постинфекционным (ОРВИ) хроническим заболеванием, основное проявление которого — немотивированная выраженная общая слабость, на длительное время выводящая человека из активной повседневной жизни. Ране
В Соединенных Штатах Америки вспышка заболевания впервые была отмечена в 1984 году в небольшом местечке Incline Village штата Невада докторами P. Cheney и D. Peterson. В тот период авторы первопричиной эпидемии считали вирус Эпштейна-Барр, поскольку у большинства заболевших были обнаружены в крови антитела к указанному вирусу. Дальнейшие исследования позволили выявить антитела и к другим вирусам. Характер эпидемии и обнаружение противовирусных антител позволили авторам определить свою теорию возникновения СХУ как вирусную.
Для диагностики СХУ используются критерии, опубликованные в 1988, 1991, 1992 и 1994 гг. Центром контроля за заболеваниями (США), которые включают в себя комплекс больших, малых и объективных критериев. Большими диагностическими критериями служат: 1) непроходящая усталость и снижение работоспособности (не менее чем на 50%) у ранее здоровых людей в течение последних шести месяцев; 2) исключение других причин или болезней, которые могут вызвать хроническую усталость.
К малым симптоматическим критериям заболевания следует отнести следующие. Заболевание начинается внезапно, как и при гриппе, с 1) повышения температуры до 38°С; 2) болей в горле, першения; 3) небольшого увеличения (до 0,3 — 0,5 см) и болезненности шейных, затылочных и подмышечных лимфатических узлов; 4) необъяснимой генерализованной мышечной слабости; 5) болезненности отдельных групп мышц (миалгии); 6) мигрирующих болей в суставах (артралгии); 7) периодических головных болей; 8) быстрой физической утомляемости с последующей продолжительной (более 24 часов) усталостью; 9) расстройства сна (гипо- или гиперсомния); 10) нейропсихологических расстройств (фотофобия, снижение памяти, повышенная раздражительность, спутанность сознания, снижение интеллекта, невозможность концентрации внимания, депрессия); 11) быстрого развития (в течение часов или дней) всего симптомокомплекса.
Объективными (физикальными) критериями служат: 1) субфебрильная лихорадка; 2) неэкссудативный фарингит; 3) пальпируемые шейные или подмышечные лимфоузлы (менее 2 см в диаметре). Диагноз СХУ устанавливается при наличии 1 и 2 больших критериев, а также малых симптоматических критериев: 6 (или больше) из 11 симптоматических критериев и 2 (или больше) из 3 физикальных критериев; или 8 (или больше) из 11 симптоматических критериев.
Заболеванию подвержены люди любого возраста, однако замечено, что женщины в возрасте 25 — 49 лет болеют чаще, чем мужчины. В отдельных случаях заболевание развивается спустя 2 года после первой атаки. У большинства пациентов хроническая усталость и другие сопутствующие симптомы, начавшись в период гриппоподобного заболевания, по прошествии одной-двух недель несколько уменьшаются, но выздоровление не наступает. В наиболее тяжелых случаях может начаться сильная депрессия, наступает потеря концентрации внимания и резкая физическая слабость. Описаны случаи спонтанного выздоровления. Однако большая часть больных продолжает страдать от циклических заболеваний в течение многих месяцев или лет.
Руководствуясь при установлении диагноза СХУ основными критериями, следует обращать особое внимание на особенности течения этого заболевания в каждом конкретном случае. По мнению многих исследователей, при СХУ могут быть нарушения со стороны желудочно-кишечного тракта, почек, печени и сердца, возникает аллергия и повышенная чувствительность к запахам, лекарству, алкоголю, наблюдается резкая потеря веса без нарушения диеты, потливость по ночам, светобоязнь, выпадение волос и мн. др.
Для правильной диагностики СХУ необходима дифференциальная диагностика с заболеваниями эндокринной системы, ревматическими заболеваниями, неврологическими заболеваниями, гематологическими заболеваниями, хроническими системными заболеваниями, отравлениями тяжелыми металлами, наркотиками, алкоголем и последствиями облучения. Кроме того, дифференциальная диагностика должна быть проведена и с таким заболеванием, как фибромиалгия (ФМ), при которой наблюдаются хронические и множественные мышечные боли, усталость, расстройства сна и другие симптомы, сходные с СХУ (табл. 1).
Таблица 1. Сравнение степени выраженности характерных признаков при СХУ и ФМ
Другая теория отводит главную роль нейропсихиатрическим факторам с преобладанием иммунодисрегуляции. Нейропсихологические расстройства признаны одним из диагностических критериев СХУ. G. Taerk с соавторами отмечали существенное по сравнению с контрольной группой повышение частоты депрессий среди больных СХУ. Общепринятыми методами диагностики выраженная депрессия выявлялась у 16 из 24 пациентов. Кроме того, у 50% больных с хронической усталостью был, по крайней мере, один эпизод депрессии до начала СХУ. I. Hickie с соавторами обнаружил депрессию у 46% больных с СХУ. У 12% из них эпизоды депрессии предшествовали началу СХУ. Ученые считают, что депрессия, как преморбидное состояние, встречается у больных с СХУ чаще, чем в контрольных группах. Это позволяет предположить психологическую предрасположенность к СХУ.
Роль депрессии в развитии СХУ трудно оценить, так как многие соматические признаки первичной депрессии совпадают с симптомами при СХУ. Следовательно, в каждом конкретном случае врач должен решать, является ли психическое расстройство причиной или компонентом СХУ. Следует отметить, что некоторые иммунологические изменения были описаны у депрессивных больных, в основном они характеризовались снижением клеточных иммунологических показателей. Поэтому можно предположить, что хотя бы частично иммунологические сдвиги при СХУ могут быть обусловлены сопутствующей депрессией.
В то же время, по мнению группы ведущих исследователей СХУ из Вашингтонского университета, депрессия и другие психологические проблемы, ассоциированные с хронической усталостью, являются результатом этой усталости или иммунологическими и психологическими дисфункциями, встречающимися независимо.
В настоящее время не существует лабораторных тестов, которые однозначно указывали бы на наличие или отсутствие у пациента СХУ [6]. Более того, данные, приводимые различными исследователями, говорят о возможности изменения многих показателей как в сторону увеличения, так и в сторону уменьшения. Например, по некоторым источникам [4, 7], у 20% больных с СХУ наблюдается лейкоцитоз и у такого же количества — лейкопения. Относительный лимфоцитоз отмечается в среднем в 22% случаев (от 0% до 71% по разным данным) [6]. Австралийские исследователи, напротив, обнаружили лимфопению у 28% пациентов. Есть сведения, что у 30% больных присутствуют атипичные лимфоциты и в 48% случаев наблюдается моноцитоз [6]. Согласно исследованиям [7], в среднем у 31% пациентов отмечено снижение уровня сывороточных иммуноглобулинов классов A, D, G и M. Дефицит IgD, преимущественно подклассов G1 или G3, имели 45% наблюдавшихся пациентов [8]. По другим материалам уровень иммуноглобулинов увеличен у 28% больных СХУ [7]. В среднем 53% пациентов имели низкие уровни циркулирующих иммунных комплексов, при этом только у 25% отмечалась сниженная активность комплемента [6].
Проявление дисфункции иммунной системы у больных СХУ выражалось также в снижении цитологической активности естественных киллеров; повышении уровней интерлейкинов 1-альфа, 2 и 6; снижении у митоген-стимулированных лимфоцитов повышенного содержания альфа-интерферона и других цитокинов; изменении числа и функции Т- и В-лимфоцитов [6].
 |
| Иммунная дисфункция упациентов с СХУ |
Замечено, что у большинства пациентов с СХУ заболевание сопровождается аллергическими проявлениями, включая повышенную кожную реакцию к целому ряду аллергенов и увеличению уровня циркулирующего IgE. Механизмы этой аллергии пока не выявлены.
Серологические исследования обычно не выявляют значительных отклонений. Есть сведения о присутствии в низких концентрациях антиядерных антител и ревматоидного фактора, но без клинических проявлений системной волчанки или ревматоидного артрита. Увеличение содержания криоглобулинов и холодовых агглютининов было найдено у небольшого числа (8%) пациентов.
Остается спорным вопрос в отношении обнаружения специфических противовирусных антител (HHV-6, EBV, CMV, Coxsackie, Herpes simplex). Предполагается их реактивация у больных СХУ. Энтеровирусы также могут служить этиологическим фактором. Сторонники вирусной этиологии заболевания настаивают на латентном вирусе или вирусах, которые при определенных условиях активируются. Ясно одно, что они обладают нейро- и иммунотропными свойствами, так как при СХУ поражаются центральная нервная система и иммунная. Таким образом, изменения лабораторных показателей при СХУ различны, иногда противоречивы, часто незначительны по степени. Несмотря на это, несомненным является изменение функционального состояния иммунной системы.
При постановке диагноза синдрома хронической усталости и иммунной дисфункции на основе медицинских данных и собственного анализа, помимо определенных клинических и объективных критериев, необходимо учитывать и ряд иммунологических показателей, имеющих несомненно важное диагностическое значение. Они суммированы в табл. 2.
Таблица 2. Иммунологические параметры для оценки СХУ
Следует обратить внимание на тот факт, что ряд изменений иммунологических параметров, а именно — снижение функциональной активности естественных киллеров и макрофагов, снижение ответа лимфоцитов на митогены и активация CD+ лимфоцитов — являются общими для СХУ и различных вирусных инфекций. Вот почему в настоящее время наиболее популярная теория развития СХУ рассматривает болезнь как многопричинное расстройство нейроиммунного взаимодействия, проявляющееся у генетически предрасположенных личностей, вероятно, под воздействием инфекционных агентов (возможно вирусной природы), приводящих к активации или дисбалансу иммунной системы и дисрегуляции центральной нервной системы. Так как симптомы варьируют и могут изменяться при использовании нейрофармакологических препаратов, они могут быть опосредованы нейроиммунными трансмиттерами. Если рассматривать нейроиммунную систему как сеть (взаимодействий), то станет понятно, что ее работа может быть нарушена факторами, влияющими на различные звенья системы. Исходя из этого, логично будет прогнозировать успех лечения СХУ психотропными, иммуномодулирующими и противоинфекционными препаратами.
Учитывая последние данные зарубежных медиков, можно сделать вывод об отсутствии специфического лечения. Разработана определенная тактика лечения, которая позволяет продлить ремиссии заболевания и вернуть пациентов к работе [6]. Применяются малые дозы Н2-блокаторов, трициклических антидепрессантов и ингибиторы обратного захвата серотонина (флюоксетин-прозак), которые повышают энергетические возможности пациента, коррегируют сон, снижают болезненность и напряженность в мышцах. Используется симптоматическое лечение, а также витаминотерапия и физиотерапия. В каждом случае рекомендуется индивидуальный подход. Покидая стационар, пациенты остаются в контакте с лечащими врачами, продолжая соблюдать определенный режим и предписания [6]. Прогноз в большинстве случаев благоприятный. Пациенты в основном выздоравливают в течение 2 — 4 лет, однако полного восстановления физической активности не происходит. Приблизительно у 20% больных отмечается прогрессивное усиление симптоматики.
Литература
1. Artsimovich N. G. //Theses of Simposium with International Participation Current Problems of Clinical and Experimental Psychoneuroimmunology. Tomsk, Russia, 1992. Vol. 1. P. 80 — 82.
2. Beard D. S. //Boston Medical and Suxgical J. 1869. Vol. 3. P. 217 — 220.
3. Bell D. S., Bell K. M. //Ann. Intern. Med. — 1988. Vol. 109. № 2. P. 167.
4. Bell D. S. //The CFIDS Chronicle. J. CFIDS Assoc. 1992. P. 2 — 5.
5. Bell E. J., McCarthey R. A. Riding M. H.//J. R. Soc. Med. 1988. Vol. 81. P. 329 — 331.
6. Buchwald D. //Post-viral Fatigue Sindrom. Edited by R. Jenkins and J. Mowbray. 1991. P. 117 — 136.
7. Buchwald D., Komaroff A. L. //Rev. Infect. Dis/ 1991 Vil. 13. Suppl 1. P. 12 — 18.
8. Buchwald D., Cheney P. R., Peterson D. L., et al.//Annals Inter. Med. 1992. Vol. 116. № 2. P. 103 — 113.
9. Calabrese L., Danoa Th., Camera E., Wilke W.// The CFIDS Chrinicle. J. CFIDS Assoc. 1992. P. 6 — 12.
К синдрому хронической усталости относят постоянную физическую и психическую слабость, возникшую по неизвестной причине и продолжающуюся более полугода. Впервые диагноз синдрома хронической усталости был поставлен в 1988 г. Предполагают, что он встречался и раньше, примерно с 30-х годов XX века, но не считался заболеванием и не был классифицирован. Вероятно, некоторые случаи синдрома хронической усталости относили к необычно протекающим инфекционным заболеваниям. Сейчас считают, что возникновение синдрома хронической усталости обусловлено ускорением темпа жизни и ростом потока информации, которую необходимо воспринимать человеку.

Общие сведения
Чувство крайней усталости знакомо большинству людей. Как правило, оно связано с психическим или физическим перенапряжением и быстро проходит во время отдыха. Подобное состояние может возникнуть после какого-то аврала на работе, сдачи сессии, посадки огорода, генеральной уборки в доме и т.п. В таких случаях человек обычно может определить, когда он почувствовал усталость и с чем она связана. При синдроме хронической усталости пациент не может точно сказать, когда у него появилась усталость. Он не в состоянии четко назвать ее причину и переживает из-за длительного пребывания в таком состоянии.
Точные причины развития синдрома хронической усталости находятся в стадии изучения. Немаловажную роль играет инфекционный фактор. У пациентов обнаруживают цитомегаловирус, герпетическая инфекция, коксаки-вирусы, вирус Эпштейна-Барр и др. Предполагается, что синдром развивается в результате постоянной стимуляции иммунных клеток инфекционными антигенами. В результате для борьбы с инфекцией вырабатываются цитокины, с которыми связано повышение температуры тела, озноб, мышечные боли и общее недомогание. Американские ученые выявили связь синдрома хронической усталости с нарушениями в работе лимбической системы ЦНС, с которой связана эмоциональная сфера, работоспособность, память, суточный ритм сна и бодрствования, вегетативная регуляция многих внутренних органов. А ведь именно эти функции страдают у пациентов с синдромом хронической усталости.
Синдром хронической усталости обычно встречается в молодом возрасте, у женщин чаще, чем у мужчин. Характерно развитие синдрома у активных, ответственных и преуспевающих людей, трудоголиков по своей сути. Они стараются сделать по-больше, грузят себя непомерной ответственностью и часто многого добиваются. Однако при таком постоянном перенапряжении нервной системы у них в любое время может произойти срыв.

Симптомы синдрома хронической усталости
Заболевание может начаться с любой инфекционной болезни, даже с простой простуды. После острого периода инфекционного заболевания в норме в течение 2-3-х недель может наблюдаться общая слабость, периодические головные боли, повышенная утомляемость, депрессивный фон настроения. При синдроме хронической усталости эти симптомы не проходят даже спустя полгода и пациент начинает обращаться к врачам. Если его беспокоят нарушения сна, он идет на прием к неврологу, экзема — на консультацию дерматолога, при послаблении стула — к гастроэнтерологу. Но назначенное лечение обычно не дает хорошего и длительного эффекта, так как истинная причина этих проявлений остается без внимания.
Основной симптом — это постоянная усталость, не проходящая после длительного сна и даже нескольких дней отдыха. У некоторых пациентов возникает сонливость, у большинства больных развивается бессонница. К ее возникновению может привести любое изменение в режиме — смена часового пояса, изменение графика работы и т. п. Часто при синдроме хронической усталости наблюдается нарушение работоспособности, ослабление внимания. Пациенты жалуются на то, что им плохо удается сосредоточиться. Происходят изменения в эмоциональном состоянии: апатия, ипохондрия, депрессия, могут возникнуть фобии. Характерны нарушения терморегуляции в виде понижения или повышения температуры на длительный период времени. У некоторых пациентов наблюдается снижение массы тела (до 10 кг за пару месяцев). Возможны головные боли, светобоязнь, головокружение, фарингит, сухость глаза, тахикардия, болезненность лимфоузлов, у женщин — усиление предменструального синдрома.
Диагностика
Диагноз синдрома хронической усталости ставится на основании следующих критериев:
A. Большие критерии
- Усталость на протяжении полугода и больше. Периодическая или усиливающаяся периодами усталость, отсутствие улучшения после сна или длительного отдыха. Дневная активность снижена в 2 раза.
- Отсутствие соматических причин подобной усталости (интоксикации, хронические соматические заболевания, эндокринные нарушения, инфекционные заболевания, опухолевые процессы) и психиатрических заболеваний.
B. Малые критерии
- Умеренное повышение температуры тела (до 38,5 °С).
- Фарингит.
- Небольшое увеличение (до 2 см) и болезненность лимфатических узлов на шее и в подмышечных впадинах.
- Мышечные боли
- Общая мышечная слабость.
- Тяжелые головные боли, которые ранее не наблюдались у пациента.
- Плохая переносимость физической нагрузки (слабость после нагрузки длящаяся больше суток), которая раньше нормально переносилась пациентом.
- Артралгии и ломота в суставах, не сопровождающиеся их покраснением или отечностью.
- Нарушения сна.
- Психоэмоциональные нарушения: ухудшение памяти и внимания, депрессия, апатия, светобоязнь и др.
- Внезапное начало заболевания.
В ходе диагностики необходимо исключить возникновение хронической усталости, как начального симптома развивающегося инфекционного, онкологического, соматического, эндокринного или психиатрического заболевания. Поэтому пациента всесторонне обследует не только невролог, но и эндокринолог, инфекционист, терапевт, ревматолог. Проводят исследование крови на различные инфекции и в первую очередь на СПИД. Обследуют состояние внутренних органов и систем. При диагностике синдрома хронической усталости следует помнить, что хроническая усталость может наблюдаться как нормальное явление на протяжении длительного периода после серьезных травм или заболеваний.
Лечение синдрома хронической усталости
Первый шаг в лечении синдрома хронической усталости — это снижение психической нагрузки. Следует уменьшить количество выполняемых дел не менее чем на 20%. Лучше избавиться от тех обязанностей, которые требуют наибольшего психического напряжения. Для некоторых пациентов это бывает трудно, тогда необходимы сеансы психотерапии, возможно применение аутотренинга и релаксирующих методик. Пациент должен понять, что он не может выполнять эту работу в связи с болезнью. Рациональная психотерапия также направлена на нормализацию психоэмоционального состояния больного, обучение его методам объективной самооценки, чтобы он реально оценивал возникающие перегрузки и понимал необходимость отдыха. Последующие сеансы психотерапии могут быть направлены на выработку у пациента способности эффективно отдыхать, бороться со стрессом и снимать нервное напряжение.
Важное значение имеет соблюдение правильного распорядка дня, режима труда и отдыха, чередования сна и бодрствования. Полезны оздоравливающие процедуры: пешие прогулки, пребывание на свежем воздухе, контрастный душ, умеренная физическая активность. В лечебную программу обязательно включают специальный комплекс физических упражнений. Нагрузку и длительность занятий постепенно увеличивают в зависимости от состояния пациента. Рекомендованы ходьба, плаванье, бег трусцой, гимнастика, дыхательные упражнения.
Пациенту рекомендованы положительные эмоции. Причем у каждого есть свой индивидуальный источник таких эмоций: дети, домашние питомцы, посещение театра, вечер в обществе друзей и т. п. В лечении синдрома хронической усталости применяют препараты растительного происхождения, повышающие сопротивляемость организма стрессу и укрепляющие иммунитет: эхинацея, корень солодки, подмаренник цепкий, щавель курчавый и другие. Возможно применение аромотерапии.
Правильное и здоровое питание, употребление продуктов, богатых микроэлементами и витаминами укрепляет иммунитет и нервную систему организма, повышает устойчивость к стрессам. При синдроме хронической усталости необходимо употреблять больше жидкости, но не рекомендуется прием спиртного или напитков, содержащих кофеин. Пациентам следует воздержаться от употребления в больших количествах пищи, содержащей сахар. Это может вызвать подъем уровня глюкозы в крови, после которого происходит снижение сахара крови ниже нормы, проявляющееся чувством усталости.
Прогноз при синдроме хронической усталости
Заболевание не является угрожающим для жизни пациента и, как правило, заканчивается выздоровлением. Восстановление организма может произойти самопроизвольно или в результате лечения. Однако у целого ряда пациентов отмечались повторные случаи заболевания, особенно после перенесенных стрессовых ситуаций или соматических заболеваний. В некоторых случаях синдром хронической усталости может привести к серьезным отклонениям в работе иммунной системы.
Профилактика синдрома хронической усталости
Здоровое питание, адекватные физические и психические нагрузки, объективная самооценка и правильный распорядок дня — это то, что позволит избежать развития синдрома хронической усталости. По возможности необходимо уходить от стрессовых ситуаций и избегать переутомления. Если же это не удалось сделать, то после стресса или перегрузок следует полноценно отдохнуть и расслабиться.
Во время работы каждые 1-1,5 часа надо делать небольшой перерыв. Если работа умственная и сидячая, то во время перерыва полезно заняться физкультурой. Что позволяет временно переключиться с умственного труда на физический и снять усталость от постоянного сидения. Особенно необходимы паузы и переключения внимания при монотонной работе. Важное значение имеет производственный шум, вызывающий повышенную утомляемость. По возможности необходимо снизить влияние этого вредного фактора. Полезной для нормальной психической деятельности человека является смена обстановки и впечатлений. Поэтому иногда следует выезжать на природу и путешествовать во время отпуска.
Читайте также:

