Точечные зрачки при каком отравлении
Обновлено: 13.05.2024

Как узнать что человек наркоман?
Пожалуй самый эффективный метод визуального определения принимает ли человек наркотики - определение по зрачкам.
Зрачком называется темное отверстие в радужной оболочке глаза. Оно ограничивает световой поток, идущий к сетчатке.
Немного теории:
Изменения размера зрачка происходят в след на световое раздражение сетчатки глаза, сведение зрительных осей обоих глаз, напряжение глаз для различения объектов, находящихся на разном расстоянии друг от друга, а также в ответ на раздражители разного характера. Величина размера зрачка меняется благодаря двум мышцам радужки: круговой, которая обеспечивает сужение зрачка, и радиальной, обеспечивающей расширение.
У трезвого человека зрачок никогда не бывает абсолютно спокойным. Постоянные движения зрачка зависят от многочисленных раздражителей: повышенная активность человека, боль,эмоциональное напряжение, сильный страх, внезапный резкий раздражитель (толчок, громкий звук) приводят к расширению зрачков. Так организм человека пытается быстро получить зрительную информацию о раздражителе. У наркомана зрачок находится в одном положении (во время действия наркотика), иногда немного изменяясь буквально на 1мм.
Как определить наркомана?
Зрачок может указать на вид принятого наркотика. Как он выглядит, указано на рисунках (фото) 1,2,3
РИСУНОК 1 Зрачок в норме ( человек трезв)

В умеренном освещении находится в среднем размере, изменяясь в зависимости от яркости света, зрачок постоянно находится в движении от суженного до расширенного.
Так же влияет резкость перемены освещения, так если посветить в глаза фонариком, то у трезвого человека зрачок незамедлительно сработает на сужение, выключив яркий свет зрачок расширится - это признак нормальной работы зрачка, у наркомана после таких манипуляций зрачок будет находиться в одном положении, в каком? суженном или расширенном, смотрите на рисунках 2 и 3.
РИСУНОК 2 Глаза наркомана

Зрачок наркомана - Героин, морфин, наркотики из мака, кодеиносодержащие медпрепараты (терпинкод, коделак, нурофен и др.) - вызывают сужение.
Зрачок глаза суженный (маленький), не реагирует на смену освещения, если посветить фонариком несколько секунд и выключить, то зрачки останутся в одном, суженном положении, для людей разбирающихся в таких ситуациях глаза наркомана с суженным зрачком вызывают подозрении уже с дистанции в 1-2 метра.
К сведению, время действия таких наркотиков как опиаты (опиойды), героин, морфин, кодеин и т.д. составляет около 5 часов, к этому времени зрачки глаза начинают постепенно функционировать, реакция зрачка на свет замедлительная почти не ощутимая, но всеже она присутствует. По мере выхода активного вещества (наркотика) из организма, это происходит после 5 часов после употребления, наркоман трезвеет и функциональность зрачка постепенно восстанавливается.
РИСУНОК 3 Глаза наркомана

Зрачок наркомана - Кокаин, амфетамин, экстази, ЛСД, перевинтин (винт на сленге) вызывает заметное расширение зрачков.
Зрачок в таком положении сразу заметен, обычно действие таких наркотиков продолжается около 24 часов (кроме кокаина у которого действие 1-1.5 часа), и зрачок может быть расширенным по прошествии суток и более, приходя иногда в среднее положение, затем опять расширяясь, это происходит по мере протрезвления человека.
В некоторых случаях после употребления перевинтина ("винт" на сленге) зрачок остается расширенным двое суток. На проверку фонариком зрачок остается в расширенном, большом состоянии, немного изменяясь буквально на 1мм., в зависимости от прошествии времени приема наркотика.
Марихуана, конопля, гашиш и т.д. могут вызвать как сужение так и расширение зрачка. После принятия этого наркотика белок глаза наркомана становится порозовевшим или покрасневшим, видны воспаленные (надувшиеся) сосуды, и самое основное - глаза наркомана становятся "стеклянными" (бликуют на свет).
Цвет радужной оболочки (цвет глаз: голубые, серые, карие идр.) не играет роли, но чем она темнее, тем тяжелее диагностика.
Если Вы видите человека очень часто с нестандартными зрачками, то это первый признак употребления наркотиков.
Обычно человек употребляет один наркотик. Когда ребенок или родственник возвращается домой, вглядывайтесь в глаза, если зрачок постоянно не стандартный и одного размера либо большого или малого - это признак употребления наркотиков.
Не забывайте, маленький или большой зрачок - это реакция на освещение, темноту
или на солнце, а вот постоянно маленький или большой зрачок - это признак употребления. Меняйте освещение либо включайте и выключайте фонарик, светя им в глаза. У трезвого человека зрачок будет постоянно меняться, при ярком свете сужаться, при темноте расширяться, зрачок у наркомана будет находиться в одном положении ( в каком? смотрите фото рисунки 1,2,3).
Если человек был замечен в употреблении опиатов (героин, кодеин, мак, трамал, залдиар и др.), такие наркоманы используют некоторые хитрости для маскировки зрачка. Хитрость заключается в том, что в аптеках продается масса препаратов расширяющих зрачки целенаправленно и нет.
Расширенный зрачок так же указывает на абстинентный синдром ( отказ от употребления, ломка, наркотическое похмелье ).
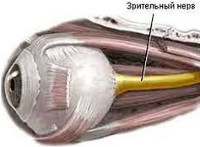
Общие сведения
Токсическое поражение зрительного нерва – это острая или хроническая патология в офтальмологии, которая развивается при действии токсинов, обладающих тропностью к оптическим нервным волокнам. Данное заболевание наиболее часто встречается в молодой и средней возрастных группах. Лица мужского и женского пола болеют с одинаковой частотой. Согласно статистическим данным, распространенность патологии выше в индустриально развитых регионах. Разработка новых ядохимикатов, используемых в различных отраслях промышленного и сельскохозяйственного производства, химии и фармакологии влечет за собой прирост случаев развития заболевания. Данное поражение в 19% случаев приводит к атрофии оптических нервных волокон с последующей полной утратой зрения и инвалидизацией пациентов.

Причины
Наиболее распространенной причиной токсического поражения зрительного нерва является воздействие таких экзогенных токсинов, как спирты (этиловый, метиловый), никотин, производственные яды и ядохимикаты. Из химических соединений, используемых в фармацевтической и химической сфере, отрицательное влияние на оптические нервные волокна оказывают препараты йода, трихлорметан, дисульфид углерода, свинец. Также данная патология встречается в сельскохозяйственной сфере при работе с пестицидами и мышьяком. Воздействие токсинов этих групп оказывает отрицательное влияние на папилломакулярные волокна, что приводит к выпадению небольших участков поля зрения.
Развитие патологии также может потенцировать передозировка медикаментов или активная аспирация паров пероксида водорода. Склонностью к токсическому поражению зрительного нерва обладают лекарственные средства, используемые в анестезиологии (морфин, опиаты, барбитураты). Бесконтрольный прием сульфаниламидов, салицилатов, антигельминтных препаратов, антибактериальных средств для лечения туберкулеза приводит к поражению дистальных отделов оптического нерва по типу периневрита. Реже заболевание возникает в результате влияния эндогенных токсических веществ, которые синтезируются при патологическом течении беременности или гельминтозе. В группу риска развития данной патологии входят курящие, злоупотребляющие спиртными напитками, а также работники фармацевтической, сельскохозяйственной и других промышленных сфер деятельности.
Симптомы
Токсическое поражение зрительного нерва проявляется клинической картиной острого или хронического бинокулярного ретробульбарного неврита. В зависимости от длительности и интенсивности воздействия токсинов развивается нейропатия или атрофия зрительного нерва. При остром течении заболевания пациенты предъявляют жалобы на внезапное снижение остроты зрения, которое возникает спустя некоторое время после появления общих симптомов патологии. Легкий вариант течения сопровождается самопроизвольным восстановлением зрительных функций спустя 25-30 дней. Тяжелое течение может привести к слепоте, при которой отмечается отсутствие движений зрачков, нарушение фиксации взгляда. Симптомом данной патологии является появление центральных скотом. Также возникают головная боль, диспепсические расстройства, нарушение мочеиспускания, одышка. Возможно развитие судорожного или шокового состояния.
Диагностика
Диагноз токсическое поражение зрительного нерва устанавливается на основе анамнестических данных, изучения реакции зрачков на свет, офтальмоскопии, визометрии, периметрии, компьютерной томографии (КТ). У большинства пациентов удается подтвердить взаимосвязь между развитием симптоматики и контактом с токсинами. Методом офтальмоскопии можно определить стадию заболевания. На I стадии визуализируется незначительная гиперемия диска зрительного нерва (ДЗН) и инъекция сосудов. На II стадии присоединяется отек оптических волокон. III стадия характеризуется выраженной ишемией. IV стадия рассматривается, как терминальная, проявляется дегенеративными и атрофическими изменениями нервных волокон.
При остром течении заболевания реакция на зрачков на свет вялая. Проведение визиометрии указывает на снижение остроты зрения. Метод офтальмоскопии позволяет визуализировать отечность ДЗН. При полной утрате зрения определяются белый цвет ДЗН, спазм сосудов. Методом периметрии удается установить концентрически суженные поля зрения и вывить центральные скотомы. При хронической форме заболевания наблюдается умеренное снижение остроты зрения (0,2-0,3). Офтальмоскопически подтверждается восковидный оттенок ДЗН, выраженный спазм артериол. Проведение периметрии указывает на концентрическое сужение зрительного поля. На КТ визуализируются мелкоочаговые атрофические изменения диска зрительного нерва.
Лечение
Тактика лечения токсического поражения зрительного нерва зависит от стадии и особенностей течения заболевания. На I стадии пациентам показано проведение дезинтоксикационной терапии. Интенсивная дегидратация и назначение противовоспалительных средств рекомендовано на II стадии. На III стадии целесообразно введение спазмолитиков. При развитии IV стадии, помимо сосудорасширяющих средств, в комплекс лечебных мероприятий следует включить иммуномодуляторы, поливитаминные комплексы и физиотерапевтические методы лечения (магнитотерапия, физиоэлектротерапия в комбинации с электролазерной терапией).
При остром течении показано локальное введение циклоплегических или циклотонических мидриатиков в виде ретробульбарных инъекций. Также необходимо провести промывание желудка, очищение кишечника. Если пациент находится в тяжелом состоянии, осуществляется интенсивная оральная регидратация и инфузионная терапия сбалансированными солевыми растворами. При хронической форме заболевания необходима элиминационная терапия, заключающаяся в полном исключении контакта пациента с этиологическим фактором. Медикаментозное лечение при отсутствии атрофических изменений сводится к назначению ноотропов, ангиопротекторов и витаминов группы В.
Признаки атрофии являются показанием к назначению физиотерапевтических методов лечения и ангиопротекторов. При появлении частичных атрофических изменений требуется электростимуляция. В ходе хирургического вмешательства специальный электрод подводят к оптическим нервным волокнам. При этом в поверхностную височную артерию вводят катетер для проведения инфузионной терапии антикоагулянтами, глюкокортикостероидами и ангиопротекторами.
Прогноз и профилактика
Специфической профилактики токсического поражения зрительного нерва не разработано. Неспецифические превентивные меры включают в себя соблюдение техники безопасности при работе с токсинами, ношение специальных средств для защиты глаз, коррекцию дозы принимаемых лекарственных средств. Все пациенты подлежат диспансерному наблюдению у офтальмолога с обязательным проведением 2 раза в год офтальмоскопии и визометрии. Также рекомендовано с профилактической целью принимать витамины группы В и поливитаминные комплексы.
Прогноз для жизни и работоспособности зависит от степени тяжести заболевания. При отсутствии атрофии течение патологии прогностически благоприятно. Средний срок нетрудоспособности составляет 1-1,5 месяца. Выраженные атрофические изменения приводят к слепоте, что является основанием для присвоения группы инвалидности.
Анизокория – это офтальмосиндром, проявляющийся разным диаметром правого и левого зрачка. Наблюдается при ряде глазных и неврологических заболеваний. Выраженные изменения сопровождаются расстройством пространственного восприятия, искажением рассматриваемого изображения, повышенной зрительной утомляемостью. Диагностика включает изучение особенностей реакции зрачков, биомикроскопию глаза, диафаноскопию, исследование с М-холиномиметиками. Тактика лечения определяется основной патологией. При травмах глаза показана операция, при повреждении нервных ганглиев – нейростимуляция. При воспалении радужки используют антибактериальные средства и НПВП.
МКБ-10
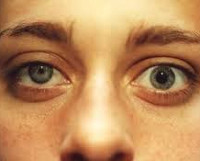
Общие сведения
Анизокория – важный диагностический критерий в клинической офтальмологии, свидетельствующий о непосредственном поражении органа зрения или наличии неврологических расстройств. Статистические сведения о распространенности данного состояния отсутствуют. Патология может встречаться в любом возрасте, однако подобные дефекты чаще возникают у молодых людей. В детском возрасте продолжительная анизокория в 34% случаев влечет за собой развитие вторичных осложнений в виде аномалий рефракции. Соотношение женщин и мужчин с данным нарушением составляет – 2:1. Это связано с тем, что у лиц женского пола гораздо чаще появляется тонический зрачок Ади.

Причины анизокории
Неравномерность размеров зрачков встречается достаточно часто, однако причину этого состояния удается установить не всегда, поэтому некоторые случаи относят к идиопатической форме. Подобные нарушения могут быть симптомом как органических дефектов оболочек глаза, так и дисфункции, связанной с патологией вегетативной нервной системы. Основными причинами развития анизокории являются:
- Применение лекарственных средств. При односторонней инстилляции М-холинолитиков или М-холиномиметиков размер зрачка на время меняется. Подобные расстройства сохраняются до момента выведения препарата из организма или до введения антагонистов лекарственных средств.
- Синдром Горнера. При окулосимпатическом синдроме офтальмологическая симптоматика возникает вторично на фоне других заболеваний. В основе синдрома Горнера лежит центральное, пост- или преганглионарное повреждение симпатических нервных волокон.
- Ирит. При воспалении радужной оболочки глазного яблока зрачковое отверстие на стороне поражения сужается. Как правило, клинические проявления ирита нивелируются после применения НПВС. При образовании синехий между зрачковым краем и передней поверхностью хрусталика анизокория сохраняется длительное время.
- Синдром Аргайл Робертсон. В основе этого феномена лежит специфическое инфицирование глаз при нейросифилисе, реже – диабетическая нейропатия. Особенность состояния заключается в сохранении способности зрачков к аккомодации при отсутствии реакции на перепады освещения.
- Синдром Холмс-Ади. При данном неврологическом расстройстве наблюдается монотонное расширение зрачка в сочетании с замедленной реакцией на свет. Аккомодационную способность характеризуют как ярко-близкую диссоциацию, что в описанном случае парадоксально.
- Травматические повреждения. Нарушение функции дилататора или сфинктера зрачка нередко обусловлено разрывом зрачкового края радужки, к которому приводят проникающие ранения глазного яблока. Анизокория может быть следствием образования периферических щелевидных дефектов радужки.
- Паралич глазодвигательного нерва. При повреждении III пары черепных нервов патология зрачка сопровождается птозом и тотальной атонией внешних мышц глазного яблока. Применение холинергических средств в средних и высоких дозировках способно на время изменить параметры зрачкового отверстия.
Патогенез
Одностороннее применение М-холинолитиков ведет к временной блокировке М-холинорецепторов парасимпатических нервных окончаний, что потенцирует расширение зрачков. М-холиномиметики обладают противоположным эффектом, поскольку играют роль медиатора. В норме ацетилхолин, взаимодействуя с рецепторным аппаратом, приводит к сужению зрачкового отверстия. Выраженность цилиоспинального рефлекса при синдроме Горнера снижается из-за непосредственного поражения симпатических нервов. При нарушении передачи нервно-мышечного импульса по глазодвигательному нерву сфинктер и дилататор зрачка не функционируют.
Полный разрыв сфинктера ведет к тотальному расширению зрачкового отверстия. При травмировании дилататора зрачок сужается из-за сохранения функции мышцы-антагониста. К развитию анизокории приводят органические дефекты радужки. Мышцы, отвечающие за изменение диаметра зрачка, проходят в толще радужной оболочки, поэтому воспаление, дефекты или аномалии строения становятся причиной нарушения их функций. Аналогичная картина наблюдается при инфекциях с проникновением вируса в оболочки переднего отдела глазного яблока. Затяжное течение воспалительного процесса провоцирует формирование плотных соединительнотканных сращений, которые препятствуют нормальной работе аккомодационного аппарата.
Классификация
Все поражения зрачкового отверстия условно можно разделить на врожденные и приобретенные. Вариабельные размеры зрачка бывают стойкими и преходящими, при интермиттирующем варианте диаметр восстанавливается после завершения воздействия триггерного фактора, при стойком – сохраняется в течение длительного времени. Различают две основные формы патологии:
- Физиологическая. Нередко встречается у здоровых людей, прослеживается в состоянии покоя. Разница в диаметре зрачков не превышает 1 мм. Визуальные отличия в размере зрачкового отверстия сохраняются вне зависимости от особенностей освещения.
- Патологическая. Эта форма анизокории является симптомом неврологического или офтальмологического заболевания. Разница зрачков варьируется в широких пределах. Отмечается взаимосвязь между размером зрачка и реакцией глаза на изменение интенсивности освещения.
Симптомы анизокории
При незначительной разнице диаметра зрачков единственным симптомом является косметический дефект. При выраженной анизокории возникают жалобы на искажение изображения перед глазами, нарушение пространственного восприятия. Развивается головокружение и сильная головная боль, которую лишь на короткое время удается купировать приемом анальгетиков. Зрительная нагрузка (работа за компьютером, чтение книг, просмотр телевизора) сопровождается повышенной утомляемостью. При резких движениях глазных яблок ухудшается общее состояние. Острота зрения не снижается, при синдроме Холмс-Ади возможно затуманивание зрения.
Клиническая картина во многом зависит от основной патологии. При синдроме Бернара-Горнера симптоматика наиболее выражена при низком уровне освещенности, особенно в первые несколько секунд. На пораженной стороне нарушается потоотделение, радужка выглядит более светлой. При изолированном параличе глазодвигательного нерва помимо анизокории возникает диплопия, болевой синдром, затруднение смыкания века. У больных с патологией парасимпатической иннервации размер зрачков различается только при ярком свете, прослеживается фотофобия.
Осложнения
Наиболее частым осложнением анизокории считается глазная мигрень. Отсутствие реакции одного из зрачков на перепады яркости освещения и неравномерное попадание света на сетчатку являются причиной нарушения зрительного восприятия. Наблюдается спазм аккомодации, который имитирует клиническую картину миопии. У пациентов может возникать вторичный увеит. Реактивные изменения со стороны диска зрительного нерва обнаруживаются очень редко. Больные пытаются ограничить участие одного глаза в акте зрения, поэтому со временем прогрессирует симптоматика ложного птоза верхнего века. У детей существует высокий риск развития амблиопии.
Диагностика
Постановка диагноза базируется на результатах объективного обследования и анамнестических сведениях. В процессе обследования исключают травматические повреждения глаз, сифилис и применение глазных капель. При осмотре выясняют, в каком зрачке присутствуют патологические изменения. Основные методы диагностики включают:
- Изучение реакции зрачков на свет. В случае физиологической анизокории результат теста соответствует среднестатистическим показателям. При патологическом процессе зрачок реагирует на свет вяло, при стойких морфологических изменениях реакция отсутствует.
- Осмотр переднего сегмента глаза. Биомикроскопия глазного яблока дает возможность визуализировать органические поражения. При анизокории выявляются травматические повреждения радужной оболочки, сфинктера или дилататора зрачка.
- Диафаноскопия. При помощи диафаноскопии выполняется диагностическая трансиллюминация тканей глаза источником проходящего света. Цель исследования – обнаружить щелевидные дефекты трансиллюминации по периферии радужки.
- Тест с М-холиномиметиком. Для проведения исследования обычно используют пилокарпина гидрохлорид. Гиперчувствительность радужки к низким концентрациям препарата позволяет предположить, что в основе анизокории лежит зрачок Ади.
Лечение анизокории
Тактика лечения зависит от этиологии заболевания. При окулосимпатическом симптомокомплексе устранить анизокорию можно посредством нейростимуляции или заместительной терапии гормональными препаратами. При необходимости выполняют хирургическую коррекцию птоза, рассечение задних синехий. Если сужение зрачка вызвано иритом, в комплекс лечения включают нестероидные противовоспалительные и антибактериальные средства. При тоническом зрачке Ади нивелировать симптоматику анизокории можно путем инстилляций М-холиномиметиков. При сифилисе глаз показана специфическая антибактериальная терапия.
Прогноз и профилактика
Прогноз определяется причиной развития данного состояния. При физиологической анизокории все изменения носят переходящий характер. В случае органического поражения нервных волокон исход неблагоприятный, поскольку аккомодационная способность зрачка тяжело поддается коррекции. После перенесенного паралича глазодвигательного нерва утраченные функции в случае благоприятного исхода восстанавливаются в течение 3 месяцев. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к рациональному применению лекарственных средств для инстилляций в полость конъюнктивы, своевременному лечению воспаления радужки, использованию средств индивидуальной защиты с целью предупреждения травматизации глаз.
2. Односторонний мидриаз после видеоторакоскопической тимэктомии: клинический случай и обзор литературы/ Панова Т.Ю., Николаенко В.П.// Офтальмологические ведомости. – 2018 – Т. 11, №2.
Синдром кошачьего глаза — это редкое генетическое заболевание, которое характеризуется нарушениями развития глаз, лицевого скелета, разнообразными аномалиями внутренних органов. Патология возникает, когда в кариотипе человека есть так называемая дополнительная маркерная хромосома. Синдром проявляется патогномоничной триадой признаков: колобомой глазной радужки, атрезией ануса, деформациями ушных раковин. Часто наблюдаются пороки формирования сердца, почек, печени, у части больных также встречается умственная отсталость. Диагностика синдрома основана на цитогенетическом исследовании. Лечение симптоматическое: кардиохирургическая помощь, пластическая коррекция дефектов лица.
МКБ-10
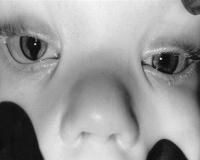
Общие сведения

Причины
Развитие синдрома кошачьего глаза связывают с наличием в кариотипе пациента дополнительной маркерной хромосомы, которая образована из генетического материала 22 хромосомы путем инвертированной дупликации участка 22pter → q11. В результате возникает частичная тетрасомия по 22-й хромосоме. Также не исключены мозаичные формы синдрома. Мутация происходит спонтанно в период раннего эмбриогенеза. Конкретные провоцирующие факторы пока не установлены.
Патогенез
Хромосомная аномалия ассоциирована с нарушениями онтогенеза в эмбриональном периоде, когда происходит закладка всех органов и тканей. Формирование колобомы, вероятнее всего, обусловлено неправильным закрытием щели глазного бокала, вследствие чего нарушается форма радужной оболочки глаза. Формирование пороков сердца происходит на 3-8 неделях внутриутробного развития под влиянием генетических мутаций.
Симптомы
Типичные проявления синдрома кошачьего глаза определяются сразу после рождения. Младенец имеет специфические аномалии лица: брахицефальную форму головы, выступающий лоб, недоразвитие челюстей, сопровождающееся затруднениями в открывании рта. Также характерны расщелины мягкого и твердого неба, опущение век, асимметрия черт лица. У большинства больных наблюдается деформация ушной раковины, появление периаурикулярных отростков.
Патогномоничным признаком синдрома является двусторонняя колобома — дефект радужки, который придает сходство с кошачьим глазом. Также возникает атрезия ануса. Из соматических пороков распространены аномалии сердца: атрезия легочной артерии, тетрада Фалло, дефекты межпредсердной или межжелудочковой перегородки. Возможны поражения ЖКТ (свищи, дивертикулы, мегаколон), урогенитального тракта (гипоплазия почек, гидронефроз).
Тяжелые хромосомные нарушения при болезни кошачьего глаза ассоциированы с задержкой физического развития ребенка. Такие пациенты обычно имеют невысокий рост, что вызвано недостаточной выработкой соматотропина. Распространены нарушения темпов полового созревания у больных обоего пола, возможно формирование первичного гипогонадизма. В раннем детском возрасте беспокоят частые инфекции, связанные с недостаточностью иммунитета.
Осложнения
Около 7% эмбрионов с грубыми пороками погибают в первые месяцы внутриутробной жизни. При этом у матери происходит самопроизвольный аборт. Синдром кошачьего глаза, который сочетается со множественными аномалиями, имеет высокий показатель летальности и в постнатальном периоде. Основными причинами смерти являются кардиологические нарушения, присоединившиеся бактериальные инфекции.
Дефекты внешности, которые вызваны колобомой и аномалиями строения лица, зачастую затрудняют социализацию ребенка в коллективе, делают его объектом насмешек сверстников. На фоне этого могут возникать депрессии, аффективные состояния, психопатоподобные расстройства. Описаны случаи чрезмерной агрессии пациентов, направленной на окружающих. Около 32% больных страдает умственной отсталостью разной степени выраженности.
Диагностика
Обследованием ребенка занимается педиатр-неонатолог, по показаниям к осмотру привлекают невролога, кардиолога, генетика. Заподозрить наличие синдрома кошачьего глаза удается по патогномоничной триаде: атрезии анального отверстия, колобоме радужки, деформации ушей, которые есть у 41% больных. Расширенная диагностика включает лабораторно-инструментальные методики:
- Цитогенетическое исследование. Для подтверждения диагноза необходима флуоресцентная гибридизация с ДНК-зондом, с помощью которой обнаруживается характерная хромосомная мутация. Для исследования используется 72-часовая культура лимфоцитов периферической крови.
- Эхокардиография.УЗИ сердца с допплерографией — самый безопасный метод оценки структурно-функциональных особенностей органа и визуализации врожденных пороков. Для уточнения диагноза рекомендованы ангиография, КТ или МРТ сердца.
- КТ лицевого черепа. Исследование проводится для детальной визуализации аномалий костных структур, определения их глубины и локализации. При планировании ортодонтической помощи методика дополняется телерентгенографией.
- Дополнительные методы. Для диагностики нарушений глазного аппарата выполняется офтальмоскопия. При подозрении на пороки ЖКТ назначается обзорная рентгенография или КТ органов брюшной полости. Для выявления проблем с мочевыделительной системой применяется УЗИ почек, экскреторная урография.
Лечение синдрома кошачьего глаза
Специфическая терапия синдрома кошачьего глаза отсутствует. Больным необходима помощь разных специалистов в соответствии с характером и степенью тяжести клинических проявлений. Лечение направлено на предупреждение осложнений, улучшение качества жизни пациента, восстановление нормального фенотипа. Выделяют следующие направления медицинской помощи:
- Правильный уход. Младенцам необходима коррекция кормления, подбор ортодонтических сосок, поскольку грудное вскармливание затруднено из-за невозможности полного открывания рта.
- Кардиохирургическая коррекция. При сердечных пороках, сопровождающихся нарушениями кровообращения, рекомендовано хирургическое вмешательство на первом-втором году жизни ребенка, а критические нарушения оперируются в возрасте 3-6 месяцев.
- Пластические операции. Для закрытия дефектов неба, устранения асимметрии лица и других неэстетичных особенностей внешности требуется помощь пластических и челюстно-лицевых хирургов. Сроки операций устанавливаются индивидуально.
- Реабилитация. Для правильного развития речи с учетом аномалий строения артикуляционного аппарата показаны занятия с логопедом. В некоторых случаях назначается ортодонтическая коррекция.
Прогноз и профилактика
Пациенты с мягкими фенотипическими проявлениями синдрома кошачьего крика и отсутствием тяжелых соматических аномалий имеют нормальную продолжительность жизни. Менее благоприятный прогноз при кардиологических пороках, которым сопутствуют сердечная недостаточность, задержка физического развития. Профилактика синдрома включает медико-генетическое консультирование, пренатальную диагностику для пар с отягощенной наследственностью.
3. Синдром кошачьего глаза у ребенка с врожденным пороком развития сердца (клинический случай)/ А.А. Музычина, И.А. Бугоркова, Е.О. Кальней// Медико-социальные проблемы семьи. — 2018. — №2.
4. Мозаичный вариант частичной трисомии по длинному плечу хромосомы 22 у ребенка с врожденным пороком сердца/ А.Г. Шаповалов, О.Б. Полодиенко, И.В. Иванова// Детский врач. — 2015. — №2.
Читайте также:

