Токсико аллергическая сыпь на инфекцию
Обновлено: 12.05.2024
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Токсико-аллергический дерматит у ребенка с острым ротавирусным гастроэнтеритом
Журнал: Клиническая дерматология и венерология. 2011;9(4): 26‑28
Гребенюк В.Н., Никитин В.В., Анцупова М.А., Тебеньков А.В. Токсико-аллергический дерматит у ребенка с острым ротавирусным гастроэнтеритом. Клиническая дерматология и венерология. 2011;9(4):26‑28.
Grebeniuk VN, Nikitin VV, Antsupova MA, Teben'kov AV. Toxico-allergic dermatitis in a child presenting with rotaviral gastroenteritis. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(4):26‑28. (In Russ.).
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
В статье представлен клинический случай токсико-аллергического дерматита у ребенка с острым ротавирусным гастроэнтеритом.
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Клинический случай тяжелого заболевания пациента Л., 1 год 4 мес, представляет несомненный интерес как для педиатров, аллергологов, инфекционистов, так и для дерматовенерологов. Заболевание возникло остро во время пребывания ребенка с родителями на отдыхе в Египте и бурно развивалось в течение 4 сут. Изначально у пациента отмечался отягощенный преморбидный фон: с первых месяцев жизни ребенок страдает атопическим дерматитом, лечение которого не проводилось, имела место аллергия на отдельные пищевые продукты; привит только БЦЖ (в роддоме).
Заболел остро 26.03.10 — появился насморк и повысилась температура тела до 39 °С. Получал лечение панадолом.
27.03.10 — рвота 5—6 раз, жидкий стул 7 раз в сутки, температура тела сохранялась на уровне 39 °С. Лечение — панадол, эффералган, свечи с диклофенаком, антибиотик (не известен).
28.03.10 — сохранялись повышенная температура тела, диарея, в 21:00 в самолете (во время возвращения в Москву) больному внутримышечно введена литическая смесь — но-шпа, супрастин, анальгин по 0,2 мл. После этого на ягодице в месте инъекции в течение 4 ч развился инфильтрат с некрозом в центре, который увеличивался. По возвращении домой вызвана бригада скорой медицинской помощи, были рекомендованы солевые примочки.
29.03.10 ребенок был направлен участковым педиатром в Тушинскую ДГБ (ДГБ №7). Больной госпитализирован в отделение реанимации со следующим диагнозом: острая респираторная вирусная инфекция, постинъекционный абсцесс, аллергическая реакция.
Анамнез жизни. Ребенок от второй беременности на фоне дюфастона, стимуляции овуляции, с угрозой прерывания на всех этапах беременности, первых срочных родов на 39-й неделе. Масса при рождении 3410 г, рост 52 см.
При поступлении в стационар состояние тяжелое. Сознание ясное. Вялый, сонливый, периодически отмечалось психомоторное возбуждение. В неврологическом статусе патологическая симптоматика не выявлена.
Кожные покровы и видимые слизистые оболочки бледные на смуглом фоне (загар), сухие. Слизистые яркие, сухие. Зев гиперемирован. Нарушения микроциркуляции умеренные. На коже проявления атопического дерматита в виде папулезных элементов с экскориацией. Тургор тканей снижен. Температура тела 37,6 °С.

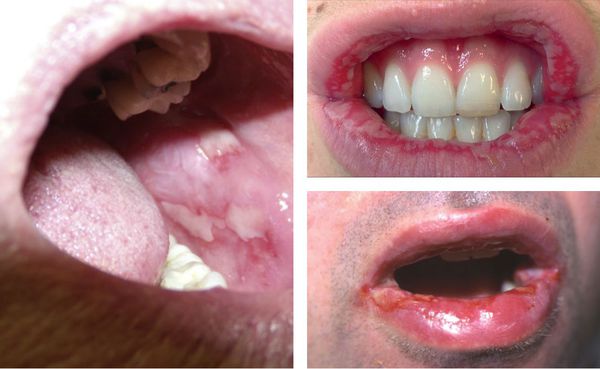
Status localis. На правой ягодице массивный распространенный некротический коричнево-серый очаг диаметром 7 см на гиперемированном основании, в его центральной части — геморрагическое пропитывание, имеются единичные геморрагические папулы. По периферии очага в верхних и нижних отделах располагаются пузырьки с прозрачным содержимым (рисунок, а, б). Рисунок 1. Некротический очаг по типу феномена Артюса, развившийся на месте введения литической смеси. а — крупный план, б — общий вид.
Дыхание спонтанное, адекватное. Одышки нет, тахипноэ. Аускультативно дыхание проводится с обеих сторон, жесткое, выслушиваются хрипы проводного характера. Частота дыхательных движений — 30—35 в минуту. Кашель продуктивный, редкий. Гемодинамика компенсирована, тоны сердца приглушены, ритмичные. Частота сердечных сокращений — 140—145 в минуту, артериальное давление — 109/60 мм рт.ст.
Живот мягкий, не напряжен, подвздут, чувствителен при пальпации. Перистальтика кишечника усилена. Печень +2 см, эластической консистенции, селезенка не пальпируется. Стул обильный, водянистый, зеленоватого цвета. Моча насыщенная, прозрачная. Диурез снижен.
Лабораторное обследование. Выполнены общий анализ крови и мочи (табл. 1, 2), исследована свертывающая система крови (табл. 3).
Кислотно-щелочное равновесие, газы и электролиты крови в норме
Анализ кала на ротавирус от 30.03.10 — положительный. Из кала высеяна Klebsiela pneumonie.
Посев из зева — Candida albicans.
Ребенок получал следующее лечение:
1) инфузионную терапию солевыми растворами, коррекцию электролитных нарушений;
2) терапию антибиотиком (клафоран 100 мг/кг/сут с пробным введением — 25% от разовой дозы);
3) сосудистую терапию, антигистаминные препараты;
4) гормонотерапию (преднизолон 5 мг/кг/сут);
5) сорбенты, пробиотики, ферменты;
6) иммунотерапию (кипферон);
7) местную терапию (2% водный раствор метиленового синего, спрей оксикорт или полькортолон 2 раза в сутки в течение 3 дней).
На фоне лечения состояние ребенка улучшилось. 01.04.10 пациент переведен из отделения реанимации в 1-е инфекционное отделение.
07.04.10 — состояние ребенка удовлетворительное. На коже правой ягодицы имеется эрозированная поверхность в стадии эпителизации. Ребенок выписан домой под наблюдение участкового педиатра с диагнозом ротавирусный гастроэнтерит средней тяжести, токсикоз с эксикозом I—II степени, токсико-аллергический дерматит.
Тяжесть состояния ребенка с отягощенным преморбидным фоном (атопический дерматит) обусловлена водно-электролитными нарушениями, интоксикацией на фоне текущего острого инфекционного гастроэнтерита.
Гастроэнтерит у детей младшего возраста часто вызывают некоторые мелкие вирусы, не размножающиеся в культуре клеток. К этой группе относятся и ротавирусы. Клиническая картина гастроэнтерита мало зависит от возбудителя и скорее определяется возрастом больного. У детей грудного и младшего возраста гастроэнтерит быстро приводит к обезвоживанию и электролитным нарушениям; летальность значительна. Лихорадка и рвота обычно появляются за 2 сут до начала поноса. У 40% больных отмечаются признаки поражения дыхательных путей. В остром периоде заболевания в каловых массах электронно-микроскопически удается выявить вирус [1].
Токсикодермия, или токсико-аллергический дерматит, обусловлен токсикоаллергическими механизмами развития. Частой причиной его возникновения являются медикаментозные препараты (антибиотики, анальгетики и др.), у детей младшего возраста — нередко пищевые продукты.
На коже и слизистых оболочках развивается острая воспалительная реакция с выраженным полиморфизмом эритематозных, уртикарных, папулезных, везикуло-буллезных и геморрагических эффлоресценций. Иногда развивается эритродермия. При тяжелых формах заболевания нарушается общее состояние ребенка (недомогание, заторможенность, повышение температуры тела до 39 оС и более).
По сути синдром Лайелла является наиболее тяжелой разновидностью токсикодермии с возможным серьезным исходом, поэтому эта нозология обязательно должна быть включена в круг дифференциальной диагностики.
Синдром Лайелла (токсический эпидермальный некролиз) — тяжелое токсикоаллергическое, лекарственно индуцированное заболевание, угрожающее жизни больного и характеризующееся обширной эпидермальной отслойкой и некрозом эпидермиса с образованием множества пузырей и эрозий на коже и слизистых оболочках [1—3]. Заболевание сходно с синдромом ошпаренной кожи (их вызывают одни и те же штаммы Staphylococcus aureus). Острое начало заболевания быстро приводит к тяжелому состоянию (температура тела 39—40 оС, сонливость, обильная диссеминированная сыпь по всему кожно-слизистому покрову — красные отечные пятна, пузыри разных размеров с тонкой дряблой покрышкой, эрозии кровоточащие, геморрагические корки и трещины, мучительная жажда).
Таким образом, представленный сложный клинический случай благодаря своевременной диагностике и адекватной терапии имел благоприятный исход.
Что такое многоформная экссудативная эритема (МЭЭ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фоминых С.Ю., дерматолога со стажем в 23 года.
Над статьей доктора Фоминых С.Ю. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Многоформная экссудативная эритема (МЭЭ) — это острое аллергическое заболевание, при котором на коже и слизистых оболочках появляются различные по виду высыпания — пятнистые, папулёзные и пузырные.
МЭЭ обычно болеют люди молодого и среднего возраста. У пациентов мужского пола это заболевание встречается несколько чаще, чем у женщин.
Известны две основные разновидности МЭЭ:
- инфекционно-аллергическая (идиопатическая или истинная) — составляет около 80 % всех случаев МЭЭ и является следствием аллергической реакции на хронический очаг инфекции в организме;
- токсико-аллергическая — развивается, как правило, на фоне применения некоторых лекарственных средств, таких как амидопирин, барбитураты, сульфаниламиды и тетрациклины [7] .
Для инфекционно-аллергической МЭЭ характерна весенне-осенняя сезонность. Одного очага хронической инфекции недостаточно, чтобы данное заболевание развилось или обострилось. Для этого необходимо определённое сочетание триггерных, т. е. провоцирующих факторов, например:
- иммунодефицит (обратимый, преходящий, циклический);
- переохлаждение;
- ультрафиолетовое облучение;
- некоторые консерванты в составе пищевых продуктов (бензоаты, формальдегид и т. д.);
- психоэмоциональный стресс;
- патология пищеварительного тракта (хронический гастрит, дисбактериоз);
- аутоиммунные заболевания и онкопатология; , ангина и другие заболевания.
Не исключается и наличие наследственной предрасположенности к ММЭ.
Причиной инфекционно-аллергической МЭЭ, которая приводит к развитию болезни, чаще всего является герпесвирус человека, вирус Эпштейна — Барр, цитомегаловирус, а также возбудители вирусных гепатитов, микобактерии, микоплазменная, стрептококковая и грибковые инфекции, паразиты. Наиболее распространённый вид инфекционно-аллергической МЭЭ — герпес-ассоциированная МЭЭ [4] [12] [13] .
Считается, что герпесвирусная инфекция [1] [2] [5] становится причиной подавляющего большинства случаев МЭЭ. Чаще всего обнаруживается связь с вирусом простого герпеса первого типа [8] [10] [11] , реже — второго.
В пользу инфекционно-аллергической формы МЭЭ свидетельствует наличие продромального периода (предшествующего болезни), склонности к сезонности высыпаний и хроническое рецидивирующее течение.
Эксперты ВОЗ отмечают, что рост заболеваемости простым герпесом в настоящий момент заставляет рассматривать его в числе первоочередных проблем, наряду с ВИЧ-инфекцией и гриппом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы многоформной экссудативной эритемы
Для инфекционно-аллергической МЭЭ, включая герпес-ассоциированную [13] , характерно острое начало заболевания. Оно может проявляться повышением температуры, общей слабостью, ломотой в теле, головной болью, болезненными ощущениями в горле и другими симптомами.
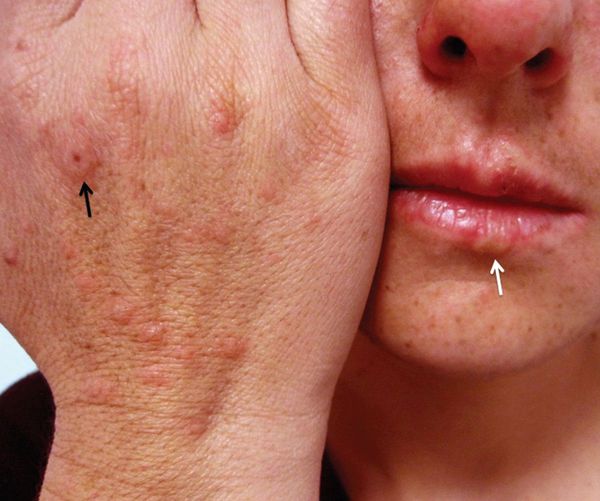
Нередко за несколько дней до обострения МЭЭ у пациентов активируется герпетическая инфекция — проявляется герпес на губах или возникает рецидив генитального герпеса [8] .
Высыпания, характерные для МЭЭ, обычно начинают появляться через 1-2 дня после начала продромальных явлений. При этом общие симптомы обычно идут на спад.
Локализация сыпи весьма разнообразна. Она может появиться как на коже, так и на слизистых оболочках.
Кожные проявления
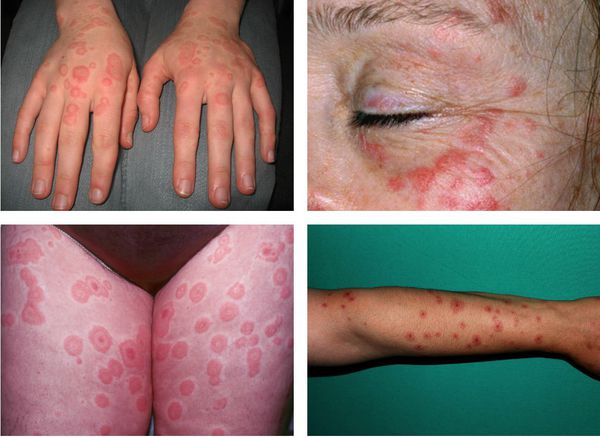
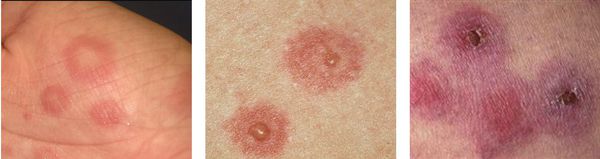
На коже обычно отмечаются чётко очерченные округлые красно-розовые пятна и плоские отёчные папулы, которые увеличиваются в размерах от 2-3 мм до 3 см в диаметре. При инфекционно-аллергической форме пятна обычно несколько мельче и не склонны к слиянию. Они могут доставлять зуд и жжение.
Преимущественная локализация высыпаний — на разгибательной стороне рук и ног, тыльной стороне стоп и кистей, на лице и в области гениталий. В основном они располагаются на теле симметрично, часто группами в виде дуг, гирлянд.
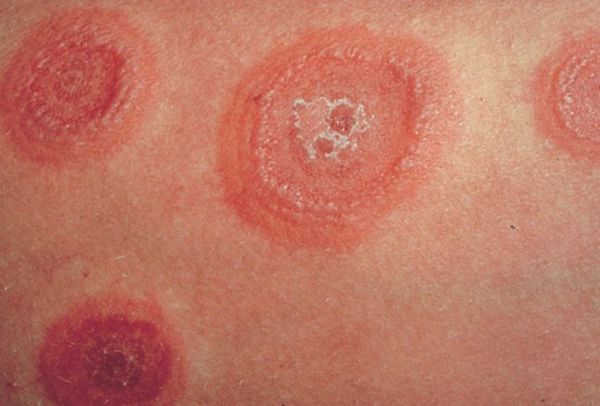
По мере роста папулы её центр начинает западать и менять окраску на более синюшную, по периферии остаётся красно-розовый ободок — таким образом элементы сыпи приобретают характерный вид "мишени" (иногда их сравнивают с "бычьим глазом" или "кокардой") [4] .
После в их центре образуются пузыри — везикулы и буллёзные элементы. Они содержат серозный или кровянистый экссудат. Лопаясь, пузыри формируют желтоватые или коричнево-бурые корочки, эрозированные поверхности.
В итоге на теле пациента одновременно присутствуют элементы разной степени развития — пятна, папулы и пузыри, переходящие в корочки и эрозии. Именно поэтому эритема именуется многоформной.
С интервалами в несколько дней могут образовываться новые группы высыпаний. Это может затянуть процесс. Но обычно окончательный регресс наступает приблизительно в течение двух недель.
Частота обострений может варьировать от 1-2 до 5-12 раз в год. В редких тяжёлых случаях одно обострение может переходить в другое, практически без светлого промежутка. За это время предыдущие высыпания полностью не разрешаются.
Высыпания на слизистых оболочках
Могут появляться единичные элементы на слизистой полости рта, который не причиняют особого беспокойства. В более тяжёлых случаях поражения бывают настолько обширными и болезненными. Они затрудняют речь и приём даже однородной и жидкой пищи [12] [13] .
Образующиеся пузыри лопаются довольно быстро, поэтому пациент не успевает их заметить — обычно обнаруживаются уже эрозии, на которых иногда можно увидеть плёнчатые фибринозные налёты светлого или бурого оттенка.
В области красной каймы губ могут возникнуть весьма болезненные, растрескивающиеся кровянистые корки, которые не позволяют больному полноценно открывать рот.
Реже высыпания обнаруживаются на слизистых глаз и половых органов. В осложнённых случаях возможно присоединение вторичной инфекции, образование рубцов и синехий (спаек).
Патогенез многоформной экссудативной эритемы
На современном этапе любая разновидность мультиформной экссудативной эритемы рассматривается как сдвиг адаптации защитных механизмов в сторону гиперчувствительности [4] .
МЭЭ — это смешанная аллергическая реакция, в которой просматриваются особенности, характерные для гиперчувствительности как немедленного, так и замедленного типа. Зачастую у пациента явно прослеживается так называемая общая атопическая предрасположенность — исходно у него могут отмечаться, к примеру, признаки пищевой аллергии, атопический ринит, бронхиальная астма и дерматит.
При герпес-ассоциированной МЭЭ у пациентов резко повышается уровень иммуноглобулинов класса Е (IgE) и снижается продукция иммуноглобулинов класса А (IgA), которые обеспечивают "первую линию" защиты кожи и слизистых оболочек. Также отмечается понижение выработки альфа- и гамма-интерферона и образование циркулирующих иммунных комплексов с вирусом простого герпеса.
Вирус повреждает генетический аппарат не только клеток эпидермиса, но и иммунокомпетентных клеток, изменяет состояние их рецепторов, выработку специфических ферментов и провоспалительных цитокинов. В то же время может наблюдаться Т-клеточный и нейтрофильный иммунодефицит, повышение количества В-лимфоцитов. Всё это нарушает связь между различными звеньями иммунитета, искажает нормальный иммунный ответ, заставляет организм проявлять агрессию к собственным тканям, в данном случае — к клеткам эпидермиса и эндотелия сосудов кожи.
Всё вышеперечисленное приводит к образованию лимфоцитарного инфильтрата вокруг кровеносных сосудов кожи, иногда с признаками геморрагии. В базальном слое эпидермиса развивается внутри- и внеклеточный отёк. Сам слой расслаивается, в нём возникают некротические изменения с образованием толстостенных булл.
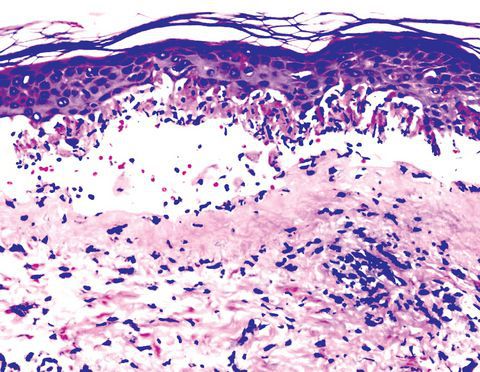
Степень тяжести патологических проявлений при герпес-ассоциированной МЭЭ во многом зависит от выраженности имеющихся иммунных сдвигов, которые, в свою очередь, могут являться причиной наличия хронического инфекционного очага в организме.
Классификация и стадии развития многоформной экссудативной эритемы
В зависимости от степени выраженности симптомов [3] [12] выделяют две формы МЭЭ:
- малая — поражений слизистых нет или они очень слабо выражены, почти нет общих симптомов;
- большая — протекает с тяжёлым поражением слизистых оболочек, ярко выраженными общими симптомами.
По первичным элементам сыпи, преобладающим в клинической картине МЭЭ, различают пять форм заболевания:
- эритематозная — ограниченное покраснение кожи;
- папулёзная — появление красноватых плотных узелков;
- эритематозно-папулёзная — образование папул с ярко-красными краями и потемневшим центом;
- везикуло-буллёзная — формирование эритематозных бляшек с пузырьком в центре;
- буллёзная — превращение пузырьков в эрозии, которые покрываются корочками.
Воспалительный процесс в зависимости от гистопатологической картины поражения кожи разделяют на три типа [3] :
- эпидермальное воспаление — нарушается наружный слой кожи;
- дермальное воспаление — изменяется толстый слой кожи под эпидермисом;
- смешанное (эпидермо-дермальное) воспаление.
По степени тяжести МЭЭ может быть лёгкой, средней, среднетяжёлой и тяжёлой. В качестве критериев тяжести рассматривают количество и размер буллёзных элементов, наличие поражений слизистых оболочек полости рта и гениталий, температуру тела. Отдельно выделяют часто рецидивирующую форму.
Общепринятой классификации герпес-ассоциированной МЭЭ в настоящее время не существует. В её развитии, как и в развитии МЭЭ, различают два периода:
- продромальный — период активации вирусного процесса;
- буллёзный — период разгара заболевания.
Осложнения многоформной экссудативной эритемы
Осложнения чаще всего развиваются при тяжёлых формах заболевания, а также у людей, организм которых по различным причинам ослаблен [12] [13] .
При обширных поражениях слизистой полости рта резкая болезненность высыпаний затрудняет нормальный гигиенический уход. Когда во рту изначально присутствовали очаги инфекции, возможно развитие такого осложнения, как фузоспирохетоз. Это стоматологическое заболевание характеризуется образованием толстого желтоватого дурно пахнущего налёта на слизистой полости рта, языке и зубах.
Затруднённый приём пищи при генерализованном поражении слизистой полости рта может приводить к истощению пациента.
При локализации высыпаний на слизистой носа возможно развитие ринита с носовыми кровотечениями.
Эрозии на слизистой половых органов могут заживать с образованием синехий (спаек, сращений).
В 22% случаев через эрозивные дефекты покровов проникает вторичная бактериальная инфекция. Это чревато гнойно-септическими осложнениями, образованием более глубоких поражений, на месте которых в редких случаях могут образовываться рубцы.
Поражение слизистой оболочки глаз может осложняться конъюнктивитом и кератитом (кератоконъюнктивитом) [3] .
К числу редких и наиболее серьёзных осложнений можно также отнести постгерпетическую невралгию, пневмонию, почечную недостаточность.
Диагностика многоформной экссудативной эритемы
Для постановки диагноза "МЭЭ" в типичном случае врачу-дерматологу достаточно характерной клинической картины и данных опроса пациента. Имеют значение сведения о хронических очагах инфекции, недавних рецидивах герпетических высыпаний и провоцирующих факторах.
Лабораторные анализы (например, общий анализ крови) в нетяжёлых случаях могут не показать никаких отклонений. При тяжёлых формах отмечается повышение СОЭ и умеренный лейкоцитоз — небольшое повышение уровня лимфоцитов в крови.
Для уточнения диагноза нужно исключить другие, схожие по симптоматике заболевания — пузырчатку, узловатую эритему, системную красную волчанку, вторичный сифилис и другие. С этой целью выполняют цитологическое исследование мазков-отпечатков, взятых с поверхности высыпаний, а также изучение клеток поражённой ткани под микроскопом.
Наличие герпетической инфекции в организме при необходимости можно подтвердить несколькими способами:
- ПЦР-диагностика на инфекции, передающиеся половым путём;
- серологическое обследование на наличие антител к вирусу простого герпеса;
- оценка иммунного статуса.
Дифференциальную диагностику герпес-ассоциированной МЭЭ необходимо проводить с узловатой и кольцевидной эритемой Дарье, токсидермиями, вторичным сифилисом, системной красной волчанкой, герпетическим стоматитом, болезнью Кавасаки, уртикарным васкулитом, красным плоским лишаем (эрозивной формой).
Лечение многоформной экссудативной эритемы
Основные задачи лечения:
- уменьшить тяжесть общих проявлений и количество высыпаний во время обострений;
- сократить длительность рецидивов;
- предотвратить осложнения;
- в межрецидивный период повысить сопротивляемость организма, сократить частоту рецидивов.
При любой форме МЭЭ используют десенсибилизирующую терапию и антигистаминные (противоаллергические) препараты.
При поражении слизистых оболочек рта и половых органов назначаются орошения и полоскания составами, успокаивающими воспаление и подавляющими инфекцию — "Ротокан", настой ромашки и т. п.
Ускорить очищение эрозий от налётов и некротических тканей помогают местные ферментные препараты. Также применяются кератопластические средства и препараты, способствующие регенерации и ускорению эпителизации повреждений.
Показаниями для госпитализации может послужить тяжёлое течение заболевания, а также неэффективность амбулаторного лечения. В нетяжёлых случаях вполне допустимо лечение в домашних условиях, без особых ограничений.
Изоляции больного не требуется, так как он не представляет опасности для здоровья окружающих. Пациенту рекомендуется гипоаллергенная диета, химически и термически щадящая, гомогенная пища (особенно при высыпаниях на слизистой рта), пить достаточное количество воды.
Лечение герпес-ассоциированной МЭЭ
Тактика лечения при герпес-ассоциированной МЭЭ зависит от степени выраженности тех или иных симптомов, стадии развития процесса, частоты и тяжести обострений [3] [4] . Например, если рецидивы возникают часто, высыпания обильны и им характерны некротические изменения, то нередко применяются глюкокортикоиды [14] .
Когда в возникновении заболевания очевидна роль герпесвируса, показан приём синтетических ациклических нуклеозидов — ацикловир, валацикловир [14] , фамцикловир.
В случае торпидного (вялого) течения герпес-ассоциированной МЭЭ рекомендовано профилактическое, противорецидивное и превентивное (предупреждающее) лечение. Для этого длительными курсами применяют препараты, содержащие ацикловир.
Применение антибиотиков в лечении герпес-ассоциированной МЭЭ оправдано лишь при наличии признаков вторичной бактериальной инфекции — нарастание интоксикации и появление гнойного отделяемого.
Чтобы предупредить присоединение вторичной инфекции, эрозированные участки и пузыри обрабатывают растворами антисептиков, например, фукорцином, фурацилином или хлоргексидином.
Прогноз. Профилактика
В большинстве случаев МЭЭ прогноз для жизни и здоровья благоприятный, за исключением редких особо тяжёлых форм болезни у людей с пониженной резистентностью организма.
Рубцы при заживлении повреждений не образуются, за редким исключением. Иногда на месте бывших элементов сыпи изменяется окрас кожи.
Рецидивировать МЭЭ может приблизительно в 30 % случаев. Особое внимание следует уделять тяжёлым поражениям слизистой оболочки и бактериальной суперинфекции [15] .
В качестве первичной профилактики рекомендуется минимизировать риск заражения герпетической инфекцией:
- соблюдать нормы личной гигиены;
- избегать случайных половых связей;
- практиковать защищённый секс.
Чтобы сохранить сопротивляемость организма инфекциям в норме, нужно рационально питаться, соблюдать оптимальный режим труда и отдыха, полноценно спать, регулярно закаляться, отказаться от вредных пристрастий.
Меры неспецифической вторичной профилактики формируются с учётом возможных триггерных факторов. Целесообразно обратить внимание на следующие моменты:
- регулярное прохождение профилактических осмотров и своевременная санация (очищение) хронических очагов инфекции, при ассоциации с герпесвирусной инфекцией — противовирусная терапия;
- защита от избыточного облучения солнечным светом и ультрафиолетового облучения;
- уменьшение вероятности переохлаждения;
- исключение стрессовых воздействий и т. п.
Для предупреждения рецидивов герпес-ассоциированной МЭЭ применяется герпетическая поливакцина, которая вводится по особой схеме. Её эффективность достигает более 70 %: она в 2-4 раза уменьшает частоту рецидивов.
Сокращению числа рецидивов также способствует длительный превентивный приём синтетических ациклических нуклеозидов, препаратов интерферона [6] , его индукторов и целого ряда неспецифических иммуномодуляторов [9] .
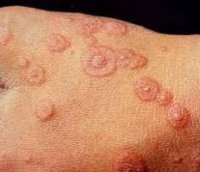
Многоформная экссудативная эритема — это острое заболевание кожи и слизистых с полиморфными высыпаниями и наклонностью к рецидивам преимущественно в осенний и весенний периоды. Диагностику многоформной экссудативной эритемы проводят путем исключения схожих по клинической картине заболеваний в ходе исследования мазков-отпечатков, анализов на сифилис и т. п. Поскольку многоформная экссудативная эритема имеет аллергический механизм развития, в ее лечении важное значение занимает устранение этиологического фактора.
МКБ-10
Общие сведения
Многоформная экссудативная эритема возникает в основном у молодых людей и лиц среднего возраста. Она может быть связана с сенсибилизацией организма к различным лекарственным препаратам или развиваться на фоне некоторых инфекционных заболеваний. В первом случае говорят о токсико-аллергической (симптоматической) форме многоформной экссудативной экземы, а во втором - об инфекционно-аллергической (идиопатической). Токсико-аллергические варианты многоформной экссудативной эритемы занимают всего до 20% от всех случаев заболевания, в то время как основная их масса связана с воздействием инфекционных агентов.
Причины
Современная дерматология пока не может однозначно назвать точные причины и механизм развития многоформной экссудативной эритемы. Примерно у 70% пациентов выявляется очаг хронической инфекции (гайморит, хронический тонзиллит, отит, пульпит, пародонтоз, пиелонефрит и др.) и повышенная чувствительность к бактериальным антигенам. У таких пациентов в период обострения заболевания определяется снижение Т-клеточного иммунитета. В связи с этим предполагают, что возникновение или обострение многоформной экссудативной эритемы обусловлено иммунодефицитом, быстро развивающимся на фоне очаговой инфекции при воздействии на организм таких провоцирующих факторов, как переохлаждение, ОРВИ, ангина. Во многих случаях отмечается ассоциированность многоформной экссудативной эритемы с герпетической инфекцией.
Причиной развития токсико-аллергической формы является непереносимость лекарственных препаратов: барбитуратов, сульфаниламидов, тетрациклина, амидопирина и др. Она также может возникнуть после вакцинации или введения сыворотки. При этом с точки зрения аллергологии заболевание представляет собой гиперреакцию смешанного типа, сочетающую в себе признаки гиперчувствительности замедленного и немедленного типов.
Симптомы многоформной эритемы
Инфекционно-аллергическая эритема
Инфекционно-аллергический вариант имеет острое начало в виде общего недомогания, головной боли, повышения температуры, болей в мышцах, артралгии, боли в горле. Спустя 1-2 дня на фоне общих изменений появляются высыпания. Примерно в 5% случаев они локализуются только на слизистой оболочке рта. У 1/3 заболевших отмечается поражение кожи и слизистой рта. В редких случаях многоформной экссудативной экземы встречается поражение слизистой гениталий. После появления сыпи общие симптомы постепенно проходят, но могут сохраняться до 2-3-х недель.
Высыпания на коже при многоформной экссудативной эритеме расположены преимущественно на тыле стоп и кистей, на ладонях и подошвах, на разгибательной поверхности локтей, предплечий, коленей и голеней, в области гениталий. Они представлены плоскими отечными папулами красно-розовой окраски с четкими границами. Папулы быстро увеличиваются от 2-3 мм до 3 см в диаметре. Их центральная часть западает, ее окраска приобретает синеватый оттенок. На ней могут возникать пузыри с серозным или кровянистым содержимым. Такие же пузыри появляются и на внешне здоровых участках кожи. Полиморфизм высыпаний связан с одновременном присутствием на коже пустул, пятен и пузырей. Высыпания, как правило, сопровождаются чувством жжения, иногда наблюдается зуд.
При поражении слизистой ротовой полости элементы многоформной экссудативной эритемы расположены в области губ, неба, щек. В начале они представляют собой участки отграниченного или разлитого покраснения слизистой. Через 1-2 дня на участках многоформной экссудативной эритемы появляются пузыри, которые спустя 2-3 дня вскрываются и образуют эрозии. Сливаясь между собой, эрозии могут захватывать всю слизистую рта. Они покрыты серо-желтым налетом, снятие которого приводит к кровотечению.
В одних случаях многоформной экссудативной эритемы поражение слизистой ограничивается несколькими элементами без выраженной болезненности. В других обширное эрозирование полости рта не позволяет пациенту разговаривать и принимать даже жидкую еду. В таких случаях на губах образуются кровянистые корки, из-за которых больной с трудом открывает рот. Высыпания на коже разрешаются в среднем через 10-14 дней, а через месяц исчезают полностью. Процесс на слизистой может протекать 1-1,5 месяца.
Токсико-аллергическая эритема
Токсико-аллергическая форма многоформной экссудативной эритемы обычно не имеет первоначальных общих симптомов. Иногда перед высыпаниями отмечается подъем температуры. По характеру элементов сыпи эта форма практически не отличается от инфекционно-аллергической эритемы. Она может носить фиксированный и распространенный характер. В обоих случаях высыпания, как правило, затрагивают слизистую рта. При фиксированном варианте во время рецидивов многоформной экссудативной эритемы высыпания появляются на тех же местах, что и прежде, а также на новых участках кожи.
Характерным является рецидивирующее течение многоформной экссудативной эритемы с обострениями в весенний и осенний сезоны. При токсико-аллергической форме заболевания сезонность возникновения рецидивов не так выражена. В отдельных случаях многоформная экссудативная эритема имеет непрерывное течение из-за повторяющихся друг за другом рецидивов.
Диагностика
Для диагностики заболевания на консультации дерматолога проводится тщательный осмотр высыпаний и дерматоскопия. При сборе анамнеза уделяется внимание связи с инфекционным процессом или введением лекарственных препаратов. Для подтверждения диагноза многоформной экссудативной экземы и исключения других заболеваний с поверхности пораженных участков кожи и слизистой берут мазки-отпечатки.
Многоформную экссудативную эритему дифференцируют с пузырчаткой, диссеминированной формой СКВ, узловатой эритемой. Быстрая динамика сыпи, отрицательный симптом Никольского и отсутствие акантолиза в мазках-отпечатках позволяют дифференцировать многоформную экссудативную эритему от пузырчатки.
При фиксированных формах многоформной экссудативной эритемы необходимо проводить дифференциальную диагностику с сифилитическими папулами. Отсутствие бледных трепонем при исследовании в темном поле, отрицательные реакции ПЦР, РИФ и RРR позволяют исключить сифилис.
Лечение многоформной экссудативной эритемы
Лечение в остром периоде зависит от клинических проявлений. При частом рецидивировании, поражении слизистых, диссеминированных высыпаниях на коже, появлении некротических участков в центре элементов сыпи пациенту показано однократное введение бетаметазона. При токсико-аллергической форме первоочередной задачей лечения является определение и выведение из организма вещества, спровоцировавшего возникновение многоформной экссудативной эритемы. Для этого пациенту назначается обильное питье, энтеросорбенты, мочегонные средства. При впервые возникшем случае заболевания или при наличие в анамнезе данных о самостоятельном быстром разрешении его рецидивов введение бетаметазона, как правило, не требуется.
При любой форме многоформной экссудативной эритемы показана десенсибилизирующая терапия: хлоропирамин, клемастин, тиосульфат натрия и др. Антибиотики применяют только в случае вторичного инфицирования высыпаний. Местное лечение многоформной экссудативной эритемы заключается в применении аппликаций из антибиотиков с протеолитическими ферментами, смазывании пораженных участков кожи антисептиками (р-р хлоргексидина или фурацилина) и кортикостероидными мазями, в состав которых входят антибактериальные препараты. При поражении слизистой полости рта назначают полоскание отваром ромашки, ротоканом, смазывание облепиховым маслом.
Профилактика
Профилактика рецидивов многоформной экссудативной эритемы при инфекционно-аллергической форме тесно связана с выявлением и устранением хронических инфекционных очагов и герпетической инфекции. Для этого пациенту может потребоваться консультация отоларинголога, стоматолога, уролога и других специалистов. При токсико-аллергическом варианте многоформной экссудативной эритеме важно не допускать приема провоцирующего заболевание медикамента.
1. Федеральные клинические рекомендации по ведению больных многоформной экссудативной эритемой. - 2013.
2. Многоформная экссудативная эритема, клинические, иммунологические и терапевтические особенности/ О.Л. Иванов, М.В. Халдина// Лечащий врач. - 2003
3. Многоформная экссудативная эритема, синдром Стивенса–Джонсона и синдром Лайелла – современная трактовка проблемы/ Григорьев Д.В.// Русский медицинский журнал. - 2013 - №22.
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
МКБ-10
Общие сведения
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.

Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
1. Федеральные клинические рекомендации по оказанию медицинской помощи детям с многоформной экссудативной эритемой и токсикодермией. - 2015.
2. Дерматовенерология : учебник для студентов высших учебных заведений/ В.В. Чеботарёв, О.Б. Тамразова, Н.В. Чеботарёва, А.В. Одинец. - 2013.
3. Анализ факторов риска, этиологии и клинических проявлений токсикодермии/ Файзуллина Е.В. и др.// Практическая медицина. - 2014. - № Т1 (№4).
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Токсико-аллергический дерматит, осложненный вторичной инфекцией, в практике детского дерматолога
Журнал: Клиническая дерматология и венерология. 2017;16(5): 16‑19
Представлено клиническое наблюдение токсико-аллергического дерматита, осложненного вторичной инфекцией, у девочки 4 лет.
Городская клиническая больница №14 им. В.Г. Короленко Департамента здравоохранения Москвы
ГКБ №14 им. В.Г. Короленко Департамента здравоохранения Москвы
Аллергодерматозы остаются самой распространенной группой заболеваний, в структуре которой в последнее время отмечается рост удельного веса микробной экземы (МЭ), а также омоложение возраста дебюта этой болезни [1]. Одна из разновидностей МЭ — нуммулярная экзема (НЭ) — чаще встречается у взрослых и более чем у половины пациентов ее связывают с очагами фокальной инфекции [2]. Существенная роль в аллергической патологии принадлежит атопическому дерматиту (АтД). НЭ представлена симметричными округлыми очагами диаметром 4—10 см, сильно зудящими, состоящими из милиарных папул и везикул, которые, сливаясь, образуют бляшки на разгибательных поверхностях конечностей. Дерматоз резистентен к лечению [2—5]. Нередко Н.Э. возникает у людей, перенесших АтД. Экзематозному процессу часто предшествует аллергический дерматит. При этом всегда следует учитывать возможность осложнения процесса пиогенной инфекцией [3, 6]. Ее возбудителем чаще всего бывает Staphylococcus aureus. Обычно процесс развивается на фоне имеющегося поражения кожи. В клинической картине импетиго наблюдаются везикулы, пузыри, фликтены, эрозии, корки, шелушащийся венчик, локализующиеся на открытых участках кожного покрова, чаще на лице и конечностях [3, 4, 7].
У наблюдаемой нами пациентки с рождения отмечалась пищевая аллергия. С момента начала заболевания в течение 2 нед перед поступлением в стационар больной ставили разные диагнозы: распространенная экзема, микробная экзема, токсидермия, детская почесуха. В связи с этим нами проведен краткий дифференциально-диагностический разбор.
Так, детская крапивница (детская почесуха, строфулюс) обычно возникает в первые годы жизни на фоне пищевой сенсибилизации (белок коровьего молока, шоколад, яйца, мед, цитрусовые и другие продукты). Реже детская крапивница обусловлена лекарственной сенсибилизацией и глистной инвазией. Определенное токсико-аллергическое влияние оказывают различные перенесенные инфекции желудочно-кишечного тракта, нарушения функции печени и почек, фокальные инфекции, профилактические прививки [6, 8]. Высыпания в виде милиарных рассеянных ярко-розовых отечных папул, папуло-везикул, волдырей, серозно-геморрагических корок располагаются на туловище, ягодицах, разгибательных поверхностях конечностей. Кожные высыпания из-за сильного зуда кожи и экскориаций осложняются пиогенной инфекцией (импетиго) [6, 8]. При этом наблюдаются невротические расстройства, нарушения сна. Течение дерматоза хроническое, но отмечается возможность спонтанного разрешения сыпи [8].
Лекарственная экзема (токсидермия) отличается выраженным полиморфизмом. Нередко она проявляется сыпью, по типу крапивницы, на фоне реакции немедленного типа. Часто наблюдаются распространенные зудящие эритема и папулы, склонные к слиянию между собой [7]. Терапия токсико-аллергического дерматита и нуммулярной экземы комплексная, включающая антигистаминные препараты, глюкокортикостероиды местно и системно в тяжелых случаях. Высокая частота колонизации кожи золотистым стафилококком требует назначения курса антибиотиков [9, 10].
Ребенок от четвертой беременности, протекавшей на фоне пиелонефрита; срочные роды путем операции кесарево сечение. Масса тела при рождении 3300 г, рост 51 см, по шкале Апгар 8—9 баллов. В психоэмоциональном развитии до 1 года пациентка не отставала, но наблюдалась у невролога по поводу синдрома мышечной дистрофии и у гематолога в связи с реактивным изменением крови. Посещает детский сад.
Перенесенные заболевания: ОРВИ (до 1 года), бронхит. При УЗИ (от 18.12.15) выявлены бронхит, аномалии желчного пузыря, увеличение поджелудочной железы в области хвоста. С рождения у ребенка пищевая аллергия. В марте—апреле 2015 г. был диагностирован АтД, в лечении которого применяли акридерм, целестодерм, эмоленты с положительным эффектом.
Сопутствующие заболевания: астигматизм (состоит на учете у окулиста).
При поступлении в стационар status localis: островоспалительный распространенный кожный процесс захватывал верхние и нижние конечности (рис. 1).

Рис. 1. Токсико-аллергический дерматит, осложненный вторичной инфекцией, у девочки 4 лет.Клинические проявления дерматоза в день поступления в стационар.
Высыпания были представлены множественными эритематозно-отечными и корко-чешуйчатыми бляшками розово-красной окраски. Очаги склонны к слиянию и образованию более крупных поражений. Очертания четкие. Имелись экскориации, наслоения серозных, желтоватых корок. Вокруг отдельных очагов наблюдалась периферическая кайма (шириной около 1 см) коричневатой пигментации. Беспокоил сильный зуд в местах высыпаний.
Диагноз: токсико-аллергический дерматит, осложненный вторичной инфекцией.
Общее состояние удовлетворительное. Патологические отклонения по органам не выявлены. Температура тела нормальная. Периферические лимфоузлы не увеличены. Масса тела 22 кг. При лабораторном исследовании яйца гельминтов и простейшие не выявлены. Привита по возрасту. Результаты общих анализов крови и мочи, биохимического анализа крови в пределах нормы.
С учетом островоспалительного, прогрессирующего течения дерматоза, его распространенности, резистентности к раннее проводимому лечению назначена комплексная терапия, включающая цефазолин (по 400 мг 2 раза в сутки 7 дней), преднизолон (внутримышечно 25 мг утром + 15 мг днем), глюконат кальция (3 мл в сутки внутримышечно), супрастин (по 1/3 таблетки 2 раза в сутки), наружно 1% метиленовый синий, 2% нафталановая паста. На 3-и сутки лечения отмечена выраженная положительная динамика заболевания (рис. 2).

Рис.2. Та же больная спустя 7 дней лечения в стационаре.
Представленное клиническое наблюдение тяжелого течения токсико-аллергического дерматита, осложненного пиодермией, вызывает несомненный интерес, прежде всего, для дерматологов и педиатров.
Заболевание это редко встречается в первые годы жизни. В нашем случае отмечалось тяжелое течение остро возникшего патологического процесса, резистентного к терапии. Благодаря проведению адекватного лечения наступило довольно быстрое разрешение дерматоза.
Читайте также:

