Торч инфекция при беременности реферат
Обновлено: 07.05.2024
Для чего нужен анализ на чувствительность к антибиотикам
Микроорганизмы по отношению к конкретному виду антибиотика могут характеризоваться как чувствительные, условно-устойчивые и устойчивые. Чувствительными патогенными микроорганизмами являются те, что подавляются рекомендованными дозами антибактериального препарата. Условно-устойчивые для подавления требуют увеличение дозы. Активность устойчивых патогенных микроорганизмов не подавляется даже повышенными дозами антибиотика.
Чувствительность микрофлоры к антибиотикам индивидуальна: у разных людей бактерии могут реагировать на одни и те же антибиотики по-разному. Поэтому назначение антибактериальных препаратов на основании лишь среднестатистической картины не всегда дает желаемый лечебный эффект. Между тем любой антибиотик – это серьезное лечебное средство, обладающее побочными действиями. В частности, при его применении гибнут не только патогенные бактерии, но и полезные микроорганизмы. Может получиться ситуация, когда антибиотик уничтожит полезную микрофлору, а возбудитель заболевания не пострадает – по причине его устойчивости к данному антибиотику.
Чтобы обеспечить эффективность проводимого курса антибактериальной терапии, врач должен быть уверен, что назначаемый им антибиотик действительно справится с выявленным возбудителем заболевания. Для этого и нужен анализ на чувствительность к антибиотикам.
Когда назначается анализ на чувствительность к антибиотикам
Анализ на чувствительность микрофлоры к антибиотикам назначается, если необходимо:
Как делается анализ на чувствительность к антибиотикам

АО Семейный доктор - Определение чувствительности бактерий к антибиотикам
Для анализа используется различный биологический материал – в зависимости от заболевания это может быть моча, кал, мазок (из влагалища, уретры, с задней стенки глотки), грудное молоко, мокрота, слюна, и т.д.
Анализ на чувствительность к антибиотикам относится к культуральным (микробиологическим) исследованиям. Поэтому другое его название – посев на чувствительность к антибиотикам.
Сколько времени занимает анализ на чувствительность к антибиотикам

Автоматический анализатор
В зависимости от метода анализа результаты анализа поступают к врачу через 2-3 дня после сдачи материала в лабораторию.
Как долго действительны результаты анализа на чувствительность к антибиотикам
Анализ на чувствительность к антибиотикам действителен только в период заболевания, по поводу которого он был назначен, и до начала антибиотикотерапии. То есть пока не началось лечение антибиотиками, картина остаётся та же, но само лечение может сказаться на чувствительности патогенных организмов к применяемым антибиотикам. Поэтому в случае повторного заболевания анализ может быть назначен снова.
Подготовка к анализу на чувствительность к антибиотикам
Необходимо соблюдать стандартные требования для сдачи каждого вида биологического материала:
- при сдаче мочи собирается средняя порция (первая порция мочи пускается в унитаз). Моча собирается в стерильный контейнер. Перед сбором мочи обязательны гигиенические процедуры;
- грудное молоко собирается до кормления ребенка. Первая порция молока из каждой груди сбрасывается, следующие 0,5-1 мл молока из каждой груди собираются в отдельный стерильный контейнер;
- перед забором мазка из зева и носоглотки не следует есть (в течение 4-5 часов до сдачи анализа);
- если вы сдаете мазок из влагалища, уретры или секрет простаты, желательно воздержаться от половой жизни (в течение 1-2 дней до сдачи анализа).
Где сдать анализ на чувствительность к антибиотикам в Москве
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Не ранее, чем через 3-4 часа после последнего приема пищи (не употреблять жирное).
Забор биоматериала
Методы выполнения и тесты
антитела IgG и IgM к краснухе, токсоплазмам, ЦМВ, ВПГ 1 и 2 типа, парвовирусу В19 ) - количественное определение
Файлы
В этот блок анализов входят:
Этот анализ входит в блоки:
Для чего это нужно
Токсоплазма, краснуха, цмв, герпес 1 и 2 типов, парвовирус В19, ветряная оспа и БЕРЕМЕННОСТЬ
До или на ранних сроках беременности желательно комплексное определение антител к ToRCH-инфекциям. Эти показатели входят в блок анализов ToRCH-комплекс (читается как торч-комплекс)
Значение анализов
Токсоплазма, краснуха, цмв, герпес 1 и 2 типов, парвовирус В19, ветряная оспа и БЕРЕМЕННОСТЬ
До или на ранних сроках беременности желательно комплексное определение антител к ToRCH-инфекциям. Эти показатели входят в блок анализов ToRCH-комплекс (читается как торч-комплекс).
| Антитела класса IgG к краснухе (rubella) | Антитела класса IgG к токсоплазмам (toxoplasma) | Антитела класса IgG к ВПГ 2 типа (HSV 2) |
| Антитела класса IgM к краснухе (rubella) | Антитела класса IgM к токсоплазмам (toxoplasma) | Антитела класса IgM к ВПГ 2 типа (HSV 2) |
| Антитела класса IgG к ЦМВ (цитомегаловирусу, CMV) | Антитела класса IgG к ВПГ 1 типа (HSV 1) | Антитела класса IgG к парвовирусу В19 (В19 V) |
| Антитела класса IgM к ЦМВ (цитомегаловирусу, CMV) | Антитела класса IgM к ВПГ 1 типа (HSV 1) | Антитела класса IgM к парвовирусу В19 (В19 V) |
| Антитела класса IgG к вирусу ветряной оспы (VZV, Varicella Zoster Virus) | | |
| Антитела класса IgM к вирусу ветряной оспы (VZV, Varicella Zoster Virus) | ||
Определяется два вида антител - IgG и IgM, по которым судят о встрече с инфекционным агентом, а также о времени этой встречи.
Варианты заключений:
- IgG положительный, IgG отрицательный, IgG слабо-положительный (анализ количественный!)
- IgM положительный, IgM отрицательный, IgM слабо-положительный (анализ количественный!)
Как расшифровывается ToRCH?
В 1971 году введена аббревиатура ToRCH (торч)- для объединения группы инфекций, связанных с беременностью. Понятие ToRCH-инфекций используется как собирательный термин группы инфекций, связанных с патологией во время беременности.
Toxoplasma (токсоплазмы)
Other (другие)
Rubella (краснуха)
Cytomegalovirus (цитомегаловирус, ЦМВ)
Herpes (герпес)
Другие обозначения анализов:
| Антитела класса IgG к краснухе (rubella) | Анти-rubella, anti rubella, АТ к краснухе |
| Антитела класса IgM к краснухе (rubella) | |
| Антитела класса IgG к ЦМВ (цитомегаловирусу,CMV) | Анти-ЦМВ, anti CMV, АТ к ЦМВ, к цитомегаловирусной инфекции, CMV IgG/IgM |
| Антитела класса IgM к ЦМВ (цитомегаловирусу,CMV) | |
| Антитела класса IgG к ВПГ 2 типа (HSV 2) | Анти HSV, anti HSV, антитела к герпесу |
| Антитела класса IgM к ВПГ 2 типа (HSV 2) | |
| Антитела класса IgG к ВПГ 1 типа (HSV 1) | |
| Антитела класса IgM к ВПГ 1 типа (HSV 1) | |
| Антитела класса IgG к парвовирусу В19 (ПВ В19) | Антитела к ПВ В19 |
| Антитела класса IgM к парвовирусу В19 (ПВ В19) | |
| Антитела класса IgG к токсоплазмам (toxoplasma) | Anti toxo, антитела к токсоплазме |
| Антитела класса IgM к токсоплазмам (toxoplasma) | |
| Антитела класса IgG к вирусу ветряной оспы (VZV, Varicella Zoster Virus) | Антитела к ветряной оспе Антитела к ветрянке Антитела к опоясывающему лишаю Антитела к VZV Антитела к Varicella Zoster Virus |
Кому нужно полное обследование на инфекции?
- женщинам во время подготовки к беременности
- беременным на ранних сроках
- новорожденным для диагностики врожденного инфицирования
- в течение беременности сдаются те анализы, которые требуют регулярного контроля
Подтверждающие методы диагностики
если вы только готовитесь к беременности. НО: при беременности ждать нельзя! Такие анализы должны сразу пересматриваться более точными методами!
Специфические антитела класса IgM, в частности, антитела к краснухе, относятся к факторам, циркулирующим в крови экстремально низких концентрациях. Поэтому анализы не в цифрах (количественно), а в виде положительности (=реактивности) или отрицательности (=отсутствии реактивности). Отрицательный и положительный результаты отделяет друг от друга так называемый порог отсечки (cutoff). Цифры показателя выше данного порога считаются положительными, а ниже порога - отрицательными. Зона значений порог ± 10%) является „зоной неопределенности".
Для анализа антител используются два способа: подтверждающие анализы методом иммуноблот и анализ на авидность антител IgG.
Если Вы сдаете эти анализы, исчезает необходимость ЖДАТЬ 2 недели плюс дни готовности анализа. Вы получаете сведения о своем состоянии ВОВРЕМЯ.
1. ПОДТВЕРЖДАЮЩИЕ АНАЛИЗЫ на токсоплазму, краснуху, цмв методом иммуноблот:
Используются рекомбинантные антигены
- Высокочувствительный и специфичный тест!
- Чувствительность 97 %
- Специфичность 99 %
- Высокая разрешающая способность между отрицательным и положительным результатами!
- Более точное выявление срока заражения
Будьте уверены в анализе!
Зачем это нужно:
точное и своевременное выявление позволит правильно определить тактику ведения беременности нет необходимости терять время на ожидание следующего анализа.
Тактика врача определяется в каждом конкретном случае по-разному (подготовка к беременности, начало беременности, период новорожденности и т.д.)
Подробнее о методе иммуноблот
2. АВИДНОСТЬ АНТИТЕЛ IgG, индекс авидности
Определить время, когда произошло инфицирование можно и по авидности антител IgG. Низкоавидные антитела встречаются при острой, недавно развившейся инфекции. Высокоавидные антитела - если встреча с инфекцией состоялась давно. Определение авидности проводится для трех инфекцией:
Результат анализа представлен в виде индекса авидности.
Парвовирусная инфекция и беременность
Частота инфицирования беременных женщин B 19 V составляет приблизительно 1 случай на 400 беременностей. При этом у большинства беременных женщин инфекция протекает бессимптомно (!) Поэтому точный диагноз можно установить только с помощью серологического тестирования (определение IgG и IgM в крови). Инфекция B 19 V не является причиной для прерывания беременности, так как этот вирус не оказывает тератогенного действия. Однако достаточно часто B 19 V может быть причиной развития серьезных осложнений во время беременности - анемии плода, анасарки (водянка плода), внутриутробной гибели плода. Читать дальше.
Основные сведения о цитомегаловирусе (ЦМВ)
ЦМВ человека относится к вирусам, вызывающим схожие заболевания у различных животных. Все эти заболевания связаны с появлением характерных увеличенных клеток - отсюда и название цитомегаловирус (цито - клетка, мегало - большая). Вирус ЦМВ может размножаться в различных клетках организма человека, но предпочтительно этими клетками являются фибробласты (клетки соединительной ткани).
Анализы
Вирус простого герпеса (HSV, herpes simplex virus) и беременность
В конце 2006 г. в ведущем американском журнале по акушерству и гинекологии начали печататься итоги обследования нескольких тысяч женщин на антитела к вирусу простого герпеса. Оказалось, что вопреки общепринятым взглядам огромный процент женского населения репродуктивного возраста не имел антител к герпесу вообще, т. е. никогда не сталкивалось с вирусом. Именно эти пациентки попадают в группу риска по внутриутробному герпесу во время беременности и по тяжелым герпетическим инфекциям у новорожденных, поскольку у них отсутствуют защитные антитела (IgG), которые защищают внутриутробный плод, переходя через плаценту из крови матери, а новорожденного - переходя из крови в материнское молоко. Практически все случаи тяжелых герпетических инфекций у детей, возникающие внутриутробно или сразу после родов - это дети женщин, никогда до беременности не болевших герпесом.
Анализы:
Краснуха и беременность, нужна ли прививка от краснухи
Проблемная инфекция в России, так как очень многие женщины непривиты. Если не было прививки, возможно заражение во время беременности. Такой вирус, как краснуха при беременности опасен для ребенка, поэтому до беременности рекомендуется сделать прививку. Если антитела к краснухе не обнаружены при наступлении беременности, необходимо проводить исследования каждый месяц.
Анализы на краснуху до беременности:
антитела IgG к краснухе положительные - опасности нет, так как нет риска первичного инфицирования.
Антитела IgG к краснухе отрицательные - рекомендуется вакцинация (прививка от краснухи)
Анализы на краснуху во время беременности:
Антитела IgM к краснухе положительные - не исключено первичное инфицирование
Анализы:
Токсоплазмы (Toxoplasma gondii) и беременность
Большая часть беременных женщин не имеет антител к токсоплазмам. Вероятность заражения во время беременности - 1 из 20 (при отсутствии антител к токсоплазмам). Необходимо проводить профилактические мероприятия: термическая обработка мяса (главный источник инфекции - свинина), не есть сырое сало, не покупать еду в магазинах быстрого питания на улице, соблюдать правила гигиены при приготовлении пищи, не встречаться с котятами (животными до года).
Анализы:
Ветряная оспа и беременность
VZV вызывает два заболевания: при первичном заражении – ветряную оспу, при реактивации – опоясывающий лишай. Все женщины при планировании беременности должны проходить обследование на наличие антител к вирусу ветряной оспы, желательно даже в тех случаях, когда в детской карте есть запись о перенесенной ветряной оспе. При отсутствии антител может быть рекомендована вакцинация. Подробнее читайте "Ветряная оспа и беременность"
Цитомегаловирусная инфекция (ЦМВИ), токсоплазма, ВПГ 1 и 2 типов, парвовирус В19, краснуха, в Лабораториях ЦИР:
- Сдать анализы (антитела к инфекциям, авидность IgG и подтверждающие тесты) можно 7 дней в неделю
- Получение результатов: с курьером, лично , по электронной почте.
- Стоимость анализов
- Скачайте и заполните направление на антитела к инфекциям
Условия сдачи анализа
Кровь из вены, рекомендуется 8 часов голода, но допустимо и не менее 3 часов после легкого приема пищи.
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Забота о Вашей беременности!
ToRCH-инфекции и беременность
Введение
На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода. Большинство инфекций опасно при первичном заражении во время беременности. Рецидивы герпеса могут быть опасны во время родов и в послеродовом периоде.
Что такое ToRCH-инфекции?
Аббревиатура T.o.R.C.H. появилась из первых букв наиболее опасных для плода инфекций - Toxoplasma (токсоплазменная инфекция) - Rubella (краснуха) - Cytomegalovirus (цитомегаловирус)- Herpes (герпес). Это классические инфекции. Кроме них, также говорят о таких инфекциях, как парвовирусная (инфекция, вызванная парвовирусом В19), листериоз, гепатиты В и С и некоторые другие. Все они могут поражать людей любого пола и возраста, однако сам термин используются по отношению к женщинам, которые готовятся к беременности, беременным женщинам, а также плоду и новорожденному. Краснуха, токсоплазмоз, цитомегаловирусная и герпетическая инфекция относятся к широко распространенным инфекциям. В большинстве случае первая встреча с ними происходит в детском и юношеском возрасте - это называется первичным инфицированием, после которого остается иммунная защита. Если организм встречается с инфекцией повторно, это называют вторичной инфекцией или реинфекцией.
Чем опасны ToRCH-инфекции?
При беременности опасно первичное заражение какой-либо из группы TORCH-инфекцией. То есть встреча с той инфекцией, к которой не выработался иммунитет. Такое заражение сопровождается выраженной циркуляцией в крови микробов, которые могут попадать в организм ребенка.
Важной особенностью инфекций этой группы является то, что симптомов может не быть или они могут быть маловыражены. В это время инфекция будет пагубно влиять на состояние плода и на течение беременности.
Зачем проводится обследование?
Именно до беременности (или на ранних сроках) нам нужно узнать - была инфекция или нет. Если была - можно не волноваться, эта инфекция не опасна для беременной женщины. Если не было, то врач расскажет Вам о комплексе профилактических мероприятий (например, если речь идет о краснухе - то можно сделать прививку, если речь идет о токсоплазмах - можно соблюдать определенные правила, чтобы снизить риск заражения и т.д.). Кроме того, по тем инфекциям, к которым нет защитных антител, важно проводить регулярный мониторинг, чтобы не пропустить инфицирование во время беременности.
Как ставится диагноз и как проводится обследование?
Диагноз только по клиническим проявлениям (сыпь, увеличение лимфоузлов, температура и т.д.) часто вызывает затруднения, так как в большинстве случаев симптомы маловыражены или неспецифичны. Более точной является лабораторная диагностика - определение антител в крови.
- была ли встреча с инфекцией
- если была, то когда.
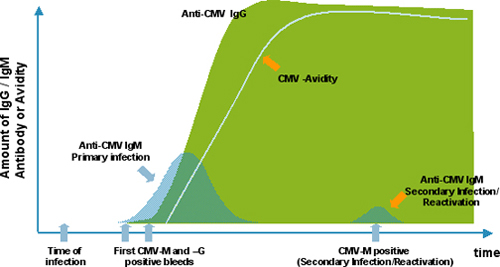
Для диагностики TORCH-инфекций значимыми являются IgM и IgG. Разные иммуноглобулины появляются на разных стадиях иммунного ответа и находятся в крови в разное время, поэтому их определение позволяет врачу опредлить время заражения, а значит, прогнозировать риски, правильно назначать диагностические и лечебные процедуры.
IgM повышаются вскоре после начала заболевания, достигают пика к 1-4 неделе (это средняя цифра, могут быть различия для разных инфекций), затем снижаются в течение нескольких месяцев. Для некоторых инфекций срок присутствия значимого количества специфических антител IgM может быть довольно большой. В этих ситуациях помогает анализ на авидность антител IgG (см.ниже). Быстрота появления антител класса IgM позволяет диагностировать острую форму заболевания в самом его начале.
IgG определяются чуть позже (не ранее, чем через 2 недели после начала заболевания), их уровни повышаются медленнее, чем IgM, но и остаются они существенно дольше (для некоторых инфекций в течение всей жизни). Повышение уровня IgG говорит о том, что организм уже встречался с этой инфекцией.
Обследование до беременности
встреча с данной инфекцией во время беременности может представлять угрозу для будущего ребенка. Во время беременности рекомендуется проводить мониторинг уровня антител (раз в месяц)
* Антитела могут отсутствовать и в самом раннем периоде после заражения.
Обследование во время беременности
Если анализ сдан на самых ранних сроках беременности, встреча организма с данным возбудителем уже состоялась, и серьезной опасности данный возбудитель для будущего ребенка не представляет.
Встреча с данной инфекцией во время беременности может представлять угрозу для будущего ребенка. Анализ следует повторять раз в месяц.
Дополнительные и подтверждающие исследования: авидность антител IgG
Когда нужно разобраться, как давно присутствуют антитела IgG в организме (то есть насколько давно произошло заражение), проводится специальный тест на авидность антител IgG (от лат. Avidity - жадный). IgG-антитела в процессе развития иммунного ответа постепенно увеличивают прочность связывания с инфекционным агентом. Эту прочность связывания называют авидностью. В самом начале IgG связывает возбудителя, но связь достаточно слабая. Такие IgG называют низкоавидными. Через несколько недель антитело способно связывать свою мишень гораздо сильнее. Такие антитела называются высокоавидными.
Таким образом, появление низкоавидных антител показывает, что опасная встреча с вирусом или токсоплазмами состоялась недавно. В случае выявления низкоавидных антител во время беременности для принятия решения назначаются подтверждающие методы исследования (см.ниже иммуноблот). Результат анализа представлен индексом авидности, выраженным в процентах.
Пример результата: в данном примере обнаружены высокоавидные антитела IgG. * в разных лабораториях референсные значения могут быть различны.
Результат 89%
Интерпретация результатов
| Результат | Значение |
| Низкоавидные | |
| 51-69% | переходные |
| >70% | Высокоавидные , защитные антитела |
В лаборатории ЦИР: авидность антител IgG к цитомегаловирусу, токсоплазмам и краснухе.
Дополнительные и подтверждающие исследования: иммуноблот
Обычные анализы на антитела к инфекциям методом ИФА являются скрининговыми, то есть позволяют заподозрить наличие острой инфекции или недавнего заражения, требующие определенных действий. В случае подозрения на острую инфекцию во время беременности до начала лечения требуется проведение более специфических (подтверждающих) тестов.
Иммуноблот - высокоспецифичный и высокочувствительный метод:
- Чувствительность 97 %
- Специфичность 99 %
- Высокая разрешающая способность между отрицательным и положительным результатами!
- Более точное выявление срока заражения
Суть метода иммуноблоттинга (блоттинг - от англ, blot, пятно) в следующем. В процессе иммунного ответа организм вырабатывает антитела к разным белкам инфекционного агента в разное время. Например, при встрече с токсоплазмами происходит вначале появление антител IgG к ROP1, затем к белку MAG1, а позднее к белку SAG1. Если мы определяем в сыворотке антитела к каждому из этих белков, мы сможем узнать, когда началась выработка антител, с точностью до 2-3 недель, если инфекция была недавно.
Исследования методом иммуноблот являются более дорогими и трудоемкими, нежели скрининговые тесты на антитела. Поэтому обычно обследование проводится в два этапа: сначала выделяется группа риска (серологическое исследование на наличие антител IgG и IgM). Далее при подозрении на ранее заражение проводится исследование методом иммуноблот.
Важно: сразу после получения скрининговых результатов исследования на содержание антител следует проконсультироваться у своего врача. В лаборатории ЦИР: исследование методом иммуноблот: цитомегаловирус (IgG, IgM), токсоплазмы (IgG, IgM) и краснуха (IgG, IgM)
Подробнее о 6 опасных инфекциях
Краснуха. При заражении в первом триместре почти 90% поражение плода. Краснуха - проблема, специфичная для России. Многие женщины болели в детстве - им инфекция больше не страшна. Но часто протекает в легкой форме и болезнь остается незамеченной. Инфекцию можно предотвратить, сделав прививку - надо только сдать анализ! Если антител IgG и IgM нет - идти на вакцинацию.
Токсоплазмоз - инфекция встречается реже, перенесли заболевание примерно 15% женщин репродуктивного возраста, то есть 75% женщин могут заразиться токсоплазмами во время беременности! Весьма эффективны меры профилактики и лечения во время беременности. Важно точно знать статус инфекции до беременности или на самом раннем сроке. Если антител IgG и IgM нет - узнайте у своего врача как не заразиться токсоплазмозом во время беременности и как проводить контроль уровня антител (1 раз в месяц).
Герпес 1 и 2 типа - особенно опасен в родах и после родов. При отсутствии антител к герпесу кроме профилактики заражения во время беременности, необходимо пристальное внимание к малышу после родов.
Цитомегаловирус - передается воздушно-капельным путем, большинство женщин репродуктивного возраста уже встречались с вирусом (до 90%). У 10% женщин антител нет, значит, есть риск заразиться ЦМВ, а вероятность инфицирования плода составляет 30%! Если антител нет, обязательно узнайте у своего врача, как не заразиться и как проводить контроль уровня антител. Особенно опасно в осенне-зимний период!
Парвовирус В19 - повышение риска заражения в осеннее-зимний период. Может быть бессимптомное или малосимптомное течение, поэтому до беременности важно проведение анализов на антитела к парвовирусу В19. Если антител нет - ежемесячное наблюдение за антителами во время беременности.
Как сдать анализы в лаборатории ЦИР?
Анализы сдаются натощак (не менее 6 часов после последнего приема пищи). Сдайте анализы в любой удобный для вас день - все наши офисы работают 7 дней в неделю!
Для анализа берется кровь из вены. Если Вы хотите привезти материал с собой, то необходимо взять кровь в пробирку с активатором сгустка или пустую пробирку (без антикоагулянта) и приготовить сыворотку. Сыворотку можно хранить и транспортировать при температуре +4 о С в течение 1 суток, далее при температуре -20 о С.
У Вас появились вопросы? Спросите нас! В процедурных кабинетах ЦИР: наши процедурные кабинеты открыты 7 дней в неделю с утра до вечера. Наши медсестры быстро и профессионально возьмут кровь на исследования. Результат анализа Вы можете получить по электронной почте или на консультации у врача ЦИР.
Для цитирования: Садова Н.В., Заплатников, Шипулина О.Ю. и др. TORCH-синдром: клиническая диагностика и этиологическая верификация. РМЖ. 2014;3:194.
TОRCH-синдром, или TОRCH-инфекции, – это обобщенное название, используемое для обозначения группы внутриутробных инфекций (ВУИ). В основе термина, который предложил Andre J. Nahmias в 1971 г., лежит сокращение (по первым буквам) латинских названий наиболее часто верифицируемых врожденных инфекций:
T – токсоплазмоз (Тoxoplasmоsis)
О – другие инфекции (Оther)
R – краснуха (Rubella)
С – цитомегалия (Cytomegalia)
Н – инфекции, вызванные вирусом простого герпеса (Herpes).
ВУИ – инфекционно-воспалительные заболевания плода и новорожденного. Несмотря на то, что ВУИ имеют различную этиологию, их объединяют общие эпидемиологические закономерности и сходные клинические проявления [1–3, 7–9]. ВУИ возникают в результате анте- или интранатального инфицирования плода.
ВУИ считаются одной из наиболее острых проблем современной медицины, решение которой возможно только при междисциплинарном подходе и совместной работе специалистов-медиков различных профилей (акушеры-гинекологи, инфекционисты, неонатологи, педиатры, эпидемиологи). Актуальность ВУИ обусловлена целым рядом факторов, главными среди которых являются:
– широкая распространенность потенциальных возбудителей среди всех групп населения;
– бессимптомное течение или отсутствие патогномоничных клинических симптомов;
– высокий риск развития патологии у плода или новорожденного при первичном инфицировании женщины во время беременности;
– возможность обострения латентной инфекции у иммунокомпрометированных женщин во время беременности с потенциальным риском внутриутробного заражения плода;
– существенное место ВУИ в структуре неблагоприятных исходов беременности (выкидыши, мертворождение, преждевременные роды);
– тератогенное влияние возбудителей ВУИ на эмбриогенез и ранний фетогенез, приводящее к развитию у плода врожденных пороков. Неблагоприятное влияние внутриутробного инфекционно-воспалительного процесса с поражением ЦНС, сердца, печени, почек и других органов и систем;
– высокий уровень летальности среди новорожденных и грудных детей с манифестными формами ВУИ;
– неблагоприятное воздействие ВУИ на состояние здоровья детей в последующие периоды постнатального развития, в ряде случаев приводящее к инвалидизации и снижению качества жизни в целом.
Истинная частота врожденных инфекций до настоящего времени не установлена, хотя, по данным ряда авторов, распространенность внутриутробного инфицирования в некоторых случаях может достигать 10–15%.
ВУИ во многом определяют уровень перинатальной и младенческой смертности, а также инвалидизацию выживших детей. В подавляющем большинстве случаев источником инфекции для плода является мать. Механизм передачи инфекции – вертикальный. В антенатальный период передача инфекции может происходить трансовариальным, трансплацентарным и восходящим путями, в интранатальный период – контактным, алиментарным. Ятрогенное инфицирование плода встречается крайне редко и только в тех случаях, когда нарушены правила асептики при проведении инвазивных методов пренатальной диагностики (амниоцентез, кордоцентез и др.) и лечения (введение лекарственных средств и препаратов крови через сосуды пуповины и др.) [2, 5, 8, 9].
При антенатальном инфицировании этиология ВУИ представлена, как правило, различными вирусами (цитомегаловирус, вирус краснухи, Коксаки и ЕСНО-вирусы и др.), токсоплазмой и микоплазмой. Интранатальное заражение характеризуется более широким спектром возбудителей и зависит от особенностей микробного пейзажа слизистых оболочек родовых путей матери. Наиболее часто в этот период происходит инфицирование плода такими микроорганизмами, как стрептококки группы В, различные энтеробактерии, стафилококки, герпес-вирусы, ВИЧ, микоплазмы, уреаплазмы, хламидии, грибы и др.
Фактором риска внутриутробного инфицирования плода является отягощенный соматический, акушерско-гинекологический и инфекционный анамнез. При этом риск инфицирования значительно повышается при воспалительных заболеваниях урогенитального тракта, неблагоприятном течении беременности (инфекционные заболевания, тяжелый гестоз, угроза прерывания, патологическое состояние маточно-плацентарного барьера) и патологических родах.
Прогноз при ВУИ зависит от срока гестации, в котором произошло инфицирование, особенностей возбудителя (патогенные свойства, тропность и т. д.), функционального состояния иммунной системы матери, состояния маточно-плацентарного барьера и др. Наиболее часто инфицирование плода и развитие тяжелых форм ВУИ отмечают в тех случаях, когда во время беременности женщина переносит первичную инфекцию.
Инфицирование в период эмбриогенеза приводит к самопроизвольному выкидышу или возникновению тяжелых, несовместимых с жизнью пороков развития (табл. 1). Проникновение возбудителя в организм плода в ранний фетальный период ведет к развитию инфекционно-воспалительного процесса, который характеризуют преобладание альтернативного компонента и формирование в поврежденных органах фиброзно-склеротических деформаций. Инфицирование плода в поздний фетальный период может приводить как к поражению отдельных органов и систем, так и к генерализованному воспалению (гепатит, кардит, менингоэнцефалит, хориоретинит, поражение органов кроветворения и др.) (табл. 1). При интранатальном инфицировании клиническая манифестация ВУИ в подавляющем большинстве случаев происходит в ранний неонатальный период, но может отмечаться и в последующие недели жизни.
Клинические проявления TОRCH-синдрома в подавляющем большинстве случаев зависят не только от этиологии, но и от сроков беременности, когда произошло инфицирование. Манифестные формы ВУИ у новорожденных имеют сходные клинические проявления. При этом очень часто дети рождаются раньше срока или с признаками задержки внутриутробного развития, гепатоспленомегалией. Нередко у детей с ВУИ отмечаются желтуха, экзантемы, дыхательные и разнообразные неврологические нарушения, геморрагические синдромы, анемия (рис. 1). При этом необходимо особо подчеркнуть крайне низкую достоверность диагноза, если используется анализ только клинических особенностей заболевания. В то же время достоверную верификацию этиологии ВУИ следует провести как можно раньше, учитывая, что в настоящее время возможно применение эффективных этиотропных лекарственных препаратов для целого ряда ВУИ (ацикловир – при врожденном герпесе, бензилпенициллин – при врожденных сифилисе и стрептококковой В инфекции, ампициллин – при врожденном листериозе, макролиды – при внутриутробных микоплазмозе, хламидиозе и уреаплазмозе, пириметамин + сульфаниламид или спирамицин – при врожденном токсоплазмозе и др.).
Применяя ПЦР, целесообразно использовать современные методики количественного определения ДНК или РНК инфекционных агентов, основанные на амплификации с гибридизационно-флуоресцентной детекцией продуктов анализа в режиме реального времени, а также параллельно тестировать несколько биологических сред (кровь, спинномозговая жидкость, моча, назофарингеальные мазки, эндотрахеальные аспираты и др.). Подобный подход достоверно увеличивает клиническую информативность проводимых исследований, позволяет оценить динамику развития инфекционного процесса и эффективность этиотропной терапии.
Критериями верификации этиологии ВУИ является выявление у новорожденного ребенка специфических IgM и/или генома (ДНК, РНК) возбудителя. Косвенным лабораторным признаком ВУИ определенной этиологии является детекция специфических IgG c низким индексом авидности при отсутствии специфических IgM (рис. 2). Диагностическое значение низкоавидных специфических IgG существенно повышается, если при параллельном серологическом обследовании матери у нее выявляют высокоавидные специфические IgG [2, 5, 8, 10].
Таким образом, в настоящее время имеются высокочувствительные и высокоспецифичные методы лабораторной диагностики, которые позволяют быстро и с высокой степенью достоверности верифицировать этиологию заболевания, что определяет возможность раннего начала этиотропной терапии для улучшения прогноза ВУИ.
Читайте также:


