Трихомониаз схема лечения детей
Обновлено: 12.05.2024
Урогенитальный трихомоноз – инфекция, передаваемая половым путем, возбудителем которой является простейший одноклеточный паразит Trichomonas vaginalis [1, 2, 3].
Название протокола: Урогенитальный трихомоноз
Код протокола:
Код (коды) МКБ Х
А59.0 Урогенитальный трихомоноз
А59.8 Трихомоноз других локализаций
A59.9 Трихомоноз неуточненный
Сокращения, используемые в протоколе:
АМП – антимикробный препарат
АсАТ – аспартатаминотрансфераза
АлАТ – аланинаминотрансфераза
ВИЧ – вирус иммунодефицита человека
в/м – внутримышечно
г – грамм
ДНК – дезоксирибонуклеиновая кислота
ИФА – иммуноферментный анализ
ИППП – инфекции, передающиеся половым путем
МНН – международное непатентованное название
мл – миллилитр
мг – миллиграмм
МР – реакция микропреципитации
ПИФ – прямая иммунофлюоресценция
ПЦР – полимеразная цепная реакция
РНК – рибонуклеиновая кислота
RW – реакция Вассермана
РКИ – рандомизированное контролируемое исследование
р-р - раствор
УЗИ – ультразвуковое исследование
Дата разработки протокола: 2014 год.
Дата пересмотра протокола: 2015 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: дерматовенерологи, гинекологи, урологи, врачи общей практики, терапевты, педиатры.
Классификация
Клиническая классификация [1, 2]:
Клиническая классификация урогенитального трихомониаза:
По течению:
· свежий;
· хронический;
· латентный.
По фазе:
· острый;
· подострый;
· торпидный.
По тяжести течения:
· неосложненный;
· осложненный.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· Общеклиническое исследование урогенитального мазка (окраска метиленовым синим и/или по Граму) на T.vaginalis и другие ИППП (до начала терапии и после лечения 2 раза);
· Бактериологическое исследование биологического материала на T.vaginalis (выделение чистой культуры) (до начала терапии и после лечения 2 раза);
· ПЦР-исследование для обнаружения T.vaginalis – до лечения.
· Реакция микропреципитации с кардиолипиновым антигеном в сыворотке крови;
· Определение T.vaginalis в биологическом материале в реакции иммунофлюоресценции;
· 2-стаканная проба Томпсона – у мужчин;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· УЗИ органов малого таза;
· кольпоскопия
· цистоуретроскопия (лечебно-диагностическая).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: не проводятся.
Дополнительные диагностические обследования, проводимые на стационарном уровне: не проводятся.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии:
Жалобы и анамнез:
Жалобы:
У мужчин:
· Неприятные ощущения (зуд, жжение) в мочеиспускательном канале;
· скудные выделения из уретры;
· болезненность при мочеиспускании (дизурия);
· болезненность во время половых контактов (диспареуния);
· учащенное мочеиспускание и ургентные позывы на мочеиспускание (при проксимальном распространении воспалительного процесса);
· эрозивно-язвенные поражения кожи головки полового члена;
· боли в промежности с иррадиацией в прямую кишку;
· гематоспермия (редко).
У женщин:
· вагинальные выделения серо-желтого цвета с неприятным запахом;
· зуд/жжение в области наружных половых органов;
· дискомфорт во время полового акта (диспареуния);
· болезненность при мочеиспускании (дизурия);
· эрозивно-язвенные поражения слизистой оболочки наружных половых органов и/или кожи внутренней поверхности бедер;
· дискомфорт или боль в нижней части живота.
Девочки:
· обильные свободные выделения из влагалища;
· болезненность при мочеиспускании (дизурия);
· эрозии и язвы в области вульвы, гименального кольца, влагалища и наружного отверстия мочеиспускательного канала.
Анамнез:
· источник инфицирования пациента;
· половой контакт с больным трихомониазом или случайная половая связь от 3 дней до 3-4 недель;
Физикальное обследование:
Локализация кожных поражений:
У женщин при этом поражаются наружные половые органы (половые губы, клитор), слизистая влагалища и шейки матки, полость матки, яичники, маточные трубы.
У мужчин поражается уретра, мочевой пузырь, предстательная железа, семенники, кожа полового члена, внутренний и наружный листок крайней плоти, мошонка, лобок, промежность.
У лиц обоего пола при гонорее инфицируются миндалины, слизистые полости рта, область ануса, прямая кишка.
У девочек при этом поражаются наружные половые органы (половые губы, клитор), слизистая влагалища.
Патоморфологическая картина изменений:
У женщин:
· гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизисто-гнойное или гнойное уретральное отделяемое;
· гиперемия и отечность слизистой оболочки вульвы, влагалища, слизисто-гнойные или гнойные выделения в заднем и боковых сводах влагалища;
· эндоцервикальные язвы, рыхлость и отек шейки матки, слизисто-гнойные или гнойные выделения из цервикального канала;
· гиперемия, отечность и болезненность в области протоков вестибулярных желез.
У мужчин:
· гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры;
· увеличение и болезненность придатков яичек и яичек при пальпации;
· увеличение и болезненность предстательной железы при пальпации.
У девочек:
· гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала, инфильтрация стенок уретры, слизисто-гнойное или гнойное уретральное отделяемое;
· гиперемия и отечность слизистой оболочки вульвы, влагалища, слизисто-гнойные или гнойные выделения в заднем и боковых сводах влагалища;
Лабораторная диагностика [4, 5, 6, 7, 8, 9].
Общеклиническое исследование урогенитального мазка (окраска метиленовым синим и/или по Граму): обнаружение в биологическом материале T.vaginalis;
Бактериологическое исследование биологического материала на T.vaginalis ручным методом (выделение чистой культуры): обнаружение в биологическом материале T.vaginalis;
Бактериологическое исследование биологического материала на T.vaginalis на анализаторе: обнаружение в биологическом материале T.vaginalis;
ПЦР в биологическом материале: обнаружение ДНК T.vaginalis;
Определение трихомонады в биологическом материале в реакции иммунофлюоресценции: обнаружение антигена и антител к T.vaginalis.
Инструментальные исследования:
Цистоуретроскопия: обнаружение воспалительной реакции слизистой уретры – эрозии, язвы, инфильтрация, стриктуры;
Кольпоскопия: обнаружение эрозии, язвенных поражений, кист, объемных образований.
Показания для консультации специалистов:
· гинеколог (диагностика возможных осложнений);
· уролог (диагностика возможных осложнений);
· психотерапевт (психологическая адаптация).
Дифференциальный диагноз
Д ифференциальный диагноз
Поскольку симптомы трихомонадной инфекции нижних отделов мочеполового тракта (уретрит и цервицит) не являются специфичными, необходимо проведение лабораторных исследований для исключения другой урогенитальной инфекции, обусловленных патогенными (C. trachomatis, N. gonorrhoeae, M. genitalium), условно-патогенными микроорганизмами (грибами рода Сandida, генитальными микоплазмами и микроорганизмами, ассоциированными с бактериальным вагинозом), вирусами (вирусом простого герпеса) на основании клинико-лабораторных критериев (таблица 1).
Кроме того, проводят дифференциальную диагностику с аллергическими вульвовагинитами и баланопоститами.
Таблица 1. Основные клинико-лабораторные дифференциально-диагностические признаки T. vaginalis
Лечение
Цели лечения:
· эрадикация (микробиологическое излечение) T. vaginalis;
· клиническое выздоровление (ликвидация соответствующих клинических симптомов);
· предотвращение осложнений;
· предупреждение инфицирования других лиц.
Тактика лечения
Немедикаментозное лечение:
Режим 2.
Стол №15 (общий).
Медикаментозное лечение
Выбор метода лечения зависит от тяжести течения процесса (таблица 2, 3) [10,11]:
Таблица 2. Лечение неосложненного урогенитального трихомониаза
| Фармакологическая группа | МНН препарата | Форма выпуска | Дозировка | Кратность применения | Примечание |
| Антибактериальные препараты (рекомендованные схемы выбора терапии) | Метронидазол | Таблетки 250, 500 мг | 500 мг | по 500 мг перорально 2 раза в день в течение 5-7 дней | Не существует эффективной альтернативы 5'-нитроимидазолам у больных трихомониазом. Большинство штаммов T. vaginalis высоко чувствительны к метронидазолу родственным метронидазолу препаратам. Преимуществом однократной дозы является простота приема и дешевизна. Однако имеется ряд доказательств, свидетельствующих о том, что при однократном приеме частота неэффективного лечения выше, особенно если одновременно не пролечиваются половые партнеры. В этих случаях рекомендуются повторный курс терапии. |
| Метронидазол | Таблетки 250, 500 мг | 2000 мг | однократно | ||
| Тинидазол | Таблетки 500 мг | 2000 мг | однократно | ||
| Другие вспомогательные препараты | Флуконазол | капсулы50, 100, 150 мг | 50, 100, 150 мг | разные схемы терапии | При длительном применении АМП рекомендуются для профилактики урогенитального кандидоза |
| Фармакологическая группа | МНН препарата | Форма выпуска | Дозировка | Кратность применения | Примечание |
| Антибактериальные препараты (рекомендованные схемы выбора терапии) | Метронидазол | Таблетки 250, 500 мг | 2000 мг | однократно в течение 3-5 дней | |
| Метронидазол | Таблетки 250, 500 мг | 500 мг | 3 раза в сутки в течение 7 дней | ||
| Тинидазол | Таблетки 500 мг | 2000 мг | однократно в течение 3-5 дней | ||
| Другие вспомогательные препараты | Флуконазол | Капсулы 50, 100, 150 мг | 50, 100, 150 мг | разные схемы терапии | При длительном применении АМП рекомендуются для профилактики урогенитального кандидоза |
Особые ситуации
Лечение урогенитального трихомониаза в период беременности [13,14]. Показано, что урогенитальный трихомониаз ассоциируется с неблагоприятными исходами беременности (преждевременные роды, преждевременный разрыв плодного пузыря и др.).
Со второго триместра беременности рекомендуется метронидазол в однократной дозе 2,0 г внутрь или по 500 мг 2 раза в сутки в течение 7 дней.
Метронидазол может использоваться на всех сроках беременности и в период грудного вскармливания, однако в этих случаях лучше избегать схем с использованием высоких доз препарата.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность назначения)
· метронидазол (таблетки 250, 500 мг);
· метронидазол (таблетки 250, 500 мг);
· тинидазол (таблетки 500 мг);
· флуконазол (капсулы 50, 100, 150 мг).
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): нет
Медикаментозное лечение, оказываемое на стационарном уровне: нет
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет
Другие виды лечения: нет
Другие виды лечения, оказываемые на амбулаторном уровне:
Другие виды, оказываемые на стационарном уровне:
Хирургическое вмешательство: нет
хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях: нет.
Дальнейшее ведение
· бактериологическое исследование биологического материала на T.vaginalis через месяц после окончания антибактериальной терапии – с целью контроля излеченности;
· при подтверждении регресса клинических симптомов и отрицательных результатах бактериологического исследования – снятие с учета.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения
· эрадикация возбудителя из организма;
· отсутствие клинических симптомов заболевания;
· уменьшение частоты рецидивов;
· отсутствие осложнений.
Препараты (действующие вещества), применяющиеся при лечении
| Метронидазол (Metronidazole) |
| Тинидазол (Tinidazole) |
| Флуконазол (Fluconazole) |
Профилактика
Профилактические мероприятия
· Своевременное выявление половых контактов и привлечение к обследованию и лечению;
· Обследование членов семьи;
· исключение беспорядочных половых связей в последствие;
· Массовая профилактическая пропаганда, предусматривающая понятие личной и общественной профилактике ИППП через средства массовой информации, памятки и мультимедийные программы;
· Индивидуальные консультации и профилактические беседы с родителями и учащимися старших классов по вопросам межличностных отношений, полноценной информации о сексуальных отношениях, последствий раннего начала половой жизни, нежелательной беременности, разъяснение правил безопасного секса (применение презерватива);
· В кабинетах приема врачей дерматовенерологов, акушер-гинекологов, урологов, кабинетах профилактических осмотров на предприятиях, учебных организациях консультирование по способам предотвращения или снижения риска инфицирования гонококковой инфекцией и другими ИППП;
· Подготовка волонтеров, учащихся образовательных учреждений для проведения бесед о безопасном поведении и распространении литературы информационно-образовательного характера по вопросам профилактики ИППП.
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- Список использованной литературы: 1. Европейское руководство по ведению больных по ЗППП.-2001 г.- Журнал 12.-№3ю- 111 с. 2. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем и урогенитальными инфекциями.-2011 г.- с.- 109. 3. Sexually Transmitted Diseases Treatment Guidelines, 2010 // Department of health and human services Centers for Disease Control and Prevention. Recommendations and Reports December 17, 2010 / Vol. 59 / No. RR-12./ p. 114. 4. Fonts LS, Kraus SJ. Trichomonas vaginalis: re-evaluation of its clinical presentation and laboratory diagnosis. // J. Inf. Dis 1980;141:137-143 5. Bickley LS, Krisher KY, Punsalang A, et al. Comparison of direct-fluorescent antibody, acridine orange, wet mount and culture for detection of Trichomonas vaginalis in women attending a public sexually transmitted disease clinic. // Sex Transmitted Dis. 1989; 16:127-131. 6. Krciger JN, Tarn MR, Stevens CE, et al. Diagnosis of trichomoniasis: comparison of conventional wet-mount examination with cytological studies, cultures, and monoclonal antibody staining of direct specimens. // JAMA 1998;259:1223-1227. 7. Lara-Torre E, Pinkerton JS. Accuracy of detection of Trichomonas vaginalis organisms on a liquid-based papanicolaou smear. // Am J Obstet Gynecol 2003;188:354–6. 8. Hardick A, Hardick J, Wood BJ, et al. Comparison between the Gen-Probe transcription-mediated amplification Trichomonas vaginalis research assay and real-time PCR for Trichomonas vaginalis detection using a Roche LightCycler instrument with female self-obtained vaginal swab samples and male urine samples. // J Clin Microbiol 2006;44:4197–9. 9. Nye MB, Schwebke JR, Body BA. Comparison of APTIMA Trichomonas vaginalis transcription-mediated amplification to wet mount microscopy, culture, and polymerase chain reaction for diag¬nosis of trichomoniasis in men and women. // Am J Obstet Gynecol 2009;200:188–97. 10. Forna F, Gulmezoglu AM. Interventions for treating trichomoniasis in women. Cochrane Database Syst Rev 2003; 2:CD000218. 11. Pearlman MD, Yashar C, Ernst S, Solomon W. An incremental dosing protocol for women with severe vaginal trichomoniasis and adverse reactions to metronidazole. // Am J Obstet Gynecol 1996; 174:934–936. 12. Klebanoff MA, Carey JC, Hauth JC et al. Failure of metronidazole to prevent preterm delivery among pregnant women with asymptomatic Trichomonas vaginalis infection. N Engl J Med 2001; 345:487–493. 13. Kigozi GG, Brahmbhatt H, Wabwire-Mangen F et al. Treatment of Trichomonas in pregnancy and adverse outcomes of pregnancy: a subanalysis of a randomized trial in Rakai, Uganda. Am J Obstet Gynecol 2003; 189:1398–1400. 140,141. 14. Czeizel A, Rockenbauer M. A population based case – control teratologic study of oral metronidazole treatment during pregnancy. // Br. J. Obstet Gynaecol 1998;105:322-327. 15. Caro-Paton T, Carvajal A, Martin de Diego J, et al. Is metronidazole teratogenic? A meta-analysis. // Br. J. Clin. Pharmacol. 1997;44:179-182. 16. Burtin P, Taddio A, Ariburnu O, et al. Safety of metronidazole in pregnancy: a meta-analysis. Am. Br. J. Obstet Gynaecol 1995;172:525-529.
Информация
Конфликт интересов: отсутствует.
Рецензент: Нурушева С.М., д.м.н., заведующая кафедрой кожных и венерических болезней КазНМУ им С.Д. Асфендиярова
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
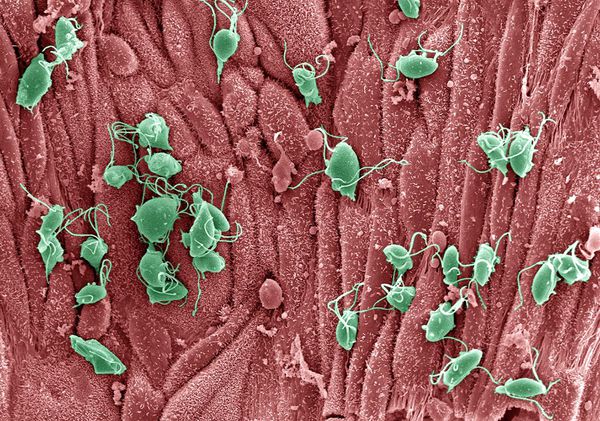
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
![Урогенитальный трихомониаз]()
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
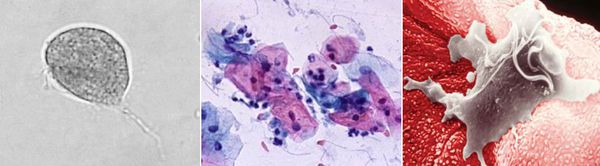
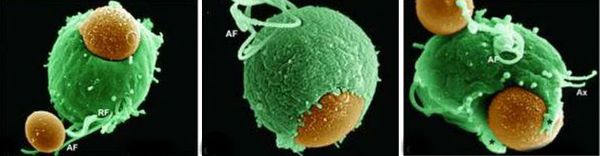
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
![Влагалищная трихомонада]()
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
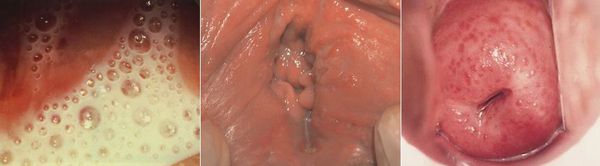
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
![Симптомы трихомониаза у женщины]()
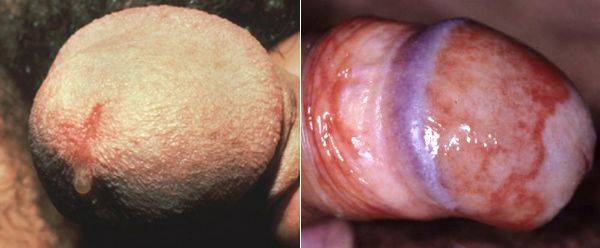
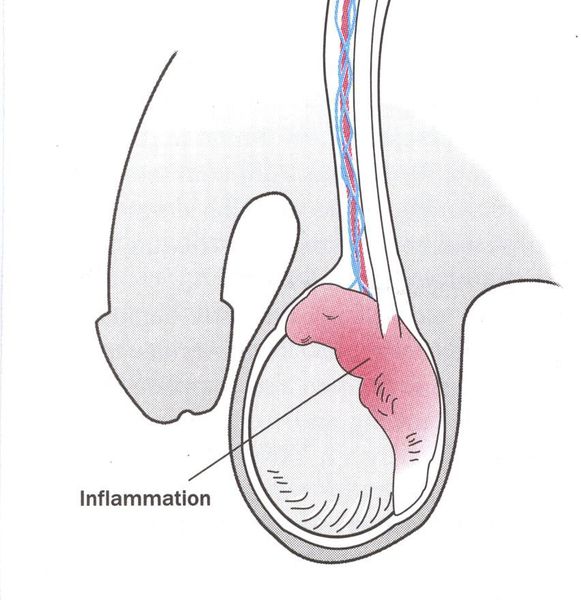
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
![Симптомы трихомониаза у мужчин]()
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
![Прикрепление трихомонад к эпителию]()
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
![Трихомонады, поглощающие другие клетки]()
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
![Эпидидимит]()
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
![Анализ мазка]()
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
![Полимеразная цепная реакция]()
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
![фотография пользователя]()
Алёна, не делала анализ им,но у дочери давно замечаю покраснения и зуд,город маленький не хочу вести к нам,стыдно.
Алёна, врач у которого я была рассказала что при родах детям передаётся эта болезнь в большинстве случаев.
![фотография пользователя]()
Вам нужно отвести её к гинекологу, чтобы сдать мазок на флору и уже по результату назначить лечение. Это не обязательно трихомониаз. Лечение серьезное и сильно влияет на организм, просто так лечить не стоит если нет заболевания на самом деле.
Алёна, в нашу больницу идти доверия уже нет,мне две беременности брали все анализы и толку не было,а в другой город везти их не могу двоих,у дочери покраснения,зуд,бывали даже промежности трескались и было видно,выделения не белые ,но часто влажно у нее
Алёна, у сына тоже покраснение на головке заметила ,раньше не было видно у него ничего, а щас вот подрос и увидела что красная головка
![фотография пользователя]()
![фотография пользователя]()
Препарат орнидазол в одной таблетке 500мг. Рассчитывается дозировка 25мг на кг веса в сутки. Если весят 20кг то выходит 1 таблетка в день. Лечение 5 дней.
Если увидите что детям становится плохо на фоне лечения - отменяйте.![фотография пользователя]()
мази не надо.
смотря сколько таблеток вы дадите и останутся ли жалобы. нужно будет смотреть по ситуации.
орнидазол разрешен детям,в том числе при лечении трихомонад и его будет достаточно![фотография пользователя]()
Валерия, я сама его лечила полгода назад,но мужа не было рядом долгое время и он лечение не прошёл, врач сказала что нужно с ним вместе курс лечения проходить,а что ему принимать не назначила
![фотография пользователя]()
А когда симптомы у детей появились? Они сами на что-то жалуются?
До 6 лет метронидазол нельзя применять у детей. Это и так тяжёлый антибиотик. А назначать его в отсутствие трихомонады - это сильный удар по детскому здоровью.
Если вы любите своих детей, то вам необходимо отвести их и сдать мазки, а не заниматься лечением того, что возможно и не существует. Для вас должно стоять на первом месте здоровье ваших детей, а не переживания о том, что кто-то что-то не то подумает![фотография пользователя]()
Здравствуйте, Алина.
Однозначно нужно сдавать мазочки малышам. Вероятность у них трихомониаза - крайне мала. Если Вас длительно мучает выделения - не обязательно, что все это время была трихомонада. Она очень легко обнаруживается и лечится. Все равно вы за эти годы хоть один антибиотик, да принимали. Скорее всего трихоманада появилась позже, перед тем как ее выявили у Вас и бытовым путём она не передаётся. Сдайте анализы - возможно у деток банальное нарушение флоры![фотография пользователя]()
Доброе утро! У детей не бывает трихомониаза, это инфекция, передающаяся половым путём. У дочери может быть покраснение и зуд, связанное с наличием условно-патогенной флоры или глистов. Вам надо сдать ребёнку бакпосев выделений из предверия влагалища с чувствительностью к антибиотикам и анализ кала на яйца глистов и простейшие
На сервисе СпросиВрача доступна консультация венеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
![фотография пользователя]()
Добрый вечер! Для того, чтобы понимать, чем и как Вам помочь, хотелось бы увидеть все Ваши анализы, схемы лечения
Здравствуйте, Илона. То, что касается трихомоиназ, то она не вылечивается с 1997 года. Многочисленные лечения в течение более десяти не давали никаких результатов. Каждый раз обнаруживали трихомонаду снова и снова (как в частных, так и в государственных клиниках). Врачи утверждали, что с трихомонадой жить можно и ничего страшного не будет. А с антибиотиком больше себя погубите. После 10-15 лет безуспешного лечения я перестал лечить трихомонаду, а при обострении, при болях и воспалениях простаты, часто глушил индометацином, цефтриаксоном и свечами (прополисные, противопростатные). В 2016 году из-за сильных болей в низу живота, мошонки, простаты я обратился с жалобой к врачу урологу. Осмотрев ситуацию врач сказал врач, что нужно удалить аденому и все пройдет. Послушался его совету и лег на операцию. После операции начались еще боли в мошонке, промежности(простаты) стали невыносимыми,сильные рези в уретре, кровотечение шла 2 месяца, появилась недержание мочи. Оперировавший врач лечить отказался. После этого лечился у многих врачей и во многих больницах. Все лечили простаты, но эффекта никакого не было. Каждый раз после лечения через полтора-два снова воспалялся, повышался температура, был даже госпитализирован, но эффекта также никакого не было. В декабре 2018 года при МРТ простаты обнаружили опухоль левого бедра. После многочисленных обследований на левом бедре онкологию исключили. Сказали, что хроническое воспаление кости. Нужно проверяться на ИППП. При проверке на ИППП обнаружили хламидии и трихомониаз. В июле и начало августа 2019 года по назначению врача-венеролога стал лечиться: сумамед 1 т. 3 р/д в течение 5 дней (пил 7 дней) и что-то из французских препаратов (аналог трихопола) по 1т. 1 р/д 7дней. И все. Результат -отрицательный. После проверки в сентябре-октябре снова обнаружили трихомонаду и хламидии. Следующий врач, уже врач ортопед-инфекционист, назначил следующую схему: Макролипид по 1 т. 10 дн., Вильпрафен 1,0 х2р/д 14 дней (пил 15 дней), Флюкостат по 1 капс в 1-ый день, на 8 день и на 25 день; свечи Виферон 1 р/д 10 дн.,Эубикор -3р/д, Витрум 1т/д на весь курс-38 дн.На 25 день лечения включил Сумамед из расчета 1 табл в день каждые 72 часа,то есть 1 табл. через трое суток. Курс лечения снова не дал эффекта. Те же хламидии и трихомоноды. Перед курсом лечения назначанным врачмо ортопедом-инфекицонистом проешл антибактериьланый курс (цефтриаксон - 14 дн., так как сделали операцию по взятию биопсию кости) и после этого приступил к назначенному курсу по вышеописанной схеме. Курс прошел. Сейчас нова сильные боли в мошонке, промежности, сильные рези в уретре. Эффект лечения снова не дал результата. Из-за сильных болей сейчас стал применять свечи иммуномодуляторы-полиоксидоний. Читал, что перед лечением хламидии нужно укреплять иммунную систему. Вот и все. Можете ли вы помочь в этой моей проблеме? Есть ли выход их этой ситуации? Как можно окончательно избавиться от этих болезней. Спасибо за ранее за ответ.
![фотография пользователя]()
Добрый день! Скажите, пожалуйста, Вам трихомонаду обнаруживали ПЦР исследованием? Или в обычном мазке?
Читайте также: