Тропическая малярия на латыни
Обновлено: 25.04.2024
Малярия: диагностика, лечение, профилактика
Возбудители малярии — представители рода Plasmodium: P. falciparum, P. vivax, P. ovale и P. malariae. Заболевание угрожает более чем полутора миллиардам человек (проживают в эндемичных районах). В Африке от малярии ежегодно умирают 1 млн детей в возрасте до пяти лет. В Великобритании каждый год регистрируют 2 тыс. случаев заболевания, десять из которых заканчиваются смертельным исходом.
В группу повышенного риска входят иммигранты, возвращающиеся на родину после долгого отсутствия, так как они утрачивают иммунитет и часто пренебрегают профилактическими средствами.
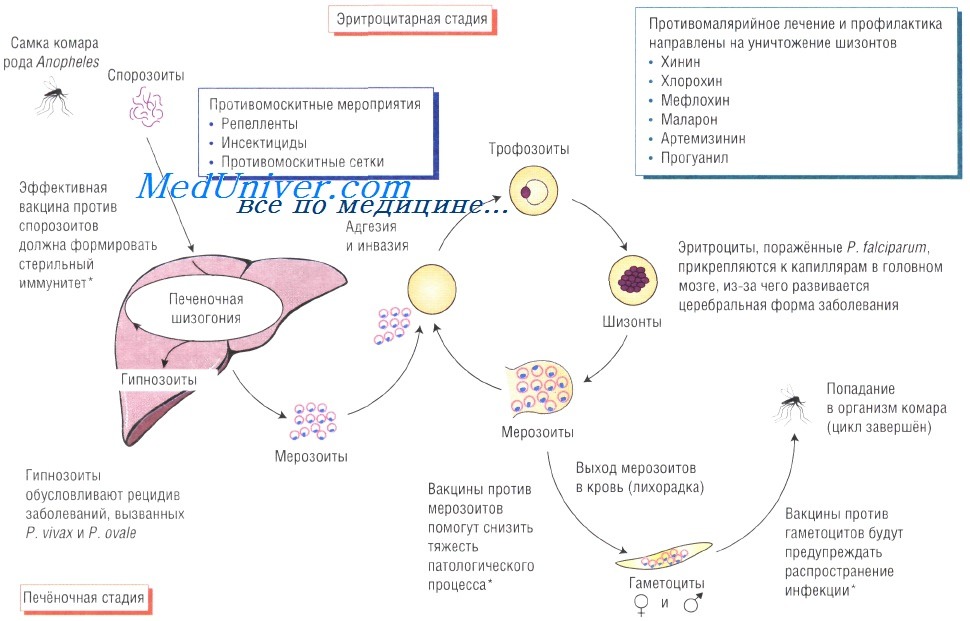
Жизненный цикл возбудителя малярии. Спорозоиты возбудителя попадают в кровоток при укусе самки комара рода Anopheles. При проникновении с током крови в печень паразит начинает размножаться внутри гепатоцитов. Затем возбудители поражают эритроциты и размножаются в них, при этом происходит выброс цитокинов, обусловливающих большинство симптомов малярии. Инфицированные эритроциты приобретают кнопкообразные выступы, при помощи которых они прикрепляются к стенкам капилляров.
Клинические признаки малярии. Малярия должна быть исключена у всех пациентов, путешествовавших в страны эндемической зоны, особенно если у них присутствует лихорадка или гриппоподобные симптомы. Инфекция, вызванная P. falciparum, очень быстро прогрессирует и может привести к смерти пациента (особенно у неиммунных лиц). Инфекция, обусловленная другими плазмодиями, протекает в более лёгкой форме. У неиммунных путешественников характерно развитие заболевания без регулярных (через 1 или 2 дня) приступов малярии.
Plasmodium falciparum поражает практически все органы, поэтому возможно развитие множества различных осложнений (церебральная малярия, инфекционно-токсический шок, острый гемолиз, почечная недостаточность, гепатит, отёк лёгких).
Диагностика малярии. Исследуемый материал — микроскопия крови (по крайней мере 3 препарата толстой капли крови и тонкого мазка крови), взятой лучше всего во время или сразу после приступа лихорадки. Другие методы диагностики:
• экспресс-тест-dipstick (для обнаружения антигена в крови);
• молекулярно-генетический метод (особенно для определения устойчивости к лекарственным препаратам).
Лечение малярии. Химиотерапия позволяет уничтожить паразитов, циркулирующих в эритроцитах. Во избежание развития устойчивости необходимо постоянно чередовать используемые препараты (комбинированная терапия). Для лечения малярии, вызванной Plasmodium falciparum, применяют хинин, пириметамин и сульфадоксин + пириметамин или хинин и доксициклин. Иногда в качестве одного из компонентов используют артеметер.
Для уничтожения P. vivax, P. ovale и P. malariae в эритроцитах применяют хлорохин, а для эрадикации гипнозоитов P. vivax и P. ovale — примахин.
Профилактика и контроль малярии. Необходимо соблюдать определённые меры предосторожности: спать только под москитной сеткой, закрывать открытые участки кожи на рассвете и вечером, когда комары активизируются, а также использовать репелленты. Профилактические препараты принимают согласно предписанию врача, но необходимо учитывать, что медикаменты не обеспечивают полной зашиты от инфекции.
В настоящее время разрабатывают ряд антиспорозоитных вакцин. Ведётся разработка вакцин и против эритроцитарных (бесполых и половых) форм паразита. Комбинированные вакцины будут наиболее эффективны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Малярия: диагностика, лечение, профилактика
Возбудители малярии — представители рода Plasmodium: P. falciparum, P. vivax, P. ovale и P. malariae. Заболевание угрожает более чем полутора миллиардам человек (проживают в эндемичных районах). В Африке от малярии ежегодно умирают 1 млн детей в возрасте до пяти лет. В Великобритании каждый год регистрируют 2 тыс. случаев заболевания, десять из которых заканчиваются смертельным исходом.
В группу повышенного риска входят иммигранты, возвращающиеся на родину после долгого отсутствия, так как они утрачивают иммунитет и часто пренебрегают профилактическими средствами.
Жизненный цикл возбудителя малярии. Спорозоиты возбудителя попадают в кровоток при укусе самки комара рода Anopheles. При проникновении с током крови в печень паразит начинает размножаться внутри гепатоцитов. Затем возбудители поражают эритроциты и размножаются в них, при этом происходит выброс цитокинов, обусловливающих большинство симптомов малярии. Инфицированные эритроциты приобретают кнопкообразные выступы, при помощи которых они прикрепляются к стенкам капилляров.
Клинические признаки малярии. Малярия должна быть исключена у всех пациентов, путешествовавших в страны эндемической зоны, особенно если у них присутствует лихорадка или гриппоподобные симптомы. Инфекция, вызванная P. falciparum, очень быстро прогрессирует и может привести к смерти пациента (особенно у неиммунных лиц). Инфекция, обусловленная другими плазмодиями, протекает в более лёгкой форме. У неиммунных путешественников характерно развитие заболевания без регулярных (через 1 или 2 дня) приступов малярии.

Plasmodium falciparum поражает практически все органы, поэтому возможно развитие множества различных осложнений (церебральная малярия, инфекционно-токсический шок, острый гемолиз, почечная недостаточность, гепатит, отёк лёгких).
Диагностика малярии. Исследуемый материал — микроскопия крови (по крайней мере 3 препарата толстой капли крови и тонкого мазка крови), взятой лучше всего во время или сразу после приступа лихорадки. Другие методы диагностики:
• экспресс-тест-dipstick (для обнаружения антигена в крови);
• молекулярно-генетический метод (особенно для определения устойчивости к лекарственным препаратам).
Лечение малярии. Химиотерапия позволяет уничтожить паразитов, циркулирующих в эритроцитах. Во избежание развития устойчивости необходимо постоянно чередовать используемые препараты (комбинированная терапия). Для лечения малярии, вызванной Plasmodium falciparum, применяют хинин, пириметамин и сульфадоксин + пириметамин или хинин и доксициклин. Иногда в качестве одного из компонентов используют артеметер.
Для уничтожения P. vivax, P. ovale и P. malariae в эритроцитах применяют хлорохин, а для эрадикации гипнозоитов P. vivax и P. ovale — примахин.
Профилактика и контроль малярии. Необходимо соблюдать определённые меры предосторожности: спать только под москитной сеткой, закрывать открытые участки кожи на рассвете и вечером, когда комары активизируются, а также использовать репелленты. Профилактические препараты принимают согласно предписанию врача, но необходимо учитывать, что медикаменты не обеспечивают полной зашиты от инфекции.
В настоящее время разрабатывают ряд антиспорозоитных вакцин. Ведётся разработка вакцин и против эритроцитарных (бесполых и половых) форм паразита. Комбинированные вакцины будут наиболее эффективны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тяжесть течения P.falciparum-малярии. Клинические особенности P.falciparum-малярии
С первых дней болезни на фоне лихорадки (обычно ремиттирующего, субконтинуального или неправильного типов) больные отмечают сильную головную боль, головокружение, разлитые миалгии и артралгии, резкую слабость При высокой температуре тела наблюдаются тошнота, повторная рвота, артериальная гипотензия, тахикардия и тахипноэ Характерным признаком болезни являются боли в мезогастрии, учащение стула, при этом, в отличие от острых кишечных инфекций, каловые массы обычно не имеют патологических примесей.
У ряда больных в начальный период болезни наблюдаются кашель, признаки бронхоспазма, аллергическая экзантема.
Увеличение печени и селезенки выявляется позднее, чем при других видах инфекции, — на 7-10-й день болезни, что затрудняет раннюю диагностику. Анемия развивается рано и быстро прогрессирует, сопровождаясь желтушностью южных покровов.
Частыми проявлениями Р. falciparum-малярии являются олигурия, альбуминурия, микрогематурия и цилиндрурия, которые обычно купируются этиотропными средствами. У многих больных определяется клинико-биохимический комплекс симптомов острого гепатита.
В случае несвоевременной диагностики и неадекватной терапии у неиммунных лиц в течение первых 5-7 дней болезни часто развиваются шок, малярийная кома, острая почечная недостаточность, острый массивный гемолиз, гемоглобинурия, геморрагический синдром и другие тяжелые осложнения.
Коматозная Р. falciparum-малярия характеризуется стадийным развитием клинической картины. Вначале больные отмечают интенсивную и усиливающуюся головную боль, головокружение, повторную рвоту. Наблюдаются вялость, выраженная психическая истощаемость и сонливость больного (стадия сомноленции). Спустя несколько часов может развиться сопорозная стадия, в которой сознание больных может быть спутанным, возникают судороги, отмечаются оживление рефлексов и появление патологических рефлексов, явления менингизма.
При отсутствии терапии развивается глубокая кома с арефлексией, артериальной гипотензией, прогрессирующей одышкой, парезом сфинктеров Прогноз в таких случаях часто неблагоприятный, но адекватная терапия в период сомноленции и сопора может обеспечить выздоровление большей части больных.
Острая почечная недостаточность при Р. falciparum-малярия обычно развивается в конце 1-й или в начале 2-й недели болезни и характеризуется прогрессирующей олигурией и анурией, азотемией, гиперкалиемией. В моче обнаруживаются высокое содержание белка, эритроциты, лейкоциты, гиалиновые и зернистые цилиндры. Острая почечная недостаточность часто сочетается с другими видами осложнений. Своевременная этиотропная терапия обеспечивает хороший купирующий эффект.
Тяжелым осложнением P. falciparum-малярии является гемоглобинурия, возникающая как в результате острого внутрисосудистого гемолиза вследствие массивной инвазии, так и (наиболее часто) в результате использования хинина, примахина, сульфаниламидных препаратов у лиц с дефицитом Г-6-ФДГ. В зависимости от степени гемолиза у больных остро повышается температура тела, возникают боли в поясничной области, олиго- и анурия с отделением скудной мочи почти черного цвета (за счет оксигемоглобина в свежей моче) или цвета красного вина (за счет метгемоглобина в постоявшей моче).
При отстаивании моча разделяется на два слоя: верхний — прозрачный, темно-вишневого цвета и нижний — мутный, с большим количеством детрита. Отмечается быстрое развитие и прогрессирование желтухи и анемии. В дальнейшем может развиться острая почечная недостаточность с неблагоприятным прогнозом. Как правило, гемоглобинурия развивается при массивной паразитемии, однако ввиду первоочередного разрушения инвазированных эритроцитов в препаратах толстой капли и мазках крови паразиты могут обнаруживаться с трудом, что усложняет распознавание болезни и может приводить к диагностическим ошибкам.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Возбудитель малярии. Спорогония и шизогония
Возбудители малярии относятся к царству Animalia, подцарству Protozoa, типу Apicomplexa, классу Sporozoea, подклассу Coccidia, отряду Eucoccidiida, подотряду Haemosporina, роду Plasmodium. У человека в естественных условиях малярию вызывают 4 вида плазмодиев: P. vivax (Grassi et Feletti, 1890) Labbe, 1899 — возбудитель Р. vivaх-малярии, или трехдневной малярии; P. malariae (Laveran, 1881) Grassi et Feletti, 1890 — возбудитель четырехдневной малярии; P. falciparum (Laverania falcipara) Welch, 1897 — возбудитель тропической, или P. falciparum малярии; P. ovale Stephens, 1922 — возбудитель Р. ovale-малярии (типа трехдневной), отличающиеся по ряду экологических и биоморфологических параметров и клинико-эпидемиологической характеристике вызываемых ими заболеваний В пределах видов известны географические варианту расы и штаммы плазмодиев. В экспериментальных условиях возможно заражение человека оонозными видами плазмодиев обезьян (P. knowlesi, P. cynomolgi и др.).
При окраске по Романовскому — Giemsa у малярийных паразитов дифференцируют характерные для каждого вида ядро рубиново-красного цвета, цитоплазму голубого цвета, вакуоль и на некоторых стадиях развития — продукт паразитарного метаболизма гемоглобина - пигмент естественного золотисто-бурого цвета, что наряду с изменениями морфологии пораженных эритроцитов используется для идентификации возбудителей.
Шизогония. В организме человека малярийные паразиты последовательно проходят фазы тканевой (экзоэритроцитарной) и эритроцитарной шизогонии.
Тканевая шизогония протекает в гепатоцитах, в которые спорозоиты проникают из крови путем связывания циркумспорозоитных белков 2-го региона в качестве лигандов с гепарин-сульфатпротеогликанами и липопротеинами низкой плотности клеточной мембраны, выполняющих роль рецептора для паразитов. В гепатоцитах спорозоиты последовательно трансформируются в трофозоиты и шизонты, в результате деления последних образуются десятки тысяч (до 50 000 у P. falciparum) тканевых мерозоитов.

Эритроцитарная шизогония происходит циклически в эритроцитах различного возраста (Р vivax в незрелых и молодых эритроцитах, P. malariae — в старых, а Р. falciparum — в эритроцитах любого возраста). Поступившие из печени тканевые мерозоиты взаимодействуют с хемокинами — рецепторными белками эритроцитарной мембраны, в частности, P. falciparum с гликофоринами A (Aikawa M., Iseki М. и др , 1990), ретикулоцитсвязывающие протеины P. vivax — с белками системы Duffy — Fy" и Fyb(Miller L.H. и др.,1976), и, вызывая инвагинацию оболочки эритроцитов с образованием паразитофорной вакуоли, инвазируют эритроциты.
В них бесполые стадии паразитов развиваются (в течение 48 ч —P. vivax и P. falciparum, 50 ч —P. ovale и 72 ч — P. malariae) от стадии юного (кольцевидного, или ring-form) трофозоита до стадии зрелого шизонта с образованием после его деления эритроцитарных мерозоитов (от 6-8 у P. malariae до 32-40 у Р falciparum). Новое поколение эритроцитарных мерозоитов, взаимодействуя с комплементарными клеточными рецепторами, инвазируют новые эритроциты, где проходят очередной цикл эритроцитарной шизогонии.
Часть мерозоитов после проникновения в эритроциты трансформируется в них в незрелые половые стадии — микро- (мужские) и макро-(женские) гаметоциты (гаметоцитогония). При микроскопии крови больных P. vivax-,P. ovale- и четырехдневной малярией зрелые гаметоциты обнаруживаются уже в первые дни болезни и исчезают вскоре после прекращения эритроцитарной шизогонии. Напротив, гаметоциты P. falciparum созревают в течение 10-12 дней и сохраняются в периферической крови в течение 4-8 нед после исчезновения бесполых эритроцитарных стадий паразита.
Поэтому при микроскопии периферической крови больных неосложненной P.falciparum-малярией обнаруживаются лишь юные (кольцевидные) трофозоиты, а затем и гаметоциты. Промежуточные формы бесполых стадий этих плазмодиев обычно обнаруживаются в периферической крови при злокачественном, осложненном течении P.falciparum-малярии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

