Туберкулез легких и бронхогенный рак
Обновлено: 12.05.2024
Патогенез взаимодействия туберкулеза и рака легкого. Диагностика рака при туберкулезе.
Но как ни важны и интересны патогенетические аспекты взаимоотношения между этими заболеваниями, наибольшее практическое значение в настоящее время приобретают их дифференциальная диагностика, а также своевременное распознавание сочетанных форм процесса. Актуальность этой проблемы значительно возросла с тех пор, как было установлено, что начальной формой часто является периферический рак легкого, который по своим рентгенологическим признакам может походить на туберкулезный процесс.
Вместе с тем встречаются такие формы туберкулеза, которые по клинико-рентгенологической картине весьма напоминают рак легкого. Очевидно, только с помощью комплекса различных диагностических методов можно своевременно распознать сочетание рака и туберкулеза. С этой целью предложены многие способы клинического, инструментального, лабораторного и иммунологического исследования. Пользуясь ими, мы могли установить, что сочетание этих заболеваний в подавляющем большинстве случаев встречается у мужчин обычно старше 50 лет (в 89,5%).
Средний возраст этих больных составляет 58,5 года и приближается к соответствующему показателю для больных только ракам (61,4 года), но в то же время отличается от более молодого возрастного состава больных туберкулезом.
Характерно, что интервал между сроком выявления или затихания активного туберкулеза и моментом установления диагноза рака оказывается довольно длительным. Только у 23,3% больных оба заболевания выявлены одновременно и лишь в исключительных случаях (у 1,3%) туберкулез развивался на фоне рака легких. Таким образом, у подавляющего большинства больных (75,4%) туберкулез предшествует раку. У этих больных период между выявлением туберкулеза и рака легкого составляет в среднем 8,8—10,8 года, а между затиханием туберкулеза и возникновением рака — около 7 лет.
При всей общности отдельных клинических признаков, характерных для рака и туберкулеза органов дыхания, при сочетании этих заболеваний обращают на себя внимание появление или учащение и утяжеление таких симптомов, как общая слабость, длительный и нередко надсадный сухой кашель, упорные кровохарканья, стойкие и нарастающие боли в груди, одышка, потеря в весе, лихорадка неправильного типа. Такое состояние особенно отмечается при центральной форме броихогенного рака, присоединяющегося к туберкулезу.
В подобных случаях, кроме того, отсутствуют признаки обострения туберкулеза в виде появления бацилловыделения, увеличения размеров каверн, образования перифокалыюго воспаления вокруг старых очагов и свежей бронхогенной или гематогенной диссеминации. Характерно, что у большинства больных, несмотря на присоединение рака, туберкулезный процесс не только не обостряется, но под влиянием химиотерапии даже затихает и лишь в части случаев, главным образом в терминальной фазе рака, прогрессирует.
Наряду с правильной интерпретацией симптоматики болезни некоторую роль имеют туберкулиновые тесты (отрицательные кожные реакции и белково-туберкулиновая проба и др.). Значительно большее диагностическое значение приобретают результаты бронхоскопии, цитологического исследования мокроты и смывов со слизистой оболочки бронхов, а также изучение биоптического материала, полученного при пункции легкого или путем аспирации при зондировании бронхов. Но ведущую роль в выявлении этих сочетанпых заболеваний играет, конечно, комплексный рентгенологический метод исследования. Правда, раннее рентгенологическое распознавание броихогенного рака при одновременном наличии туберкулеза встречает определенные затруднения.
Тем не менее в этих случаях можно отметить некоторые признаки, характерные для такого вида поражения легких. Так, если туберкулез не сопровождается обострением, а вне зоны специфических изменений или в противоположном легком возникает одиночная, изолированная, крупноочаговая или фокусная тень со слегка волнистыми контурами и однородной структуры, то в первую очередь следует предположить присоединение периферического рака к туберкулезу легких. Подозрение на развитие опухолевого процесса вызывает появление такой же тени в зоне расположения старых фиброзных очагов, особенно при отсутствии их обострения.
При развитии рака в зоне активных туберкулезных изменений правильный диагноз может быть установлен иногда в результате короткого курса специфической химиотерапии. При сочетании периферического рака и активного туберкулеза последний при этом подвергается инволюции, а изменения, отображающие опухолевый процесс, увеличиваются в объеме и прогрессируют.
Иногда рак может развиваться в стенке туберкулезной каверны или в дренирующем ее бронхе. В этих случаях рентгенологически можно отметить появление выраженного асимметричного утолщения стенки каверны, ранее тонкостенной и равномерно утолщенной, или образование полипообразных разрастаний в ее просвете. Значительные трудности возникают при выявлении рака, образующегося в зоне туберкуломы или в заполненной каверне. Важнейшими рентгенологическими признаками, которые позволяют заподозрить озлокачествление этих туберкулезных образований, являются постепенное увеличение их объема и появление бугристости контуров, но без перифокалыюго воспаления вокруг них, а также формирование в патологическом фокусе обширного центрального ландкартообразного или множественного распада, не сопровождающегося бронхогенной диссеминацией и бацилловыделением.
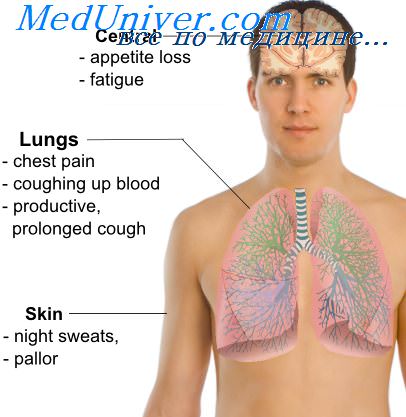
При присоединении к туберкулезу центрального рака легкого наиболее ранними рентгенологическими признаками являются перемещающиеся гиповентиляция и эмфизема сегмента или доли легкого и нередкое одновременное появление в них дольковых ателектазов и пневмоиита. При применении антибиотиков широкого спектра действия воспалительные изменения в этих случаях подвергаются быстрой инволюции, что не свойственно туберкулезу. Иногда присоединение центрального рака отображается появлением ограниченных, груботяжистых, перибронхиальных, интерстициальных или стелющихся по междолевой плевре уплотнений, исходящих из корня легкого. Наиболее убедительными, хотя и запоздалыми, рентгенологическими признаками центрального рака, развивающегося при туберкулезе, являются ателектаз сегмента или доли, одностороннее увеличение и изменение структуры тени корня легких, который может содержать увеличенные лимфатические узлы. Такие изменения не характерны для туберкулеза легких у взрослых.
Косвенными рентгенологическими признаками присоединившегося к туберкулезу центрального рака и его метастазов во внутригрудные лимфатические узлы являются, кроме того, симптом Гольцкнехта — Якобсона, не вызванное туберкулезом стойкое смещение средостения, подъем купола диафрагмы, его неподвижность или парадоксальное перемещение.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
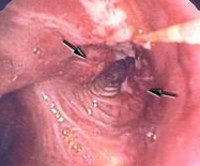
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Туберкулез бронхов – это специфическое воспалительное поражение бронхиальной стенки, вызванное M. tuberculosis и обычно осложняющее течение туберкулеза внутригрудных лимфатических узлов (ВГЛУ) и легких. Для туберкулеза бронхов типичен некупируемый приступообразный кашель с выделением скудной мокроты, боль в грудной клетке, одышка, кровохарканье. Диагноз выставляется с учетом данных рентгено-томографического исследования, бронхографии и бронхоскопии, анализа лабораторного материала на ВК, туберкулинодиагностики. Лечение туберкулеза бронхов осуществляется противотуберкулезными антибиотиками, которые могут вводиться системно и местно (ингаляционно, интратрахеобронхиально).
МКБ-10
A16.4 Туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении
Общие сведения
Туберкулез бронхов - клинико-морфологическая форма туберкулеза органов дыхания, ведущим признаком которой служит инфильтративное, язвенное или свищевое поражение стенок бронхов. Может возникать при первичном туберкулезном процессе или развиваться вторично, как осложнение активного туберкулеза легких и ВГЛУ. Часто сочетается с туберкулезом трахеи и гортани. Половые и возрастные различия в заболеваемости туберкулезом бронхов не выражены, однако известно, что у вакцинированных детей бронхи поражаются в 2,4 раза реже, чем у непривитых.
По статистике, чаще всего (в 13-20% случаев) трахеобронхиальным туберкулезом осложняется фиброзно-кавернозный туберкулез легких, несколько реже (в 9-12%) кавернозный и диссеминированный, еще реже (в 4%-12%) – инфильтративный и очаговый туберкулез. Все это диктует повышенную настороженность в отношении возможного развития туберкулеза бронхов у лиц с другими формами туберкулеза органов дыхания.

Причины
Как самостоятельная форма, туберкулез бронхов встречается редко. Чаще им осложняется течение деструктивных форм туберкулеза легких, туберкулезного бронхоаденита и первичного туберкулезного комплекса. Инфицирование бронхиального дерева микобактериями туберкулеза может происходить следующими путями:
- контактным - при прорастании грануляций из пораженных лимфоузлов в стенку бронха;
- бронхогенным - при выделении через бронхи инфицированной мокроты у больных с деструктивными формами туберкулеза;
- лимфогенным – при рассеивании микобактерий по перибронхиальным лимфатическим путям у больных с туберкулезом ВГЛУ;
- гематогенным - при распространении микобактерий по перибронхиальным кровеносным сосудам при внелегочном или милиарном туберкулезе.
Патогенез
При перфорации бронха казеозными массами на начальном этапе отмечается инфильтрация слизистой оболочки бронхов, на фоне которой образуются специфические эпителиоидные гранулемы. Перфорация может быть столь микроскопической, что даже не визуализируется при бронхоскопии. Тем не менее, вместе с казеозными частицами в просвет бронха может попадать значительное количество МВТ, приводя к аспирации инфицированного материала и развитию аспирационной казеозной пневмонии. Излечение происходит с образованием рубцовой ткани в месте перфорации, что приводит к деформации и стенозу трахеи и бронхов, развитию пневмосклероза и нарушениям легочной вентиляции.
В случае бронхогенного заражения в первую очередь в процесс вовлекается дренирующие каверну бронхи. При этом развивается гиперемия и отек слизистой стенки бронха, отек подслизистого слоя; нарушается функция мерцательного эпителия и бронхиальных желез, в результате чего в просвете бронхов накапливается большое количество слизистого секрета. Иногда на фоне инфильтрации бронхов образуются язвенные дефекты, которые заживают с образованием рубца. При туберкулезе бронхов могут поражаться сегментарно-субсегментарные ветвления или крупные бронхи (долевые, промежуточные, главные, область бифуркации).
Классификация
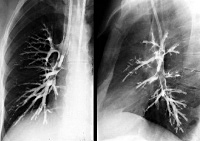
Во фтизиопульмонологии различают инфильтративную, язвенную и свищевую (фистулезную) патоморфологические формы туберкулеза бронхов.
- Инфильтративная форма. Поражение стенки бронха прослеживается на ограниченном протяжении; участок утолщения и гиперемии имеет округлую или удлиненную форму; в этом месте хрящевой рисунок бронха не дифференцируется, однако просвет бронха может не изменяться. Бацилловыделение, как правило, не наблюдается.
- Язвенная форма. Чаще поражаются устья сегментарных и долевых бронхов. При продуктивных воспалительных реакциях язвенные дефекты ограниченные, поверхностные, имеющие гладкое или покрытое грануляциями дно. Если воспалительная реакция имеет экссудативно-некротической характер, язвы глубокие, кровоточащие, с дном, покрытым грязно-серым налетом. Бактериовыделение отмечается чаще.
- Свищевая форма туберкулеза бронхов формируется при прорыве лимфоузла в стенку бронха. Лимфобронхиальный свищ имеет воронкообразную форму; при нажатии на него выделяются беловато-желтые казеозные массы. Через свищ из лимфатических узлов в бронхи могут проникать кристаллы кальция. Бронхолиты могут обтурировать мелкие бронхи, способствуя развитию ателектаза легких и в перспективе - бронхогенного цирроза легкого.
Симптомы туберкулеза бронхов
В подавляющем большинстве случаев (98%) туберкулез протекает хронически, подострое и острое течение наблюдается редко (2%). Клиническая картина туберкулеза бронхов определяется его формой, локализацией, наличием осложнений, поражения легочной ткани.
В своем классическом варианте трахеобронхиальный туберкулез протекает с упорным кашлем, который не купируется после приема противокашлевых препаратов. Кашель приступообразный, лающий, беспокоит больного днем и ночью, сопровождается отделением необильной вязкой мокроты слизистого характера, без запаха. При язвенной форме может отмечаться кровохарканье. В случае присоединения стеноза бронхов дыхание становится свистящим, развивается одышка. Другими характерными признаками туберкулеза бронхов служат боль и жжение, локализующиеся за грудиной, между лопатками.
Инфильтративная форма туберкулеза бронхов может протекать бессимптомно или со скудными клиническими признаками. Общеинфекционные симптомы, сопутствующие легочному туберкулезу (лихорадка, ночная потливость, потеря веса) при туберкулезе бронхов выражены умеренно или отсутствуют. Из осложнений трахеобронхиального туберкулеза чаще всего встречаются бронхопневмония, стенозы трахеи и бронхов, бронхоэктазы. При обтурации просвета бронха бронхолитом клиника может напоминать бронхит, инородное тело, опухоль бронха.
Диагностика
Больные с туберкулезом бронхов на момент постановки диагноза, как правило, уже состоят на учете у фтизиатра. Гораздо реже туберкулез бронхов выявляется при плановой флюорографии, у длительно лихорадящих лиц, пациентов с упорным кашлем и немотивированным кровохарканьем. Целенаправленное обследование осуществляется в условиях противотуберкулезного диспансера.
- Лучевые методы обследования. Рентгенография и КТ легких обнаруживает деструктивное поражение легких, деформацию бронхов, участки гиповентиляции и ателектаза. Вторичные изменения бронхов (стенозы, бронхоэктазы) выявляются в процессе бронхографии.
- Эндоскопия бронхов.Фибробронхоскопия позволяет установить локализацию и форму процесса: катаральный эндобронхит, инфильтративное, язвенное, рубцовое поражение слизистой, фистулу бронха. Однако даже отсутствие эндоскопических признаков специфического поражения не исключает диагноза туберкулеза бронхов. Подтвердить факт бактериовыделения позволяет исследование мокроты и лаважной жидкости на наличие МБТ.
- Специфические тесты. Результаты туберкулинодиагностики чаще всего характеризуются гиперергической реакцией, однако она чаще всего отражает активность процесса в легких. Используется ИФА-диагностика - определение в крови γ-интерферона (квантифероновый тест) или сенсибилизированных Т-лимфоцитов (T-SPOT.TB).
Дифференциальную диагностику туберкулеза бронхов проходят с неспецифическим бронхитом и трахеобронхитом, саркоидозом Бека, инородными телами бронхов, силикотуберкулезом, эндобронхиальной опухолью, сифилисом бронхов. Для верификации характера изменений бронхов производится бронхоскопия с биопсией и морфологическое исследование патологических участков.
Лечение туберкулеза бронхов
При туберкулезе бронхов, кроме системного приема химиопрепаратов, используется местная терапия: при локализованном процессе – эндобронхиальное введение химиопрепаратов, при распространенном поражении - аэрозольная терапия. Методы локального воздействия также могут включать санационные бронхоскопии с удалением казеозных масс и промыванием бронхов, диатермокоагуляцию или прижигание грануляций трихлоруксусной кислотой, лазеротерапию слизистой бронхов. При развитии рубцового бронхостеноза II и III степени ставится вопрос о хирургическом лечении: стентировании, пластике бронха или резекции легкого. В период реабилитации показаны санаторно-курортное и климатическое лечение.
Прогноз
Течение и исход зависят от формы туберкулеза легких и бронхов. Более чем в 80% случаев при правильном лечении отмечается клиническое излечение туберкулеза бронхов. Для предупреждения рецидивов в течение последующих 2-х лет весной и осенью проводится специфическая химиопрофилактика.
Рак бронха - злокачественное новообразование, развивающееся из покровного эпителия бронхов различного калибра и бронхиальных желез. При развитии рака бронха пациента беспокоит кашель, одышка, кровохарканье, лихорадка ремитирующего типа. Диагностика рака бронха предполагает проведение рентгенологического, томографического и бронхологического обследования, цитологического или гистологического подтверждения заболевания. В зависимости от стадии, хирургическое лечение рака бронха может заключаться в лобэктомии, билобэктомии или пульмонэктомии; при неоперабельных процессах проводится лучевая и химиотерапия.
МКБ-10

Общие сведения
В последние десятилетия отмечается рост заболеваемости бронхогенным раком вследствие усиления канцерогенных влияний. Вместе с тем нельзя не отметить прогресса в ранней диагностике рака бронхов, связанного с широким внедрением в клиническую практику эндоскопических методов, расширения возможностей торакальной хирургии в вопросе радикального лечения бронхопульмонального рака, увеличения продолжительности жизни пациентов.

Причины
В структуре причин рака бронхов наиболее значимым этиологическим фактором выступает курение. При выкуривании 2-х и более пачек сигарет в день риск развития бронхопульмонального рака возрастает в 15 - 25 раз. Многолетнее регулярное вдыхание табачного дыма, содержащего множество канцерогенов, вызывает метаплазию эпителия слизистой оболочки бронхов. Кроме этого, усиливается бронхиальная секреция слизи, в которой скапливаются вредные микрочастицы, химически и механически раздражающие слизистую оболочку. В этих условиях реснитчатый эпителий бронхов не справляется с эффективным очищением дыхательных путей.
Риск возникновения рака бронхов повышен у лиц, работающих на вредных производствах, связанных, прежде всего, с асбестом, никелем, хромом, мышьяком, каменноугольной пылью, ипритом, ртутью и др. Часто причинами рака бронхов выступают воспалительные поражения дыхательных путей хронического характера: бронхит, бронхоэктатическая болезнь, пневмония, туберкулез легких и др.
Патогенез
Снижение активности обменно-ферментативных процессов, направленных на нейтрализацию и выведение поступающих извне вредных веществ, образование эндогенных канцерогенов в сочетании с нарушением трофической иннервации вызывает развитие бластоматозного процесса в бронхах.
Комплекс патологических изменений при раке бронхов завит от степени нарушения бронхиальной проходимости. Раньше всего изменения развиваются при эпдобронхиальном росте опухоли, приводящем к сужению просвета бронха, позднее – при перибронхиальном росте, сопровождающемся сдавлением бронха извне.
Бронхиальная обструкция или компрессия сопровождаются развитием гиповентиляции, а при полном закрытии бронха - ателектаза участка легкого. Подобные нарушения могут приводить к инфицированию выключенного из газообмена участка легочной ткани с формированием вторичного абсцесса или гангрены легкого. При изъязвлении или некрозе опухоли возникает менее или более выраженное легочное кровотечение. Распад опухоли может приводить к образованию бронхопищеводного свища.
Классификация
С точки зрения гистологической структуры различают плоскоклеточный рак бронха (60%), мелкоклеточный и крупноклеточный рак бронха (30%), аденокарциному (10% случаев). Согласно клинико-анатомической классификации, различают центральный и периферический бронхогенный рак. В 60% наблюдений встречается центральный рак, произрастающий из крупных бронхов (главных, долевых, сегментарных); в 40% - периферический рак бронхов, затрагивающий субсегментарные бронхи и бронхиолы.
Центральный рак бронхов может иметь эндобронхиальную узловую, перибронхиальную узловую либо перибронхиальную разветвленную (инфильтративную) форму. Периферический бронхопульмональный рак встречается в узловой, полостной и пневмониеподобной форме.
По характеру роста выделяют экзофитный рак, растущий в просвет бронха; эндофитный, растущий в направлении легочной паренхимы; и смешанный. Рак бронха с экзофитным ростом вызывает гиповентиляцию или ателектаз вентилируемого этим бронхом участка легкого; в некоторых случаях развивается клапанная эмфизема. Эндофитная форма может приводить к прободению стенки бронха или врастанию опухоли в соседние органы – перикард, плевру, пищевод.
Симптомы бронхогенного рака
Клинические проявления рака определяются калибром пораженного бронха, анатомическим типом роста опухоли, ее гистологическим строением и распространенностью. При центральном раке бронхов наиболее ранним симптомом служит постоянный сухой надсадный кашель. Приступообразное усиление кашля может сопровождаться свистящим, стридорозным дыханием, цианозом, отделением мокроты с примесью крови. Кровохарканье и кровотечение, обусловленное распадом опухоли, возникает у 40% больных. При поражении плевры (ее прорастании опухолью, развитии ракового плеврита), появляются боли в грудной клетке.
Полная закупорка бронха опухолью приводит к воспалению невентилируемой части легкого с возникновением обтурационного пневмонита. Он характеризуется усилением кашля, появлением мокроты, присоединением лихорадки ремитирующего характера, одышки, общей слабости, апатии.
В поздних стадиях рака бронхов развивается синдром верхней полой вены, обусловленный нарушением оттока крови от верхних отделов туловища. Для синдрома ВПВ типично набухание вен шеи, верхних конечностей и грудной клетки; одутловатость и синюшность лица. При развитии осиплости голоса следует думать о поражении блуждающего нерва; при возникновении болей в сердце, перикардита – о распространении рака бронхов на сердечную сумку.
При запущенном раке бронхов обнаруживаются метастазы в регионарных (бифуркационных, перибронхиальных, паратрахеальных) лимфоузлах; гематогенное и лимфогенное метастазирование происходит в печень, надпочечники, головной мозг, кости.
Диагностика
На ранней стадии физикальное обследование пациентов с раком бронхов малоинформативно. При развитии ателектаза возникает западение надключичной области и уступчивых участков грудной стенки. Аускультативная картина рака бронхов характеризуется разнообразными звуковыми феноменами вплоть до полного отсутствия дыхательных шумов в зоне ателектаза. Перкуторный звук притуплен, отмечается ослабление или отсутствие бронхофонии и голосового дрожания.
При раке бронхов проводится полное рентгенологическое обследование (рентгенография легких в 2-х проекциях, рентгеновская и компьютерная томография), МРТ легких, что позволяет четко визуализировать на снимках все интересующие структуры. При помощи бронхоскопии удается наглядно обнаружить экзофитно растущий рак бронха, произвести забор промывных вод для цитологического анализа, а также эндоскопическую биопсию для проведения гистологического исследования.

КТ органов грудной клетки. Резкий обрыв просвета правого верхнедолевого бронха в мягкотканной опухоли (рак)
УЗИ плевральной полости, перикарда, средостения позволяет обнаружить признаки прорастания рака бронхов в соседние органы. При развитии канцероматозного плеврита проводится торакоцентез с цитологией плеврального выпота. Для оценки распространенности ракового процесса при необходимости выполняется прескаленная биопсия, сцинтиграфия скелета, биопсия костного мозга, УЗИ печени и надпочечников, КТ головного мозга. На диагностическом этапе рак бронхов дифференцируют с аденомой бронхов, инородными телами бронхов, бронхитом.
Лечение рака бронхов
В лечении рака бронхов применяются методы оперативной хирургии, химиотерапия, лучевая терапия. Сочетание и очередность методов определяется с учетом типа и распространенности опухолевого процесса. С учетом показаний в хирургии рака бронхов возможно выполнение частичной резекции легкого (лобэктомии и билобэктомии) или удаления всего легкого (пневмонэктомии, пневмонэктомии с медиастинальной лимфаденэктомией, циркулярной резекцией бифуркации трахеи или циркулярной резекцией верхней полой вены/грудной аорты). В редких случаях при раннем выявлении рака бронхов ограничиваются циркулярной либо окончатой резекцией бронха.
При распространенной форме рака бронхов используются химиотерапевтический метод и лучевая терапия в дополнение к хирургической операции или в качестве основного лечения. В случае неоперабельного рака бронхов проводится симптоматическое лечение противокашлевыми и обезболивающими препаратами, кислородная терапия.
Прогноз и профилактика
Прогноз при раке бронхов зависит от стадии выявления заболевания. Радикальное хирургическое лечение позволяет достичь высоких результатов у 80% пациентов. При метастазировании рака бронха в лимфоузлы долговременная выживаемость среди прооперированных больных равняется 30%. В отсутствие хирургического лечения рака бронхов выживаемость в течение 5 лет составляет менее 8%.
К мерам профилактики бронхоальвеолярного рака относится проведение массовых скринингов населения (флюорография), своевременное лечение воспалительных процессов бронхов, отказ от курения, использование средств личной защиты (масок, респираторов) на производствах с высокой степенью запыленности.
3. Рак легкого – некоторые аспекты клиники, диагностики и лечения/ Полоцкий Б.Е. , Тер–Ованесов М.Д. – 2005 - № 23.
Трудности диагностики сочетания туберкулеза и рака легкого. Лечение туберкулеза при раке легкого.
При рентгенологическом исследовании больных туберкулезом и раком легкого лишь у 7,9% картина патологического процесса не давала основакий заподозрить присоединение рака легкого к имеющемуся туберкулезу. У 15,2% больных ее можно было расценить двояко: либо как обострение туберкулеза, либо как присоединение к нему рака. У остальных 76,9% обнаруживались рентгенологические признаки, характерные для периферического или центрального рака, а нередко и для его осложнений или метастазов во внутригрудные лимфатические узлы, легкие и кости. При ретроспективной оценке данных у динамически прослеженных больных рентгенологическое отображение опухоли или ее осложнений у 92,1 % имело место до поступления в клинику и было документировано рентгенограммами у 53,9% больных за 3 мес, у 16,6% — за 6, у 17,3% — за 12 мес и у 12,2% — за 1—2 года и более до установления диагноза рака легкого.
Анализ этих материалов показал, что имевшаяся у большинства больных клиническая и рентгенологическая симптоматология легочного процесса часто истолковывалась неправильно и оценивалась как проявление только туберкулезного процесса (28%), его рецидива (38,1%) или неопухолевых и нетуберкулезных заболеваний (13,9%). Уверенное предположение о наличии сочетания рака и туберкулеза было высказано лишь у 12,2% больных. В результате этого больные раком легкого при его сочетании с туберкулезом поступали в клинику в 54,4% при наличии уже III и IV стадий опухолевого процесса, что, естественно, резко затрудняло или делало невозможным хирургическое лечение. В то же время ретроспективная оценка клинико-рентгеиологических данных показала, что при более тщательном их изучении можно было во многих случаях избежать запоздалой диагностики.
Анализируя причины позднего выявления рака у наблюдавшихся больных туберкулезом, мы убедились, что они связаны с недостаточно внимательным изучением клинико-рентгено-лабораторных материалов и неполным использованием современных инструментальных и биопсических методов исследования. Применение последних у поступивших в клинику больных позволило установить, что высокорезультативными при выявлении рака являются: бронхоскопия в сочетании с биопсией преимущественно при центральной его форме (70,2%); катетеризация периферических бронхов с аспирационной биопсией главным образом при периферической его форме (80%) и другие биопсические методы (55,1%). Нередко их использование являлось основным средством верификации рака и его гистологической структуры. Лишь у 4,3% больных из-за объективных трудностей диагноз первичного рака, сочетающегося с туберкулезом легких, был установлен только в результате операции (3,6%) или на секций (0,7%).
В остальных случаях клиническая диагностика этих заболеваний оказалась возможной еще до операции или летального исхода.
Приведенные данные свидетельствуют о большом значении обсуждаемой проблемы, в разрешении которой должны сыграть роль дальнейшее усовершенствование и практическое освоение различных способов ранней диагностики рака.
Тем самым открываются пути и для успешного лечения больных, страдающих одновременно раком и туберкулезом органов дыхания. Еще не так давно многим таким больным отказывали в оперативном вмешательстве или даже в паллиативных методах терапии, опасаясь возможного обострения и быстрого прогрессирования туберкулеза. Однако с течением времени ситуация в этом отношении существенно изменилась. При ограниченном распространении опухолевого процесса, особенно при периферическом раке, теперь все чаще производят более экономные операции, которые не вызывают выраженных нарушений дыхания и кровообращения.
Вместе с тем при своевременно и правильно примененной антибактериальной терапии, как мы убедились на нашем опыте, во многих случаях можно не только предупредить обострение или рецидив туберкулеза, но и достигнуть его затихания или даже излечения. Непременным условием при этом должна быть достаточно длительная и контролируемая туберкулостатическая терапия как в до-, так и в послеоперационном периоде.
Тот же принцип следует реализовать в целях профилактики вспышки туберкулеза при применении лучевого или противоопухолевого химиотерапевтического лечения независимо от того, назначается ли оно как самостоятельный метод терапии, или как дополнительный к оперативному вмешательству.
Очевидно, что только при согласованной лечебной тактике фтизиатра, онколога, хирурга и радиолога может быть достигнут должный эффект и тем самым сохранена или продлена на длительный срок жизнь больных, страдающих раком и туберкулезом органов дыхания. Наряду с этим выявление больных с наиболее ранними и ограниченными формами туберкулеза легких и их полноценное лечение будут, несомненно, способствовать выздоровлению с минимальными остаточными морфологическими изменениями, что следует расценивать как одно из условий профилактики рака органов дыхания.
Итак, нами изложены основные вопросы этиологии, патогенеза, клиники, а также принципы терапии и профилактики туберкулеза органов дыхания. Каждый из них — весьма важная и в сущности самостоятельная проблема. И все же наибольшее значение, на наш взгляд, приобретает диагностика и дифференциальная диагностика этой болезни. Ведь навсегда сохранится в силе основной постулат медицинской науки и практики — кто хорошо и, добавим, своевременно распознает болезнь, тот хорошо ее лечит. Однако в современную эпоху, когда изменилась и осложнилась клиническая картина туберкулеза, при решении этой задачи нередко встречаются определенные затруднения. Они усугубляются еще и тем, что из почти 500 известных заболеваний органов дыхания многие весьма походят на туберкулез. Конечно, даже высококвалифицированному и опытному интернисту нелегко разобраться в этой мозаичной и многообразной патологии, которая стала предметом современной пульмонологии.
Но к этому следует стремиться каждому терапевту, педиатру, рентгенологу и прежде всего фтизиатру, который весьма часто встречается с разнообразной легочной патологией. Вот почему формирование нового профиля врача — фтизиопульмонолога — веление времени. Недаром к этому стремятся многие практические работники диспансеров, больниц, клиник и санаториев. Если данная книга окажется им в какой-то мере полезной, автор будет считать свою задачу выполненной.
- Вернуться в оглавление раздела "Пульмонология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

