Туляремия ауруы туралы м?лімет
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туляремия: причины появления, симптомы, диагностика и способы лечения.
Определение
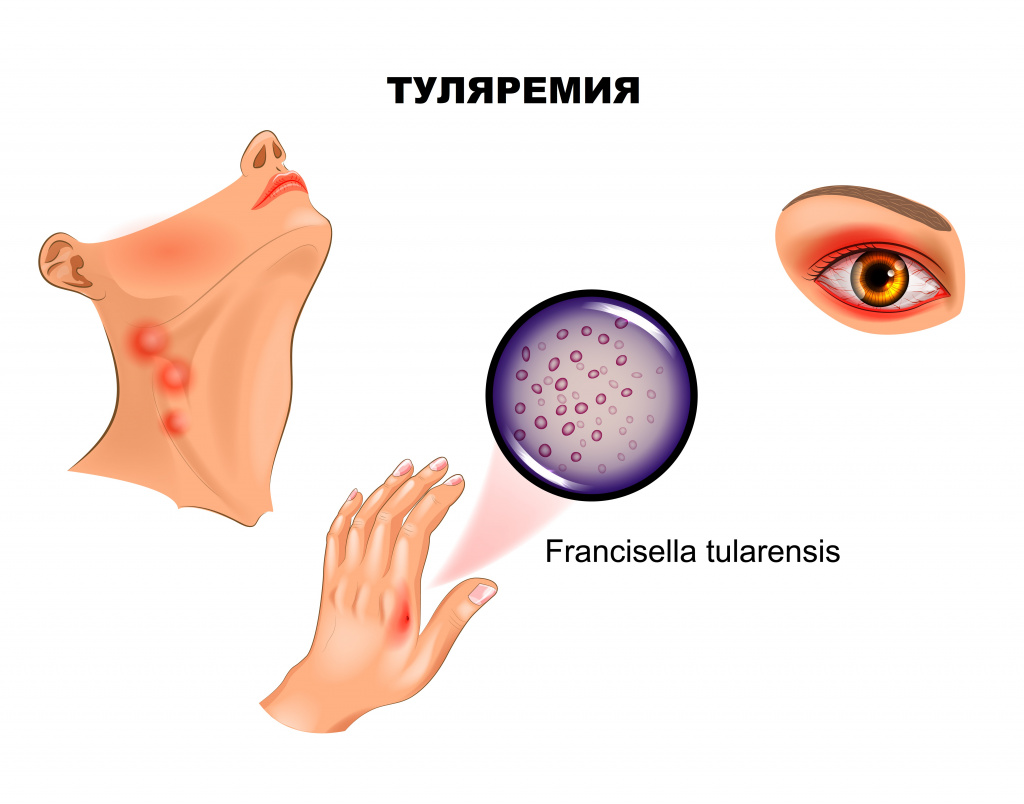
Туляремия – это природно-очаговое острое инфекционное заболевание, поражающее лимфатические узлы, кожу, иногда слизистые оболочки глаз, зев, легкие и кишечник.
Причины появления туляремии
Заболевание вызывает бактерия Francisella tularensis. Основными источниками инфекции являются грызуны: полевки, водяные крысы и домовые мыши, а также некоторые млекопитающие и определенные виды птиц.
Механизмов передачи туляремии существует несколько:
- контактный — инфекция проникает через слизистые оболочки рта, глаз и через поврежденную кожу (при соприкосновении с зараженной водой, трупами грызунов и других зараженных животных или птиц);
- трансмиссивный — через укус животного (чаще грызуна) или мух, комаров, клещей, слепней, оленьих кровососок;
- фекально-оральный — бактерии попадают в организм с инфицированной пищей или водой;
- воздушно-пылевой или воздушно-капельный — при вдыхании пыли или воздуха, в которых содержатся бактерии.
От человека к человеку заболевание не передается, т. е. больной для окружающих опасности не представляет.
Классификация заболевания
В зависимости от локализации патологического процесса выделяют: бубонную, язвенно-бубонную, ангинозно-бубонную, абдоминальную, легочную и генерализованную туляремию.
По продолжительности: острая туляремия – до 3 месяцев, затяжная – до 6 месяцев, рецидивирующая.
По степени тяжести туляремия может иметь легкое, среднетяжелое и тяжелое течение.
Симптомы туляремии
Инкубационный период заболевания может продолжаться от трех дней до трех недель, но в среднем составляет около семи суток.
Начальные симптомы, которые продолжаются 2-3 дня, одинаковы для всех форм заболевания: туляремия манифестирует остро: температура тела повышается до 38–40°С, артериальное давление снижается, наблюдается относительная брадикардия. Пациенты жалуются на нарастающую слабость, головную боль, ломоту в теле, тошноту, отсутствие аппетита и нарушение сон. Появляются выраженные мышечные боли и сильная потливость.
В тяжелых случаях человек может испытывать эйфорию, редко наблюдаются бред и галлюцинации. У больного начинаются сильные головные боли и рвота.
Характерными признаками тяжелого течения туляремии считаются отечность и синюшно-багровый цвет лица (особенно мочек ушей, век и губ), покраснение белков глаз с возможным развитием конъюнктивита, носовые кровотечения.
Затем следует период разгара, во время которого сохраняются лихорадка, симптомы интоксикации и присоединяются типичные для каждой конкретной формы проявления болезни.
Если входными воротами инфекции стал кожный покров, развивается бубонная форма, представляющая собой регионарный лимфаденит. Поражаться могут подмышечные, паховые, бедренные лимфатические узлы, при дальнейшем распространении отмечаются вторичные бубоны. Пораженные лимфоузлы увеличены (иногда достигают размера куриного яйца), имеют отчетливые контуры, первоначально болезненны, затем боль уменьшается и стихает. Постепенно бубоны рассасываются (зачастую в течение нескольких месяцев), рубцуются либо нагнаиваются, формируя абсцессы, которые затем вскрываются с образованием свища.
Язвенно-бубонная форма обычно развивается при трансмиссивном заражении. На коже в месте внедрения микроорганизмов появляется сначала пятно, затем папула, превращающаяся в везикулу и пустулу, последняя вскрывается, обнажая небольшую (5-7 мм) малоболезненную язвочку, которую больные нередко вовсе не замечают. Язвочка имеет приподнятые края и покрытое темной корочкой дно, заживает крайне медленно. Параллельно развивается регионарный лимфаденит.
При проникновении возбудителя через конъюнктиву манифестирует язвенно-гнойный конъюнктивит с регионарным лимфаденитом.
Конъюнктивит проявляется покраснением, отеком, болезненностью, ощущением песка в глазах, затем формируются папулезные образования, прогрессирующие в эрозии и язвочки с гнойным отделяемым. Роговица обычно не поражается. Такая форма туляремии часто протекает весьма тяжело и длительно, осложняясь дакриоциститом – воспалением слезного мешка вплоть до флегмоны, но, к счастью, встречается достаточно редко.
Ангинозно-бубонную форму регистрируют, если воротами инфекции служит слизистая глотки. Клинически проявляется болью в горле, дисфагией (затруднением глотания), при осмотре отмечают гиперемию и отечность миндалин. На поверхности увеличенных, спаянных с окружающей тканью миндалин зачастую виден сероватый, с трудом удаляемый некротический налет. С прогрессированием заболевания на миндалинах формируются язвы, а позднее – рубцы. Лимфаденит при этой форме туляремии развивается в околоушных, шейных и подчелюстных узлах.
При проникновении возбудителя с пищей или водой возникает абдоминальная форма. Для нее характерна боль в животе, тошнота (иногда рвота), отказ от пищи, диарея. Болезненность локализуется в области пупка, отмечается гепатоспленомегалия (увеличение печени и селезенки).
Легочная форма туляремии развивается при вдыхании пыли или аэрозоли, содержащих бактерии, и встречается в двух клинических вариантах: бронхитическом и пневмоническом. Бронхитический вариант (при поражении бронхиальных, паратрахеальных, средостенных лимфатических узлов) характеризуется сухим кашлем, умеренной болью за грудиной и общей интоксикацией, протекает довольно легко, выздоровление обычно наступает через 10-12 дней. Пневмоническая форма имеет длительное, изнуряющее течение и признаки очаговой пневмонии. Пневмоническая туляремия часто осложняется бронхоэктазами (стойким расширением просвета бронхов), плевритом, абсцессами, вплоть до легочной гангрены.
При любой форме туляремии лихорадка держится не более 2-3 недель, и лишь в отдельных случаях – до нескольких месяцев.
В период выздоровления температура тела редко превышает 38°С, но присутствует астенический синдром (отсутствие сил).
Диагностика туляремии
Диагностические мероприятия начинаются с осмотра пациента. Внимание обращают на воспаленные лимфоузлы, повышенную температуру тела, пятна или язвы на коже или слизистых. При обнаружении этих симптомов врач собирает эпидемиологический анамнез: возможный контакт с грызунами, укусы насекомых, купание в открытых водоемах, употребление из них сырой воды.
-
Общий анализ крови. В начале болезни обычно определяется лейкопения (снижение количества лейкоцитов), а затем лейкоцитоз (увеличение количества лейкоцитов). Также отмечается палочкоядерный нейтрофильный сдвиг формулы крови, значительная токсическая зернистость нейтрофилов, взрастает уровень моноцитов и лимфоцитов, снижается количество эозинофилов и повышается СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Г.Мак-Кой 1910
ж.Калифорниянияның Туляре
деген батпақты жерінде обаның
табиғи ошағын зерттеп жүріп,
суырдан оба тәрізді ауруды ойлап
тапқан.
Ол Ч.Чепинмен бірге 1911 ж.
суырдан осы аурудың
қоздырғышын Bacterium
tularense-ні бөліп алды. Көп
ұзамай бұл аурумен адаммен
ауыратыны анықталып,
И.Френсистің 1924 жылы
ұсынысы бойынша туляремия
деп атаған.
4. Этиологиясы
Туляремия қоздырғышы -
Frasiella Tularensis
Сыртқы ортада төзімді.Әсіресе
төменгі температураға төзімді,
топырақта, суда, зәрде бірнеше
апта, бірнеше ай бойы
сақталады.
Кепкенде, қайнатқанда, 1-3 %
хлорлы зарарсыздандыру
ерітінділерін қолданған кезде
өледі
5. Эпидемиологиясы Аурудың негізгі көзі – кеміргіштер, қоян және жануарлар: ақтиын,түлкі, ит мысық. қой, жылқы және т.б.
Жұғу жолдары:
Контактілі – жанурлармен жанасқанда
Алиментарлы – кеміргіштердің зәрімен
инфицирленген су, тағам арқылы
Шаң-тозаң арқылы – шөп, егін
жинағанда
Трансмиссивті – әртүрлі қан
сорғыштармен (маса,кене) арқылы
беріледі.
6. Патогенезі
Жұқтыру сатысы. Қоздырғыштың кіру қақпасы – терінің
микротравмалар, көздің, тыныс алу жолдарының және
асқазан ішек жолдарының шырышты қабат
Лимфогенді таралу сатысы. Қоздырғыш регионарлы
лимфа түйіндеріне лимфогенді жолмен жетіп, сол жерде
көбейіп, лимфа бездерін қабындырады
Бактериемия сатысы. Лимфалық аппараттың барьерлік
қызметі төмендесе, қоздырғыш қанға түсіп, бүкіл денеге
жайылады.
7. Клиникалық белгілері
8. Туляремияның клиникалық жіктелуі және жұғу жолдары:
Бубонды түрі: Көздің шырышты қабаттары,тері арқылы
(контактілі,трансмиссивті) жолмен жұғады
Жаралы-бубонды: Көздің шырышты қабаттары, тері арқылы
(контактілі,трансмиссивті)
Көз-бубонды: Көздің шырышты қабаттары, тері арқылы
(контактілі)
Ангинозды- бубонды: Ауыз арқылы (алиментарлы, су
арқылы)
Абдоминальды: Ауыз арқылы (алиментарлы, су арқылы)
Өкпеклік (бронхиттік және пневмониялық варинаттар)
Тыныс алу жолдары арқылы (ауа-шаң)
Генерализденген н/е біріншілік – септикалық түрі: Кезкелген жұғу түрінде кездеседі.
9. Туляремияның бубондық түрі
Бубонды түрінде ауру басталғаннан 2-3
күні бубон түзіледі. Жиі қолтық асты,
мойын, жақ асты бубондары болады,
қоздырғыш жиі алиментарлы және қол
терісі арқылы түседі. Лимфа түйіндері
қатты, аурусынбайды, қозғалымы және
шеті анық болады. Бубон мәлшері әр
түрлі, біреу немесе көп болады.
Бубондардың жазылуы: сіңірілуі,
іріңдеуі және ойылып, тыртықтануы
және склерозға ұшырауы мүмкін.
Сіңірілуі мен склероздануы (тіннің
дәнекер тінімен алмасуы) бубондарда
баяу жүреді, іріндесе бубон 3-4 аптада
тесіліп, кою, кілегей тәрізді зат шығады
12. Туляремияның өкпелік түрі
Дұрыс емес қызба
Аурудың өкпесі қабынады
Улану белгілері жоғары болады
Ентігу, кеуденің ауруы, құрғақ немесе
ылғалды , іріңді, қан аралас жөтел
Қақырық бөлінеді
Аурудың бұл түрінде бубон болмайды
13. Іштік түрі
Улану белгілері жоғары болады
Жүрегі айнып, құсады
Аурудың іші ауырады
АІЖ жолындағы лимфа бездері
зақымданады
Кейде ішегінен қан кетеді
14. Аурудың бүкіл ағзасына тараған түрі
Туляремияның 10—15% кездеседі
Бактериемия
Қызба 3 аптадан жоғары сақталады
Миалгия, бас ауруы
Науқастың денесінде бөртпелер п.б
Бауыры және көкбауыры ісінеді
Лимфа бездері өзгеріссіз
15. Асқынулары:
Лимфаденит
Бауыр жетіспеушілігі
Тыныс алу жетіспеушілігі
Өкпе абсцессі
Энцефалит
Сепсис
Пневмония
Эндокардит
Перикардит
Менингит
Перитонит
Аппендицит
Остеомиелит
16. Диагноз қою
Клиникалық белгілері
Эпидемиологиялық анамнезді жинау
Серологиялықзерттеулер: ИФА, РА, ПЦР
Теріге аллергиялық байқау жүргізу (туляринмен)
Биологиялық зерттеулер
17. Емдеу
Стрептомицин 0.5г. 2 рет б/е; Гентамицин 1.7 мг/кг әр 8 сағ;
Тетрациклин 0.4—0.5г. 4 рет күніне; Левомицетин 0.5—
0.75г. 4 рет күніне; Хлорамфеникол 50—100 мг/кг/ тәулігіне
әр , сағ сайын; Левофлоксацин 500 мг/тәу;
Цефалоспориндер
Созылмалы түріндеқосымша вакцина егіледі
Симптомдық ем тағайындалады, улануға қарсы
сұйықтықтар беріледі
Антигистаминдік дәрілер (супрастин, димедрол)
тағайындалады
Физиотерапиялық емдер қолданылады
18. Алдын алу шаралары:
Халық арасында санитарлық-ағарту
жұмысын жүргізу
Кеміргіштерден
сақтау,дератизация,дезинсекция
жұмыстарын жүргізу
Су көздерін, тағамдарды, тағам
қоймаларын, дүкендерді, тұрғын
үйлерді қатаң қадағалау
Арнайы киімдер, иісті заттарды
пайдалану
ТАРИXИ МӘЛІМЕТТЕР
Г.Мак-Кой 1910 жылы
Калифорнияның Туляре деген
батпақты жерінде обаның табиғи
ошағын зерттеп жүріп, суырдан оба
тәрізді ауруды ойлап тапқан. Ол
Ч.Чепинмен бірге 1911 жылы суырдан
осы аурудың қоздырғышы Bacterium
tularense-ні бөліп алды. Көп ұзамай бұл
аурумен адамдар ауыратыны
анықталып, И.Френсистің 1924 жылы
ұсынысы бойынша туляремия деп
атаған.
4. Этиологиясы
ЭТИОЛОГИЯСЫ
Туляремия қоздырғышы- Francisella tularensis, Francisella
туыстығына, Brucellacea тұқымдастығына жатады. Ұсақ кокк
таяқша тәрізді клеткалар, грам теріс, капсула, спора
түзбейді.Суда 3 ай 0 градустан төмен болса, бидай және оның
сабағында 6 ай,өлген жануарлардың терісінде 8 ай. Қайнатқанда 12 минутта, xлорамин, лизол, xлорит әк ерітінділерінде 3-5
минуттын ішінде жойылады.
5. Патогенез
ПАТОГЕНЕЗ
Қоздырғыш адам денесіне зақымданған тері, көздің, тыныс,
асқазан жолдарының шырышты қабаттары арқылы енеді.
Қоздырғыш енген теріде жара пайда болады, лимфа жүйесімен
бактериялар лимфа безіне еніп, өсіп-өнеді де арнайы қабыну
прцессі басталады, ол жұмсарады- осы лимфа бездерінің үлкен
мөлшерде ісінуін- бубон деп атайды. Егерде қоздырғыш бүкіл
организмге тараған жағдай да сол ағзалардың қабыну процесі
орын алады.
6. Эпидемиология
ЭПИДЕМИОЛОГИЯ
Аурудың көзі: жануарлар:
кеміргіштердің әртүрлі тобы,
сұр тышқан, үй тышқаны,
егеуқұйрықтар, қояндар. Үй
жануарлары: қой, шошқа, ірі
қаралар
Ауруды
тамсымалдайтындар:
кенелер, масалар, бүргелер
тасымалдап жұқтырады.
7. Туляремияның адамға жұғу жолдары
ТУЛЯРЕМИЯНЫҢ АДАМҒА ЖҰҒУ ЖОЛДАРЫ
Контактілі- тері мен шырышты
қабықшалар арқылы инфицирленген
жануарлармен жанасқанда, жануар
тістеп алғанда жұғады.
Алиментарлы- кеміргіштердің зәрімен
инфицирленген су, тағам арқылы.
Шаң тозаң арқылы- залалданған шаң
арқылы, шөп жұмыстарын жүргізгенде.
Трансмиссивті- әртүрлі қан
сорғыштармен (кене, маса) арқылы
беріледі.
8. Клиникалық көрінісі
КЛИНИКАЛЫҚ КӨРІНІСІ
Жасырын кезеңі бірнеше сағаттан 3 аптаға созылады. Орташа 3-7 күн.
Ағым ұзақтығы бойынша:
• Жедел ( 3 аптаға дейін )
• Жеделдеу ( 6 ай және ұзақ )
• Рецедив
Ағым ауырлығы бойынша:
• Жеңіл
• Орташа
• Ауыр
Аурудың бірнеше клиникалық түрлері бар. Қоздырғыштың әртүрлі
ағзаға енуіне байланысты клиникалық белгілеріде әртүрлі болып келеді.
Олар: тері шырышты қабаттың туляремиясы, жара-бубондық түрі,
бубондық түрі, көз-бубондық түрі, баспа-бубондық және ішкі ағзалардың
туляремиясы (өкпелік, іштік) және бүкіл организмге тараған түрі.
Аурулар жедел басталады, науқастың дене қызуы көтеріліп, қалтырайды,
әлсіздік пайда болып, басы ауырады, бұлшық еттері ауырып, ұйқысы
бұзылады және тәбеті төмендейді. Жүрегі айнып құсады, терлейді. Ауыр
түрінде қозып, көзіне әр нарселер елестеуі де мүмкін. Аурудың беті, көзі
қызарып, денесінде бөртпе пайда болады. Бауыры, көк бауыры ұлғаяды.
Лимфа бездері ісіннді. Ауру 2-3 аптадан 1,5-3 айға дейін созылады.
10. Туляремияның түрлері
ТУЛЯРЕМИЯНЫҢ ТҮРЛЕРІ
Жара бубондық түрі. Қоздырғыш енген жерде қышитын қызыл дақ пайда болады
және ол түйінге айналады да сонымен қатар ішінде сұйықтығы бар бөртпеге
айналып жарылады да ішінде ірің пайда болады. Оның ортасы қарайып,
қабыршықтанып, тыртық қалады. Өз кезегінде қосымша лимфа бездері де ісіне
бастайды.
Бубондық түрі. Қоздырғыштың енген жерінде лимфа бездерінің ісінуі үлкейуі
байқалады. Бубон аурудың 2-3 күндері пайда болады. Ол 1-5 см-ге дейін ісінеді,
ауырмайды, қозғалады, ішінде ірің пайда болады, кейде жарылып та кетеді.
Көз-бубондық түрі. Науқастың қабағы ісініп, қабынады. Құлақтың иек астындағы
лимфа бездері үлкейеді.
Баспа-бубондық түрі. Ауру тағам арқылы жұғады. Тамақтың безі ісінеді, науқастың
тамағы қызарып, жара пайда болады және иектің, мойынның лимфа бездері де
ісініп кетеді.
Іштік түрі. Улану белгілері жоғары болып, дене қызуы көтеріледі.
Асқазан-ішек жолдарының жолындағы лимфа бездері зақымданады,
аурудың іші ауырып, жүрегі айнып, құсады, кейде ішегінен қан кетеді.
Өкпелі түрі. Ауру ауа, шаң арқылы жұғады. Аурудың өкпесі қабынады
және аз уақытта қызба, улану белгілері жоғары болады, науқас жөтеліп,
қақырық бөлінеді, кеудесі ауырады. Аурудың бұл түрінде бубон болмайды.
Аурудың бүкіл организмге тараған түрі. Ауру іш сүзегіне ұқсас болады.
Қызба 3 аптадан жоғары сақталады, науқасиың денесінде бөртпе пайда
болады, бауыры, көк бауыры ісінеді. Алайда лимфа бездері өзгермейді.
Асқынуы:
• Перитонит
• Миокардит
• Менингит
• Менингоэнцефалит
• Инфекциялық-токсикалық шок
Диагноз қою:
1.
Эпидемиологиялық анамнезін жинау.
2.
Клиникалыұ белгілеріне қарау, көру.
3.
Зертxаналық нақтама зерттеулерін жүргізу. Серологиялық зерттеулер- РА, РПГА, ИФА.
Теріге аллергиялық байқау жүргізу ( туляринмен ). Биологиялық зерттеулер.
13. Емдеу
ЕМДЕУ
Ауруды ауруxанада емдеу керек.
Қоздырғышқа қарсы антибиотик
қолданылады: тетрациклин,
стрептомицин, левомицин, дене қызуы
түскеннен кейін 5-7 күн бойы беріледі.
Симтоматикалық ем тағайындалады,
улану белгісіне қарсы сұйықтықтар
беріледі. Витаминдер С және В тобы,
антигистаминдік дәрілер ( пипольфен,
супрастин, димедрол ) тағайындалады.
Физиотерапиялық емдер қолданылады.
Созылмалы түрінде қосымша
сұйықтықтар беріледі.
14. Алдын алу шаралары
АЛДЫН АЛУ ШАРАЛАРЫ
Халық арасында санитарлық-ағарту жұмысын жүргізу. Кеміргіштерден
сақтау, дератизация, дезинсекцмя жұмыстарын жүргізу. Су көздерін,
тағамдарды, тағам қоймаларын, дүкендерді, тұрғын үйлерді қатаң
қадағалау. Арнайы киімдер (қолғап, бетперде, көзілдірік кию), иісті
заттарды пайдалану. Арнайы алдын алу-егу шараларын жүзеге асыру.
18. Ситуациялық есеп
СИТУАЦИЯЛЫҚ ЕСЕП
Науқастың шағымы: дене қызуы көтерілген, басы ауырады, әлсіздік пайда болады,
тәбеті төмендейді, бұлшық еттері ауырады, қалтырайды, көзіне әр түрлі нәрселер
елестейді, жүрегі айнып, құсады. Қарағанда беті, көзі, мойны қызарған, денесінде
бөртпелер пайда болғанын байқауға болады және бауыры, көк бауыры, лимфа бездері
ұлғайған. Эпид.анамнез жинаған кезде науқас 1 апта бұрын аңшылыққа шыққанын
айтады.
Бұл қандай ауру деп ойлайсыз?
Науқастың шағымы: дене қызуы көтерілген, басы ауырады, әлсіздік, терлейді,
қалтырайды, жүрегі айнып құсады. Қарағанда қабаңы ісініп, қызарған және құлақтың иек
астындағы лимфа бездері ұлғайған. Эпид анамнез жинағанда науқас демалыс күндері тауға
шыққанын айтады.
Бұл қандай ауру деп ойлайсыз?
19. Сұрақтар
СҰРАҚТАР
1) Туляремия дегеніміз қандай ауру?
2) Туляремияның қандай түрлері бар және оларды атап шық?
3) Туляремияның жасырын кезеңі қанша күннен тұрады?
4) Аурудың клиникалық белгілері қандай?
5) Туляремияның асқынуы қандай?
6) Туляремияның адамға жұғу жолдары.
7) Туляремия ауруының ауру көзі қандай?
8) Туляремиямен ауырған кезде қандай ем тағайындалады?
9) Туляремияның алдын алу шаралары қандай?
10) Зертxаналық зерттеу кезінде қандай зерттеулер жүргіземіз?
Берілу жолдары:
Трансмиссивті – қан сорғыш жәндіктер
шаққанда (маса, кене, шожала);
Ауру жануармен контакт болғанда;
алиментарлы – инфицирленген тағамдарды
жеу кезінде;
аэрогенді – инфицирленген шаңмен дем
алғанда.
6. Эпидемиология
7. Эпидемиология
Жиі ауылдық
аймақта тұратын
адамдар ауырады.
Адамдар өте
сезімтал.
Аурудан кейінгі
иммунитет – тұрақты.
8. Патогенезі:
1. Жұқтыру сатысы
Қоздырғыш организмге тері арқылы, көз, тыныс алу жолдарының шырышты қабаты арқылы енеді.
Қоздырғыштың ену жолы, патогенділігі, мөлшері ж/е макроорганизмнің қорғаныс жүйесіне б/ты
аурудың клиникалық түрін анықтайды. Осы жерде біріншілік афеект пайда болу мүмкін – дақ,
папула, көпіршік, пустула, жара.
2. Лимфогенді таралу
Микроб аймақтық лимфа түйіндеріне еніп, сол жерде көбейіп, қабыну процессі дамиды. Бактериялар
ыдырағанда эндотоксин бөлініп , жергілікті патологиялық процесс дамиды. Біріншілік бубон пайда
болады.
3. Бактериемия сатысы
Лимфа түйінінің қорғаныс механизмі төмендегенде , қоздырғыш қанға түсіп, жайылмалы түрде дамып,
токсико-аллергиялық көріністер пайда болады.
4. Гематогенді диссеминация
Қоздырғыш паренхиматозды ағзаларға – бауыр, көкбауыр, өкпеде ошақтанады. Гранулемалар п.б.
Ортасында некроз ошағы эпителиальды клеткалармен, лейкоциттермен, лимфоциттермен қоршалған.
Соңынан некроздалып, дәнекер тінге айналады.
9. Классификация
Біріншілік-ошақты:
·
жаралық ;
·
Бубонды;
·
Ангинозды;
·
Коньюнктивальды;
·
Өкпелік
·
Абдоминальды;
·
Аралас.
Жайылған форма:
·
Біріншілік-жайылған;
·
Екіншілік-жайылған.
Екіншілік-ошақты форма
·
Ангинозды;
·
Бубонды;
·
Пневмониялық;
·
Абдоминальды
·
Менингоэнцефалититтік
·
Аралас;
·
Екішілік-септикалық.
10. Клиника
Инкубациялық мерзімі 3 - 7 күн,
2-3 аптаға дейін өсуі мүмкін.
Ауру жедел, қалтырау, дене
қызуының жоғарылауы, әлсіздік,
бас ауруы, бұлшықет ауруынан
басталады.
11. Болжама диагноз; Мүмкін диагноз ; Нақты диагноз.
12. Бубонды түрі
лимфа түйінінің ұлғаюы ;
−
аздаған ауру
сезімі;
−
консистенциясы
жұмсақ-эластикалы;
−
пальпация кезінде
қозғалмалы.
13. көздің-бубонды форма
туляремия ошағы анықталған
аймақта тұру н/е сол аймақта 3
апта бұрын уақытта бару.
·
аурудың жедел басталуы,
дене қызуының жоғарылауы, жалпы
интоксикация, конъюктивада
біріншілік аффекттің пайда болуы
(папула – пустула – жара түрінде),
конъюнктивиттің айқын болуы, беттің
бір жақты ісінуі, периорбитальді
ісіну, региональды мойын лимфа
түйінінің ісінуі.
14. Ангинозно-бубонная форма
15. Басқа клиникалық формалары:
Өкпелік түрі ошақты пневмония түрінде өтеді,
ауырлығына ж/е ағымының ұзақтығына б/ты
ерекшеленеді.
Абдоминальды түрі – мезентериальды лимфа
түйіндерінің зақымдануы кезінде байқалады, іш ауыру,
диарея түрінде өтеді.
16. Мүмкін диагноз:
мүмкін туляремия қоздырғышы бар жануарлардың шикі етін жеу;
·
ағып жатқан өзен, көл, құдықтардан су ішу;
·
ауыл шаруашылық жұмыстарды орындау, шөппен
байланысты;
·
кенелердің шағуы;
·
туляремия қоздырғыштары бар жабайы аңдарды аулау ж/е
үй жануарларының етін бөлшектеу;
·
туляремия қоздырғыштары бар жануарлармен тікелей
контакт
·
F. Tularensis-ке қан сарусуында антиденен титрінің 4 есе
ұлғаюы;
·
вакцинацияланбаған науқастарда аллергиялық пробаның
оң болуы.
17. Нақты диагноз:
Francisella tularensis-тің теріден алынған аффекттен , лимфа
түйіндерінен, қақырықтан, конъюктива жағындысынан, қаннан
бактериологиялық зерттеу нәтижесінде табылуы;
·
ПЦР оң нәтижелі болуы;
·
ИФА-да IgM н/е IgG титрінің жоғарылауы F. Tularensis-ке ;
·
қан сарысуынының агглютинациялық тестінде F.
Tularensis антиденелеріне қарсы титрдің төрт есе жоғарылауы;
18. Лабораторная диагностика
Терішілік аллергиялық
реакция, туляринмен
сынама (0,1 мл тулярина
в/к).
24-48 сағ соң нәтижені
бағалау.
Айқын ісіну ,
инфильтрация- бұр ерте
спецификалық тест
болып табылады.
19. Емі
Науқас аса қауіпті инфекцияларға арналған арнайы боксқа жатқызылады.
Медикаментозды емес ем:
·
төсектік режим;
Медикаментозное лечение
Этиотропная терапия [30, 31] (УД – А):
·
Амикацин по 5 мг/кг каждые 8 ч или по 7.5 мг/кг каждые 12 ч в течение 10 дней;
·
Гентамицин по 5 мг/кг веса тела в/м 2 раза в день 10 дней;
·
Стрептомицин по 500-1000 мг в/м 2 раза в день 10 дней;
Препараты второго ряда:
·
Ципрофлоксацин по 500 мг 2 раза в день перлорально 10 дней, при тяжелом течении
можно вводить внутривенно по 400 мг 2 раза в день.
·
Другие фторхинолоны: Пефлоксацин, Офлоксацин и другие;
·
Доксициклин по 100 мг 2 раза в день 2-3 недели;
·
Хлорамфеникол по 15 мг/кг веса тела 4 раза в день 2-3 недели;
·
Цефтриаксон 1-2г 1р/сут парентерально.
Лечение антибиотиками продолжается до 3-5 дня нормальной температуры
Беременные женщины:
Перечень основных лекарственных средств:
·
Цефтриаксон 1-2г 1р/сут парентерально;
·
Гентамицин по 5 мг/кг веса тела в/м 1 раз в день;
·
Стрептомицин по 500 мг в/м 2 раза в день.
Препараты второго ряда (с учетом результатов антибиотикочувствительности, по жизненным
показаниям):
·
Доксициклин по 100 мг 2 раза в день;
·
Ципрофлоксацин по 500 мг 2 раза в день.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

