Виды облысений при лишае
Обновлено: 25.04.2024
Góes HF de O, Dias MFRG, Salles S de AN, Lima C dos S, Vieira M da S, Pantaleão L. Lichen planopilaris developed during childhood.
Плоский волосяной лишай, развившийся в детском возрасте.
Э. Фреитас де Оливейра Гоэс, М. Ф. Реис Гайязони Диас, С. де Абреу Невес Салес, К. дос Сантос Лима, М. да Силва Виейра, Л. Панталеон
Плоский волосяной лишай (ПВЛ) является клиническим вариантом красного плоского лишая (КПЛ) и характеризуется рубцовой алопецией с лимфоцитарной инфильтрацией очагов поражения.[1] Он может проявляться как в классической форме, так и в виде одного из двух клинических вариантов, таких как фронтальная фиброзная алопеция и синдром Грэма-Литтла-Пиккарди-Лассюэра. Для фронтальной фиброзной алопеции характерно медленное прогрессирование и рубцевание, а также симметричное поредение волос в лобной и височных областях.[2] Синдром Грэма-Литтла-Пиккарди-Лассюэра характеризуется триадой, включающей в себя многоочаговую рубцовую алопецию на волосистой части головы, лихеноидные фолликулярные высыпания и нерубцовую алопецию подмышечных впадин и лобковой области.[3]
При осмотре участков поражения ПВЛ обнаруживаются очаги алопеции с эритемой и перифолликулярным шелушением. Они обычно расположены в теменных или затылочной областях волосистой части головы и характеризуются центробежным ростом с образованием блестящих участков рубцевания, в пределах которых не удается обнаружить устья волосяных фолликулов. В отличие от хронических очагов поражения кожи при дискоидной красной волчанке, отсутствует атрофия и гипохромия рубцовой области, кроме того эпидермис поражается незначительно.[4] Появление ПВЛ в детском возрасте нетипично, в литературе описаны лишь несколько случаев данного заболевания.[5,6]
Юноша 15-ти лет наблюдался по поводу рубцовой алопеции, развивавшейся в течение года. При осмотре были выявлены два атрофических очага облысения: диаметром 4 см в теменной области и 3 см - в затылочной (рисунок 1).
Очаг облысения в межтеменной области
При трихоскопии пораженных областей отмечалась эритема и перифолликулярное шелушение на периферии очагов (рисунок 2). В центральных участках определялась незначительная эритема, блеск, отсутствие шелушения. Устья волосяных фолликулов не определялись - признак, характерный для рубцовой алопеции с поражением волосяных фолликулов.
Трихоскопическая картина: эритема, редуцированные волосяные фолликулы и перифолликулярное шелушение (дерматоскоп с 10-кратным увеличением).
Под дерматоскопическим контролем была проведена биопсия участка кожи в области выраженной эритемы с шелушением вокруг волосяных фолликулов, где патологический кожный процесс был, вероятно, наиболее активным. Гистологическое исследование продольного среза выявило умеренный акантоз в эпидермисе и перифолликулярный лимфоцитарный воспалительный инфильтрат в дерме, фолликулярный гиперкератоз и недержание меланина, а также перифолликулярный фиброз - признаки, характерные для ПВЛ (Рисунки 3 и 4). В качестве наружной терапии был выбран клобетазола пропионат (гель 0,5 мг – в 1 г) на пораженные участки кожи, два раза в день, в течение трех месяцев. Состояние очагов на волосистой части головы значительно улучшилось, уменьшились участки алопеции, что было подтверждено клиническим и трихоскопическим исследованиями, которые выявили регресс эритемы и перифолликулярного шелушения (рисунок 5).
Гистологическая картина биопсии: фолликулярный гиперкератоз, лихеноидный воспалительный инфильтрат и концентрический фиброз устья волосяного фолликула (гематоксилин-эозин, 40-кратное увеличение).
Вакуольная дистрофия клеток базального слоя и воспалительный инфильтрат с примесью меланофагов (гематоксилин-эозин, 40-кратное увеличение).
После лечения: разрешение очагов плоского волосяного лишая, трихоскопическая картина (дерматоскоп с 10-кратным увеличением).
ПВЛ – заболевание не характерное для детского возраста. Chieregato и др. проанализировали 30 случаев ПВЛ и выявили всего два случая у детей мужского пола в возрасте 9 и 16 лет.[7] Однако, в недавнем ретроспективном исследовании 80 случаев ПВЛ, обнаружили, что большинство пациентов составляли взрослые женщины.[8] О заболевших в детском возрасте не сообщалось. Lencastri и Tosti подтвердили, что количество описанных в литературе случаев рубцовой алопеции у детей недостаточно, и они полагают, что ПВЛ - редкое состояние в данной возрастной группе.[6]
У пациентов детского возраста важно провести дифференциальную диагностику с шиповидным декальвирующим фолликулярным кератозом. Это редкое генетическое заболевание с начальными проявлениями в детском возрасте, которое характеризуется появлением кератотических фолликулярных папул и развитием рубцовой алопеции в области волосистой части головы, бровей и ресниц. Дерматоскопическая картина сходна с таковой при ПВЛ, но при ней определяются фолликулярные пустулы.[9]
Pandhi и др., изучая 316 пациентов с КПЛ в детском возрасте, обнаружили, что у 26 из них были выявлены поражения кожи волосистой части головы, характерные для КПЛ, и у 20 - для ПВЛ. [5] По мнению авторов, КПЛ волосистой части головы – состояние, отличающееся от ПВЛ. Они сообщили о четырех случаях поражения области век, при которых не были затронуты области бровей, ресниц и подмышечных впадин. В одном из случаев очаги на коже волосистой части головы и век сочетались с кольцевидными очагами в области лица.
Не существует единого мнения и определенного протокола лечения детей с ПВЛ. Следует избегать назначения детям системных препаратов, используемых в лечении ПВЛ, таких как гидроксихлорохин, кортикостероиды, доксициклин, и иммунодепрессанты, из-за их побочных эффектов. Предпочтительна наружная терапия кортикостероидами высокой или средней степени активности и ингибиторами кальциневрина, такими как такролимус и пимекролимус.[5,7]
Возраст пациента – это условие, которое необходимо учитывать в случае выбора более агрессивной системной терапии; однако, тот факт, что облысение является рубцовым и необратимым, требует, чтобы заболевание было взято под контроль как можно быстрее. Использование триамцинолона для внутриочагового введения может быть альтернативой назначению системных кортикостероидов.[5] Данному пациенту рекомендовали применять клобетазола пропионат на очаги поражения, что привело к существенному улучшению состояния.
Таким образом, ПВЛ – заболевание не характерное для детского возраста. В случае, представленном здесь, описаны проявления ПВЛ у 15-летнего юноши, с дерматоскопической картиной типичных изменений при ПВЛ. Диагноз был подтвержден патогистологическим исследованием образца кожи из очага поражения. В качестве наружной терапии было выбрано применение клобетазола пропионата. Обо всех случаях ПВЛ у детей необходимо сообщать для более полного изучения данного заболевания и определения протокола лечения пациентов детского возраста.
Фолликулярная форма красного плоского лишая (плоский волосяной лишай, декальвирующий плоский лишай) - одна из наиболее частых причин развития рубцовой алопеции волосистой части головы. По данным В.Г. Корнишевой и Г.А. Ежова (2012) в 90% случаев псевдопелада Брока вызвана красным плоским лишаем. Поражение волосистой части головы может быть изолированным, а также сочетаться с нерубцовой алопецией в области подмышечных впадин и лобка, а также фолликулярными папулами на коже туловища и конечностей (синдром Литтла-Лассюэра-Пиккарди) (Скрипкин Ю.К., Мордовцев В.Н., 1999). Не всегда бывает представлена вся триада, но два симптома встречаются наиболее часто: фолликулярные папулы на коже и рубцовая алопеция волосистой части головы (С.И. Довжанский С.И., Суворов А.П., 1976). Большинство ученых относят заболевание к атипичным формам красного плоского лишая, что подтверждается характерными патоморфологическими изменениями.
Под нашим наблюдением находились 11 пациентов с фолликулярным декальвирующим красным лишаем, 10 женщин и 1 мужчина. Средний возраст заболевших был 49,3 лет. Длительность заболевания в среднем составляла 3,8 года. У одной больной очаги выпадения волос появились во время беременности, другая пациентка связывает возникновение заболевания с началом менопаузы, одна – с ошибочным приемом внутрь раствора хлорной извести. Из сопутствующих заболеваний у 7 больных регистрировались заболевания желудочно-кишечного тракта (хронические гастрит, холецистит, панкреатит, рефлюкс-эзофагит), у 5 – артериальная гипертония, у 4 обследованных имелась гипофункция щитовидной железы, у 2 – сахарный диабет 2 типа. Ранее 4 пациента не лечились, остальные использовали только местную терапию (д´арсонваль волосистой части головы, масла, шампуни от выпадения волос), без особого эффекта.
При осмотре на коже волосистой части головы, преимущественно в теменной области, у всех пациентов наблюдались очаги облысения округлой и причудливой формы, диаметром от 1 до 3 см, сливающиеся друг с другом. Кожа в этих участках была гладкая, блестящая, устья волосяных фолликулов отсутствовали, у большинства больных по периферии очагов алопеции отмечалась гиперемия с нечеткими границами и имелись отдельные мелкие фолликулярные и перифолликулярные плоские папулы красного цвета и у 2 больных - желтоватые мелкие пятна. У 3 пациентов волосы по периферии участков алопеции легко эпилировались вместе с некротизированной внутренней корневой оболочкой. У 3 обследованных женщин мы наблюдали алопецию в области подмышечных впадин и лобка. У 1 мужчины на коже передне-боковой поверхности голеней выявлены фолликулярные папулы красного цвета, на поверхности более свежих элементов имелись роговые шипики, часть папул была экскориирована и располагалась линейно на месте расчесов. У 2 человек на коже боковой поверхности плечей отмечались мелкие шиповидные узелки без видимых воспалительных явлений. Мелкие плоские блестящие папулы розового цвета с фиолетовым оттенком имелись на коже поясницы у 1 женщины и в области лучезапясного сгиба - у мужчины. Типичная форма красного плоского лишая на слизистой щек имелась у 3 больных. Субъективно 5 пациентов беспокоил зуд в области высыпаний, 3 – чувство жжения.
Дерматоскопическая картина участков поражения на коже волосистой части головы характеризовалась белым перифолликулярным гиперкератозом, устья волосяных фолликулов в очагах алопеции не определялись. При гистологическом исследовании биоптатов в участках алопеции выявлены атрофия эпидермиса, сглаженность эпителиальных выростов, по периферии очагов фолликулярный гиперкератоз, гипергранулез, у нижнего полюса фолликула и вокруг волосяного мешочка отмечался густой лимфо-гистиоцитарный инфильтрат, клетки которого проникали в наружное корневое влагалище. В дерме определялись периваскулярные инфильтраты и отдельные участки характерной инфильтрации лимфоидными клетками верхних отделов дермы.
В составе комплексной терапии, наряду с препаратами, улучшающими микроциркуляцию (пентоксифиллин), витаминами группы В и топическими кортикостероидами в форме лосьона и крело, был использован отечественный селективный иммуносупрессор Тимодепрессин. Препарат вводился ежедневно внутримышечно по 2 мл в течение 10 дней двумя циклами с интервалом в 10 дней. Отмечен регресс гиперемии в очагах поражения в среднем на 5,2 день, тест натяжения волос стал отрицательным на 6,1 день, значительное уплощение и побледнение окраски папул на волосистой части головы и туловище наблюдалось к концу первого цикла введения Тимодепрессина у всех пациентов. К окончанию второго цикла у 9 больных папулезные высыпания на волосистой части головы и у 2 на туловище разрешились, у 2 человек сохранялись единичные бледно-розовые элементы на коже головы. Субъективные жалобы в виде зуда и жжения купировались на 7,8 день.
Таким образом, включение в состав комплексной терапии больных плоским волосяным лишаем Тимодепрессина позволило достичь выраженного клинического эффекта. Побочных эффектов и осложнений в процессе лечения не выявлено.
Выходные данные: Бабушкина М.В., Загртдинова Р.М., Лоншакова Т.М. Рубцовая алопеция волосистой части головы при красном плоском лишае.
Тезисы XXXI научно-практической конференции Рахмановские чтения.
Очаговая алопеция – это мультифакториальное иммуноопосредованное поражение волосяных фолликулов, приводящее к временному или стойкому выпадению волос. Может проявляться наличием участков (очагов) облысения округлой или лентовидной формы на голове, тотальным облысением головы и лица, выпадением волос на теле, поражением ногтей. Алопеция и ее форма диагностируется в ходе трихологического осмотра, оценки эндокринного и микроэлементного статуса, инструментальной диагностики, биопсии кожи. Лечение включает фармакотерапию (глюкокортикоиды, антиметаболиты, сосудорасширяющие средства), фототерапию, внутриочаговое введение плазмы, ГКС.
МКБ-10


Общие сведения
Очаговая (гнездная) алопеция – аутоиммунный дерматоз, при котором происходит выпадение волос на голове и/или теле разной интенсивности: от единичных очагов до потери всего волосяного покрова. Развивается у 1 из 1000 населения (или 0,7-3,8% всех дерматологических больных). Заболеванию подвержены, как взрослые женщины и мужчины, так и дети. Очаговая алопеция может возникать однократно в течение жизни или принимать рецидивирующий характер. У четверти больных первый эпизод случается в детстве, у 60% ‒ до 20-30 лет, у остальных – после 40 лет.

Причины
За годы изучения очаговой алопеции было выдвинуто множество теорий этиопатогенеза заболевания. В настоящее время наиболее разработанной является аутоиммунная гипотеза, также учитывается влияние наследственных факторов, микроциркуляторных расстройств, эндокринных нарушений, интоксикации:
- Аутоиммунная теория. В ее пользу свидетельствует выявление в крови у 90-100% страдающих очаговым облысением антител к антигенам волосяных фолликулов. Также у трети пациентов имеется отягощенный анамнез по другим аутоиммунным заболеваниям: тиреоидиту, витилиго, аутоиммунному полиэндокринному синдрому 1 типа, СКВ, васкулитам и др. У лиц с гнездной алопецией в 2 раза чаще регистрируются атопические реакции.
- Наследственность. В зависимости от региона проживания от 10% до 20% пациентов имеют семейный анамнез очаговой алопеции. Генетическая предрасположенность связана с некоторыми HLA-аллелями, в частности, DQB1*03, DRB1*1104.
- Гормональные нарушения. У больных гнездной алопецией статистически чаще обнаруживаются различные эндокринные патологии: тиреопатии, надпочечниковая (снижение производства ГКС и андрогенов), гипоталамо-гипофизарная дисфункция.
- Инфекционно-токсические воздействия. Значимая роль в этиопатогенезе очаговой алопеции отводится хронической инфекции (запущенный кариес, тонзиллит, синусит, хеликобактериоз), цитомегалии, токсоплазмозу, лямблиозу. Имеются данные о связи заболевания с экологическими факторами, хроническими интоксикациями.
- Расстройства кровообращения. У пациентов часто обнаруживается патология церебральных сосудов, повышение ВЧД, артериальная гипертензия, предрасположенность к ВСД. Отмечается спазм артериол и замедление кровотока в коже головы, повышение вязкости крови.
- Другие факторы. Очаговой алопеции нередко сопутствуют микроэлементозы и гиповитаминозы: недостаток цинка, железа, дефицит витамина А, D, пернициозная анемия и др. У ряда больных выявляются психические проблемы: тревожные расстройства, депрессия, трихотилломания.
Пусковые факторы
Перечисленные этиологические факторы обусловливают предпосылки к возникновению очаговой алопеции. Непосредственными триггерами патологического процесса у предрасположенных лиц могут выступать:
- острый или продолжительный стресс;
- вирусная инфекция;
- вакцинация;
- антибактериальная терапия;
- наркоз;
- смена климата.
Патогенез
Предположительно, будущий очаг гнездной алопеции начинает формироваться в том месте, где пораженный волосяной фолликул (ВФ) раньше времени переходит в фазу катагена, а затем и телогена. Фаза телогена удлиняется, нарушается нормальный цикл развития ВФ, происходит апоптоз клеток волосяной луковицы. Зона расшатывания и выпадения волос расширяется по периферии. Волосы, в меньшей степени затронутые патологическим процессом, растут дистрофическими и слабыми.
Эти процессы в современной трихологии связывают с аутоиммунным воспалением, в которое вовлекаются волосяные луковицы. Апоптоз усугубляется тканевой гипоксией, нейроэндокринными нарушениями, микронутриентной недостаточностью.
Тh1-клеточный иммунный ответ при очаговом облысении характеризуется образованием провоспалительных цитокинов: интерлейкинов-1, 2, 6, 8, γ-интерферона, ФНО. Нарушения гуморального иммунитета представлены наличием антител к компонентам волосяного фолликула (почти в 100% случаев), тиреопероксидазе, тиреоглобулину, гладкой мускулатуре, митохондриям, париетальным клеткам желудка, стероидпродуцирующим клеткам надпочечников, антинуклеарных Ат.

Классификация
Современные классификации подразделяют очаговую алопецию в зависимости от объема выпадения волос, стадии, степени тяжести. На основании типа облысения выделяют следующие клинические формы:
- Локальная (ограниченная). На голове определяются единичные изолированные очаги облычения округлой формы с четкими границами.
- Краевая (лентовидная, офиазис). Участок облысения изначально располагается на затылке, в дальнейшем распространяется в виде полосы по направлению к височным областям.
- Субтотальная. Несколько самостоятельных очагов сливаются в один обширный. На голове отсутствует >40% волос.
- Тотальная. Выпадают все волосы на голове, брови, ресницы, усы и борода у мужчин.
- Универсальная. Кожный покров головы, лица и тела полностью лишен волос.
- Гнездная алопеция с поражением ногтей. Ногтевые пластины имеют волнообразную деформацию, продольные борозды, точечные вдавления.
По характеру течения выделяют несколько типов очаговой алопеции:
Степень тяжести очаговой алопеции зависит от площади потери волос:
- легкая – до 25% (локальная форма);
- средняя – до 50% (офиазис, субтотальная алопеция);
- тяжелая – свыше 50% (тотальная, универсальная формы).
Симптомы очаговой алопеции
Как правило, первыми участки облысения замечают окружающие пациента люди: родственники, коллеги, парикмахеры. Вначале появляется небольшое одиночное пятно, лишенное волос. Очаги в 90% случаев локализуются на голове, но могут затрагивать брови, область бороды у мужчин, волосяной покров на теле.
Участки облысения имеют округлую форму, четкие края, гладкую поверхность. Кожа в них гипотрофична, истончена. Иногда перед появлением нового очага пациенты ощущают зуд и жжение кожи. На начальном этапе очаговой алопеции седые волосы не выпадают.
На прогрессирующей стадии волосы по краю очага легко выдергиваются при потягивании (расшатанные волосы). В стадии регресса начинают отрастать пушковые волосы (веллюс). Вначале они тонкие и депигментированные, отличаются по цвету от окружающих волос (полиоз), со временем приобретают характер терминальных волос (жесткие, пигментированные).
У некоторых больных изменяется структура ногтевых пластин – они становятся тусклыми, слоящимися, исчерченными, зазубренными, приобретают сероватый оттенок, теряют гладкость. Реже поражается орган зрения: очаговая алопеция может сочетаться с катарактой, атрофией радужки, эктопией зрачка.
Осложнения
Несмотря на то, что очаговая алопеция не влечет за собой нарушения общего состояния и работоспособности, она отрицательно влияет на психоэмоциональный статус и качество жизни пациентов. Заболевание длится многие годы, вследствие чего развиваются тревожные, депрессивные расстройства, социофобия. Пациенты вынуждены постоянно маскировать недостатки внешности: мужчины бреются наголо, сбривают бороду, женщины носят парики и шиньоны. Тяжелые формы гнездной алопеции развиваются примерно у 7% пациентов.
Диагностика
Первейшие диагностическая задача – определить причины выпадения волос, клиническую форму, тяжесть, характер течения очаговой алопеции. Главная роль в ведении больных отводится врачу-трихологу, который при осмотре выявляет четко очерченные очаги округлой формы, наличие расшатанных волос в активной фазе болезни и рост пушковых ‒ в фазе регресса, ониходистрофию. Также больные могут нуждаться в консультации эндокринолога, невролога, психотерапевта. Дальнейшее обследование включает:
Дифференциальная диагностика
Поскольку выпадение волос может иметь иную этиологию и требовать принципиально другой терапевтической тактики, в рамках дифференциальной диагностики необходимо исключить следующие заболевания:
- трихотилломанию;
- трихофитию волосистой части головы;
- дистрофию волос;
- облысение при сифилисе;
- другие формы алопеции: диффузную, андрогенную, травматическую, рубцовую, височную треугольную.

Лечение очаговой алопеции
Используемые на практике схемы лечения могут стимулировать отрастание волос, однако они не влияют на причины заболевания, следовательно, не гарантируют отсутствие рецидивов. Среди предложенных патогенетических методов лечения очаговой алопеции наиболее эффективными являются:
- Местная терапия. Применяется при локальных формах. Для индукции роста волос в очагах облысения проводятся внутрикожные инъекции глюкокортикостероидов, плазмотерапия, микроэлементная мезотерапия. На участки кожи, лишенные волосяного покрова, под окклюзионную повязку наносятся стимуляторы роста волос, мази с ГКС, блокаторами кальциевых каналов. При выпадении ресниц наружно применяют аналоги простагландина F2a.
- Системная терапия. Пероральный прием или парентеральное введение лекарственных средств назначается при тяжелом течении очаговой алопеции. В терапевтических схемах используются глюкокортикоиды, антиметаболиты, ингибиторы кальциневрина, вазодилататоры, препараты цинка, железа.
- Физиотерапия. Методы физического воздействия на очаги облысения включают электротерапию постоянным и импульсным током, низкоинтенсивную лазеротерапию, миллиметроволновую терапию. В более тяжелых случаях применяется фототерапия, ПУВА-терапия (фотохимиотерапия). Полезны курсы массажа головы, иглорефлексотерапии.
Прогноз и профилактика
У половины больных, столкнувшихся с очаговой алопецией, в течение года наступает спонтанная ремиссия, остальным требуется помощь дерматолога-трихолога. Более чем у 80% пациентов отмечается несколько эпизодов заболевания. Тотальная и универсальная формы тяжело поддаются терапии – их излечение достигается в 10% случаев. Факторами, отягощающими прогноз, являются раннее начало заболевания (до пубертата), семейная история алопеции, наличие сопутствующих атопических и аутоиммунных патологий.
Профилактика очаговой алопеции заключается в достижении компенсации сопутствующих заболеваний, коррекции витаминодефицитов и микроэлементозов, санации инфекционных очагов в организме. Некоторым больным требуется психологическая поддержка.
1. Гнездная алопеция. Часть 1. Этиология и патогенез/ К.Н. Суворова, А.Г. Гаджигоева// Вестник дерматологии и венерологии. – 1998.
3. Основные аспекты патогенеза и лечения гнездной алопеции/ Гаджигороева А.Г.// Лечащий врач. – 2005.
4. Алопеции: патогентические и клинические характеристики, методы лечения/ Р.М. Загртдинова, Н.В. Ляшенко, Р.Н.Загртдинова, Н.Ю.Бычкова. – 2016.
Рубцовая алопеция – это облысение, вызванное необратимой деструкцией волосяных фолликулов. Сопровождается образованием участков потери волос, зудом, шелушением, эритемой, болезненностью кожи в очагах, высыпаниями (пустулами, эрозиями, чешуйками, корочками). Диагноз подтверждается данными осмотра, трихоскопии, гистологического анализа биоптата, лабораторных тестов. Лечение может быть консервативным (системная антибактериальная, иммуносупрессивная терапия, внутриочаговые инъекции ГКС, озонотерапия) или хирургическим (пересадка волос).
МКБ-10
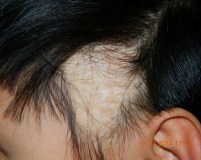


Общие сведения
Рубцовые алопеции (РА) включают большую группу различных по своей природе поражений кожи головы, сопровождающихся стойкой потерей волос вследствие гибели волосяных фолликулов (ВФ). Различные их формы диагностируются у 3,2% трихологических пациентов или в 7,3% случаев выпадения волос. Женское население страдает рубцовыми алопециями в 2,6 раз чаще, чем мужское. Средний возраст дебюта у мужчин приходится на 36 лет, у женщин – на 43 года. Клиническая значимость рубцовых алопеций в современной трихологии связана с их необратимостью и ограниченностью возможностей терапевтического лечения.

Причины
Рубцовая алопеция вызывается множеством различных причин наследственного и приобретенного характера. Генетически детерминированные формы связаны с такими врожденными заболеваниями, как аплазия кожи, эктодермальная дисплазия, буллезный эпидермолиз, ихтиоз, невус сальных желез и др.
Приобретенные рубцовые алопеции могут развиться на фоне иммунопатологических, инфекционных, опухолевых процессов, повреждений кожи головы Необратимая гибель волосяных фолликулов с их замещение фиброзной тканью вызывается следующими группами причин:
- Болезни соединительной ткани: дискоидная красная волчанка (ДКВ), склеродермия.
- Инфекции кожи головы: стафилодермии, микозы (фавус), фолликулиты (келоидный, некротический), лейшманиоз.
- Физические факторы и травмы: химические и термические ожоги, ранения головы, патомимия, лучевой дерматит.
- Неопластические процессы:базалиома кожи головы, раковые метастазы, лимфома.
- Гранулематозные процессы: туберкулез, саркоидоз кожи.
- Другие дерматозы: плоский волосяной лишай, амилоидоз кожи.
Патогенез
Большое разнообразие клинических форм рубцовой алопеции обусловливает различие в механизмах повреждения волосяных фолликулов (ВФ). Однако во всех случаях по тем или иным причинам происходит разрушение волосяных луковиц и их замещение фиброзной тканью. При первичных формах РА ведущая роль отводится воспалению в пилосебацейном юните (комплексе, образованном стержнем волоса, волосяной луковицей, мышцей, поднимающей волос и сальной железой), которое приводит к деструкции этих структур, а также фолликулярных стволовых клеток.
Воспаление запускается антигенными триггерами и носит иммуноопосредованный характер, что подтверждается обнаружением IgM в дермальных слоях, а также макрофагов, клеток Лангерганса и Т-лимфоцитов в перифолликулярных воспалительных инфильтратах. Жизнеспособность волосяного фолликула утрачивается невозвратно, вместо него формируется рубцовая ткань. Рост волос на пораженном участке кожи головы не возобновляется.

Классификация
По своему происхождению рубцовые алопеции делятся на наследственные и приобретенные. Последние могут быть первичными и вторичными:
1. Первичные ‒ поражение ВФ происходит изолированно, остальные дермальные структуры интактны. В зависимости от характеристик воспалительного инфильтрата первичные рубцовые алопеции подразделяются на:
- лимфоцитарные: псевдопелада Брока, волчанка, фолликулярный плоский лишай, центральная центробежная рубцовая алопеция (ЦЦРА), фолликулярный шиповидный декальвирующий кератоз;
- нейтрофильные: декальвирующий фолликулит, перифолликулит Гофмана, рубцующая себорейная экзема;
- смешанные: келоидный и некротический фолликулит, пустулезный дерматоз кожи головы, келоидные акне задней поверхности шеи.
2. Вторичные РА – волосяные фолликулы поражаются вместе с другими структурами кожи в результате аутоиммунного, инфекционного воспаления, неопластических процессов, травм.
Симптомы рубцовых алопеций
Плоский волосяной лишай
На фолликулярный красный плоский лишай (КПЛ) приходится примерно 40% всех случаев рубцовой алопеции. Участки выпадения волос разного размера (изолированные или сливные) чаще локализуются в области темени. Пациенты жалуются на болезненность, зуд и жжение кожи головы в очагах облысения. Иногда в них сохраняются единичные волосы или пучки волос. В активной стадии обнаруживается перифолликулярное шелушение и эритема. Алопеция может сочетаться с другими проявлениями КПЛ.
Фронтальная фиброзная алопеция (ФФА)
Данный вариант рубцовой алопеции характерен для женщин постменопаузального возраста. Часто выпадению волос на голове предшествует билатеральная потеря бровей или появление желтоватых папул на лице. При ФФА лобно-теменные границы роста волос постепенно смещаются кзади, оставляя полосы атрофичной бледной кожи, сквозь которую просвечивает венозный рисунок. Формируются лобно-височные залысины по мужскому типу. Иногда выпадают волосы на лобке и в подмышечных впадинах. Прогрессирование ФФА медленное.
Дискоидная волчанка
ДКВ представляет собой хронический аутоиммуный дерматоз, сопровождающийся рубцовой алопецией. В половине случаев поражение кожи головы предшествует другим клиническим проявлениям, а у 11-20% пациентов остается единственным признаком дискоидной волчанки.
Сначала на коже головы появляются зудящие красноватые пятна, покрытые чешуйками. На внутренней стороне чешуек расположены роговые шипики, исходящие из устьев фолликулов. Со временем эритема сменяется атрофией и депигментацией кожи, исчезновением устьев ВФ. У части пациентов возможна спонтанная ремиссия.
Псевдопелада Брока
При псевдопеладе Брока чаще поражается теменная область. Участки облысения представляют собой бляшки овальной или круглой формы до 1,5 см в диаметре. Кожа в очагах, лишенных волос, гладкая, здорового цвета. Отмечается незначительный зуд и гипестезия скальпа. Мелкие бляшки могут сливаться в обширные рубцовые очаги.
Декальвирующий фолликулит
Относится к гнойным фолликулитам, вызванным золотистым стафилококком. Начинается с появления на коже головы мелких, болезненно зудящих папул и пустул. Впоследствии несколько точечных пустул сливаются в микроабсцессы. На месте вскрывшихся гнойников образуются корки, а затем формируются участки рубцовой алопеции. Декальвирующий фолликулит постепенно, но неуклонно прогрессирует.
Перифолликулит Гофмана
Абсцедирующий (подрывающий) фолликулит манифестирует с образования фолликулярной пустулы на коже затылка или темени. Вскоре пустула превращается в болезненный флюктуирующий инфильтрат, из которого при надавливании выделяется гнойный экссудат. При острых неосложненных формах перифолликулита Гофмана развивается нерубцовая алопеция. Затяжное течение сопровождается формированием гипертрофических рубцов и алопеции рубцового типа.
Муцинозная алопеция
Фолликулярный муциноз также относится к алопециям, которые могут приводить как к рубцовой, так и нерубцовой потере волос. Обычно поражается голова, реже – брови. Заболевание характеризуется появлением розово-красных шелушащихся бляшек. Из расширенных устьев ВФ при надавливании выделяется прозрачная жидкость. В очагах утраты волос отмечается зуд, нарушение чувствительности, ангидроз.
Осложнения
Рубцовые алопеции приводят к формированию стойкого косметического дефекта, поскольку волосы утрачиваются безвозвратно. Некоторым больным серьезный дискомфорт причиняет зуд кожи, болезненность гнойников, насыхание корок, неприятных запах, исходящий от кожи головы. Эти обстоятельства, а также неуклонное прогрессирование облысения, отсутствие радикального лечения становятся причиной депрессий, социальной самоизоляции и даже суицидальных мыслей.
Некоторые виды рубцовой алопеции могут осложняться злокачественными процессами. Так, возможна трансформация дискоидной волчанки в плоскоклеточную карциному с высоким риском метастазирования (31%) и летального исхода (10,5%). Фолликулярный муциноз может предшествовать грибовидному микозу, лимфогранулематозу.
Диагностика
В диагностике рубцовых алопеций используются общеклинические и специальные исследования. Общие методы включают подробное изучение анамнеза, сопутствующих нарушений и факторов риска, лабораторные анализы крови, консультации ревматолога, иммунолога, онкодерматолога. Для оценки трихологического статуса проводится:
- Осмотр трихолога. При визуальном осмотре выявляются участки поредения/выпадения волос, кожа в пораженных очагах блестящая, устья ВФ не выражены. Также производится осмотр бровей, ногтевых пластин, волосяного покрова в подмышечной и лобковой области.
- Трихологические тесты. Тест натяжения положительный, по краю очагов определяются анагеновые волосы. Для получения дополнительных сведений выполняется обзорная фотосъемка, оценка выпадения волос при мытье головы.
- Трихоскопия. Дерматоскопическая картина при различных видах рубцовой алопеции имеет свои специфические признаки. Общие черты: гипопигментированные очаги рубцевания, в которых отсутствуют фолликулярные отверстия, перифолликулярная эритема и шелушение по периферии.
- Биопсия кожи. Гистология биоптатов из очагов алопеции обнаруживает отсутствие сальных желез и фолликулов. На их месте видны очаги склерозирования дермы. Этот метод является наиболее ценным для подтверждения рубцовой алопеции.
- Лабораторные тесты. Для выявления причин алопеции проводится общее и биохимическое исследование крови, гормональные анализы (тестостерон общий и свободный, ДГЭА), реакция Вассермана. Осуществляется культуральное исследование отделяемого пустул на S. aureus, микроскопическое исследование и посев соскобов кожи головы на грибы.
Дифференциальная диагностика
Разные формы рубцовых алопеций дифференцируют друг с другом, а также с другими нозологиями, сопровождающимися выпадением волос:
- нерубцовыми формами алопеции: гнездной, андрогенной, диффузной телогеновой, тракционной;
- трихотилломанией;
- себорейным дерматитом;
- псориазом кожи головы;
- микозами ВЧГ.

Лечение рубцовой алопеции
Основной целью терапии является устранение субъективных жалоб, замедление или стабилизация патологического процесса. При рубцовых алопециях применяют комбинацию системной и наружной терапии, в некоторых случаях прибегают к хирургическому лечению:
- Системная фармакотерапия. Включает назначение глюкокортикостероидов, противомикробных, антималярийных средств. При устойчивости к лечению в некоторых случаях используют ретиноиды внутрь.
- Местная терапия. Пациентам рекомендуют нанесение топических стероидов, нестероидных кремов (ингибиторы кальциневрина), по показаниям – антибактериальных мазей. Осуществляют внутрикожные инъекции ГКС, кислородно-озоновой смеси. Возможно проведение ПУВА-терапии.
- Трансплантация волос. Хирургическая коррекция рубцовых алопеций осуществляется как путем пересадки отдельных здоровых волосяных фолликулов из донорских зон, так и лоскутным методом. По желанию пациента с косметической целью может быть выполнена трихопигментация.
Прогноз и профилактика
Выпадение волос при рубцовых алопециях необратимо. При раннем начале терапии этот процесс можно приостановить, однако в некоторых случаях медленная потеря волос продолжается, несмотря на предпринимаемые меры. Пациенты с РА должны быть осведомлены о прогнозе заболевания и невозвратной потере волос.
Профилактика рубцового облысения направлена на своевременное лечение инфекций кожи головы, предупреждение ожоговых травм, поддержание ремиссии системных заболеваний. При правильном уходе за кожей головы, купировании воспалительных процессов можно избежать рецидивов основного заболевания и замедлить прогрессирование рубцовой алопеции. В косметических целях рекомендуется ношение париков, шиньонов, шляп.
1. Первичная рубцовая алопеция: случай из практики/ Тихоновская И.В., Мяделец В.О.// Вестник ВГМУ. – 2013. – Т. 12, №2.
2. К вопросу о рубцовых алопециях (обзор)/ Бакулев А.Л., Тальникова Е.Е.// Саратовский научно-медицинский журнал. – 2020.
3. Современные подходы к лечению рубцовых алопеций/ Воронкова М.В., Иванов О.Л., Кошелева И.В., Мареева Е.Б.// Российский журнал кожных и венерических болезней. – 2012.
Читайте также:

