Во время секса болит низ живота молочница
Обновлено: 11.05.2024
Состояние, когда у девушки сильно болит влагалище, может серьезно ухудшить любую жизненную ситуацию (наиболее характерные примеры это: секс, поход в туалет, некоторые виды спорта и пр.). И, честно говоря, вопрос типа "почему у меня болит влагалище?" - не самый простой вопрос, который можно поднять в разговоре не только с хорошими подругами, даже с врачом гинекологом. К сожалению, мы не можем выбирать свои недуги, но вы можете узнать о том, что может быть причиной вагинальной боли, что значительно упростит поиск способов избавления от нее. Далее узнайте про основные причины болезненных ощущений в вашей вагине, что надо делать и куда лучше пойти к врачу с этой проблемой в Москве.
Почему болит влагалище
Далее предлагаем ознакомиться со списком наиболее часто встречающихся и распространенных, по мнению экспертов в гинекологии, причин тянущей, резкой колющей боли внизу и по стенкам влагалища у женщин репродуктивного возраста (18+). Изложенный список не является исчерпывающим, служит лишь ориентиром среди множества факторов, отчего могут возникать вагинальные боли и ни в коей мере не заменяет и не отменяет необходимости обращения к квалифицированному профильному специалисту!

Дрожжевые инфекции.
Наиболее распространенные симптомы дрожжевой инфекции связаны с зудом и жжением в области гениталий. Но они также могут быть болезненными (не говоря уже о чертовски раздражающих). Дрожжи могут воздействовать на внутреннюю часть вагины или непосредственно за ее пределы, что может вызвать творожистые бели, отек и покраснение. Также, кроме боли во влагалище, при молочнице могут наблюдаться выделения и сильный зуд.
Бактериальный вагиноз (гарднереллёз).
Баквагиноз также может вызывать зуд и дискомфорт во влагалище, боли при этом редки. Выделения из влагалища, вероятно, будут более водянистыми и сопровождаться "рыбным" запахом. Состояние вызвано чрезмерным ростом "нехороших" бактерий в половых путях. Незащищенный секс и менструация могут снизить pH вагины и вызвать воспаление. Если при этом женщина отмечает, что ее влагалище болит на входе или глубже, стенки усиленно реагируют при сексе, то это говорит о присоединение сопутствующей инфекции и развитии кольпита.
Что делать? Если у вас диагноз гарднереллез, врач поможет избавиться от любых симптомов, назначив кратковременный прием антибиотиков (обычно таблетки и крем, свечи).
Инфекции, передаваемые половым путем.
Герпес , хламидиоз, гонорея - как правило, любой вид ИППП, может вызывать боль внутри влагалища и внизу живота. Боль от других болезней обычно возникает из-за общего воспаления слизистой. Они, как правило, вызывают еще больший отек влагалищной ткани, которая имеет тенденцию быть чувствительной к боли и дискомфорту, а также к жжению и зуду. В любом случае вам хороший доктор, который назначит сдать анализы на инфекции и затем подберет эффективную схему лечения.
Киста бартолиновой железы.
Они располагаются по обе стороны от входа во влагалище и помогают его смазывать. Закупорка одной из этих желез может привести к образованию кисты, которая может ощущаться как твердое или тугоэластичное уплотнение. Она может вызывать боль, обычно с одной стороны.
Сухость влагалища.
Дефицит увлажненности связан с гормоном эстрогеном, а точнее с его недостатком (кстати, эта проблема возникает не только у женщин в менопаузе). В конце концов, эстроген сам по себе является гормоном роста, который улучшает приток крови к влагалищу, толщину стенки влагалища, а также эластичность и смазку влагалища. А когда у женщины по тем или иным причинам недостаточно эстрогена - будь то противозачаточные таблетки, кормление грудью или, да, менопауза - это может сделать любые движения во влагалище и вокруг / внутри / около него довольно болезненными.
Что делают? Если вы чувствуете, что влагалищу не хватает смазки и оно натирается при сексе, пора поговорить с врачом. Специалисты смогут рекомендовать средства, чтобы вам было намного комфортнее.
Физическая травма.
Механические повреждения могут вызвать вагинальную боль. Причиной этому могут быть травмы - бурный секс, насильственное сношение, БДСМ-практики, последствия бритья или депиляции, роды и хирургические аборты.
Эндометриоз
Это запутанное заболевание и врачи тоже довольно сложно его диагностируют. Это болезнь, когда ткань матки, эндометрий, разрастается за ее пределами (например, в области малого таза, брюшной полости или даже в других местах, например, в легких или глазных яблоках). Состояние невероятно болезненное. Это вызывает хроническое воспаление и рубцы вокруг тканей, которые могут вызывать болезненность внутри влагалищных стенок, ближе к шейке матки, особенно при половом акте.
Что в таких случаях делают? Заболевание лечат гормональной терапией или хирургическим вмешательством, чтобы удалить любые ткани, вызывающие сильную боль во влагалище.
Вагинизм.
Это состояние, при котором происходит непроизвольное сокращение мышц вагины и тазового дна, и может быть такое сильное напряжение, что оно даже не позволяет проникнуть внутрь. Это может быть вызвано как физическими, так и психологическими факторами или их комбинацией.
Воспалительные заболевания органов малого таза (ВЗОМТ).
Инфекции матки, маточных труб или яичников - группа гинекологических заболеваний, от которых тоже может болеть влагалище. Их долгое наличие приводит к образованию у женщины спаек в малом тазу - рубцов внутри тазовых органов или к прикреплению их друг к другу, вызывая хронический дискомфорт и боль.
Как это лечить: после осмотра органов малого таза и УЗИ, чтобы определить, страдаете ли вы этим заболеванием (которое может развиться в результате отсутствия лечения ИППП), врач, скорее всего, назначит вам курс антибиотиков для уничтожения инфекции, а затем такие процедуры, как физиотерапию, гинекологический массаж матки и придатков, грязи и т.п.
Вульвовагинальная атрофия.
Это истончение, высыхание и воспаление стенок влагалища, которое может произойти, когда ваше тело с возрастом или по иным причинам вырабатывает меньше эстрогена (чаще всего после менопауз). Это состояние может вызвать дискомфорт при сексе и мочеиспускании. Это состояние обычно лечится лубрикантом и заместительной или местной гормональной терапией.
Онкология шейки матки.
Боль в области малого таза (наряду с болью в спине, аномальным кровотечением, коричневыми выделениями, усталостью, тошнотой и потерей веса) является симптомом рака шейки матки. Если вы испытываете эти симптомы и за последний год не делали Пап-тест или жидкостную цитологию, срочно обратитесь к врачу!
Может ли болеть влагалище.
. Перед месячными?
В норме у здоровых женщин никаких болей во влагалище (внутри и снаружи его) перед началом, во время и после менструации не должно наблюдаться. Может появиться небольшой дискомфорт перед циклом, связанный с тянущими или ноющими ощущениями при открытии шейки матки, но после начала выделений крови обычно все проходит. охранение неприятных ощущение во время и после "критических дней" говорит о наличии гинекологической патологии.

Могут ли болеть нервные окончания во влагалище?
Данный орган женского тела обильно снабжается нервами. Хотя в основном рецепторные окончания сосредоточены в нижней трети вагинального канала (до 80%) в том числе и полумифическая точка G, и только около 15-20% - в средней и верхней трети. В спокойном состоянии и без влияния внешних раздражителей болеть влагалище не может. Если неприятные ощущения становятся постоянными или значительными, следует помнить про срамной нерв, который в медицине называется половым. Он отвечает за иннервацию мышц тазового дна и при защемлении этого пучка возникают хронические боли в области таза. Такие явления (нейропатия полового нерва или миофасциальные синдромы малого таза) происходит вследствие ряда причин, установить и лечить которые может только специалист (таблетки, физиопроцедуры, техники мануальной гинекологии, лазер).
Какие мышцы задействованы, если женщина жалуется на более-менее сильные боли во влагалище:
- Грушевидная мышца;
- Мышца, поднимающая задний проход;
- Внутренняя обтураторная мышца;
- Поверхностные мышцы промежности.
В этом случае оправдан комплексный подход к лечению, направленный на устранение причин и минимизации их влияния на симптоматику, улучшение кровотока в органах малого таза и гениталиях, уменьшение мышечного спазма и сопутствующего ему лимфостаза (нестероидные противовоспалительные средства, витамины, магнитолазерная терапия, грязевые обертывания, "трусы", чрескожная электростимуляция паховой и крестцовой зоны, гинекологический массаж).

Что делать, если болит влагалище?

ЧТО ДЕЛАТЬ, КУДА ОБРАТИТЬСЯ К ВРАЧУ?
Лучшие, опытные врачи нашей клиники на Кутузовском проспекте к вашим услугам!
121165 , Москва , Кутузовский проспект, 33






Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Мы накопили большой опыт в лечении боли и трудности во время полового акта у женщин. Грамотный врач гинеколог поможет найти и устранить причину боли при половом акте у женщин.
Боль и трудности во время секса (в том числе – боль при занятии сексом внизу живота) могут указывать на скрытую проблему, которая обычно лечится довольно просто, нужно только понять, что именно происходит. Обнаружить причину боли при занятии сексом реально всегда.
При подозрении на боль, связанную с позвоночником, сухожилиями, мышцами, врач-гинеколог попросит помощи в уточнении диагноза у врача-невролога, подготовленного в области остеопатии и мануальной терапии или у врача-ревматолога. Боль внизу живота после секса, боль во время полового акта часто связана с воспалением сухожилий, мышц и т.д.
Все решаемо силами врача-гинеколога, иногда в сотрудничестве с психотерапевтом или неврологом.
Какие возможны причины боли при половом акте у женщин
- Спайки и рубцы внизу живота. Они появляются после аппендицита, операций, воспаления внутренних женских половых органов (матка и ее придатки). Рубцы и спайки менее эластичны, чем нормальная ткань, могут тянуть, деформировать ткани малого таза и влагалище, отсюда и боль во время и после секса внизу живота. Проблема обычно решается нехирургическими методами. Мы используем современные препараты для размягчения спаек, причем рекомендуем их применять вместе с гимнастикой, самомассажем. Эффект обычно заметен через 2-3 месяца. Иногда мы дополняем лечение мягкими остеопатическими процедурами.
- Перенесенная травма копчика, проблемы с поясничными позвонками. Связки половых органов и мышцы тазового дна крепятся к копчику, костям таза и поясницы. При каких-либо проблемах с костями, суставами, межпозвонковыми дисками возможно чрезмерное напряжение тканей таза, ущемление чувствительных нервов. Конечно, все это доставляет боль внизу живота после секса. Найти причину можно при гинекологическом и неврологическом осмотре, МР-томографии. Лечение обычно приносит заметный эффект через 3-4 недели.
- Воспаление сухожилий мышц тазового дна – очень неприятная и болезненная проблема. Больше всего страдает обычно область прикрепления мышц к копчику. Во время полового акта мышцы тазового дна получают нагрузку, что и вызывает боль во время и/или после секса. Причину воспаления нетрудно установить (обычно это хроническая инфекция на фоне сниженного иммунитета) и устранить. Лечение обычно начинает работать через 1,5-2 месяца.
- Особенности строения половых органов. Проблема, связанная с особенностями строения женских половых органов, обычно дает о себе знать вначале половой жизни. Это может быть изменение угла между телом матки и шейкой (так называемый загиб матки) кпереди или кзади. Данные анатомические изменения могут вызывать неприятные ощущения при сексе, зачастую резкую боль во время секса. В проблеме поможет разобраться визит к гинекологу и проведение вагинального массажа.
- Воспаление внутренних половых органов (аднексит, сальпингоофорит) – возможная причина болей во время секса и после него. Для разрешения проблемы обычно достаточно курса лечения у гинеколога. – это воспаление наружных половых органов (вульвы) и влагалища, вызываемое стафилококком, стрептококком, грибами рода Кандида, реже трихомонадами. Возникает при несоблюдении правил личной гигиены женщиной или ее партнером, и при наличии входных ворот для инфекции (трещины, порезы, ссадины). Вульвовагинит – частая причина боли при занятии сексом.
- Вагинизм, коитофобия и вагинизмоподобное расстройство. Могут проявляться просто в виде болей при половом акте, а могут создать препятствие введению или движению полового члена во влагалище, вплоть до полной невозможности совершить половой акт. Причина болей во время секса – нервное расстройство, связанное с перенесенной психологической травмой, напряженными отношениями с мужчиной, перегибами родительского воспитания и т.п. Проблема разрешима. Для предотвращения боли во время полового акта помочь медикаменты в сочетании с курсом психотерапии. Иногда достаточно только небольшого курса психотерапии для предотвращения появления боли во время секса в дальнейшем.
Возможные причины боли, воспаления и молочницы после секса
Мы поможем найти и устранить причину боли при половом акте у женщин, воспаления (покраснения, цистита, выделений, боли) после секса.
Возможные симптомы воспаления половых органов:
- Отёк, припухлость;
- Боль;
- Покраснение;
- Выделения.
При трении слизистая оболочка половых органов получает микроповреждения, через которые может проникать инфекция. Инфекция и является причиной воспаления.Возможные причины воспаления половых органов и боли внизу живота после секса:
Что может понадобиться из обследований:
Сначала мы пригласим Вас на осмотр к врачу-гинекологу. Мы рекомендуем Вам взять с собой результаты всех ранее выполненных исследований, снимков, анализов, которые есть у Вас дома.
Это поможет сократить расходы времени и денег на обследование.
Если понадобится что-либо уточнить, врач гинеколог выполнит необходимые исследования.
Подробнее о гинекологическом обследовании.Мы предложим Вам индивидуальный план лечения в зависимости от выявленной причины.
Вагинальный кандидоз — неприятное, а в случае осложнений опасное заболевание, которое вызывает дискомфортные, даже болевые ощущения внизу живота. Оно влияет также на общее состояние женщины, которая начинает чувствовать слабость и раздражительность.
Это одно из наиболее распространенных инфекционных заболеваний влагалища и вульвы, поскольку его возбудитель всегда присутствует в небольшом количестве в организме человека. Он обитает на слизистых, которые выстилают ротовую полость, пищевод, желудок, кишечник и половые органы. Снижение иммунитета автоматически запускает активное размножение грибковых микроорганизмов Candida, что приводит кандидозу, или молочнице. Об этом мы подробнее расскажем в нашей статье.
Симптомы вагинального кандидоза
Они могут быть ярко выраженными, однако порой патология протекает скрыто. Заболевание имеет острую и хроническую форму, оно также бывает неосложненным и осложненным. Наиболее распространенные симптомы:
- Женщина испытывает жжение и зуд, который усугубляется после гигиенических процедур.
- Выделение приобретают творожистую или кремообразную консистенцию.
- Появляется характерный кисловатый запах.
- Могут начаться проблемы с мочеиспусканием.
- Во время полового акта женщина испытывает дискомфорт.
Перед менструацией симптомы влагалищного кандидоза усиливаются. При гинекологическом осмотре врач может определить, что слизистая оболочка отекла и стала раздраженной, на стенках влагалища появился белый или зеленоватый налет.
Осложнения от вагинального кандидоза
Стеноз . Из-за кандидоза стенки влагалища воспаляются и становятся менее эластичными, а просвет сужается. Вследствие этого половой акт вызывает у женщины чувство дискомфорта.
Сальпингит . Инфекция поднимается из влагалища и вызывает воспаление маточной трубы. Однако зачастую этим не ограничивается, и у пациентки поражается один или оба яичника. Данное заболевание характеризуется болями внизу живота, температурой, общим недомоганием, возможна также тошнота со рвотой. Сальпингит с оофоритом могут стать причинами бесплодия, спаечного процесса, а также развития патологий органов брюшной полости.
Уретрит . Воспаляется слизистая мочеиспускательного канала. Заболевание сопровождается болью, жжением покраснением. В моче может присутствовать кровь или гной.
Цистит . Инфекция попадает из уретры в мочевой пузырь, и он воспаляется. Симптомы этого и предыдущего заболеваний схожи. Пациентка испытывает болевые ощущения внизу живот, а также частые позывы к мочеиспусканию, хотя мочевой пузырь мало наполнен. Температура тела может повыситься.
Важно! Вагинальный кандидоз усиливает риск возникновения осложнений при беременности и инфицирования будущего ребенка, что может привести к его гибели или преждевременным родам.
Причины возникновения молочницы
Возбудитель, который вызывает данное заболевание, — дрожжеподобные грибы рода Candida. Они живут на слизистой оболочке влагалище и в небольших количествах не причиняют заметного вреда. Более того, их наличие стимулирует полезные бактерии стать более сильными и конкурентоспособными. Однако, когда организм ослабевает, они начинают активно размножаться и вызывают болезнь. Кандидоз может возникнуть:
- в результате ношения белья из синтетики, механических повреждений влагалища или такого метода контрацепции, как внутриматочная спираль;
- как сопутствующее заболевание при других, более глобальных патологиях: сахарном диабете, иммунодефицитных состояниях, аллергии, болезнях желудочно-кишечного тракта и мочеполовой системы, онкологии;
- вследствие приема лекарственных препаратов: антибиотиков, кортикостероидов, химиотерапии, а также при прохождении лучевой терапии;
- во время менструации. Молочница также нередко бывает при беременности, поскольку иммунитет женщины в это время ослабевает.
Диагностика вагинального кандидоза
Патология выявляется на основании жалоб женщины и врачебного осмотра, а также лабораторных анализов. Проводятся микроскопия вагинальных мазков и серологическая диагностика. Используются также культуральный и молекулярно-биологические методы.
При диагностике вагинального кандидоза очень важно дифференцировать его от других патологий, например генитального герпеса, аэробного вагинита, а также экземы, красного плоского лишая и т.д.
Важно! Для успешного лечения необходимо правильно определить заболевание и его причины. Только тогда препараты будут подобраны корректно. Допустив ошибку при постановке диагноза и начав лечиться самостоятельно, женщина может нанести себе вред. Кроме того, при вагинальном кандидозе препараты назначаются в зависимости от степени поражение и других факторов. Поэтому при дискомфортных ощущениях рекомендуется обратиться в клинику.
Как проводится лечение молочницы
Противогрибковые средства нарушают синтез эргостерола, который содержится в клетках микроорганизмов. Вследствие этого они либо замедляют свой рост, либо полностью погибают. Для лечения молочницы используют:
- флуканозол,
- клотримазол,
- левомеколь
- флюкостат,
- нистатин,
- пимафуцин и т.д.
Врачи подбирают лекарственные средства из разных групп (антибиотики, триазолы, комбинированные препараты и др), поскольку у каждой пациентки может быть своя клиническая картина.
При лечении острого вагинального кандидоза обычно используются препараты для местного применения. Они не попадают в кровь, а оказывают действие локально. К ним относятся свечи, кремы, мази, вагинальные таблетки. Например, эконазол, клиндацин, макмирор. При хроническом процессе подключаются препараты в форме таблеток.
Важно! При беременности и лактации многие лекарственные средства либо категорически противопоказаны, либо могут применяться только под наблюдением врача.
У некоторых женщин наблюдается отсутствие эффективности препаратов. Это объясняется тем, что кандида образует вещество, которое покрывает колонию и защищает ее от воздействия лекарственных средств. В таких случаях гинеколог корректирует лечение, назначая препараты, которые смогут преодолеть защитную пленку.
Последствия вагинального кандидоза
Если вовремя обратиться к врачу, то исход лечения вагинальной молочницы обычно благоприятный. Если запустить заболевание или самостоятельно подбирать препараты, процесс может стать хроническим. Кроме того, вследствие неудачного лечения микроорганизмы часто приобретают устойчивость к антибиотику.
Происходит это следующим образом. Некорректно подобранное лекарство оказывает недостаточно сильное воздействие на грибковые микроорганизмы. Некоторые из них выживают, в то время как полезные бактерии, которые помогают иммунитету уничтожать патогенную микрофлору, погибают. Размножение кандиды ничто не сдерживает, к тому же она передает свою устойчивость к антибиотику следующим поколениям. В результате препарат перестает действовать.
Чтобы этого избежать, следует придерживаться схемы лечения, которую назначил гинеколог на основании обследования и анализов. Помимо этого, необходимо защищаться барьерными методами контрацепции или на некоторое время воздержаться от половой жизни.
Профилактика молочницы
- Не стоит каждый день использовать прокладки. Рекомендуется также исключить ношение белья из синтетических тканей.
- Во время гигиенических процедур применять средства с молочной кислотой, чтобы поддерживать кислую среду.
- Исключить спринцевание.
- Следить за своим здоровьем, своевременно принимая меры для лечения других патологий, а также укреплять иммунитет.
- Принимать антибиотики только тогда, когда действительно существует такая необходимость.
Свяжитесь с нами удобным способом, и менеджеры ответят на ваши вопросы или запишут на прием.
Головченко Олегом Васильевичем
(врач акушер-гинеколог высшей категории, кандидат наук).

Записаться на приём
Неприятные ощущения и боль внизу живота и во влагалище при половом акте - проблема, с которой сталкиваются как начинающие интимную жизнь девушки, так и опытные женщины. Не всегда они догадываются обратиться с этой жалобой к гинекологу: первые полагают, что сильные боли при сексе после дефлорации в начале проникновения - это норма (но сколько может длиться начало?), вторые анализируют, что с прошлым партнером такого не было, значит дело в мужчине или в “несовместимости". Девушка начинает бояться лишь одного вида напряженного мужского члена и кричат от боли при его проникновении и движении во влагалище. В итоге, не зная что делать, они переживают эти "острые ощущения" диспареунии в буквальном смысле внутри себя, не получая помощи. А ведь она так близка - стоит лишь найти специализированную клинику и записаться к хорошему гинекологу на прием!
Через некоторое время организм привыкает к боли при половом акте как к данности и начинает ждать ее заранее. Закрепляется условный рефлекс - женщина начинает бояться и избегать близости или испытывать боль при сексе даже тогда, когда причина устранена. Врачи ей говорят: “ничего болеть не должно", но она-то помнит, что в этой ситуации болело и организм выдает ожидаемое ощущение из архивов памяти. Поэтому затягивать, терпеть, геройствовать с болью внизу живота после секса не надо - этот “сторожевой пес здоровья", как называл ее академик И.П.Павлов, должен заставить сразу обратиться к гинекологу и выяснить её причину.
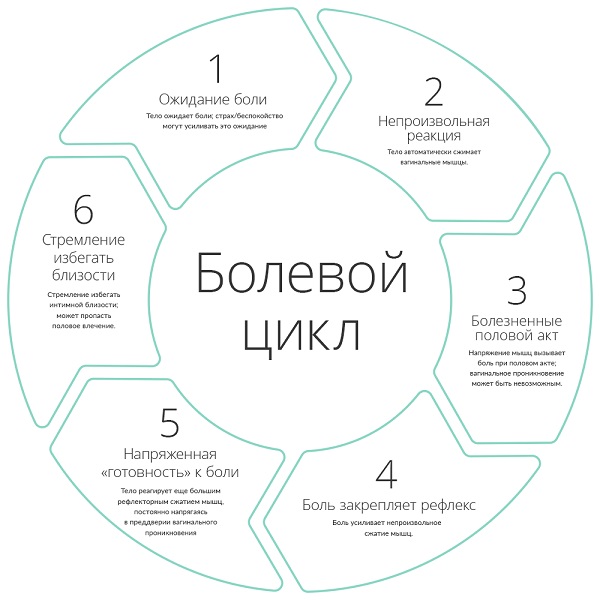
12 причин боли при сексе
(в хронологическом порядке в течение жизни девушки - женщины).
message 1. Боль при первом половом акте
Первая причина здесь - это страх. Он заставляет сжиматься все мышцы тела, а особенно мышцы влагалища. Преодолеть его можете попробовать самостоятельно, если будете знать, примерно какие ощущения ожидаются при лишении девственности. Но для этого надо заранее посетить врача и пройти осмотр на тип девственной плевы. Ведь очень часто бывают случаи, когда плева у девушки толстая и богато снабжается нервными окончаниями. При первой близости она практически не рвется, доставляет достаточно сильные боли при попытке первого секса, либо повторные половые акты сопровождаются тянущей или острой болью внизу влагалища. В таком случае наиболее разумным решением для устранении диспареунии будет проведение небольшой манипуляции - хирургической дефлорации.
Предохраняться в первый раз нужно презервативом - чужие микробы, нормальные для одного организма (мужчины), попадая в новый организм (женский), могут вызвать воспаление влагалища (кольпит) и цистит - самое частые осложнения дефлорации. Они также могут вызывать боли при половом акте.
message 2. Вагинизм
message 3. Особенности девственной плевы
Близость уже давно не первая, а влагалище болит при сексе как в первый раз. Правда, в процессе интимная боль проходит, но в начале все время неприятно. Как правило, такое бывает, когда девственная плева после дефлорации не рвется, а только растягивается или чуть-чуть надрывается. Иногда девственность в анатомическом смысле нарушается впервые только в процессе родов. А до того дискомфорт “во входе" в начале полового акта остается. Если при достаточном количестве смазки и нежном обращении партнера симптомы диспареунии не проходят, правильным решением будет сделать удаление девственной плевы в клинике.
message 4. Воспаление
Если неприятные ощущения (боль, жжение, зуд, трение, ощущение сухости) возникают во влагалище при половом акте или сразу после секса, причиной скорее всего является воспаление слизистой влагалища. Надо идти к врачу и сдать анализы на инфекции. Лечиться от того, что найдут, нужно будет обязательно вдвоем одновременно, предохраняясь во время лечения презервативом, независимо от результатов анализов у мужчины.
message 5. Спайки
И все-таки почему после секса боли - внизу живота, влагалище и в яичниках? У девушек очень часто это результат перенесенного ранее воспаления придатков или кишечника. Если у Вас когда-либо бывали периодические ноющие боли в придатках и внизу живота во время переохлаждения, эпизоды задержки или послабления стула, заболевания кишечника в детстве - значит имеет право быть спаечный процесс в малом тазу. Если никогда не было подобных жалоб, он тоже имеет право быть, потому что воспаление придатков могло пройти бессимптомно. Обычно спайки болезненны при натяжении во время осмотра у гинеколога на кресле, при физических нагрузках, при интимной близости - при этом боль во время секса локализуется в глубине живота, зависит от позы проникновения и “агрессивности" акта. В наблюдениях и отзывах девушки чаще отмечают боли "когда занимаешься сексом в колено-локтевой позе или с сильно подтянутыми к животу ногами".
message 6. Травмы, разрывы, швы после родов и операций
Лечение диспареунии в этих случаях может быть хирургическим или нет: использование филеров гиалуроновой кислоты, любрикантов, разработка мышц тазового дна (тренинги Кегеля), подбор поз и темпа.
message 7. Эндометриоз
Этот диагноз часто ставят женщины сами себе на основании мажущих выделений до или после менструаций. Однако главный его симптом - это болезненность, появляющаяся или усиливающаяся перед менструацией и проходящая вместе с ней. Если эти выделения безболезненны - это не эндометриоз. Если они очень болезненны + имеется боль при половой жизни и при дефекации накануне месячных - это могут быть признаки эндометриоза. Боль во время секса при этом тоже ощущается внутри влагалища и она достаточно сильна, делая половую жизнь невозможной или мучительной в это время цикла.
message 8. Венозный застой
Нерегулярная половая жизнь, отсутствие или недостаточность оргазмов, воздержание, недовольство отношениями - в результате кровь приливает к органам, а должного оттока нет. Сначала - это чувство тяжести, неудовлетворенность, тянущая боль после полового акта без достаточной разрядки. Со временем единственное лекарство - регулярная половая жизнь с удовлетворением становится не избавлением, но наоборот - обостряющим фактором: отечные стенки влагалища натираются и болят от самого полового акта, возникает острая боль при близости. Это состояние не просто неприятно, оно еще и опасно: это предрасполагающий фактор развития многих гинекологических заболеваний: миомы матки, эндометриоза, мастопатии, дисфункции яичников и др.
Старайтесь не доводить намечающуюся неудовлетворенность до анатомических изменений: научитесь доставлять себе удовольствие и научите этому партнера. Основное лечение у врача - физиотерапия и гинекологический массаж. К такой причине боли при сексе, в частности, предрасположены женщины с варикозным расширением вен ног.
message 9. Невралгия тазовых нервов
Боль по стенкам таза, усиливающаяся при прикосновении (половой акт, осмотр на кресле, УЗИ влагалищным датчиком), часто острая, стреляющая, отдающая в ногу. Невралгия бывает в любом месте: лицевая, межреберная, бывает тазовая невралгия: нерв может воспалиться от переохлаждения, от присутствующей инфекции, от стресса. Лечится так же, как другая невралгия: перцовый пластырь, согревающие мази, физиопроцедуры.
message 10. Мало смазки
Диспареуния может быть следствием психологического состояния (нежелание близости, подсознательное неприятие партнера - иногда женщина не отдает себе в этом сознательный отчет, и тогда организм ей намекает таким способом; боязнь забеременеть), воспаления бартолиновой железы, выделяющей смазку или гормональных нарушений. При гормональных нарушениях, требующих коррекции, помогает прием препаратов женских половых гормонов, если они не противопоказаны. В остальных случаях для устранения боли в интимном месте нужно пользоваться искусственными увлажнителями (любрикантами).
message 11. Вагинальный спазм
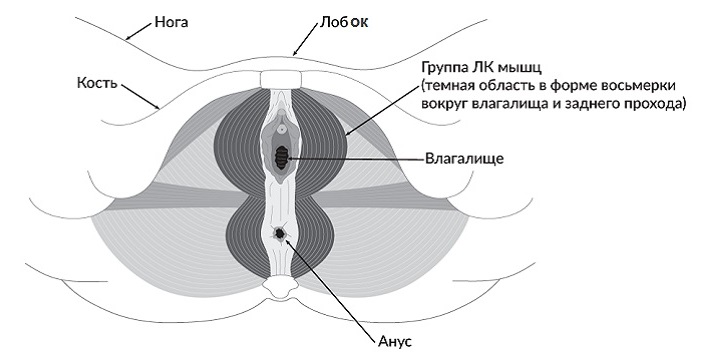
Поскольку рефлекторное сжатие мышц происходит неосознанно - без участия или намеренных действий женщины - ситуация может вызывать недоумение и казаться необъяснимой. Неконтролируемые сознанием мышечные сокращения, частично перекрывающие вход во влагалище, вызывают боль при вхождении полового члена и при последующих его движениях в вагинальном канале. В данном варианте диспареунии наши специалисты проводят сеансы специального лечения гинекологических заболеваний - физиотерапии, гинекологического массажа, грязевые процедуры и др.
message 12. Слишком узкое влагалище
Диспареуния у женщин может быть связана и с узостью входа. Причиной является определенные анатомические особенности строения наружных гениталий, в частности повышенная плотность в области вагинального кольца, повышенный тонус мышц и связок, окружающих наружное отверстие входа во влагалище. Боль в начале и во время полового акта, порой резкая, отдающая в промежность и задний проход, беспокоит девушку практически постоянно, начиная с момента лишения девственности. По следующей ссылке можно прочитать, как расширить узкое влагалище, сделать его вход шире.
Отчего болеть не может
Что не доставляет женщине болевые ощущения при сексе:
- Шейка матки. Если есть эрозия шейки матки, болит не она. Больно при проникновении не от нее, следует посетить врача, сделать УЗИ, исключить прочую гинекологическую патологию.
- Анатомическая несовместимость, несоответствие размеров. Влагалище чрезвычайно растяжимо, и если у мужчины не клинический случай гигантизма, а у женщины - полового инфантилизма, то боли, когда занимаешься сексом, быть не должно. Что-то мешает безболезненному растяжению мышц вагины - подумайте сами и обратитесь к гинекологу!
Таким образом, боль при половом акте - это всегда сигнал нездоровья, может быть не опасного заболевания, требующего немедленного лечения, а непорядка в вашем психологическом состоянии, но все равно непорядка. С помощью интимной боли организм взывает к Вам - обрати на меня внимание и помоги! Постарайтесь его услышать и с помощью специалиста понять и помочь!

Что делать , если после секса боли
Выше приведены самые распространённые причины, вызывающие у женщин боли во время секса. Статья ни в коем случае не может быть использована для постановки диагноза без обращения к врачу. Помните: самолечение, когда боль и секс неразлучны, в большинстве случаев приводит к осложнениям! Приглашаем к специалистам нашей клиники в Москве - мы предложим оптимальный способ решения проблемы!
Читайте также:

