Возбудитель малярии человека в эритроцитах
Обновлено: 12.05.2024
Малярия относится к числу самых распространенных инфекций по всему миру. Особо восприимчивы к заболеванию дети до 5 лет и беременные женщины [1]. Заражение происходит через укус комара, который выполняет роль переносчика возбудителя – малярийных плазмодий. Наиболее опасной считается тропическая малярия, вызываемая паразитом Plasmodium falciparum.
Для заболевания характерны периодическое повышение температуры, увеличение печени и селезенки, снижение уровня гемоглобина. Первые симптомы обычно выражены слабо, поэтому инфекция чаще всего диагностируется на поздней стадии, когда уже развилось тяжелое поражение. В связи с этим борьба с малярией основана на своевременном выявлении и эффективном лечении инфекции. Для профилактики применяют инсектициды для уничтожения переносчиков и вакцины против возбудителей.
Как происходит заражение
Ученым, изучающим малярию, не сразу удалось выяснить, что это за болезнь, и как происходит инфицирование.
- трехдневная малярия (Plasmodium vivax);
- малярия овале (Plasmodium ovale);
- четырехдневная малярия (Plasmodium malaria);
- тропическая малярия (Plasmodium falciparum).
При тропической малярии, которую вызывает Plasmodium falciparum, зараженные эритроциты прилипают к внутренней оболочке кровеносных сосудов (эндотелию), что вызывает их закупорку и ишемию – нарушение работы или тяжелое повреждение тканей и органов из-за местного снижения кровообращения. Больше всего страдают головной мозг, легкие, почки и желудочно-кишечный тракт.
Симптомы малярии
Признаки проявляются в основном через 10-14 дней после заражения. В условиях умеренного климата или при сильном иммунитете латентный период (без клинического проявления) занимает от одного до трех месяцев.
Малярия может начинаться с общего недомогания – лихорадки, озноба, головной боли. Эти симптомы могут длиться несколько месяцев. По мере прогрессирования заболевания появляются боли в суставах, кровь в моче, желтуха, признаки ишемии (судороги, кома, кровоизлияния в глаза) и нарушения работы внутренних органов (почечная и печеночная недостаточность, нефрит, нефроз, увеличение печени и селезенки).
У детей наблюдаются одышка, бледность или синюшность кожи, возбуждение на фоне сниженной физической активности, бессонница или частые пробуждения, судороги.
Заражение плода приводит к самопроизвольному аборту, мертворождению, рождению детей со сниженным весом или с врожденной инфекцией.
Диагностика малярии
Главная задача при сборе анамнеза и первичном осмотре пациента – распознать признаки инфекции, установить риск заражения и его источник.
-
, в частности гематокрит (процент содержания эритроцитов в крови) и лейкоцитарная формула (позволяет установить наличие острой или хронической инфекции);
- световая микроскопия крови: толстый мазок для выявления плазмодий в эритроцитах и тонкий мазок для определения вида паразита;
- иммунологический анализ (экспресс-тест): работает по принципу выявления в крови особых белков – малярийных антигенов;
- серологический анализ выявляет антинуклеарные антитела к паразиту, что позволяет установить не только текущую, но и перенесенную инфекцию;
- метод полимеразной цепной реакции (ПЦР) применяется, если предыдущие анализы на малярию не подтвердили диагноз. Точность выявления инфекции с помощью ПЦР составляет 95%.
Лечение малярии
При подозрении на малярийную инфекцию терапию можно начать без подтверждения диагноза, если пациент проживает на территории с высоким риском заражения или вернулся из поездки в такую страну, а также в случае невозможности провести лабораторные исследования.
После подтверждения диагноза лечение направлено на прерывание жизненного цикла паразита в организме, предотвращение тяжелых осложнений у пациента и смертельного исхода. Конкретный терапевтический подход зависит от выявленного возбудителя и стадии инфекции, а также индивидуальных особенностей пациента (хронические или сопутствующие заболевания, состояние иммунитета, у женщин наличие беременности, отсутствие ответа на антималярийные препараты).
Для достижения максимального эффекта применяют комбинированную терапию. Основные лекарства от малярии включают производные артемизинина, хинин или его производное хлорхинин в сочетании с примахином. При четырехдневной малярии примахин не назначают из-за устойчивости ее возбудителя к этому препарату. Тяжелая тропическая малярия поддается лечению артесунатом, артеметером и хинином, а при их недоступности – хинидином для инъекций под контролем ЭКГ. Осложнения заболевания лечатся согласно общепринятым схемам.
Для предотвращения рецидивов и при чувствительности возбудителя пациенту после выписки назначают длительный прием примахина.
Профилактика малярии
На сегодняшний день существуют широкие возможности для путешествий, включая страны с повышенным риском заражения малярией. В поездки часто отправляются наиболее подверженные заболеванию категории людей: дети и беременные женщины. В связи с этим целесообразно обеспечить путешественникам консультацию у специалистов перед отъездом для повышения информированности населения.
- специальные защитные сетки от комаров на окнах, дверях и вокруг кровати;
- спреи на основе инсектицидов для обработки одежды, палаток, инвентаря;
- спреи на основе антимоскитных репеллентов непосредственно на открытых участках кожи;
- ношение специальной одежды с длинными рукавами и штанинами, особенно в часы активности комаров [2].
Перспективным направлением в борьбе против инфекции считается разработка прививки от малярии. Несмотря на то, что она не исключает риск заражения, ее применение значительно снижает заболеваемость. Вакцина RTS, S (Mosquirix) считается самой эффективной на сегодняшний день, сокращая вероятность заражения тропической малярией в среднем на 50% [3].
Малярию выявляют в регионах от 45° северной до 40° южной широты, чаще в тропиках и субтропиках. В странах с умеренным климатом основной возбудитель малярии — P. vivax, в тропиках — P. falciparum.
Резервуар возбудителя малярии — больной человек; основной механизм заражения — трансмиссивный. Переносчики малярии — самки комаров рода Anopheles; этиологическую роль комаров доказал Р. Росс (1897). Человек— промежуточный, а комар — окончательный хозяин паразита. Также возможно вертикальное заражение от матери к плоду.
В 104 эндемичных малярии странах регистрируют около 250 млн новых случаев заболевания; смертность от малярии достигает 1-2 млн ежегодно. Заболеваемость напрямую зависит от размеров популяции комаров и количества больных, служащих резервуаром инфекции. В связи с развитием индустрии туризма заболевание стали выявлять в странах, лежащих за пределами естественного ареала.
Жизненный цикл малярийных плазмодиев
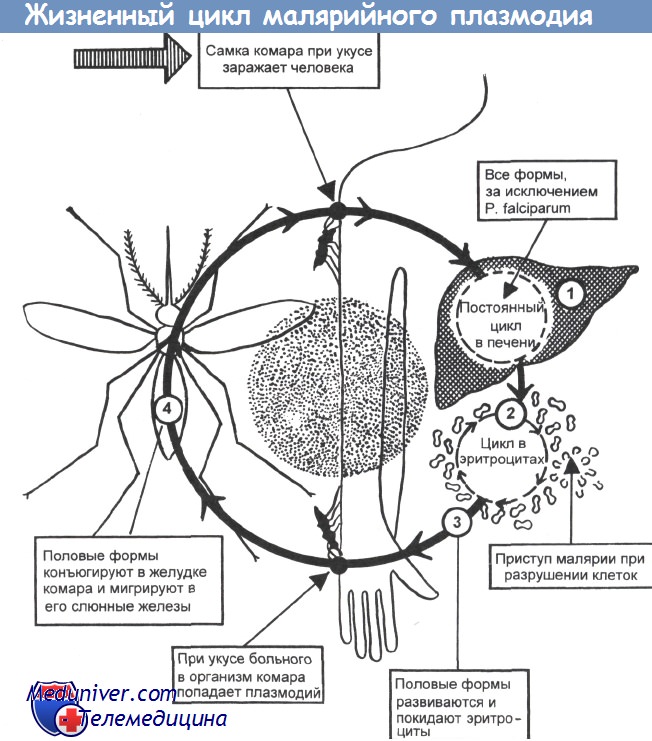
У различных видов малярийных плазмодиев жизненный цикл практически одинаков, а основные различия связаны с характером поражений эритроцитов. В организме человека происходит бесполая стадия (шизогония), в организме комаров — половая стадия (спорогония).
• Спорогония малярийных плазмодиев происходит в клетках эпителия ЖКТ комара; её продолжительность 1 -3 нед. С кровью больного в организм комара проникают мужские и женские гаметы (гамонты), попарно сливающиеся в зиготы, проникающие в стенку кишки и образующие там ооцисты. Содержимое ооцист претерпевает процесс спорогонии, то есть многократного деления с образованием веретенообразных спорозоитов. Спорозоиты — подвижные клетки длиной 11-15мкм, диссеминирующие по всему организму насекомого. Часть из них проникает в слюнные железы комара, в результате чего он становится переносчиком болезни.
• Тканевая (экзоэритроцитарная) шизогония малярийных плазмодиев происходит в гепатоцитах и продолжается 1-2,5 нед. Уже через час после укуса комара спорозоиты проникают с кровотоком в клетки печени, где происходит их размножение и деление. В результате деления образуются мерозоиты (каждый спорозоит может образовать от 2000 до 40 000 мерозоитов), разрушающие гепатоциты и проникающие в кровоток.
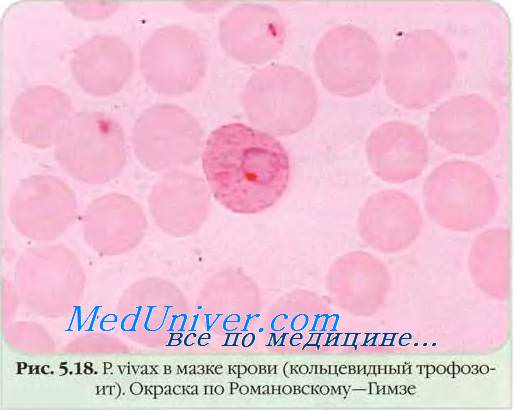
• Эритроцитарная шизогония малярийных плазмодиев происходит после проникновения мерозоитов в эритроциты путём эндоцитоза, где образуется паразитоформная псевдовакуоль. Затем мерозоиты превращаются в трофозбиты (бесполые формы), утилизирующие гемоглобин. В ходе развития паразитов в эритроцитах происходит накопление пигмента. Юные трофозои-ты содержат ядро с одним хроматиновым зерном и внешне напоминают перстень или кольцо. Незрелые трофозоиты имеют амёбовидную форму, а трофозоиты P. vivax способны передвигаться внутри эритроцитов [от лат. vivax, живой]. У зрелых трофозоитов ядра делятся; образуются многоядерные шизонты (делящиеся формы), дающие новое поколение мерозоитов. Выход мерозоитов из эритроцита сопровождается его разрушением. Цикл развития для P. malariae составляет 72 ч, для других видов — 48 ч. В некоторых эритроцитах развиваются мужские (микрогаметоциты) и женские (макрогаметоциты) гамонты, завершающие своё развитие только в организме комара в течение 7-45 сут.
• С наступлением эритроцитарной шизогонии малярийных плазмодиев размножение P. malariae и Pj. falciparum в печени прекращается, однако у P. vivax и P. ovale часть спорозоитов (гипнозоиты) остаётся в гепатоцитах, образуя дремлющие очаги, дающие отдалённые рецидивы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Малярия: диагностика, лечение, профилактика
Возбудители малярии — представители рода Plasmodium: P. falciparum, P. vivax, P. ovale и P. malariae. Заболевание угрожает более чем полутора миллиардам человек (проживают в эндемичных районах). В Африке от малярии ежегодно умирают 1 млн детей в возрасте до пяти лет. В Великобритании каждый год регистрируют 2 тыс. случаев заболевания, десять из которых заканчиваются смертельным исходом.
В группу повышенного риска входят иммигранты, возвращающиеся на родину после долгого отсутствия, так как они утрачивают иммунитет и часто пренебрегают профилактическими средствами.
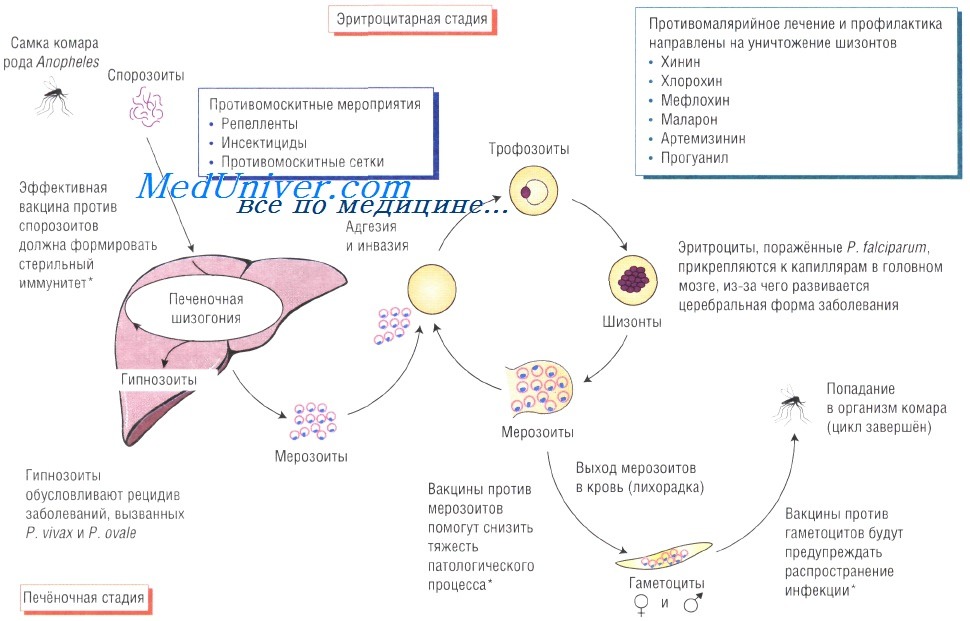
Жизненный цикл возбудителя малярии. Спорозоиты возбудителя попадают в кровоток при укусе самки комара рода Anopheles. При проникновении с током крови в печень паразит начинает размножаться внутри гепатоцитов. Затем возбудители поражают эритроциты и размножаются в них, при этом происходит выброс цитокинов, обусловливающих большинство симптомов малярии. Инфицированные эритроциты приобретают кнопкообразные выступы, при помощи которых они прикрепляются к стенкам капилляров.
Клинические признаки малярии. Малярия должна быть исключена у всех пациентов, путешествовавших в страны эндемической зоны, особенно если у них присутствует лихорадка или гриппоподобные симптомы. Инфекция, вызванная P. falciparum, очень быстро прогрессирует и может привести к смерти пациента (особенно у неиммунных лиц). Инфекция, обусловленная другими плазмодиями, протекает в более лёгкой форме. У неиммунных путешественников характерно развитие заболевания без регулярных (через 1 или 2 дня) приступов малярии.
Plasmodium falciparum поражает практически все органы, поэтому возможно развитие множества различных осложнений (церебральная малярия, инфекционно-токсический шок, острый гемолиз, почечная недостаточность, гепатит, отёк лёгких).
Диагностика малярии. Исследуемый материал — микроскопия крови (по крайней мере 3 препарата толстой капли крови и тонкого мазка крови), взятой лучше всего во время или сразу после приступа лихорадки. Другие методы диагностики:
• экспресс-тест-dipstick (для обнаружения антигена в крови);
• молекулярно-генетический метод (особенно для определения устойчивости к лекарственным препаратам).
Лечение малярии. Химиотерапия позволяет уничтожить паразитов, циркулирующих в эритроцитах. Во избежание развития устойчивости необходимо постоянно чередовать используемые препараты (комбинированная терапия). Для лечения малярии, вызванной Plasmodium falciparum, применяют хинин, пириметамин и сульфадоксин + пириметамин или хинин и доксициклин. Иногда в качестве одного из компонентов используют артеметер.
Для уничтожения P. vivax, P. ovale и P. malariae в эритроцитах применяют хлорохин, а для эрадикации гипнозоитов P. vivax и P. ovale — примахин.
Профилактика и контроль малярии. Необходимо соблюдать определённые меры предосторожности: спать только под москитной сеткой, закрывать открытые участки кожи на рассвете и вечером, когда комары активизируются, а также использовать репелленты. Профилактические препараты принимают согласно предписанию врача, но необходимо учитывать, что медикаменты не обеспечивают полной зашиты от инфекции.
В настоящее время разрабатывают ряд антиспорозоитных вакцин. Ведётся разработка вакцин и против эритроцитарных (бесполых и половых) форм паразита. Комбинированные вакцины будут наиболее эффективны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Возбудитель малярии. Спорогония и шизогония
Возбудители малярии относятся к царству Animalia, подцарству Protozoa, типу Apicomplexa, классу Sporozoea, подклассу Coccidia, отряду Eucoccidiida, подотряду Haemosporina, роду Plasmodium. У человека в естественных условиях малярию вызывают 4 вида плазмодиев: P. vivax (Grassi et Feletti, 1890) Labbe, 1899 — возбудитель Р. vivaх-малярии, или трехдневной малярии; P. malariae (Laveran, 1881) Grassi et Feletti, 1890 — возбудитель четырехдневной малярии; P. falciparum (Laverania falcipara) Welch, 1897 — возбудитель тропической, или P. falciparum малярии; P. ovale Stephens, 1922 — возбудитель Р. ovale-малярии (типа трехдневной), отличающиеся по ряду экологических и биоморфологических параметров и клинико-эпидемиологической характеристике вызываемых ими заболеваний В пределах видов известны географические варианту расы и штаммы плазмодиев. В экспериментальных условиях возможно заражение человека оонозными видами плазмодиев обезьян (P. knowlesi, P. cynomolgi и др.).
При окраске по Романовскому — Giemsa у малярийных паразитов дифференцируют характерные для каждого вида ядро рубиново-красного цвета, цитоплазму голубого цвета, вакуоль и на некоторых стадиях развития — продукт паразитарного метаболизма гемоглобина - пигмент естественного золотисто-бурого цвета, что наряду с изменениями морфологии пораженных эритроцитов используется для идентификации возбудителей.
Шизогония. В организме человека малярийные паразиты последовательно проходят фазы тканевой (экзоэритроцитарной) и эритроцитарной шизогонии.
Тканевая шизогония протекает в гепатоцитах, в которые спорозоиты проникают из крови путем связывания циркумспорозоитных белков 2-го региона в качестве лигандов с гепарин-сульфатпротеогликанами и липопротеинами низкой плотности клеточной мембраны, выполняющих роль рецептора для паразитов. В гепатоцитах спорозоиты последовательно трансформируются в трофозоиты и шизонты, в результате деления последних образуются десятки тысяч (до 50 000 у P. falciparum) тканевых мерозоитов.

Эритроцитарная шизогония происходит циклически в эритроцитах различного возраста (Р vivax в незрелых и молодых эритроцитах, P. malariae — в старых, а Р. falciparum — в эритроцитах любого возраста). Поступившие из печени тканевые мерозоиты взаимодействуют с хемокинами — рецепторными белками эритроцитарной мембраны, в частности, P. falciparum с гликофоринами A (Aikawa M., Iseki М. и др , 1990), ретикулоцитсвязывающие протеины P. vivax — с белками системы Duffy — Fy" и Fyb(Miller L.H. и др.,1976), и, вызывая инвагинацию оболочки эритроцитов с образованием паразитофорной вакуоли, инвазируют эритроциты.
В них бесполые стадии паразитов развиваются (в течение 48 ч —P. vivax и P. falciparum, 50 ч —P. ovale и 72 ч — P. malariae) от стадии юного (кольцевидного, или ring-form) трофозоита до стадии зрелого шизонта с образованием после его деления эритроцитарных мерозоитов (от 6-8 у P. malariae до 32-40 у Р falciparum). Новое поколение эритроцитарных мерозоитов, взаимодействуя с комплементарными клеточными рецепторами, инвазируют новые эритроциты, где проходят очередной цикл эритроцитарной шизогонии.
Часть мерозоитов после проникновения в эритроциты трансформируется в них в незрелые половые стадии — микро- (мужские) и макро-(женские) гаметоциты (гаметоцитогония). При микроскопии крови больных P. vivax-,P. ovale- и четырехдневной малярией зрелые гаметоциты обнаруживаются уже в первые дни болезни и исчезают вскоре после прекращения эритроцитарной шизогонии. Напротив, гаметоциты P. falciparum созревают в течение 10-12 дней и сохраняются в периферической крови в течение 4-8 нед после исчезновения бесполых эритроцитарных стадий паразита.
Поэтому при микроскопии периферической крови больных неосложненной P.falciparum-малярией обнаруживаются лишь юные (кольцевидные) трофозоиты, а затем и гаметоциты. Промежуточные формы бесполых стадий этих плазмодиев обычно обнаруживаются в периферической крови при злокачественном, осложненном течении P.falciparum-малярии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Малярию выявляют в регионах от 45° северной до 40° южной широты, чаще в тропиках и субтропиках. В странах с умеренным климатом основной возбудитель малярии — P. vivax, в тропиках — P. falciparum.
Резервуар возбудителя малярии — больной человек; основной механизм заражения — трансмиссивный. Переносчики малярии — самки комаров рода Anopheles; этиологическую роль комаров доказал Р. Росс (1897). Человек— промежуточный, а комар — окончательный хозяин паразита. Также возможно вертикальное заражение от матери к плоду.
В 104 эндемичных малярии странах регистрируют около 250 млн новых случаев заболевания; смертность от малярии достигает 1-2 млн ежегодно. Заболеваемость напрямую зависит от размеров популяции комаров и количества больных, служащих резервуаром инфекции. В связи с развитием индустрии туризма заболевание стали выявлять в странах, лежащих за пределами естественного ареала.
Жизненный цикл малярийных плазмодиев
У различных видов малярийных плазмодиев жизненный цикл практически одинаков, а основные различия связаны с характером поражений эритроцитов. В организме человека происходит бесполая стадия (шизогония), в организме комаров — половая стадия (спорогония).
• Спорогония малярийных плазмодиев происходит в клетках эпителия ЖКТ комара; её продолжительность 1 -3 нед. С кровью больного в организм комара проникают мужские и женские гаметы (гамонты), попарно сливающиеся в зиготы, проникающие в стенку кишки и образующие там ооцисты. Содержимое ооцист претерпевает процесс спорогонии, то есть многократного деления с образованием веретенообразных спорозоитов. Спорозоиты — подвижные клетки длиной 11-15мкм, диссеминирующие по всему организму насекомого. Часть из них проникает в слюнные железы комара, в результате чего он становится переносчиком болезни.
• Тканевая (экзоэритроцитарная) шизогония малярийных плазмодиев происходит в гепатоцитах и продолжается 1-2,5 нед. Уже через час после укуса комара спорозоиты проникают с кровотоком в клетки печени, где происходит их размножение и деление. В результате деления образуются мерозоиты (каждый спорозоит может образовать от 2000 до 40 000 мерозоитов), разрушающие гепатоциты и проникающие в кровоток.
• Эритроцитарная шизогония малярийных плазмодиев происходит после проникновения мерозоитов в эритроциты путём эндоцитоза, где образуется паразитоформная псевдовакуоль. Затем мерозоиты превращаются в трофозбиты (бесполые формы), утилизирующие гемоглобин. В ходе развития паразитов в эритроцитах происходит накопление пигмента. Юные трофозои-ты содержат ядро с одним хроматиновым зерном и внешне напоминают перстень или кольцо. Незрелые трофозоиты имеют амёбовидную форму, а трофозоиты P. vivax способны передвигаться внутри эритроцитов [от лат. vivax, живой]. У зрелых трофозоитов ядра делятся; образуются многоядерные шизонты (делящиеся формы), дающие новое поколение мерозоитов. Выход мерозоитов из эритроцита сопровождается его разрушением. Цикл развития для P. malariae составляет 72 ч, для других видов — 48 ч. В некоторых эритроцитах развиваются мужские (микрогаметоциты) и женские (макрогаметоциты) гамонты, завершающие своё развитие только в организме комара в течение 7-45 сут.
• С наступлением эритроцитарной шизогонии малярийных плазмодиев размножение P. malariae и Pj. falciparum в печени прекращается, однако у P. vivax и P. ovale часть спорозоитов (гипнозоиты) остаётся в гепатоцитах, образуя дремлющие очаги, дающие отдалённые рецидивы.

Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

