Возбудители группы пятнистых лихорадок
Обновлено: 25.04.2024
Инфекции вызванные Rickettsia prowazekii, Coxiella burnetii: клиника, диагностика
Представители рода Rickettsia — облигатные внутриклеточные бактерии, по биохимическим свойствам напоминающие грамотрицательные микроорганизмы. Существует три основные группы риккетсий, вызывающих:
• пятнистую лихорадку;
• лихорадку цуцугамуши;
• тиф (группа сыпного тифа).
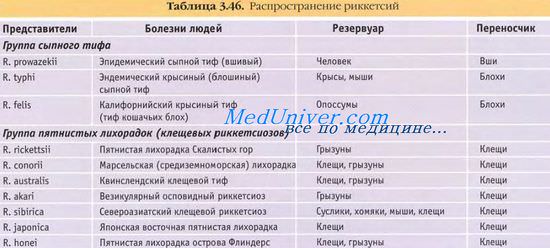
Переносчики пятнистой лихорадки — клещи. Пятнистую лихорадку Скалистых гор (американский клещевой риккетсиоз) вызывает Rickettsia rickettsii. К тифозной группе относят R. prowazekii и R. typhi, вызывающих, соответственно, эпидемический и эндемический крысиный сыпной тиф (крысиный риккетсиоз). Лихорадку цуцугамуши (краснотелковый риккетсиоз, кустарниковый тиф, береговая лихорадка) вызывает R. tsutsugamushi.
Инкубационный период — четырнадцать дней. После неспецифичных симптомов возникает общее недомогание, повышение температуры, артралгия, сыпь, конъюнктивит и фарингит. Спутанность сознания отмечают только у пациентов с пятнистой лихорадкой Скалистых гор. Рецидив инфекции, вызванной R. prowazekii (спустя месяцы или годы после выздоровления), называют болезнью Брилла—Цинссера (спорадический сыпной тиф). Это заболевание обычно протекает легче, чем первичное.
Диагностика: РИФ, РСК, IgM-специфичный ИФА, молекулярно-генетический метод. Препараты выбора — тетрациклин и хлорамфеникол. Следует отметить, что для уменьшения тяжести осложнений заболевания лечение необходимо начинать как можно раньше.
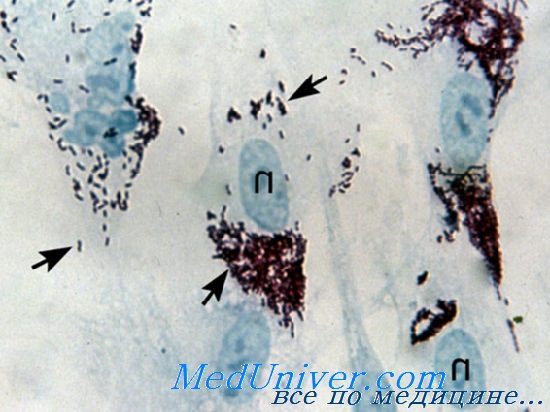
Возбудитель инфекции Rickettsia prowazekii
Инфекция вызываемая Coxiella burnetii
Coxiella burnetii — мелкая грамотрицательная палочка, родственная риккетсиям. Обычно она вызывает инфекционные заболевания у крупного рогатого скота, овец и коз, поражая плаценту животных. Возбудитель передаётся воздушно-капельным путём; хорошо переносит высыхание.
Coxiella burnetii — возбудитель ку-лихорадки, клиническая картина которой напоминает таковую при атипичной пневмонии или лихорадке неясной этиологии. В 50% случаев у инфицированных пациентов обнаруживают гепатит и спленомегалию. Рецидив заболевания протекает в виде эндокардита (с отрицательной гемокультурой) или гранулематозного гепатита.
Для диагностики ку-лихорадки применяют РСК (тест выполняется в остром периоде и периоде реконвалесценции). На разных стадиях заболевания штаммы Coxiella продуцируют различные антигены. Для подтверждения диагноза на ранней стадии заболевания применяют более чувствительные методы — ИФА и молекулярно-генетический.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Пятнистая лихорадка Скалистых гор – это острый природно-очаговый зооноз с преимущественно трансмиссивным механизмом передачи, вызываемый риккетсиями. Клиническая картина характеризуется наличием лихорадки, общеинтоксикационного синдрома, обильной макуло-папулезной сыпи с геморрагическим компонентом, признаков поражения нервной и сердечно-сосудистой систем. Диагностика основана на обнаружении серологических маркеров в сыворотке крови пациента. Используется метод ПЦР. Лечение проводится антибактериальными препаратами из группы тетрациклинов. Параллельно назначается симптоматическая терапия.
МКБ-10
Общие сведения

Причины
Возбудитель пятнистой лихорадки – грамотрицательная палочка Rickettsia rickettsii. Отличается выраженным полиморфизмом. В клетках обнаруживается как в цитоплазме, так и в ядре. Микроорганизм чувствителен к нагреванию, быстро инактивируется при температуре свыше 50° С и под воздействием дезинфицирующих средств. Устойчив к замораживанию, долго сохраняется в высушенном состоянии. Резервуар и источник инфекции – дикие грызуны, рогатый скот, собаки. Кроме того, переносчиками и стойким резервуаром считаются иксодовые клещи определенных видов. Человек является случайным хозяином. Заражение происходит при укусе насекомого либо при раздавливании и втирании клеща в области расчесов. У переносчика риккетсии персистируют в течение всей жизни, передаются трансовариально.
Патогенез
Патогенез пятнистой лихорадки Скалистых гор связан с тропностью риккетсий к клеткам эндотелия. Первичный очаг после укуса клеща не образуется. Паразит попадает в регионарные лимфатические узлы, а затем в системный кровоток. Патоген фиксируется на клетках эндотелия, проникает в них и способствует развитию некроза. Преимущественно поражаются сосуды мелкого и среднего калибра различной локализации. Вследствие этого образуются пристеночные тромбы, усиливается продукция биологически активных веществ с увеличением степени интоксикации, начинают вырабатываться антитела к эндотелиоцитам.
Вокруг пораженных сосудов формируются инфильтраты, состоящие из лимфоцитов, макрофагов, плазмоцитов и микроскопически напоминающие гранулемы. Развиваются деструктивные или деструктивно-пролиферативные васкулиты. При вовлечении в патологический процесс мышечной стенки сосудов наблюдаются панваскулиты. Наиболее часто встречается поражение сосудов почек, надпочечников, кожи, сердца и головного мозга. Характерная сыпь является следствием патоморфологических изменений сосудов кожи. При обтурации просвета тромбом формируются некрозы соответствующих анатомических областей.
Классификация
Течение риккетсиоза может быть разнообразным и сопровождаться различными симптомами. Основная триада заболевания включает выраженную лихорадочную реакцию, головную боль и характерную сыпь, которая появляется за короткий промежуток времени. В клинической практике преобладают среднетяжелые и тяжелые формы заболевания. Американские ученые предложили следующую классификацию пятнистой лихорадки Скалистых гор:
- Амбулаторная форма. Наблюдается субфебрильная температура. Выявляется незначительная интоксикация с умеренным ощущением недомогания, слабости. Высыпания могут быть нетипичными, с нехарактерной локализацией или отсутствовать вообще.
- Абортивная форма. Отмечается резкий подъем температуры до высоких цифр. Лихорадочный период составляет около 7 дней. Специфическая сыпь также сохраняется примерно в течение недели, потом исчезает, сменяясь длительной пигментацией и шелушением.
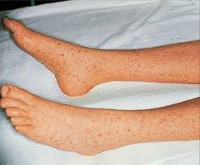
- Типичная форма. Формируется типичная клиническая картина с выраженной лихорадкой продолжительностью около 3 недель, головными и мышечными болями. Геморрагическая сыпь вначале выявляется на конечностях, затем распространяется к центру тела.
- Молниеносная форма. Характеризуется крайне тяжелым течением с выраженной интоксикацией и декомпенсацией состояния. Больной с первых дней может впасть в кому. В большинстве случаев завершается летальным исходом через 4-5 дней.
Симптомы лихорадки
Инкубационный период может составлять до 2 недель, в среднем длится 7 дней. Иногда разгару заболевания предшествует короткий продромальный период, проявляющийся недомоганием, головными болями, потерей аппетита. Обычно заболевание начинается остро с резкого подъема температуры тела до 39-41° С, выраженных артралгий, миалгий и головных болей. Возможны боли в животе, имитирующие острый аппендицит (чаще у детей). У некоторых больных выявляются отеки дорсальной стороны ладоней. Нередко возникает тошнота, рвота, носовые кровотечения. В отдельных случаях формируется периорбитальный отек, инъекция сосудов конъюнктивы. При осмотре полости рта обнаруживаются геморрагические высыпания на слизистых оболочках. Постепенно лихорадка приобретает ремиттирующий характер с суточными колебаниями температуры до 1,5° С. Лихорадочный период продолжается 2-3 недели.
Соматическая симптоматика чаще всего включает признаки поражения сердечно-сосудистой системы и ЦНС. Возможна гипотензия, брадикардия, глухость сердечных тонов. Тахикардия соответствует крайне тяжелому течению заболевания. Нередки коллапсы. Вовлечение нервной системы сопровождается бредом, судорогами, парезами и параплегиями, параличами черепно-мозговых нервов, появлением патологических рефлексов, нарушениями сознания разной степени выраженности вплоть до развития комы. Редко выявляется гепатолиенальный синдром. Более чем у половины пациентов появляются запоры. Специфические симптомы поражения дыхательной и мочевыделительной систем отсутствуют.
Осложнения
Самыми распространенными осложнениями пятнистой лихорадки Скалистых гор являются пневмонии и флебиты. Возможно развитие гломерулонефрита, миокардита с возникновением острой сердечной недостаточности, невритов, иритов и облитерирующего эндартериита, формирование гангрены характерной локализации. При поражении черепных нервов отмечается появление соответствующей симптоматики (обычно – нарушений функций органов слуха и зрения). Иногда выявляются судороги, менингизм, синдром Гийена-Барре. Наиболее грозным осложнением считается кома. Со стороны желудочно-кишечного тракта могут наблюдаться кровотечения различной локализации, перфорации, гепатомегалия с желтухой. Отмечены случаи быстрой декомпенсации у лиц, страдающих алкоголизмом, и у чернокожих мужчин с дефицитом глюкозо-6-фосфатдегидрогеназы.
Диагностика
При физикальном осмотре врач-инфекционист обнаруживает специфическую сыпь на кожных покровах, иногда – наличие геморрагических элементов на слизистой оболочке ротовой полости. Редко наблюдается первичный аффект с регионарным лимфаденитом. При признаках поражения ЦНС назначается консультация невролога, который выявляет патологические рефлексы и симптомы поражения черепных нервов. Для диагностики пятнистой лихорадки Скалистых гор используют следующие лабораторные методы:
- Общелабораторные исследования. В общем анализе крови определяется анемия, тромбоцитопения. По результатам биохимического исследования крови возможны нарушения электролитного баланса в виде гипонатриемии, иногда – повышение уровней билирубина, печеночных трансаминаз, мочевины и креатинина. В спинномозговой жидкости отмечается лейкоцитоз с повышенным или нормальным уровнем глюкозы.
- Выявление инфекционных маркеров. Используют определение нарастания титра специфических антител в крови пациента методом ИФА, РИФ. Диагностически значимым считается титр IgM>1:64, IgG>1:128. Для выделения патогена применяют биопробу. Разработана ПЦР-диагностика. Высокой специфичностью обладает реакция связывания комплемента.
Дифференциальный диагноз проводят с другими пятнистыми лихорадками, эндемическим и эпидемическим тифом, а также лептоспирозом, иерсиниозом и вторичным сифилисом. Необходимо исключить моноцитарный эрлихиоз и гранулоцитарный анаплазмоз человека. Иногда требуется дифференцировка с геморрагическими васкулитами и инфекционной эритемой. У детей важно отличить риккетсиоз от фарингита, вызываемого стрептококком группы А, с появлением сыпи после острого периода.
Лечение пятнистой лихорадки
Лечение должно проводиться в стационаре под контролем инфекциониста с возможностью перевода в палату интенсивной терапии. Назначаются антибактериальные средства тетрациклинового ряда, возможно использование тетрациклина и доксициклина. При лечении беременных женщин препаратом выбора является хлорамфеникол. Параллельно проводится симптоматическая терапия (жаропонижающие, внутривенные инфузии). Особое внимание уделяют контролю электролитного и водного баланса. При развитии осложнений план лечения корректируется в соответствии с характером патологических изменений.
Прогноз и профилактика
Прогноз сомнительный. Летальность, по разным данным, составляет от 5 до 80%. Раннее выявление патологического состояния и своевременное назначение антибактериальных препаратов способствует благоприятному исходу заболевания. Выздоровление длительное, особенно при поражении различных систем организма, может сопровождаться формированием стойких нарушений. Специфическая профилактика не проводится. Неспецифические мероприятия включают истребление грызунов и клещей, ношение специальной защитной одежды, использование репеллентов и индивидуальных средств защиты. Большое значение имеет правильное извлечение клеща и раннее начало антимикробного лечения при появлении первых симптомов заболевания.
1. Дерматология Фицпатрика в клинической практике. Том 3 / Голдсмит Л.А., Кат С.И., Джилкрест Б.А. и др. – 2018.
Лихорадка Ку – риккетсиозная инфекция, протекающая с лихорадочным синдромом и поражением легких, в частности, с развитием атипичной пневмонии. Начальный период лихорадки Ку характеризуется общетоксическими проявлениями; в период разгара доминируют симптомы трахеита, бронхита, пневмонии. Диагноз лихорадки Ку основан на комплексе клинико-эпидемиологических и лабораторных данных (РСК, ИФА, РНФ, бактериологический анализ), внутрикожных и биологических проб, рентгенографии легких. Основу лечения лихорадки Ку составляет антибиотикотерапия; дополнительно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия, ингаляции.
МКБ-10
Общие сведения
Лихорадка Ку (Q-лихорадка, пневмориккетсиоз, балканский грипп) – острый, природно-очаговый клещевой риккетсиоз, характеризующийся преимущественным поражением дыхательной системы. Лихорадка Ку распространена во всех географических зонах, наиболее широко в Австралии и Америке. Спорадические и групповые случаи заболевания также регистрируются в Европе, Азии, ряде районов России и СНГ. Лихорадка Ку отличается высокой контагиозностью, к инфекции восприимчивы лица различного возраста. Чаще заражаются жителей сельской местности, работающие на животноводческих фермах, птицефермах, скотобойнях; занятые охотой, сбором, хранением и переработкой мяса, кожи, меха и пуха. Несмотря на незначительный удельный вес лихорадки Ку в структуре инфекционных заболеваний, высокая частота тяжелых пневмоний и осложнений определяют актуальность и инфекционную настороженность в отношении данной патологии.

Причины лихорадки Ку
Возбудителями лихорадки Ку являются облигатные внутриклеточные паразиты - риккетсии Бернета (коксиеллы, Coxiella burnetii). Они представляют собой мелкие неподвижные грамотрицательные бактерии, способные образовывать фильтрующиеся и спорообразные формы. Риккетсии Бернета обитают и репродуцируются в живых, активно метаболизирующих клетках - внутри эпителиоцитов кишечного тракта клещей, в клетках различных органов и систем человека. Возбудителя лихорадки Ку отличает высокая устойчивость к факторам внешней среды: вне живого организма они сохраняют жизнеспособность несколько месяцев. Коксиеллы устойчивы к ультрафиолетовым лучам, дезинфектантам (хлорной извести, формалину), повышенной и низкой температуре, однако при кипячении погибают в течение одной минуты.
Природным источником возбудителя лихорадки Ку выступает более 40 разновидностей клещей (в основном, иксодовые, а также гамазовые, аргасовые и др.), инфицированные дикие и домашние животные, птицы, выделяющие коксиелл в окружающую среду на протяжении всего периода заболевания. Передача инфекции человеку осуществляется различными путями: аспирационным, алиментарным, контактным, трансмиссивным. Чаще всего возбудитель лихорадки Ку проникает через слизистые оболочки дыхательных путей при вдыхании инфицированной пыли во время обработки шкур и шерсти животных; через поврежденные кожные покровы при уходе за больными животными; через ЖКТ при употреблении инфицированных мяса, молока, воды. Природные очаги лихорадки Ку поддерживаются зараженными клещами. Инфицирование людей чаще происходит в весенне-летне-осенний период.
В месте проникновения возбудителя в организм человека воспалительной реакции не возникает. Бактериемия приводит к поражению ретикулогистиоцитарной системы, сопровождается выраженной токсемией, развитием специфических дистрофических изменений в сердечно-сосудистой и нервной системах, почках, других внутренних органах. Риккетсии Бернета обладают выраженной пневмотропностью, поэтому при лихорадке Ку наибольшие изменения возникают в дыхательной системе.
Симптомы лихорадки Ку
Лихорадка Ку может протекать в острой, подострой и хронической форме. В динамическом течении заболевания выделяют инкубационный, начальный период, период разгара и реконвалесценции. Инкубационный период варьирует от 3 до 30 дней (в среднем 19-20 дней).
Заболевание начинается внезапно, с быстрого подъема температуры до 39-40˚C, озноба и потливости, сопровождающихся сильной головной болью, миалгией и артралгией, выраженной слабостью и бессонницей. Часто наблюдается гиперемия лица и шеи, слизистой зева, инъекция сосудов склер и конъюнктивы. Иногда отмечается сыпь розеолезного или пятнисто-папулезного характера. Выявляются приглушенные тоны сердца, брадикардия, умеренная артериальная гипотензия. Начальный период лихорадки Ку продолжается 7-9 дней. Через несколько дней температура снижается, непродолжительно держится на субфебрильных значениях, пока не наступает вторая волна лихорадки.
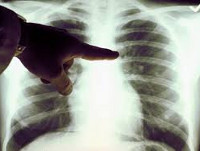
В разгар заболевания начинают доминировать признаки поражения органов дыхания – развивается картина трахеита, бронхита или атипичной пневмонии. Больных лихорадкой Ку беспокоит чувство стеснения в груди, кашель сухой или с выделением скудной мокроты, сопровождающийся болью в грудной клетке. С развитием пневмонии кашель становится влажным с серозно-гнойной мокротой, иногда с примесью крови; появляется одышка, выслушиваются сухие, реже влажные мелкопузырчатые хрипы. Течение пневмонии при лихорадке Ку – торпидное, с медленным разрешением клинических и рентгенологических признаков.
Стадия реконвалесценции протекает с постепенным снижением температуры, улучшением самочувствия больных, исчезновением основных клинических симптомов. Отмечается длительный астенический синдром, восстановление работоспособности происходит медленно. Подострая форма лихорадки Ку имеет продолжительность от 1 до 3 месяцев, обычно легкое или среднетяжелое течение с волнообразным небольшим подъемом температуры. Для хронической формы характерен часто рецидивирующий, вялотекущий процесс длительностью от нескольких месяцев до 1 года и более.
Осложнения лихорадки Ку наблюдаются нечасто. В отдельных случаях может развиться плеврит, инфаркт легкого, эндокардит, менингоэнцефалит, пиелонефрит, панкреатит, гепатит, орхит или эпидидимит риккетсионной природы, тромбофлебит глубоких вен конечностей, неврит. Присоединение вторичной инфекции сопровождается формированием абсцессов.
Диагностика лихорадки Ку
Диагноз лихорадки Ку основывается на комплексе клинико-эпидемиологических данных, результатах лабораторного и инструментального обследования. В крови больных лихорадкой Ку отмечается тромбоцитопения, относительный лимфо- и моноцитоз, умеренное увеличение СОЭ; в моче - протеинурия и гематурия. Лихорадку Ку подтверждает выделение культуры возбудителя в крови, моче, мокроте, ликворе больных с помощью бактериологического посева на тканевые среды или методом биологической пробы на морских свинках и грызунах. Чистые культуры риккетсий получают путем введения исследуемого материала в куриные эмбрионы.
Рентгенография грудной клетки при риккетсиозной пневмонии выявляет мелкоочаговые инфильтраты в нижних отделах и прикорневых зонах, усиление легочного рисунка, уплотнение и расширение корней легких, увеличение перибронхиальных лимфоузлов. Специфическая диагностика лихорадки Ку включает серологические методы: РСК, РНФ, ИФА, внутрикожные пробы с очищенным антигеном возбудителя. Диагностические титры становятся положительными на 10-12 день заболевания и достигают максимума к 3-4 неделе.
Природные очаги лихорадки Ку определяют исследованием гемолимфы и кишечника клещей, а также препаратов-отпечатков внутренних органов животных на наличие риккетсий Бернета. Необходимо проведение дифференциальной диагностики лихорадки Ку с туберкулезом легких, гриппом, сыпным и брюшным тифом, острым и подострым бруцеллезом, лептоспирозом, туляремией, пневмониями различного генеза, сепсисом.
Лечение и профилактика лихорадки Ку
Целесообразен прием антигистаминных препаратов, НПВС, поливитаминов. По показаниям назначается дезинтоксикационная терапия; при развитии патологии дыхательной системы проводится оксигенотерапия, ингаляции с бронходилататорами. При тяжелых формах лихорадки Ку применяются кортикостероиды (преднизолон, дексаметазон).
Прогноз лихорадки Ку благоприятный, большинство случаев заболевания заканчивается полным выздоровлением, иногда могут развиваться затяжные и хронические формы заболевания. Летальные исходы наблюдаются крайне редко. Профилактика лихорадки Ку включает комплекс противоэпидемических, ветеринарных и санитарно-гигиенических мероприятий. Эти меры предполагают проведение противоклещевой обработки пастбищ, уничтожение грызунов, ветеринарный надзор за скотом, тщательную термическую обработку мяса, молока и воды. В природных очагах особую актуальность имеют вопросы соблюдения личной гигиены, иммунизации лиц группы риска живой вакциной.
Группа клещевых пятнистых лихорадок. Пятнистая лихорадка скалистых гор. Бразильский сыпной тиф. Возбудитель пятнистой лихорадки скалистых гор и бразильского сыпного тифа.
Возбудитель пятнистой лихорадки скалистых гор и бразильского сыпного тифа — R. rickettsii, открытый X. Риккетсом. Заболевания эндемичны для некоторых районов Северной и Южной Америки и известны как пятнистая лихорадка Скалистых Гор и бразильский сыпной тиф (сыпной тиф Сан Пауло).
Резервуар возбудителя пятнистой лихорадки скалистых гор и бразильского сыпного тифа — клещи и грызуны, на которых клещи паразитируют. Переносчики — иксодовые клещи родов Dermacentor, Amhlyomma, Ixodes и Rhinocephalus (возможна трансовариальная передача). Личинки клещей нападают на грызунов, взрослые особи — на крупных животных и человека.
Пик заболеваемости пятнистой лихорадкой скалистых гор и бразильским сыпным тифом приходится па летние месяцы. Длительность инкубационного периода составляет 2-14 сут; заболевание может начинаться постепенно или внезапно с головной боли, светобоязни, миалгий и рвоты. Лихорадка длится 3-4 нед, температура обычно не превышает 39 °С. На 2-4-е сутки болезни появляется петехиальная сыпь, начиная с конечностей и распространяясь по всему телу, включая волосистую часть кожи головы, слизистую оболочку рта и веки.
Поражения ЦНС и сердечно-сосудистой системы при пятнистой лихорадки скалистых гор и бразильском сыпном тифе обычно незначительны; сознание может сохраняться даже в смертельных случаях. В нелеченных случаях смертность— 35%; особенно злокачественно протекает южно-американский вариант заболевания.
После выздоровления развивается стойкая невосприимчивость к повторным заражениям пятнистой лихорадкой скалистых гор и бразильским сыпным тифом. Основа микробиологической диагностики — бактериологический и серологический методы.
Возбудитель пятнистой лихорадки скалистых гор и бразильского сыпного тифа выделяют заражением культур клеток, куриных эмбрионов или самцов морских свинок кровью больных. R. rickettsii размножаются в цитоплазме и ядрах заражённых клеток. Для выявления сывороточных AT применяют реакции Вейля-Феликса (ОХ19+; ОХ2+), РСК, РПГА, ИФА.
Основа профилактики пятнистой лихорадки скалистых гор и бразильского сыпного тифа — соблюдение мер личной защиты от нападений клещей. Для специфической профилактики по эпидемическим показаниям применяют вакцины.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

