Замена клапана на сердце с сепсисом
Обновлено: 13.05.2024
Срок жизни после операции напрямую зависит от индивидуальных особенностей организма больного и от того, соблюдает пациент необходимые правила или нет. Проведение процедуры замены клапана не только улучшает общее самочувствие человека, но и снижает до минимума вероятность летального исхода вследствие сердечной недостаточности. Всего 0,2% людей умирают после операции, так что прогноз с уверенностью можно назвать благоприятным.
Пациентам нужно всячески избегать стресса и психоэмоционального перенапряжения.
Диета после операции
Многие больные забывают об общих рекомендациях, как только проходит реабилитационный период.
На самом же деле определённую диету нужно соблюдать всю жизнь. Она подразумевает:
- отказ от кофеина;
- отказ от алкоголя и никотина;
- отказ от неправильной пищи (жарёного, жирного, мучного);
- включение в рацион фруктов, овощей, зелени;
- употребление круп, нежирного мяса и рыбы.

После операции необходимо отказаться от кофе
Подобное питание увеличивает продолжительность жизни пациента, поскольку частично исключает риск образования тромбов. Людям с биологическим протезом также не рекомендуется увлекаться вредной пищей, спиртными напитками и сигаретами.
Гимнастика
В первый год после операции человеку нужно будет ежемесячно посещать врача. Именно специалист при необходимости может назначить курс лечебной гимнастики. Не стоит прибегать к выполнению каких-либо тяжёлых упражнений. В качестве альтернативы можно выполнять самую простую зарядку, а лучше – заниматься лечебной ходьбой.
Во второй послеоперационный год потребуется посещать специалиста каждые 6 месяцев, а все последующее время – 1 раз в 12 месяцев.
Больному запрещается заниматься тяжёлой работой, участвовать в различных спортивных соревнованиях. Пациенту нужно проводить не менее 1-2 часов на воздухе каждый день.

Больному необходимо каждый день 1-2 часа проводить на свежем воздухе
После открытой операции на груди остаётся шрам или же заметный рубец, убрать который помогает пластика (в частности – лазерная коррекция). Подобные процедуры обязательно должны согласовываться с лечащим врачом.
Замена клапана – это процедура, которая значительно повышает шансы больного на нормальное существование. Она способна вернуть человеку работоспособность, жизнерадостность и активность.
Кому нужна такая операция
В той ситуации, когда клапан перестает исполнять свое предназначение, происходит сбой в направлении кровяного тока. В результате этого мышца сердца начинает чрезвычайно быстро изнашиваться и постепенно приводит к сердечной недостаточности. Это в свою очередь не позволяет крови хорошо циркулировать, и обеспечивать организм человека нужным количеством кислорода и питания. Данные проблемы со временем обязательно приведут к необратимым процессам во всем организме и даже к смерти больного. Выходом из этой ситуации может стать только операция на сердце.
Важно! Главными причинами, по которым врач рекомендует хирургическое вмешательство — это тяжелейшая органическая патология способная перейти в порок сердца.
- Врожденные дефекты, которые на сегодняшний день диагностируются чаще всего уже в детском возрасте.
- Спайки или уплотнения между лепестками клапана. Довольно часто таким больным проводят хирургическую операцию известную как комиссуротомия, но иногда из-за индивидуальных особенностей эту манипуляцию проводить нельзя. Именно в таком случае и проводят замену клапана.
- Сморщивание клапанных створок или нитей сухожилий. Это может быть последствием ревмокардита, который обычно развивается из-за попадания в организм стрептококковой инфекции.
- Миокардиофиброз – заболевание, при котором створки покрываются соединительной тканью. Такая патология обычно развивается как следствие осложнений некоторых воспалительных болезней сердца.
- Кальциноз. На створках скапливаются соли кальция. Чаще всего это случается как последствие нарушений в обмене веществ или при гормональных сбоях. Довольно часто это наследственная патология. Кроме того такие последствия имеет и заболевание сердечным ревматизмом.
- Аортальный стеноз, развившийся как осложнение после проводившегося ранее аортокоронарного шунтирования.
Виды операций по замене клапана сердца
Операция проводится на открытом сердце при подключении больного к системе искусственного кровообращения. В настоящее время в передовых клиниках таких, как центр Алмазова, внедрены инновационные малоинвазивные методики, когда замена клапанов сердца осуществляется под местной анестезией без рассечения грудной клетки.
Подробнее о разновидностях протезов
Протез подбирается индивидуально, в зависимости от диагноза, состояния пациента, наличия коморбидной патологии. Форма импланта зависит от того, какой сердечный клапан поражен. Изготовляются протезы либо из искусственных материалов (механические), либо из тканей животного происхождения (биологические). Пациента часто интересует, какой вариант лучше выбрать. Попробуем разобраться.

Характерные особенности механических изделий:
- Сделаны из пластика, углерода, металлов.
- Отличаются высокой прочностью, гарантия работы – 15-20 лет.
- Рекомендуются пациентам молодого возраста.
- Увеличивают риск тромбообразования.
- В послеоперационном периоде требуют пожизненного приема антикоагулянтов.
Биологические протезы можно описать так:
Среди кардиохирургов возрастает популярность операции Росса – замены клапана аорты пульмональным (аутографтом), а легочного – протезом из биоматериалов.
Подготовка пациента
При госпитализации врачи клиники попросят пациента взять с собой все выписки, данные обследований, расспросят об имеющихся заболеваниях, приеме лекарственных средств, а затем назначат дополнительные исследования накануне операции.
Подготовка к замене сердечного клапана преследует две цели:
- Выявление возможных рисков во время и после протезирования.
- Планирование хода оперативного вмешательства и реабилитационных процедур.
От этого зависит эффективность лечения. Важно сообщить специалистам даже незначительные, по мнению пациента, моменты.
Врачу необходимо знать следующее:

- состояние сердечного клапана;
- степень выраженности нарушений в миокарде;
- изменение функции работы сердца;
- наличие склонности пациента к кровотечению;
- опасность дыхательных и аллергических осложнений;
- особенности работы печени, эндокринной и выделительной системы;
- вредные привычки в анамнезе;
- прием лекарств и биологических добавок.
Обычно рекомендуют пройти лабораторное обследование(общие клинические анализы и биохимию), инструментальную диагностику (рентгенологические, ультразвуковые, функциональные методы), получить консультации узких специалистов (в том числе анестезиолога, даже если планируется миниинвазивное вмешательство без общего наркоза). Накануне протезирования больного попросят не курить, не принимать пищу и напитки.
Техника выполнения операции
Техника выполнения протезирования практически одинакова при замене различных клапанов. Строго соблюдается очередность этапов операции. Доступ к сердцу осуществляется путем рассечения грудины, либо ребер по боковым линиям.
Продольным разрезом вскрывается перикард. Подключается аппарат искусственного кровообращения. Проводятся процедуры по охлаждению сердца и профилактике воздушной эмболии. К миокарду подшиваются временные электроды, а в полости перикарда и средостении оставляются дренажи.
Ход процедуры
Человеку вводится общий наркоз. Кардиохирург извлекает пораженные клапаны, на их место устанавливает искусственные, потом соединяет миокард, запускает работу органа, накладывает швы на покрывающие ткани.
Также возможно проведение замены клапана путем минидоступа – разреза до двух с половиной сантиметров в пятом межреберье слева от грудины. Искусственный клапан вводится к верхушке сердца.
Важно знать! Огромным преимуществом подобных техник считается не только отсутствие необходимости вскрывать сердечную полость, но и возможность не прибегать к подключению аппарата искусственного кровообращения.
Предполагаемые осложнения
При замене сердечного клапана неблагоприятные последствия могут возникнуть как в момент проведения, так и в послеоперационном периоде. Лечащий врач обязательно проинформирует больного о вероятных осложнениях. В оперблоке состояние пациента полностью контролируется бригадой медиков.
Во время реабилитации человек должен немедленно обратиться за помощью в таких ситуациях:
- изменился цвет мочи или кала;
- появилась одышка;
- возникли проблемы со слухом или зрением;
- ощущается онемение конечностей;
- наваливается необъяснимая усталость;
- наблюдается отечность и гиперемия швов;
- фиксируется повышение температуры тела.
Негативное последствие может быть связано с разрастанием фибринозной ткани, кровотечением вследствие приема антикоагулянтов, образованием тромбов, гемолизом эритроцитов, присоединением инфекции. Тщательная предоперационная подготовка и соблюдение врачебных рекомендаций помогут избежать их опасных состояний.
Реабилитация
В среднем длительность госпитализация в клинике занимает 7 – 10 дней, включая первые дни после протезирования в палате интенсивной терапии. Но даже успешный результат требует восстановительного периода до 3-6 месяцев.
Несколько несложных советов, соблюдение которых облегчит реабилитацию:
- принимать все назначенные врачом препараты;
- употреблять в пищу легкоусвояемые углеводы;
- регулярно определять уровень сахара и холестерина;
- хотя бы на год отказаться от бани и сауны;
- выполнять дозированные физические нагрузки.
Иногда при очень хороших показателях здоровья в послеоперационном периоде человека подстерегает депрессия. Поэтому важно, чтобы выздоравливающий находился под наблюдением опытного специалиста и имел психологическую поддержку.
О назначении инвалидности и прогнозах
II нерабочая группа определяется на период одного года по завершении операции для восстановления миокарда. В дальнейшем возможно переведение на 3 группу.
При установлении инвалидности индивидуально учитываются когнитивные отклонения (снижение умственных способностей).
Сколько живут с искусственным клапаном? Средняя продолжительность жизни в таком случае составляет примерно 20 лет. Однако теоретически срок действия клапана намного больше (до 300 лет, как утверждают медики).
После операции по замене аортального клапана
Как только операция завершена, пациента отправляют в палату интенсивной терапии. Здесь его выводят из наркоза и осуществляют контроль за жизненно важными функциями:
После замены аортального клапана пациент обычно проводит в больнице 5-7 дней, если нет никаких осложнений.
Септический эндокардит — причина для серьезного волнения за здоровье больного. Любое поражение организма микробами опасно возникновением тяжелых последствий. А при этом заболевании страдает один из главных органов — сердце.
Если у пациента имеются пороки сердца и протезированные клапаны, ему следует особенно тщательно профилактировать это грозное заболевание: вести здоровый образ жизни, после рутинных операций принимать антибиотики. Также важно вовремя обращаться к доктору, в особенности, если возникают не характерные ранее состояния и симптомы.
Этиопатогенез

Септический эндокардит – воспаление внутреннего слоя оболочки сердца при сепсисе. Характерный признак патологической анатомии в подобном случае — изъязвление клапанов органа. Осложняется диагноз еще и тем, что развивается он в основном у нездоровых людей со сниженным иммунным ответом организма. Часто септический эндокардит поражает пациентов с ревматическими заболеваниями, которые в свою очередь имеют дефектные клапанные структуры сердца. Рискуют столкнуться с патологией и пациенты, имеющие врожденные пороки этого органа.
Подвержены септическому эндокардиту и больные преклонного возраста. Как правило, у них уже присутствует дилатация левых камер сердца, при которой поражается митральный и аортальный клапаны.
А вот воспалению правых отделов миокарда характерно для инъекционных наркоманов и пациентов с внутрисосудистыми катетерами.
Картина септического эндокардита зависит от агента, которым он был вызван. Грибок и грамотрицательная микрофлора становятся причиной болезни очень редко, а если и бывают исключения, то только у наркозависимых и людей, подвергшихся замене клапанов сердца. Кроме вышеназванных причин, заболевание вызывается обычным или зеленящим стрептококком, реже белыми, золотистыми стафилококками, энтерококком.

Болезнь трудно поддается распознаванию. Нередко окончательный диагноз ставится при явной картине патологии, когда проявляется симптоматика сердечной недостаточности.
Классификация по течению болезни:
- Острая — продолжается более полумесяца;
- подострый септический эндокардит — с течением до трех месяцев;
- хроническая, которая может длиться годами.
По клинико-морфологической форме заболевание делят на первичную (устаревшее название — болезнь Черногубова) и вторичную. Первый тип встречается примерно у тридцати процентов из общего числа заболевших с неизмененными клапанами. Второй дианостируют у подавляющего большинства пациентов с ревматическим пороком сердца. Эпизодично вторичный вариант диагностируется у людей с врожденным пороком, а также атеросклеротическим, сифилитическим поражением.
Клинические проявления
Клинико-анатомическая картина септического эндокардита зависит от многих факторов: стадии, превалирования поражения тех или иных органов, дифференциации по инфекционным агентам. Заболеванию обычно предшествуют удаление зуба, тонзиллэктомия, операции или исследования на уретре, аборт. Болезнь развивается незаметно, как правило, в течение двух недель с момента поражения, но быстро набирает обороты.
Основные клинические проявления:
Возможны и другие проявления болезни. Эмболии становятся причиной параличей, болей в грудной клетке из-за миокардита или инфаркта легких. Сосудистые нарушения провоцируют боли в конечностях, абдоминальной области, гематурию.
Тяжелые нарушения проявляются и в головном мозге в виде ишемии, абсцессов, токсических энцефалопатий, субарахноидальных кровоизлияний в результате разрыва микотической аневризмы, менингита.
Доставляет проблем больному и ремитирующая лихорадка с ознобами. Пульс чаще высокий, еще больше он ускоряется при развитии сердечной недостаточности.
О многом расскажет и внешний вид заболевшего. У пациента можно наблюдать бледность и кожно-слизистые проявления. Как правило, это маленькие рубиновые петехии по типу геморрагий, не светлеющих при нажатии. Основная локализация сыпи – ротовая полость, конъюнктивы, верхняя часть груди. На слизистых их отличает бледность в середине образования. Обращают на себе внимание и подногтевые линейные геморрагии. Их важно дифференцировать от травматических повреждений.
Очень важно при подозрении на септический эндокардит выполнять прослушивание сердца.

Признаки, отмечаемые при аускультации:
- глухость ударов;
- аритмия;
- учащенное сердцебиение;
- галопический ритм.
- ослабление (пропадание) второго тона над аортой;
- систолический шум на верхе;
- диастолический над аортой и Боткина точке;
- шум Флинта.
При инфекционном эндокардите нередка спленомегалия. При некротическом поражении селезенки возникает типичный шум трения. Печень остается нормальных размеров вплоть до развития сердечной недостаточности.
Современные методы диагностики
Мировая клиническая практика обобщила и вывела критерии, которые применяются для диагностики септического эндокардита. Их делят на большие и малые. К большим относятся анализы крови, в ходе которых высеивается культура микробов, отвечающих за заражение организма.
- два положительных результата посевов крови, взятых минимум через двенадцать часов друг от друга;
- три положительных посева из трех;
- из четырех посевов крови и более – максимум положительны;
- доказанное поражение эндокарда;
- характерные симптомы острого септического эндокардита на УЗИ сердечно-сосудистой системы.

Малые признаки:
- предрасположенность;
- лихорадка;
- сосудистые изменения;
- изменение в лабораторных нормах крови. Наличие анемии, сдвиг формулы лейкоцитов, повышенная скорость оседания эритроцитов, присутствие С-реактивного белка, снижение тромбоцитов и др.
Окончательный диагноз выставляется при наличии так называемых патологических критериев:
- присутствие положительной гемокультуры;
- наличие внутрисосудистого субстрата;
- миокардиальные абсцессы.
Все вышеуказанные позиции должны подтвердиться гистологически или путем сложения критериев: два больших, или один большой, плюс три малых или пять малых.
Под сомнение берется диагноз септического эндокардита при условии, что для определенного инфекционного поражения миокарда не хватило критериев, но и опровергнуть его целиком не удалось.
Подозрение на патологию снимается, если при приеме антибиотиков в течение четырех дней наблюдается исчезновение симптоматики или признаки заражения при той же длительности терапии отсутствуют в пробах крови.
Дифференциальная диагностика

Пациенты молодого и среднего возраста при подозрении на септэндокардит требуют тщательной дифференциальной диагностики с ревматическими поражениями, сопровождающимися повышением температуры. У людей старшего возраста диагноз следует отделять от онкологических проблем. При патоморфологическом исследовании больных с некоторыми видами рака возможно обнаружение тромбоэндокардита, который никак не проявлял себе при жизни человека.
Часто эту болезнь принимают за малярию. Диагноз меняется в пользу эндокардита, если не обнаружены плазмодии. Кровь в моче и боли в пояснице призывают думать о мочекаменной болезни (МКБ). Однако для этого заболевания симптоматична боль в паху.
Незаметный дебют (субфебрилитет, упадок сил, боли в суставах и голове) позволяет дифференцировать бактериальный эндокардит от ревматизма, а при аортальной недостаточности – от висцерального сифилиса. Во всех этих случаях тактику решают положительные пробы на микробную культуру.
Лечение и наблюдение пациента
Данное заболевание всегда лечится в условиях больницы с соблюдением режима приема лекарств и диеты. Физическая активность пациента минимальна.
При определенном септическом эндокардите применяется массивное лечение антибиотиками. Препарат выбирается, учитывая чувствительность к нему предполагаемого инфекционного агента. Обычно показано назначение лекарства широкого спектра действия из ряда пенициллинов, цефалоспоринов. Часто их сочетают с аминогликозидами. Могут быть прописаны антимикотические средства и НПВС.
При эндокардите с невыясненным возбудителем применяют комбинированные антибиотики, например, тетрациклин, террамицин, эритромицин. Препараты предпочтительно менять каждые две-четыре недели ввиду выработки устойчивости к ним микроорганизмов.
Эффективность лечения можно оценить по следующим признакам:

- 48–72 часа после начала терапии улучшается самочувствие, аппетит, исчезает озноб;
- в конце первой недели понижается до нормальных показателей температура тела, пропадание петехий, эмболий, повышение гемоглобина, уменьшение СОЭ, фиксируется стерильность посевов;
- в финале третьей недели – переход в норму лейкоформулы, СОЭ, состояния селезенки;
- в конце лечения – норма СОЭ, протеинограммы, гемоглобина. Не возникают новые васкулиты и тромбоэмболии.
Иногда не избежать операционного вмешательства. Как правило, это происходит в случаях, когда консервативная терапия не увенчалась успехом.
В плане дальнейшего наблюдения, пациенту показано протезирование клапанной системы сердца. Важно знать, что всегда возможен рецидив инфекционного заболевания.
Может быть рекомендовано санаторное лечение в учреждении с кардиологическим направлением. Обязательным является диспансерное наблюдение пациента, перенесшего инфекционный эндокардит.
В плане прогноза стоит заметить, что пациенты без полученного лечения выздоравливают не часто. При ранней антибиотикотерапии преодолевают болезнь примерно 70 процентов заболевших с инфицированием собственной клапанной структуры и 50 с поражением протезированных структур.
Выводы
Септический эндокардит – сложная болезнь, часто приводящая к летальному исходу, поэтому главная позиция в ее предупреждении – профилактика. Всем больным с пороками сердца и болезнями, которые опасны в спектре возникновения бактериального эндокардита, важно тщательно санировать очаги инфекции путем приема антибиотиков.
Также следует поступать и при даже малых хирургических вмешательствах по типу удаления зубов.
Для подготовки материала использовались следующие источники информации.
Замена клапана на сердце до недавнего времени осуществлялась только с помощью открытых операций. Сейчас появилась альтернатива – малоинвазивная процедура , проводящаяся без вскрытия грудной клетки. Сама операция проводится при наличии у человека существенных дефектов сердечного клапана, мешающих нормальному кровообращению и не поддающихся терапевтическим методам лечения.

Показания к операции по замене клапана сердца
Основные задачи клапана: одностороннее распределение крови и препятствование её обратному движению. Если клапан перестаёт правильно функционировать, то у человека развивается сердечная недостаточность. При этом изнашивается кардиальная мышца, во всех внутренних органах образуется застой крови. Как следствие: организм человека истощается. Со временем подобные осложнения приводят к летальному исходу.
Показания к проведению операции:
- Невозможность проведения комиссуротомии. Данная операция применяется для удаления спаек (уплотнений) между лепестками клапана. С её помощью можно вылечить не только приобретённое, но и врождённое заболевание клапана. В некоторых случаях комиссуротомия не проводится из-за индивидуальных особенностей организма пациента.
- Сморщивание сухожильных нитей или створок клапана. Подобные изменения могут быть вызваны ревмокардитом — патологией, являющейся осложнением после стрептококковой инфекции. Заболевание поражает все сердечные оболочки, а также ЦНС.
- Миокардиофиброз. Патологический процесс, при котором на створках клапана образуется существенный слой соединительной ткани. Как правило, является осложнением после воспалительных кардиальных патологий.
- Обызвествление или же кальциноз. Болезнь, приводящая к скоплению солей (кальция) на створках клапана. Основные причины развития патологии: сердечный ревматизм, нарушенный обмен веществ и гормональные сбои. Некоторым пациентам предрасположенность к появлению болезни передаётся генетическим путём. Кальциноз 3 степени требует обязательного хирургического вмешательства.
Клинические показания к проведению процедуры: одышка (даже в состоянии покоя), отёки (лица, конечностей), обмороки, тахикардия и брадикардия.
Также операция делается пациентам, перенесшим аортокоронарное шунтирование сердечных сосудов и получивших осложнение в виде аортального стеноза.
Противопоказания
Операция противопоказана пациентам, страдающим от таких заболеваний, как:
Также процедура протезирования клапана противопоказана людям с обострившимися хроническими заболеваниями (бронхиальной астмой, сахарным диабетом). Пациенты с подобными патологиями плохо переносят хирургическое вмешательство, но в периоды ремиссия операция всё же может быть назначена.
Виды протезов клапана на сердце
Протез может быть аортального или митрального типа, в зависимости от того, какой именно клапан необходимо заменить. При этом все клапаны для протезирования условно подразделяются на 2 группы: биологическую и механическую.
| Характеристика | Биологические | Механические |
| Риск образования тромбов | Отсутствует | Присутствует |
| Возрастная группа | Устанавливаются пожилым людям (старше 60-65 лет) | Практически никогда не устанавливаются пенсионерам, только молодым пациентам |
| Необходимость регулярно принимать препараты-антикоагулянты после операции | Нет | Есть (в целях снижения риска образования тромбов) |
| Долговечность | Низкая (от 8 до 15 лет в среднем) | Высокая (от 15 до 20 лет в среднем) |
| Кому устанавливают? | Пациентам с повышенным риском образования тромбов, а также людям с аллергией на антикоагулянты | Пациентам, страдающим от инфекционного эндокардита |
Биологические клапаны производятся из животного материала – эндокарда. В некоторых случаях для операции используются донорские органы, достать которые намного тяжелее. При этом они не вечны, то есть, изнашиваются точно так же, как и механические.
Наиболее современный искусственный клапан изготавливается из двухстворчатой шарнирной основы. Шариковые протезы в настоящее время практически не используются, так как они небезопасны и недолговечны.
Подготовка к операции
Для начала потребуется пройти обследование у кардиолога или врача-терапевта в поликлинике по месту жительства. После того, как специалист примет первичное решение о необходимости хирургического вмешательства, больной должен будет пройти ряд обследований. Необходимо установить наличие или отсутствие у человека хронических заболеваний и инфекций. Для этого нужно проконсультироваться у оториноларинголога, уролога, стоматолога, гинеколога.

Хирургическое вмешательство проводится через несколько месяцев после постановки диагноза. Операция в срочном порядке делается больным с пороком сердца или же инфекционным эндокардитом.
Человеку понадобится подготовить ряд документов для того, чтобы госпитализироваться в кардиохирургический центр:
- страховой медицинский полис, СНИЛС;
- документ, удостоверяющий личность (паспорт);
- выписка из терапевтического или кардиологического отделения (с описанием проведённых диагностических процедур);
- перенаправление в кардиохирургический центр от лечащего врача;
- справки от других специалистов об общем состоянии здоровья пациента.
Как проходит операция по замене клапана
Открытый способ хирургического вмешательства требует обязательной предоперационной подготовки. Больному назначают мощные седативные и снотворные препараты. Применяется общий наркоз. Также хирурги во время манипуляций используют аппарат, искусственно перекачивающий кровь и поддерживающий жизнедеятельность пациента.
Операция разделяется на несколько этапов:
- Специалисты подготавливают место проведения процедуры. После этого пациента помещают на хирургический стол и погружают в глубокий сон посредством наркоза.
- Хирург делает основной надрез (продольное рассечение кожного покрова), необходимый для открытия грудины. На этом же этапе больного подключают к аппарату, помогающему поддерживать его жизнедеятельность. Впоследствии совершается ещё один разрез: стенки аорты (для установки клапана аортального типа) или левого предсердия (для митрального протеза).
- Специалист фиксирует кольцо протеза посредством наложения швов, после чего производится ушивание рассечённой кардиальной части. Перед тем, как зашить основной операционный разрез, хирург стимулирует клапан посредством наложения электродов.
Некоторое время после проведения операции пациент находится в отделении, в котором проводится интенсивное лечение. Больному необходима искусственная вентиляция лёгких. Полное восстановление дыхания и, в целом, самостоятельной жизнеспособности наступает лишь спустя 14-30 дней.
Сколько длится операция?
Операция на открытом сердце длится 5-7 часов (в среднем). Малоинвазивное вмешательство занимает примерно столько же, но многое зависит от профессионализма хирургов и конкретного способа установки протеза. Общее время пребывания больного в кардиохирургическом центре: от 2 недель до 1,5 месяцев.
Где делают и сколько стоит?
Замена клапана производится в клиниках Москвы и Санкт-Петербурга. Почему? В центральных городах работают лучшие специалисты и функционируют самые надёжные медицинские учреждения. К тому же, в некоторых регионах вовсе отсутствуют клиники, в которых можно провести настолько сложную и кропотливую хирургическую процедуру. Многие люди едут ради качественной операции заграницу, но в этом также нет никакой необходимости.
Стоимость процедуры варьируется от 80 до 400 тысяч рублей.
Цена зависит от сложности операции: если пациенту требуется замена митрального и аортального клапана, то это будет стоить дороже. Также не стоит забывать о том, что во всех частных хирургических клиниках прайс-листы сильно различаются. Поэтому, если операция не оплачивается из госбюджета, то нужно внимательнее отнестись к выбору медицинского учреждения для её проведения.
Можно ли заменить клапан бесплатно? Да, система обязательного медицинского страхования в РФ подразумевает возможность получения квоты для проведения данной операции.
Последствия и возможные осложнения
Реабилитация после операции длится несколько месяцев (в среднем: 6-8).
В течение всего реабилитационного периода человек может чувствовать множество недомоганий, среди которых:
- боли в области грудной клетки различного характера и интенсивности;
- метеоризм (зачастую остаётся после реабилитации);
- периодичные или постоянные нарушения сна и аппетита;
- отёчность ног;
- ухудшение зрения.
Данные осложнения присущи большинству людей, прошедших через процедуру замены клапана. У пациентов также может появляться температура (озноб, лихорадка), которая нередко является свидетельством развития инфекционного заболевания. На протяжении реабилитационного периода больные проходят регулярные обследования. При появлении серьёзных отклонений врач может назначить антибактериальную (от инфекции) или же антикоагулянтную (от образования тромбов) терапию.
Некоторые послеоперационные последствия мешают нормальной жизнедеятельности человека. Наиболее распространённым осложнением является именно образование тромбов после установки искусственного клапана. При серьёзных и стойких отклонениях пациент имеет право получить инвалидность и, как следствие, пособие по ней.
При возникновении тромбов назначаются препараты-антикоагулянты: Гепарин (инъекции), Варфарин и Аспирин (таблетки).
Жизнь после замены клапана
Срок жизни после операции напрямую зависит от индивидуальных особенностей организма больного и от того, соблюдает пациент необходимые правила или нет. Проведение процедуры замены клапана не только улучшает общее самочувствие человека, но и снижает до минимума вероятность летального исхода вследствие сердечной недостаточности. Всего 0,2% людей умирают после операции, так что прогноз с уверенностью можно назвать благоприятным.
Пациентам нужно всячески избегать стресса и психоэмоционального перенапряжения.
Диета после операции
Многие больные забывают об общих рекомендациях, как только проходит реабилитационный период.
На самом же деле определённую диету нужно соблюдать всю жизнь. Она подразумевает:
- отказ от кофеина;
- отказ от алкоголя и никотина;
- отказ от неправильной пищи (жарёного, жирного, мучного);
- включение в рацион фруктов, овощей, зелени;
- употребление круп, нежирного мяса и рыбы.
Гимнастика
В первый год после операции человеку нужно будет ежемесячно посещать врача. Именно специалист при необходимости может назначить курс лечебной гимнастики. Не стоит прибегать к выполнению каких-либо тяжёлых упражнений. В качестве альтернативы можно выполнять самую простую зарядку, а лучше – заниматься лечебной ходьбой.
Во второй послеоперационный год потребуется посещать специалиста каждые 6 месяцев, а все последующее время – 1 раз в 12 месяцев.
Больному запрещается заниматься тяжёлой работой, участвовать в различных спортивных соревнованиях. Пациенту нужно проводить не менее 1-2 часов на воздухе каждый день.

После открытой операции на груди остаётся шрам или же заметный рубец, убрать который помогает пластика (в частности – лазерная коррекция). Подобные процедуры обязательно должны согласовываться с лечащим врачом.
Замена клапана – это процедура, которая значительно повышает шансы больного на нормальное существование. Она способна вернуть человеку работоспособность, жизнерадостность и активность.
Отзывы
Операция по замене сердечного клапана – процесс сложный, требующий от врача высокого уровня профессионализма и концентрации внимания. Современная медицина не только позволяет проводить манипуляции на сердце, но и достигать высокой эффективности с минимальным риском для больного.
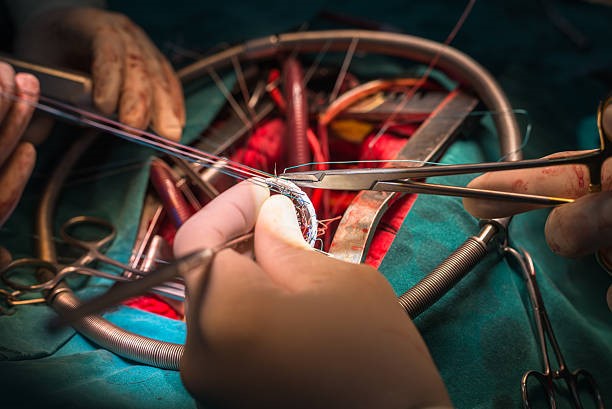
Замена сердечного клапана может потребоваться и молодым пациентам, но чаще всего с такой необходимостью сталкиваются пожилые люди.
Почему может потребоваться операция на сердце? В этом органе есть четыре клапана, они отвечают за то, чтобы кровь проходила через все четыре камеры во время сердцебиения. Нарушение структуры и функций клапанов может быть следствием врожденных дефектов, а также следствием различных заболеваний.
Клапаны могут стареть, со временем стать слабее (то есть пропускать кровь в обратную сторону) или же, наоборот, жестче (то есть перестать открываться полностью). В обеих этих ситуациях требуется операция по замене клапана.
Проводится она под общим наркозом и длится в районе 3 часов. После нужно дождаться прекращения действия наркоза.
Первые часы после операции
После операции на сердце в стационаре человек проводит примерно неделю. Обычно все это время он находится в реанимации. Родственников запускают через час после операции, а потом они могут посещать больного по установленному больницей регламенту.
Важно быть готовым к тому, что после пробуждения вы заметите у себя множество различных трубок и датчиков, во рту будет дыхательная трубка, общаться вы не сможете. Все это не должно вас пугать, так как рядом будет находиться медицинский персонал.
Дыхательную трубку вскоре уберут, и вы сможете разговаривать как обычно. Останутся трубочки, подведенные к шее и рукам, через которые в организм будут поступать лекарства, через них также будет осуществляться забор крови и измерение давления. В области груди будут также небольшие проводки, которые напрямую подключены к сердцу, и используются для того, чтобы в критической ситуации подключить кардиостимулятор. В грудной клетке также будут установлены трубки для откачивания жидкости, датчики для мониторинга сердечного ритма. Возможна установка урологического катетера.
После пробуждения вы скорее всего почувствуете боль в месте разреза. Не стоит волноваться – опасности нет. В первые дни вам будут вводить обезболивающие препараты, которые отменят после исчезновения дискомфорта.
Послеоперационный период
Сесть на кровати можно будет, скорее всего, уже через сутки или двое в зависимости от того, как проходит процесс восстановления. После этого можно потихоньку вставать и передвигаться по палате под присмотром мед персонала. Через несколько дней можно посетить душ, но также под присмотром медсестры.

Без воздушной трубки можно самостоятельно пить и есть. Полноценное питание обязательно, даже если аппетита нет, голодным оставаться нельзя. Первое время показана только жидкая пища, в дальнейшем переходят на твердую.
Самочувствие будет улучшаться постепенно, но сохранится усталость и эмоциональная нестабильность. Это нормально в послеоперационном периоде. Домой пациентов выписывают тогда, когда врач уверен в вашем полном выздоровлении. Важно не садиться за руль и не ехать на общественном транспорте. Лучше, чтобы вас забрали родственники, либо такси.
Восстановительный период
Дома важно наладить полноценный сон, идеально, чтобы после обеда у вас тоже было время поспать. Первые несколько недель после выписки нужно взвешиваться и вести дневник ежедневных взвешиваний. Вероятнее всего, в больнице вы сбросили вес, дома он придет в норму. Важно сообщить врачу, если набор идет слишком высокими темпами. Это может стать сигналом задержки жидкости в организме.
Во всем остальном важно полностью соблюдать рекомендации врача. Если он разрешил прогулки, начинайте гулять, но обязательно под присмотром. Можно заниматься на велотренажере, главное не очень интенсивно, постепенно увеличивая нагрузку. Лучше всего сделать занятия регулярными. При этом если чувствуете усталость, через силу заниматься не стоит. Отличной гимнастикой является хождение пешком по лестнице, но начинать нужно с малого.
Состояние будет восстанавливаться постепенно. Каждый день вам будет становиться лучше. Вскоре вы сможете выходить на улицу одни, делать несложные домашние дела, ходить в кино или магазин. Важное правило не поднимать больше 3 кг, отправляясь за покупками. Можно вернуться к вождению автомобиля.
Очень хорошо провести период реабилитации в санатории. Здесь вам подберут индивидуальный набор различных упражнений, которые в стенах медицинского центра вы будете делать под контролем врача. Он скажет, когда можно будет увеличивать и расширять нагрузку. Обычно после выписки из санатория человек полностью возвращается к дооперационному ритму жизни, исключает лишь высокие нагрузки.
Если вы планируете восстанавливаться дома, то нужно подробно расспросить у врача, какие нагрузки допустимы, а какие нет. Важно соблюдать баланс, чтобы не перегрузить сердце, с одной стороны, и не замедлить темпы восстановления, с другой.
Не стоит лениться выполнять небольшие упражнения, помните, что активный образ жизни тренирует всю сосудистую систему в целом, помогает улучшить состояние всех органов и систем.
Лекарства и питание

После проведения операции на сердце пациентам нужно придерживаться здорового питания. Прежде всего, речь идет об ограничении соли и сахара, а также исключении трансжиров. Кроме того, необходимо уменьшить количество животных жиров и легких углеводов, заменив эти ингредиенты на овощи, фрукты, рыбу, нежирное мясо и растительное масло.
После замены клапанов сердца обязателен отказ от кофе, сигарет и алкоголя, а также от жареной, жирной и чрезмерно соленой пищи, сладкого и мучного. Только соблюдение диеты поможет продлить жизнь за счет снижения риска тромбообразования.
После операции на сердце кардиолог назначает ряд лекарственных препаратов, которые в большинстве ситуаций применяются пожизненно. Среди них:
- средства, подавляющие иммунитет. Это не дает организму отторгать чужеродную ткань;
- антибиотики для тех, у кого к операции на сердце привел ревматический порок сердца;
- антикоагулянты, препятствующие повышенной свертываемости крови, которая может стать причиной образования тромбов. Прием антикоагулянтов должен постоянно контролироваться врачом. Дело в том, что кровь, теряя способность свертываться, может стать причиной неконтролируемых кровотечений, которые невозможно остановить. В этом случае даже простая царапина может иметь серьезные последствия для организма. Существуют и более опасные риски: развитие геморрагического инсульта, а также тяжелых внутренних кровотечений;
- антиагреганты. Это средства на основе аспирина, которые прописываются только определенным группам пациентов.
Очень важно сделать прием лекарственных препаратов ежедневным ритуалом, не забывать о приеме лекарств, а в случае, если терапия перестала приносить плоды, обратиться к врачу для ее корректировки.
Тревожные признаки после операции
Операция по замене клапана дает неплохие результаты, и проблемы возникают достаточно редко. Но все же они встречаются. Есть ряд тревожных симптомов, при появлении которых нужно моментально обратиться к врачу:
- воспаление шва, отек, повышение температуры;
- появление одышки в спокойном состоянии;
- слабость в течение нескольких дней;
- быстрый набор веса, отечность, задержка жидкости;
- потеря сознания;
- внезапно возникающий приступ паники;
- изменение сердечного ритма.
Чтобы быстрее восстановиться после операции, важно вести здоровый образ жизни, регулярно проходить профилактические осмотры, правильно питаться, много гулять, избегать стрессов и радоваться жизни.
Читайте также:

