2 источники гриппа парагриппа аденовирусных инфекций
Обновлено: 08.05.2024
Управление Роспотребнадзора по Республике Марий Эл
Грипп и парагрипп: сходства и отличия - RSS
Грипп и парагрипп: сходства и отличия
Парагрипп – острое инфекционное заболевание вирусной природы, при котором поражаются верхние дыхательные пути.
Вирусы парагриппа характеризуются широким распространением и быстрым размножением в тканях, но обладают низкой устойчивостью в окружающей среде. Передается вирус воздушно-капельным путем. Источником заболевания является больной человек, который максимально заразен на седьмой день инкубационного периода и в первые дни болезни. Обычно инкубационный период длится от 2 до 7 дней (в среднем 3-4 дня).
Наиболее подвержены парагриппу дети, самой уязвимой группой являются младенцы. Болеют и взрослые, но заболевание у них протекает гораздо легче.
В отличие от гриппа, при парагриппе не возникает тяжелой интоксикации и серьезных осложнений. Обычно болезнь заканчивается выздоровлением через 7-9 дней. Однако на фоне ослабленного иммунитета возможно развитие осложнений. У детей самым опасным последствием перенесенного парагриппа считается ларинготрахеит (ложный круп), у взрослых – пневмония. Кроме того, в качестве осложнений могут возникать ангины, отиты и синуситы.
В отличие от гриппа, вакцины от парагриппа не разработано. Для того чтобы избежать заражения, достаточно соблюдать элементарные меры неспецифической профилактики:
- ограничить прямые контакты с заболевшим;
- не посещать массовые мероприятия в сезон заболеваемости ОРВИ и гриппом;
- регулярно проветривать помещение, в котором находитесь;
- соблюдать правила личной гигиены: мыть руки, носить маску;
- хорошо питаться, принимать витамины (по согласованию с врачом);
- закалять организм.
При появлении признаков парагриппа, как и любой другой острой респираторной вирусной инфекции, рекомендуется не заниматься самолечением, а безотлагательно обращаться за медицинской помощью.

Кроме привычного нам вируса гриппа сегодня продолжают циркулировать другие острые респираторные вирусные инфекции не гриппозной этиологии, среди которых нередко встречается инфекция, вызванная вирусами парагриппа.
Парагрипп – вирусная инфекция.
Возбудитель инфекции – вирус парагриппа человека - четыре типа. Каждый из них вызывает различный вариант инфекции, т.е. тип инфекции, симптомы и её локализация зависят от типа вируса. Все формы вируса парагриппа вызывают инфекцию верхних или нижних дыхательных путей.
Существует 4 основных типа вирусов парагриппа:
Вирус парагриппа человека типа 1 HPIV-1 – наиболее распространенная причина крупа. Круп – затруднение дыхания в следствие сужения просвета гортани в следствие ее воспаления или воспаления других отделов верхних дыхательных путей, часто встречающееся у детей. Данный тип вируса ответственен за большинство случаев крупа в осенне-зимний период.
Вирус парагриппа человека типа 2 HPIV-2 – вызывает круп и другие заболевания верхних и нижних дыхательных путей.
Вирус парагриппа человека типа 3 HPIV-3 – вызывает развитие бронхиолита и пневмонии.
Вирус парагриппа человека типа 4 HPIV-4 – включает в себя подтипы 4a и 4b - распознается реже, но может вызывать легкие или тяжелые респираторные заболевания.
Человек любого возраста может заразиться вирусом парагриппа любого типа. Симптомы парагриппа похожи на симптомы других острых респираторных вирусных инфекций. Большинство здоровых людей, инфицированных вирусом парагриппа, выздоравливают без лечения, часто инфекция протекает в легкой форме. Тем не менее, человек с ослабленной иммунной системой подвержен риску развития опасной для жизни инфекции.
Как передается инфекция?

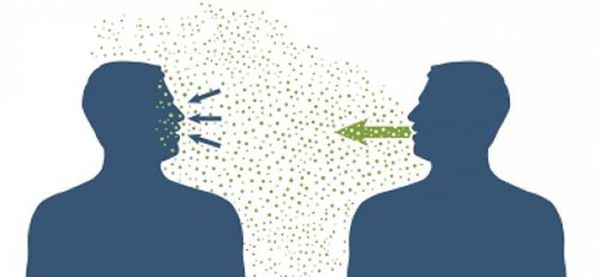
Наиболее частый способ передачи инфекции – тесный контакт с зараженным данным вирусом человеком. Заболевание передается воздушно-капельным путем во время чихания и кашля.
Вирус парагриппа может выжить на твердой поверхности до 10 часов. Дотронувшись до загрязненной вирусом поверхности руками, а затем прикоснувшись к носу или рту, риск заражения достаточно велик.
Инфицированный вирусом парагриппа человек наиболее заразен на ранней стадии болезни.
Каковы симптомы заболевания?
Симптомы инфекции появляются, как правило, спустя 2-7 дней.
Общие симптомы инфекции, вызванной всеми четырьмя типами вирусов парагриппа, схожи с симптомами остальных острых респираторных вирусных инфекций:

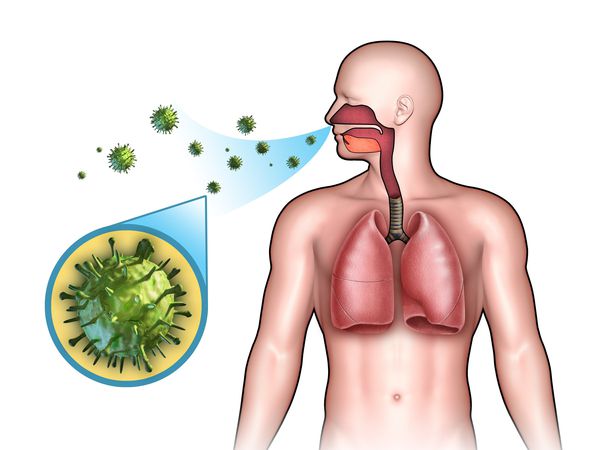
Возбудители острых респираторных инфекций попадают в дыхательные пути при вдыхании мельчайших капель, содержащих вирусные или бактериальные частицы.
Источники инфекции – заболевшие или носители инфекций.
Возбудители острых респираторных инфекций, в основном, вирусы, бактерии. Определить природу инфекции и назначить адекватное лечение может только врач.
Знать причину инфекции важно для предупреждения различных осложнений, порой опасных для жизни.
Наибольшую опасность для жизни по частоте осложнений представляет вирус гриппа, но стоит помнить, что для людей с иммунодефицитными состояниями, а также новорожденных детей, беременных женщин и пожилых людей опасность может представлять даже безобидная инфекция.
Наиболее распространённые возбудители острых респираторных инфекций в осенне-зимний период – вирусы гриппа А,В,С , вирусы парагриппа, аденовирусы, коронавирусы и др.

Грипп – начинается внезапно, температура тела, как правило, высокая, осложнения развиваются часто и быстро, в некоторых случаях молниеносно. Среди осложнений чаще всего выявляются пневмония, отит, миокардит и перикардит.
Все эти осложнения опасны для жизни и требуют немедленного лечения.

Респираторно-синцитиальный вирус (Human orthopneumovirus) вызывает инфекции легких и дыхательных путей. Большинство детей хотя бы один раз были заражены вирусом к 2 годам. Респираторно-синцитиальный вирус также может инфицировать взрослых.
Симптомы заболевания у взрослых, а также детей обычно легкие и имитируют простуду, но в некоторых случаях инфицирование этим вирусом может вызвать тяжелую инфекцию. В группе риска недоношенные дети, пожилые люди, новорожденные и взрослые с заболеваниями сердца и легких, а также с иммунодефицитными состояниями.

Метапневмовирус (Human metapneumovirus) вызывает инфицирование верхних дыхательных путей у людей всех возрастов, но чаще всего встречается у детей, особенно в возрасте до 5 лет.
Симптомы включают насморк, заложенность носа, кашель, боль в горле, головную боль и лихорадку. У очень небольшого числа людей может появиться одышка.
В большинстве случаев симптомы проходят самостоятельно через несколько дней.
Риску развития пневмонии после этой инфекции, особенно подвержены лица старше 75 лет или с ослабленной иммунной системой.

Риновирусная инфекция
Риновирус (Rhinovirus) - наиболее распространенная причина инфекции верхних дыхательных путей.
Часто как осложнение риновирусной инфекции развиваются ангины, отиты и инфекции пазух носа. Также риновирусы могут вызывать пневмонию и бронхиолит.
Осложнения риновирусной инфекции, как правило, возникают среди ослабленных лиц, особенно у пациентов с астмой, младенцев, пожилых пациентов и пациентов с ослабленным иммунитетом. В большинстве случаев риновирусная инфекция запускает обострение хронических заболеваний.

Аденовирусная инфекция (Adenoviridae) — группа острых вирусных заболеваний, проявляющихся поражением слизистых оболочек дыхательных путей, глаз, кишечника и лимфоидной ткани преимущественно у детей и лиц молодого возраста.
Дети чаще болеют аденовирусной инфекцией, чем взрослые. Большинство детей переболеют, по крайней мере, одним типом аденовирусной инфекции к тому времени, когда им исполнится 10 лет.
Аденовирусная инфекция быстро распространяется среди детей, дети часто касаются руками лица, берут пальцы в рот, игрушки.
Взрослый может заразиться во время смены подгузника ребенку. Также инфицирование аденовирусной инфекцией возможно при употреблении пищи, приготовленной кем-то, кто не вымыл руки после посещения туалета, или, плавая в воде бассейна, который плохо обрабатывается.
Аденовирусная инфекция обычно протекает без осложнений, симптомы проходят через несколько дней. Но клиническая картина может быть более серьезной у людей со слабой иммунной системой, особенно у детей.
Среди вирусных инфекций, вызывающих респираторные инфекции также выделяют коронавирусную, бокавирусную инфекцию. Все перечисленные вирусные инфекции имеют схожую клиническую картину и риск развития осложнений среди ослабленных лиц.
Среди бактериальных возбудителей острых респираторных инфекций особую эпидемическую опасность представляют следующие:


Инфекция, вызванная Сhlamydia pneumoniae - существенная причина острых респираторных заболеваний как нижних, так и верхних отделов органов дыхания, и составляет примерно 10% случаев внебольничных пневмоний.
Бактерии вызывают заболевание, повреждая слизистую оболочку дыхательных путей, включая горло, дыхательные пути и легкие.
Пожилые люди подвергаются повышенному риску тяжелого заболевания, вызванного инфекцией C. pneumoniae , включая пневмонию.
Места повышенного риска инфицирования:

Симптомы пневмококковой инфекции зависят от локализации возбудителя. Симптомы могут включать лихорадку, кашель, одышку, боль в груди, скованность шеи, спутанность сознания и дезориентацию, чувствительность к свету, боль в суставах, озноб, боль в ушах, бессонницу и раздражительность. В тяжелых случаях пневмококковая инфекция может привести к потере слуха, повреждению мозга и летальному исходу.
Большему риску инфицирования подвержены путешественники, при посещении стран, где пневмококковая вакцина не используется регулярно.
Некоторые люди чаще заболевают пневмококковой инфекцией. Это взрослые в возрасте 65 лет и старше и дети младше 2 лет. Люди с заболеваниями, которые ослабляют иммунную систему, такие как диабет, болезни сердца, заболевания легких и ВИЧ / СПИД, а также лица, которые курят или страдают астмой, также подвергаются повышенному риску заболеть пневмококковой инфекцией.

Возбудитель гемофильной инфекции - Haemophilus influenzaе.
Гемофильная инфекция характеризуется поражением
центральной нервной системы;
развитием гнойных очагов в различных органах.
В детском возрасте гемофильная инфекция протекает часто с поражением верхних дыхательных путей, нервной системы, у взрослых чаще встречается пневмония, вызванная гемофильной палочкой.
Летальность вследствие гнойного менингита достигает 16-20% (даже при своевременной диагностике и правильном лечении!).
Профилактика острых респираторных заболеваний
Наиболее эффективным методом профилактики является специфическая профилактика, а именно введение вакцин.
Путем вакцинации возможно предупреждение пневмококковой, гемофильной инфекций, а также гриппа.
Вакцинация детей против пневмококковой инфекции проводится в плановом порядке, в соответствии с национальным календарем профилактических прививок, в возрасте 2 месяца (первая вакцинация), 4,5 месяца (вторая вакцинация), 15 месяцев – ревакцинация, а также в рамках календаря профилактических прививок по эпидемическим показаниям - детей в возрасте от 2 до 5 лет. Также вакцинация против пневмококковой инфекции показана призывникам (во время осеннего призыва).
Вакцинация против гемофильной инфекции:
Первая вакцинация детей групп риска проводится в возрасте 3 месяцев, вторая в 4,5 месяцев, третья – 6 месяцев. Ревакцинация проводится детям в возрасте 18 месяцев.
Вакцинация против гриппа проводится ежегодно в предэпидемический период.
Неспецифическая профилактика заключается в соблюдении правил личной гигиены, а также в соблюдении принципов здорового образа жизни.
Принципы здорового образа жизни:
достаточная физическая активность соответствующая возрастной группе
отсутствие вредных привычек
Для профилактики респираторных инфекций в период подъема заболеваемости целесообразно использовать барьерные средства предотвращения инфекций, а именно медицинские маски или респираторы.
В очагах инфекции необходимо проводить дезинфекционные мероприятия – влажную уборку с дезраствором.
Заболевший должен быть изолирован, контакты с заболевшим должны быть сведены к минимуму.
Правила личной гигиены
Регулярное мытье рук, особенно после посещения общественных мест, поездок в общественном транспорте, перед приемом пищи.
Если мыло и вода недоступны, необходимо использовать антибактериальные средства для рук (содержащим не менее 60% спирта) - влажные салфетки или гель.
Не следует прикасаться к глазам, носу или рту. Если в этом есть необходимость, - убедитесь, что ваши руки чисты.
При кашле или чихании важно прикрывать рот и нос одноразовой салфеткой (после чего она должна быть выброшена) или рукавом (не руками).
Важно избегать близких контактов, таких как поцелуи, объятия или совместное использование посудой и полотенцами с больными людьми.
Во избежание распространения инфекции, в случае инфицирования – вызовите врача и оставайтесь дома!
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
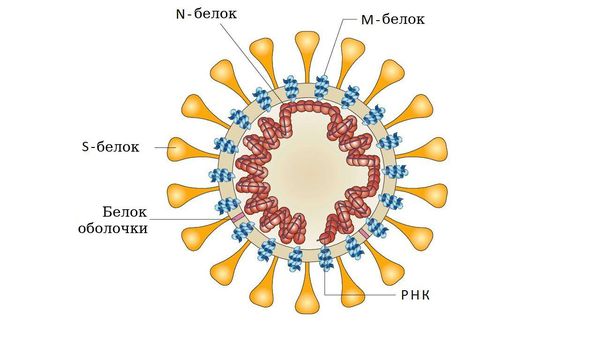
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
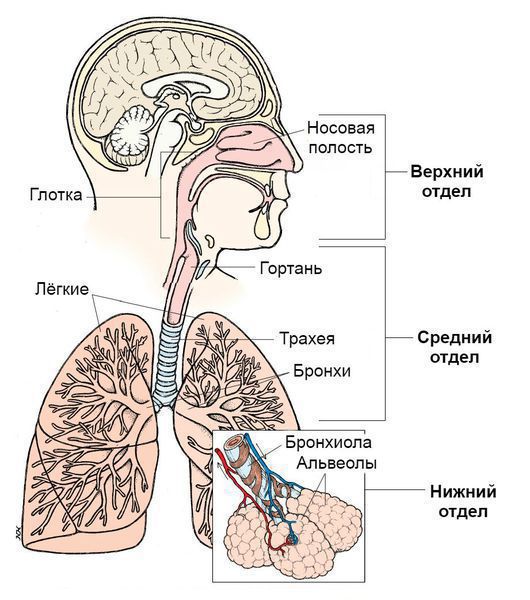
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
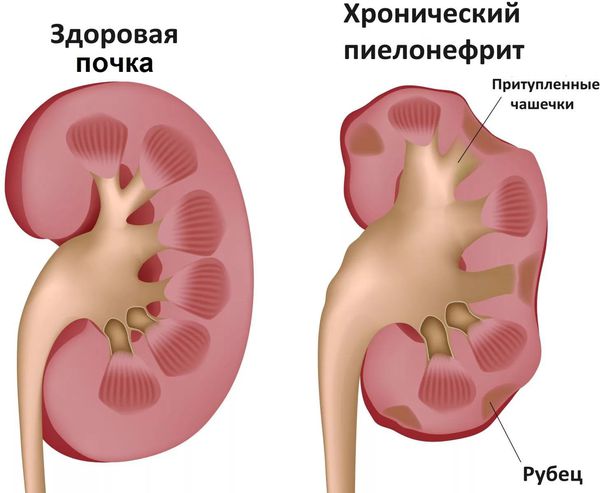
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Парагрипп – острое вирусное заболевание верхнего респираторного тракта. Патогномоничными симптомами болезни являются воспаление трахеи, гортани, формирование ложного крупа у детей. Также выявляются симптомы интоксикации, лихорадка, заложенность носа, увеличение лимфоузлов. Диагностика патологии основывается на обнаружении вируса парагриппа в биологических материалах и антител к нему в плазме крови. Этиотропная терапия включает противовирусные средства, но лечение преимущественно симптоматическое (жаропонижающие, отхаркивающие, местные сосудосуживающие препараты).
МКБ-10

Общие сведения
Парагрипп является вирусным заболеванием, передающимся воздушно-капельным путем. Возбудитель был выявлен 1956 году во время исследования носоглоточных смывов у детей с ложным крупом. В настоящее время выделено пять серотипов вируса, первые три распространены по всему земному шару, вызывают круглогодичную заболеваемость с тенденцией к увеличению распространенности в холодное время года. На долю парагриппа приходится до 30% ежегодных случаев ОРВИ. Инфекция считается одной из самых распространенных среди дошкольников, которые составляют 15-50% от общего числа больных. В группу риска также входят пожилые люди, беременные, лица с иммуносупрессией, военнослужащие.

Причины
Возбудитель парагриппа – РНК-содержащий одноименный вирус, относящийся к семейству Парамиксовирусов. В его структуру входят молекулы гемагглютинина и нейраминидазы, F-белок для синтеза новых вирионов. Одним из малоизученных, но доказанных свойств вируса считается индукция неполной аутофагии в клетках иммунной системы, способствующая усилению внеклеточной продукции парагриппозных вирионов. Источником инфекции является больной человек, путь передачи преимущественно воздушно-капельный, реже контактно-бытовой. Часто возникают внутрибольничные вспышки в организованных детских коллективах, а также среди военнослужащих. Во внешней среде возбудитель неустойчив, погибает при воздействии ультрафиолета, обычных доз дезинфектантов, быстро инактивируется при кипячении.
Патогенез
После попадания в верхние дыхательные пути через рото-, носоглотку вирус парагриппа инфицирует мукоцилиарный эпителий, концентрируясь на апикальной поверхности клеток. Из-за высокой скорости репликации возбудителя возникает частичное слияние эпителиоцитов (симпласт), гиперпродукция слизи. Местные воспалительные реакции контролируются иммунными клетками, хемоаттрактантами, количеством синтезируемого секреторного иммуноглобулина А, поэтому инфекция распространяется за пределы дыхательного эпителия верхних респираторных путей только у ослабленных и иммунокомпрометированных лиц.
При парагриппе выявлено повышенное образование интерферона-1, 3, вовлечение пула естественных киллеров, интерферон-индуцируемого Т-клеточного альфа-хемоаттрактанта, интерферон-индуцируемого гамма-белка. Избыточное образование слизисто-гнойного экссудата, скопление секрета в просвете гортани, отечность, рефлекторный спазм приводят к сужению просвета (ложный круп). Тропность нейраминидазы к нервной ткани обуславливает токсическое воздействие, гемагглютинин вызывает повреждения сосудистой стенки, хотя и не такие выраженные, как при гриппе.
Симптомы
Инкубационный период обычно составляет 2-5 дней. Разгару болезни предшествует продромальный период – недомогание, слабость, разбитость, снижение работоспособности, повышение температуры не более 38° C. Затем появляется заложенность носа, насморк с обильным слизистым отделяемым, першение, сухость и боли в горле, грубый кашель, охриплость голоса. Лихорадка достигает 39° C и выше. Возникает и прогрессирует осиплость голоса вплоть до афонии, отмечаются болезненные ощущения за грудиной при кашле, незначительное увеличение, чувствительность подчелюстных, заднешейных, редко – подмышечных лимфатических узлов.
При наличии хронической легочной патологии, снижении иммунной реактивности организма у взрослых опасными признаками становятся усиление лихорадки, нарушения сознания, бред, появление обильной мокроты, ощущения нехватки воздуха. Прогностически неблагоприятными симптомами парагриппозной инфекции у детей считаются нарастающее беспокойство, затруднение выдоха, обильное слюноотделение, лающий кашель, шумное дыхание, особенно в покое. Появление этих признаков в сочетании с вынужденным сидячим положением с опорой на руки, западением надключичных ямок, межреберных промежутков, синюшной окраской конечностей, кончика носа, губ является поводом для экстренного обращения к врачу.
Осложнения
Позднее обращение за медицинской помощью, неблагоприятный преморбидный фон, выраженная иммунная супрессия приводят к возникновению ряда осложнений и жизнеугрожающих состояний, особенно в детском возрасте. Возможны осложнения со стороны носоглотки (синуситы, тонзиллит, фарингит), органа слуха (средний отит, евстахиит), нижних дыхательных путей (трахеобронхит, парагрипп-ассоциированная пневмония). Неотложной помощи требуют ложный круп, острая дыхательная, сердечно-сосудистая недостаточность, респираторный дистресс-синдром. Есть риск развития менингоэнцефалита, генерализованной парагриппозной инфекции.
Диагностика
Диагностика осуществляется инфекционистом, по показаниям назначаются консультации оториноларинголога, пульмонолога, при подозрении на заболевание у ребенка – педиатра. В процессе диагностического поиска применяются следующие лабораторные и инструментальные методы:
- Физикальное исследование. При объективном осмотре оценивается уровень сознания, наличие одышки, цианоза кожи. Обнаруживается гиперемия зева, затрудненное носовое дыхание, увеличение углочелюстных, заднешейных лимфоузлов. В легких могут выслушиваться диффузные свистящие хрипы, притупление перкуторного звука с обеих сторон. При ларингоскопии выявляется гиперемия, отечность слизистой оболочки гортани, сужение голосовой щели.
- Лабораторные исследования. Общеклинический анализ крови свидетельствуют о наличии лейкопении, моноцитоза, ускорения СОЭ, реже лейкоцитоза, нейтрофилеза. Биохимические показатели обычно в пределах нормы, возможно незначительное увеличение активности АЛТ, АСТ, СРБ. В общем анализе мочи возможна эритроцитурия, следовые количества белка. С целью дифференциальной диагностики проводится микроскопия мокроты.
- Выявление инфекционных агентов. Методика ПЦР позволяет выделить вирус парагриппа из носоглоточных смывов, мокроты; существуют дыхательные экспресс-тесты (с использованием иммунофлуоресценции и ПЦР в реальном времени). ИФА дает возможность ретроспективно установить диагноз парагриппа, исследование проводится в парных сыворотках с интервалом не менее 10-14 суток. При наличии мокроты требуется ее бактериологический анализ.
- Инструментальная диагностика. При появлении признаков пневмонии назначается рентгенография органов грудной клетки, по данным которой может выявляться характерное для данной вирусной инфекции двустороннее поражение легких. Реже показана мультиспиральная компьютерная либо магнитно-резонансная томография. ЭКГ проводится при наличии признаков субкомпенсации сердечной деятельности, пациентам старше 40 лет.
Дифференциальную диагностику осуществляют с гриппом, другими ОРВИ, коклюшем, дифтерией, легионеллезом, менингококковой инфекцией, корью, пневмоцистозом, туберкулезом легких, бактериальным бронхитом, пневмонией, бронхиальной астмой, флегмонозным ларингитом, хондроперихондритами гортани, лимфогранулематозом, застойной сердечной недостаточностью, ХОБЛ, отеком Квинке, злокачественными новообразованиями, инородными телами гортани.
Лечение
Лечение обычно проводится в амбулаторных условиях, госпитализация осуществляется по клиническим и эпидемиологическим показаниям. Пациенту обеспечивают постельный режим до устойчивого снижения температуры тела до нормальных цифр в течение 2-3 суток, дробное питание с исключением трудноперевариваемой пищи, обильное питье, голосовой режим с минимизацией разговорной речи, адекватный микроклимат помещения с комфортной температурой, влажностью. Важен отказ от курения как самим больным, так и окружающими лицами. При явлениях декомпенсации респираторной системы необходима незамедлительная реаниматологическая помощь.
Лечение симптоматическое. Широко применяются жаропонижающие (кроме ацетилсалициловой кислоты и аналогов), отхаркивающие средства (ацетилцистеин), противокашлевые препараты (бутамирата дигидроцитрат, гвайфенезин), назальные спреи, капли (ксилометазолин, фенилэфрин, оксиметазолин), растворы для полоскания зева (хлоргексидин, фурацилин). При наличии показаний используются ингаляционные либо системные инъекционные глюкокортикостероиды, седативные, бронходилатирующие, антибактериальные средства.
Прогноз и профилактика
Прогноз при неосложненных формах болезни благоприятный, явления астении, кашель могут сохраняться до 2-х недель. Длительность парагриппа от первых клинических симптомов до момента выздоровления обычно составляет 7-10 дней; синдром ложного крупа возникает у 20-30% детей в возрасте до 3-х лет. Описаны повторные случаи парагриппа спустя 7-9 месяцев после перенесенной инфекции. Разработка профилактических вакцин ведется с 60-х годов ХХ века, однако лицензированных препаратов не существует.
В экспериментах на добровольцах были эффективны живые аттенуированные, а также вакцины, содержащие элементы коровьего вируса парагриппа, но наиболее вероятно появление рекомбинантных вакцин. Неспецифические меры профилактики заключаются в выявлении, изоляции, лечении больных, текущей санитарно-гигиенической обработке, проветривании помещений, избегании массовых мероприятий в эпидемический сезон, ношении масок, полноценном питании, сне, закаливании организма.
3. Острые респираторные вирусные инфекции. Противовирусный ответ. Иммунопрофилактика и иммунотерапия/ Калюжин О.В. – 2016.
4. Parainfluenza Virus in the Hospitalized Adult/ Elliott Russell Michael G Ison// Clinical Infectious Diseases – 2017 – V.65, №9.
Читайте также:

