Бронхит острый вирусный гепатит
Обновлено: 25.04.2024
Респираторный синцитиальный вирус человека (РСВ, Human respiratory syncytial virus) - вирус, вызывающий инфекции дыхательных путей. Он является одним из основных возбудителей респираторных инфекций у детей младшего возраста и главным возбудителем пневмонии и бронхиолита у грудных детей.
Характерная особенность РСВ-инфекции - умеренное поражение верхних отделов дыхательного тракта и более тяжелое поражение нижних отделов.
РСВ передается при непосредственном контакте через загрязненные руки или предметы и заносится пальцами на конъюнктиву и в переднюю часть носовых ходов. Вирус распространяется также воздушно-капельным путем.
Период протекания
Минимальный период протекания (дней): 14
Максимальный период протекания (дней): 21
Указана длительность неосложненных, нетяжелых форм заболевания.
Классификация
По тяжести течения (указывается степень дыхательной недостаточности):
- легикий;
- среднетяжелый;
- тяжелый.
По вариантам течения:
- остротекущий;
- острый затяжной бронхит (длящийся более 3 недель);
- рецидивирующий бронхит (повторяющийся в течение года 3 и более раз).
Этиология и патогенез
Этиология
Респираторно-синцитиальный вирус (РСВ) человека выступает основной причиной инфекций нижних дыхательных путей у новорожденных и детей. Вирус принадлежит роду Рnеumovirus семейства Paramyxoviridae, к данному семейству также относятся и другие вызывающие респираторные заболевания вирусы (вирус кори, парагриппа и паротита). Вирус получил свое название в связи с тем, что клетки, в которых он размножается, сливаются друг с другом в многоядерный синцитий Синцитий - сетевидная структура, состоящая из клеток, контактирующих друг с другом цитоплазматическими отростками
.
Ранее был известен один серотип вируса, но сейчас описаны два серотипа (A и В) и многочисленные штаммы. Эпидемиологическая и клиническая роль отдельных штаммов не выяснена.
Патогенез
Очевидно, что РСВ, как и другие респираторные вирусы, имеет определенную тропность к эпителию дыхательных путей детей младшего возраста. Другой особенностью РСВ является его распространение на более мелкие дыхательные пути с последующим развитием бронхиолита и на ткань легких с последующим развитием вирусной пневмонии.
Эпидемиология
В странах с умеренным климатом ежегодные эпидемии наблюдаются в зимнее время, в странах с тропическим климатом заболевания РСВ в основном регистрируются в период дождей.
Факторы и группы риска
Первичное разделение факторов риска по значимости следует производить отдельно для групп иммунокомпетентных и иммунокомпрометированных пациентов, каждая из этих групп также должна быть разделена по возрасту (взрослые или дети).
Главные факторы риска для иммунокомпетентных пациентов:
1. Скученность и контакт с большим количеством больных людей (детские сады, школы, общежития, армейские казармы). Кривая заболеваемости РСВ-инфекцией детей имеет два пика - первый приходится на второй год жизни, второй - на начало посещения школы.
2. Отдельно повышенный риск имеют недоношенные дети и дети, родившиеся путем кесарева сечения.
3. Повышен риск заболевания у пожилых пациентов.
4. У взрослых иммунокомпетентных пациентов основные риски связаны с сопутствующей патологией (сердечно-сосудистая и/или бронхолегочная системы) и курением. Повышенная заболеваемость отмечается у женщин детородного возраста.
Для иммунокомпрометированных пациентов риск возрастает во много раз при наличии абсолютно любого неблагоприятного фактора (точное разделение по степеням риска в настоящий момент отсутствует).
Клиническая картина
Cимптомы, течение
У большинства людей инфекция респираторным синцитиальным вирусом (РСВ) вызывает лишь слабые симптомы, часто неотличимые от других респираторных заболеваний.
Характерная особенность РСВ-инфекции - умеренное поражение верхних отделов дыхательного тракта и более тяжелое поражение нижних отделов.
У детей старшего возраста заболевание в основном имеет постепенное начало. Температура тела субфебрильная или отсутствует. Не отмечается нарушений общего состояния, сна или аппетита. В первые дни болезни появляются нерезко выраженные катаральные симптомы: затрудненное носовое дыхание, скудное слизистое отделяемое из носовых ходов, поверхностный сухой кашель. Наблюдается умеренная гиперемия Гиперемия - увеличенное кровенаполнение какого-либо участка периферической сосудистой системы.
слизистой задней стенки глотки, дужек.
У детей раннего возраста с первых дней заболевания или в последующие дни в патологический процесс вовлекаются нижние отделы дыхательных путей с развитием бронхита. Часто к бронхиту присоединяется бронхиолит и реже - пневмония. Кашель усиливается и становится приступообразным, спастическим. Симптомы дыхательной недостаточности (учащение дыхания, бледность кожных покровов, периоральный цианоз) резко нарастают.
РСВ-инфекция может протекать в трех формах:
1. При легкой форме симптомы интоксикации не выражены и на первый план выходят катаральные явления со стороны верхних дыхательных путей.
2. При среднетяжелой форме присутствуют явления бронхиолита (подробнее см. "Острый бронхиолит" - J21), дыхательной недостаточности I–II степени и умеренно выраженные явления интоксикации.
3. Тяжелая форма наблюдается при развитии бронхиолита, пневмонии или ложного крупа и протекает с выраженными симптомами дыхательной недостаточности и интоксикации. Особенно тяжело РСВ-инфекция протекает у детей первого года жизни, имеющих отягощенный преморбидный фон (рахит, гипотрофия Гипотрофия - расстройство питания, характеризующееся различной степенью дефицита массы тела
, экссудативно-катаральный диатез, врожденные пороки развития).
Общие клинические признаки РСВ-инфекции:
- распространение инфекции дистальнее - на бронхиолы и легочную ткань;
- формирование обструктивного компонента;
- преобладание признаков обструкции Обструкция - непроходимость, закупорка
и дыхательной недостаточности над симптомами интоксикации;
- преимущественная заболеваемость детей младшего возраста.
Диагностика
2. Проводятся физикальное обследование и аускультация.
3. При рентгенографии органов грудной клетки, как правило, выявляется усиление легочного рисунка и нечеткость корней легких. В случае присоединения бронхоспастического компонента появляются признаки "острого вздутия легких": повышение прозрачности легочных полей, опущение купола диафрагмы.
Рентгенологическое исследование не показано если:
- острый кашель и выделение мокроты указывают на острый бронхит;
- ЧСС - частота дыхания - температура (оральная)
Рентгенологическая картина неспецифична, характеризуется изменением легочного рисунка. Отсутствуют инфильтративные и очаговые изменения в легочной ткани. Как правило, при жалобах на остро возникший кашель, рентгенологическое исследование проводится для исключения диагноза пневмонии.
Показания для проведения:
- выявление в ходе осмотра пациента тахикардии, одышки, температуры тела выше 38 о C;
- выслушивание при аускультации влажных мелко- и крупнопузырчатых хрипов на вдохе и выдохе, а также "крепитирующих" хрипов на вдохе на стороне поражения (шум трения плевры).
Недавно в число пациентов, нуждающихся в проведении рентгенологического обследования, были добавлены больные с клиническими признаками развития инфекции, которые проживают в регионах, эпидемиологически неблагоприятных в отношении тяжелого острого респираторного синдрома.
Лабораторная диагностика
1. Общий анализ крови:
- количество лейкоцитов в норме или слегка повышено;
- нейтрофильный сдвиг влево;
- моноцитоз, может присутствовать увеличение атипичных мононуклеаров (до 5%);
- СОЭ СОЭ - скорость оседания эритроцитов (неспецифический лабораторный показатель крови, отражающий соотношение фракций белков плазмы)
незначительно повышена.
2. Вирусологический метод практически не применяется. Заключается в проведении с первых дней болезни исследования смывов со слизистой носоглотки для выделения вируса респираторно-синцитиальной инфекции на культуре ткани.
Примечание. см. также "Острый бронхиолит, вызванный респираторным синцитиальным вирусом" - J21.0.
Дифференциальный диагноз
1. С бронхитами другой этиологии.
2. С бронхиолитом, вызванным респираторным синцитиальным вирусом. Дифференциальная диагностика чрезвычайно сложна, поскольку РСВ-инфекция нижних дыхательных путей проявляется обструкцией и при бронхите, и при бронхиолите.
Дифференциально-диагностические признаки острого обструктивного бронхита и острого бронхиолита у детей
| Клинические признаки | Острый обструктивный бронхит | Острый бронхиолит |
| Возраст | Чаще у детей старше 1 года | Чаще у детей первого года жизни |
| Обструктивный синдром | На 2-3-й день заболевания | С момента заболевания |
| Свистящее дыхание | Выражено | Не всегда |
| Одышка | Умеренная | Выраженная |
| Цианоз | Нет | Есть |
| Участие вспомогательной мускулатуры в акте дыхания | Не выражено | Выражено |
| Тахикардия | Нет | Есть |
Осложнения
Лечение
У взрослых
1. Оксигенотерапия.
2. Бронхолитики. В тяжелых случаях глюкокортикоиды.
У детей
2. Элиминация назального секрета (отсасывание содержимого из носо- и ротоглотки), проводимая перед каждым кормлением, перед каждым сеансом оксигенотерапии или при необходимости (заложенность носа, признаки скопления секрета в носо- и ротоглотке).
3. Регидратация. При необходимости восполнение и коррекция ОЦК парентерально (в/в).
4. Рутинное использование кортикостероидов, брохолитиков, солевых растворов в ингаляциях не рекомендуется. Данные по применению их в случаях тяжелого течения противоречивы.
5. Гипертонические солевые растворы (3%) в отдельных исследованиях показали свою умеренную эффективность в снижении сроков пребывания в стационаре и улучшении клинических исходов заболевания.
6. Некоторые российские авторы рекомендуют при тяжелом остром бронхите или бронхиолите парентеральное назначение глюкокортикоидов 2-5 мг/кг сутки. Точных доказательств эффективности не имеется.
7. Ингаляции адреномиметиками допустимы в случаях тяжелого течения. Данные по оценке их эффективности и целесообразности применения противоречивы. Некоторые авторы указывают на снижение процента госпитализации при применении данной методики.
8. Рибаверин применяется при тяжелом течении и неблагоприятном фоне. Назначают в виде аэрозоля через небулайзер или дыхательный контур ИВЛ 12-18 часов в сутки в течение 3-7 дней. Эффективность применения рибавирина оспаривается.
9. Назанчение антибиотиков не рекомендуется.
10. Доказательств эффективности ингаляции фермента ДНКазы нет.
Дети не должны выписываться из стационара или сниматься с амбулаторного наблюдения педиатра, пока они не могут поддерживать ежедневный пероральный прием жидкости на таком уровне, чтобы предотвратить обезвоживание, и пока они не достигнут дыхательной стабильности. Рекомендации относительно безопасного уровня насыщения кислородом, необходимого для снятия наблюдения, отличаются.
Прогноз
Госпитализация
Большинство пациентов не требуют госпитализации.
Профилактика
Для детей
Кормление грудью, избегать воздействия табачного дыма и загрязнения воздуха; ограничение контактов с болеющими ОРВИ членами семьи, детьми в детских учреждениях, детьми на прогулках. Частое мытье рук. В больницах - строгое соблюдение политики изоляции.
Назначение препарата Palivizumab (торговая марка Synagis) для профилактики (но не для лечения) острого бронхиолита у детей показано согласно рекомендациям Американской Академия Педиатрии (AAP) по использованию Palivizumab в 2009 году. Начинать профилактику следует с ноября по март и она должна быть продолжена в течение всего срока действия этого эпидсезона. Обычно применяется одна в/м инъекция в месяц на протяжении всего эпидемиологического сезона.
Показания к использованию препарата Palivizumab:
1. Недоношенность:
- менее 28 недель беременности и менее 12 месяцев возраста ребенка к началу эпидсезона;
- 29-32 недели беременности и менее 6-месячного возраста к началу эпидсезона;
- 32-35 недель беременности и менее 3-месячного возраста к началу эпидсезона, если есть фактор риска (контакт с другими детьми, брат или сестра младше 5 лет).
2. Хронические заболевания легких у недоношенных:
- хронические заболевания легких, требующие проведения оксигенотерапии и медикаментозной терапии (во время первого и второго эпидсезонов);
- хронические заболевания легких, требующие проведения оксигенотерапии и медикаментозной терапии, в течение 6 месяцев, предшествующих эпидсезону, для первого эпидсезона РСВ.
3. Врожденные пороки сердца:
- врожденный порок сердца синего типа, в течение первых 24 месяцев жизни;
- умеренная, вплоть до тяжелой, легочная гипертензия в течение первых 24 месяцев жизни;
- застойная сердечная недостаточность, требующая медикаментозной терапии, в течение первых 24 месяцев жизни;
- дети, которые подверглись операции на открытом сердце в течение эпидсезона - одна дополнительная доза после искусственного кровообращения (если только они по-прежнему отвечают одному из других критериев).
Другие условия, при которых профилактика препаратом Palivizumab может быть рассмотрена, но пока имеет недостаточно данных для однозначных рекомендаций:
- иммунокомпрометированные дети;
- подтвержденный диагноз муковисцидоза.
Следует отметить, что курс профилактики Palivizumab стоит достаточно дорого и приведенные выше рекомендации AAP (2009) были написаны на основе оценки общей экономической эффективности для профилактики тяжелых заболеваний РСВ-этиологии. Вопросы стоимости по сравнению с выгодами по-прежнему исследуются и обсуждаются.
Экспериментальные инактивированные, живые аттенуированные и субъединичные РСВ-вакцины оказались неэффективными и не получили практического применения.
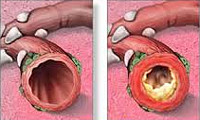
Бронхит – это диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
МКБ-10
Общие сведения
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.

Острый бронхит
Острое течение бронхита характерно для многих острых респираторных инфекций (ОРВИ, ОРЗ). Чаще всего причиной острого бронхита являются вирусы парагриппа, респираторно-синцитиальный вирус, аденовирусы, реже - вирус гриппа, кори, энтеровирусы, риновирусы, микоплазмы, хламидии и смешанные вирусно-бактериальные инфекции. Острый бронхит редко имеет бактериальную природу (пневмококки, стафилококки, стрептококки, гемофильная палочка, возбудитель коклюша). Воспалительный процесс сначала затрагивает носоглотку, миндалины, трахею, постепенно распространяясь на нижние дыхательные пути – бронхи.
Вирусная инфекция может провоцировать размножение условно-патогенной микрофлоры, усугубляя катаральные и инфильтративные изменения слизистой. Поражаются верхние слои стенки бронхов: возникает гиперемия и отек слизистой оболочки, выраженная инфильтрация подслизистого слоя, происходят дистрофические изменения и отторжение эпителиальных клеток. При правильном лечении острый бронхит имеет благоприятный прогноз, структура и функции бронхов полностью восстанавливаются и через 3 – 4 недели. Острый бронхит очень часто наблюдается в детском возрасте: этот факт объясняется высокой восприимчивостью детей к респираторным инфекциям. Регулярно повторяющиеся бронхиты способствуют переходу заболевания в хроническую форму.
Хронический бронхит
Хронический бронхит - это длительно протекающее воспалительное заболевание бронхов, прогрессирующее со временем и вызывающее структурные изменения и нарушение функций бронхиального дерева. Хронический бронхит протекает с периодами обострений и ремиссий, часто имеет скрытое течение. В последнее время наблюдается рост заболеваемости хроническим бронхитом в связи с ухудшением экологии (загрязнением воздуха вредными примесями), широким распространением вредных привычек (курение), высоким уровнем аллергизации населения. При длительном воздействии неблагоприятных факторов на слизистую дыхательного тракта развиваются постепенные изменения в строении слизистой оболочки, повышенное выделение мокроты, нарушение дренажной способности бронхов, снижение местного иммунитета. При хроническом бронхите возникает гипертрофия желез бронхов, утолщение слизистой оболочки. Прогрессирование склеротических изменений стенки бронхов ведет к развитию бронхоэктазов, деформирующего бронхита. Изменение воздухопроводящей способности бронхов значительно нарушает вентиляцию легких.
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
По клиническому течению:
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
- инфекционного происхождения (вирусного, бактериального, вирусно-бактериального)
- неинфекционного происхождения (химические и физические вредные факторы, аллергены)
- смешанного происхождения (сочетание инфекции и действия физико-химических факторов)
- неуточненной этиологии
По области воспалительного поражения различают:
- трахеобронхиты
- бронхиты с преимущественным поражением бронхов среднего и мелкого калибра
- бронхиолиты
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
В зависимости от характера воспаления различают катаральный хронический бронхит и гнойный хронический бронхит. По изменению функции внешнего дыхания выделяют обструктивный бронхит и необструктивную форму заболевания. По фазам процесса в течении хронического бронхита чередуются обострения и ремиссии.
Основными факторами, способствующими развитию острого бронхита являются:
- физические факторы (сырой, холодный воздух, резкий перепад температур, воздействие радиации, пыль, дым);
- химические факторы (присутствие поллютантов в атмосферном воздухе – оксида углерода, сероводорода, аммиака, паров хлора, кислот и щелочей, табачного дыма и др.);
- вредные привычки (курение, злоупотребление алкоголем);
- застойные процессы в малом круге кровообращения (сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса);
- присутствие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоидиты;
- наследственный фактор (аллергическая предрасположенность, врожденные нарушения бронхолегочной системы).
Установлено, что курение является основным провоцирующим фактором в развитии различных бронхолегочных патологий, в т. ч. хронического бронхита. Курильщики болеют хроническим бронхитом в 2-5 раз чаще, чем некурящие. Вредное влияние табачного дыма наблюдается и при активном, и при пассивном курении.
Предрасполагает к возникновению хронического бронхита длительное воздействие на человека вредных условий производства: пыли – цементной, угольной, мучной, древесной; паров кислот, щелочей, газов; некомфортный режим температуры и влажности. Загрязнение атмосферного воздуха выбросами промышленных предприятий и транспорта, продуктами сгорания топлива оказывает агрессивное воздействие в первую очередь на дыхательную систему человека, вызывая повреждение и раздражение бронхов. Высокая концентрация вредных примесей в воздухе крупных городов, особенно в безветренную погоду, приводит к тяжелым обострениям хронического бронхита.
Повторно перенесенные ОРВИ, острые бронхиты и пневмонии, хронические заболевания носоглотки, почек могут в дальнейшем вызвать развитие хронического бронхита. Как правило, инфекция наслаивается на уже имеющееся поражение слизистой органов дыхания другими повреждающими факторами. Сырой и холодный климат способствует развитию и обострению хронических заболеваний, в том числе бронхита. Важная роль принадлежит наследственности, которая при определенных условиях повышает риск возникновения хронического бронхита.
Симптомы бронхита
Острый бронхит
Основной клинический симптом острого бронхита – низкий грудной кашель – появляется обычно на фоне уже имеющихся проявлений острой респираторной инфекции или одновременно с ними. У пациента отмечаются повышение температуры (до умеренно высокой), слабость, недомогание, заложенность носа, насморк. В начале заболевания кашель сухой, со скудной, трудно отделяемой мокротой, усиливающийся по ночам. Частые приступы кашля вызывают болезненные ощущения в мышцах брюшного пресса и грудной клетки. Через 2-3 дня начинает обильно отходить мокрота (слизистая, слизисто-гнойная), и кашель становится влажным и мягким. В легких выслушиваются сухие и влажные хрипы. В неосложненных случаях острого бронхита одышки не наблюдается, а ее появление свидетельствует о поражении мелких бронхов и развитии обструктивного синдрома. Состояние больного нормализуется в течение нескольких дней, кашель может еще продолжаться несколько недель. Длительная высокая температура говорит о присоединении бактериальной инфекции и развитии осложнений.
Хронический бронхит
Хронический бронхит возникает, как правило, у взрослых, после неоднократно перенесенных острых бронхитов, или при длительном раздражении бронхов (сигаретный дым, пыль, выхлопные газы, пары химических веществ). Симптомы хронического бронхита определяются активностью заболевания (обострение, ремиссия), характером (обструктивный, необструктивный), наличием осложнений.
Основное проявление хронического бронхита - это длительный кашель в течение нескольких месяцев более 2 лет подряд. Кашель обычно влажный, появляется в утренние часы, сопровождается выделением незначительного количества мокроты. Усиление кашля наблюдается в холодную, сырую погоду, а затихание - в сухое теплое время года. Общее самочувствие пациентов при этом почти не изменяется, кашель для курильщиков становится привычным явлением. Хронический бронхит со временем прогрессирует, кашель усиливается, приобретает характер приступов, становится надсадным, непродуктивным. Появляется жалобы на гнойную мокроту, недомогание, слабость, утомляемость, потливость по ночам. Присоединяется одышка при нагрузках, даже незначительных. У пациентов с предрасположенностью к аллергии возникают явления бронхоспазма, свидетельствующие о развитии обструктивного синдрома, астматических проявлений.
Осложнения
Бронхопневмония является частым осложнением при остром бронхите, развивается в результате снижения местного иммунитета и наслоения бактериальной инфекции. Многократно перенесенные острые бронхиты (3 и более раз в год), приводят к переходу воспалительного процесса в хроническую форму. Исчезновение провоцирующих факторов (отказ от курения, перемена климата, смена места работы) может полностью избавить пациента от хронического бронхита. При прогрессировании хронического бронхита возникают повторные острые пневмонии, а при длительном течении заболевание может перейти в хроническую обструктивную болезнь легких. Обструктивные изменения бронхиального дерева рассматриваются как предастменное состояние (астматический бронхит) и повышают риск возникновения бронхиальной астмы. Появляются осложнения в виде эмфиземы легких, легочной гипертензии, бронхоэктатической болезни, сердечно-легочной недостаточности.
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
- Общего анализа крови и мочи;
- Иммунологического и биохимического анализов крови;
- Рентгенографии легких;
- Спирометрии, пикфлоуметрии;
- Бронхоскопии, бронхографии;
- ЭКГ, эхокардиографии;
- Микробиологического анализа мокроты.
Лечение бронхитов
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение в отделении пульмонологии, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе – ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, амброксол, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиотерапию. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – окселадин, преноксдиазин и др.
Хронический бронхит требует длительного лечения, как в период обострения, так и в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения у пульмонолога.
Прогноз
Острый бронхит в неосложненной форме длится около двух недель и заканчивается полным выздоровлением. В случае сопутствующих хронических заболеваний сердечно-сосудистой системы наблюдается затяжное течение заболевания (месяц и более). Хроническая форма бронхита имеет длительное течение, смену периодов обострений и ремиссий.
Профилактика
Профилактические меры по предупреждению многих бронхолегочных заболеваний, в том числе острого и хронического бронхитов, включают в себя: ликвидацию или ослабление воздействия на органы дыхания вредных факторов (запыленности, загрязненности воздуха, курения), своевременное лечение хронических инфекций, профилактику аллергических проявлений, повышение иммунитета, здоровый образ жизни.
1. Хронический необструктивный бронхит/ Т.А. Мухтаров, A.В. Тумаренко, В.В. Скворцов// Медицинская сестра. - 2015 - №8.
4. Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова - 2010.
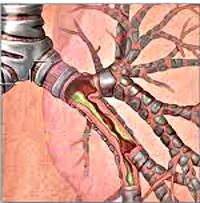
Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
МКБ-10
Общие сведения
Острый бронхит - широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения - поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.

Причины
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ - заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям - стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
К осложнениям острого бронхита относятся облитерирующий бронхиолит, бронхопневмония, астматический бронхит, в случае тяжелого течения у пожилых и ослабленных пациентов возможна острая дыхательная и сердечная недостаточность. Регулярно повторяющиеся острые бронхиты способствуют переходу заболевания в хроническую форму, при прогрессировании которой возможно развитие ХОБЛ, бронхиальной астмы, эмфиземы легких.
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
1. Острый бронхит и пневмония в практике участкового терапевта: учебно-методическое пособие/ Г.И. Подолинный, Н.В. Ковердяга, О.А. Филоненко – 2017.
Острый гепатит – полиэтиологичное, возникшее остро, анатомическое и функциональное поражение печени. Проявляется астеническим синдромом; изменением окраски кожи, слизистых оболочек, стула и мочи; диспепсическими явлениями; геморрагическим синдромом; гепатоспленомегалией и др. Диагностика включает перечень лабораторных (печеночные пробы, серологические реакции), инструментальных (УЗИ, КТ, МРТ), морфологических (пункционная биопсия с исследованием биоптатов) исследований. Лечение консервативное: диетотерапия, специфическая этиологическая терапия, дезинтоксикация и антигистаминные препараты, исключение повреждающих факторов (токсинов, лекарств, аллергенов и др.).
Общие сведения
Острый гепатит имеет инфекционную, алкогольную либо лекарственную этиологию в 90% случаев, на остальные 10% приходятся септические, токсические и другие виды гепатитов. Среди острых вирусных гепатитов около половины представлены гепатитом В, менее 40% - гепатитом А, другие формы вирусных гепатитов диагностируются не более чем у десятой части пациентов. В последние годы отмечается рост заболеваемости лекарственными и алкогольными гепатитами, хотя точных данных об их распространенности в России нет. Гастроэнтерологи отмечают, что у молодых людей чаще встречается вирусная этиология гепатитов, у пожилых – токсические, алкогольные и лекарственные формы.
Летальность среди молодых до этого здоровых пациентов обычно не превышает 0,1%; с возрастом смертность среди госпитализированных больных увеличивается в десятки раз. Связано это не только со снижением защитных сил организма у пожилых пациентов, но и с наличием сопутствующей патологии (онкозаболеваний, сахарного диабета, сердечно-сосудистой недостаточности и др.). Самый неблагоприятный прогноз имеют беременные, пациенты с тяжелым течением алкогольного гепатита, с комбинированными вирусными гепатитами (особенно при инфицировании вирусом гепатита D).
Причины острого гепатита
Основной этиологический агент острых гепатитов – специфическая вирусная инфекция (вирусы гепатита А, В, С, D, Е). Кроме того, к формированию острой патологии печени может привести заражение возбудителями кишечных инфекций, энтеровирусами. Острый гепатит часто диагностируется у больных мононуклеозом, сепсисом, тропическими инфекционными и паразитарными заболеваниями.
Второй по значимости причиной острого гепатита является злоупотребление алкоголем. Также к данной патологии может приводить интоксикация организма при отравлении промышленными (ФОС, тринитротолуол) и обычными ядами, медикаментами (ингибиторы МАО, аминазин, противотуберкулезные препараты, барбитураты, ПАСК, мужские половые гормоны, антибактериальные средства и др.), ядами грибов. Иногда острый гепатит возникает на фоне ожоговой болезни, токсикоза беременных, радиационного поражения, переливания несовместимой крови и т. д.
Виды острых гепатитов
Острые гепатиты вирусной этиологии представлены разнородной группой заболеваний. Острый вирусный гепатит А имеет фекально-оральный путь передачи, для него не характерны длительный инкубационный период, тяжелые и хронические формы заболевания. Вирусный гепатит В передается от пациента к пациенту парентеральным и контактным путем, отличается длительной инкубацией вируса, развитием тяжелых и молниеносных вариантов поражения печени, частым вирусоносительством, хронизацией процесса. Возбудитель гепатита Дельта представлен дефективным вирусом, способным к размножению только в комбинации с вирусом гепатита В. Указанный вирус значительно ухудшает течение острого гепатита В, увеличивает частоту молниеносных и фульминантных форм заболевания. Острый вирусный гепатит С имеет схожее с гепатитом В течение, но обладает повышенной частотой хронизации процесса, а острые варианты заболевания протекают легче. Часто обнаруживается уже на стадии хронического вирусного гепатита.
Острый гепатит алкогольной этиологии преимущественно возникает после периода длительного запоя. Люди с алкогольной зависимостью обычно скрывают данный факт от врачей, поэтому всем пациентам с клиникой острого гепатита рекомендуется проводить экспресс-исследование на этанол при поступлении в стационар. Кроме того, существует ряд клинических признаков, свидетельствующих о длительном употреблении алкоголя – расширение поверхностных сосудов кожи лица, гинекомастия, тремор конечностей и языка, гипертрофия околоушных слюнных желез. Алкогольный гепатит вызывает повышение активности ГТТФ в сыворотке 80% пациентов.
В патогенезе лекарственного гепатита большую роль играет не только вид медикаментозного препарата, но и предшествующее состояние печени, длительность лечения, сочетание нескольких препаратов. Все лекарственные средства могут оказывать как непосредственное гепатотоксическое действие (парацетамол), так и опосредованное - связанное с гиперчувствительностью немедленного типа (препараты пенициллинового ряда, сульфаниламидные антибиотики), замедленного типа (гидролазин). Известно, что женщины страдают лекарственными гепатитами в три раза чаще мужчин, но причина этого явления до сих пор не выяснена. При употреблении лекарственных средств, обладающих гепатотоксическим действием, рекомендуется два раза в месяц контролировать уровни АЛТ, АСТ, Г-ГТП и билирубина.
Острый токсический гепатит формируется в результате воздействия различных ядов: ФОС, пестицидов и инсектицидов, соединений с фенольным кольцом и пр. Первые проявления токсического гепатита обычно внезапны и быстро нарастают. Если лечение не будет начато своевременно, заболевание переходит в хроническую форму и заканчивается циррозом печени.
Симптомы острого гепатита
Клиника острых гепатитов включает в себя как общие, так и специфические для каждого вида гепатита признаки. Общие симптомы: слабость и повышенная утомляемость, снижение аппетита, боли в суставах, мышцах, правом подреберье. Практически у всех пациентов отмечается гепатомегалия, у меньшей части – спленомегалия. Другие симптомы острого гепатита могут варьировать в зависимости от этиологии заболевания.
Выделяют несколько клинических вариантов острого гепатита. Бессимптомная форма характеризуется отсутствием каких-либо клинических признаков. В биохимических анализах отмечается повышение уровней трансаминаз не менее чем в 2,5 раза на протяжении семи суток подряд. Бессимптомные формы обычно выявляются при обследовании контактного по гепатиту контингента.
Типичная форма острого гепатита может протекать в желтушном и безжелтушном варианте. Желтушная форма проявляется субфебрилитетом, болями в области печени, иктеричной окраской кожи и слизистых. С течением времени в крови нарастает уровень прямого билирубина, в моче – уробилина, а уровень стеркобилина в кале снижается. Значительное повышение температуры, острые сильные боли в области печени говорят о тяжелом течении заболевания и возможности перехода в молниеносную форму. Желтушный период длится около полутора месяцев. В этот период может появляться симптоматика, свидетельствующая о развитии острой печеночной недостаточности: нарастание явлений интоксикации, повышенная кровоточивость, усиление желтухи, угнетение сознания. Безжелтушная форма отличается более легким течением болезни, отсутствием значительной гипербилирубинемии.
Холестатический вариант острого гепатита преимущественно развивается у пациентов с патологией печени и желчевыводящих путей в анамнезе, у пожилых людей. Патогномоничными признаками являются: выраженный кожный зуд, увеличение активности ЩФ, длительный период желтухи и полное отсутствие стеркобилина в кале.
Молниеносный вариант острого гепатита еще описывается как тотальный некроз печени. Практически всегда эта форма гепатита формируется у больных вирусным и лекарственным острым гепатитом. Никаких предикторов, способных указать на развитие молниеносного варианта острого гепатита, не существует, поэтому заподозрить данную форму заболевания заранее невозможно. О переходе гепатита в молниеносную форму говорят уменьшение гепатомегалии на фоне сохранения иктеричности кожи, тахикардия, усиление кровоточивости, сладкий запах изо рта, клиника энцефалопатии (дезориентация, дневная сонливость в сочетании с бессонницей, раздражительность).
Начало периода реконвалесценции знаменуется уменьшением явлений гепатоспленомегалии, исчезновением основных симптомов заболевания, улучшением лабораторных показателей. В периоде реконвалесценции возможно как полное выздоровление, так и появление рецидивов желтухи, переход острого гепатита в хроническую форму.
Острый алкогольный гепатит имеет ряд особенностей клинического течения. Так, в клинической картине преобладают анорексия, тошнота и рвота, блуждающие боли в верхней половине живота. Печеночная энцефалопатия может развиться даже при остром гепатите средней степени тяжести, причем выраженность энцефалопатии часто не соответствует тяжести гепатита. Заболевание часто осложняется острой печеночной недостаточностью. Развитие отечно-асцитического синдрома значительно ухудшает прогноз – в этом случае летальность в течение года после развития острого гепатита практически 100%.
Выявление лекарственного острого гепатита зачастую затруднено из-за того, что в клинике превалируют симптомы основного заболевания, по поводу которого получались медикаменты, а также потому, что у трети пациентов желтуха не развивается. Клиника лекарственного гепатита отличается умеренностью желтухи, редким появлением болей в области печени, значительной ферментативной активностью.
Диагностика острого гепатита
Консультация гастроэнтеролога требуется для постановки диагноза острого гепатита любой этиологии. После сбора анамнеза и осмотра пациента решающее значение для диагностики имеют биохимические пробы печени, серологические анализы. УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, МСКТ органов брюшной полости позволяют визуализировать воспалительные изменения в печени, нарушения кровообращения, выявляют холестаз. Достоверно подтвердить диагноз помогут пункционная биопсия печени с морфологическим исследованием биоптатов (чаще это исследование требуется при подозрении на острый алкогольный гепатит).
Для проведения дифференциального диагноза может потребоваться консультация эндоскописта, ЭРХПГ, радиоизотопная сцинтиграфия печени. Дифференцировать острый холестатический гепатит следует с опухолями и камнями желчевыводящих путей. Другие острые гепатиты дифференцируют с острой жировой печенью при беременности. Значительное увеличение размеров печени при остром алкогольном гепатите может имитировать новообразование (рак печени или доброкачественную опухоль печени).
Лечение и прогноз острого гепатита
Пациенты в тяжелом состоянии нуждаются в госпитализации в отделение гастроэнтерологии или инфекционную больницу. В основе терапии лежит исключение этиологического фактора (токсинов, лекарственных препаратов), диетотерапия, ограничение физической активности. Пациентам с легким и среднетяжелым течением острого гепатита медикаментозное лечение максимально ограничивается (назначаются только витамины, обильное питье). При тяжелом течении проводится дезинтоксикационная и симптоматическая терапия, назначаются гепатопротекторы. Лечение молниеносных форм проводится в условиях отделения интенсивной терапии. На сегодняшний день не доказана эффективность и безопасность использования противовирусных, иммунокорригирующих и глюкокортикостероидных препаратов при остром гепатите.
Прогноз большинства разновидностей острого гепатита благоприятный – при своевременном начале лечения наступает полное выздоровление. Прогноз значительно ухудшается при развитии молниеносной формы острого гепатита, алкогольном генезе заболевания. Часть случаев острого гепатита переходит в хроническую форму, что может заканчиваться циррозом, острой дистрофией печени, острой или хронической печеночной недостаточностью и приводить к смерти пациента.
Профилактика острых гепатитов заключается в соблюдении санитарно-противоэпидемических мероприятий, правил личной гигиены. Следует соблюдать технику безопасности при работе с ядами, исключить бесконтрольный прием медикаментов, проводить санитарно-просветительскую работу в период сбора грибов.
Читайте также:

