Чем быстро вылечить вирусный бронхит
Обновлено: 05.05.2024
Что может объединять человека, перенесшего ОРВИ, работника вредного производства, аллергика и заядлого курильщика?
- Галина Павловна, есть те, кто болел бронхитом, есть те, кто слышал или подозревает об этом заболевании, но что это такое на самом деле?
Это воспаление слизистой оболочки бронхов.
- Что происходит с организмом человека в общем и с его лёгкими, в частности, при бронхите?
Ведущий симптом – кашель, достаточно мучительный и заставляющий обращаться за медицинской помощью. В начале заболевания кашель сухой, раздражающий, может усиливаться на вдохе, при разговоре. Его еще называют непродуктивным, поскольку при нем нет выделения мокроты. Возможны дискомфорт или боли за грудиной.
Спустя некоторое время кашель становится влажным (продуктивным, так как при нем начинает отделение мокроты). Это может происходить как на фоне лечения, так и без него. Отделяемая мокрота может иметь слизистый, гнойный характер.
Если отмечается сужение просвета бронхов (обструкция), возникает одышка (этот симптом отмечается не у всех пациентов).
Легочные альвеолы при бронхите в воспалительный процесс не вовлекаются.
- Каким бывает бронхит у взрослых и детей?
Он бывает острым и хроническим.
Острый бронхит - это процесс, при котором симптомы сохраняются не более 3 недель, заболевание отмечается не чаще 3 раз в год.
При хроническом бронхите признаки (в частности, кашель с мокротой) отмечаются более 3 недель, эпизоды обострения или острого бронхита возникают чаще 3 раз в год.
По характеру воспаления бронхит бывает катаральным, катарально-гнойным, гнойным, иногда - геморрагическим (с выделением прожилок крови, кровянистой мокроты).
У детей хронический бронхит встречается и выставляется как диагноз реже, чем у взрослых.
- Чем бронхит отличается от тяжелой простуды и пневмонии?
Более частые признаки при ОРВИ - это поражение верхних дыхательных путей, глотки. Кашель при ней менее продолжительный и менее мучительный. Могут быть боли в горле при глотании, першение. При выслушивании (аускультации) грудной клетки никаких патологических изменений (патологических дыхательных шумов) не отмечается.
Пневмония также может осложнять течение ОРВИ. При ней состояние больного более тяжелое, при выслушивании грудной клетки может отмечаться ослабление дыхания, а также характерный звуковой феномен - крепитация. Следует помнить, что если пневмонический очаг небольшой по объему и при этом залегает глубоко в ткани легкого, то услышать специфические для нее признаки иногда невозможно.
- Почему возникает бронхит? Бронхитом можно заразиться?
Причинами бронхита бывают инфекции (бактерии, вирусы, грибки), аллергены, токсические и раздражающие вещества. Интересный пример неинфекционного бронхита - попадание желудочного (!) содержимого в просвет бронхов. Такое встречается, например, при гастроэзофагеальной рефлюксной болезни, когда в горизонтальном положении (чаще ночью) кислое желудочное содержимое попадает из желудка в пищевод, и далее затекает через гортань в трахею и бронхи.
Можно ли заразиться бронхитом? Да, если бронхит инфекционного происхождения. Однако правильнее говорить, что можно заразиться той инфекцией, которая вызвала бронхит.
- Как отличить вирусный бронхит от бактериального?
На этапе осмотра пациента врачом можно лишь предполагать, какой именно природы бронхит, т.е. вирусной, бактериальной или какой-то иной. Однако точный диагноз можно поставить только после проведения соответствующих исследований, т.е. вирусологических и бактериологических. Это может быть исследование мокроты на наличие патогенного агента, крови - на наличие антител к каким-то вирусам, которые способны вызывать бронхит, и т.п.
- Чем опасен бронхит? Может ли острый бронхит перейти в хронический или астму?
Он опасен появлением осложнений. При длительно текущем, нелеченном бронхите может сужаться просвет бронхов (вследствие воспалительного отека слизистой оболочки) с затруднением прохождения по ним воздуха. Возможно развитие пневмонии.
Продолжительность терапии зависит, прежде всего, от причины, вызвавшей бронхит. В среднем, при остром неосложненном бронхите она составляет 10-12 дней. Лечат его амбулаторно.
Некоторые формы хронического бронхита лечатся в стационаре. Необходимость в госпитализации определяется лечащим врачом.
Несмотря на то, что во многих случаях бронхит лечится дома, это - не синоним самолечения. В любом случае, необходимо сразу показаться врачу и уже после этого выполнять его назначения.
- Чего ни в коем случае нельзя делать больному бронхитом? Например, можно ли ему курить?
Не заниматься самолечением (в том числе принимать антибиотики; при сухом кашле - средства, подавляющие кашель; бесконтрольно использовать жаропонижающие препараты; не проводить физиопроцедуры), не откладывать консультацию у доктора.
Курить больному с бронхитом нельзя. Причина проста. В табачном дыме содержатся раздражающие вещества, которые при уже имеющемся остром воспалительном процессе будут замедлять излечение, а при хроническом - усугублять патологический процесс.
- Каковы могут быть последствия бронхита, если его не лечить?
- Может быть существуют какие-то методы, соблюдение которых позволяет не заболеть бронхитом?
Безусловно. Гарантий, разумеется, нет, но значительно уменьшить вероятность возникновения это недуга вполне возможно.
Это, прежде всего, своевременное и правильное лечение ОРВИ под контролем доктора.
Важно соблюдать режим труда и отдыха, достаточно спать, рационально питаться, заниматься физкультурой и спортом.
- А что делать человеку, у которого однажды уже была диагностирована эта болезнь? В чём заключается вторичная профилактика бронхита?
Избегать воздействия факторов, способствующих хронизации патологического процесса - прежде всего, отказаться от курения.
Если человек занимался спортом - продолжать занятия.
Полезны дыхательные упражнения, в том числе, в рамках дыхательной гимнастики.
По показаниям, после консультации с врачом, могут назначаться иммуномодуляторы.
- К врачу какой специальности необходимо обратиться при симптомах бронхита?
Если есть возможность - к врачу-пульмонологу. Однако на практике в силу отсутствия такого специалиста по месту жительства, либо высокой его загруженности, попасть к нему не всегда возможно. В таком случае следует обращаться к терапевту или к врачу общей практики.
Гревцова Галина Павловна
Выпускница лечебного факультета Курского государственного медицинского университета 2002 года.
Что такое трахеобронхит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлевой Марины Геннадьевны, педиатра со стажем в 22 года.
Над статьей доктора Яковлевой Марины Геннадьевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Трахеобронхит — это одновременное воспаление слизистой оболочки трахеи и бронхов [1] . Изолированное поражение какой-то одной из этих структур (трахеит или бронхит) встречается редко.
Несмотря на чёткое определение болезни, острый трахеобронхит нередко диагностируют как различные формы острых респираторных заболеваний, при этом не уточняя уровень поражения дыхательных путей. В итоге возникают сложности в диагностике, которые могут привести к затяжному течению болезни, развитию осложнений и хроническому воспалению [1] [2] [3] .
Краткое содержание статьи — в видео:
Воспаление трахеи и бронхов могут вызвать различные инфекционные, реже физические или химические, факторы, а именно:
- Вирусы (чаще всего риновирусы, вирус гриппа, парагриппа, бокавирусы, респираторно-синцитиальный вирус, метапневмовирус и др.).
- Бактерии. В большинстве случаев (около 90 %) это стрептококк, гемофильная палочка или их ассоциации. В группе риска находятся курильщики: из-за постоянного раздражения табачным дымом слизистая оболочка дыхательных путей находится в воспалённом состоянии, что предрасполагает к заселению слизистой патогенными микроорганизмами. Чаще всего встречается при этом размножается гемофильная палочка, которая при снижении иммунореактивности организма и вызывает обострение хронического трахеобронхита. Около 10 % трахеобронхитов в осенний период связаны с микоплазменной и хламидийной инфекцией [11] .
- Грибковые инфекции как единственный источник болезни встречаются редко, обычно при иммунодефицитных состояниях.
- Аллергены, например пыльца растений, пыль или запах жареной рыбы.
- Аэрополлютанты — загрязнённый воздух и табачный дым.
- Профессиональные вредности, например вдыхание химических запахов. Чаще всего с таким фактором сталкиваются маляры, парикмахеры и работники химических производств.
Особая группа болезни — аспирационный бронхит. Он развивается у грудных детей из-за регулярного попадания пищи в дыхательные пути. При этом воспаление слизистой связано не только с агрессивным воздействием попавшей еды, но и с кишечной флорой.
Инфекционный трахеобронхит в основном встречается зимой во время эпидемий. Чаще всего причиной становится вирусное воспаление, но может быть и сочетание нескольких факторов. Например, вирусно-бактериальное воспаление или аллерген является триггером, а бактериальная инфекция присоединяется к уже имеющемуся воспалению слизистой трахеи и бронхов [2] [4] .
К предрасполагающим факторам острого или обострению хронического трахеобронхита относят явления, снижающие общую и местную сопротивляемость организма:
- Климат и условия труда, создающие переохлаждение и сырость.
- Курение табака.
- Нарушение носового дыхания (при остром или хроническом насморке, искривление носовой перегородки).
- Очаги хронической инфекции в носоглотке.
- Застойные изменения в лёгких при сердечной недостаточности, которая развивается при пороках сердца, гипертонической болезни, инфаркте миокарда и др. В результате происходит так называемый "застой" в малом круге кровообращения, когда жидкая составляющая крови заполняет альвеолы лёгких, они набухают, увеличиваются и утрачивают свою газообменную функцию.
Заболеваемость трахеобронхитом велика, но об истинном её уровне судить крайне сложно, т. к. зачастую болезнь является ничем иным, как компонентом инфекционного процесса при вирусных поражениях верхних дыхательных путей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трахеобронхита
Острому трахеобронхиту обычно предшествуют признаки острой респираторной инфекции — заложенность носа, боль в горле.
При прогрессировании неприятные ощущения из носоглотки спускаются вниз, охватывая трахею и бронхи, появляются характерные симптомы — саднение, боль за грудиной, кашель, хрипота, изменение темпа голоса [6] . Может возникнуть ощущение одышки вследствие боли или чувства стеснения в грудной клетке при дыхании.
Основной симптом — кашель. В начале заболевания сухой, надсадный, приступообразный. У детей раннего возраста приступы кашля могут сопровождаться рвотой, возбуждением. Через несколько дней кашель становится влажным. Мокрота является благоприятной средой для активного размножения бактерий. Обычно мокрота слизистая, но при затягивании процесса приобретает зеленоватый оттенок. Кашель может сохраняться до 14 дней, а иногда при микоплазменной и хламидийной инфекции до 1 месяца.
Воспаление может сопровождаться незначительным повышением температуры тела, обычно до 37,5 °C, общим недомоганием, снижением аппетита, потливостью.
Обструктивная форма болезни возникает из-за непроходимости бронхов. Вследствие этого в организме нарушаются газообмен и процесс вентиляции в лёгких. Такой вид трахеобронхита часто появляется как осложнение, сопровождается одышкой, шумным дыханием со свистом, могут наблюдаться рассеянные сухие хрипы. При выздоровлении кашель остаётся достаточно долго — в течение 2-3 недель или дольше.
Если причиной трахеобронхита стало попадание аллергена в дыхательные пути, симптомы ограничиваются вялостью, сухим кашлем, нередко появляется одышка и свистящее дыхание на фоне нормальной температуры тела.
Хронический трахеобронхит имеет менее выраженные симптомы: кашель быстро из сухого переходит во влажный, мокрота может быть слизисто-гнойной с прожилками крови в результате травмирования мелких сосудов при интенсивном кашле [1] [4] [5] .
Патогенез трахеобронхита
Очищение дыхательных путей от чужеродных частиц и микроорганизмов происходит благодаря оседанию их на слизистых оболочках и последующему выведению вместе с трахеобронхиальной слизью, которая в нормальных условиях обладает бактерицидным эффектом, т. к. содержит иммуноглобулины и неспецифические факторы защиты (лизоцим, трансферрин, опсонины и др.) [5] [6] [7] .
В развитии острого трахеобронхита и обострении хронического важную роль играет изменение характера бронхиального секрета. Он может измениться в результате снижения эффективности физических факторов защиты, таких как фильтрация вдыхаемого воздуха, освобождение его от грубых механических частиц, терморегуляция и увлажнение вдыхаемого воздуха, рефлекс чихания и кашля, а также нарушение мукоцилиарного транспорта (важнейшего механизма очищения слизистой оболочки трахеи и бронхов от патологических агентов с помощью реснитчатого эпителия, выстилающего дыхательные пути).
Патогенез трахеобронхита связан с проникновением возбудителя ингаляционно, его оседанием на слизистой и развитием воспалительной реакции. На этом фоне развивается гиперемия (покраснение), слизистая оболочка дыхательных путей отекает, увеличивается выработка слизи и слущивание повреждённого эпителия.
Инфекционный агент проникает в клетки эпителия слизистой оболочки трахеи и бронхов, возбуждает чувствительность дыхательного тракта, способствуя развитию гиперреактивности, которая проявляется ещё большей чувствительностью слизистой к неблагоприятным факторам окружающей среды, таким как смена температуры окружающей среды, резкие запахи, физическая нагрузка.
В большинстве случаев при остром трахеобронхите повреждённая слизистая оболочка дыхательного тракта восстанавливается, и воспаление исчезает в течение недели. Если течение острого трахеобронхита сопровождается выраженным воспалительным отёком слизистой бронхов, то это может привести к нарушению проходимости и явлению бронхиальной обструкции (сужению просвета бронхов ) , способствующей затяжному течению и переходу в хроническую форму болезни. При хронизации процесса возрастает вязкость секрета, что ухудшает и затрудняет работу мерцательного эпителия дыхательных путей, ведёт к застою слизи и атрофии слизистой оболочки. Всё это ещё больше повышает чувствительность к повреждающим агентам, усиливает воспаление, нарушает проходимость, способствует возникновению осложнений [2] .
Более глубокое поражение характеризуется дегенерацией подслизистого слоя эпителия, в тяжёлых случаях преобладают явления некроза (омертвения) слизистой оболочки. Гибель поверхностного слоя эпителия может осложниться инфицированием стафилококком. Аспирирование (проникновение) инфицированного материала в альвеолы приводит к развитию стафилококковой пневмонии, часто с образованием абсцесса.
Классификация и стадии развития трахеобронхита
- По этиологии: вирусный трахеобронхит, бактериальный, вирусно-бактериальный, неуточнённый, обусловленный химическими и физическими воздействиями.
- По патогенезу: первичный, вторичный. Вторичный трахеобронхит отличается от первичного тем, что он развивается как осложнение хронических заболеваний сердца и лёгких, инфекционных заболеваний, например коклюша, туберкулёза.
- По уровню поражения: трахеобронхит, бронхит с поражением бронхов среднего калибра и бронхит с поражением бронхов мелкого калибра (бронхиол), его ещё называют бронхиолит.
- По нарушению вентиляции: обструктивный (проходимость дыхательных путей нарушена), необструктивный (проходимость не нарушена).
- По характеру течения: острый, хронический, рецидивирующий.
- По наличию осложнений: неосложнённый, осложнённый.
- По степени тяжести: лёгкий, средний, тяжёлый.
- По характеру воспалительного процесса: катаральный бронхит (это чаще острый процесс с появлением слизистого воспаления); гнойный бронхит [3] .
Осложнения трахеобронхита
Для большинства людей острый трахеобронхит не опасен. Осложнения острого трахеобронхита часто связаны с нарушением дренажной функции бронхов. В норме бронхи способны к самоочищению от микробов, мелких частиц, мокроты с помощью маленьких ресничек, так называемого реснитчатого эпителия, выстилающего слизистую трахеи и бронхов. При развитии воспаления на слизистой дыхательных путей нарушается работа ресничек, происходит застаивание слизи и её аспирация в дистальные (боковые) отделы бронхиального дерева с развитием воспаления лёгочной ткани — пневмонии или бронхообструктивного синдрома.
При повторяющихся острых бронхитах процесс переходит в хроническую форму, при которой чаще возникают серьёзные осложнения:
- бронхоэктазия — необратимая гнойная деформация бронхов;
- кровохарканье;
- эмфизема — необратимое расширение воздухоносных пространств и повышенное вздутие лёгочной ткани;
- дыхательная недостаточность;
- пневмосклероз — замещение лёгочной ткани соединительной;
- вторичная лёгочная артериальная гипертензия;
- формирование лёгочного сердца — увеличение и расширение правых отделов сердца за счёт повышения давления в лёгочной артерии [7][8][10] .
Диагностика трахеобронхита
Диагностические мероприятия при остром трахеобронхите обычно проводятся амбулаторно педиатром, терапевтом или пульмонологом, при аллергической этиологии показана консультация аллерголога. Диагноз обычно клинический, т. к. при остром трахеобронхите в большинстве случаев нет необходимости в лабораторном или инструментальном обследовании. Дополнительные обследования требуются в двух случаях: если болезнь затягивается, либо если это обострение хронического трахеобронхита с подозрением на осложнённое течение.
Клинические критерии диагностики острого трахеобронхита: субфебрильная температура ( 37,1-38,0 °C) , умеренно выраженный общеинтоксикационный синдром, кашель, диффузные сухие и разнокалиберные влажные хрипы в лёгких.
Рентгенография лёгких имеет значение для исключения осложнений, в частности пневмонии. Также характерен внешний вид больного, сильная лихорадка, тахипное (учащение частоты дыхания) и, как следствие, недостаточное поступление кислорода в кровь, так называемая гипоксемия.
Для исключения бактериальных осложнений проводится исследование мокроты (общий анализ, посев на микрофлору) и периферической крови (клинический анализ крови, С-реактивный белок, прокальцитонин). Для подтверждения аллергической природы проводят аллергологическое обследование (определение специфических иммуноглобулинов Е, кожные аллергопробы).
Пациенты, жалующиеся на одышку, для исключения гипоксемии должны пройти пульсоксиметрию (метод определения степени насыщения крови кислородом) . Мазки из носоглотки могут быть проверены на грипп и коклюш в случае подозрения на такую патологию.
Для диагностики хронического бронхита тщательно собирают анамнез заболевания, чтобы исключить осложнения делают спирометрию (исследование функции внешнего дыхания с измерением объёма лёгких) и по необходимости компьютерную томограмму органов грудной клетки. При наличии сопутствующей патологии сердечно-сосудистой системы может быть рекомендовано проведение эхокардиографии [8] [9] .
Дифференциальную диагностику длительного кашля необходимо проводить у людей с сердечно-сосудистой патологией, принимающих некоторые лекарственные препараты, которые могут вызывать кашель (например ингибиторы ангиотензинпревращающего фермента).
Особая настороженность должна быть в отношении курящих лиц старше 50 лет и людей, работающих на вредных производствах. Иногда требуется консультация гастроэнтеролога для исключения гастроэзофагеального рефлюкса, который является причиной длительного кашля примерно у 40 % людей. Гастроэзофагеальный рефлюкс — это состояние, которое возникает при нарушении моторно-эвакуаторной функции желудочно-кишечного тракта и характеризуется регулярно повторяющимся забросом в пищевод и ротовую полость содержимого желудка и двенадцатиперстной кишки, проявляется кашлем, осиплостью, одышкой. Также при сложности диагностики причины длительного кашля необходима консультация отоларинголога для исключения постназального затёка (стекания избытка слизи по задней стенки глотки) и хронического синусита.
Лечение трахеобронхита
Острый трахеобронхит, как правило, не требует госпитализации. Госпитализации подлежат лица с тяжёлым течением острого трахеобронхита, с отягощённым общесоматическим фоном, а также при осложнённом течении хронического бронхита.
Лечение острого неосложнённого трахеобронхита заключается в назначении обильного тёплого питья, постурального дренажа грудной клетки (массажа грудной клетки для более лёгкого отхождения мокроты из дыхательных путей).
- Противокашлевые препараты могут быть рекомендованы при надсадном сухом кашле.
- Муколитические и отхаркивающие средства назначаются при вязкой, трудно отделяемой мокроте, ограничено их применение у детей раннего возраста.
- Ингаляционные бронхорасширяющие препараты (например "Сальбутамол" , "Беродуал" ) через небулайзер применяют в случае осложнений в виде бронхообструктивного синдрома.

- Назначение ингаляционных кортикостероидов оправдано при аллергическом бронхите, курс лечения до 5 дней.
- Противовирусные препараты назначают при симптомах гриппа.
- Антибиотики рекомендованы при остром трахеобронхите или обострении хронического бронхита с признаками бактериальной инфекции.
В связи с отсутствием доказательной базы применение антигистаминных препаратов и электропроцедур, горчичников, жгучих пластырей и банок не рекомендовано.
Функциональной реабилитации после перенесённого трахеобронхита, особенно с осложнениями, способствует пребывание в загородном реабилитационном отделении или специализированном отделении климатического санатория [1] [6] [9] .
Прогноз. Профилактика
Профилактика. Исходя из преимущественно вирусной этиологии трахеобронхита, профилактика заболевания заключается прежде всего в профилактике ОРВИ. Следует обращать внимание на соблюдение правил личной гигиены: частое мытьё рук; минимизация контактов “глаза-руки", “нос-руки". Важное значение имеет борьба с пассивным и активным курением, загрязнением воздуха, а также ежегодная вакцинация против вирусных и бактериальных инфекций [2] [4] [7] [9] [10] .
При развитии признаков бронхита – кашля, недомогания, одышки, температуры, важно обратиться к врачу и определить лучшие таблетки от бронхита, которые помогут как можно скорее устранить все признаки воспаления

В пульмонологии существует два основных типа бронхита:
Острый процесс – это кратковременное, резкое воспаление с типичными и яркими симптомами. Острый бронхит встречается чаще всего, он обычно вызывается вирусной инфекцией, реже причиной становятся микробы или грибки. Эпизоды острого бронхита могут провоцироваться курением, и зачастую вредные привычки способствуют хронизации процесса. Острый бронхит может длиться от 10 до 14 дней, иногда вызывая симптомы в течение 3 недель.
Хронический бронхит – это вялотекущее воспаление, при котором преобладают производство мокроты, вялое воспаление и отек бронхов. Кашель при таком виде бронхита может длиться более 3 месяцев подряд. Изначально инфекция может начинаться как острая, затем переходя в вялотекущее, но постоянное воспаление. Иногда хронический бронхит рассматривают как один из вариантов ХОБЛ, наряду с эмфиземой.
В чем разница между бронхитом и пневмонией?
С точки зрения симптомов эти два заболевания могут показаться очень похожими. Оба вызывают кашель, лихорадку, усталость и чувство тяжести в груди. Бронхит иногда может прогрессировать до пневмонии.
Несмотря на сходства, это разные болезни. Во-первых, бронхит поражает бронхи, а пневмония поражает альвеолы (воздушные мешочки в легких). Во-вторых, симптомы пневмонии обычно намного хуже. Кроме того, пневмония может быть опасной для жизни, особенно у пожилых людей и детей. Если ваши симптомы не улучшаются в течение недели или около того, лучше всего обратиться к врачу.

Лечение бронхита зависит от того, какой тип болезни определяет врач.
Если это острый бронхит, пациенту может не потребоваться какого-либо лечения. Или можно использовать лекарства, отпускаемые без рецепта, которые разжижают слизь, помогая откашливанию мокроты, устраняют лихорадку или боль в груди, общее недомогание. Если это бактериальная инфекция, врач может назначить антибиотики.
Если выявлен хронический бронхит, лечение будет другим. Хронический бронхит, считающийся частью хронической обструктивной болезни легких (ХОБЛ), не поддается лечению. Симптомы можно лечить, используя различные методы, включая лекарственные препараты, кислородную терапию, легочную реабилитацию, хирургическое вмешательство или их комбинацию. Лечащий врач может назначить лекарства, разжижающие слизь или подавляющие кашель, в периоды обострения показаны антибиотики, средства для расширения бронхов и кислородная поддержка.
Рейтинг топ-5 по версии КП
Самыми основными препаратами, которые применяют при тяжелом течении бронхита, считаются антибиотики, а также средства для расширения бронхов и те, что помогают разжижению и откашливанию мокроты.
1. Амоксиклав

Препарат выпускается в форме порошка для приготовления суспензии, которую принимают перорально, таблеток или капсул, а также флаконов с раствором для инъекционного введения. Лекарство продается из аптек строго по рецепту врача. Относится к группе пенициллиновых защищенных антибиотиков, основные действующие вещества – амоксициллин с клавулановой кислотой. Дозировки зависят от возраста и рассчитываются по амоксициллину и клавулановой кислоте отдельно. Защищенные пенициллины активно работают против внебольничных штаммов бактерий, провоцирующих инфекции верхних и нижних дыхательных путей.
Показания к приему:
- ОРВИ, осложненные микробными инфекциями верхних и нижних дыхательных путей;
- острые бронхиты, вызванные чувствительной к амоксициллину флорой;
- обострение хронического бронхита с доказанной микробной природой;
- бронхопневмония внебольничного типа.
У препарата есть ряд противопоказаний, которые необходимо учитывать при назначении препарата в любой форме. К ним относятся – аллергия на пенициллиновую группу антибиотиков, поражения печени и холестаз с желтухой, инфекционный мононуклеоз, лимфолейкозы, возраст до 2 лет. Осторожно назначают препарат людям с поражениями кишечника, печени и почек, у беременных и кормящих.
Важно перед началом лечения оценить возможные комбинации с принимаемыми лекарственными препаратами, чтобы избежать осложнений.
2. Теотард

Препарат производится в форме капсул, продается только по рецепту врача. Относится к группе бронхорасширяющих средств, основное действующее вещество – теофиллин в форме пролонгированного лекарства. Помогает в расширении стенок бронхов, которые могут спазмироваться и отекать на фоне инфекции или раздражения, аллергии. Улучшает легочную вентиляцию.
Лекарство назначается при наличии:
- бронхиальной обструкции на фоне различных патологий – астмы, ХОБЛ, эмфиземы, хронического бронхита;
- легочной гипертензии;
- синдроме ночного апноэ с остановками дыхания и храпом.
Препарат нередко назначают пациентам с обструктивными бронхитами, особенно, склонными к рецидивированию. Препарат применяют в составе комплексной терапии бронхитов и бронхопневмонии.
Есть ряд противопоказаний к приему препарата – это приступы эпилепсии, язвенные поражения пищеварительной системы, гастриты с повышением кислотности, тяжелая гипертония, аритмии, инсульты, кровоизлияния. Запрещен препарат у беременных, при лактации и у детей до 3 лет.
На фоне лечения препаратом необходим контроль давления и картины крови, оценка легочной вентиляции.
3. АЦЦ

Препарат выпускают в форме саше с порошком, сиропов и шипучих растворимых таблеток. Продается без рецепта, относится к группе муколитиков, помогающих в разжижении и выведении мокроты из бронхов, облегчении сухого кашля. Основной компонент – ацетилцистеин. Он помогает менять свойства мокроты и активность бронхиальных желез, стимулируя их к производству более жидкого секрета. Это помогает быстрее и легче откашливать мокроту, делать кашель продуктивным.
- при заболеваниях нижних дыхательных путей, включая бронхит с густой вязкой мокротой, которая трудно откашливается;
- при хронических бронхитах в стадии обострения;
- при бронхообструкции, бронхоэктазах, бронхиальной астме, как комплексное лечение ларингитов, муковисцидоза.
Препарат имеет накопительный эффект, начинает активно работать со 2 — 3 суток с момента приема.
Важно применять препарат при поражении надпочечников и бронхиальной астме только под контролем врача.
4. Амброксол

Препарат производится в форме таблеток, капсул и растворов, сиропов для приема внутрь. Продается в аптеках без рецепта, обладает муколитическим эффектом, облегчает кашель. Основное действующее вещество – амброксол. Помогает в стимулировании синтеза мокроты и ее разжижения, что облегчает откашливание и выведение слизи из бронхов при воспалении.
Препарат показан при лечении:
- острых заболеваний, поражающих нижние дыхательные пути: ронхиты, пневмонии;
- обострения хронических заболеваний бронхов (ХОБЛ), обструктивный бронхит;
- бронхиальной астмы в стадии обострения с вязкой трудно отходящей мокротой;
- бронхоэктатической болезни с кашлем.
Препарат хорошо переносится, но к приему есть ряд противопоказаний. К ним относятся аллергия к компонентам, беременность в первые 20 недель, лактация, возраст до 6 лет, непереносимость лактозы и галактозы. Крайне осторожно лекарство назначают у людей с язвенными поражениями пищеварительного тракта.
5. Эреспал

Препарат производят в форме сиропа и таблеток в пленочном покрытии. Отпускают средство из аптек по рецепту врача. Обладает противовоспалительным действием, бронхорасширяющим эффектом. Основное действующее вещество – фенспирид. Препарат обладает длительным эффектом, подавляет воспалительный процесс в стенках бронхов, уменьшает отечность и спазм мышечных клеток.
Показания к применению:
- инфекции верхних и нижних дыхательных путей, включая острый бронхит;
- трахеобронхит – острый и хронический;
- обострение хронических поражений бронхов на фоне ХОБЛ;
- в составе комплексного лечения при бронхиальной астме;
- при микробных инфекциях нижних дыхательных путей в комбинации с антибиотиками.
Препарат противопоказан при беременности, аллергии к компонентам препарата. В целом, хорошо переносится, обладает пролонгированным действием. Выводится из организма почками.
Как выбрать таблетки от бронхита
При остром бронхите без осложнений обычно применяют симтпоматическую терапию. При угрозе осложнений врач подбирает наиболее оптимальные комбинации препаратов, включая антибиотики.
Гораздо сложнее обстоит вопрос с лечением хронического бронхита. Классы лекарств, которые могут быть использованы для лечения хронического бронхита при ХОБЛ, включают в себя:
Антибиотики для лечения усиливающегося кашля, одышки и образования слизи, вызванных инфекциями.
Противовоспалительные препараты, такие как кортикостероиды (ингаляционные и в таблетках), для уменьшения отека и выделения слизи. Стероиды могут иметь много различных типов побочных эффектов, включая отеки на ногах и руках, изменения настроения, повышенный аппетит и увеличение веса, проблемы со сном и более серьезные, такие как диабет, повышенный риск инфекций, остеопороз и катаракта.
Бронходилататоры для расслабления мышц дыхательных путей, чтобы дыхательные пути оставались открытыми. Существуют бронходилататоры длительного и короткого действия. Препараты короткого действия часто называют спасательными (неотложными) лекарствами, потому что они действуют быстро, но удаляются из тела через пару часов.
Комбинированные препараты, содержащие смесь стероидов и бронходилататоров длительного или короткого действия.
Важно! Все препараты при бронхите должен назначать исключительно врач. Это касается не только антибиотиков, но и средств против кашля. Неверно подобранные комбинации лекарств могут привести к распространению инфекции в легких и пневмонии.

Популярные вопросы и ответы
На вопросы, касающиеся лечения бронхитов, его причин и методов профилактики нам ответила провизор, преподаватель фармакологии, главный редактор МедКорр Зорина Ольга.
Почему может быть бронхит?
Обычно острый бронхит вызывается вирусной инфекцией, хотя он также может быть вызван бактериальной инфекцией. Грипп и простуда являются примерами самых частых вирусных инфекций.
Хронический бронхит обычно, но не всегда, вызван курением табака. Он также может быть вызван воздействием сигаретного дыма (пассивное курение), загрязнением воздуха, пылью или токсичными газами. Риск может возрастать при наличии членов семьи с бронхитами, страдающих астмой и аллергией, а также имеющих гастроэзофагеальную рефлюксную болезнь (ГЭРБ).
Что делать, если у вас бронхит?
Симптомы бронхита включают в себя:
● частый кашель с выделением слизи;
● недостаток энергии;
● хрипящие звуки при дыхании (могут отсутствовать);
● лихорадка (не всегда);
● одышка.
Острый бронхит может быть заразным, потому что он обычно вызывается вирусом или бактериями.
Хронический бронхит вряд ли будет заразным, потому что это состояние обычно вызывается длительным раздражением дыхательных путей.
Если вы начали принимать антибиотики при бронхите, вы обычно перестаете быть заразными через 24 часа после начала приема лекарств. Если у вас вирусная форма бронхита, антибиотики не будут работать. Вы будете заразны, по крайней мере, несколько дней и, возможно, целую неделю.
Если у вас бронхит, вы можете рассмотреть следующие домашние средства:
● пейте жидкости каждые 1 -2 часа, если только врач не ограничил потребление жидкости;
● не курите и держитесь подальше от всех видов дыма;
● облегчите боли в теле, принимая парацетамол или ибупрофен.
● используйте увлажнитель воздуха;
● попробуйте травяной чай или лимонную воду с 1 — 2 столовыми ложками меда, чтобы обеспечить комфорт.
Следуйте инструкциям вашего врача о том, как помочь вам очистить бронхи от слизи.
Если у вас сильный кашель или вы не спите, врач может назначить лекарство от кашля, чтобы подавить (или успокоить) его.
Если у вас сухой кашель или трудности с откашливанием слизи, доктор также может назначить отхаркивающее средство, которое поможет разжижать и откашлять слизь.
Если у вас влажный, продуктивный кашель (со слизью), обратите внимание, как часто вы кашляете, а также оцените цвет и количество мокроты (слизи). Сообщите об этом своему врачу.
Когда надо вызывать скорую?
При высокой лихорадке, кашле с мокротой и кровью, при наличии зеленой слизи и головокружения, головной боли, недомогания, одышки, хрипов – важно вызвать скорую.
Можно ли самому заниматься лечением?
Практиковать самолечение не стоит, но профилактика бронхитов вам вполне доступна. Что можно сделать, чтобы уменьшить риск заболеть бронхитом?
● не курить;
● настаивать, чтобы другие не курили в вашем доме;
● держаться подальше или постараться сократить время контакта с вещами, которые раздражают дыхательные пути (нос, горло и легкие) – раздражающие вещества могут включать пыль, плесень, шерсть домашних животных, загрязнение воздуха, дым и чистящие средства;
●если вы простудитесь, побольше отдыхайте;
●принимайте лекарство в точности так, как говорит врач;
●соблюдайте здоровую диету;
●часто мойте руки: используйте мыло и воду или дезинфицирующее средство для рук, содержащее спирт.
Роза Исмаиловна Ягудина, д. ф. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Бронхит — инфекционное заболевание, сопровождающееся диффузным воспалением бронхов. По длительности течения бронхит разделяют на острый (до 3‑х недель) и хронический (не менее трех месяцев в течение года на протяжении двух лет и более). Если бронхит сопровождается выраженной одышкой, то можно говорить о присоединении к заболеванию обструктивного синдрома.
Острый бронхит может быть первичным и вторичным. Первичный развивается как самостоятельное заболевание, при этом патологический процесс начинается и протекает только в бронхах. Вторичный возникает как проявление или осложнение другого заболевания. По этиологии бронхиты разделяют на инфекционные (вирусные, бактериальные, вирусно-бактериальные, грибковые), аллергические, смешанные (возникающие при воздействии физических и химических факторов) и бронхиты неизвестной природы.
Следующей по частоте причиной развития бронхита являются возбудители кори, дифтерии, коклюша, краснухи, брюшного тифа, паратифов и других инфекционных болезней. Инфекционный агент попадает в бронхиальное дерево аэрогенным, реже гематогенным и лимфогенным путями.
В последнее время бронхиты часто связаны с физическими и химическими причинами: пыль, холодный или горячий сухой воздух (использование кондиционеров), воздух, загрязненный химическими продуктами (высокое содержание углеродного газа, серы, хлора и др.).
возраст менее 5 и старше 50 лет, курение, работа в условиях вредного производства, частые переохлаждения, алкоголизм, хронические заболевания внутренних органов в стадии декомпенсации.
Обструктивный бронхит (аллергический) связан с возникновением бронхообструкции при контакте больного с аллергеном, при этой форме бронхита в крови и мокроте повышается количество эозинофилов.
Морфологические изменения иногда ограничиваются гиперемией и отеком слизистой оболочки бронхов, гипертрофией желез, увеличением числа бокаловидных клеток, дегенерацией и повышенным слущиванием реснитчатого эпителия. Воспалительный процесс, захватывающий только слизистую оболочку (эндобронхит), обычно заканчивается полным восстановлением ее структуры. При тяжелом течении заболевания воспаление распространяется на подслизистый и мышечный слои бронхов (мезобронхит). В крупных бронхах инфильтрация поверхностная и локализуется в слизистой оболочке, в средних и мелких бронхах, в бронхиолах она может захватывать все слои стенки бронха (панбронхит). Фаза ремиссии характеризуется уменьшением воспалительных изменений, значительным снижением экссудации, выраженной пролиферацией соединительной ткани и эпителия, особенно при изъязвлении слизистой оболочки бронха.
Выделяют следующие клинические формы бронхита: простой неосложненный (с выделением или без выделения слизистой мокроты, без бронхиальной обструкции); гнойный (с постоянным или периодическим выделением гнойной мокроты, без бронхиальной обструкции); обструктивный (с выделением слизистой мокроты и стойкими обструктивными нарушениями вентиляции); гнойно-обструктивный (с выделением гнойной мокроты и стойкими обструктивными нарушениями вентиляции).
Хронический бронхит — диффузное, обычно прогрессирующее воспалительное заболевание бронхов с избыточной секрецией слизи в бронхиальном дереве, протекающее с обострениями и ремиссиями. По определению ВОЗ, хроническим считается бронхит при наличии у больного кашля с выделением мокроты, продолжающегося не менее 3 месяцев в году на протяжении 2 лет и более. Хронический бронхит является наиболее распространенной формой хронических неспецифических заболеваний легких. При массовых обследованиях населения на него приходится до 90 % случаев этих заболеваний. Развитие хронического бронхита обусловлено длительным раздражением бронхов различными вредными факторами (никотином, пылью, дымом, окисью углерода, сернистым ангидридом, окислами азота и другими химическими соединениями) и рецидивирующей респираторной инфекцией (где основная роль принадлежит вирусам, палочке инфлюэнцы, пневмококкам).
Основой патогенеза хронического бронхита являются: гипертрофия и гиперфункция желез слизистой оболочки бронхов. При этой форме бронхита усиливается секреция слизи и изменяется состав секрета (значительно увеличивается содержание кислых мукополисахаридов), а также повышается его вязкость. Это приводит к тому, что реснитчатый эпителий не обеспечивает очищения бронхиального дерева и нормального обновления секрета и опорожнение бронхов происходит лишь при кашле. Длительная гиперфункция приводит к истощению мукоцилиарного аппарата бронхов, дистрофии и атрофии эпителия, а нарушение дренажной функции бронхов способствует возникновению инфекционного процесса. Активность данного процесса и его рецидивы зависят от местного иммунитета бронхов и развития вторичной иммунологической недостаточности (снижение содержание лизоцима, лактоферрина, секреторного иммуноглобулина А, активности Т-лимфоцитов).
Клинически хронический бронхит проявляется кашлем с отхождением скудной мокроты, одышкой при физической нагрузке. Эти клинические проявления могут быть ежедневными и постоянными на протяжении всей жизни пациента. При усилении кашля, увеличении объема отделяемой мокроты, усилении одышки, появлении температуры и т. д. говорят об обострении хронического бронхита.
Бронхит — достаточно серьёзное заболевание, лечение которого должен проводить только врач. Под маской бронхита может протекать целый ряд заболеваний, несвоевременная диагностика и неправильное лечение которых может иметь тяжелые последствия. Лечение бронхита практически всегда проводится в амбулаторных условиях. Стационарному лечению подлежат больные с выраженным бронхообструктивным синдромом и при развитии осложнений (бронхиолита и пневмонии).
При бронхитах легкой и средней степени тяжести предпочтительнее использовать лекарственные формы для приёма внутрь (таблетки, суспензию, сиропы и т. д.), при тяжелой форме способ введения препарата — инъекционный. Иногда сочетают оба способа введения лекарств. Степень тяжести заболевания определяется степенью дыхательной недостаточности и выраженности интоксикационного синдрома.
Так как кашель является основным симптомом при бронхите любой этиологии, то его лечение является наиболее актуальным. При выборе лекарственного препарата учитывают: характер кашля (непродуктивный или продуктивный), интенсивность, реологические свойства отделяемой мокроты и др.
Фармакологическая группа
МНН/хим. состав
ТН
ЛФ
производные пенициллина
таблетки диспергируемые (Rх)
таблетки диспергируемые (Rх)
- таблетки с модифицированным высвобождением, покрытые пленочной оболочкой (Rх)
- порошок для приготовления суспензии (Rх)
макролиды
- таблетки, покрытые пленочной оболочкой (Rх)
- гранулы для приготовления суспензии (Rх)
- таблетки пролонгированного действия, покрытые оболочкой (Rх)
- таблетки, покрытые пленочной оболочкой (Rх)
- гранулы для приготовления суспензии (Rх)
- таблетки, покрытые пленочной оболочкой (Rх)
- лиофилизат для приготовления раствора для инфузий
- порошок для приготовления суспензии (Rх)
- таблетки, покрытые пленочной оболочкой (Rх)
- лиофилизат для приготовления раствора для инфузий (Rх)
- таблетки диспергируемые (Rх)
- таблетки, покрытые оболочкой (Rх)
цефалоспорины
- гранулы для приготовления суспензии (Rх)
- таблетки диспергируемые (Rх)
порошок для приготовления раствора для внутривенного и внутримышечного введения (Rх)
- гранулы для приготовления суспензии (Rх)
-таблетки, покрытые оболочкой (Rх)
- порошок для приготовления раствора для внутривенного и внутримышечного введения (Rх)
- порошок для приготовления раствора для инъекций (Rх)
- порошок для приготовления раствора для инъекций (Rх)
- порошок для приготовления раствора для инъекций (Rх)
Респираторные фторхинолоны
- таблетки, покрытые оболочкой (Rх)
- таблетки, покрытые пленочной оболочкой (Rх)
- раствор для инфузий (Rх)
- раствор для инфузий(Rх)
- таблетки, покрытые пленочной оболочкой(Rх)
противовирусные препараты широкого спектра действия
капсулы 30 мг(Rх)
капсулы 90 мг(ОТС)
суппозитории вагинальные и ректальные (Rх)
комплексный иммуноглобулиновый препарат (КИП) + интерферон альфа-2 человеческий рекомбинантный
суппозитории вагинальные и ректальные(ОТС)
иммуномодулирующие препараты
стимуляторы неспецифического иммунитета
- раствор для внутримышечного введения Rx
- раствор для местного и наружного применения (ОТС)
лиофилизат для приготовления раствора для инъекций и местного применения(Rх)
- суппозитории вагинальные и ректальные(ОТС)
Rx – рецептурный препарат, ОТС – препарат отпускается без рецепта.
При непродуктивном (сухом) кашле назначают препараты, устраняющие раздражение, подавляющие кашлевой рефлекс и т. п.
Таблица 2. Препараты, применяемые при лечении сухого кашля при бронхите
Фармакологическая группа
МНН/хим. состав
ТН
ЛФ
мягчительные (устранение раздражения верхних дыхательных путей)
эфирное масло эвкалипта + эфирное масло мяты + ментол
пастилки, таблетки для рассасывания(ОТС)
сухой экстракт шалфея + эссенциальное масло шалфея
эфирные масла, экстракты лекарственных растений
кодеинсодержащие
кодеин + натрия гидрокарбонат + солодки корни + термопсиса ланцетного трава
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бронхит: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Бронхит – это воспаление слизистой оболочки бронхов. Основная жалоба больных бронхитом – кашель с мокротой, который может быть изнуряющим, доставлять немалый дискомфорт как днем, так и в ночное время.
Острый бронхит часто развивается после перенесенной простуды или других респираторных инфекций.
Хронический бронхит - более серьезное состояние, он представляет собой постоянное раздражение или воспаление слизистой оболочки бронхов и может приводить к серьезному нарушению функции дыхания.
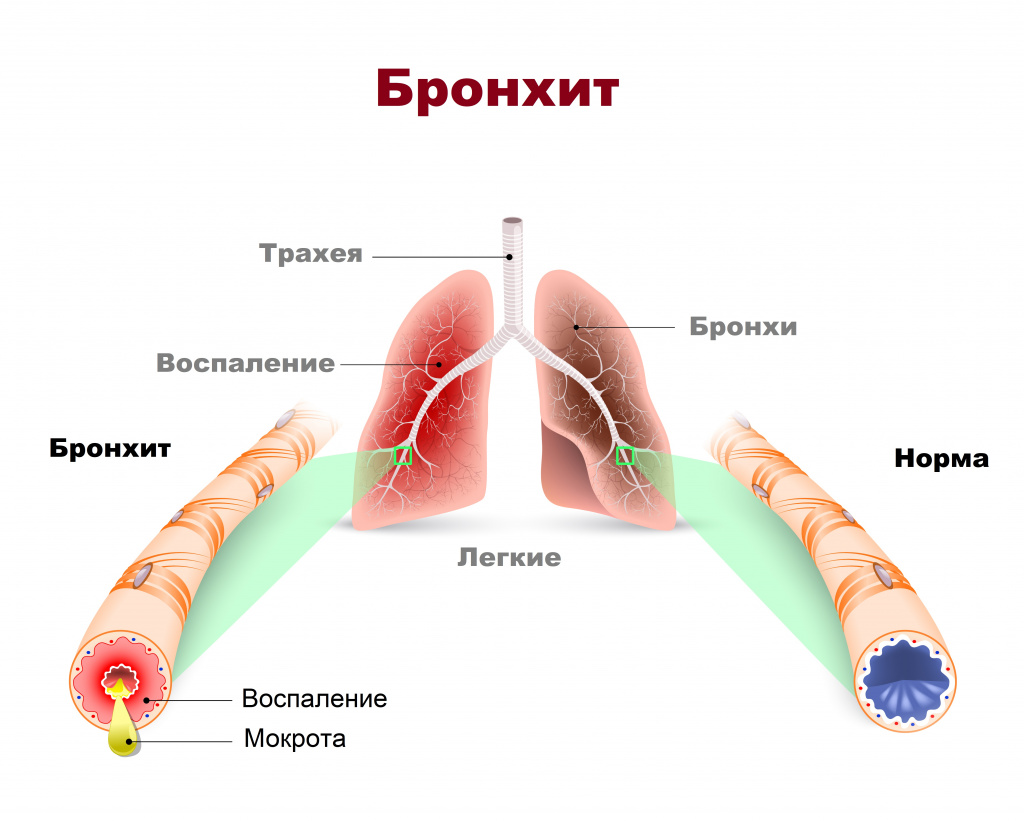
Причины появления бронхита
Чаще всего бронхит имеет вирусную или бактериальную этиологию. Существуют факторы риска, наличие которых увеличивает вероятность заболеть бронхитом:
- Слабая иммунная система. В группу риска входят пожилые и люди с хроническими или острыми заболеваниями, а также младенцы и маленькие дети.
- Курение, в том числе пассивное.
- Работа с веществами, оказывающими раздражающее воздействие на ткань бронхов.
- Проживание или длительное пребывание на экологически неблагоприятной территории.
- Желудочный рефлюкс (то же самое, что и гастроэзофагеальный рефлюкс, или гастроэзофагеальная рефлюксная болезнь). Повторяющиеся приступы сильной изжоги могут раздражать слизистую дыхательных путей.
Бронхит делится на два основных типа:
- острый, когда кашель длится не более 30 дней;
- хронический, когда кашель с выделением мокроты продолжается более 1-3 месяцев в году в течение двух лет и более.
По причине появления:
- острый инфекционный бронхит (вирусный, бактериальный, смешанный);
- острый неинфекционный бронхит, вызываемый химическими и физическими факторами.
- проксимальный – с поражением крупных бронхов;
- дистальный – с поражением мелких бронхов;
- острый бронхиолит - с воспалением самых мелких бронхов диаметром около 2 мм.
- катаральный – мокрота состоит из слизи, без примеси гноя;
- гнойный – мокрота зеленоватая (желто-зеленая, вязкая), с гноем;
- гнойно-некротический – в мокроте могут появляться прожилки крови (алого или бурого цвета) из-за некроза, то есть распада слизистой оболочки бронхов.
- обструктивный бронхит – характеризуется сужением просвета бронхов вследствие воспаления. Чаще возникает у детей, помимо кашля сопровождается одышкой (чувством нехватки воздуха, как правило, с учащением дыхания), затрудненным дыханием;
- необструктивный бронхит – протекает легче, основной симптом – кашель с мокротой.
- обострение;
- ремиссия – ослабление или исчезновение симптомов заболевания.
Основным симптомом бронхита является кашель. В начале болезни он может быть сухим, надсадным, затем появляется мокрота. Важно обращать внимание на ее цвет - появление зеленоватой мокроты свидетельствует о присоединении бактериальной инфекции и осложнении процесса, который может привести к частичному разрушению ткани бронхов.
Громкие хрипы, которые могут быть слышны даже на расстоянии, характерны для обструктивного бронхита.
Температура тела, как правило, субфебрильная (не выше 37,5°С), однако при присоединении бактериальной инфекции может повышаться до 38°С.
К другим симптомам бронхита относят потливость, слабость и ломоту в теле, снижение аппетита, чувство стеснения и боль в грудной клетке, головные боли, заложенность носа.
Особую опасность бронхит представляет для детей дошкольного возраста. У них повышен риск возникновения обструктивного бронхита, когда бронхи сужаются очень сильно (спазмируются) и блокируются мокротой.
Ребенок не может откашляться и нормально дышать, такое состояние возникает внезапно, на фоне очередного приступа кашля. Для снятия спазма гладкой мускулатуры используют ингаляторы с бронхорасширяющими препаратами, которые назначает врач-педиатр.
Диагностика бронхита
Диагноз ставится на основании жалоб больного. Важное значение имеет история заболевания, давность появления симптомов и частота их повторения в течение года.
При осмотре врач проводит аускультацию легких - выслушивает легкие через фонендоскоп. Для постановки диагноза могут понадобиться следующие лабораторные и диагностические обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Синонимы: Lower respiratory tract culture, routine. Bacteria identification, antibiotic susceptibility testing. Sputum culture routine. Bacteria identification, antibiotic susceptibility testing. Краткое описание исследования «Посев мокроты и трахеобронхиальных смывов на микрофлору с опред.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
ЭКГ представляет собой исследование, в основе которого - регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
При подозрении на желудочный рефлюкс может потребоваться консультация врача-гастроэнтеролога ; при присоединении кардиологических проблем у пожилых пациентов и пациентов с хроническим бронхитом - врача-кардиолога .
Лечение бронхита
Лечение бронхита начинается с ограничения нагрузок, больному рекомендован полупостельный режим.
Необходимо следить за тем, чтобы воздух в помещении, где находится больной, был достаточно влажным. Дело в том, что сухой воздух высушивает слизистую оболочку дыхательных путей и, как следствие, – провоцирует приступы кашля.
Медикаментозная терапия включает курс антигистаминных препаратов для уменьшения отека слизистой, при влажном кашле назначают препараты, разжижающие мокроту и стимулирующие откашливание, при сухом кашле – препараты, оказывающие местноанестезирующее действие на кашлевые рецепторы. При выявлении обструктивного бронхита применяют ингаляционные бронхорасширяющие препараты. При тяжелой обструкции, особенно у больных хроническим бронхитом, могут понадобиться глюкокортикостероиды в виде ингаляций.
При выявлении бактериального инфекционного процесса врач назначит антибактериальную терапию, подобрав необходимый препарат, дозу и продолжительность лечения.
Необходимо помнить, что вирусные простудные инфекции не лечат антибиотиками. Признаками бактериальной инфекции, которые должен обязательно оценить врач, являются усиление одышки, появление зеленоватой мокроты, лихорадка более 3 дней.
После нормализации температуры тела врач может рекомендовать лечебный массаж, физиотерапию, лечебную физкультуру.
Осложнения дыхательной системы:
- Пневмония – воспаление ткани легких. Характеризуется повышением температуры тела, кашлем, болью в грудной клетке. Заболевание зачастую требует госпитализации.
- Бронхиолит – в основном возникает у маленьких детей на фоне вирусной инфекции. Характеризуется воспалением мелких бронхиол, дальних отделов бронхов. Симптомами являются нарастание одышки, затрудненное частое дыхание, хриплый кашель.
- Бронхоэктатическая болезнь – необратимое расширение просвета бронхов. В основном является осложнением рецидивирующего или хронического бронхита. Характеризуется кашлем с гнойным отделяемым.
- Миокардит, перикардит и эндокардит – инфицирование оболочек сердечной мышцы. Общими симптомами для всех трех состояний будут лихорадка, повышенная слабость, одышка. Могут быть перебои в работе сердца и боль в грудине.
- Гломерулонефрит – инфекционное воспаление почечной ткани. Может проявляться лихорадкой, отеками, кровью в моче.
- Васкулиты – воспаление сосудов - как поверхностных, так глубоких. Кожная форма выражается мелкоточечной красной сыпью по всему телу, температурой, может присоединяться боль в суставах. При поражении сосудов внутренних органов клиническая картина зависит от места поражения.
Данные состояния требуют лечения в условиях стационара. Нелегочные осложнения возникают редко, при тяжелом течении бронхита, у ослабленных пациентов или у детей.
Своевременно начатое лечение бронхита и корректно подобранная терапия помогают снизить риск возникновения подобных осложнений.
Профилактика бронхита
С профилактической целью рекомендовано устранить все факторы, вызывающие раздражение слизистой оболочки бронхов.
В первую очередь речь идет о сигаретном дыме. Он опасен как для самого курильщика, так и для окружающих его людей.
Пыльные, плохо вентилируемые помещения, работа в холодных помещениях, пересушенный воздух – устранение этих факторов снижает риск развития бронхита.
При наличии в доме или на работе кондиционера необходимо следить за своевременной сменой фильтров.
При частых бронхитах, особенно у детей, врачи рекомендуют занятия плаванием.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

