Что такое бородавки папилломы моллюски кондилом
Обновлено: 25.04.2024
Некоммерческое партнерство "ГЕРПЕС-ФОРУМ";
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения Москвы
ФГБУ "Российский научный центр хирургии им. акад. Б.В. Петровского" РАМН, Москва
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения, Москва, 119071, Российская Федерация;
Центр вирусной патологии кожи, Москва, 129226, Российская Федерация
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения, Москва, 119071, Российская Федерация;
Центр вирусной патологии кожи, Москва, 129226, Российская Федерация
Центр вирусной патологии кожи Московского научно-практического центра дерматовенерологии и косметологии Департамента здравоохранения, Москва, 129226, Российская Федерация
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения, Москва, 119071, Российская Федерация;
Центр вирусной патологии кожи, Москва, 129226, Российская Федерация
ФПКМР РУДН, Москва
Центр вирусной патологии кожи Московского научно-практического центра дерматовенерологии и косметологии Департамента здравоохранения, Москва, 129226, Российская Федерация
Бородавки и контагиозный моллюск: сложные случаи "простых" диагнозов
Журнал: Клиническая дерматология и венерология. 2014;12(3): 63‑71
Халдин А.А., Молочков А.В., Гилядов А.Д., Быханова О.Н., Лапушко О.В., Исаева Д.Р., Баграмова Г.Э., Обыденнова К.В. Бородавки и контагиозный моллюск: сложные случаи "простых" диагнозов. Клиническая дерматология и венерология. 2014;12(3):63‑71.
Khaldin AA, Molochkov AV, Giliadov AD, Bykhanova ON, Lapushko OV, Isaeva DR, Bagramova GÉ, Obydennova KV. Warts and molluscum contagiosum: complex cases of simple diagnoses. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(3):63‑71. (In Russ.).
Некоммерческое партнерство "ГЕРПЕС-ФОРУМ";
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения Москвы
Вирусные заболевания человека, в частности, дерматологические, представляют одну из наиболее значимых медико-социальных проблем современного здравоохранения. Среди вирусных дерматозов различают заболевания, обусловленные вирусами папилломы человека и контагиозного моллюска. В подавляющем большинстве случаев диагностика бородавок и контагиозного моллюска не представляет проблем, однако разнообразие их клинических проявлений и локализаций требуют от врача знаний и клинического опыта. В статье обобщен опыт работы центра вирусной патологии кожи Московского научно-практического центра дерматовенерологии и косметологии. Опираясь на собственный опыт наблюдений, авторы описывают патоморфоз клинических проявлений папилломавирусной инфекции и контагиозного моллюска, представляющий в настоящее время определенные трудности для диагностики и лечения этих вирусных дерматозов. Подробно представлена клиническая картина папилломавирусной инфекции и контагиозного моллюска у детей и взрослых с учетом локализации эффлоресценций, сопутствующих заболеваний как со стороны кожного покрова, так и внутренних органов и систем. Лечение вирусной патологии представляет собой сложный и трудоемкий процесс. Накопленный опыт позволил авторам выработать общие подходы к терапии и тактике ведения пациентов, инфицированных вирусом папилломы человека, в зависимости от места локализации патологии. Следует также обратить внимание на необходимость комплексного лечения с целью профилактики рецидивов. Речь идет о сочетании методов деструкции вирусных новообразований с использованием иммунных препаратов противовирусного действия. Авторами представлен положительный опыт использования комбинации рекомбинантного интерферона-альфа-2b с антиоксидантами при лечении и профилактике рецидивов бородавок различной локализации.
Некоммерческое партнерство "ГЕРПЕС-ФОРУМ";
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения Москвы
ФГБУ "Российский научный центр хирургии им. акад. Б.В. Петровского" РАМН, Москва
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения, Москва, 119071, Российская Федерация;
Центр вирусной патологии кожи, Москва, 129226, Российская Федерация
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения, Москва, 119071, Российская Федерация;
Центр вирусной патологии кожи, Москва, 129226, Российская Федерация
Центр вирусной патологии кожи Московского научно-практического центра дерматовенерологии и косметологии Департамента здравоохранения, Москва, 129226, Российская Федерация
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения, Москва, 119071, Российская Федерация;
Центр вирусной патологии кожи, Москва, 129226, Российская Федерация
ФПКМР РУДН, Москва
Центр вирусной патологии кожи Московского научно-практического центра дерматовенерологии и косметологии Департамента здравоохранения, Москва, 129226, Российская Федерация
Среди вирусных дерматозов можно условно выделить две группы инфекций. Такое деление основано на тропности возбудителей, т.е. степени вовлечения в вирусный процесс кожи, внутренних органов и нервной системы; роли иммунной системы в патогенезе заболеваний; течении вирусных дерматозов (склонность к спонтанным рецидивам) и возможности к вирусной персистенции.
Однако это деление, как было сказано выше, носит условный характер, так как любая вирусная инфекция кожи манифестирует на фоне снижения иммунитета (системного и/или местного), может проявляться повторно (реинфицирование ВПЧ и ВКМ), а также персистировать не только в паравертебральных ганглиях (как ГВИ), но и в клетках кожи и слизистых оболочках (как ВПЧ и ВКМ) [5, 6].
Вместе с тем такое деление, с позиции практической медицины, вполне логично и оправдано. Действительно, в подавляющем большинстве случаев контагиозного моллюска и бородавок с различной локализацией поражений кожи клиническая диагностика самого дерматоза и выбор рутинного подхода к лечению пациента обычно не вызывают затруднений. Однако в ряде случаев при видимой простоте эти заболевания являются очень сложными, а лечение пациента занимает много времени и сил. Нам, специалистам центра вирусной патологии кожи Московского научно-практического центра дерматовенерологии и косметологии, нередко приходится сталкиваться с ситуациями, требующими индивидуального и неординарного подхода к лечению больных вирусными дерматозами.
Анализ работы центра позволяет констатировать, что к основным сложностям терапии можно отнести следующие: локализация вирусных высыпаний в сложных для удаления местах и в зонах повышенной чувствительности кожи; непрерывные рецидивы с вовлечением в вирусный процесс новых областей поражения; гигантские кондиломы Бушке-Левенштейна, занимающие большую площадь кожи и слизистых оболочек (аногенитальные бородавки, расположенные площадкой); ладонно-подошвенные бородавки у пациентов на фоне синдрома Рейно, некоторых ангиитов кожи, венозной недостаточности, сахарного диабета, хронического лимфостаза, а также онихомикозов; бородавки, в том числе аногенитальные, у ВИЧ-инфицированных больных.
Считается, что лечение детей с бородавками и контагиозным моллюском не вызывает сложностей. Действительно, в большинстве случаев вирусные новообразования локализуются в доступных для удаления местах и обычно носят ограниченный характер. Однако в последнее время нам все чаще приходится сталкиваться с неординарными ситуациями, и в первую очередь это касается локализаций высыпаний, в частности приуроченности вирусных эффлоресценций к аногенитальной области (рис. 1) и к лицу (рис. 2). Рисунок 1. Клинические проявления папилломавирусной инфекции в аногенитальной области у детей. а - аногенитальные бородавки у мальчика в возрасте 2 лет; б - то же у мальчика в возрасте 4 лет; в - гигантская кондилома у девочки в возрасте 5 лет. Рисунок 2. Клинические проявления папилломавирусной инфекции и вируса контагиозного моллюска на коже лица у детей. а - плоские бородавки в сочетании с вульгарными бородавками на коже кистей; б - сочетание вульгарных и плоских бородавок; в - распространенные высыпания контагиозного моллюска.
Причинами таких клинических ситуаций являются поздняя обращаемость по поводу вирусных дерматозов, а также наличие подобного заболевания на руках у близких родственников. В первом случае эффлоресценции, как правило, вначале локализуются на кистях и/или туловище, а далее наблюдается аутоинокуляция вирусов, во втором - заражение ребенка происходит контактно-бытовым путем. Сложности лечения при таких локализациях связаны с тем, что в вирусный процесс вовлекаются области, где имеется повышенная чувствительность кожи и слизистых оболочек, более высокий риск вторичных бактериальных осложнений, а также существует возможность формирования значимых косметических дефектов после удаления вирусных новообразований. В связи с этим в терапии должны применяться наиболее щадящие методы удаления (лазерные или радиохирургические технологии) с адекватным обезболиванием. В случаях сочетания вульгарных и плоских бородавок удалять следует лишь вульгарные, а области с плоскими бородавками рекомендуется лечить консервативно с применением противовирусных средств (мази и гели с интерфероном-альфа-2b). Необходимым условием при ведении детей с аногенитальными бородавками, особенно девочек, является ВПЧ-типирование. В случае выявления ВПЧ высокого онкогенного риска целесообразно провести вакцинацию после удаления вирусных новообразований с дальнейшим динамическим наблюдением.
Следует особо отметить, что вирусные новообразования в области лица почти всегда возникают в результате аутоинокуляции при наличии у пациента высыпаний на кистях и достаточно часто встречаются не только у детей, но и у взрослых. В случае вирусного поражения кожи в области головы высыпания могут возникать на любом участке. Наиболее часто вирусные новообразования локализуются в области век, носогубного треугольника и ушных раковин (рис. 3, а-д), реже - на волосистой части головы или губах (см. рис. 3, е, ж). Рисунок 3. Клиническая картина вульгарных бородавок на коже головы при различной локализации на фоне сопутствующей патологии со стороны кожного покрова. а - в области нижнего века на фоне акне (комедоны); б - то же на фоне себорейного дерматита; в - в области боковой поверхности спинки носа на фоне розацеа; г - в области ушной раковины на фоне себореи; д - то же на фоне ксероза; е - на коже волосистой части головы на фоне себорейного дерматита; ж - на слизистой оболочке нижней губы на фоне хейлита у пациента с бородавками на пальцах кистей.
Анализ всех случаев наличия бородавок в области головы свидетельствует, что практически у всех пациентов есть фоновые кожные патологии: себорейный дерматит, акне, розацеа, хейлит или конституциональный ксероз. По-видимому, именно наличие данных дерматозов и является фактором, способствующим аутоинокуляции вируса в результате расчесывания, а также воспалительных реакций в коже, ведущих к дисбалансу местного иммунитета. В связи с этим при обращении пациентов с бородавками на кистях и наличии у них какого-либо дерматоза на лице для профилактики распространения вирусного процесса следует рекомендовать применение мазей или гелей с интерферонами в течение 10-14 дней после удаления высыпаний.
В подавляющем большинстве случаев заражение ВПЧ с развитием аногенитальных бородавок у взрослых происходит в результате половых контактов. Заболеваемость ими в структуре инфекций передаваемых половым путем достаточно высокая и имеет стойкую тенденцию к росту. У многих пациентов вирусный процесс носит локализованный характер и обычно не вызывает сложностей при адекватной терапии, базирующейся на удалении высыпаний и иммунной профилактике рецидивов. Однако в ряде случаев лечение данной группы больных становится трудным и длительным процессом.
Для достижения терапевтического эффекта при лечении гигантских кондилом Бушке-Левенштейна требуется много времени и процедур. Важным условием успешного лечения служит комбинированная терапия с обязательным назначением курсового обкалывания области высыпаний интерферонами. Чтобы больной полностью закончил курс терапии, который нередко занимает 1-2 мес, очень важно оказывать ему психологическую помощь и проводить индивидуальное консультирование. При вовлечении в вирусный процесс слизистых уретры или его развитии в полости рта необходима консультация и лечение пациента у клиницистов соответствующего профиля. Лучше, чтобы удаление вирусных новообразований проводил специалист, так как вероятность осложнений в этих ситуациях крайне велика, и наряду с деструкцией вирусных высыпаний требуется комплекс реабилитационных мероприятий. Во всех случаях локализации вирусного процесса в аногенитальной области или на слизистой оболочке полости рта обязательно следует проводить ВПЧ-типирование. Если причиной вирусной патологии является онкогенный штамм возбудителя, необходима вакцинация пациента с целью профилактики раковых заболеваний и его последующее динамическое наблюдение.
В контексте лечения одной из наиболее проблемных групп пациентов являются больные с ладонно-подошвенными бородавками. Эта локализация характеризуется крайне упорным течением и склонностью к спонтанным повторным проявлениям. Особые сложности возникают при наличии у пациентов сопутствующих заболеваний, которые нередко являются фоновым процессом для развития вирусного процесса. В первую очередь это грибковая инфекция кожи стоп и ногтей, а также сосудистые заболевания нижних конечностей и сахарный диабет (рис. 5). Рисунок 5. Клинические проявления папилломавирусной инфекции на фоне сопутствующей патологии. а - подошвенные бородавки на фоне эпидермофитии стоп; б - то же на фоне хронического лимфостаза; в - то же на фоне сахарного диабета. Сопутствующие заболевания приводят к нарушению микроциркуляции, развитию гиперкератоза и способствуют снижению естественной резистентности кожи к вирусным инфекциям. В результате этого течение вирусного процесса становится, как правило, крайне агрессивным. Это проявляется в большей распространенности и генерализации вирусных высыпаний на подошвах, в устойчивости к различным методам деструкции с повторными проявлениями в местах удаления, в нарастании кожной симптоматики с вовлечением в процесс новых областей, а также в плохой заживляемости после удаления элементов. В связи с этим пациентов, страдающих ладонно-подошвенными бородавками на фоне сопутствующих заболеваний, необходимо готовить к удалению новообразований. В первую очередь необходимо устранить или нивелировать действие провоцирующих факторов - лечить грибковую инфекцию, проводить сосудистую терапию, контролировать содержание глюкозы в сыворотке крови. Также обязательным компонентом является длительная местная терапия интерферонами (мазь, гель), которая позволяет значительно снизить риск повторных проявлений. Местная интерферонотерапия должна предшествовать удалению высыпаний и продолжаться после его проведения еще в течение 14 дней. Учитывая плохую регенерацию тканей при сосудистых патологиях, после удаления бородавок необходимо назначение препаратов, улучшающих репаративные процессы в коже, а также дезинфицирующих или антибактериальных средств.
В заключение следует остановиться на сложных случаях, связанных с рецидивирующим течением вирусных дерматозов, обусловленных ВПЧ. По имеющимся данным, примерно у 30% пациентов после удаления вирусных новообразований отмечается появление новых элементов, а при некоторых локализациях частота возрастает. По нашим наблюдениям, наиболее часто рецидивы возникают при ладонно-подошвенных и аногенитальных бородавках. Причинами этого могут служить нерациональные методы удаления, несоблюдение принципов комплексной терапии и профилактики вирусных дерматозов, а также иммунодефициты как системного, так и местного характера. При выборе метода удаления следует оценивать толщину рогового слоя участка, пораженного ВПЧ, локализацию высыпаний и степень глубины деструктивного воздействия выбранной методики. В настоящее время накопленный опыт позволяет рекомендовать следующие подходы в зависимости от локализации бородавок:
1) криодеструкция при вульгарных бородавках на кистях, в том числе подногтевых;
2) электрокоагуляция при ладонно-подошвенных;
3) радиохирургия или лазерная вапоризация при вульгарных бородавках на лице;
4) радиохирургические методики при аногенитальных бородавках, в том числе с формированием гигантских кондилом Бушке-Левенштейна и поражением слизистых оболочек.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
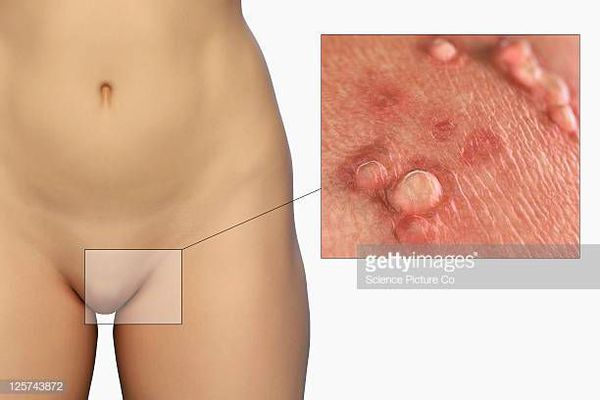
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
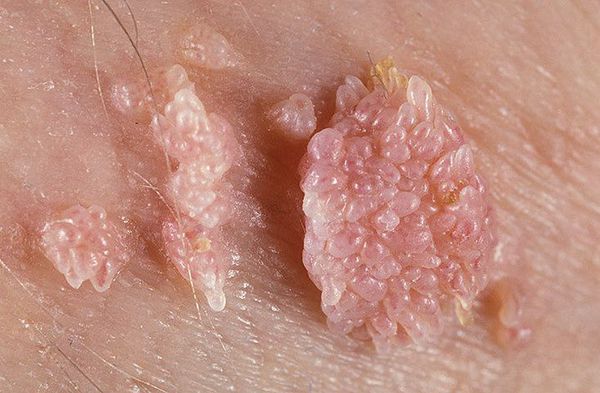
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
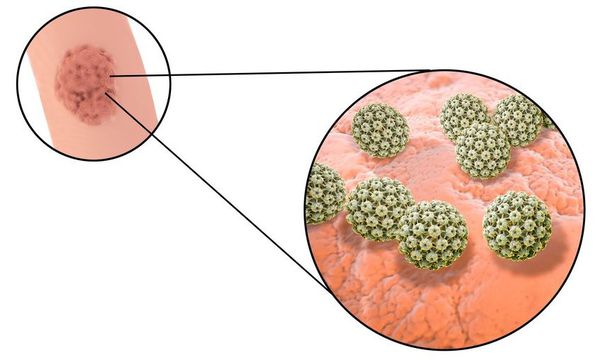
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
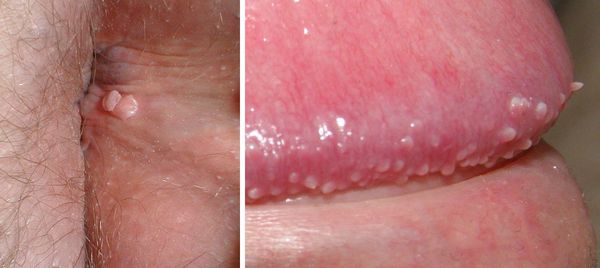
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
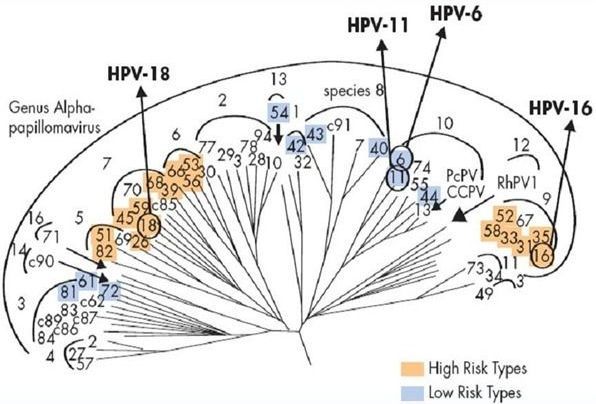
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
Размножение
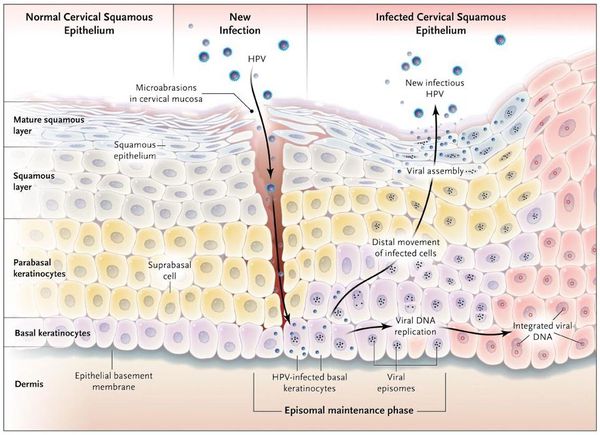
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
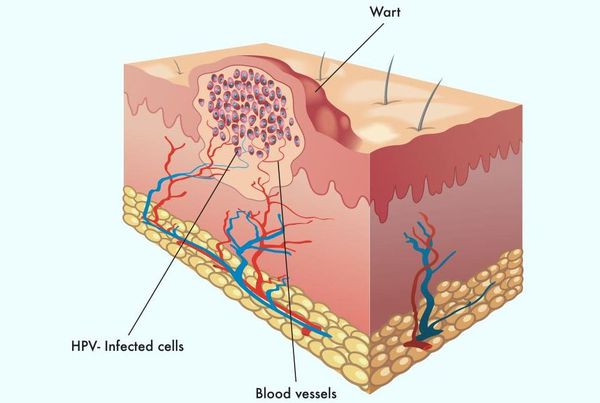
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
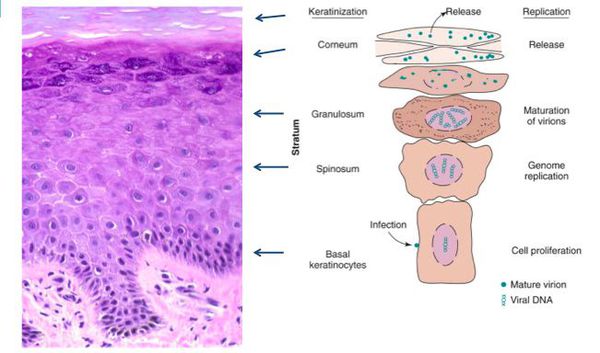
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
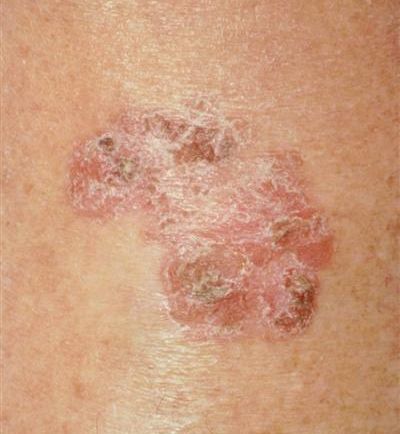
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
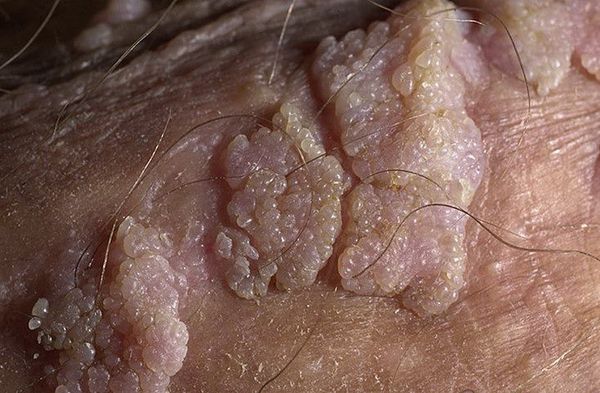
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
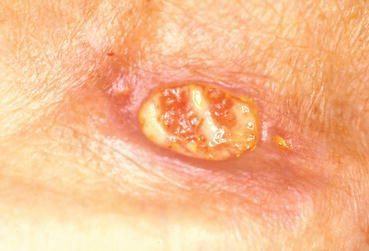
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
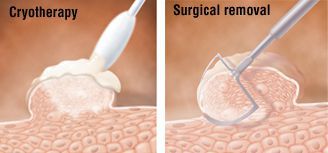
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
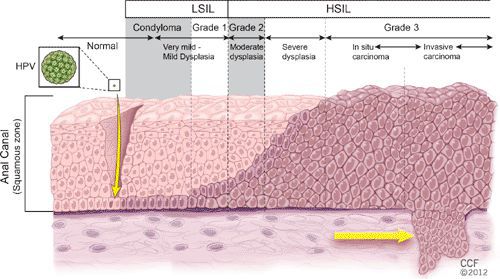
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Папиллома представляет собой образование, которое может возникнуть на кожных или слизистых покровах человека и без соответствующего вмешательства приводить к серьезным последствиям, вплоть до развития онкологических заболеваний. Папилломы на теле человека сигнализируют о наличии в организме ВПЧ (вируса папилломы человека). На данный момент выявлено достаточно большое количество разновидностей указанного вируса. Доказано также, что порядка 70% сексуально активного населения являются его носителями.
Медицинский центр "Энерго" — клиника, где предоставляется широкий спектр лечебных услуг, в том числе в области урологии. Специалисты клиники к лечению каждого пациента подходят индивидуально: это касается как сроков лечения, так и самих лечебных мероприятий, что чаще всего позволяет добиться весьма эффективных результатов.
Папилломы у мужчин: причины возникновения
Причиной появления папиллом на теле у мужчин и женщин является вирус, который может попадать в организм различными путями:
- Из-за незащищенного полового контакта: самый распространенный тип заражения, в том числе потому, что человек может быть носителем вируса долгое время, даже не зная об этом, так как вирус имеет особенность проявляться только под воздействием внешних факторов. Передача возможна также при прямом контакте слизистых оболочек. При этом риск заражения возрастает, если кожные покровы или слизистые оболочки поражены (есть трещины, царапины, порезы и др.). В силу распространенности этой причины заражения, объяснимо, что довольно часто папилломы (кондиломы) у мужчин и женщин появляются в интимной зоне, на местах контакта, от чего риск заражения мужчин обычно выше, в силу их большей половой активности, однако слизистые оболочки женщин менее защищены.
- Контактно-бытовым путем: на данный момент доказано, что вирус ВПЧ может попасть в организм человека при обычном контакте (даже рукопожатии), особенно в местах общего пользования (бани, бассейны, спортзалы и др.).
Необходимо также помнить, что заражение указанным вирусом еще не означает его проявления.
Чаще всего болезнь активизируется и дает о себе знать, если:
- иммунитет пациента ослаблен;
- имели место большие физические или психические нагрузки, стрессы, истощение;
- есть венерические заболевания разного рода.
ВПЧ у мужчин: последствия
Из-за вируса могут появиться кондиломы, или генитальные бородавки, которые в соответствии с названием расположены в паху, а также на головке члена и крайней плоти. Подобного рода кондиломы имеют весьма опасные последствия для мужчин и требуют лечения.
Кондиломы на половом члене могут приводить к сужению крайней плоти, что может стать причиной затрудненного обнажения головки члена и привести к проблемам в личной жизни.
Необходимо также помнить, что в некоторых случаях подобные образования являются показателем не ВПЧ, а других заболеваний венерического характера, которые еще не проявили себя (например, сифилиса).
Ещё одна опасность ВПЧ заключается в том, что носитель вируса может передать его своему партнеру, также подвергнув его риску развития онкологических заболеваний. Передача вируса возможна также и плоду от зараженной матери, поэтому особое внимание ВПЧ и другим заболеваниям подобного рода должны уделять пары, желающие завести детей.
ВПЧ у мужчин: симптомы
Чаще всего ВПЧ может присутствовать в организме человека долгое время, никак себя не проявляя. Однако самым главным признаком (симптомом) возможного наличия ВПЧ у мужчин и у женщин становится появление на кожных и слизистых покровах, в том числе в паху или на лобковой части, кондилом и папиллом — бородавок, бугристостей и неровностей кожи, по цвету не отличающихся от основного кожного покрова.
Такие папилломы могут появляться на головке полового члена, на крайней плоти, а также вокруг анального отверстия (тогда велика вероятность, что кондиломы могут быть и в прямой кишке). Чаще всего они безболезненны, однако в некоторых случаях у мужчин возможно появление дополнительных симптомов вируса папилломы человека, если болезнь проявляется как:
- боль при мочеиспускании, дефекации или половом акте;
- кровоточение кондилом: иногда на их месте могут образовываться долго не заживающие язвы;
- также иногда кондиломы могут чесаться.
Перечисленные симптомы обычно свидетельствуют о повреждении кондиломы.
Появление папиллом, помимо наличия ВПЧ в организме человека, свидетельствуют также об истощении иммунитета и возможном наличии других венерических заболеваний. К тому же некоторые разновидности папиллом, в частности кондиломы на головке члена, имеют высокий онкологический потенциал, поэтому при первом же обнаружении признаков болезни необходимо обратиться к специалисту. Чем раньше начать лечить вирус папилломы человека, тем больше шансов у мужчины избежать серьезных последствий возникновения кондилом для здоровья. (Все вышесказанное относится и к женщинам.)
Первичный прием
Первичный прием у специалиста предполагает тщательный визуальный осмотр слизистых и кожных покровов пациента, а также его опрос и назначение анализов.
Хотя чаще всего папилломы имеют характерный вид, дополнительные анализы и диагностика позволяют абсолютно точно установить наличие в организме пациента ВПЧ.
При подозрении на заражение ВПЧ у мужчин обычно назначаются следующие анализы:
- анализ крови (при кондиломах также анализ отделяемого из уретры): современные методы диагностики позволяют выделить из имеющегося материала ДНК вируса и тем самым подтвердить его присутствие в организме пациента;
- биопсия папиллом (кондилом): делается для того, чтобы установить наличие или отсутствие раковых клеток в новообразованиях.
Дальнейшая схема лечения
Лечение вируса папилломы человека у мужчин во многом определяется наличием или отсутствием кондилом на половых органах. Как и от вируса герпеса, от ВПЧ избавиться полностью практически невозможно, поэтому терапевтическое воздействие и хирургическое вмешательство обычно направлены на устранение его проявлений и увеличение срока ремиссии.
Удаление папиллом при ВПЧ показано не во всех случаях. Если папиллома не представляет угрозы и не мешает пациенту, то по его желанию ее могут не удалять, однако тогда придется регулярно проходить профилактические осмотры. Удаление — обязательное лечение остроконечных кондилом у мужчин, причина чему их особое расположение.
Методы избавления различны и подбираются индивидуально, в том числе и в зависимости от расположения новообразований.
- химических методов: не применимы на слишком чувствительных участках тела, так как могут повредить и здоровые ткани;
- криотерапии (заморозка жидким азотом);
- радиоволновой коагуляции;
- электрокоагуляции;
- удаления с помощью лазера;
- хирургического вмешательства (удаление с помощью скальпеля).
Помимо удаления новообразований лечение кондилом у мужчин предполагает применение препаратов, способствующих укреплению иммунитета, для того чтобы организм мог бороться с вирусом и подавлять его, тем самым подавляя и его проявления. В зависимости от выбранного способа избавления от кондилом, пациенту также могут быть назначены противовоспалительные препараты.
В процессе лечения пациенту может быть также рекомендовано:
- воздержаться от половых контактов, в первую очередь незащищенных, для предотвращения попадания вируса в организм партнера;
- самостоятельно укреплять иммунитет диетой и умеренными физическими нагрузками.
- упорядоченные половые контакты с проверенным партнером и с применением мер барьерной контрацепции. При этом современные исследования показывают, что только качественные защитные средства способны существенно снизить для обоих партнеров риск заражения ВПЧ;
- укрепление иммунитета: диета, прием витаминов и др.;
- использование специальной вакцины: курс приема лекарства от вируса папилломы человека у мужчин составляет три инъекции в плечевую мышцу и способен свести к минимуму опасность возникновения указанного заболевания. Делать инъекцию необходимо после предварительной консультации со специалистом (данная профилактика возможна только у неинфицированных ВПЧ людей);
- профилактические посещения уролога для проверки на предмет наличия венерических заболеваний и других возможных проблем с мочеполовой системой, сдача анализов, позволяющих выявить вирус.
В случае обнаружения характерных образований в интимной области, а также на других частях тела, кожных и слизистых покровах необходимо по возможности быстрее обратиться за помощью к специалисту. Это позволит избежать осложнений и других нежелательных последствий для мужского здоровья. В этих случаях настоятельно не рекомендуется лечиться самостоятельно, так как провести диагностику и правильно назначить лечение кондилому у мужчин способен только специалист.
Читайте также:

