Что такое инфильтрат при гепатите
Обновлено: 06.05.2024
КТ, МРТ, УЗИ признаки воспалительной псевдоопухоли печени
а) Терминология:
1. Синонимы:
• Билиарная воспалительная псевдоопухоль
• Воспалительная миофибробластная опухоль (ВМО)
2. Определение:
• Неоднородная группа образований печени и желчных протоков, а также других органов, характеризующаяся фибробластной и миофибробластной пролиферацией с формированием воспалительного инфильтрата
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Выделяют два основных типа воспалительной псевдоопухоли с различными морфологическими признаками:
- Большое, солитарное, периферическое образование с неравномерным накоплением контраста в отсроченной фазе:
Лучевые признаки аналогичны таковым для внутрипеченочной (периферической) холангиокарциномы
- Небольшое образование в воротах печени с обструкцией главных внутрипеченочных желчных протоков:
Лучевые признаки идентичны гилюсной холангиокарциноме (опухоли Клацкина)
• Локализация:
о Чаще обнаруживается в периферических отделах печени
о Реже в правом и левом печеночном протоках, вблизи их слияния, в общем печеночном протоке
• Размер:
о Периферическое образование:
- Имеет большие размеры (2-14 см)
- Редко может быть множественным
о Образование в воротах печени:
- Имеет небольшой размер или не обнаруживается вовсе
- Утолщение стенки и сужение просвета желчных протоков вблизи бифуркации общего печеночного протока
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о Трехфазная КТ или МРТ:
- Дополнительно (при билиарном варианте) - холангиография
• Выбор протокола:
о В протокол необходимо включать отсроченную фазу для обнаружения персистирующего накопления контраста:
- С десятиминутной задержкой
3. Рентгенография:
• ЭРХПГ или чреспеченочная холангиография: о Билиарная псевдоопухоль ворот печени:
- Непротяженная стриктура и дилатация желчных протоков дистальнее зоны сужения
о Изменения со стороны желчных протоков не такие диффузные, как при первичном склерозирующем холангите (ПСХ):
- Тем не менее, в некоторых случаях IgG4-ассоциированный (аутоиммунный) холангит неотличим от ПСХ только на основании методов визуализации
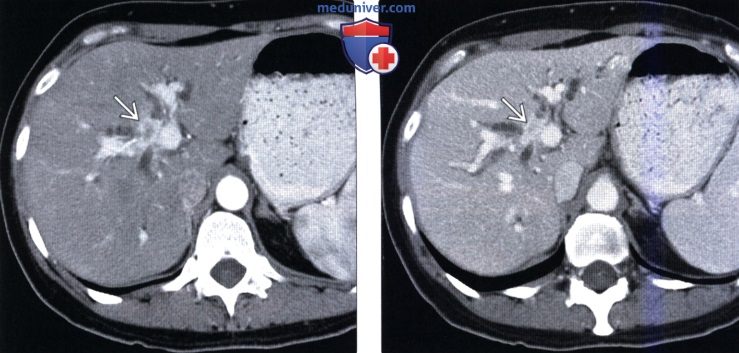
(Слева) На КТ в артериальной фазе контрастного усиления у женщины 48 лет с желтухой определяется расширение внутрипеченочных желчных протоков; визуализируется маленькое, плохо отграниченное образование в области бифуркации общего печеночного протока.
(Справа) На КТ в портально-венозной фазе контрастного усиления у этой же пациентки на фоне обструкции желчных протоков визуализируется объемное образование в области слияния правого и левого внутрипеченочного протока.
4. КТ признаки воспалительной псевдоопухоли печени:
• КТ с контрастным усилением:
о Периферическое объемное образование:
- Гетерогенное контрастное усиление в артериальной и венозной фазе:
Обычно не является гиперваскулярным
Во многих опухолях обнаруживается центральный некроз
- Персистирующее контрастное усиление на КТ в отсроченной фазе:
Соотносится с фиброзной стромой образования
- Возможна ретракция капсулы печени над образованием:
Что имитирует изменения, обусловленные периферической холангиокарциномой
- Может иметь капсулу
о Объемное образование или стриктура желчных протоков в воротах печени:
- Стриктура желчных протоков в области слияния или более диффузного характера
- Небольшое объемное образование, возможно также с персистирующим контрастным усилением в отсроченной фазе
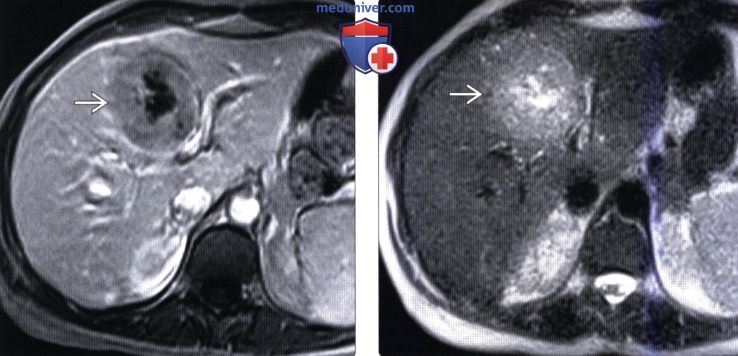
(Слева) На аксиальной Т1 ВИ МР томограмме у мужчины 55 лет с нарушенной функцией печени визуализируется крупное, округлое образование - в целом гипоинтенсивное, с еще менее интенсивным центральным рубцом.
(Справа) На аксиальной Т2 ВИ МР томограмме у этого же пациента образование выглядит гиперинтенсивным, причем интенсивность сигнала в центральном рубце даже выше. Обнаруживаемые изменения подозрительны на злокачественную опухоль, тем не менее, при биопсии и последующей резекции была подтверждена воспалительная псевдоопухоль печени.
5. МРТ признаки воспалительной псевдоопухоли печени:
• Периферическое объемное образование:
о Т1 ВИ: чаще всего гипоинтенсивный сигнал по отношению к печени
о Т2 ВИ: изо- или минимально гиперинтенсивный (по сравнению с печенью) сигнал
о Т1 ВИ с контрастным усилением: различные варианты накопления контраста:
- Равномерное, неравномерное, периферическое; возможно, также интернальное контрастное усиление
- Персистирующее контрастное усиление в отсроченной фазе через десять минут после введения гадолиний-содержащего контраста:
Накопление контраста соответствует фиброзной строме
• Объемное образование или стриктура желчных протоков в воротах печени:
о На МРХПГ определяется непротяженное выраженное сужение
о Изменения аналогичны таковым при опухоли Клацкина или первичном склерозирующем холангите
6. УЗИ:
• Неоднородное гипер- или гипоэхогенное образование
• Проникающая способность ультразвука в опухолях с однородной стромой выше
• Участки с преобладающими фиброзными изменениями гиперэхогенны
• Участки с преобладающей клеточной массой гипоэхогенны
7. Радионуклидная диагностика:
• ПЭТ/КТ:
о Воспалительная псевдоопухоль может накапливать ФДГ:
- Вследствие чего этот метод не всегда помогает отличить опухоль Клацкина и периферическую холангиокарциному от воспалительной псевдоопухоли
о При помощи ПЭТ можно идентифицировать множественные очаги активного воспаления:
- И уточнить их локализацию перед биопсией
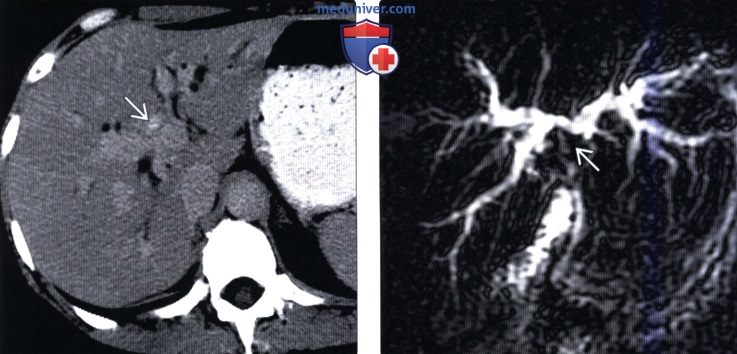
(Слева) На КТ в отсроченной фазе контрастного усиления у этой же пациентки определяется персистирующее накопление контраста в образовании в воротах печени - изменения, крайне подозрительные на опухоль Кпацкина.
(Справа) На МРТ (МРХПГ) в этом же случае определяется обструкция общего печеночного протока в области бифуркации. Несмотря на то, что лучевые признаки больше соответствовали опухоли Клацкина, при патоморфологическом исследовании образца, полученного хирургическим путем, была обнаружена воспалительная псевдоопухоль.
в) Дифференциальная диагностика воспалительной псевдоопухоли печени:
3. Стриктура желчных протоков или объемное образование ворот печени:
• Опухоль Клацкина:
о Лучевые признаки могут быть неотличимы от таковых для воспалительной псевдоопухоли
г) Патология:
2. Макроскопические и хирургические особенности:
• Твердое скиррозное образование, сдавливающее и облитерирующее желчные протоки и кровеносные сосуды
3. Микроскопия:
• Неявная пролиферация веретенообразных клеток, фиброз, воспалительная лимфоцитарная и плазмоцитарная инфильтрация
• Облитерирующий флебит и холангит:
о Встречаются намного чаще при IgG4-ассоциированной форме воспалительной псевдоопухоли
• Лимфоплазмоцитарная инфильтрация:
о Та же гистологическая картина обнаруживается при аутоиммунном (IgG4-ассоциированном) панкреатите
• Утолщение стенки желчных протоков, перидуктальный фиброз (изменения схожи с таковыми при первичном склерозирующем холангите):
о А также напоминают изменения, описываемые при аутоиммунном (IgG4-ассоциированном) холангите
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о В случае периферической псевдоопухоли печени
- Боль в животе без четкой локализации
- Умеренное повышение температуры тела, лейкоцитоз
- Снижение веса, слабость
о При билиарной псевдоопухоли:
- Желтуха, лейкоцитоз
- Изменения функциональных печеночных проб:
Повышение сывороточного уровня билирубина, щелочной фосфатазы
- Повышение скорости оседания эритроцитов (СОЭ)
2. Лечение:
• Может быть эффективно использование глюкокортикостероидов и других противовоспалительных средств
• Хирургическое лечение показано при наличии симптоматики, больших размерах опухоли, при невозможности отличить псевдоопухоль от холангиокарциномы
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо оценить лучевые, клинические и лабораторные (сывороточный уровень lgG4) признаки IgG4-ассоциированной склерозирующей болезни
о Заболевание часто является полисистемным (аутоиммунный панкреатит, холангит, пневмонит и т.д.)
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.

Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.

Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.

Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.

Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).

Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.

Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Хронический гепатит - диагностика
Хронический гепатит произвольно определяют как любой острый воспалительный процесс в печени, продолжающийся более 6 мес. Этиология данного состояния различна: алкогольная болезнь печени, первичный билиарный цирроз, повреждение печени лекарственными препаратами, болезнь Вильсона-Коновалова, недостаточность а-1-антитрипсина, склерози-рующий холангит, гемохроматоз.
Аутоиммунный хронический активный гепатит (известный также как люпоидный гепатит) характерен для женщин и сопровождается гиперглобулинемией, множественными системными поражениями, образованием антител в сыворотке (антинуклеарных антител и/или антител к гладкой мускулатуре) и ответом на иммуносупрессивное лечение.
Хронический гепатит чаще всего возникает как следствие острого вирусного заболевания, особенно гепатита В или С. На рисунке ниже приведены различные возможные исходы острого вирусного гепатита. Острый гепатит В переходит в хроническую форму приблизительно у 5% пациентов, гепатит С — у 30% больных.
Формы с субклиническим безжелтушным течением заболевания чаще переходят в хронические, чем в острые классические, сопровождающиеся желтушностью. Гепатит В распространен повсеместно, однако в определенных географических районах он встречается чаще, чем в других.
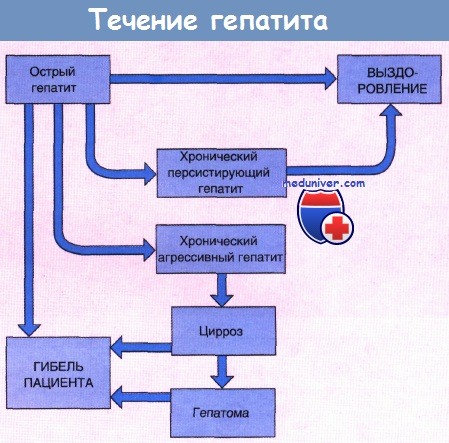
Гепатит С наиболее распространен в Японии и странах Средиземноморья, равно как и в Египте, где к распространению инфекции привела программа по ликвидации шистосомоза с использованием нестерильных шприцев.
Основные гистологические формы хронического гепатита: хронический персистирующий гепатит (ХГТГ) и хронический агрессивный гепатит (ХАГ). Данные типы гепатитов различаются в основном гистологически, причем морфологические признаки соотносятся с прогнозом той или иной формы.
В настоящее время утверждена определенная классификация вирусных гепатитов.
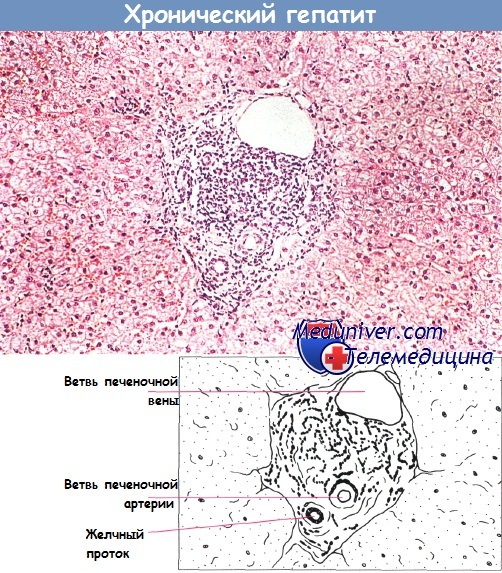
Хронический персистирующий гепатит. Воспалительный инфильтрат ограничен портальным трактом.
Микроскопическая оценка тяжести хронических вирусных гепатитов
I. Активность в отношении повреждения долек
Гистологическая картина:
- степень 0 — нет воспаления или некроза;
- степень 1 — есть воспаление, отсутствует некроз;
- степень 2 — очаговый некроз и ацидофильные тельца;
- степень 3 — сильное очаговое повреждение клеток;
- степень 4 — повреждение с образованием мостовидного некроза.
II. Активность в отношении повреждения портального/перипортального тракта
Гистологическая картина:
- степень 0 — нет воспаления или некроза;
- степень 1 — портальное воспаление (хронический персистирующий гепатит);
- степень 2 — слабовыраженный мелкоочаговый некроз (мягкий хронический активный гепатит);
- степень 3 — средневыраженный мелкоочаговый некроз (хронический активный гепатит средней степени тяжести);
- степень 4 — сильно выраженный мелкоочаговый некроз (хронический активный гепатит сильной степени тяжести).
III. Фиброзирующая активность
Гистологическая картина:
- степень 1 — фиброз отсутствует;
- степень 2 — расширенные фиброзированные портальные тракты;
- степень 3 — фиброзные перегородки с незатронутой архитектоникой;
- степень 4 — мостовидные некрозы с нарушением архитектоники;
- степень 5 — возможный или определенный цирроз.
При хроническом персистирующем гепатите обнаруживают воспалительный инфильтрат, ограниченный портальным трактом и представленный мононуклеарами и плазматическими клетками. За пределы очага могут тянуться короткие фиброзные перегородки, но в общем печеночная долька остается интактной, за исключением небольших неспецифических воспалительных изменений.
При хроническом агрессивном гепатите изменения не ограничены только портальным трактом, при этом воспалительные изменения распространяются за пограничную пластинку в прилежащую паренхиму. Воспалительный процесс и деструкция гепатоцитов приводят к частичному некрозу или промежуточному гепатиту.
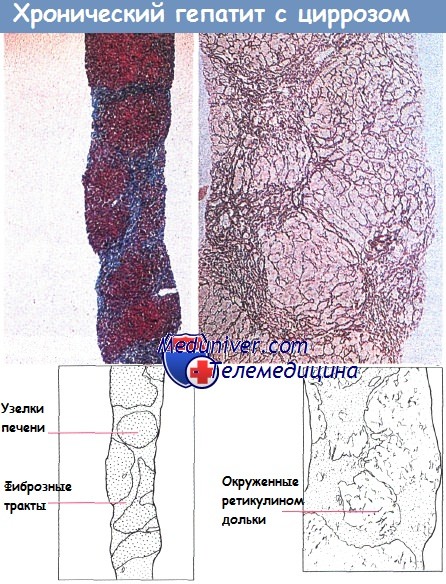
Гистологическая картина тяжелого хронического агрессивного гепатита, граничащего с циррозом:
видно фиброзное разделение нормальной архитектоники и изолирование узлов печени (а),
трехцветное окрашивание по Массону (х 20) и расширенные фиброзированные портальные тракты, изолирующие узлы печеночной паренхимы (б), окрашивание на ретикулин (х 50).
Впоследствии происходит образование мостиков с фиброзными перегородками, соединяющих находящиеся рядом портальные тракты и центральные вены. В конце концов данные изменения могут привести к циррозу.
Третий тип хронического гепатита — хронический дольковый гепатит, при котором гистологические изменения напоминают острый вирусный гепатит, что говорит о благоприятном прогнозе.
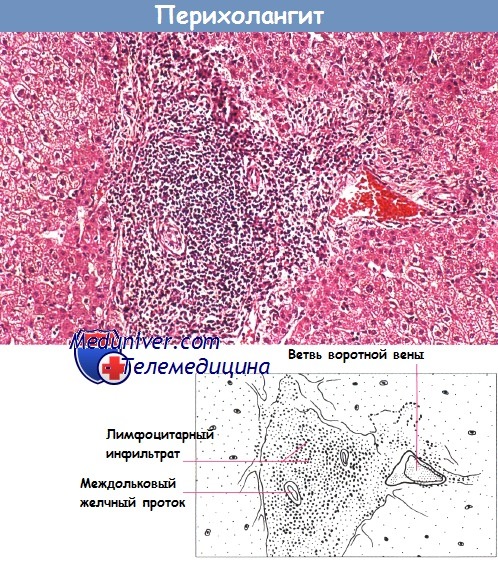
Биопсия печени: перихолангит у пациента с язвенным колитом. Желчный проток окружает выраженный воспалительный инфильтрат. Окраска гематоксилин-эозином.
До недавних пор хронический активный гепатит рассматривали как редкое осложнение воспалительного заболевания кишечника. При данном состоянии наблюдают всевозможные патологические изменения от перихолангита до хронического агрессивного гепатита и цирроза. Однако в настоящее время обнаружено, что вышеперечисленные проявления происходят вследствие первичного склерозирующего холангита, при котором поражаются одновременно внутри- и внепеченочные протоки.
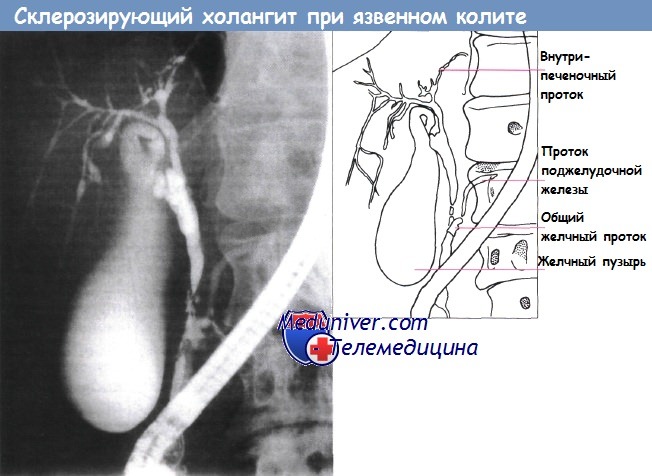
Эндоскопическая ретроградная холангиопанкреатограмма: первичный склерозирующий холангит у 40-летнего мужчины с язвенным колитом.
Заметна неровность общего желчного и левого внутрипеченочного протоков.
Видео лабораторная диагностика вирусных гепатитов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

