Что такое вирусная инфекция есно
Обновлено: 13.05.2024
Категории МКБ: Другие уточненные инфекции, характеризующиеся поражением кожи и слизистых оболочек (B08.8), Энтеровирусная инфекция неуточненная (B34.1), Энтеровирусная экзантематозная лихорадка [бостонская экзантема] (A88.0), Энтеровирусный везикулярный стоматит с экзантемой (B08.4), Энтеровирусный везикулярный фарингит (B08.5)
Общая информация
Краткое описание
Энтеровирусные инфекции (Enterovirosis) – группа антропонозных острых инфекционных заболеваний, вызываемых энтеровирусами, характеризующихся лихорадкой и полиморфизмом клинической картины (с преимущественным поражением ЦНС, сердечно-сосудистой системы, желудочно-кишечного тракта, мышечной системы, слизистых оболочек и кожи).
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| А85.0 | Энтеровирусный энцефалит, энтеровирусный энцефаломиелит |
| А87.0 | Энтеровирусный менингит; менингит, вызванный вирусом Коксаки/менингит, вызванный ЕСНО-вирусом |
| А88.0 | Энтеровирусная экзантематозная лихорадка (бостонская экзантема) |
| В08.4 | Энтеровирусный везикулярный стоматит с экзантемой, вирусная пузырчатка полости рта и конечностей |
| В08.5 | Энтеровирусный везикулярный фарингит, герпетическая ангина |
| В08.8 | Другие уточнённые инфекции, характеризующиеся поражением кожи и слизистых оболочек; энтеровирусный лимфонодулярный фарингит |
| В34.1 | Энтеровирусная инфекция неуточнённая; инфекция, вызванная вирусом Коксаки, БДУ; инфекция, вызванная ЕСНО-вирусом, БДУ |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| АД | артериальное давление |
| ДВС | диссеминированное внутрисосудистое свертывание |
| ИВЛ | искусственная вентиляция легких |
| ИТШ | инфекционно-токсический шок |
| ИФА | иммуноферментный анализ |
| КТ | компьютерная томография |
| МРТ | магнитно-резонансная томография |
| МКБ | международная классификация болезней |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ОПП | острое повреждение почек |
| ОРИТ | отделение реанимации и интенсивной терапии |
| ПЦР | полимеразная цепная реакция |
| РНК | рибонуклеиновая кислота |
| РН | реакция нейтрализации |
| РНГА | реакция непрямой гемагглютинации |
| РСК | реакция связывания комплемента |
| СЗП | свежезамороженная плазма |
| СМЖ | спинномозговая жидкость |
| СОЭ | скорость оседания эритроцитов |
| УЗИ | ультразвуковое исследование |
| ЦНС | центральная нервная система |
| ЭВИ | энтеровирусная инфекция |
| ЭКГ | электрокардиография |
| ЭхоКГ | эхокардиография |
| ЭЭГ | электроэнцефалография |
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, инфекционисты, терапевты, невропатологи, офтальмологи, дерматовенерологи, оториноларингологи, хирурги, анестезиологи-реаниматологи, организаторы здравоохранения.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
Классификация [1,2]
В зависимости от выраженности клиническ
их проявлений:
· бессимптомная (доклиническая);
· манифестная (клиническая);
В зависимости от тяжести течения:
· легкая;
· среднетяжелая;
· тяжелая.
Критерии тяжести:
- выраженность синдрома интоксикации;
- выраженность местных изменений;
В зависимости от течения:
· острое гладкое;
· с осложнениями;
· рецидивирующее.
В зависимости от наличия осложнений:
· неосложненная форма;
· осложненная форма (с указанием осложнения):
− пневмония;
− острый респираторный дистресс-синдром;
− отек-набухание головного мозга;
− судорожный синдром;
− гиповолемический шок;
− острое почечное повреждение;
− другие.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 1
Диагностические критерии 15
Жалобы на момент осмотра и\или в анамнезе:
Бессимптомная (доклиническая) стадия: активно жалоб не предъявляет.
Клиническая стадия (неосложненная): жалобы и клинические проявления зависят от формы заболевания. Нередко наблюдаются сочетанные признаки различных клинических форм.
Наиболее частые клинические проявления ЭВИ:
· Острое начало;
· Лихорадка (до 38 - 40ͦ С);
· Головная боль;
· Слабость, недомогание;
· Головокружение;
· Тошнота, рвота;
· Гиперемия зева;
· Зернистость задней стенки глотки;
· Гиперемия лица, шеи, верхней половины туловища;
· Сыпь на лице, туловище, конечностях (в том числе, ладонях и стопах);
· Энантема на слизистой полости рта;
· Инъекция сосудов склер.
Энтеровирусная инфекция и беременность 15:
Новорожденный может инфицироваться внутриутробно, но чаще — во время родов или сразу после них. Результат зависит от вирулентности конкретного циркулирующего серотипа, способа передачи инфекции и наличия или отсутствия пассивно передаваемых материнских антител.
Перенесенная инфекция Коксаки во время беременности может вызывать врожденные пороки развития сердечно-сосудистой (тетрада Фалло, атрезия аорты, атрезия трикуспидального клапана), мочеполовой и пищеварительной систем у новорожденного. Энтеровирус может быть причиной развития тяжелой инфекции центральной нервной системы у новорожденных.
Лабораторные исследования [1,2,6,13,14,17]:
Основные:
· ОАК: лейкопения, лейкоцитоз, относительный лимфоцитоз, моноцитоз, умеренное повышение СОЭ.
· ОАМ: протеинурия, цилиндрурия, микрогематурия (при токсическом поражении почек).
· ИФА или РПГА – используются парные сыворотки, полученные с интервалом в 10–12 дней (первая на 4–5-й день болезни, вторая – после 14-го дня болезни). Диагностический критерий – нарастание титра антител в 4 раза и более.
· ПЦР фекалий (носоглоточной слизи) на Enterovirus: детекция РНК Enterovirus.
· исследование СМЖ (при менингите):
- цвет – ликвор прозрачный, или слегка опалесцирующий;
- давление – жидкость вытекает струей или частыми каплями;
- лимфоцитарный плеоцитоз;
- повышение белка до 1-4,5 г/л (наиболее высокое - при развитии менингоэнцефалита);
- сахар в норме;
- снижение хлоридов.
Дополнительные:
· иммунохроматографический тест фекалий на энтеровирус;
· тест Xpert EV на энтеровирус в образцах СМЖ у пациентов с симптомами менингита (на основе ПЦР-анализа).
Инструментальные методы диагностики – проводятся по показаниям (при развитии осложнений):
· ЭКГ: признаки миокардита;
· рентгенография органов грудной клетки: признаки пневмонии;
· КТ и МРТ головного мозга: отек головного мозга, признаки менингоэнцефалита, дисциркуляторная энцефалопатия;
· УЗИ: оценка размеров печени и селезенки;
· ЭхоКГ: признаки миокардита, эндокардита, сердечной недостаточности;
· ЭЭГ: признаки судорожной активности, гибели мозга при энцефалите.
Показания для консультации специалистов:
Показания к консультации других специалистов определяет форма инфекции:
· консультация хирурга – при эпидемической миалгии;
· консультация офтальмолога – при эпидемическом геморрагическом конъюнктивите;
· консультация кардиолога – при перикардитах и миокардитах;
· консультация невропатолога – при менингите и менингоэнцефалитической форме энтеровирусной инфекции;
· консультация пульмонолога – при развитии пневмонии и бронхитов;
· консультация дерматолога – при поражении кожных покровов;
· консультация реаниматолога – для определения показаний перевода в ОРИТ.

Диагностический алгоритм: (схема)
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [1,2,5-12,17]
| Заболевание | Сходные симптомы | Отличительные симптомы | Лабораторные тесты |
| Инфекционный мононуклеоз | Лимфоаденопатия, ангина, гепатолиенальный синдром, лихорадка | Длительность не более 1 мес., преобладает системное увеличение лимфоузлов. | Положительный тест Пауля-Буннеля. В крови атипичные мононуклеары более 10%. |
| Краснуха | Увеличение затылочных лимфоузлов, экзантема | Эпиданамнез, кратковременность симптомов, поражаются только затылочные лимфоузлы. | Антитела к вирусу краснухи в нарастающем титре. |
| Токсоплазмоз | Энцефалит, лимфоаденопатия, гепатомегалия, желтуха, экзантема. | Эпиданамнез, хориоретинит, кальцификаты в головном мозге, висцеральные поражения. | Бактериология, серология, РСК, РНИФ, кожная проба |
| Острый менингоэнцефалит (вирусной, бактериальной этиологии). | Менингеальный, энцефалический синдром, полиомиелитоподобный синдром | Эпиданамнез, более четко очерчена клиническая картина, при бактериальных неменингококковых менингитах — наличие очагов инфекции. | Микробиология, серология, вирусология, иммунофлюоресцентный метод диагностики |
| Аденовирусная инфекция | Лихорадка, назофарингит, лимфаденит | Эпиданамнез, острое течение, лимфаденит преимущественно регионарных лимфоузлов | Вирусология, серология с нарастанием титра АТ, иммунофлюоресцентное исследование, гемограмма. |
| Энтеровирусная инфекция | Лихорадка, экзантема, полиадения, гепатолиенальный синдром, энцефалит. | Герпангина, диарея, лимфаденит менее выражен. | Серология в нарастающем титре. |
| Сепсис | Лихорадка, интоксикация, полиорганность проявлений, экзантема, менингит, отит, синусит, пневмонии. | Наличие первичного очага (кожа, легкие, кишечник и др.) | Выделение возбудителя из крови и др. материала, отрицательный тест на ВИЧ-АТ, гипогаммаглобулинемия, нормальное количество СД-4. |
| Хронический вирусный гепатит | Снижение аппетита, увеличение печени, селезенки, полиадения, желтуха. | Связь с перенесенным вирусным гепатитом, симптоматика выражена умеренно, полиорганность не характерна. | Маркеры ВГ (А, В, С, Д) в сыворотке крови, снижение СД-8, уровень СД-4 нормальный. |
| Кишечная инфекция, сальмонеллез (генерализованная форма). | Диарея, потеря массы, лихорадка, интоксикация, наличие очагов в других органах (менингит, пневмония) | Генерализованные формы развиваются только у детей первых месяцев жизни Преморбидный фон отягощен, чаще внутрибольничная инфекция | Посевы кала, крови, серология (РПГА) |
| Глистные инвазии. | Снижение аппетита, вялость, снижение массы тела, диарея, полиадения. | Эпидемиология, синдром мальабсорбции не характерен. | Обнаружение личинок гельминтов в кале, дуоденальном содержимом, мокроте, моче. |
| Туберкулез | Полиадения, интоксикация, поражение легких, ЦНС, лихорадка, потеря массы тела, слабость, гепатолиенальный синдром. | Эпиданамнез, наличие первичного комплекса в легких | Бактериология — выделение БК из мокроты, Rg- исследование легких (очаги, каверны). Туберкулиновые пробы. |
| Эпидемический паротит и паротиты другой этиологии. | Увеличение околоушных слюнных желез. | При эпидпаротите: возникает остро, проходит в течении 10 дней, могут вовлекаться другие слюнные железы, орхиты, панкреатиты. При опухоли, слюннокаменной болезни — процесс односторонний. | Серологические исследования с нарастанием титра антител (РНГА). Rg - логические методы исследования. |
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Серозный менингит и менингоэнцефалитическая форма энтеровирусной инфекции | Паротитная инфекция Туберкулезный менингит Менингококковая инфекция Пневмококковый менингит Hib менингит | Паротит, панкреатит, орхит Бак.исследование крови, ликвора, мокроты на TBC, Бак.исследование мазка из зева, ликвора, крови на менингококк, пневмококк, гемофильную палочку | -ИФА (IgM) -ПЦР фекалий |
| Эпидемическая миалгия | Острая хирургическая патология Плеврит Стенокардия | Консультация хирурга Рентгенография легких ЭКГ | -РН, РСК, РТГА и реакция преципитации в геле с энтеровирусным антигеном -ПЦР крови, ликвора -вирусологическое исследование носоглоточной слизи, СМЖ, фекалий, крови |
| Полиомиелитоподобная форма энтеровирусной инфекции | Полиомиелит | Вирусологическое исследование крови, кала | -РН, РСК, РТГА и реакция преципитации в геле с энтеровирусным антигеном -ПЦР крови, ликвора -вирусологическое исследование носоглоточной слизи, СМЖ, фекалий, крови |
| Энтеровирусная экзантема | Скарлатина Корь Краснуха Аллергия | Этапность высыпаний, характер и локализация экзантемы | -РН, РСК, РТГА и реакция преципитации в геле с энтеровирусным антигеном -ПЦР крови, ликвора -вирусологическое исследование носоглоточной слизи, СМЖ, фекалий, крови |
| Герпангина | Афтозный стоматит | -РН, РСК, РТГА и реакция преципитации в геле с энтеровирусным антигеном -ПЦР крови, ликвора -вирусологическое исследование носоглоточной слизи, СМЖ, фекалий, крови | |
| Энтеровирусная диарея | Острые диарейные инфекции | Бак.исследованиекала на патогенную флору | -РН, РСК, РТГА и реакция преципитации в геле с энтеровирусным антигеном -ПЦР крови, ликвора -вирусологическое исследование носоглоточной слизи, СМЖ, фекалий, крови |
Алгоритм дифференциального диагноза серозных менингитов:
Желтуха у ребенка при инфекции ЕСНО-вируса, парвовируса и аденовируса
Кишечный цитопатогенный вирус человека (ЕСНО-вирус, РНК-энтеровирус) может быть причиной неонатальной заболеваемости и смертности. Наиболее распространен ЕСНО-вирус 11-го типа, который передается от матери в течение перинатального периода, причем антенатальная трансплацентарная передача более значима по сравнению с передачей вируса в процессе родов.
Известно о 4 случаях смерти недоношенных детей от заболевания, вызванного ECHO-вирусом 11-го типа, во время вспышки энтеровирусной инфекции. У каждого из этих детей на 1-й неделе жизни развивалась желтуха с последующим фульминантным поражением печени.
Один ребенок, имевший острый гепатит (обусловленный ЕСНО-вирусом 11-го типа) и последующую печеночную недостаточность, выжил, но у него развился асцит, плохо поддающийся терапии. Также сообщалось о новорожденном, которому было проведено успешное лечение фульминантного поражения печени с помощью ортотопической трансплантации печени.

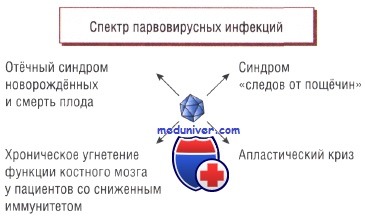
Парвовирус В19 — это ДНК-вирус, который может вызвать тяжелую внутриутробную инфекцию с характерными лейкобластной и эритробластной реакциями в печени и селезенке, а также отложением гранул гемосидерина в гепатоцитах и купферовских клетках.
Это ведет к выраженной анемии, неиммунной водянке и летальному исходу. Парвовирусная инфекция подтверждается исследованием материнской крови на IgM к парвовирусу и выявлением ДНК парвовируса в органах плода. Изучается возможность практического применения метода ПЦР как способа диагностики внутриутробной парвовирусной инфекции у плода.
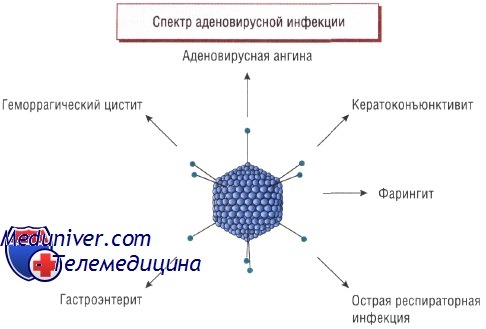
Аденовирус — патоген дыхательных путей — у новорожденных может вызывать гепатит. Острая аденовирусная инфекция обычно ведет к летальному исходу из-за массивного некроза печени. В гепатоцитах выявляются заметные внутриядерные вирусные включения. Специфическое лечение аденовирусной инфекции у новорожденных не разработано.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Энтеровирусные серозные менингиты. Клиника и диагностика энтеровирусных менингитов
Эпидемии энтеровирусного менингита в СССР были довольно часты в период с 1952 по 1965 г. В последние годы число и размер эпидемических вспышек значительно уменьшились, однако спорадические формы заболевания продолжают регистрироваться с прежней частотой. Источником инфекции являются больные и вирусоносители. Среди здоровых людей частота вирусоносительства достигает 50% и более. Основные пути передачи инфекции — воздушно-капельный или фекально-оральный. Возможна трансплацентарная передача вируса плоду.
Вирус, попадая в носоглотку и желудочно-кишечный тракт, обусловливает начальные симптомы заболевания, воспалительные изменения зева, легкие катары верхних дыхательных путей, лимфаденит, приступообразные боли в животе. Их продолжительность колеблется от нескольких часов до нескольких дней. Далее вирус проникает в кровь. Стадия вирусемии сопровождается подъемом температуры и другими общеинфекционными симптомами. Гематогенным путем вирус заносится в нервную систему. Наиболее часто он поражает оболочки. Серозный менингит составляет 80% энтеровирусных заболеваний нервной системы.
Клиническая картина энтеровирусных менингитов характеризуется преобладанием признаков повышения внутричерепного давления. Дети беспокойны, нарушается сон. В первый день болезни появляется повторная рвота. Менингеальные признаки часто отсутствуют, особенно у детей 1-го года жизни. У некоторых больных наблюдаются судороги. Характерен внешний вид робенка: лицо гиперемировано, склеры инъецированы, носогубной треугольник бледный, кожа сухая. В 6—8% случаев бывает полиморфная сыпь, которая нередко дает повод диагностировать заболевание как корь или краснуху. Изменения спинномозговой жидкости такие же, как при других формах серозного менингита. Иногда в первые дни наблюдается нейтрофильный или смешанный цитоз, который затем сменяется лимфоцитарным. Количество белка может быть снижено вследствие увеличения количества циркулирующей жидкости. В периферической крови у многих больных выявляется сдвиг лейкоцитарной формулы влево при нормальном, слегка повышенном или пониженном количестве лейкоцитов. В первые дни болезни СОЭ может быть повышена. Изменения глазного дна в виде расширения, извитости и легкого отека вен обнаруживают у 25—30% больных энтеровирусным менингитом.
Течение менингита обычно доброкачественное. На 2—4-й день исчезают общемозговые симптомы. Состав ликвора нормализуется через 2—3 нед. Иногда через 5—7 дней после падения температуры возможен ее новый подъем и повторное появление общемозговых и менингеальных симптомов. Частота рецидивов при разных вспышках колеблется в больших пределах — 10— 40%. После перенесенного менингита обычно не бывает остаточных явлений. У некоторых детей наблюдается постинфекционный астенический синдром.
Следует отметить, что у детей раннего возраста энтеровирусная инфекция может протекать в виде более распространенного поражения нервной системы с включением головного и спинного мозга и развитием менингоэнцефалита или менингоэнцефа-ломиелита.
Диагноз энтеровирусного менингита основывается на эпидемиологических данных и вирусологических исследованиях. Массовость, высокая контагиозность и выраженная очаговость не характерны для менингитов другой этиологии. Важным является выявление в эпидемических очагах других форм заболеваний, вызываемых вирусами ECHO и Коксаки, таких, как эпидемическая миальгия, энтеровирусная лихорадка, полиомиелитоподобные паралитические заболевания. Вирусологическое исследование ликвора и крови, подтвержденное результатами серологических реакций парных сывороток крови с ростом титра антител более чем в 4 раза, позволяет установить этиологию заболевания. Выделение вирусов из носоглоточных смывов и испражнений не является доказательным вследствие широко распространенного вирусоносительства.
Лечение симптоматическое. Назначают средства, снижающие внутричерепное давление. Хороший лечебный эффект оказывает спинномозговая пункция. Снижение давления ликвора приносит значительное облегчение больным.
Показаны также десенсибилизирующие препараты, витаминотерапия, общеукрепляющее лечение. Больных, перенесших вирусный серозный менингит, берут на диспансерный учет.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Острая антропонозная вирусная инфекция с преимущественным поражением верхних дыхательных путей и ЖКТ. Частота • Заболевание распространено повсеместно • Практически у всех обследуемых 20–25-летнего возраста выявляют АТ к реовирусам.
Этиология. Возбудитель — РНК-геномные вирусы рода Reovirus (Orthoreovirus) семейства Reoviridae. Выделяют 3 серотипа, подразделяемых на различные серовары по наличию трёх или четырёх перекрёстно реагирующих Аг.
Эпидемиология • Резервуар и источник инфекции — человек, животные не имеют эпидемиологического значения, хотя вирус патогенен для многих из них • Больной человек выделяет возбудитель из ротоглотки в течение 7–10 дней, из кишечника — до 5 нед • Механизм передачи — аэрозольный, не исключён алиментарный путь заражения. Известны случаи внутриутробной (трансплацентарной) передачи новорождённым • Естественная восприимчивость людей — высокая, однако клинически выраженные заболевания встречают преимущественно у детей • Заболеваемость выше среди городского населения, отличается осенне-зимней сезонностью.
Клиническая картина • Длительность инкубационного периода не превышает 2–5 дней • Заболевание начинается с появления насморка и кашля или (чаще у детей) их сочетания с рвотой, болями в животе и жидким стулом без примесей • Интоксикация выражена умеренно, у детей проявляется сильнее, иногда с подъёмом температуры тела до 38–39 °С • При осмотре отмечают гиперемию лица, инъекцию сосудов конъюнктив и склер, нерезкую гиперемию зева • В лёгких выслушивают сухие хрипы и жёсткое дыхание • При пальпации живота у части больных можно определить болезненность и шумы кишечной перистальтики в правой подвздошной области, иногда увеличение печени • У детей протекает с поражением органов дыхания, пищеварения, нервной системы. Возможно развитие пневмонии, гастроэнтерита, гепатита.
Дифференциальная диагностика. Реовирусную инфекцию следует отличать от ОРВИ различной этиологии, энтеровирусных и бактериальных кишечных инфекций.
Лабораторная диагностика • Реовирусы можно выделить из слизи носоглотки и испражнений, однако из-за сложности и длительности на практике вирусологические исследования не проводят • Основу лабораторной диагностики составляют серологические исследования (РТГА, РСК, РИФ).
Осложнения. Течение заболевания благоприятное. При развитии пневмонии длительность заболевания составляет 3–4 нед и более.
Лечение. Проводят патогенетическую и симптоматическую терапию.
МКБ-10 • B97.5 Реовирусы как возбудители болезней, классифицированных в других рубриках.
Код вставки на сайт
Острая антропонозная вирусная инфекция с преимущественным поражением верхних дыхательных путей и ЖКТ. Частота • Заболевание распространено повсеместно • Практически у всех обследуемых 20–25-летнего возраста выявляют АТ к реовирусам.
Этиология. Возбудитель — РНК-геномные вирусы рода Reovirus (Orthoreovirus) семейства Reoviridae. Выделяют 3 серотипа, подразделяемых на различные серовары по наличию трёх или четырёх перекрёстно реагирующих Аг.
Эпидемиология • Резервуар и источник инфекции — человек, животные не имеют эпидемиологического значения, хотя вирус патогенен для многих из них • Больной человек выделяет возбудитель из ротоглотки в течение 7–10 дней, из кишечника — до 5 нед • Механизм передачи — аэрозольный, не исключён алиментарный путь заражения. Известны случаи внутриутробной (трансплацентарной) передачи новорождённым • Естественная восприимчивость людей — высокая, однако клинически выраженные заболевания встречают преимущественно у детей • Заболеваемость выше среди городского населения, отличается осенне-зимней сезонностью.
Клиническая картина • Длительность инкубационного периода не превышает 2–5 дней • Заболевание начинается с появления насморка и кашля или (чаще у детей) их сочетания с рвотой, болями в животе и жидким стулом без примесей • Интоксикация выражена умеренно, у детей проявляется сильнее, иногда с подъёмом температуры тела до 38–39 °С • При осмотре отмечают гиперемию лица, инъекцию сосудов конъюнктив и склер, нерезкую гиперемию зева • В лёгких выслушивают сухие хрипы и жёсткое дыхание • При пальпации живота у части больных можно определить болезненность и шумы кишечной перистальтики в правой подвздошной области, иногда увеличение печени • У детей протекает с поражением органов дыхания, пищеварения, нервной системы. Возможно развитие пневмонии, гастроэнтерита, гепатита.
Дифференциальная диагностика. Реовирусную инфекцию следует отличать от ОРВИ различной этиологии, энтеровирусных и бактериальных кишечных инфекций.
Лабораторная диагностика • Реовирусы можно выделить из слизи носоглотки и испражнений, однако из-за сложности и длительности на практике вирусологические исследования не проводят • Основу лабораторной диагностики составляют серологические исследования (РТГА, РСК, РИФ).
Осложнения. Течение заболевания благоприятное. При развитии пневмонии длительность заболевания составляет 3–4 нед и более.
Лечение. Проводят патогенетическую и симптоматическую терапию.
МКБ-10 • B97.5 Реовирусы как возбудители болезней, классифицированных в других рубриках.
Бронхит острый - диффузное острое воспаление трахеобронхиального дерева (слизистой оболочки бронхов).
Эховирусы или "вирусы-сиротки" (англ. ECHO, Enteric Cytopathic Human Orphan) - вид РНК-содержащего вируса, принадлежащего роду энтеровирусов (как и вирусы Коксаки). Они составляют самую большую подгруппу, состоящую из 32 серотипов.
Эховирусы вызывают целый ряд болезней - от незначительных лихорадок, до тяжелых, потенциально смертельных заболеваний (например, асептический менингит, энцефалит, паралич, миокардит).
Различные серотипы имеют разные периоды циркуляции в человеческой популяции и вызывают различные клинические проявления при инфицировании. Изменения циркулирующих серотипов могут быть связаны с возникновением крупных эпидемических вспышек эховирусной инфекции.
Острый бронхит является одной из нетяжелых форм эховирусной инфекции и выделен в отдельную нозологическую единицу вследствие потенциальной опасности эпидемиологических вспышек в детских коллективах. Клинически эховирусный острый бронхит практически не отличается от острого бронхита, вызванного вирусом Коксаки ( подробнее см. "Острый бронхит, вызванный вирусом Коксаки" - J20.3)
Примечание. Другие проявления эховирусной инфекции описаны в следующих подрубриках:
- Энтеровирусный энцефалит - A85.0+ (G05.1*);
Этиология и патогенез
Серотип 11 ECHO-вирусов является наиболее частой причиной респираторных заболеваний, хотя серотипы 4, 8, 9, 20, 22 и 25 также могут являться возбудителями.
У добровольцев, зараженных экспериментально, а иногда и у пациентов с естественно приобретенным заболеванием, некоторые Коксаки- и ECHO могут быть связаны с воспалением легких. Роль энтеровирусов в развитии заболеваний нижних дыхательных путей пока четко не определена и в настоящее время они должны рассматриваться, как редкие причины пневмонии.
Эпидемиология
Факторы и группы риска
- возраст;
- сопутствующие заболевания легких и сердца;
- курение;
- плохие социально-бытовые условия;
- несоблюдение правил санитарии и гигиены в домашних условиях и в коллективах.
Клиническая картина
Cимптомы, течение
Диагностика
Лабораторная диагностика
1. Выделение культуры вируса является долгим и сложным способом, который в силу длительности верификации возбудителя (3-8 дней), как правило, уже не играет роли в принятии решения о ведении пациента. Анализ может быть полезным для составления плана противоэпидемических мероприятий.
3. Серологическая диагностика. Требует применения метода парных сывороток с интервалом в 14 дней. В связи с этим не оправдана клинически, так как типирование инфекции в период выздоровления у конкретного пациента представляет скорее эпидемиологический интерес.
Иммунофлюоресцентная диагностика по мазкам из зева и носа представляется весьма перспективной, однако убедительные данные по эффективности этого метода отсутствуют.
Дифференциальный диагноз
Осложнения
Лечение
Специального лечения, кроме симптоматического (жаропонижающие, бронхолитики, ингаляции солевых растворов), не существует. Ниже приведенные препараты хотя и признаны перспективными, тем не менее не имеют убедительной доказательной базы для лечения острого бронхита энтеровирусной этиологии:
- внутривенное введение человеческого иммуноглобулина (IVIG);
- рекомбинантные интерфероны;
- плеконарил (в том числе в виде назального спрея);
Следует понимать, что острый бронхит является так называемым "спонтанно самоизлечивающимся (самоликвидирующимся) заболеванием" и целесообразность применения этих препаратов также весьма дискутабельна. Данные препараты могут применяться, например, у новорожденных, у иммунокомпрометированных пациентов, при длительном затяжном течении заболевания.
Нет убедительных доказательств в пользу применения антибиотиков, кортикостероидов.
Читайте также:

