Цинга это вирус или бактерия
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровоточивость десен: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кровоточивость десен появляется во время чистки зубов или пережевывания твердой пищи, например, яблок или сырой моркови. Следует помнить, что в некоторых случаях это состояние может быть симптомом таких серьезных заболеваний полости рта как гингивит и пародонтит.
Кроме того, к настоящему моменту накоплено большое количество данных, доказывающих взаимосвязь сахарного диабета и сердечно-сосудистых патологий с воспалением пародонта (тканей, окружающих зубы).
Разновидности кровоточивости десен
По частоте проявлений кровоточивость десен может быть хронической, то есть возникающей регулярно, или носить ситуативный характер – как правило, в ответ на травму десны.
Возможные причины кровоточивости десен
Причины появления кровоточивости десен можно разделить на две основные группы:
- Патологии ротовой полости.
- Патологии систем организма.
- Гингивит. Для этого заболевания характерно развитие воспаления слизистой оболочке десен. Симптомами данного состояния являются покраснение либо синюшность десен, их отек и кровоточивость. В запущенных случаях проявления заболевания мешают приему пищи и беспокоят даже во сне.
- Пародонтит – заболевание, требующее обязательного обращения к стоматологу. Характеризуется выраженной кровоточивостью десен, шаткостью зубов, шейки которых оголяются, в результате чего зубы выпадают. Пародонтит нередко сопровождается сильным воспалением вплоть до выделения гноя из кармана, образующегося между зубом и десной.
- Зубной камень представляет собой затвердевшие остатки пищи и продукты жизнедеятельности бактерий полости рта. Он травмирует десны, что ведет к их кровоточивости. Различают поддесневые камни (внешне незаметные) и наддесневые (видны невооруженным глазом).
- неприятные и болезненные ощущения при прикосновении (надавливании на десны, чистке зубов);
- неприятный запах изо рта;
- повышенное слюноотделение, не связанное с другими заболеваниями полости рта или органов желудочно-кишечного тракта;
- зубной налет и камни;
- изменение внешнего вида десен (набухание, появление красноты или синюшности);
- изменение внешнего вида зубов (оголение шейки, изменение цвета вследствие отложения зубного камня).
Наиболее часто встречающиеся патологии организма, ведущие к кровоточивости десен
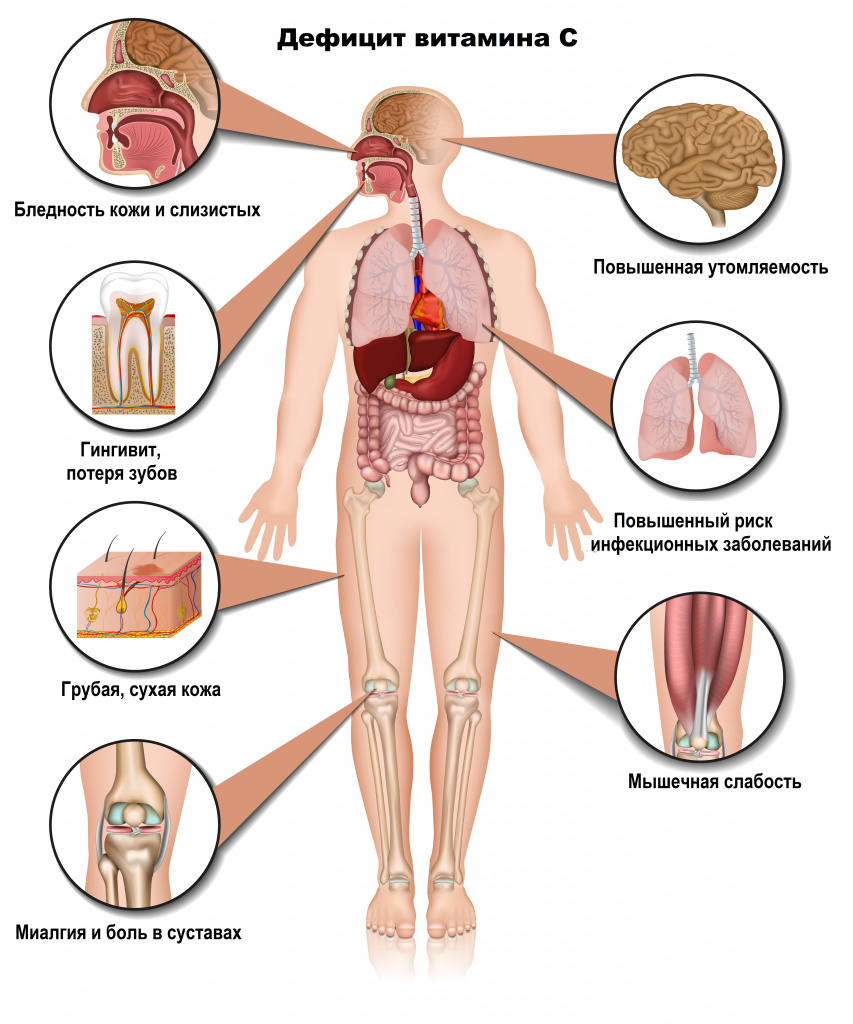
Авитаминоз. Всем известное заболевание цинга связано с недостаточным поступлением в организм витамина С, это проявляется повышенной кровоточивостью десен, нарушением синтеза коллагена, в результате чего соединительная ткань не может полностью осуществлять свои функции.
Причиной кровоточивости десен может стать недостаточное поступление в организм витамина А (ретинола), рибофлавина и пиридоксина (В2 и В6), кальциферола (витамина Д, в частности, его разновидности – витамина Д3), токоферола (витамина Е), никотиновой кислоты (витамина РР) и витамина К. Последний не только влияет на структуру тканей, но и участвует в процессах свертывания крови.
Гормональная перестройка организма, возникающая в период беременности и полового созревания подростков, может также сопровождаться кровоточивостью десен.
При сахарном диабете поражаются мелкие сосуды всего организме, в том числе и ротовой полости, сетчатки глаза и т.д.
Для гепатитов различной этиологии также характерно развитие кровоточивости десен, поскольку в печени синтезируется много факторов свертывания крови. С учетом того, что свертывающая система крови человека работает по принципу каскада, недостаток хотя бы одного элемента ведет к нарушению гемостаза. Для гепатитов характерен смешанный тип нарушения свертывания, обусловленный и нехваткой многих витаминов в результате нарушения их всасывания, и снижением уровня тромбоцитов, и поражением печени как источника факторов свертывания.
Лейкозы, а также заболевания крови различного характера, ведущие к снижению количества тромбоцитов, или наоборот, повышающие вязкость крови, могут проявляться повышенной кровоточивостью десен. При этих заболеваниях обращает на себя внимание бледность кожи и видимых слизистых оболочек, появление кровотечений различных локализаций, синяков, повышенная утомляемость, слабость; возможна ночная потливость, лихорадка, не обусловленная какими-либо другими причинами.
К каким врачам обращаться при кровоточивости десен
Если врачу не удается найти первопричину кровоточивости, необходима консультация терапевта , эндокринолога или гастроэнтеролога .
Диагностика и обследования при кровоточивости десен
При подозрении на сахарный диабет как причину кровоточивости десен необходимо назначают глюкозотолерантный тест, определение гликированного гемоглобина в крови, определение уровня глюкозы в крови натощак и в течение дня.
Синонимы: Анализ крови на ГТТ; Пероральный глюкозотолерантный тест (ПГТТ); Тест на толерантность к глюкозе; Проба с 75 граммами глюкозы. Glucose Tolerance Test (GTT); Oral Glucose Tolerance Test (ОGTT). Краткое описание исследования «Глюкозотолерантный тест с определением гл.
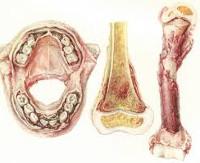
Цинга – это заболевание группы авитаминозов, служащее клиническим проявлением дефицита витамина C. Основные симптомы – кровоточивость и набухание десен, поражение кожных покровов (сухость, петехии на конечностях с синеватым оттенком), костно-суставной системы (гемартроз, расшатывание зубов c дальнейшим их выпадением). Диагноз устанавливается на основании характерных клинических признаков, анамнестических данных, рентгенологического исследования. Лечение заключается в заместительной терапии аскорбиновой кислотой, соблюдении диеты с достаточным содержанием данного витамина.
МКБ-10
Общие сведения

Причины цинги
Аскорбиновая кислота, обладающая множеством биохимических функций, не синтезируется эндогенно в организме человека. Всасывание витамина С происходит в 12-ти перстной кишке, затем он накапливается в железистой ткани (преимущественно в мозговом слое надпочечников и щитовидной железе). Необходимые запасы данного вещества у взрослых составляют около 1500 мг. Причинами возникновения цинги могут являться:
- Нарушение всасывания витамина С. Усвоение аскорбиновой кислоты непосредственно связано с правильной работой желудочно-кишечного тракта. В условиях нарушения пристеночного переваривания (деструктивные изменения кишечного эпителия, например, при глистных инвазиях) и полостного пищеварения (панкреатит, длительная диарея) всасывание витамина снижается или полностью прекращается.
- Недостаточное поступление. Данная причина реализуется при несоблюдении ежедневного разнообразного питания, но она маловероятна, так как аскорбиновая кислота содержится практически во всех овощах, фруктах, ягодах. Суточная потребность составляет 70-100 мг для взрослых и 30-70 мг для детей. При абсолютном дефиците витамина цинга развивается в период от 4-х до 12-ти недель.
Факторы риска
К факторам риска развития цинги относятся беременность и лактация, тяжёлый физический труд, инфекционные болезни, которые приводят к чрезмерной активации симпатоадреналовой системы. В таком состоянии усиливается катаболизм (распад) всех веществ, в том числе – аскорбиновой кислоты. Алкоголизм, табакокурение снижают адаптационные возможности организма, что влечёт за собой увеличение потребности в витамине С.
Патогенез
Витамин С участвует в окислительно-восстановительных процессах, отвечает за синтез и распад многих веществ. При цинге происходят аберрации в механизме образования коллагена – фибриллярного белка, составляющего основу соединительной ткани. При его дефекте тормозится активность остеобластов, нарушается структурирование белковых матриц и, как следствие, снижаются процессы окостенения.
Эндотелиальная выстилка сосудов также представлена коллагеном, который обеспечивает её морфофункциональную целостность и отвечает за процессы гемостаза. В результате дефектов эндотелия увеличивается проницаемость сосудистой стенки, что клинически проявляется кровотечениями различной локализации.
Аскорбиновая кислота принимает участие в образовании гемоглобина, осуществляя переход трёхвалентного железа в двухвалентное, которое становится пригодным для реабсорбции (всасывания). При дефиците железа нарушается цикл образования гема, развивается микроцитарная гипорегенераторная анемия. Недостаток витамина С приводит к снижению активности кофермента тетрагидрофолата, отвечающего за метаболизм фолиевой кислоты. На фоне таких изменений наблюдаются лабораторные признаки мегалобластной анемии.
Классификация
Систематизация форм цинги осуществляется по клиническим проявлениям, этиологическому фактору. Она может быть первичной (экзогенной) – возникающей на фоне алиментарной недостаточности витамина С, вторичной (эндогенной), вызванной повышенной потребностью и нарушением всасывания. По критерию тяжести различают 3 степени:
Симптомы цинги
Клинические проявление цинги начинаются с общей слабости, утомляемости. Снижение прочности коллагена капилляров и венул служит причиной петехий на конечностях, часто сопровождающихся перифолликулярным гиперкератозом. Отмечаются кровоизлияния в слизистые оболочки (геморрагический пародонтит), толщу мышц, что клинически проявляется миалгией различной степени. При попадании крови в полость сустава развивается характерный для цинги гемартроз, преимущественно коленный. Возникают распирающие боли, сустав увеличивается в объеме, при значительном скоплении геморрагического экссудата наблюдается сглаживание контура.
В результате дефицита Fe2+ в организме происходит снижение уровня железосодержащих ферментов (цитохрома, пероксидазы), что проявляется сидеропеническим синдромом: извращением вкуса, пристрастием к острой, пикантной пище. Развиваются дистрофические изменения ногтей, они становятся тонкими, тусклыми, появляется исчерченность; волосы редеют, легко ломаются. Сниженный уровень железа приводит к анемии с её классической клиникой: головокружение, недомогание, тахикардия.
Изменения эндокринной системы представлены гипофункцией мозгового вещества надпочечников. Дефицит катехоламинов приводит к артериальной гипотензии, нарушению нервной проводимости, усиливая проявления имеющейся анемии. Частые вирусные, бактериальные инфекции возникают на фоне иммуносупрессии, всегда имеющейся при цинге. За счёт угнетения остеогенеза ослабевает фиксация зубов, что приводит к их выпадению.
Осложнения
Как правило, осложнения связаны с присоединением вторичной инфекции, так как очаги кровоизлияний являются благоприятной средой для размножения микроорганизмов. На языке, миндалинах образуется гнойный налёт, возникает некроз слизистой оболочки. Дефекты коллагена и геморрагический выпот в суставы сопровождаются контрактурами, анкилозами. В некоторых случаях кровь из сосудов пропотевает в полость перикарда, наблюдается геморрагический перикардит с переходом в тампонаду сердца. Кровоизлияния в желудочки мозга, межоболочечные пространства сопровождаются повышением внутричерепного давлением с риском развития дислокационного синдрома.
Диагностика
Поскольку клинические проявления цинги достаточно специфичны, диагностика не представляет особых трудностей. Обследование проводят врач-гастроэнтеролог, стоматолог и специалисты других профилей в зависимости от картины заболевания. Осложнения цинги представляют реальную угрозу для жизни больного, поэтому необходима своевременная диагностика, которая имеет следующую стадийность:
- Клинический опрос и осмотр. Пациенты жалуются на проявления анемического и геморрагического синдромов: быструю утомляемость, слабость, кровоточивость различной локализации. Анамнез характеризуется наличием хронических заболеваний ЖКТ, отсутствием в рационе продуктов с высоким содержанием витамина С. Кожные покровы бледные с множеством петехий. Определяется кровоточивость десен, расшатывание зубов, деформации костей.
- Инструментальные исследования. При отсутствии чётких данных, указывающих на алиментарную недостаточность витамина С, проводится ФГДС, колоноскопия. При подозрении на панкреатит, гепатит необходимо УЗИ брюшной полости. Для исключения или подтверждения кровоизлияний в серозные и суставные полости применяется рентгенографии ОГК, суставов. Ранним рентгенологическим признаком цинги является общий остеопороз костной ткани.
- Лабораторные исследования. В анализах крови обнаруживаются изменения, характерные для железодефицитной анемии. В копрограмме ‒ признаки мальдигестии, мальабсорбции. Определение концентрации аскорбиновой кислоты в плазме является незаменимым методом в спорных случаях. Референсные значения витамина С в крови составляют 4-20 мкг/мл.
Дифференциальная диагностика
Дифференциальная диагностика требует исключения заболеваний, представленных синдромом геморрагического диатеза:
- врождённых форм дефицита факторов свёртывания крови (гемофилии, болезни Стюарта-Прауэра):
- приобретённых форм – при циррозе печени, геморрагических лихорадках (Крымской, Эбола).
Экссудативный перикардит, возникающий при цинге, необходимо дифференцировать с инфарктом миокарда.
Лечение цинги
Терапевтические мероприятия определяются степенью тяжести цинги. Лечение лёгкой степени проводится под контролем диетолога в амбулаторных условиях с соблюдением рационального питания. Средняя и тяжёлая степени требуют обязательной госпитализации в терапевтический стационар, назначения лечебного питания, постельного режима, коррекции сопутствующих расстройств.
Диетотерапия
Основным немедикаментозным методом лечения цинги является диетотерапия. Она включает обязательный расчёт суточной калорийности, соотношения основных макро-, микронутриентов с учётом возрастно-половых, профессиональных особенностей и соблюдение составленного рациона. Он представлен продуктами, богатыми витамином С, в большинстве своём растительного происхождения: листовые овощи (белокочанная и брюссельская капуста, брокколи), красный плоды (томаты, перец), цитрусовые фрукты. Рекордсмен по содержанию аскорбиновой кислоты - сухой шиповник, в 100 г которого содержится 1200 мг витамина С.
Медикаментозное лечение
При средней и тяжёлой степени тяжести наряду с диетой требуется медикаментозная терапия, целью которой является коррекция обмена витаминов, купирование болевого синдрома и неотложных состояний. Для этого используются лекарственные средства различных фармакологических групп. При цинге применяются следующие виды лечения:
- Этиотропное. Основное медикаментозное воздействие нацелено на лечение заболеваний ЖКТ. Назначаются ферментные препараты, содержащие панкреатин, компоненты желчи и энзимы неживотного происхождения. При глистных инвазиях проводится дегельминтизация в зависимости от вида возбудителя. В случае алиментарной недостаточности витамина С назначается аскорбиновая кислота в таблетках и парентерально в течение 1 месяца.
- Симптоматическое. Терапия направлена на остановку кровотечений: с этой целью применяются хлорид кальция, аминокапроновая и транексамовая кислота. В тяжёлых случаях выполняется переливание эритроцитарной массы, плазмы. Железодефицитная анемия корректируется препаратами железа. При миалгии используются местные и системные НПВС, обладающие достаточным анальгезирующим эффектом.
Прогноз
Своевременно начатая рациональная терапия неосложнённой формы авитаминоза С даёт благоприятные перспективы для жизни, выздоровления и трудоспособности. Прогноз ухудшается при цинге средней и тяжёлой степени, становясь сомнительным в случае массивных кровоизлияний в серозные полости и неблагоприятным при кровоизлиянии в мозг. Присоединение вторичной инфекции, обострение сопутствующих заболеваний существенно ухудшает прогноз.
Профилактика
Основную и главную роль в профилактике гипо-, авитаминоза составляет диета. Немаловажным аспектом является санитарно-просветительская работа, которая заключается в пропаганде здорового образа жизни, консультировании по вопросам рационального и сбалансированного питания. Компенсация соматической патологии ЖКТ, санация очагов хронической инфекции, назначение витаминных комплексов лицам из группы риска представляют собой важнейшие меры, предупреждающие развитие цинги.
3. Цинга – забытое заболевание под маской геморрагического васкулита/ Чипигина Н.С. и соавт.// Архивъ внутренней медицины. – 2017 - №3 (35).
4. Витамин С: классические представления и новые факты о механизмах биологического действия/ • Тимирханова Г.А., Абдуллина Г.М., Кулагина И.Г.// Вятский медицинский вестник. – 2007.
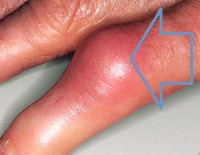
Чинга – это инфекционное заболевание, характеризующееся воспалением суставов и околосуставных тканей пальцев рук. Данной патологией чаще страдают люди, работающие в морской промышленности. Клинически проявляется выраженным отеком, болью и резким ограничением движений в одном из суставов пальцев рук. Диагноз ставится на основании симптоматики, анамнестических данных и рентгенографической картины. Лечение осуществляется с помощью рассечения отечных тканей, применения антибактериальных средств и нестероидных противовоспалительных препаратов. В тяжелых случаях проводится артротомия.
МКБ-10
Общие сведения

Причины чинги
Возбудителями зверовой цинги являются грамположительные диплококки. Заражение происходит через мелкие раны в кожных покровах при разделке или обработке морских промысловых животных – морских зайцев, тюленей, нерп, у которых бактерии обитают на шкуре и слизистой оболочке внутренних органов пищеварительной системы. При этом сами животные чингой не болеют. В группе повышенного риска находятся работники морского зверобойного промысла в северных морях, постоянно контактирующие с животными и не соблюдающие технику безопасности. К развитию инфекции предрасполагают различные патологии, снижающие реактивность иммунной системы ‒ сахарный диабет, хронический алкоголизм, болезни крови (анемии, гемобластозы).
Патогенез
При проникновении бактерий в поврежденную кожу в ней образуются воспалительные инфильтраты, распространяющиеся на подкожную клетчатку, сустав и периартикулярные ткани (мышцы, связки, сухожилия). Диплококки продуцируют экзотоксин, приводящий к постепенному разрушению хрящевых поверхностей суставов и метаэпифизарных концов костей. При патологоанатомическом исследовании отмечаются признаки продуктивного воспалительного процесса – большое количество лимфоцитов, плазматических клеток и фибробластов, расположенных вокруг сосудов. Костные трабекулы истончены, замещены менее прочной остеоидной тканью и воспалительными инфильтратами.
Классификация
По клиническому течению, тяжести и вероятности осложнений в клинической ревматологии выделяют следующие формы чинги:
- Параартикулярная. Наиболее доброкачественный вариант. Течение болезни постепенное и очень мягкое, деструкции костей не происходит. В большинстве случаев наступает выздоровление.
- Артикулярная. Характерна выраженная отечность и боль в суставе. Отмечается склонность к хроническому течению с постоянными обострениями. Почти всегда заканчивается анкилозом и деформирующим остеоартрозом, значительно затрудняющими движения в суставе.
- Смешанная. Самая тяжелая форма. Присоединяется острый гнойный артрит вследствие наслоения вторичной бактериальной инфекции (стафилококков, стрептококков).
Симптомы чинги
Инкубационный период (время от непосредственного заражения до появления симптомов) может колебаться от 2 до 20 дней. Самый ранний признак – слабая тупая боль в месте ранения. Через 1-2 дня начинает болеть сустав (чаще всего – проксимальный межфаланговый). Одновременно с этим возникает отек сустава, практически сразу ограничивающий движение в нем. С увеличением отечности нарастает и боль в суставе, которая становится ноющей и пульсирующей. Место поражения твердое, напряженное, кожа над суставом приобретает бледный, затем синюшный оттенок.
Любое движение вызывает сильнейшую боль. Утрачивается кожная чувствительность. Отек захватывает весь палец, может распространиться на кисть и предплечье. Возможны вывихи и подвывихи сустава. Примерно через 2 недели воспалительный процесс стихает, что несколько облегчает состояние больного. Обратное развитие медленное, обычно около 2-3 месяцев. Типичен переход в хроническую фазу. Обострению способствуют охлаждение, физическая нагрузка, употребление алкоголя. В острый период ухудшается общее самочувствие – слабость, потеря аппетита, нарушение сна. Температура при этом остается нормальной.
Осложнения
Чинга считается относительно доброкачественным заболеванием с высоким процентом выздоровлений. Серьезные последствия, представляющие угрозу для жизни больного, наступают крайне редко. Самый частый неблагоприятный исход – анкилоз и остеоартроз, возникающие из-за разрушения метаэпифизарных пластинок суставов и приводящие к деформации пальцев и сгибательным контрактурам. Тяжелые осложнения возможны при наслоении вторичной бактериальной кокковой флоры. Главным образом, к ним относятся гнойный артрит и панартрит. При дальнейшем распространении инфекции может развиться остеомиелит и септическое состояние, требующее немедленного медицинского вмешательства.
Диагностика
Пациентов в чингой ведут врачи-ревматологи. Постановке диагноза помогают достаточно специфичная клиническая картина и анамнестические данные – профессия, разделка туш морских животных (тюленей, нерп). При осмотре отмечается крепитация (хруст) во время надавливания на область сустава. Иногда пальпируются крупные регионарные лимфатические узлы. Дополнительные методы обследования больных с чингой включают:
- Лабораторные анализы. Общий анализ крови информативен только в острую стадию (первые 2 недели). Выявляются маркеры воспаления - повышенный уровень лейкоцитов, сдвиг лейкоцитарной формулы влево, ускоренная скорость оседания эритроцитов. В биохимическом анализе крови может быть высокий С-реактивный белок. Для выделения возбудителя проводится бактериальный посев отделяемого из пораженных тканей.
- Рентгенологические исследования.Рентгенография кистей и пораженных суставов ‒ наиболее достоверный метод диагностики чинги. В начале болезни наблюдаются сужение суставной щели и очаги разрежения костной ткани. При дальнейшем прогрессировании чинги на рентгенограммах обнаруживаются истончение надхрящницы и разрушение хрящевой поверхности сустава.
Чингу следует дифференцировать с ревматическими патологиями, сопровождающимися острым моноартритом – подагрой и другими микрокристаллическими артритами (пирофосфатной и гидроксиаппатитной артропатиями). Также необходимо отличать чингу от других инфекционных заболеваний, способных вызвать боль и отек в суставах кисти – бруцеллеза, туберкулезного артрита.
Лечение чинги
В зависимости от тяжести состояния пациента лечение может проходить как амбулаторно, так и в стационаре. Основным методом лечения считается хирургическая операция. После предварительной местной анестезии производят множественные рассечения мягких тканей с разных сторон. В операционные раны вводятся марлевые турунды для оттока отделяемого, сверху накладывается повязка. При деструкции сустава выполняется артротомия (вскрытие суставной полости).
Для борьбы с инфекционным возбудителем применяют антибиотики тетрациклинового ряда (доксициклин, тетрациклин). При развитии гнойного артрита используют комбинацию из 2 антибактериальных препаратов разных групп. Для облегчения боли назначают нестероидные противовоспалительные средства (диклофенак, анальгин). Подавить сильный воспалительный процесс и снять интоксикацию помогает противодиплококковая сыворотка.
Прогноз и профилактика
У большинства пациентов чинга имеет доброкачественное течение. Часто наступает полное выздоровление. При несвоевременно начатом лечении в ряде случаев (при артикулярной форме) может возникнуть сгибательная контрактура и деформация суставов. Летальные исходы крайне редки и возможны только при развитии вторичного гнойного артрита. Профилактика заключается в соблюдении гигиенических правил ухода за руками. Обязательно мытье рук после контакта с морскими животными. В случае обнаружения ран или царапин необходимо немедленно обработать место повреждения спиртом или йодным раствором.
2. Динамика рентгенологических изменений в суставах пальцев рук при чинге / Гаврилова К.М.// Вестник рентгенологии и радиологии. - 1958 - № 5.
4. Специфический моноартрит пальцев рук (чинга) у моряков-зверобоев Приморского края / Орлов Г.А. // Хирургия. - 1961 - № 3.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цинга: причины появления, симптомы, диагностика и способы лечения.
Определение
Цинга — это заболевание, развивающееся в результате острого недостатка аскорбиновой кислоты (витамина C) в в организме человека.
Первые зафиксированные случаи цинги относятся ко временам Крестовых походов. По мере развития мореплавания в эпоху географических открытий XVI—XVIII веков заболевание часто распространялось среди моряков, что объяснялось длительными плаваниями и скудным рационом питания. В XVIII веке ученые выяснили причину развития цинги, и с тех пор мореплаватели были обязаны брать с собой на борт достаточный запас цитрусовых. После этого вспышки опасной болезни, конечно, происходили, но их становилось все меньше и меньше.
Причины появления цинги
В наше время цинга стала очень редким заболеванием, единичные случаи фиксируют среди людей, в рационе которых отсутствуют сырые фрукты и овощи.
Авитаминозу С могут способствовать состояния, при которых нарушена всасывающая функция кишечника (синдром мальабсорбции). У грудных детей в редких случаях развивается цинга, если основу их питания составляют кипяченое молоко, молочные консервы и овощные пюре без добавления витамина С.
Классификация заболевания
Выделяют три степени тяжести цинги в зависимости от выраженности клинических проявлений: легкую, среднюю и тяжелую.
Симптомы цинги
Тяжесть проявлений заболевания определяется темпами развития авитаминоза С и его длительностью. Симптомы возникают спустя несколько месяцев после прекращения поступления в организм аскорбиновой кислоты: сначала больные отмечают общую слабость, утомляемость; возможна травматизация десен твердой пищей или зубной щеткой и их кровоточивость.
У детей снижается аппетит, наблюдаются бледность кожи и немотивированное беспокойство.
При цинге первой степени одним из ведущих симптомов заболевания становится утомляемость. Физическая нагрузка приводит к быстрой и выраженной усталости и появлению миалгии (боли в мышцах). Отмечается припухлость десен, пастозность и бледность лица; на коже нижних конечностей и туловища появляются мелкие кровоизлияния, локализующиеся преимущественно вокруг луковиц волос. Обнаруживается умеренная анемия.
На фоне приема аскорбиновой кислоты проявления цинги первой степени быстро исчезают.
Цинга второй степени характеризуется более тяжелым общим состоянием. Заметно общее похудание, вплоть до истощения. Выражен гингивит с гангреной и кровоточивостью десен. Кожа приобретает темный цвет с локальной гиперпигментацией. Отмечаются обширные кровоизлияния в мышцы, в подкожную клетчатку, иногда субпериостальные (рядом с надкостницей) и внутрисуставные кровоизлияния с артропатией (воспалением суставов).

Кровоизлияние в подкожную клетчатку
Из-за кровоизлияний в мышцы ног и в суставы пациенты испытывают мучительную боль, значительно ограничивающую передвижение.
Цинга третьей степени характеризуется крайне тяжелым состоянием больных, требующим проведения неотложных терапевтических мер. Отмечаются истощение, гангренозный гингивит (воспаление десен), язвенные поражения кожи, массивные и распространенные кровоизлияния в кожу, мышцы, внутренние органы, в плевру, перикард, суставы. Часто наблюдается кровь в моче (макрогематурия), возможны геморрагические инфаркты почек и легких. Резко выражена анемия. Часто присоединяются инфекционные поражения легких, энтерит, сепсис.
Функция сердца при неосложненной цинге существенно не нарушена; иногда отмечается тахикардия, имеется тенденция к снижению артериального давления.
Для цинги характерно снижение секреторной функции желудка и поражение кишечника с клинической картиной энтероколита, протекающего как осложнение цинги (с язвенным поражением кишечника, кишечными кровотечениями).
У лиц, перенесших цингу второй и третьей степени, нередко формируются контрактуры конечностей и деформации суставов в связи с развитием плотной соединительной ткани в местах бывших кровоизлияний. Эти изменения могут приводить к резкому ограничению функции конечностей, чаще ног.
У детей грудного возраста наряду с геморрагическими проявлениями цинги отмечаются нарушения развития скелета — так называемый рахитический скорбут, или болезнь Меллера—Барлоу. Грудной ребенок, заболевший цингой, ослаблен, бледен, из-за болей в мышцах и суставах ребенок плачет, когда его пеленают, берут на руки, вынимают из кровати, купают. Вследствие дефектов процесса окостенения вблизи диафизов костей могут возникать поднадкостничные гематомы (синяки). Движения в конечностях становятся ограниченными и болезненными.
Важный симптом цинги у ребенка – цинготные четки (воспаление в местах костно-хрящевых соединений ребер), которые напоминают четки при рахите, но очень болезненны. Боль усиливается при глубоком вдохе, из-за чего дыхание становится поверхностным.
Диагностика цинги
Для выявления анемии назначают анализ на ферритин.
Синонимы: Анализ крови на ферритин; Депонированное железо; Индикатор запасов железа. Serum ferritin. Краткая характеристика определяемого вещества Ферритин Ферритин – это основная форма внутриклеточного депонирования железа в организме. Состоит ферритин из белковой оболочки (апофер.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Читайте также:

