Дезинтоксикационная терапия при гриппе
Обновлено: 07.05.2024
Естественные методы детоксикации организма. Метод форсированного диуреза
Выделяют две группы комплекса детоксикационных технологий (Е.А. Лужников, Е.А. Лужников, Ю.С. Гольдфарб):
А) стимуляция естественных процессов детоксикации при легких и среднетяжелых интоксикациях (естественная детоксикация);
Б) методы искусственной детоксикации организма при тяжелой интоксикации, которые (особенно сорбционно-диализные) обладают более выраженным детоксикационным эффектом, обусловленным созданием дополнительного канала выведения токсинов.
Детоксикационные мероприятия должны проводиться только после получения лабораторных данных, в том числе данных о концентрации токсина в крови.
А) Естественная детоксикации организма. Методы, усиливающие естественные детоксикационные системы организма: инфузионная и трансфузионная терапия, гемодилюция, форсированный диурез.
Инфузионная и трансфузионная терапия направлена на связывание и нейтрализацию токсических веществ. С этой целью применяют следующие средства.
Сывороточный альбумин — при взаимодействии с токсическими веществами образует комплексные неактивные физиологические соединения.
Свежезамороженная нативная плазма обладает аналогичным действием.
Гемодилюция направлена на улучшение реологических свойств крови, нормализацию гемодинамики за счет коррекции объема циркулирующей крови, снижение травматизации форменных элементов и предупреждение агрегации эритроцитов. В качестве дилюентов чаще используются плазмозамещающие растворы с направленным дезинтоксикационным или гемодинамическим действием.
Метод форсированного диуреза направлен на стимуляцию мочевыделительной функции почек и коррекцию водно-электролитного баланса.
Три этапа:
а) предварительная водная нагрузка (внутривенная инфузия кристаллоидных растворов: 5% раствор глюкозы, солевые растворы);
б) введение диуретических средств (салуретики: лазикс, торсемид; акваретики: манит, мочевина, калия ацетат);
в) коррекция электролитного состава.
Метод противопоказан при застое в малом круге кровообращения и дисциркуляторных отеках легких, внеклеточной дегидратации.
Б) Методы искусственной детоксикации: энтеросорбция, аппаратные методы (гемофильтрация, гемодиализ, лимфосорбция, экстракорпоральная гемосорбция, плазмаферез), экстракорпоральное подключение гетерогенных органов.
Нельзя не заметить, что среди существующих методик детоксикации выделяются методы консервативной (неинвазивной) и хирургической (инвазивной) детоксикации.
Методы консервативной детоксикационной терапии: электрохимическое окисление, гипербарическая оксигенация, ультрафиолетовое облучение крови, медикаментозная коррекция.
С развитием хирургии, повышением сложности операций растет число состояний, требующих срочной и глубокой детоксикации. Это определяет необходимость использования инвазивных методов (энтерособции, перитонеального диализа, экстракорпоральных методик).
Иными словами, на первом этапе лечения печеночной несостоятельности при хирургическом эндотоксикозе применяют инфузионные методы детоксикации и методы консервативной коррекции гомеостаза при хирургическом эндотоксикозе. Эти методы хорошо известны и описаны в литературе (приведены ниже).
В структуре консервативного лечения печеночной несостоятельности ряд авторов рекомендуют особо выделить иммунокоррекцию при хирургическом эндотоксикозе. В частности, коррекция иммунологической недостаточности при гнойной инфекции брюшной полости может выглядеть следующим образом.
В последние годы особое значение придается активной тактике хирургической детоксикации (экстракорпоральной, уточнению роли стволовых клеток, МАРС-терапии, энтеральной сорбционной детоксикации, трансплантации печени).
К иммунокоррегирующим препаратам РАСХИ в 2004 г. были сформулированы определенные требования (доказанная эффективность, безопасность, целенаправленное действие, быстрота действия, дозозависимый эффект, четкие параметры контроля). Этим свойством обладают энтеросорбенты на основе лигнина (по-лифепан, фильтрум-сти, энтегнин), пористых кремнийорганических матриц (энтеросгель), силиката глинозема (смекта, неосмектин), на основе белой глины (каопектат), кремнеорганический (полисорб) и другие.
Главный недостаток углеродных энтеросорбентов — отсутствие стимуляции перистальтики кишечника при парезе (Д.А. Демидов, 2005).
Поливиниловые энтеросорбенты (энтеродез, энтеросорб) по активности практически не превосходят углеродные сорбенты и мало пригодны для зондо-вого применения.
Кремнийорганические сорбенты эффективны при эндогенных интоксикациях, в том числе и при механической желтухе (Д.А. Демидов). Однако как и углеродные сорбенты, силикатные, глиноземные, целлюлозные энтеросорбенты также не нормализуют перистальтическую активность кишечника.
Комплексным действием (сорбционное, цитопротективное, стимулирующее, антисептическое и нутритивное) обладают пектины.
Неосмектин (per. № ЛС-000472 от 08.07.2005) — природный энтеросорбент. Для проведения энтеросорбции в последнее время некоторые авторы создали и используют зонды на основе нанотехнологий с бактерицидной сорбирующей поверхностью (В.М. Елинсон), позволяющие не только обеспечивать введение сорбционных сред в режиме лаважа, но и улавливать методом сорбции липополисахаридный токсин.
Тактика энтеросорбции при осложнениях неотложных операций на органах живота продолжает обсуждаться. В то же время к настоящему моменту имеются вполне определенные рекомендации по тактике детоксикации.
При этом стратегия применения практически всех методов активной детоксикации — диализно-фильтрационных, сорбционных (в т.ч. энтеросорбция), плазмоферез, лимфологических методов, клеточной терапии, трансплантации — широко дискутируется.
Диализно-фильтрационные методы. К современным фильтрационным методам относятся ультрафильтрация, гемофильтрация и гемодиафильтрация. Фильтрационные методы лечения (УФ-ультрафильтрация, ГФ-гемофильтрация и ГДФ-гемодиафильтрация) осуществляются в режиме выведения жидкости из сосудистого русла. Процесс усиленной фильтрации жидкости через полупроницаемую мембрану достигается повышением отрицательного давления (50—450 мм рт. ст.) на наружной поверхности мембраны. Скорость УФ составляет 1000—2500 мл/ч и более.
Изолированную УФ проводят при гипергидратации, когда необходимо экстренное удаление жидкости из организма (отек легких, головного мозга). За короткое время (30—60 мин) осуществляется активная дегидратация организма путем выведения из сосудистого русла 1500—3000 мл жидкости. С этой целью используют диализаторы и гемофильтры с высокой проницаемостью по воде. Как правило, после УФ улучшается дыхание, исчезают хрипы, цианоз, одышка.
Благодаря созданию высокопроницаемых пленок для активной детоксикации стали активно применять ГФ и ГДФ. В качестве замещающего раствора используют специально составленный раствор электролитов с добавлением глюкозы и плазмозамещающего раствора. Объем замещения жидкости в сосудистом русле за одну процедуру колеблется от 9 до 60 л. Операция может проводиться длительно (6—72 ч и более). Режим ГФ устанавливается индивидуально.
Трудности приготовления и хранения большого количества замещающих растворов ограничивают распространение данного метода лечения.
На современном этапе для активной детоксикации, дегидратации и коррекции гомеостаза при острой печеночно-почечной недостаточности наиболее широко применяется ГДФ. Операция ГДФ состоит из одновременно выполняемых ГД и ГФ.
При сравнении детоксикационного эффекта диализа и фильтрации, в основе которых лежат принципы диффузионного и конвекционного переноса вещества через мембрану, прослеживается отчетливая разница. При 5-часовом ГД низко- и среднемолекулярные вещества выводятся из кровяного русла за счет диффузии по градиенту концентрации в количествах, обеспечивающих достаточное снижение азотемической интоксикации (по клиническим и лабораторным данным). При применении фильтрационных методов детоксикации (ГФ, УФ) выведение токсикантов происходит за счет конвективного переноса через мембрану при их концентрации в фильтрате, близкой к концентрации в крови. Поэтому детоксикационный эффект прямо пропорционален объему полученного ультрафильтрата.
Молекулы средней массы в диапазоне 2000—5000 дальтон практически не преодолевают диализную мембрану по градиенту концентрации, в связи с чем их выведение возможно лишь при создании повышенного фильтрационного давления. Для обеспечения выведения из кровяного русла низко- и (в узком диапазоне) среднемолекулярных токсических веществ совмещают два вида лечения — диализ и фильтрацию, т. е. проводят ГДФ.
Операция изолированной УФ по детоксикационному эффекту значительно уступает другим хирургическим методам, поэтому ее применение обосновано только при необходимости экстренной коррекции водного баланса.
Разделение осуществляется с помощью центрифуг (дискретный метод) или мембран (фильтрационный плазмаферез). Необходимое условие плазмафереза — коррекция волемических нарушений, связанных с плазмопотерей (одновременно производится восполнение ОЦК замещающими растворами). Для применения центрифужного дискретного плазмафереза (который чаще используется для заготовки различных сред организма) необходимы пластиковые контейнеры и рефрижераторная центрифуга. Мембранный фильтрационный плазмаферез требует специального аппарата.
При дискретном плазмаферезе кровь забирают в пластиковый стерильный контейнер путем чрескожной пункции кубитальных вен. У больных с высоким ЦВД удается забрать кровь из катетеризованных подключичной и яремной вен. С целью ускорения эксфузии и создания достаточного дебита притекающей крови используют роликовый насос.
Экстракция плазмы из контейнера производится последовательно.
Для реинфузии эритромассы используется система одноразового переливания крови.
Процедуру взятия крови в контейнер с последующим ее центрифугированием повторяют последовательно 5—7 раз, за сеанс плазмафереза — от 1000 до 1800-2000 мл плазмы.
За время каждого этапного центрифугирования больному инфузируют плазмозамещающий раствор, что обеспечивает объемное восполнение крови, препятствует ее сгущению в сосудистом русле, нарушению агрегатного состояния и предупреждает возможные коллаптоидные реакции.
Фильтрационный и центрифужный лечебный обменный плазмаферез при ОППН имеет следующие показания: выраженное клиническое проявление синдрома эндогенной интоксикации, клинико-биохимические показатели, характерные для ОППН, неэффективность общепринятой консервативной терапии, местные и генерализованные гнойные осложнения, прогрессирующее нарастание токсичности крови, лимфы, мочи, определение в крови, лимфе, цереброспинальной жидкости бактериальных токсинов, парапротеинов, криоглобулинов и иммунных комплексов, избыточное накопление в крови и лимфе триглицеридов, билирубина, аммиака, креатинина.
При грубых электролитных нарушениях, геморрагических осложнениях, выраженной анемии, сгущении крови (гематокрит более 60) перед проведением плазмафереза следует проводить коррекцию нарушенного гомеостаза.
Необходимо соблюдать осторожность при проведении плазмафереза у больных с повышенной чувствительностью к белковым препаратам и медикаментам.
Операция плазмафереза не должна проводиться, если в крови больного обнаружен поверхностный антиген гепатита В.
Подготовка самого аппарата к работе включает обязательную отмывку фильтра и коммутирующих магистралей (до 3000 мл) изотоническим раствором хлорида натрия с добавлением 5000 ЕД гепарина. Это необходимо для удаления из капилляров плазмафильтра всего объема воздуха, так как в противном случае резко снижается кинетика фильтрационного процесса.
Работа аппарата осуществляется в непрерывном цикле по следующей схеме:
1) Кровь из вены больного по системе магистралей после смешивания с раствором антикоагулянта, подаваемого насосом в магистраль, попадает в ротор, где разделяется на две фракции — плазму и эритроцитную массу;
2) отдельным насосом из ротора эритромасса подается в контейнер, где смешивается с изотоническим раствором хлорида натрия в объеме, равном объему удаляемой плазмы, и затем реинфузируется через систему для переливания крови.
T.M.S. Chang, измерявший клиренсы веществ с молекулярной массой до 5000, установил, что при сорбции для молекул массой 200—1500 клиренс выше, чем для молекул с большей массой.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
О стрые респираторные вирусные инфекции (ОРВИ) являются самыми массовыми заболеваниями. Они составляют около 90% всей инфекционной патологии и остаются одной из наиболее значимых медицинских и социально–экономических проблем. Наибольшее эпидемическое значение имеют вирусы гриппа А и В, вызывающие ежегодные эпидемии, экономический ущерб от которых исчисляется миллиардами долларов. Непредсказуемость эпидемий обусловлена антигенной изменчивостью вирусов гриппа А, приводящей к частичному или полному изменению групповых и штаммовых детерминант – гемагглютинина и нейраминидазы. Среди людей циркулируют вирусы гриппа А с гемагглютинином 1–5 и нейраминидазами 1 и 2. В природе основным резервуаром вирусов гриппа являются птицы водного и околоводного комплекса, от них изолированы все гены вирусов, вызвавших эпидемии. В процессе циркуляции в природных биоценозах происходит реассортация их генов с генами вирусов человека с образованием варианта с новыми антигенными свойствами [1].
Между тем в последнее десятилетие сложилась уникальная ситуация, суть которой заключается, с одной стороны в многолетнем присутствии в человеческой популяции вируса гриппа А (H3N2), играющего доминирующую роль в эпидемическом процессе при одновременной циркуляции вирусов А (H1N1) и В, с другой стороны – в отсутствии новых пандемических вирусов.
Основной источник инфекции – больной гриппом человек. Быстрое распространение заболевания в короткие сроки обусловлено коротким инкубационным периодом, воздушно–капельным механизмом передачи, высокой восприимчивостью людей к гриппу, а также отсутствием иммунитета у населения к новым антигенным вариантам вируса. Наиболее значимыми с эпидемической точки зрения являются многочисленные больные с легкими и стертыми клиническими формами заболевания.
Патологический процесс при гриппе развивается быстро, вслед за фазой репродукции вируса в клетках дыхательных путей развивается фаза вирусемии с характерными токсическими и токсико–аллергическими реакциями со стороны внутренних органов, прежде всего сосудистой и нервной систем. Результатом вирусемии, которая длится, как правило, 10–14 дней, является проникновение возбудителя во внутренние органы. Вирусный антиген определяется в крови, селезенке, лимфатических узлах, миндалинах и ткани головного мозга. В последние годы получены данные о способности вируса гриппа инфицировать лимфоциты и лейкоциты крови человека [2].
Главным звеном в патогенезе гриппа является поражение сосудистой системы, которое возникает вследствие токсического действия вируса и проявляется повышением проницаемости сосудов, ломкостью их стенок, нарушением микроциркуляции. Эти изменения обусловливают появление у больных носовых кровотечений, геморрагической сыпи на коже и слизистых, кровоизлияний во внутренние органы. Резкое падение тонуса сосудов приводит к возникновению венозной гиперемии кожи и слизистых, застойному полнокровию внутренних органов, нарушению микроциркуляции и диапедезным кровоизлияниям, а в более поздние сроки – тромбозу вен, капилляров и крупных сосудов. Падение тонуса мелких сосудов и повышение их проницаемости приводит к развитию ранних изменений в легких: отеку легочной ткани и множественным кровоизлияниям в альвеолы и интерстиций легкого [3]. Сосудистые изменения играют ведущую роль и в развитии неврологических синдромов. Так, нарушение проницаемости сосудов и токсическое влияние вируса на рецепторы сосудистого сплетения мозга вызывают гиперсекрецию спинномозговой жидкости с развитием циркуляторных расстройств, приводят к внутричерепной гипертензии и отеку мозга. В основе сложного комплекса функциональных расстройств нервной системы лежит также поражение вегетативной нервной системы и зоны межуточного мозга (гипоталамус, гипофиз), как области наиболее высокой васкуляризации, обеспечивающей нейровегетативную, нейроэндокринную и нейрогуморальную регуляцию [4]. Морфологические изменения в клетках головного мозга свидетельствуют об их токсико–аллергическом характере [5].
Основной чертой репаративного процесса верхних дыхательных путей является метаплазия цилиндрического эпителия слизистой оболочки, что приводит к поражению подслизистой ткани и сосудистой сети. Эти изменения более интенсивны в трахее и крупных бронхах, менее – в средних и редко наблюдаются в мелких бронхах. Степень выраженности их зависит от сроков болезни: дистрофия эпителиальных клеток, полнокровие сосудов с небольшими очагами инфильтрации в верхней трети трахеи отмечаются уже в 1–2 день гриппа, к 3–5 дню они нарастают по интенсивности и сохраняются на 6–7 день, а нередко и позже. Картина гнойного, фибринозно–геморрагического трахеобронхита обусловлена присоединением бактериальной флоры, что в тяжелых случаях наблюдается уже в первые дни болезни [6]. Клинически выраженные бронхиты и пневмонии развиваются при присоединении бактериальной инфекции, что в значительной мере обусловливает длительность и тяжесть заболевания. В этой фазе патологического процесса главную роль играют вирусно–бактериальные ассоциации, при этом доминирует бактериальная инфекция [7].
Важная роль в патогенезе гриппозной инфекции принадлежит иммунным механизмам, особенно Т–лимфоцитам и их субпопуляциям, естественным киллерам (ЕК). Подавление функциональной активности Т–системы иммунитета, ЕК характеризует тяжелые формы с более длительной персистенцией вируса и развитием вторичных бактериальных осложнений [8,9].
Клиническая картина
Инкубационный период при гриппе короткий – от нескольких часов до 1–1,5 суток. Начало острое с озноба, быстрого повышения температуры до высоких цифр, бурного нарастания симптомов токсикоза, который определяет тяжесть болезни. Характерным является быстрое развитие всех клинических симптомов: лихорадка достигает своего максимума (39–40°С) уже в первые сутки (как правило, в первые часы от начала болезни), нарастают признаки токсикоза – озноб, сильная головная боль, миалгии, артралгии, выраженная слабость вплоть до адинамии. При резком токсикозе у трети больных возникает рвота, нарушение сознания (1–3%), менингизм.
Средняя длительность лихорадочного периода составляет, по данным большинства исследователей, 4,4 дня. Снижается температура критически или ускоренным лизисом, продолжительность лихорадки более 5 суток может свидетельствовать о наличии осложнений.
Одним из основных симптомов токсикоза при гриппе является цианоз. Даже при сравнительно легком, неосложненном течении заболевания наблюдается цианоз губ и слизистой оболочки мягкого неба. Как результат нарушения проницаемости сосудов возможны носовые кровотечения и геморрагии на коже и слизистых оболочках.
При осмотре наблюдается гиперемия и одутловатость лица, инъекция сосудов склер, гиперемия конъюнктив, цианоз губ. Слизистая оболочка ротоглотки гиперемирована, с цианотичным оттенком. У части больных отмечается зернистость мягкого неба, точечные геморрагии.
Изменения со стороны сердечно–сосудистой системы проявляются снижением артериального давления, приглушенностью сердечных тонов с нежным систолическим шумом на верхушке. Как правило, имеет место корреляция этих изменений с выраженностью токсикоза; после снижения температуры тоны сердца становятся более звучными, исчезает систолический шум [3]. Частота сердечных сокращений может соответствовать температуре, однако наиболее характерна относительная брадикардия, которая встречается примерно у 40% больных гриппом. Изменения на электрокардиограмме: удлинение интервала P–Q, снижение или изоэлектричность зубца Т имеют транзиторный характер [3]. Развитие миокардита для гриппа не характерно (он встречается редко, как правило, в сочетании с аденовирусной, микоплазменной инфекцией и при бактериальных осложнениях).
При гриппе поражение органов дыхания закономерно. Катаральные явления в виде заложенности носа или ринита, сухого кашля наблюдаются постоянно, но бывают умеренными и возникают, как правило, к концу первых или на вторые сутки болезни. Слизистая оболочка носовых ходов гиперемирована, набухшая, с цианотичностью в области нижних раковин. Кашель, один из постоянных симптомов, встречается у 86–90% больных, чаще сухой, сопровождается болезненными ощущениями по ходу трахеи. Аускультативно дыхание жесткое, нередко прослушиваются сухие кратковременные хрипы. При рентгенологическом исследовании легких в ранние сроки наблюдается усиление сосудистого рисунка. Интерстициальные изменения не характерны для гриппа, но могут омечаться при сочетании с респираторно–синцитиальной или аденовирусной инфекцией.
Диапазон клинических проявлений со стороны нервной системы при гриппе достаточно широк: от легких функциональных расстройств до серозных менингитов и тяжелых менингоэнцефалитов. Даже при легких и неосложненных формах наблюдаются вегетативно–сосудистые нарушения и симптомы внутричерепной гипертензии [4]. Признаки тяжелого поражения нервной системы могут отмечаться в разные сроки, но чаще на 3-7 дни болезни, когда на фоне общемозговых симптомов (головная боль, рвота) появляются клонико–тонические судороги и изменения сознания от заторможенности до глубокой комы, выявляется очаговая симптоматика: стволовые симптомы с парезами черепных нервов, двигательными нарушениями по проводниковому типу [5,10]. В отдельных случаях возможны миелитические симптомы и явления полирадикулонейропатии [10]. Несмотря на тяжесть состояния, характерна быстрая обратная динамика, заболевание, как правило, заканчивается полным выздоровлением. Однако исключить возможность стойких остаточных явлений нельзя, особенно у лиц с отягощенным преморбидным анамнезом [4].
Наиболее частым и нередко тяжелым осложнением является пневмония, которая наиболее часто возникает на 3–4 день болезни на фоне активной вирусной инфекции. Грозные осложнения гриппа в ранние сроки - острый геморрагический отек легких с развитием острой дыхательной и сердечно–сосудистой недостаточности и отек мозга, которые могут явиться причиной смерти больного.
Дифференциальная диагностика
Дифференциальная диагностика гриппа проводится прежде всего с другими ОРВИ, протекающими с признаками поражения верхних дыхательных путей: парагриппом, аденовирусной, респираторно–синцитиальной, микоплазменной инфекциями. Необходимость раннего установления диагноза до получения результатов лабораторного обследования обусловлена как задачами противоэпидемического режима, так и выбором правильной тактики лечения (своевременное назначение этиотропной терапии при гриппе).
Гриппу, в отличие от других ОРВЗ, свойственны резко выраженные симптомы токсикоза, в то время как при парагриппе, аденовирусном и респираторно–синцитиальном заболевании даже при высокой температуре токсикоз слабый, а при риновирусной инфекции может отсутствовать вовсе.
Клинические признаки поражения дыхательных путей при гриппе также отличаются своеобразием: катаральные явления умеренные с наиболее интенсивным поражением трахеи и крупных бронхов. Фарингит и тонзиллит встречаются только при аденовирусном заболевании, изолированный ларингит – при парагриппе, но в сочетании с трахеитом может наблюдаться и при гриппе. Ринит является постоянным симптомом при всех ОРВИ, но имеет особенности при каждом из них: при гриппе – умеренный, при парагриппе сопровождается набухлостью слизистой оболочки носа, затрудненным дыханием и серозно–слизистым отделяемым, а при аденовирусном заболевании, за счет экссудативного компонента, ринит проявляется еще большей набухлостью с резкой отечностью слизистой с выраженной заложенностью носовых ходов и обильным отделяемым.
Кроме этого, аденовирусное заболевание выделяют наличие конъюнктивита, чаще одностороннего, лимфоаденопатии, увеличение печени (иногда и селезенки), а также развитие миокардита, как клинически выраженного с признаками сердечной недостаточности, так и со скудной симптоматикой, но со стойкими изменениями на ЭКГ.
Для респираторно–синцитиального вирусного заболевания типичным является развитие бронхита и бронхиолита. Характерен сухой или влажный кашель, чувство затрудненного дыхания, при рентгенологическом исследовании – интерстициальные изменения в виде ячеистых структур и буллезные вздутия за счет бронхиальной эмфиземы, развитие дыхательной недостаточности. У взрослых это заболевание протекает чаще в виде обострения хронического бронхита.
Микоплазменная инфекция характеризуется постепенным началом, со сравнительно умеренными симптомами интоксикации, несмотря на высокую температуру, скудность и отставание физикальных изменений в легких от рентгенологической картины, для которой типично усиление сосудистого рисунка и грубых интерстициальных изменений очагового и сливного характера.
Грипп следует дифференцировать также от других инфекционных заболеваний, характеризующихся лихорадкой и синдромом интоксикации.
Лечение гриппа основывается на применении этиотропных, патогенетических и симптоматических средств.
Этиотропная терапия включает химиопрепараты, обладающие специфической антивирусной активностью. При гриппе, вызванном вирусом гриппа А, в течение 20 лет успешно применяется римантадин, который подавляет репродукцию большого числа штаммов вирусов гриппа А, выделенных за эти годы. Римантадин действует на репликативный цикл вируса, блокируя его депротеинизацию и выключая вследствие этого ядерную фазу репродукции вируса. Препарат назначают не позднее 48 часов от появления первых признаков болезни по схеме: 1 день – 300 мг однократно, 2 день – 200 мг и 3 день – 100 мг. К недостаткам препарата относится узкий спектр его действия и формирование резистентных штаммов.
Эффективным при гриппе А и В является арбидол.
В последнее десятилетие в комплексное лечение гриппа включают иммунотропные лекарственные средства – интерфероны (ИФН) и их индукторы, обладающие комбинированным этиотропным и иммуномодулирующим эффектом. Универсальность антивирусного действия интерферонов объясняется подавлением репродукции вирусов на начальной фазе трансляции – синтезе вирус-специфических белков.
Выраженный лечебный эффект при гриппе оказывает виферон, в состав которого входит человеческий рекомбинантный интерферон-a2 и антиоксиданты – токоферола ацетат и аскорбиновая кислота, усиливающие антивирусное и иммуномодулирующее действие на Т–клеточное звено иммунитета. Препарат назначают в свечах по 500 тыс МЕ 2 раза в сутки в течение 5 дней.
Сильным антивирусным иммуномодулирующим свойствами обладает ридостин – высокомолекулярный индуктор интерферона природного происхождения. Он стимулирует Т–клеточное и гуморальное звено иммунитета, пролиферацию стволовых клеток костного мозга, фагоцитарную активность макрофагов и нейтрофилов. Высокоэффективен при гриппе. Рекомендуется 2 введения препарата через 48 часов в дозе 8 мл внутримышечно.
Из лекарственных средств растительного происхождения рекомендуется гипорамин, обладающий противовирусным, антимикробным, интерферон-индуцирующим и иммуномодулирующим действием. Гипорамин назначают в виде сублингвальных таблеток по 0,02 г 4–6 раз в сутки и ректальных свечей по 0,05 г дважды в сутки в течение 3 дней или в ингаляциях аэрозоля 0,2% раствора.
Своевременное применение этиотропных средств (все перечисленные препараты назначают не позднее 48 часов от появления первых признаков болезни) смягчают симптомы интоксикации, сокращают число осложнений, продолжительность лихорадки и заболевания в целом.
Эффективны при лечении больных гриппом амиксин (по 1 таб. в течение двух дней), реаферон (1 млн ЕД 2 раза в сутки) и лейкоцитарный интерферон (3000 ЕД) в виде ингаляций в течение 3 дней.
Патогенетическая терапия неосложненного гриппа включает антигистаминные препараты, рутин, аскорбиновую кислоту, препараты кальция. Антибактериальные препараты не назначают. Исключение составляют лица с сопутствующими хроническими заболеваниями органов дыхания, сахарным диабетом, которым рекомендуются антибиотики широкого спектра действия в средних терапевтических дозах в течение 5–7 дней.
Из средств симптоматической терапии следует упомянуть средства от кашля и отхаркивающие препараты. При выраженной заложенности носа возникает необходимость назначения сосудосуживающих капель в течение 5–6 дней. Более длительный прием не рекомендуется из–за опасности развития медикаментозного ринита.
Показаниями к госпитализации являются: наличие тяжелых сопутствующих заболеваний, дыхательная и сердечно–сосудистая недостаточность, гипертермия, нарушение сознания, рвота, судорожный и менингеальный синдром и геморрагический синдром.
Лечение больных тяжелыми формами гриппа чрезвычайно сложно. Тяжесть течения болезни определяют выраженность токсикоза и циркуляторные нарушения, наличие бактериальных осложнений и нарушение важнейших систем жизнеобеспечения больного.
Для уменьшения токсикоза вводится противогриппозный гамма–глобулин по 5,0 мл внутримышечно в течение трех дней, нормальный человеческий иммуноглобулин по 25–50 мл внутривенно капельно. С целью дезинтоксикации используется сухая плазма крови, гемодез, декстраны внутривенно. Для борьбы с отеком мозга и при его угрозе применяют фуросемид, глюкокортикоиды. В патогенетической терапии гриппа используются препараты с антипротеазной (контрикал, гордокс) и антиоксидантной (олифен, витамин С, a–токоферол) активностью. Введение контрикала (10–20 тыс ЕД внутривенно капельно) приводит к уменьшению активности калликреин–кининовой системы и активации фибринолитической, а также к некоторому угнетению свертывающей системы крови. Антиоксиданты повышают эффективность тканевого дыхания. Для уменьшения проницаемости сосудистой стенки используют аскорбиновую кислоту, рутин, препараты кальция.
Тамифлю (торговое название)
(F. Hoffman–La Roche)
1. Webster R.Y., Bean W.J., Yorman O. et al. Evolution and Ecology of influenza A viruses. Microbiol. Reviews, 1992: 152–79.
2. Исаева Е.И., Ровнова З.И., Полякова Т.Г., Вязов С.О. Частота выявления антигенов вирусов гриппа в лимфоцитах периферической крови доноров в зависимости от эпидемической активности вирусов гриппа А и В. Вопр. Вирус., 1993; 4: 146–9.
3. Сергеев Н.В., Лейтис Ф.А. Поражение сердечно–сосудистой системы при гриппе . МедГиз, 1962, Москвa.
4. Ващенко М.А., Тринус Е.К. Поражение нервной системы при гриппе и других респираторных вирусных инфекциях. Киев, Здоровье, 1977.
5. Рудометов Ю.П., Уманский К.Г. и др. Энцефалиты, связанные с гриппозной инфекцией у взрослых. Журн. Невропат. и психол., 1983; 3: 49–59.
6. Князева Л.Д., Моргунов В.А., Кетиладзе Е.С., Лярская Т.Я., Стаханова В.М., Чешик С.Г. Клинические и морфологические признаки аденовирусной инфекции и смешанной гриппозно–аденовирусной инфекции при летальных исходах у детей. Педиатрия, 1972; 2: 29–35.
7. Князева Л.Д., Кетиладзе Е.С., Крылов В.Ф. Течение пневмоний у больных гриппом при разных бактериальных ассоциациях. Сов.мед., 1982; 2: 92–4.
8. Савицкий Г.И., Грищенко С.В., Крылов В.Ф. и др. Активность естественных киллеров у больных гриппом. Вопр. Вирус., 1988; 3: 290–2.
9. Грищенко С.В., Савицкий Г.И., Крылов В.Ф. , Демидова С.А., Князева Л.Д., Иванова Л.А. Клеточный иммунитет при гриппе, осложненном пневмонией. Сов. Мед., 1983; 11: 7–10.
10. Лещинская Е.В., Мартыненко И.Н. Острые вирусные энцефалиты у детей. Медицина, 1990.
11. Oxford J.S. et al Targeting influenza virus neuraminidase – a new strategy for antiviral therapy. Drug Discovery Today, 1998; 3: 448–56.
Грипп - острое инфекционное заболевание, вызванное вирусом гриппа (семейство Orthomyxoviridae), которое в холодное время года поражает до 15% населения земного шара. Актуальность данного заболевания отражена в статистических данных: ежегодно в мире до 500 млн человек заболевают гриппом, из них 2 млн случаев заканчиваются смертельным исходом. Если рассматривать ситуацию в рамках российской действительности, то ежегодно регистрируют от 27,3 до 41,2 млн человек, заболевших гриппом и ОРВИ. Каждый 6-7 россиянин вовлекается в эпидемический процесс.
ГРИПП - МЕДИКО-СОЦИАЛЬНАЯ И ЭПИДЕМИОЛОГИЧЕСКАЯ ПРОБЛЕМА

При попадании в верхние дыхательные пути одной вирусной частицы уже через 8 ч количество инфекционного потомства достигает 10 3 , а к концу первых суток - 10 23 . Высокая скорость размножения объясняет короткий инкубационный период -от одних до двух суток. Вирус, обладая выраженным цитолитическим эффектом, повреждает клетки трахеи и бронхов с последующей дистрофией, некрозом и десквамацией эпителия.
Вирус попадает в кровь, разносится по всему организму, активирует систему протеолиза, повреждает эндотелий капилляров, угнетает кроветворение.
ВИРУС ГРИППА ПЫТАЕТСЯ ВНЕДРИТЬСЯ В ЭПИТЕЛИЙ ВЕРХНЕГО ОТДЕЛА РЕСПИРАТОРНОГО ТРАКТА
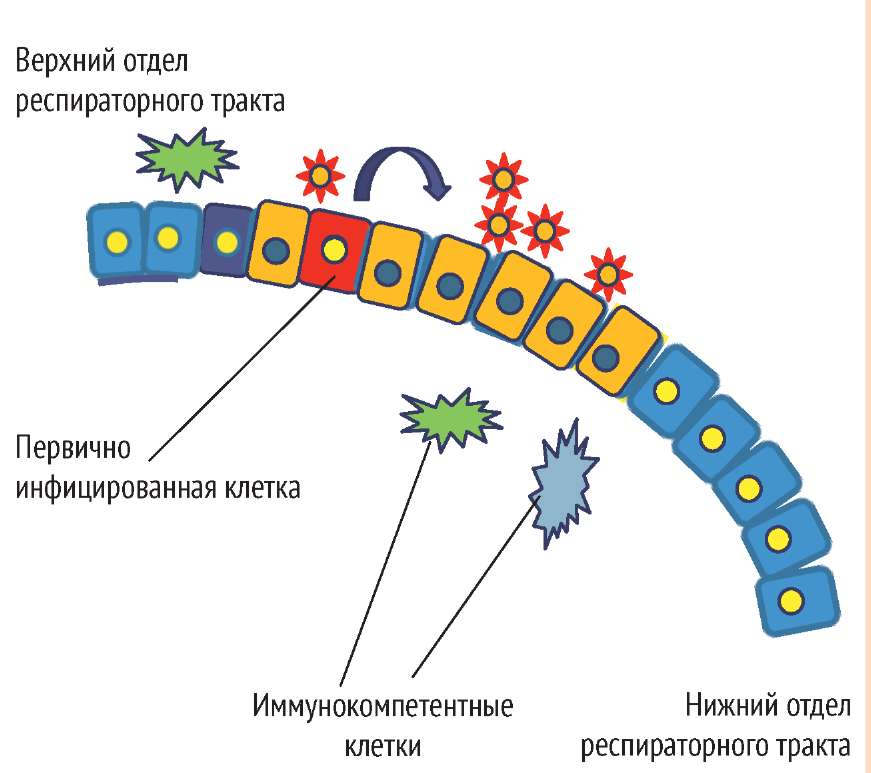
Инфекционная доза вируса гриппа 10-100 вирусных частиц
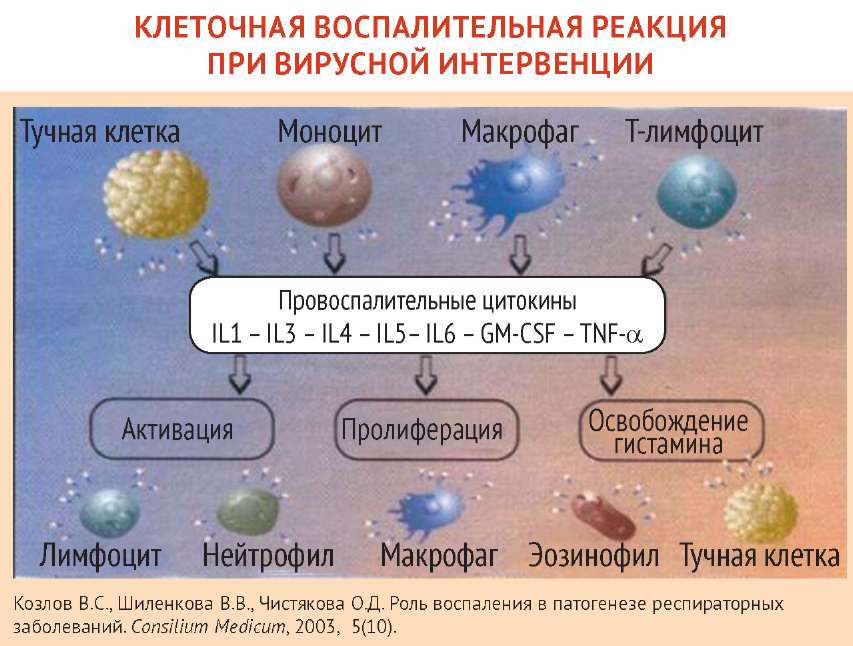
Патогенез гриппозной инфекции
Возбудителем гриппозной инфекции является вирус гриппа, который относится к оболочечным РНК-содержа-щим вирусам с негативным геномом. Внутри вириона находятся 8 сегментов РНК, связанных с белками поли-меразного комплекса и белком нукле-окапсида. Внутреннюю сторону липидной мембраны вируса выстилает основной структурный мембранный белок М1, в нее же погружен формирующий ионные каналы М2-белок. Снаружи в липидную мембрану вируса погружены два поверхностных гликопротеида вируса гриппа - гемагглютинин (НА) и вирусный фермент нейраминидаза (NA), которые обуславливают необычайную исключительную изменчивость вируса гриппа [2]. Патогенность вирусов гриппа зависит от всех генов и кодирующихся ими вирусоспецифических белков. Рецептор-связывающий белок -гемагглютинин (HA) взаимодействует со специфическим рецептором клетки - сиаловой кислотой, поэтому НА называют рецептор-связывающий белок. Кроме того, он стимулирует экспорт вирусного генома к месту сборки вируса. НА высокопатогенных вирусов расщепляется протеазами респираторного тракта и фуриноподобными протеазами, которые синтезируются в различных органах и системах, что придает патогенным вирусам способность поражать различные органы и ткани. НА определяет способность вируса к преодолению межвидовых барьеров. Изменения структуры гемагглютинина составляют основу ускользания вирусов гриппа от специфического иммунного ответа.
В ПАТОГЕННОСТИ ВИРУСОВ ГРИППА ИГРАЮТ РОЛЬ ВСЕ ГЕНЫ И КОДИРУЮЩИЕСЯ ИМИ ВИРУСОСПЕЦИФИЧЕСКИЕ БЕЛКИ
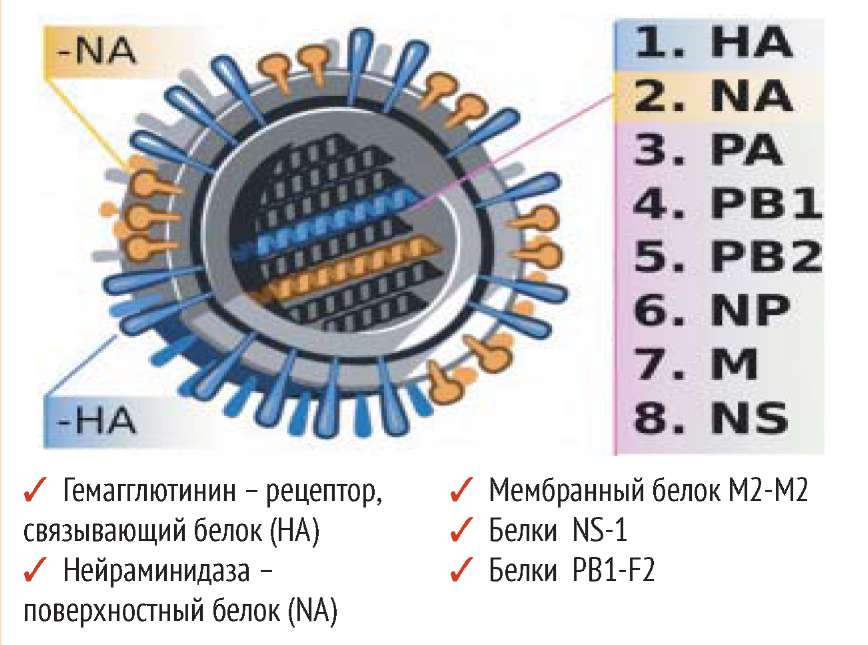
Нейраминидаза (NA) удаляет сиаловую кислоту от НА, позволяя ему освободиться от поверхности клетки и участвовать в репродукции вируса. Нейраминидаза участвует в процессе расщепления вновь синтезированной молекулы НА. НА и NA - протеолиз, активация плазминогена и мембранных протеаз, индукция цитокинового шторма.
Острое начало заболевания характеризуется резким повышением температуры тела до 38 0 C и выше, выраженной интоксикацией (озноб, головная боль, ломота в мышцах, суставах, боль при движении глазными яблоками или надавливании на них, светобоязнь) с последующим присоединением катарально-респираторных симптомов (сухость слизистых верхних дыхательных путей, першение в горле, першение или боли за грудиной, сухой кашель, одышка) [1]. Главная особенность течения заболевания, вызванного вирусом гриппа, в том, что симптомы интоксикации опережают развитие катарального синдрома, который выражен поражением респираторного тракта: трахеитом (кашель, саднение и боли за грудиной), часто с при соединением геморрагического синдрома (носовые кровотечения, мокрота с прожилками крови).
КЛИНИЧЕСКИЕ СИНДРОМЫ И СИМПТОМЫ ГРИППА
? Острое начало с синдрома интоксикации
? Симптомы интоксикации опережают развитие катарального синдрома
? Наличие лихорадки (фебрильная, постоянного типа)
? Ведущий синдром поражения респираторного тракта - трахеит (кашель, саднение и боли за грудиной)
? Наличие геморрагического синдрома (носовые кровотечения, мокрота с прожилками крови)
Тактика ведения больного гриппом
В лечении больных гриппом необходимо придерживаться комплексного лечения этиопатогенетической направленности. Комплексность и поэтапность терапии включают назначение противовирусных лекарственных препаратов (желательно в первые 48 ч от появления симптомов заболевания) при регистрации врачом гриппоподобного заболевания либо лабораторно подтвержденного диагноза грипп. В острый период заболевания больному показана противовоспалительная и жаропонижающая терапия: ибупрофен, целекоксиб, напроксен, парацетамол, анальгин, литическая смесь, а также дезинтоксикационная и антиоксидантная терапия с включением ингибиторов протеолиза, назначением флавоноидов и витаминов с адекватной респираторной поддержкой и использованием отхаркивающих, сосудосуживающих и антиконгестивных препаратов [1].

ПРОТИВОВИРУСНАЯ ТЕРАПИЯ: ПРЕПАРАТЫ С ПРЯМЫМ ПРОТИВОВИРУСНЫМ ЭФФЕКТОМ (РЕКОМЕНДАЦИИ ВОЗ)
Дни заболевания
Патогенетические механизмы
Терапия
Противовирусная терапия: осельтамивир, занамивир, умифеновир
Антигистаминные препараты: хлоропирамин, дезлоратадин, дифенгидрамин
Жаропонижающая терапия: парацетамол, анальгин, литическая смесь
системной
воспалительной
реакции с активацией
специфического
протеолиза
Противовоспалительная терапия Блокаторы ЦОГ: целекоксиб, напроксен, диклофенак
Антиоксиданты: поливитамины, витамин С, витамин Е, дигидрокверцетин, рутозид, ацетилцистеин
Ингибиторы протеолиза: апротинин (Контрикал, Аэрус), аминометилбензойная кислота, аминокапроновая кислота
Сосудосуживающие препараты: ксилометазолин, оксиметазолин, фенилэфрин, нафазолин Отхаркивающие средства: ацетилцистеин, гвайфенезин, амброксол
Период ранней реконвалесценции с возможным развитием осложнений
Контроль за состоянием сердечнососудистой, дыхательной, нервно-эндокринной системы пациентов Продолжение симптоматической терапии и назначение растительных и синтетических иммуномоделирующих препаратов
Основные классы противовирусных препаратов
Согласно анатомо-терапевтически-химической (АТХ) классификации все лекарства делятся на группы согласно их основному терапевтическому применению. Появление противовирусных препаратов прямого действия (ПППД, direct-acting antiviral, DAA) является по-настоящему революционным. Опыт лечения с применением ПППД говорит о том, что использование этих препаратов значительно повышает частоту выздоровления больных гриппом. По определению экспертов Food and Drug Administration (США), противовирусными могут быть названы только препараты, оказывающие непосредственное прямое воздействие на репликацию вируса, т. е. действие этих препаратов направлено на определенную вирусоспецифическую мишень в цикле размножения вируса. Существует несколько классов препаратов прямого противовирусного действия. Мишенью действия противогриппозных препаратов адамантанового ряда (амантадин и римантадин) является М2-белок вируса гриппа. Функцию вирусного фермента нейраминидазы блокируют противогриппозные препараты осельтамивир и занамивир. Вирусоспецифической мишенью действия умифеновира (Арбидол) в цикле вирусной репродукции является поверхностный белок вируса гриппа гемагглютинин (НА).
ПРОТИВОВИРУСНАЯ ТЕРАПИЯ: ПРЕПАРАТЫ С ПРЯМЫМ ПРОТИВОВИРУСНЫМ ЭФФЕКТОМ (РЕКОМЕНДАЦИИ ВОЗ)
Класс
Мишень
Препараты
Ингибитор слияния (фузии)
Осельтамивир (Тамифлю™) Занамивир (Реленза™)
Ионные каналы М2
Амантадин Ремантадин Орвирем
* Не рекомендован ВОЗ в связи с отсутствием к нему чувствительности большинства сезонных штаммов гриппа (Guidelines for Pharmacological Management of Pandemic Influenza A(H1N1) 2009 and other Influenza Viruses. Revised February 2010. Part I: Recommendations).
Механизм действия противовирусного препарата умифеновир (Арбидол)
Арбидол (умифеновир) - препарат с прямым противовирусным эффектом, код АТХ: [J05AX], включен в АТХ-классификацию как препарат с прямым противовирусным действием.
Важнейшим показателем прямого противовирусного действия препарата является его способность или способность его метаболитов подавлять репродукцию вируса в клетках, которая численно выражается в значении ингибиторной концентрации 50 (ИК50 - концентрация препарата, ингибирующая размножение вируса на 50%). Анализ данных, полученных в различных отечественных и зарубежных исследовательских центрах, позволяет сделать однозначный вывод о том, что Арбидол отвечает всем стандартным международным требованиям, предъявляемым к противовирусным препаратам. Арбидол (умифеновир) взаимодействует с гемагглютинином (НА), препятствует его конформации, необходимой для слияния НА с мембранами эндосом. Предотвращает выход генома вируса в цитоплазму клетки и последующее размножение вируса гриппа.
АРБИДОЛ (УМИФЕНОВИР) ВЗАИМОДЕЙСТВУЕТ С ГЕМАГГЛЮТИНИНОМ, ПРЕПЯТСТВУЕТ ЕГО КОНФОРМАЦИИ (РАСПОЛОЖЕНИЕ АТОМОВ В МОЛЕКУЛЕ), НЕОБХОДИМОЙ ДЛЯ СЛИЯНИЯ С МЕМБРАНАМИ ЭНДОСОМ
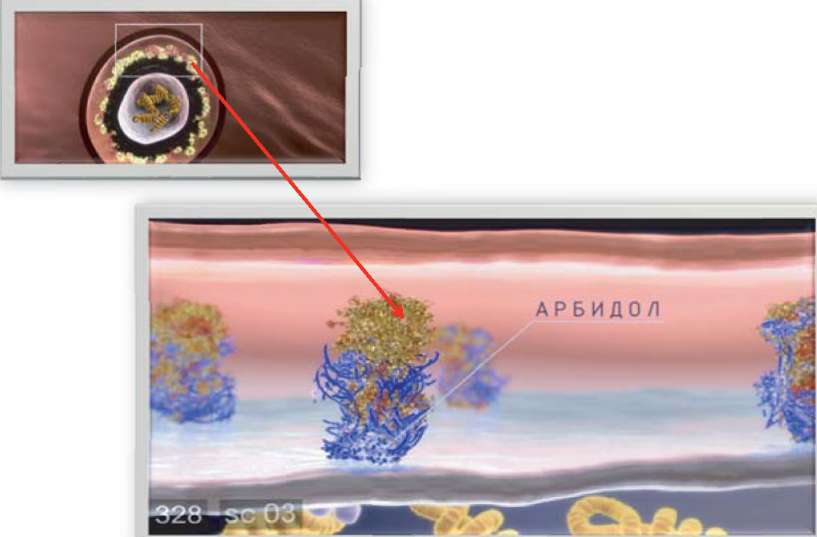
МЕХАНИЗМ ДЕЙСТВИЯ АРБИДОЛА
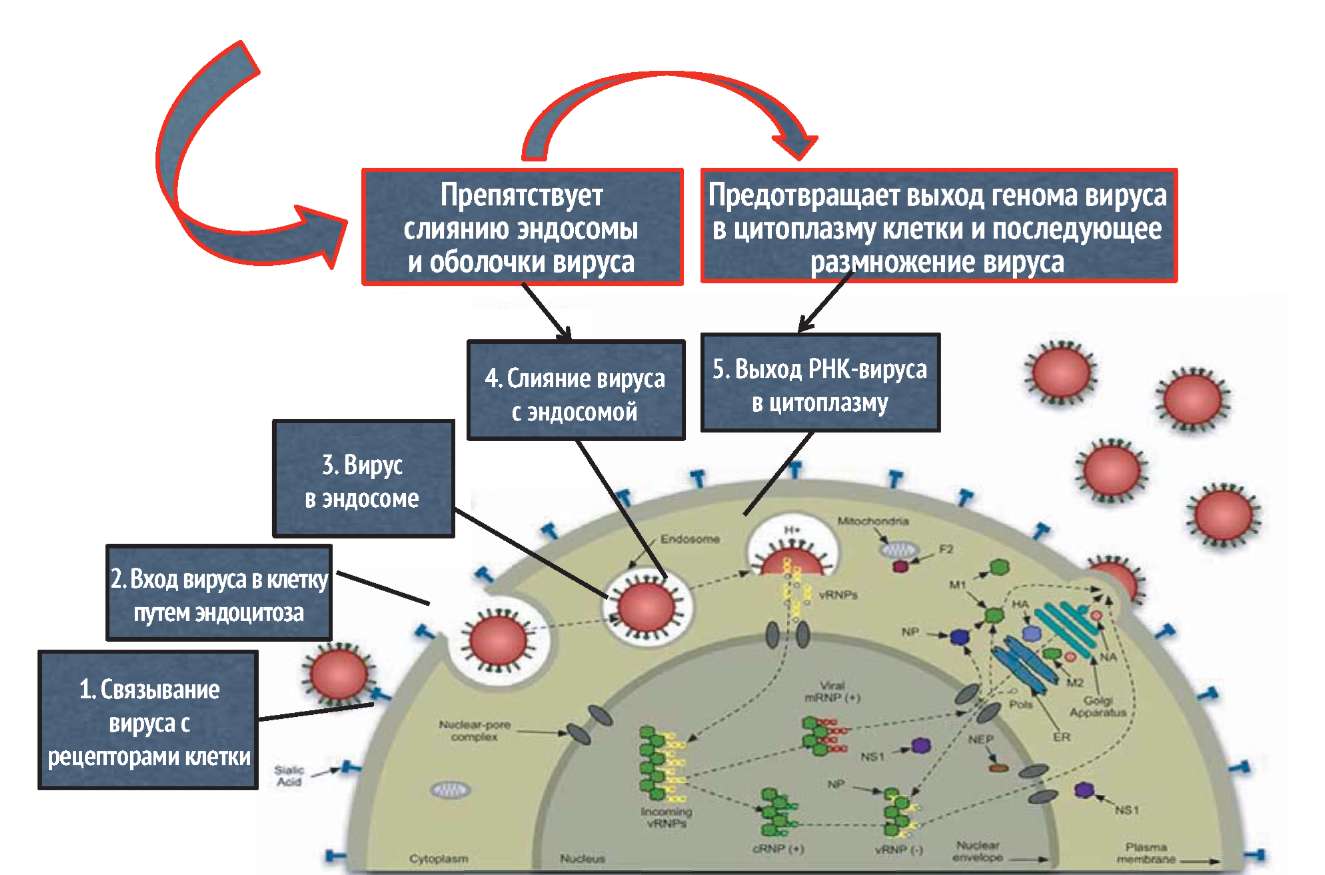
Boriskin Y.S., Leneva I.A., Pecheur E.I., PoLyak SJ. ArbidoL: a broad-spectrum antiviral compound that blocks viral fusion. Curr Med Chem., 2008, 15(10): 997-1005.
Схема назначения Арбидола
Арбидол (умифеновир) может назначаться взрослым и детям с 3-летнего возраста. Обязательным условием является курсовое назначение препарата и раннее его применение -при первых симптомах заболевания (в первые 48 ч).
СХЕМА НАЗНАЧЕНИЙ ПРЕПАРАТА АРБИДОЛ ВЗРОСЛЫМ И ДЕТЯМ СТАРШЕ 12 ЛЕТ
Лечение гриппа и ОРВИ
200 мг 4 раза в день, курс 5 дней
Постконтактная профилактика гриппа и ОРВИ
200 мг 1 раз в сутки, курс 10-14 дней
Сезонная профилактика гриппа и ОРВИ
200 мг 2 раза в неделю, курс 3 недели
Результаты исследования терапевтической эффективности Арбидола
ИССЛЕДОВАНИЯ ПРЕПАРАТА АРБИДОЛ ПРОДОЛЖАЮТСЯ
Двойное слепое рандомизированное 1 плацебо-контролируемое многоцентровое клиническое 1 исследование по изучению эффективности 1 и безопасности препарата Арбидол® 1 при лечении и профилактике гриппа и других ОРВИ 1
850 пациентов ПЦР-диагностика 16 вирусных возбудителей ОРВИ, в т. ч. 4 видов вируса гриппа
Цель исследования
? Получение дополнительных данных о безопасности и терапевтической эффективности препарата Арбидол® у пациентов с диагнозом грипп или ОРВИ
? Получение дополнительных данных о безопасности и эффективности применения препарата Арбидол® для профилактики гриппа/ОРВИ среди контактных лиц заболевшего
? Оценка частоты возникновения резистентных к препарату Арбидол® штаммов вируса гриппа при терапевтическом и профилактическом применении препарата.
- снижает тяжесть течения инфекционного заболевания и длительность острого периода;
- абсолютное большинство пациентов к 4-му дню наблюдения демонстрировали элиминацию возбудителя из организма человека, что подтверждает высокую противовирусную активность Арбидола.
ПРИ ПРИЕМЕ ПРЕПАРАТА АРБИДОЛ У ПАЦИЕНТОВ С ГРИППОМ НАБЛЮДАЕТСЯ БОЛЕЕ ЛЕГКОЕ ТЕЧЕНИЕ ЗАБОЛЕВАНИЯ И СЛАБАЯ ВЫРАЖЕННОСТЬ ОСНОВНЫХ СИМПТОМОВ ИНТОКСИКАЦИИ ВЛИЯНИЕ АРБИДОЛА НА СРОКИ ЭЛИМИНАЦИИ ВИРУСА ГРИППА
Известный факт
1. Выраженность симптомов гриппа коррелирует со степенью вирусной нагрузки, поэтому применение противовирусного препарата снижает тяжесть течения инфекционного заболевания и длительность острого периода
2. Противовирусный препарат сокращает период элиминации вируса гриппа
1. Carrat F., Vergu E., Ferguson N., Lemaitre M., Cauchemez S., Leach S. & Valleron A. Time Lines of Infection and Disease in Human Influenza. A Review of Volunteer Challenge Studies American Journal of Epidemiology, 2008, 167(7): 775-785.
2. Sophia Ng et al. Effects of oseltamivir treatment on duration of clinical illness and viral shedding, and household transmission of influenza virus. Clin Infect Dis., 2010, 50(5): 707-714.
Ранее проведенные исследования доказали, что Арбидол сокращает длительность основных симптомов ОРВИ негриппозной этиологии на 1,5-2 сут., а общую продолжительность болезни - на 2, 4 сут.
Активность Арбидола в отношении других возбудителей ОРВИ
Арбидол активен в отношении широкого спектра вирусов, вызывающих респираторные инфекции у человека: респираторно-синцитиального вируса, аденовируса, вируса парагриппа, риновируса, коронавируса.
АРБИДОЛ СОКРАЩАЕТ ДЛИТЕЛЬНОСТЬ ОСНОВНЫХ СИМПТОМОВ ОРВИ НЕГРИППОЗНОЙ ЭТИОЛОГИИ НА 1,5-2 СУТ., ОБЩУЮ ПРОДОЛЖИТЕЛЬНОСТЬ БОЛЕЗНИ - НА 2, 4 СУТ.
Малеев В.В., Селькова Е.П., Простяков И.В., Осипова ЕА. Фармакоэпидемиологическое исследование течения гриппа и других ОРВИ в сезоне 2010-2011 гг. Инфекционные болезни, 2012, 10(3): 15-23.
АРБИДОЛ АКТИВЕН В ОТНОШЕНИИ ВИРУСОВ ГРИППА А И В, А ТАКЖЕ РЯДА ДРУГИХ ВОЗБУДИТЕЛЕЙ ОРВИ
Семейство
Возбудитель
Показатель активности Арбидола
Вирус гриппа А H1N1 A/PR/8/34 (сезонный) A/California/07/2009 (пандемич.)
Клиника и диагностика гриппа. Современное лечение гриппа
Болезнь чаще всего начинается внезапно, ознобом и быстрым повышением температуры до высоких цифр, головной болью с локализацией в области лба и глазниц, мышечной болью, резкой слабостью. Ведущим синдромом является общая интоксикация, катаральные явления со стороны верхних дыхательных путей менее выражены. Интоксикация достигает апогея в первые-вторые сутки. В тяжелых случаях появляются головокружение, тошнота, возможны рвота, носовые кровотечения, нарушения сна, сознания, судороги.
Объективные данные обычно скудные: легкая одутловатость и гиперемия лица, глаза блестящие, кожа горячая и влажная. В первый день-тахикардия, а затем брадикардия; тоны сердца приглушены, АД вначале повышено, а позднее понижено. Несколько позднее присоединяются катаральные воспаления слизистых оболочек верхних дыхательных путей: насморк со скудным отделяемым, заложенность носа, першение в горле, болезненность за грудиной (трахеит), сухой болезненный кашель, охриплость, чувство стеснения в груди, одышка. Слизистые оболочки носа, глотки, гортани, особенно трахеи отечны и гиперемированы, иногда с кровоизлияниями.
В неосложненных случаях температура постоянного или ремитирующего характера длится 3-4 дня, реже 6-7 дней и снижается литически. Иногда температурная кривая имеет двугорбый характер.
Клинические проявления могут варьировать, что наиболее полно отражено в классификации, предложенной Ф.Г. Эпштейном. В зависимости от типа вируса, возраста больных и иммунитета формы гриппа могут быть бессимптомными (афебрильная форма гриппа), без выраженных катаральных явлений (акатаральная форма), тяжелые гиперпиретические с быстрым летальным исходом.
Наиболее частыми осложнениями гриппа являются бактериальные суперинфекции (пневмонии, другие очаговые инфекции).
В практике используют чаще всего серодиагностику, применяя метод исследования парных сывороток (кровь у больного берется в первые дни и спустя 5-7 дней); осуществляют постановку РТГА, РСК и др. Возможна экспресс-диагностика: берут мазки-отпечатки со слизистой носа и проводят иммунолюминес-центное исследование - свечение вируса гриппа наблюдается в цитоплазме, тогда как при аденовирусных инфекциях- в ядре. Для определения циркулирующего штамма вируса в данном эпидемическом сезоне проводят вирусологические исследования смывов из ротоглотки и материала, полученного тампоном из носа. Проводят заражение куриных эмбрионов и культур тканей.
Современное лечение гриппа
Во время лихорадки и спустя 2 дня больной гриппом должен соблюдать постельный режим. При гриппе, независимо от тяжести течения, работающим выдают лист нетрудоспособности на 5 дней, при необходимости его продлевают. Лечение основной массы больных проводится на дому. Показанием для госпитализации является тяжелое течение гриппа, наличие сопутствующих заболеваний легких, сердечнососудистой системы и др., при которых высока степень их обострений.
Рекомендуется молочно-растительная витаминизированная (особенно витамином С) диета, обильное питье теплой подкисленной жидкости (чай с лимоном, клюквенный морс, фруктовые соки без консервантов). Показано горячее питье из плодов малины, калины, эвкалипта, цветов ромашки и др., а также горячее молоко с медом.
Назначение противовирусных препаратов показано при тяжелом течении гриппа и больным гриппом с сопутствующими заболеваниями, обострение которых может представлять угрозу для жизни больного. При гриппе А хорошо зарекомендовали препараты этиотропного действия: ремантадин внутрь по схеме. В самом начале болезни показано применение человеческого лейкоцитарного или рекомбинантного интерферона по 3-5 капель в каждый носовой ход через 1-2 ч в течение 2-3 дней. Для лечения ринита используют оксалиновую мазь. При затрудненном носовом дыхании галазолин, нафтизин, эфедрин в виде капель в носовые ходы. Жаропонижающие препараты назначают только при гиперпирексии (аскофен, аспирин, парацетамол и др.); при температуре до 38,5°С назначение их нецелесообразно, так как лихорадочная реакция носит защитно-приспособительный характер (усиливается, в частности, выработка эндогенного интерферона).
Всем больным гриппом показано назначение поливитаминов, особенно аскорбиновой кислоты до 1,0 г в сутки. При мучительном кашле - кодтерпин, коделак, либексин и др. При нарушении сна - микстуру Бехтерева, валокордин.
Проводят дезинтоксикационную терапию: полиглюкин, реополиглюкин, 5% раствор глюкозы, гемодез, плазму в объеме парентерально вводимой жидкости не более 500-800 мл в сутки. Назначают сердечно-сосудистые препараты (коргликон, кордиамин, солюкамфокаин и др.); оксигенотерапию, при геморрагических проявлениях - аскорутин.
Антибактериальные средства назначают только при осложненных формах гриппа; назначение антибиотиков с целью профилактики осложнений недопустимо, так как они профилактическим действием не обладают.
Читайте также:

