Гепатит с и аденоиды
Обновлено: 13.05.2024
Отдел диагностики и реабилитации нарушений слуха Санкт-Петербургского НИИ уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013
Санкт-Петербургский НИИ уха, горла, носа и речи Минздрава России
ФГБУ "Московский НИИ глазных болезней им. Гельмгольца" Минздрава России
Кафедра оториноларингологии с травматологией и ортопедией Украинской медицинской стоматологической академии, Полтава
Тактика консервативного лечения хронического аденоидита у детей
Журнал: Вестник оториноларингологии. 2019;84(2): 36‑39
Цель данного исследования — изучение эффективности использования натуральных препаратов Тонзилотрен и Циннабсин (T & C терапия) в комплексном лечении хронических аденоидитов у детей. В контрольной группе дети получали стандартную противовоспалительную терапию. Показана высокая эффективность комбинированного приема препаратов Тонзилотрен и Циннабсин (T & C терапия), применение которых привело не только к исчезновению признаков хронического аденоидита, но и значительному уменьшению размеров глоточной миндалины, что позволило избежать оперативного лечения.
Отдел диагностики и реабилитации нарушений слуха Санкт-Петербургского НИИ уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013
Санкт-Петербургский НИИ уха, горла, носа и речи Минздрава России
ФГБУ "Московский НИИ глазных болезней им. Гельмгольца" Минздрава России
Кафедра оториноларингологии с травматологией и ортопедией Украинской медицинской стоматологической академии, Полтава
У детей дошкольного и младшего школьного возраста среди заболеваний верхних дыхательных путей (ВДП) наиболее часто встречаются гипертрофия и воспаление глоточной и небных миндалин, что составляет около 62% в структуре ЛОР-патологии и 28% заболеваний дыхательных путей [1]. Лимфоэпителиальное глоточное кольцо Пирогова—Валдейера содержит лимфоидную ткань, ассоциированную со слизистой оболочкой. Непосредственный контакт с внешней средой обусловливает функции миндалин как органов, которые первыми подвергаются прямому воздействию антигенного материала, определенным образом реагируют на него и подготавливают организм к самым оптимальным вариантам иммунного ответа [2, 3].
Важная физиологическая роль миндалин лимфоидного кольца в создании иммунного барьера слизистых оболочек и регуляции его функции оправдывает органосохраняющую тактику лечения тонзиллярной болезни в раннем детском возрасте [4, 5]. Работы последних лет показали различия в клеточном составе основных популяций и субпопуляций лимфоцитов в небных миндалинах у детей и взрослых, которые свидетельствуют о более активной иммунологической функции миндалин в детском возрасте. Иммунологическая функция глоточной миндалины у детей младшего возраста, проявляющаяся развитием аденоидных вегетаций, характеризуется высокой продукцией В-1-клеток с фенотипом СД19+, СД5+, которые быстро продуцируют специфические антитела и активируют цитокиновую функцию СД4+ и Т-клеток, в отличие от В-2-клеток с тем же фенотипом, которые отличаются замедленной активацией. С возрастом количество В-1-клеток снижается [6].
Таким образом, доказано, что иммунологическая активность глоточной миндалины наиболее выражена у детей до 5-летнего возраста. Именно в этом возрасте интенсивно формируется местный иммунитет слизистой оболочки верхних дыхательных путей.
Гистологическое и иммуногистохимическое изучение аденоидных вегетаций подтвердило их соответствие вторичным органам иммунитета, основной функцией которых является индукция иммунного ответа, т. е. воспроизводство иммунокомпетентных клеток в виде клонов с определенной специфичностью [2]. Благодаря мукоцилиарному клиренсу вирусы и бактерии, колонизирующие слизистую оболочку носа и околоносовых пазух, транспортируются в область глоточной миндалины, которая отвечает реактивной гиперплазией своей лимфоидной ткани, что клинически проявляется в виде аденоидных разрастаний. По существу аденоиды — это физиологическая защитная реакция одного из органов иммунной системы, который специализирован в отношении патогенной микрофлоры верхних отделов респираторного тракта [7, 8].
По современным данным, глоточная миндалина в состоянии гипертрофии активно генерирует специфически реагирующие клоны лимфоидных клеток памяти и поставляет их в слизистую оболочку носа и околоносовых пазух, формируя собственный иммунный барьер.
Таким образом, наработанный в последнее десятилетие клинико-морфологический опыт убеждает в необходимости бережного отношения к аденоидным вегетациям, особенно у детей младших возрастных групп [9, 10].
Цель исследования — исследовать клиническую эффективность использования натуральных препаратов Тонзилотрен и Циннабсин в комплексной терапии хронических аденоидитов у детей.
Пациенты и методы исследования
90 детей в возрасте от 3 до 12 лет с диагнозом: хронический аденоидит.
В зависимости от медикаментозной терапии пациенты были разделены на три группы по 30 человек в каждой:
1-я группа получала курс Тонзилотрена на фоне противовоспалительной терапии. Препарат Тонзилотрен назначали по 8 таблеток в сутки в течение 2 дней, а затем по 1 таблетке 3 раза в сутки до 30 сут.
2-я группа получала курс Тонзилотрена и Циннабсина на фоне противовоспалительной терапии. Тонзилотрен — по указанной выше схеме. Циннабсин по 1 таблетке 6 раз в сутки в течение 2 дней, а затем по 1 таблетке 3 раза в сутки до 30 сут.
3-я группа получала курс противовоспалительной терапии. Противовоспалительная терапия включала промывание носоглотки антисептиками в течение 14 дней.
В качестве противовоспалительной терапии во всех группах применялись препараты на основе серебра (назальные капли 2%), которые вводились по 2—5 капель (в зависимости от возраста) 3 раза в день в положении пациента лежа на спине с резко запрокинутой головой. Предварительно 3 раза в день проводили промывание носоглотки с помощью препаратов стерильной морской воды.
Тонзилотрен является комплексным лекарственным препаратом (регистрационный № 012166/01−020318) и в низких фармакологических дозах (порядка 10−2 — 10−8 массовых долей) содержит 5 компонентов, обладающих выраженной тропностью к лимфоидной ткани глоточного кольца Пирогова—Валдейера. Действующие вещества оказывают синергический эффект, позволяющий реализовать противовоспалительное, противоотечное, болеутоляющее и дренирующее действия, и в конечном результате ускорить восстановление структуры и функций лимфоидных образований носо- и ротоглотки [11]. Циннабсин также является комплексным лекарственным препаратом (регистрационный № 013317/01−190318), оказывающим целенаправленное действие на эпителий слизистой оболочки носоглотки и околоносовых пазух. Комплекс действующих веществ Циннабсина реализует свои эффекты в тканях-мишенях, обеспечивает секретолитические, секретомоторные и дренажные эффекты, восстанавливает функции мерцательного эпителия и способствует быстрому снижению воспаления [12].
В ходе исследования изучали клиническую динамику симптомов (затруднение носового дыхания, выделения из носа и носоглотки, ночной храп) и динамику эндоскопических признаков (отек слизистой оболочки носа, размер ГМ, взаимоотношения ГМ с хоанами и глоточными отверстиями слуховых труб, наличие патологического отделяемого). Обследования производились до начала лечения, на 14-е и 30-е сутки.
Эффективность лечения оценивали по динамике клинических (объективных и субъективных) признаков, а также по данным эндоскопического исследования. Результаты клинического обследования заносили в специально разработанную анкету и оценивали по шкале от 0 до 3 баллов. При этом данные объективного осмотра распределялись следующим образом: 0 баллов присваивалось при отсутствии воспалительных проявлений со стороны полости носа, носоглотки; 1 балл — при слабо выраженных воспалительных проявлениях (незначительный отек слизистой оболочки полости носа); 2 балла — при умеренной выраженности воспалительных проявлений (умеренный отек слизистой оболочки в полости носа и носоглотке, слизистое отделяемое в полости носа и носоглотке); 3 балла — при значительной выраженности воспалительных проявлений (выраженная гиперемия и отек слизистой оболочки полости носа и носоглотки, гнойное отделяемое в полости носа и носоглотке).
Размеры глоточной миндалины оценивались при эндоскопическом исследовании: 1 балл соответствовал 1-й степени гипертрофии, 2 балла — 2-й степени, 3 балла — 3-й степени.
При эндоскопии носоглотки обращали внимание на наличие дисфункции слуховой трубы: 0 баллов — отсутствие, 1 балл — незначительно выраженные явления (трубные валики частично закрыты аденоидной тканью), 2 балла — явления тубоотита выражены значительно.
Субъективные данные (степень затруднения носового дыхания, выделения из носа, ночной храп) также оценивали с использованием балльной системы. При этом 0 баллов соответствовало отсутствию субъективных симптомов. За 1 балл принимали легкие, периодически возникающие, но легко переносимые симптомы; 2 балла — при умеренно выраженных симптомах, которые обращают на себя внимание и влияют на дневную активность; 3 балла соответствовали существенным нарушением дневной активности и ночного сна.
Результаты и обсуждение
Группы были сопоставимы по возрасту, особенностям течения заболевания. На первом визите (до лечения) у детей всех групп наблюдались выраженные симптомы воспалительного процесса со стороны носоглотки и полости носа, которые существенно влияли на дневную активность и ночной сон (суммарно более 15 баллов). При эндоскопическом осмотре у большинства детей наблюдались признаки аденоидита с гипертрофией глоточной миндалины 2—3-й степени. У некоторых пациентов диагностированы явления тубарной дисфункции.

Динамика выраженности клинических признаков в процессе лечения представлена в табл. 1. Таблица 1. Динамика выраженности клинических симптомов (в баллах) в процессе лечения

Из данных табл. 1 видно, что уже на втором визите (на 14-й день лечения) Тонзилотрен в сочетании с противовоспалительной терапией обеспечил снижение выраженности клинических симптомов хронического аденоидита почти в 2 раза к исходному уровню в группе, а к 30-му дню в данной группе отмечено устойчивое снижение выраженности симптомов хронического аденоидита более чем в 5 раз к исходному в группе и в 2,1 раза больше по сравнению с группой, где применяли только противовоспалительную терапию (3-я группа) (рис. 1). Рис. 1. Сравнительная динамика выраженности клинических и эндоскопических симптомов у пациентов 1-й и 3-й групп.

Полученным данным клинической оценки эффективности лечения соответствуют данные эндоскопического исследования (табл. 2). Таблица 2. Динамика выраженности эндоскопических симптомов (в баллах) в процессе лечения
Уже через 2 нед эндоскопические признаки хронического аденоидита в 1-й группе уменьшились на 33%, в то время как в 3-й группе пациентов — всего на 13% (см. рис. 1). К окончанию лечения (на 30-е сутки) Тонзилотрен на фоне противовоспалительной терапии в 3,9 раза снижает выраженность эндоскопических признаков хронического аденоидита от исходного уровня. Эффект данной комбинации в 4,3 раза превосходит влияние одной противовоспалительной терапии (см. рис. 1).

Однако, как следует из данных табл. 1 и 2, максимальное снижение суммарного балла симптомов хронического аденоидита наблюдалось в группе детей, принимавших Тонзилотрен + Циннабсин в сочетании с противовоспалительной терапией. В данной группе выраженность клинических симптомов хронического аденоидита к концу лечения сократилась в 10 раз (от исходного уровня) (рис. 2). Рис. 2. Сравнительная динамика выраженности клинических и эндоскопических симптомов у пациентов 2-й и 3-й групп.
Данный эффект был в 2,6 раза значительнее, чем изолированное противовоспалительное лечение. Об этом же свидетельствуют данные эндоскопического исследования (см. рис. 2). Как следует из данных на рис. 2, комбинация Тонзилотрена с Циннабсином вместе с противовоспалительным лечением уменьшала к окончанию лечения выраженность эндоскопических признаков хронического аденоидита по сравнению с исходным уровнем в 7,3 раза. Эффект данной комбинации в 5 раз превосходит эффект одной противовоспалительной терапии (3-я группа).
В группе контроля, получавшей противовоспалительную терапию, на 14-й день у большинства пациентов обратная динамика основных клинических и эндоскопических симптомов отсутствовала. У этих детей сохранялись признаки аденоидита с гипертрофией глоточной миндалины 2—3-й степени (выраженность каждого симптома соответствовала 2—3 баллам).

На 30-е сутки лечения произведена эндоскопическая оценка степени гипертрофии глоточной миндалины во всех трех группах (рис. 3). Рис. 3. Оценка степени гипертрофии глоточной миндалины после проведенного лечения.
Наибольшая доля детей, у которых наблюдалась нормализация размеров глоточной миндалины по данным эндоскопии, регистрировалась в группе детей, принимавших Тонзилотрен + Циннабсин (T & C терапия) в составе комбинированного лечения.
Более быструю и выраженную положительную динамику во 2-й группе можно объяснить наличием у Тонзилотрена и Циннабсина высокой тропности к тканям и органам-мишеням (лимфоидная ткань рото- и носоглотки для Тонзилотрена и эпителий слизистой оболочки носоглотки для Циннабсина) [13, 14]. Очевидно, комплекс эффектов каждого из препаратов дополняет лечебное действие другого, фокусируясь в области реализации хронического воспаления аденоидной ткани. Воспалительный очаг при хроническом аденоидите находится на пересечении функций носоглотки, околоносовых пазух и лимфоаденоидного кольца, однако локализация глоточной миндалины делает проведение местной терапии более затруднительным. Тонзилотрен и Циннабсин, обеспечивая комплексное системное действие, оказывают противовоспалительное действие в более полном объеме по сравнению с местной противовоспалительной терапией. В связи с тем, что оба применяемых препарата (Тонзилотрен и Циннабсин) обладают благоприятными профилями безопасности, их применение особенно перспективно для проведения консервативной терапии хронических аденоидитов у детей.
Максимальное снижение суммарного балла клинических симптомов и эндоскопических признаков хронического аденоидита наблюдалось в группе детей, принимавших Циннабсин + Тонзилотрен в сочетании с противовоспалительной терапией.
Предложенная комбинация использования препаратов Тонзилотрен и Циннабсин (T & C терапия) в комплексном лечении хронических аденоидитов у детей повысила эффективность лечения, привела к сокращению размеров глоточной миндалины, что способствовало предотвращению оперативного вмешательства.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Безшапочный Сергей Борисович — д.м.н., проф., заведующий кафедрой оториноларингологии с травматологией и ортопедией Украинской медицинской стоматологической академии, Полтава; 36000, Украина, Полтава, ул. Шевченко, д. 23
Аденоидит у детей – хронический воспалительный процесс, развивающийся в гипертрофированной глоточной миндалине (аденоидах). Проявляется симптомами аденоидов: затруднением носового дыхания, гнусавостью голоса, храпом во сне. Также отмечаются признаки воспаления в виде насморка и повышения температуры. Аденоидит у детей имеет хроническое течение и в дальнейшем приводит к задержке физического и умственного развития. Заболевание диагностируется клинически, подтверждается по результатам риноскопии, риноцитологического исследования и рентгенографии. Лечение направлено на устранение очага инфекции и восстановление носового дыхания.
МКБ-10
Общие сведения
Аденоидит у детей – частая причина обращения к педиатру и детскому оториноларингологу. Заболеваемость составляет примерно 15:1 000 с учетом имеющихся аденоидов без воспаления. Чаще выявляется у детей от 2-3 до 7 лет, поскольку именно в этом возрасте отмечаются максимальные физиологические размеры глоточной миндалины. Среди школьников патология диагностируется в несколько раз реже. Актуальность заболевания в педиатрии чрезвычайно высока. В настоящее время аденоидит у детей встречается чаще в сравнении с уровнем заболеваемости в конце XX века. Это связано с увеличением числа патологий беременности и родов, приводящих к ослаблению иммунитета в популяции, а также с распространением антибиотикорезистентных форм микроорганизмов.

Причины аденоидита
Воспалительный процесс в разросшейся лимфоидной ткани глоточной миндалины чаще всего вызывается гемолитическим стрептококком, респираторными вирусами, реже – грибами и условно-патогенной флорой, микобактериями туберкулеза и т. д. Риск возникновения аденоидита у детей повышается, если ребенок часто и долго болеет, а также имеет отягощенный аллергологический анамнез. Узкие носовые ходы (например, при искривлении носовой перегородки) способствуют снижению естественной санации полости носа и длительной персистенции патогенных микроорганизмов на глоточной миндалине.
Поскольку аденоидит у детей развивается на гипертрофированной глоточной миндалине, стоит отдельно сказать о причинах разрастания лимфоидной ткани. Многие дети в той иной степени имеют аденоиды, представленные увеличенной глоточной миндалиной. Они обычно появляются в возрасте 2-7 лет и постепенно редуцируются после пубертата. Это обусловлено тем, что именно глоточная миндалина в раннем детстве играет роль первого иммунного барьера для респираторных инфекций. Аденоидит у детей встречается тогда, когда аденоиды долго остаются незамеченными, ребенок часто болеет в результате иммунодефицита или консервативная терапия оказывается неэффективной.
Симптомы аденоидита у детей
Ребенок быстро утомляется и раздражается вследствие хронической гипоксии и отсутствия здорового ночного сна. Помимо вышеперечисленной симптоматики аденоидит у детей сопровождается повышением температуры (чаще до субфебрильных значений), еще более выраженным затруднением носового дыхания вплоть до его полного отсутствия, а также насморком. Носовой секрет удаляется с трудом, но даже после этого дыхание через нос облегчается лишь на короткое время.
Осложнения
Заболевание носит хронический характер и часто приводит к осложнениям со стороны сердечно-сосудистой системы. Это связано с тем, что наиболее частым возбудителем является гемолитический стрептококк группы А, имеющий сходное строение с клетками сердца, поэтому эндокардиты и миокардиты развиваются по аутоиммунному механизму. Аденоидит у детей нередко сопровождается отитами и конъюнктивитами. Ребенок часто болеет вирусными инфекциями. Это обусловлено и снижением иммунитета, и постоянной секрецией инфицированной слизи при аденоидите у детей.
Диагностика
- Передняя риноскопия осуществляется при отведении кончика носа вверх. Так можно оценить состояние слизистой, проходимость носовых ходов и заметить сами аденоиды при значительной гипертрофии глоточной миндалины.
- Задняя риноскопия технически более сложна, особенно с учетом возраста пациента, но именно она позволяет осмотреть заднюю стенку глотки, определить наличие аденоидов и аденоидита у детей.
Возможно проведение пальцевого исследования. Процедура проста и занимает всего несколько секунд. Метод очень информативен, но крайне неприятен для ребенка, поэтому исследование обычно выполняется в конце осмотра. Также применяется эндоназальная диагностика аденоидита у детей. Она позволяет визуализировать аденоиды, оценить их состояние и степень увеличения, но ее проведение требует специальной подготовки (анестезия, анемизация слизистой). Наличие анатомических деформаций носовой полости является противопоказанием к данному исследованию, поэтому необходимо предварительно исключить возможные искривления, а также полипы носа и другие образования, иначе велика опасность кровотечения.
Риноцитологическое исследование (мазок из носа с последующей микроскопией) дает представление о клеточном составе слизи. Так, высокое содержание эозинофилов указывает на аллергическую природу аденоидов и аденоидита у детей. Для подтверждения аллергической природы заболевания проводятся кожные пробы, особенно при наличии аллергии у родителей и аллергодерматозов в анамнезе у ребенка. Обязательна консультация оториноларинголога. Отоскопия позволяет оценить состояние барабанной перепонки и вовлечение слуховой трубы и полости уха в воспалительный процесс. При осмотре также оценивается слух ребенка.
Диагностика аденоидита у детей включает рентгенографию черепа в прямой и боковой проекции для исключения синуситов и опухолей полости носа и глотки. КТ и МРТ необходимы при подозрении на переднюю мозговую грыжу, которая приводит к нарушению носового дыхания, однако при такой патологии чаще отмечаются деформации лицевого черепа с более широким положением глаз и другими признаками. Атрезия хоан проявляется полной невозможностью носового дыхания с одной или двух сторон, но данный порок развития чаще диагностируется сразу после рождения. При подозрении на атрезию хоан проводят пробу с закапыванием цветных капель в нос.
Лечение аденоидита у детей
Консервативная терапия
Лечение заболевания включает санацию очага воспаления и обеспечение полноценного носового дыхания. Назначается промывание растворами антисептиков, а также изотоническими солевыми растворами. Применяются аэрозольные антибиотики и стероидные препараты, капли с антисептическим и сосудосуживающим эффектом (адреномиметики используются только короткими курсами). Также в лечении аденоидита у детей эффективны ингаляции с антисептиками и муколитиками. Любые антибиотики используются только после подтверждения природы заболевания, то есть выделения возбудителя и определения его чувствительности к препаратам. Для стимуляции иммунитета показаны индукторы интерферона.
Хирургическое лечение
Операции при аденоидах и аденоидите у детей проводятся при неэффективности консервативных методов, а также при затруднении носового дыхания. Важным условием для проведения оперативного вмешательства является отсутствие обострения воспалительного процесса. Продолжительность ремиссии должна составлять не менее одного месяца.
Обычно аденотомия выполняется при помощи аденотома, лимфоидная ткань срезается специальным ножом под местной анестезией или общим наркозом в зависимости от возраста пациента, степени аденоидов, наличия нарушений слуха и т. д. Также возможно эндоназальное удаление аденоидов, но при использовании данной методики чаще остаются участки лимфоидной ткани, поэтому может возникнуть необходимость в повторной операции. Госпитализация для аденотомии не требуется.
Прогноз и профилактика
Прогноз заболевания благоприятный при своевременной диагностике и терапии. При повторном разрастании аденоидов возможен рецидив аденоидита у детей, это случается редко и является показанием к повторной аденотомии. Отдельный блок адаптации ребенка представлен восстановлением носового дыхания, поскольку пациенты привыкают дышать ртом. Малыш занимается специальными упражнениями вместе с родителями, при необходимости – с логопедом. Профилактикой аденоидита у детей является своевременное удаление аденоидов или успешная консервативная терапия. Обязательный момент – поддержание иммунитета ребенка, для чего необходима полноценная диета, пребывание на свежем воздухе и другие закаливающие процедуры.
Аденоидит – это острое или хроническое воспаление глоточной миндалины лимфоглоточного кольца. К основным симптомам относятся чувство дискомфорта внутри носа, ночной храп, отсутствие носового дыхания, слизистые или гнойные выделения, закрытая гнусавость, сухой приступообразный кашель, синдром интоксикации, нарушения сна. Диагностика базируется на данных опроса больного, мезофарингоскопии, задней риноскопии, лабораторных тестов, рентгенографии или компьютерной томографии области носоглотки. В лечении аденоидита используются местные и системные медикаментозные средства, физиотерапия, реже проводится аденоидэктомия.
МКБ-10
Общие сведения

Причины аденоидита
Ретроназальная ангина – полиэтиологическое заболевание. Воспаление аденоидов провоцируют вирусы или патогенные бактерии. Группа вирусов включает аденовирусы и герпес-вирусы, в том числе вирус герпеса 4 типа – Эпштейна-Барр. В бактериальных ассоциациях решающее значение имеет дефицит постоянной (индигенной) флоры глотки и увеличение количества транзиторной микрофлоры родов Moraxella (M.catarrhalis), Bacillus, Micrococcus, Pseudomonas, энтеробактерий (K.pneumoniae, K.oxytoca, E.coli), стафилококков (S.aureus), стрептококков (Str.pneumoniae, Str.pyogenes). Способствовать развитию аденоидита также могут следующие факторы:
- Частые ОРВИ. Постоянная высокая антигенная нагрузка вследствие контакта с большим количеством вирусов в сочетании с незрелостью иммунной системы детей приводит к нарушению нормальных иммунологических процессов в глоточной миндалине, формированию аденоидита.
- Сопутствующие заболевания. Включают рецидивирующие или хронические болезни верхних дыхательных путей, являющиеся очагами инфекции – риниты, назофарингиты, тубоотиты, синуситы, тонзиллиты, стоматиты. Отдельно выделяют ГЭРБ, при которой соляная кислота поддерживает хроническое воспаление аденоидов.
- Иммунопатологические состояния. В список входят сахарный диабет, гипотиреоз, ВИЧ-инфекция, генетически обусловленные иммунодефициты, аллергические патологии. У детей младшего возраста имеет значение отсутствие грудного вскармливания, недостаточность витамина D и развивающийся на этом фоне рахит.
- Врожденные особенности. Включают наследственную склонность к разрастанию аденоидных вегетаций и их воспалению, аномалии конституции по типу экссудативно-катарального диатеза. Важную роль играют пороки развития, нарушающие носовое дыхание – искривление носовой перегородки, деформации носовых раковин и др.
- Внешнее воздействие. Имеет значение экологическая обстановка: чрезмерно сухой или загрязненный производственными выбросами воздух, усиленный радиационный фон. К способствующим факторам относят переохлаждение, паровые ожоги носоглотки, вдыхание паров химикатов и летучих ядов.
Патогенез
Классификация
В зависимости от продолжительности течения, выраженности симптомов и клинико-морфологических характеристик аденоидита различают несколько классификаций воспаления носоглоточной миндалины. Такое деление болезни на формы обусловлено необходимостью использования различных терапевтических схем при разных ситуациях. На основе длительности течения выделяют следующие варианты аденоидита:
- Острый. К нему относятся эпизоды воспаления аденоидов длительностью до 2 недель и повторяющиеся не более 3-х раз за год. Средняя продолжительность – от 5 до 10 дней. Чаще всего патология развивается остро, на фоне ОРЗ или детских капельных инфекций.
- Подострый. Как правило, является следствием нелеченого острого процесса. Характерен для детей с гипертрофированной глоточной миндалиной. Средняя длительность заболевания не превышает 20-25 дней. Остаточные явления в виде субфебрилитета могут наблюдаться до 30 суток.
- Хронический. Сюда входят аденоидиты, клинические симптомы которых сохраняются более 1 месяца или повторяются более 4-х раз в году. В роли возбудителей выступает сочетание бактериальной и вирусной инфекции. Встречаются как первично хронические эпифарингиты, так и последствия неадекватной терапии подострой формы.
Хронический аденоидит может проявляться различными морфологическими изменениями в паренхиме миндалины. К его основным формам относятся:
- Отечно-катаральная. Обострение заболевания сопровождается активацией воспалительных реакций в миндалине, ее выраженной отечностью. В клинической картине преобладают катаральные симптомы.
- Серозно-экссудативная. Характеризуется скоплением большого количества патогенных микроорганизмов и гнойных масс в углублениях паренхимы. Как результат, миндалина становится отечной и гипертрофируется.
- Слизисто-гнойная. Воспалительный процесс сопровождается беспрерывным выделением большого объема слизи с примесью гнойного экссудата. Параллельно аденоидная ткань прогрессивно увеличивается в размерах.
На основе общего состояния пациента и выраженности имеющихся клинических симптомов принято выделять 3 степени тяжести аденоидита:
- Компенсированную. Часто является физиологическим ответом на инфекционные агенты. Ухудшение общего состояния маловыраженное или полностью отсутствует. Эпизодически возникает нарушение носового дыхание, ночной храп.
- Субкомпенсированую. Клинические проявления постепенно нарастают, возникает системная интоксикация, отвечающая острому эпифарингиту. При отсутствии должного лечения болезнь переходит в состояние декомпенсации.
- Декомпенсированную. В этом случае глоточная миндалина утрачивает свои функции, превращаясь в очаг хронической инфекции. Местный иммунитет при этом полностью отсутствует. Клинически это сопровождается ярко выраженной симптоматикой.
Симптомы аденоидита
Заболевание не имеет патогномоничных симптомов или жалоб. Первичными проявлениями выступают ощущения щекотания, царапания в глубоких отделах носа, шумное дыхание во время сна. Еще один из ранних признаков – ночной храп, вследствие которого сон ребенка становится беспокойным, поверхностным. Через некоторое время присоединяются ухудшение носового дыхания в дневное время суток, слизистые выделение из носа. У большинства больных возникает сухой или малопродуктивный кашель приступообразного характера, обостряющийся ночью и под утро.
В дальнейшем развивается интоксикационный синдром – повышение температуры тела до 37,5-39°С, диффузная головная боль, общая слабость, сонливость, ухудшение или потеря аппетита. Ранее возникшие парестезии постепенно трансформируются в тупые давящие боли без четкой локализации, которые усиливаются при глотании. Объем слизистых выделений из носа увеличивается, в них возникает гнойная примесь. Нарушается дренажная функция слуховых труб, что приводит к появлению боли в ушах, кондуктивной тугоухости. Носовое дыхание становится невозможным, а больной вынужден дышать через рот, вследствие чего последний постоянно приоткрыт. Одновременно за счет обтурации хоан возникает изменение голоса по типу закрытой гнусавости.
Осложнения
Осложнения аденоидита связаны с распространением патогенной микрофлоры с гнойными массами в носовую полость, вниз по трахеобронхиальному дереву. Это становится причиной развития хронических риносинуситов, фарингитов, ларингитов, трехеобронхитов, пневмоний. В возрасте до 5 лет имеется риск формирования заглоточного абсцесса. Длительная ринорея провоцирует экзему преддверия носа и другие дерматологические поражения этой области. Сопутствующее воспаление трубных миндалин с закупоркой глоточных отверстий слуховых труб приводит к евстахиитам, гнойным средним отитам и тяжелым нарушениям слуха в будущем. Длительное кислородное голодание головного мозга проявляется задержкой психического развития ребенка, стойкими неврологическими расстройствами.
Диагностика
Диагноз выставляется на основании анамнестических данных, жалоб ребенка и родителей, результатов физикальных и инструментальных методов исследования. Лабораторные тесты играют роль вспомогательных методов, позволяющих уточнить этиологию заболевания и определиться с терапевтической тактикой. Полноценная диагностическая программа состоит из:
- Физикального обследования. При общем осмотре отоларинголог обращается внимание на голос и речь пациента, характер носового дыхания. При этом выявляются гнусавость закрытого типа, затруднение или полное отсутствие дыхания через нос. При пальпации лимфатических узлов определяются умеренно увеличенные, безболезненные поднижнечелюстные, затылочные, передние и задние шейные группы.
- Мезофарингоскопии. При осмотре зева визуализируется большое количество светло-желтого или желто-зеленого отделяемого, стекающего по гиперемированной задней стенке глотки. Также присутствует покраснение небных дужек, увеличение лимфоидных фолликулов или латеральных глоточных валиков.
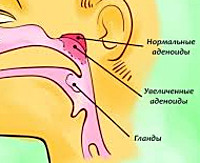
- Задней риноскопии. Она дает возможность выявить увеличенную, гиперемированную, отечную носоглоточную миндалину, покрытую фибринозным налетом. Видимые лакуны заполняются гнойными или слизистыми экссудативными массами.
- Лабораторных анализов. При вирусном аденоидите в ОАК отображается сдвиг лейкоцитарной формулы вправо, увеличение количества лимфоцитов и СОЭ. Присоединение бактериальной флоры сопровождается лейкоцитозом, смещением формулы в сторону палочкоядерных и юных нейтрофилов. Дополнительно проводится микробиологическое исследование носовых выделений.
- Лучевых методов диагностики. Используется рентгенография носоглотки в прямой и боковой проекциях. Она позволяет выявить гипертрофию лимфоидной ткани глоточной миндалины, перекрывающей отверстия хоан. На поздних стадиях рентгенограмма отображает деформацию твердого неба, верхней челюсти. Для дифференциации с опухолями используется КТ лицевого скелета с контрастным усилением.
Лечение аденоидита
Цель лечения – ликвидация очага инфекции, предотвращение хронизации патологического процесса, его распространения в прилегающие анатомические структуры. Для этого назначаются топические и системные фармакологические средства, физиотерапевтические процедуры. В тяжелых случаях, при сопутствующем выраженном разрастании аденоидных вегетаций или развитии осложнений, показано оперативное лечение. Таким образом, при аденоидите проводится:
- Медикаментозная терапия. Представлена антибактериальными или противовирусными препаратами, гипосенсибилизирующими средствами, дезинтоксикационными мероприятиями, иммуномодуляторами, витаминными комплексами. В качестве местной терапии назначаются сосудосуживающие капли, топические кортикостероиды, дезинфектанты в виде спреев, ингаляции антисептиков.
- Аденоидэктомия. Хирургическое лечение заключается в иссечении гипертрофированной лимфоидной ткани, перекрывающей просвет носовых ходов и препятствующей нормальному носовому дыханию. Операция может проводиться классическим способом при помощи скальпеля или с помощью эндоскопической техники.
- Физиотерапия. Широко используются: тубусный кварц, облучение носовой полости и задней стенки глотки гелий-неоновым лазером, электрофорез медикаментозных препаратов на региональные лимфоузлы, дыхательная гимнастика. Эффективно санаторно-курортное лечение, в курс которого входит криокислородная и озоноультразвуковая терапия, грязевые процедуры.
Прогноз и профилактика
При полноценном, правильно подобранном лечении прогноз для жизни и здоровья благоприятный. Риск развития опасных осложнений в таких ситуациях крайне низок – не более 0,3-1%. Специфических профилактических мероприятий для данной патологии не разработано. К неспецифической профилактике острого или обострений хронического аденоидита относятся ранняя диагностика и лечение разрастаний аденоидных вегетаций, инфекционных заболеваний и аномалий развития носовой полости, укрепление общих защитных сил организма, избегание переохлаждений, термических и химических ожогов носоглотки, полноценное и сбалансированное питание, занятия активными видами спорта, регулярные контрольные осмотры отоларинголога.

В большинстве случаев причиной ухудшения самочувствия становятся увеличенные аденоиды (носоглоточные миндалины), которые состоят из лимфатической ткани и помогают иммунитету оберегать организм ребенка от разного рода инфекций. При воспалительных заболеваниях они отекают и увеличиваются в размерах, что доставляет явный физический дискомфорт и затрудняет работу дыхательной системы. Хирургическое удаление аденоидов у детей проводится, если консервативное лечение не дало нужного результата или диагностирована тяжелая стадия гипертрофии.
Показания к операции
Операция по удалению аденоидов у детей называется аденотомией. Малышам до 3–4 лет она показана в случае:
- задержек дыхания во сне (сонного апноэ);
- выраженного отека носоглотки, который мешает ребенку есть, спать;
- отсутствия эффекта от медикаментозной терапии.
Детям от 5 лет и старше операция проводится, если диагностирована II или III степень патологии, когда носоглоточный канал перекрыт разросшейся лимфатической тканью до 60% и больше. При таких стадиях заболевания имеются явные признаки негативного влияния на организм, к которым относятся:
- часто рецидивирующие отиты;
- постоянная головная боль;
- снижение остроты слуха из-за скопления жидкости в ушах, за барабанными перепонками;
- различные нарушения сна: храп, апноэ, сопение;
- задержка и неправильное развитие речевых навыков;
- деформация и пороки развития костно-лицевой структуры;
- постоянное затрудненное дыхание;
- гнусавость голоса.
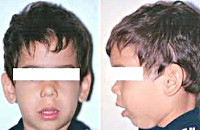
Гипертрофированные аденоиды влияют не только на физическое здоровье. Патологическое разрастание лимфатической ткани может спровоцировать нервный тик, судороги, энурез, повышенную возбудимость. Лицо ребенка при длительном течении болезни принимает характерный аденоидный тип: рот полуоткрыт, подбородок смещен.
Противопоказания к аденотомии
Операцию не проводят детям до 2 лет, за исключением экстренных ситуаций. Общими противопоказаниями к аденотомии являются:
- ОРВИ, грипп и другие острые инфекции;
- обострение аллергии;
- нарушение свертываемости крови;
- расщелина губы и неба;
- злокачественные опухоли любой локализации;
- непереносимость препаратов для обезболивания или наркоза;
- сопутствующие патологии (пороки развития сердца) в специализированных центрах;
- аномалии сосудов носоглотки.
Временным запретом может стать недавнее проведение других оперативных вмешательств. Профилактические прививки также являются поводом отложить операцию. Рекомендуется выждать не менее 1-2 месяцев после вакцинации.
Диагностика увеличенных аденоидов
Невооруженным глазом гипертрофированные ткани носоглоточных миндалин увидеть нельзя, поэтому для подтверждения диагноза используются специальные методики:
- рентгенография;
- эндоскопия носоглотки;
- тимпанометрия – оценка состояния барабанной перепонки и среднего уха;
- осмотр ЛОР-врача с применением специального инструментария.
Особое внимание уделяется детям с частыми рецидивами аденоидита. На основании клинических проявлений заболевания и данных, полученных в ходе обследования, врач принимает решение о необходимости хирургического вмешательства.
Как делают операцию на аденоиды детям
Аденотомия проводится под общей анестезией, 1 часа с учетом наркоза. часов в зависимости от степени патологии и индивидуальных особенностей развития носоглотки у ребенка.
Что входит в предоперационную подготовку
План подготовки перед аденотомией включает:
- осмотр педиатра;
- санацию ротовой полости стоматологом;
- консультацию анестезиолога;
- осмотр кардиолога.
Из анализов потребуется сдать:
- ОАК;
- тест на свертываемость крови, группу и резус-фактор;
- биохимию крови;
- ЭКГ;
- ОАМ;
- рентгенография легких;
- госпитальная группа.
За 7–10 дней до операции нужно исключить прием лекарственных препаратов, которые влияют на скорость свертываемости крови. За неделю желательно ограничить контакты детей с посторонними людьми, пребывание в людных местах, исключить из рациона продукты, которые могут вызывать аллергическую реакцию. Меры необходимы, чтобы операция была максимально эффективной и безопасной для малыша.
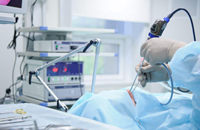
Как проходит операция по удалению аденоидов у детей
Существует два варианта проведения операции:
- классическая аденотомия, при которой врач через рот вводит специальный инструмент (аденотом) и отсекает увеличенные ткани;
- эндоскопическая аденотомия, которая выполняется с помощью эндоскопа и специального оборудования – кольцевого ножа, шейвер-микродебридера (инструмента, который одновременно отсасывает отсеченную лимфоидную ткань).
Стандартом считается эндоскопическая аденотомия, при которой операция по удалению аденоидов у детей проходит под контролем видеооборудования. Параллельно с устранением носоглоточных миндалин в некоторых случаях выполняют вазотомию, которая значительно уменьшает отек носа, и тонзиллэктомию, предполагающую резекцию небных миндалин. Сочетанная операция выполняется только при наличии строгих показаний и невозможности решить проблему иными методами.
Как лазерное, так и эндоскопическое удаление аденоидов у детей происходит по определенному алгоритму:
- ребенку делают общее обезболивание;
- в носоглотку вводят эндоскоп и необходимый инструментарий;
- с помощью лазера, микродебридера или аденотома отсекают лишние ткани:
- оценивают состояние слизистых оболочек и сосудов, степень открытия просвета носоглоточного канала;
- аккуратно извлекают оборудование.
Для обеспечения лучшего обзора в некоторых случаях врачи используют гортанное зеркало, которое вводится через рот. Риск кровотечений минимален, и тампонада носа, как правило, не требуется.
Возможные осложнения
Единственным опасным осложнением после операции является кровотечение. Оно возникает в крайне редких случаях. После операции ребенок находится в стационаре. Иногда после удаления аденоидов у ребенка могут наблюдаться:
- головокружение;
- незначительное повышение температуры;
- непродолжительная головная боль;
- легкая тошнота.
В течение 4–10 дней могут сохраняться небольшая гнусавость голоса, заложенность носа и незначительный насморк. В большинстве случаев эти явления проходят самостоятельно и не требуют врачебной помощи.
Реабилитация после аденотомии
После общего наркоза детям нужно провести в стационаре под наблюдением медиков от 12 часов.
После возвращения домой необходимо:
- первые 2 дня тщательно соблюдать домашний режим;
- в течение 3–4 дней не принимать горячую ванну и душ, не перегреваться и ограничить пребывание на солнце;
- отказаться на неделю от посещения людных мест, общественных заведений (кафе, бассейнов, кинотеатров);
- на протяжении месяца ограничить физические нагрузки и занятия спортом;
- в течение 5–7 дней после операции есть только мягкую, жидкую пищу без крупных кусков, требующих тщательного пережевывания;
- в первые 10 дней избегать переохлаждения.
Дома желательно обеспечить ребенку комфортные условия для восстановления: поддерживать влажность воздуха не менее 40% и температуру не более +24, регулярно проветривать комнату, убрать из окружения накопители пыли: ковры, пледы, мягкие игрушки.
После выписки врач назначит поддерживающие лекарственные препараты и сосудосуживающие средства, которые нужно принимать строго по рекомендации доктора. Категорически нельзя самостоятельно давать детям любые медикаменты без консультации ЛОРа или педиатра, а также использовать народные методики.
Читайте также:

