Гепатит в острый страшнее чем хронический
Обновлено: 13.05.2024
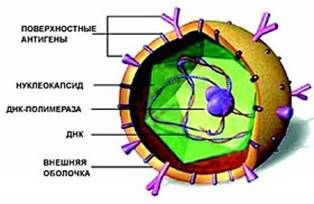
Вирус гепатита В (частица Дейна)
Гепатит – это воспалительное поражение печени, которое также затрагивает множество других органов и систем. В зависимости от причины развития заболевания современная медицинская наука различает несколько типов гепатитов. Гепатит, обозначающийся как тип В, обусловлен воздействием на организм пациента определенного вируса.
Инфицирование вирусом гепатита В – масштабная медицинская проблема планетарного значения. По данным ВОЗ, во всем мире примерно 2 миллиарда людей в то или иное время были заражены им, а около 350 миллионов человек имеют признаки заболевания.
Как передается вирус гепатита В?
Инфекционный агент переходит от человека к человеку при контакте с различными биологическими жидкостями: кровью, слюной, мочой, спермой, влагалищным секретом и т.д. При этом человек может даже не подозревать, что он является носителем этого вируса.
- любые манипуляции, нарушающие слизистые оболочки и кожные покровы;
- оказание стоматологической помощи;
- нестерильное оборудование для инъекций или акупунктуры;
- пирсинг или нанесение татуировок;
- некоторые парикмахерские услуги и т.д.
Большое значение имеет и половой путь передачи вируса гепатита В. Любые микротравмы слизистой оболочки в половых органах могут послужить входными воротами для инфекции. Инфицирование может происходить даже при поцелуях, если на губах или во рту здорового партнера присутствуют язвочки, эрозии, микротрещины и т.д. Очень часто инфицированию гепатитом В подвержены и инъекционные наркоманы.
Еще один путь заражения вирусом гепатита В – так называемый вертикальный, то есть передача инфекционного агента от матери к ребенку во время родов в процессе прохождения плодом родовых путей.
Кроме того, вирус гепатита В распространяется и бытовым путем. Использование общих бритв, лезвий, маникюрных ножниц, банных принадлежностей, зубных щеток – все это несет риск заражения. Даже мельчайшие, незаметные глазу или находящиеся в высушенном виде капли мочи, пота, слюны или крови могут вызвать заболевание у здоровых членов семьи.
Сам вирус чрезвычайно устойчив во внешней среде. Он способен переносить высокие температуры, многократное замораживание и оттаивание, длительное воздействие повышенной кислотности и т.д. При этом его способность передаваться от зараженных людей здоровым (контагиозность) превышает эту способность вируса иммунодефицита человека более чем в 100 раз.
Каковы симптомы гепатита В?
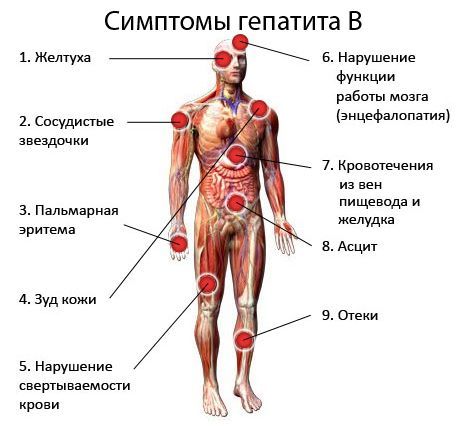
От момента заражения вирусом до появления клинических признаков заболевания проходит примерно 12 недель, хотя этот срок может варьировать и до нескольких месяцев.
Манифестация гепатита В в острой форме проявляется в первую очередь желтухой – желтоватым оттенком глазных яблок и кожных покровов. Желтуха обусловлена массовой гибелью клеток печени – гепатоцитов. Содержащиеся в клетках печеночные ферменты попадают в кровь, разносятся ее током по всему телу и вызывают появление характерной окраски кожи.
В некоторых случаях острый гепатит В может протекать и в безжелтушной форме. Пациент жалуется только лишь на общее недомогание и снижение работоспособности.
- В благоприятном случае заболевание излечивается само собой, под воздействием иммунной системы организма. Функции печени восстанавливаются примерно через полгода, хотя иногда остаточные явления сохраняются на всю жизнь. Кроме того, у таких пациентов формируется стойкий иммунитет к вирусному гепатиту В.
- При неблагоприятном исходе гепатит переходит в хроническую форму.
Хронический гепатит В имеет волнообразное течение с возникновением периодических обострений. Наиболее частыми симптомами при этом являются нарушения оттока желчи.
- поражения центральной нервной системы с нарушениями сна и повышенной утомляемостью;
- воспалительные заболевания суставного аппарата;
- постепенная замена гепатоцитов клетками соединительной ткани с прогрессирующим нарушением функций печени;
- развитие печеночного цирроза;
- развитие первичного рака печени.
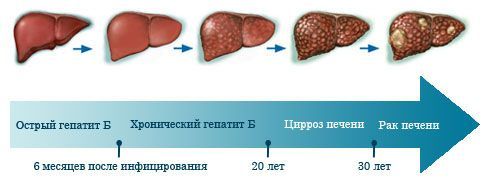
Стадии развития болезни
Шанс хронизации гепатита В зависит от возраста человека, что обусловлено устойчивостью и активностью его иммунной системы. Так, статистически известно, что более 90% взрослых людей после острого гепатита полностью выздоравливают, а вот при заражении этим вирусом новорожденных заболевание переходит в хроническую форму в 95% случаев.
Как диагностируется гепатит В?
Диагностика этой патологии основана на сборе данных об эпидемиологическом окружении пациента, а также на анализе жалоб и клинической картины заболевания. Подтверждение окончательного диагноза происходит при помощи серии лабораторных анализов, дающих информацию о функции печени, о наличии ДНК вируса в организме и др. Все эти обследования в клинике ЦЭЛТ проводятся с использованием самых современных высокочувствительных лабораторных комплексов. А опыт и знания наших врачей станут гарантией установления точного диагноза.
Лечение гепатита В
Терапия заболевания направлена на облегчение состояния больного и улучшение функций иммунной системы. Кроме того, применяются противовирусные препараты. Больным предписывается полный покой с исключением любых физических нагрузок. Также используется диета, исключающая алкоголь, жирную, жареную и острую пищу.
Профилактика гепатита В
Кроме соблюдения техники безопасности при контактах с биологическими жидкостями, широко применяется также вакцинация. Она обеспечивает надежную защиту с первых дней жизни, а кроме того, не допускает и заболевание гепатитом D, поскольку вирус, его вызывающий, не размножается без наличия вируса гепатита В.

Гепатит В: носительство или болезнь, приводящая к циррозу и раку ?
Скрытая болезнь
Хроническая инфекция может протекать в виде двух основных форм:
Различить эти две формы на основании самочувствия больного, только клинических признаков болезни (которые, как и при неактивном носительстве, могут полностью отсутствовать у больного хроническим гепатитом В) невозможно.
Что делать, если у Вас выявлен HBsAg ?
К сожалению, гепатологи часто сталкиваются с недооценкой со стороны пациента, а также врачей других специальностей, серьезности выявляемого на протяжении многих лет HBsAg.
Пациент, у которого впервые выявлен HBsAg, обязательно должен пройти обследование, которое позволит поставить правильный диагноз – отграничить неактивное носительство HBsAg от активного хронического гепатита В, требующего лечения.
Для этого врач-гепатолог предложит Вам сделать ряд исследований:
- исследование биохимического анализа крови,
- исследование вирусной нагрузки с помощью количественной ПЦР (полимеразной цепной реакции)
- исследование на наличие другого белка (или антигена) вируса гепатита В, который характеризует высокую заразительность больного, - HBeAg
- исследование на наличие вируса-спутника гепатита В – вируса дельта
- исследование альфафетопротеина (онкомаркера опухоли печени)
- ультразвуковое исследование печени
- фиброэластографию для уточнения стадии фиброза печени
(по показаниям возможны и другие исследования)
Что делать, если диагностировано неактивное носительство HBsAg?
Пациенты, у которых диагностировано неактивное носительство HBsAg, должны регулярно наблюдаться, так как в некоторых случаях, особенно при снижении иммунитета, возможна активизация инфекции и развитие активного гепатита, что может потребовать специального лечения. Поэтому особенно тщательного контроля требует динамика вирусной нагрузки. Ваш врач определит интервалы между контрольными анализами и визитами, а также объем необходимых исследований.
Современное лечение хронического гепатита В способно остановить болезнь !
Если у Вас все-таки, диагностирован хронический гепатит В, необходимо назначение противовирусного лечения, то есть лечения с использованием препаратов, способных блокировать размножение вируса.
Целью современной противовирусной терапии хронического гепатита В является стойкое подавление размножения вируса, достижение ремиссии заболевания, то есть перевод процесса в неактивное состояние. При достижении такого результата предотвращается развитие цирроза печени и его осложнений (таких как асцит, внутренние кровотечения, печеночная недостаточность), а также многократно снижается риск развития рака печени.
Никакой особой диеты при хроническом вирусном гепатите не требуется, однако, Вам следует избегать употребления алкоголя даже в незначительных дозах, так как совместное действие алкоголя и вируса на печень значительно повышает риск развития цирроза и рака печени. Если у Вас избыточный вес, то следует ограничит употребление жиров, калорийной пищи, так как отложение жира в печени ускоряет развитие цирроза. Следует избегать факторов, снижающих иммунитет, в частности инсоляцию, то есть Вам не следует пользоваться солярием и загорать на пляже. Целесообразно отказаться от курения. Вы можете продолжать заниматься физическими упражнениями. Полезны плавание и закаливающие процедуры, поддерживающие состояние Вашего иммунитета.

Гепатит "С" - это очень распространенное хроническое заболевание, прогрессирование которого приводит к развитию цирроза и рака печени. Вызывающий заболевание вирус гепатита "С" идентифицирован относительно недавно - в 1989 году. К настоящему времени установлено его чрезвычайно широкое распространение - в мире инфицировано более 200 миллионов человек. Вирус гепатита "С" является причиной 70% регистрируемых в мире случаев хронического гепатита, 40% случаев цирроза и 60% случаев рака печени. По распространенности и ущербу, наносимому здоровью населения, проблема вирусного гепатита "С" значительно превосходит проблему гепатита "В" и СПИДа.
Смертельные татуировки
Источником заражения является кровь инфицированного человека. До 1989 года основными путями заражения были переливания донорской крови и хирургические вмешательства. С введением профилактических мероприятий, а именно тестирования на вирус "С" донорской крови и использования только одноразовых шприцов и инструментов, основным путем заражения стало использование нестерильных игл при введении наркотиков, татуировках, пирсинге. Заражение возможно и половым путем, особенно при наличии нескольких половых партнеров. Передача вируса от инфицированной матери ребенку происходит при родах в 5% случаев. Проблема осложняется тем, что прививки от гепатита С до настоящего времени не разработаны.
Неслышная поступь болезни
Главная опасность в том, что после заражения явные симптомы заболевания могут и не наблюдаться. У 95% людей острый период инфицирования проходит бессимптомно. Лишь у 5% людей после заражения развивается так называемая желтушная форма острого гепатита - темнеет моча, желтеют белки глаз и кожа. Характерны легкие формы желтухи, которые иногда вообще проходят незамеченными.
Коварство вируса гепатита "С" заключается в том, что период скрытого протекания болезни может длиться несколько лет. Часто после заражения человек чувствует себя абсолютно здоровым, а первые симптомы заболевания проявляются лишь на поздней стадии цирроза печени, когда болезнь труднее поддается лечению и общий прогноз неблагоприятен.
Особенностью гепатита "С" является чрезвычайно высокая частота хронизации инфекции. Хроническая пожизненная инфекция и прогрессирующее заболевание печени развивается у 85% инфицированных. У 20-30% больных хроническая инфекция приводит к развитию цирроза печени в среднем в течение 20-30 лет. У лиц, употребляющих алкоголь и наркотики, цирроз печени развивается гораздо быстрее - в течение первых 5-10 лет. Смерть наступает от осложнений цирроза печени и рака печени.
"Непеченочные" симптомы
Важно знать, что желтуха при хроническом гепатите "С" бывает крайне редко, как правило, уже на фоне цирроза. Наиболее частым симптомом болезни является слабость, повышенная утомляемость. Вирус поражает не только печень, но и другие органы. Поэтому чаще, чем желтуха, наблюдаются такие "непеченочные" симптомы, как боли в суставах, кожные высыпания, повышение температуры тела, изменения в анализах крови, из-за чего нередки ошибочные диагнозы. Скрытое бессимптомное течение болезни или наличие "непеченочных" симптомов - основные причины позднего установления правильного диагноза. Поскольку без лечения болезнь носит прогрессирующий характер (случаев самоизлечения не бывает), очень важно своевременно установить наличие гепатита "С" и начать необходимое лечение.
"Да. и не забудьте сдать кровь!"
В настоящее время разработаны доступные методы диагностики этой инфекции. Основным методом является анализ крови на наличие антител к вирусу и на наличие частиц самого вируса. В последние годы нередким становится "случайное" установление диагноза гепатита "С" при обследовании по поводу других заболеваний, перед родами или перед операцией.
Особенно важно проводить исследование на наличие гепатита "С" в "группах риска": у лиц, имевших в прошлом (до 1989 года) переливания крови, операции; имевших в прошлом эпизоды желтухи; наркоманов; детей, родившихся от матерей, больных гепатитом; лиц, ведущих беспорядочную половую жизнь.
Генеральное отступление болезни
Профессионализм, дарующий надежду
Для успешного лечения особенно важно, чтобы его проводил специалист, обладающим опытом применения современных противовирусных препаратов. В то время как их применение только внедряется в ряде лечебных учреждений Москвы, в Центре эндохирургии и литотрипсии накоплен уникальный 10-летний опыт лечения хронического гепатита "С" с применением различных импортных и отечественных препаратов интерферона и других противовирусных препаратов, путем подбора индивидуальных схем лечения. Консультации и лечение проводятся одним из ведущих специалистов-гепатологов страны, доктором медицинских наук Т.М.Игнатовой, чья докторская диссертация посвящена лечению хронического гепатита "С". Сочетание уникального врачебного опыта с возможностями самых современных методов лабораторной диагностики позволяет добиться полного излечения гепатита "С" у большинства больных.
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.

Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.

Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.

Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.

Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).

Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.

Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]

Случайный укол грязной иглой долгое время ассоциировался с опасностью заражения ВИЧ-инфекцией, но здесь есть интересный момент. Мало кто знает, что заразиться вирусным гепатитом В или С примерно в 50-100 раз проще: их инфицирующая доза в разы меньше, чем у ВИЧ-инфекции, а механизмы передачи те же. Получается, что все это время мы боялись не того? Или бояться гепатитов вообще не стоит? Давайте разберемся!

Гепатиты В, С и D – это группа вирусных заболеваний, которые поражают печень и могут протекать как в острой, так и в хронической форме. Никогда не угадаешь, чем обернётся заражение: легким недугом, длящимся несколько недель, или серьезным пожизненным заболеванием.
Эти инфекции представляют собой серьезную глобальную проблему здравоохранения. Сейчас будет немного цифр для наглядности: по данным ВОЗ, 325 миллионов человек во всем мире живут с вирусными гепатитами В и С., и только 10 % людей, живущех с гепатитом С, знают свой статус гепатита.
А тем временем, эти вирусы способны вызывать хроническую инфекцию с высоким риском летального исхода от цирроза и рака печени. Гепатит С вообще причина №1 рака печени в мире. По оценкам ВОЗ, только в 2016 году от гепатита С умерли приблизительно 399 000 человек, главным образом от цирроза печени и первичного рака печени.


ГЕПАТИТ В также довольно часто проходит бессимптомно, но тем не менее, у некоторых пациентов возникают острые состояния с выраженными симптомами, которые сохраняются несколько недель и включают в себя желтушное окрашивание кожи и склер глаз, потемнение мочи, сильную слабость, тошноту, рвоту и боли в брюшной полости. В случае хронизации заболевания, гепатит В обычно дает о себе знать раньше, чем гепатит С.
Несмотря на некоторые различия в течении этих заболеваний, пути заражения у всех гепатитов одинаковы, они передаются:
- при незащищенных половых контактах;
- при использовании нестерильных инструментов во время медицинских манипуляций, маникюра, пирсинга, нанесения тату;
- при совместном использовании предметов личной гигиены, бритвенных принадлежностей;
- при совместном использовании инъекционного инструментария для употребления инъекционных наркотиков;
- от матери к ребенку во время родов;
- при переливании непроверенной крови и ее продуктов.
Но и здесь есть небольшие нюансы. Вирус гепатита С чаще всего передается через кровь, редко половым путем и от матери к ребенку, эти пути передачи в большей степени свойственны гепатиту В. Передача вируса гепатита D чаще всего происходит от матери к ребенку, а также при контакте с кровью или другими биологическими жидкостями, но есть еще один момент, заражение вирусом гепатита D происходит только в присутствии вируса гепатита В: одновременно или в виде суперинфекции.

Сочетание гепатита В и D считается самой тяжелой формой хронического вирусного гепатита из-за более быстрого смертельного исхода от болезней печени, в том числе рака.
Теперь, когда обо всех опасностях сказано, самое время поговорить о мерах профилактики. Неспецифические меры профилактики общие для всех гепатитов:
- Избегать контакта с биологическими жидкостями других людей, в том числе с кровью;
- Использовать барьерные методы контрацепции во время полового акта;
- Делать пирсинг, тату, маникюр, инъекции только стерильными инструментами.
- Не пользоваться чужими предметами гигиены, бритвенными принадлежностями.
В случае с гепатитом В есть более мощное средство профилактики - вакцинация. Первая вакцина вводится в первые 24 часа жизни новорожденного, вторая доза - через месяц, третья - через 6 месяцев. Дети из группы риска прививаются по схеме 0 - 1 - 2 - 12 месяцев. Взрослым также может потребоваться вакцинация, если они контактировали с больным гепатитом В, ранее не болели, не были привиты или не обладают информацией о наличии у себя прививок. Схема вакцинации та же, что и для детей – 0-1-6.
Всемирная организация здравоохранения заявила о планах по значительному снижению заболеваемости вирусными гепатитами к 2030 году. В наших руках оказать посильную помощь. Достаточно соблюдать меры профилактики, своевременно прививаться и вовремя обращаться за медицинской помощью.
Читайте также:

