Лечение гепатита с гипохлоритом натрия
Обновлено: 25.04.2024
Общеизвестными являются многообразие этиологических факторов, сложность патогенеза и прогрессирующий характер заболеваний печени, которые создают трудности при фармакотерапии больных с патологией гепатобилиарной системы. В связи с этим актуальными остаются поиски новых методов лечения. Одним из перспективных направлений является применение гипохлорита натрия для лечения больных хроническими диффузными заболеваниями печени.
The variety of etiological factors, the complexity of the pathogenesis and the progressive nature of liver diseases, which create difficulties in the pharmacotherapy of patients with pathology of the hepatobiliary system, are well known. In this regard, the search for new methods of treatment remains relevant. One of the promising areas is the use of sodium hypochlorite for the treatment of patients with chronic diffuse liver diseases.
1. Ермаченко И. А., Манжос А. Н., Байдин С. А. Влияние раствора гипохлорита натрия на состояние поглотительно-выделительной функции печени больных с механической желтухой // Материалы научно-практической конференции, посвященной памяти проф. О. М. Горбунова. — Краснодар, 1994. — С. 117–119.
2. Кошелев П. И., Лозинский В. И., Карпухин Г. Н., Токарев С. А., Кожуховский В. В. Применение гипохлорита натрия для коррекции печеночной недостаточности в послеоперационном периоде у больных механической желтухой опухолевого генеза // Новые технологии в хирургической гепатологии: Материалы третьей конференции хирургов-гепатологов. Санкт-Петербург, 14–16 июня 1995 г. — С. 422–423.
3. Трунилина Н. Н. Модификация плазматической мембраны тромбоцитов и лейкоцитов и изменение их функций под влиянием гипохлорита натрия: Автореф. дис. … канд. мед. наук. — М., 1995.
4. Беляков Н. А., Гуревич К. Я., Гольдфарб Ю. С., Костюченко А. Л. Детоксикация организма с использованием натрия гипохлорита, полученного электрохимически. Применение натрия гипохлорита, полученного электрохимически, в качестве антимикробного и ранозаживляющего средства // Эфферентная терапия. — 1996. — Т. 2. — № 4. — С. 25–32.
5. Вахрунин А. А. Экспериментально-клиническое обоснование профилактики и лечения печеночной недостаточности при остром панкреатите. Экспериментально-клиническое исследование: Автореф. дис. … канд. мед. наук. — Красноярск, 1998.
6. Федоровский Н. М., Гостищев В. К., Полиров А. А. Детоксикация плазмы крови гипохлоритом натрия. Критерии реинфузии // Анестезиология и реаниматология. — 1998. — № 6. — С. 43–45.
7. Галенко-Ярошевский Г. А., Гуменюк С. Е., Павленко С. Г., Бабичев С. А., Шевчук В. Ю., Гуменюк С. И., Орлов В. Г. Пролонгированный бактерицидный эффект гипохлорита натрия // Бюллетень экспериментальной биологии и медицины. — 1999. — Т. 127. — № 3. — С. 305–307.
8. Петросян Э. А., Каде А. Х., Петровский А. Н., Погосян А. Э., Горбов Л. В. Влияние натрия гипохлорита на систему перекисного окисления липидов при лечении экспериментального желчного перитонита // Эфферентная терапия. — 2000. — Т. 6. — № 3. — С. 62–67.
9. Левитан Б. Н., Сальникова Г. Г., Миах С. Механизмы лечебного действия плазмафереза при хронических гепатитах и циррозах печени // Эфферентная терапия. — 2003. — Т. 9. — № 1. — С. 97–100.
10. Астахин А. В., Левитан Б., Дубина О. С. Регуляторные цитокины сыворотки крови при хронических гепатитах и циррозах печени // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2002. — Т. 12. — № 5. — С. 80–85.
11. Скворцов В. В., Тумаренко А. В. Проблемы современного лечения вирусных гепатитов // Лечащий врач. — 2007. — № 10. — С. 73.
12. Емельянов Д. Н., Свириденко О. Ю., Скворцов В. В., Мязин Р. Г. Тактика противовирусного лечения острых и хронических вирусных гепатитов на современном этапе // Гепатология. — 2004. — № 4. — С. 42–48.
13. Недогода В. В., Скворцова З. С., Скворцов В. В., Емельянов Д. Н., Мязин Р. Г. Эффективность различных видов лазеротерапии у больных хроническими гепатитами и циррозами печени // Лазерная медицина. — 2001. — Т. 5. — № 3. — С. 41–42.
14. Недогода В. В., Скворцова З. С., Скворцов В. В. К вопросу о синдроме внутрипеченочного холестаза у беременных // Лечащий врач. — 2003. — № 6. — С. 58.
15. Скворцов В. В. Внутренние болезни. — М.: Эксмо, 2010. — 1072 с.
16. Разваляева О. В., Скворцов В. В. Некоторые аспекты применения озонотерапии в гепатологии // Гепатология. — 2003. — № 3. — С. 14.
17. Емельянов Д. Н., Стаценко И. Ю., Скворцов В. В., Лешина О. А., Мязин Р. Г. Гепатолентикулярная дегенерация // Медлайн-экспресс. — 2004. — № 8–9. — С. 18–19.
18. Скворцов В. В. Антиоксидантный эффект внутривенного лазерного облучения крови у больных хроническими диффузными заболеваниями печени // Гепатология. — 2003. — № 4. — С. 10.
19. Скворцов В. В., Лешина О. А. Клинические синдромы в гепатологии: желтуха, цитолиз и портальная гипертензия // Медицинский алфавит. — 2012. — Т. 2. — № 12. — С. 54–58.
Целью данного иссследования явилась оценка эффективности применения гипохлорита натрия при лечении больных хроническими диффузными заболеваниями печени (ХДЗП).
Ранее во многих опубликованных работах клинически установлено, что гипохлорит натрия оказывает следующие группы эффектов:
- торможение процессов перекисного окисления липидов;
- окисление и инактивирование экзо- и эндотоксинов путем трансформирования гидрофобных токсичных соединений в гидрофильные, активно выводимые выделительными органами;
- прямое антикоагулянтное действие, способствующее дезагрегации тромбоцитов, улучшающее реологические свойства крови и микроциркуляцию;
- противовирусное и антимикотическое действие;
- бактерицидный и бактериостатический эффекты в отношении как аэробных, так и анаэробных бактерий, обеспечивающие снижение резистентности микрофлоры к антибиотикам;
- окисление глюкозы и веществ, содержащих SH-группы;
- обеспечение снижения резистентности тканей к инсулину.
Внутривенные инфузии гипохлорита натрия уже в течение длительного времени применяются в хирургии, фтизиатрии, наркологии при:
- эндо- и экзотоксикозах 2–3-й степени, связанных с печеночно-почечной недостаточностью;
- сахарном диабете, сопровождающемся кетоацидозом;
- резистентности микрофлоры к антибиотикам;
- острых отравлениях психотропными и снотворными средствами, ядами грибов, алкоголем и его суррогатами.
- паренхиматозные и другие кровотечения;
- индивидуальная непереносимость хлорсодержащих препаратов.
Скворцов В. В., Мязин Р. Г., Емельянов Д. Н., Опыт применения раствора гипохлорита натрия в лечении хронических гепатитов и циррозов печени. Терапевт №9 2018. 2018;9.
Общие сведения
Раствор гипохлорита натрия (NaClO) представляет собой бесцветную прозрачную жидкость без взвеси и осадка, который получают из изотонического раствора NaCl путем электролиза. Гипохлорит натрия, являясь донором активного кислорода и мощным окислителем, при попадании в организм человека распадается на гипохлорит-анион (ClO) и катион натрия (Na+). Здесь гипохлорит анион вступает в реакцию с огромным количеством субстратов, находящихся в биологических жидкостях, на мембранах клеток и внутри них. В результате окисления либо хлорирования этих субстратов и проявляется полинаправленное действие гипохлорита натрия на органы и системы организма больного. Гипохлорит натрия в лечебных дозах нетоксичен, легко выводится из организма. Кумулятивными, кожно-резорбтивными свойствами не обладает. Аллергических реакций не вызывает.
Действие гипохлорита натрия на организм человека
Клинически установлено, что гипохлорит натрия:
- тормозит процессы перекисного окисления липидов;
- эффективно инактивирует в крови ферменты, повышенные концентрации билирубина, мочевины, креатинина, спирты, практически весь комплекс “средних молекул”, продукты деградации фибрина, производные барбитуровой кислоты и т. д.;
- окисляет и инактивирует экзо- и эндотоксины, трансформируя гидрофобные токсичные соединения в гидрофильные, активно выводимые выделительными органами;
- оказывает прямое антикоагулянтное действие, способствует дезагрегации тромбоцитов, улучшает реологические свойства крови и микроциркуляцию;
- обладает противовирусным и антимикотическим действием;
- оказывает бактерицидный и бактериостатический эффекты как в отношении аэробных, так и анаэробных бактерий, обеспечивает снижение резистентности микрофлоры к антибиотикам;
- активно окисляет глюкозу и вещества, содержащие SH-группы;
- обеспечивает снижение резистентности тканей к инсулину.
В естественных условиях в организме человека гипохлорит натрия NaClO продуцируется макрофагами в процессе фагоцитоза бактерий и является веществом с практически универсальным детоксицирующим и антимикробным действием.
Показания к применению
Внутривенные инфузии гипохлорита натрия применяются при:
- эндо- и экзотоксикозах 2-3 степени, связанных с печеночно-почечной недостаточностью;
- туберкулезной интоксикации;
- cепсисе;
- гиперкоагуляционном синдроме;
- сахарном диабете, сопровождающемся кетоацидозом;
- резистентности микрофлоры к антибиотикам;
- острых отравлениях психотропными и снотворными средствами, ядами грибов, алкоголем и его суррогатами.
Противопоказания
- гипокоагуляционный синдром;
- паренхиматозные и другие кровотечения;
- гипогликемия;
- беременность;
- индивидуальная непереносимость хлорсодержащих препаратов.
- гиповолемия;
- гипопротеинемия;
- предменструальный и менструальный периоды.
Способ применения и дозы
Раствор гипохлорита натрия концентрацией до 0,06% (600 мг/л) вводят внутривенно капельно в количестве до 1/10 объема циркулирующей крови со скоростью введения 60-70 капель в минуту. Введение осуществляют через катетер в одну из центральных вен (яремная, подключичная, бедренная).
Раствор гипохлорита натрия концентрацией до 0,03% (300 мг/л) вводится в крупные периферические вены в количестве до 1/6 объема циркулирующей крови со скоростью введения 20-40 капель в минуту.
Приготовление раствора гипохлорита натрия для внутривенного введения
Раствор гипохлорита натрия готовится методом электролиза на аппарате ЭДО-4 из изотонического (0,89%) раствора хлорида натрия, отвечающего требованиям Государственной Фармакопеи РФ (т.е. аптечного приготовления). Приготовление раствора гипохлорита натрия для внутривенного введения осуществляется по схеме:
- заполнение электролизной колбы аппарата из флакона с изотоническим раствором хлорида натрия проводится ретроградно, с помощью стерильной магистрали (из системы для переливания крови) по принципу сообщающихся сосудов (не вскрывая флакон, только проколов резиновую пробку иглой магистрали и “воздушкой”);
- пустой флакон не отсоединяется от магистрали, а остается фиксированным на штативе на 30-50 см. выше электролизной колбы в течение всего процесса электролиза;
- для слива приготовленного раствора гипохлорита натрия пустой флакон устанавливается на 30-50 см ниже электролизной колбы;
- первую порцию гипохлорита натрия получают в режиме 5А, 30 минут, что обеспечивает самостерилизацию колбы и магистрали. Эта порция в лечебных целях не используется и применяется для дезинфекции и стерилизации медицинского инструментария;
- второй сеанс электролиза проводят в режиме 3А, 30 минут. Полученный раствор гипохлорита натрия используется у больных только для наружного применения;
- проводить внутривенные инфузии можно только последующими порциями. В этой связи целесообразно для внутривенного использования заготавливать сразу несколько литров стерильного раствора гипохлорита натрия.
Перед внутривенными инфузиями необходимо произвести выборочный контроль концентрации в заготовленной партии раствора методом титрования с помощью реактивов.
Флаконы с раствором гипохлорита натрия обязательно маркируются. На них указывается дата изготовления и концентрация раствора. Аппарат ЭДО-4 позволяет получать стерильные растворы гипохлорита натрия в диапазонах концентраций от 190 мг/л до 1330 мг/л + 20% в зависимости от заданного режима электролиза.
Флаконы с приготовленным раствором гипохлорита натрия хранятся при комнатной температуре в течение 3 дней. Для продления срока годности раствора до 20 дней он должен храниться в холодильнике при температуре +3-+5° C. Замерзание раствора гипохлорита натрия не допускается.
Необходимые методы обследования больных хроническими диффузными заболеваниями печени
Перед проведением курса внутривенных инфузий гипохлорита натрия и после его окончания больным необходимо пройти следующие обследования:
- общий анализ крови с временем свертывания крови;
- сахар крови;
- общий белок с белковыми фракциями крови;
- общий анализ мочи.
- билирубин: свободный, связанный;
- трансаминазы: АЛТ, АСТ;
- сулемовая проба;
- тимоловая проба.
Печеночно-специфические методы исследования:
- перекисное окисление липидов (ПОЛ): малоновый диальдегид, диеновые конъюгаты;
- ферменты антиоксидантной защиты (АОЗ): каталаза, супероксиддисмутаза, глутатионпероксидаза.
Кроме того, до и после проведения курса лечения больным проводится обязательный лабораторный контроль уровня сахара крови и времени свертывания, так как вводимый гипохлорит натрия способен вызывать гипогликемию и гипокоагуляцию.
Методика проведения внутривенной капельной инфузии раствора гипохлорита натрия у больных хроническими диффузными заболеваниями печени
Во время проведения инфузии больной сидит в кресле с функциональным подлокотником, облегчающим проведение процедуры. Рядом с креслом устанавливается штатив-стойка с флаконом на 200 или 400 мл, содержащем стерильный раствор гипохлорита натрия c концентрацией до 0,03% (до 300 мг/л). К флакону присоединены система для переливания жидкостей и “воздушка”. Инфузия проводится по общим принципам внутривенного введения растворов. Осуществляют инфузию в одну из крупных периферических вен (как правило, в локтевую) со скоростью введения 20-40 капель в минуту.
Инфузии осуществляются под контролем лабораторных данных и проводятся до их нормализации. У больных хроническими диффузными заболеваниями печени обычно проводится курс из 3-7 инфузий по 200 или 400 мл раствора гипохлорита натрия каждая. Инфузии проводятся ежедневно или через день.
Запрещается смешивать в одном флаконе или одновременно вводить больному раствор гипохлорита натрия вместе с другими медикаментозными средствами (новокаином, антибиотиками, ферментами). Это обусловлено возможным окислением лекарственных средств гипохлоритом натрия, что может снизить или исказить их лечебный эффект, а в ряде случаев привести к образованию токсичных продуктов.
Для получения надежного клинического эффекта и во избежание возможных осложнений необходимо соблюдать следующие условия:
- обеспеченность достаточного венозного кровотока (при отсутствии этого условия может развиться реактивный флебит);
- коррекция гипопротеинемии и обеспечение нормоволемии (несоблюдение этого условия может привести к нежелательной травме форменных элементов);
- контроль гемостаза и агрегатного состояния крови;
- контроль и коррекция гликемии.
Возможные осложнения, их профилактика и лечение
Введение в периферическую вену раствора гипохлорита натрия в концентрации свыше 300 мг/л, увеличение скорости введения или недостаточная скорость венозного кровотока, а также введение раствора в ткани вне вены может привести к флебиту, деструкции стенки сосуда и образованию паравенозного инфильтрата. Клинически это проявляется острой болью по ходу вены, отечностью мягких тканей, нарушением региональной микроциркуляции. В этом случае немедленно прекращают инфузию и проводят местное обкалывание зоны инфильтрации 0,25% раствором новокаина при необходимости с 60 мг преднизолона, вводят внутримышечно ненаркотические анальгетики (2 мл 50% раствора анальгина) и накладывают спиртовой компресс.
Также при быстром внутривенном введении раствора гипохлорита натрия (струйно) может возникнуть “эйфоричность” больного, которая проявляется в гиперемии кожи лица, чувстве прилива крови к голове, беспокойстве. Для купирования этого явления необходимо прекратить введение гипохлорита натрия, выждать 5-10 минут (за это время все явления проходят самостоятельно), а затем продолжить инфузию со скоростью 40 капель в минуту.
Следует отметить, что при соблюдении всех условий проведения внутривенных инфузий раствора гипохлорита натрия побочные эффекты и осложнения у больных не возникают.
Заключение
Метод внутривенного введения раствора гипохлорита натрия является доступным, эффективным и перспективным для лечения больных с хроническими диффузными заболеваниями печени. Преимущество метода заключается в простоте получения гипохлорита натрия и его дешевизне. Кроме того, гипохлорит натрия обладает универсальным позитивным действием на организм человека и обладает малым количеством противопоказаний. На основании полученных нами клинических результатов метод лечения гипохлоритом натрия может быть рекомендован в виде монотерапии у больных хроническими диффузными заболеваниями печени (ХДЗП).
Также в разделе опубликованы:
Нами уже в течение семи последних лет проводится лечение больных хроническими диффузными заболеваниями печени (ХДЗП), и, в частности, хронического вирусного гепатита С, методом инфузионной терапии растворами гипохлорита натрия (NaClOˉ), получаемого электрохимически, который за счет своих мощных окислительных свойств является веществом с практически универсальным детоксицирующим, антимикробным и противовирусным действием.
Целью нашего исследования являлась оценка противовирусной активности внутривенных инфузий гипохлорита натрия в виде монотерапии при лечении больных хроническим вирусным гепатитом С, а также исследование у них динамики показателей перекисного окисления липидов (ПОЛ), ферментов антиоксидантной защиты (АОЗ), цитолитического и мезенхимально-воспалительного синдромов.
Нами наблюдалась группа из 48 больных с хроническим вирусным гепатитом С. Из них у 11 пациентов выявлен 1b генотип вируса, у 14 - 2а генотип, у 18 - 3a генотип, у 5 больных выявлено одновременное наличие двух генотипов вируса гепатита С. Среднее время болезни составляло 2,7±0,8 лет. У всех пациентов диагноз был установлен согласно положительным данным полимеразной цепной реакции (РНК HСV ‹‹+››). У 44 человек вирус находился в стадии репликации с уровнем вирусной нагрузки свыше 1Х10 5 вирионов в 1 мл сыворотки, NS3, NS4, NS5 и анти-HCV Ig M ‹‹+››, суммарным титром антител к HCV свыше 1:1200 и коэффициентами позитивности свыше 5,0. У 4 больных при наличии позитивной РНК HСV активность процесса была невысокой. У 7 человек диагноз был подтвержден данными пункционной биопсии печени.
При исследовании биохимических показателей у больных отмечалось исходное увеличение уровня ПОЛ с депрессией ферментов АОЗ, активацией показателей цитолиза и мезенхимального воспаления.
Нами была разработана следующая методика лечения. Раствор гипохлорита натрия вводился в крупную периферическую (преимущественно локтевую) вену в объеме 200 мл и концентрации 300 мг/л в среднем темпе со скоростью 30 капель в минуту. Инфузии проводились через 24-48 часов. У части больных проводилось динамическое повышение концентрации раствора за 3 процедуры до 600 мг/л. Больные получали два курса лечения по 10 процедур с интервалом в 1 месяц. Все пациенты перенесли лечение хорошо, без развития осложнений в процессе лечения.
До курса лечения гипохлоритом натрия, сразу после его окончания, а также через 6 и 12 месяцев всем пациентам в группе проводился клинический осмотр и полный комплекс вирусологических и биохимических исследований. Исследование вирусологических маркеров включало определение РНК HСV методом ПЦР, определение уровня вирусной нагрузки сыворотки крови, исследование спектра специфических антител методом ИФА: NS3, NS4, NS5, анти-HCV Ig M, суммарного титра антител к HCV и коэффициентов позитивности.
Исследование биохимических показателей включало в себя определение продуктов перекисного окисления липидов (ПОЛ) - малоновый диальдегид (МДА), диеновые конъюгаты (ДК), определение уровня ферментов антиоксидантной защиты (АОЗ) - каталаза (Кат), супероксиддисмутаза (СОД), глутатионпероксидаза (ГП), определение показателей цитолиза – сывороточная уроканиназа (СУ), сывороточная гистидаза (СГ), N-ацетил-β-D-глюкозаминидаза, сериндегидрогеназа (СДГ), треониндегидрогеназа (ТДГ), аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), определение показателей мезенхимального воспаления - церулоплазмин, тимоловая проба, и определение изменений пигментного обмена - общий билирубин.
При исследовании вирусологических показателей выявлено, что после окончания курса лечения гипохлоритом натрия у 12 пациентов в сыворотке крови перестала определяться РНК HCV. У этих пациентов, составивших 25% от числа больных в группе, также не определялся анти-HCV Ig M, в несколько раз уменьшались титры антител к HСV и коэффициенты позитивности. Таким образом, вирус гепатита С не определялся в крови у четверти больных в группе, у которых был отмечен вирулецидный эффект гипохлорита натрия.
Еще у 9 больных, составивших 18,8% от группы, при наличии позитивной РНК HCV после курса лечения гипохлоритом натрия, определено значительное снижение вирусной нагрузки сыворотки крови с уровня 1Х10 5 до уровня 1Х10 3 вирионов. У них также уменьшились титры специфических антител к HСV и коэффициенты позитивности, что свидетельствовало о снижении уровня виремии. Таким образом, еще у пятой части больных в группе развился вирусостатический эффект гипохлорита натрия.
У 6 из 9 больных со снижением до минимального уровня вирусной нагрузки в течение 1 года не наблюдалось обратного роста виремии. Это составило 12,5% от группы. У 3 пациентов в течение года отмечен повторный рост уровня вирусной нагрузки до 1Х10 4 вирионов, но он не достигал исходно более высокого уровня до лечения.
При исследовании биохимических показателей в группе больных вирусным гепатитом С выявлено, что положительный эффект сразу после курса монотерапии гипохлоритом натрия наблюдался у 45 больных, что составило 93,8% от группы. У них достоверно снижался исходно повышенный уровень показателей цитолиза, мезенхимального воспаления, продуктов ПОЛ, отмечалась нормализация ферментов АОЗ. Динамика всех показателей была достоверной (р<0,05).
В течение года у тех пациентов, у кого был отмечен стойкий вирулецидный и вирусостатический эффект терапии гипохлоритом натрия, биохимические данные продолжали оставаться нормальными.
У остальных больных было отмечено некоторое возрастание продуктов ПОЛ за счет МДА, и трансаминаз до 1,5-2 норм за счет АЛТ. Другие лабораторные показатели не претерпевали достоверной отрицательной динамики, что хорошо видно из данных таблицы.
Полученные нами данные указывают на достоверный длительный противовирусный эффект монотерапии гипохлоритом натрия у трети (33,3%) больных вирусным гепатитом С, который сохраняется у пациентов в течение 1 года и дольше. Из них у 20,8% пациентов вирус гепатита С в крови не определяется, и еще у 12,5% больных наблюдается снижение уровня вирусной нагрузки до минимально определяемых значений 1Х10 3 вирионов. Динамическое наблюдение за данной группой пациентов позволит уточнить степень его противовирусной активности в отношении вируса гепатита С.
Также терапия гипохлоритом натрия у этих больных приводит к значительному достоверному уменьшению уровня как первичных, так и конечных продуктов ПОЛ. Одновременно с этим наблюдается выраженная достоверная стимуляция активности системы АОЗ и улучшение показателей цитолитического и мезенхимально-воспалительного синдромов.
Преимущества метода заключаются в универсальном действии гипохлорита натрия на организм, небольшом количестве противопоказаний и низкой стоимости курса лечения. Метод лечения гипохлоритом натрия хронического вирусного гепатита С является эффективным и доступным для использования его в клинике, в первую очередь, у больных со 2 и 3 генотипами вирусного гепатита С.
Спасибо за внимание!
Также в разделе опубликованы:
Что такое гепатит Е? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит Е — это острое (и редко хроническое) инфекционное заболевание, которое вызывает вирус гепатита Е. Клинически проявляется синдромом общей инфекционной интоксикации, энтерита (воспаления тонкой кишки) и холестаза (застоя желчи), желтухой, увеличением и нарушением работы печени. Болезнь протекает доброкачественно, за исключением беременных, у которых заболевание имеет катастрофические последствия в любом триместре беременности.
Этиология
Вид — вирус гепатита Е (HЕV)
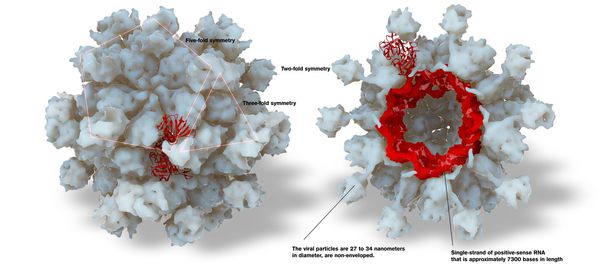
Данный вирус представляет собой одноцепочечный РНК-вирус округлой формы диаметром 30-35 нм. Он лишён наружной оболочки. На поверхности вириона есть вдавления, напоминающие чаши.
Чтобы вирус внедрился в клетку, в процессе жизни он кодирует трансмембранный белок и такие ферменты, как РНК-зависимую РНК-полимеразу, РНК-хеликазу, метилтрансферазу и папаин-подобную протеазу.
Существует пять генотипов вируса:
- I и II — только человеческие;
- III и IV — есть также у животных, т. е. может передаваться от них людям; вызывает хронические формы, если есть предрасположенность;
- V — птичий.
При температуре от 0°C быстро инактивируется. Длительно сохраняется в воде и при отрицательных температурах. Неплохо себя чувствует в ЖКТ человека. Хорошо сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно [1] [2] [3] [8] [10] .
Эпидемиология
Источник инфекции — вирусоноситель или человек, который уже болен какой-либо формой гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания.
Каждый год повсеместно регистрируется около 3,3 млн случаев заболевания. При этом количество людей с гепатитом Е, который протекает пока без симптомов или совсем себя не проявляет, по предварительным оценкам может достигать 20 млн. Смертность — около 4 %, преимущественно умирают беременные.
В окружающую среду вирус выделяется с экскрементами инфицированных людей. Иногда человек заражается при употреблении недостаточно приготовленного мяса свиней, оленей и моллюсков.
- фекально-оральный — через заражённые вирусом руки (контактно-бытовой путь), воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.

Наибольшее значение имеет водный путь передачи. Часто он связан с сезоном дождей и наводнениями, когда вода загрязняется фекалиями.
Восприимчивость к гепатиту Е высокая. Преимущественно болеют люди 15-44 лет. К группе повышенного риска относятся работники животноводческих ферм и боен.
Факторы риска заражения:
- высокая плотность населения, особенно в бедных странах;
- антисанитария, несоблюдение правил личной гигиены, неправильное хранение, обработка и приготовление пищи;
- нарушения санитарно-технических требований на объектах водоснабжения — заражение воды;
- бытовой очаг заболевания.
Заболевание обычно возникает в осенне-весенний период. В основном распространено в странах Восточной и Южной Азии.
После перенесённой болезни формируется стойкий иммунитет, чаще пожизненный [1] [3] [7] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Е
Болезнь начинается постепенно. Инкубационный период длится от 2 до 10 недель.
Как и в случае гепатита А, заболевание обычно протекает в бессимптомной и субклинической (предсимптомной) форме.
При возникновении явных клинических признаков (т. е. при манифестации), преобладают случаи лёгкого и среднетяжёлого течения. Симптоматика медленно нарастает. Появляется немотивированная слабость, подташнивание, снижение аппетита, повышение температуры до 37,1-38,0°С (субфебрилитет), дискомфорт и тяжесть в правом подреберье, дискомфорт в суставах, возможна рвота.
Вслед за этими симптомами через 3-7 дней наступает желтушный период, который длится максимум один месяц. Он сопровождается пожелтением кожи и слизистых оболочек, потемнением мочи и обесцвечиванием кала. Общее состояние больных не улучшается, сохраняется плохое самочувствие, выраженный дискомфорт в правом подреберье, увеличение размеров печени и селезёнки, желтушность кожных покровов, нарастает зуд кожи.
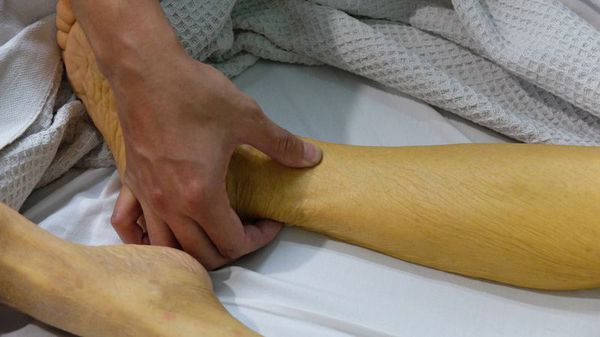
При неосложнённом и нетяжёлом течении начинает медленно регрессировать в течение нескольких недель. Как правило, после этого человек полностью выздоровливает, иногда развиваются непродолжительные остаточные явления в виде астении (бессилия) и дискомфорта в правом подреберье.
Раньше считалось, что гепатит Е — лишь острое заболевание. Однако в последнее время накоплен ряд данных, позволяющих выделить небольшую группу больных, переносящих хронический вариант болезни. Он встречается у ВИЧ-инфицированных людей в стадии СПИДа, после пересадки органов, а также у тех, кто получает мощную иммуносупрессивную терапию.
Специфичной симптоматики у хронического гепатита А нет. Больные жалуются на повышенную утомляемость, артралгии, неустойчивый стул, тяжесть в правом подреберье, субфебрилитет, иногда устойчивый лёгкий зуд кожи. Если не лечить это состояние, может развиться цирроз печени.
Гепатит Е у беременных
При заражении беременной в I и II триместрах происходит 100 % гибель плода. Летальность самих беременных невелика.
При заражении беременной в III триместре ребёнок может родиться живым, но 50 % из них умирают в первые месяцы жизни. Смертность самих женщин достигает 25-30 %. А если беременные живут в районах, которым не свойственно данное заболевание, то летальность может достигать 80 %.
Тяжесть течения Гепатита А при беременности связана со специфической аутоиммунной перестройкой организма женщины. В этом случае заболевание часто протекает по фульминантному типу (острой печеночной недостаточности) — на фоне начальных симптомов болезни резко нарастает желтуха, развивается тяжёлая интоксикация, некупируемая рвота, кровотечения (ДВС-синдром), нарушается сознание. Роды (преждевременные или выкидыш) стремительно ухудшают состояние больной: развиваются массивные послеродовые кровотечения, острая почечная недостаточность, печеночная энцефалопатия. Из-за такого состояния в острый период искусственно прерывать беременность нельзя [1] [5] [6] [8] [9] .
Патогенез гепатита Е
В цитоплазме гепатоцитов внешняя оболочка вируса вируса раскрывается, и запускается выработка вирусных белков. Одновременно с этим происходит подготовка клетки-хозяина к этому процессу.
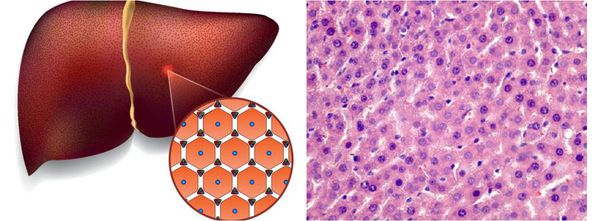
Во время своей жизни вирус напрямую провоцирует дегенеративные изменения в гепатоцитах, в т.ч. вызывая их гибель по типу баллонной дистрофии — переполнение клетки жидкостью. После этого готовые вирусные частицы распространяются и заражают новые здоровые клетки.
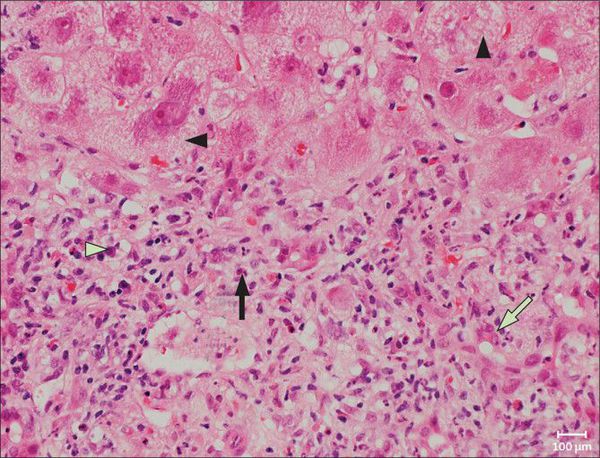
Со временем в организме формируются специфические антитела, которые позволяют полностью вывести вирус из организма человека (за исключением случаев выраженного угнетения иммунитета).
Тяжёлое течение гепатита Е у беременных не связано со свойствами вируса напрямую. Оно вызвано лишь иммунологической перестройкой иммунной защиты беременных. Из-за этого развивается каскад иммунопатологических и гормональных реакций, которые приводят к массированному некрозу гепатоцитов, дефициту плазменных факторов свёртывания и внутрисосудистому гемолизу — разрушению эритроцитов крови [1] [2] [3] [5] [10] .
Классификация и стадии развития гепатита Е
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
По тяжести процесса гепатит Е делят на четыре степени:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная, гепатит у беременных).
Факторы риска развития тяжёлого течения болезни:
- беременность любого триместра (наиболее неблагоприятно заболевание протекает в III триместре);
- пожилой возраст:
- мужской пол;
- иммуносупрессивная терапия (на фоне трансплантации органов); ;
- комбинированная соматическая патология (сахарный диабет, ишемическая болезнь сердца, аутоиммунный гепатит, пациенты на гемодиализе);
- наличие хронической вирусной патологии печени (вирусные гепатиты В и С);
- алкоголизм.
По исходу заболевание бывает трёх типов:
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией;
- с неблагоприятным прогнозом (у беременных) [4][5][6] .
Осложнения гепатита Е
Осложнения при гепатите Е можно разделить на три группы:
- Истинные (печёночные) осложнения:
- острая печёночная недостаточность — осложнение с неблагоприятным исходом, при котором быстро развивается массивное повреждение ткани печени (до 90 %), резкое нарушаются её функции, возникает печёночная энцефалопатия (нарушение работы мозга), геморрагический синдром (повышенная кровоточивость) и коагулопатия (нарушение свёртывания крови);
- холестаз — нарушение синтеза и выведения желчи (желтуха), осветление кала и потемнение мочи, появление выраженного кожного зуда и чувства горечи во рту;
- тромбо-геморрагический синдром у беременных (ДВС-синдром) — кровотечения и кровоизлияния различной интенсивности и направленности;
- преждевременные роды или выкидыш у беременных.
- Внепечёночные осложнения: — острое неврологическое заболевание, которое сопровождается нарушением чувствительности в руках и ногах, мышечной слабостью и иногда параличом.
- острый поперечный миелит — нарушение всех функций спинного мозга;
- различные нейропатии и полирадикулопатии;
- панкреатит — тошнота, рвота, опоясывающие боли в животе; — боли в поясничной области, нарушение мочеобразования, повышенная потеря эритроцитов и белка с мочой;
- повышение вероятности развития рака кожи и заболеваний кровеносной системы.
- Резидуальные (постгепатитные) явления:
- дискинезия (нарушение моторики) желчевыводящих путей — застой желчи, чувство тошноты, отрыжка, горечь во рту;
- постгепатитная гепатомегалия — увеличение печени в связи с разрастанием соединительной ткани;
- постгепатитный синдром — повышенная утомляемость, астения, раздражительность, чувство тошноты и дискомфорта в правом подреберье [1][2][6][7][8] .
Диагностика гепатита Е
Лабораторная диагностика:
- Клинический анализ крови — нормальный объём эритроцитов или умеренная лейкопения, повышение количества лимфоцитов, моноцитов и снижение нейтрофилов в крови, сниженная или нормальная СОЭ.
- Биохимический анализ крови — повышенный уровень общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ и АСТ, сниженый индекс протромбина (ПТИ), повышение тимол-вероналоовой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение ГГТ и щелочной фосфатазы.
- Общий анализ мочи — появление гематурии, протеинурии и цилиндрурии (обнаружение эритроцитов, белка и цилиндров в моче).
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина.
- Серологические тесты — обнаружение антител в сыворотке крови:
- анти-HЕV IgM — выявляются при острой инфекции с конца первой недели от момента заражения, могут сохраняться до двух лет, иногда бывают ложноположительными при активной ЦМВ-инфекции;
- анти-HЕV IgG — выявляются с 41 дня в течение 15 лет методом иммуноферментного анализа (ИФА);
- HЕV RNA — выявляются при острой инфекции, начиная с 22 дня, а также при хронизации в течение долгого времени благодаря полимеразной цепной реакции (ПЦР).
- УЗИ органов брюшной полости — увеличение печени с реактивным изменением структуры её ткани, увеличение лимфоузлов в воротах печени, иногда увеличена селезёнка.
Дифференциальная диагностика с другими заболеваниями:
- Вирусные гепатиты В и С — связь с парентеральными вмешательствами (например, с переливанием крови), более длительный преджелтушный период, характерные серологические тесты. , желтушная форма — выраженный синдром общей инфекционной интоксикации, увеличение лимфоузлов, тонзиллит, специфические изменения общей крови и серологические тесты.
- Жёлтая лихорадка — острое начало, высокая температура, гиперемия и отёчность лица, временное улучшение, а затем ухудшение состояния. — острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера.
- Псевдотуберкулёз — умеренно высокая температура, мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы носков и капюшона (мелкоточечные высыпания), скарлатиноподобная сыпь, бактериальные изменения крови, специфические маркеры.
- Острые кишечные инфекции, например, сальмонеллёз — острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура).
- Листериоз — высокая температура, увеличение лимфоузлов, поражения железистой ткани ротоглотки, бактериальная кровь.
- Сепсис — гектическая (изнуряющая) лихорадка, выраженные полиорганные нарушения.
- Амебиаз — характерные симптомы поражения кишечника, эозинофилия крови, выявления возбудителя.
- Токсические поражения печени — связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области — длительное постепенное начало, отсутствие яркой выраженной симптоматики, умеренное повышение АЛТ или АСТ, резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ. — типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований [1][2][6][8][10] .
Лечение гепатита Е
При лёгкой степени гепатита Е лечение проводится в амбулаторных условиях (на дому). Во всех остальных случаях показано стационарное лечение в инфекционном отделении больницы. Режим постельный или полупостельный.
Чтобы снизить нагрузку на поражённую печень, необходимо придерживаться механически и химически щадящей диеты № 5 по Певзнеру. Она подразумевает употребление витаминов и повышенного количества воды (более 1,5 л в сутки), исключение алкогольных и газированных напитков, жаренной и острой пищи, грибов, сдобного теста и других продуктов.
Специфического лечения, которое бы устраняло причины гепатита Е, нет. В основном все методы направлены на устранение симптомов, интоксикации и восстановление нормальной функции печени.
Показан приём сорбентов и препаратов, которые повышают энергетические ресурсы. Иногда назначают гепатопротекторы. Если случай тяжёлый, то проводится терапия гормональными средствами и препаратами крови, а также гипербарическая оксигенация (использование кислорода под высоким давлением) и плазмаферез.
Назначение инфузионной терапии — внутривенного введения глюкозо-солевых растворов и витаминов — зависит от степени тяжести и определённых симптомов.
При тяжёлом течении и хронизации возможно применение препаратов общевирусного действия. Они позволяют снизить вирусную нагрузку.
Людям, получающим цитостатическую (противоопухолевую) терапию по возможности следует снизить дозу на 30 %. Это повышает вероятность спонтанной гибели вируса.
Беременные с гепатитом Е должны находиться в условиях реанимации инфекционного стационара. В острый период болезни лечение проводится по общим принципам, преждевременное родоразрешение противопоказано.
Выписывать больных можно в том случае, если в ходе лечения у них стойко улучшается клиническая картина и лабораторные показатели. После выписки пациенты, которые идут на поправку после неосложнённых форм болезни, находятся под наблюдением врача в течение шести месяцев. Осмотр и обследования проводятся минимум один раз в месяц [5] [6] [8] [9] .
Прогноз. Профилактика
Прогноз гепатита Е зачастую благоприятный, за исключением случаев заболевания при беременности. После выписки из больницы окончательное выздоровление наступает спустя 2-3 месяца. Крайне редко болезнь может стать хронической и затяжной.
Чтобы снизить количество случаев инфицирования, необходимо придерживаться следующих правил:
- создавать все условия для того, чтобы потребляемая питьевая вода была безопасной (касается водоснабжения);
- соблюдать правила утилизации сточных вод (канализационное хозяйство);
- соблюдать правила личной гигиены (всегда мыть руки);
- следить за качеством обследования работников, которые связаны с пищевой промышленностью;
- соблюдать технологию хранения, приготовления и транспортировки продуктов питания и воды;
- беременным на любом сроке стоит воздержаться от поездок в потенциально опасные в эпидемиологическим плане места (тёплые страны, особенно Азиатского региона).

Для предотвращения развития болезни разработана специфическая профилактика — вакцинация против гепатита Е. С этой целью применяется вакцина Hecolin (Китай). Она вырабатывает иммунитет к одному генотипу у 95 % трехкратно привитых людей [1] [2] [3] [5] [8] .
Читайте также:

