Гепатит вич кровь из носа
Обновлено: 25.04.2024
Коварство ВИЧ и последствий инфицирования им – это не более чем беспечность самих людей. Да, действительно, ВИЧ-инфекция является серьезным заболеванием. На сегодняшний день против нее нет вакцины и она неизлечима полностью. Но при своевременной диагностике и последующей ВААРТ (высокоактивная антиретровирусная терапия), продолжительность жизни ВИЧ-положительных пациентов ничем не отличается от среднестатистических показателей. Принимаемые на протяжении всей жизни препараты, тормозят развитие ВИЧ-инфекции и люди доживают до глубокой старости – 70 – 80 лет. Соблюдая рекомендации специалистов, они ведут обычный образ жизни – работают, вступают в брак, путешествуют и даже имеют здоровых детей. Главное – вовремя распознать первые признаки заболевания и обратиться за помощью.
Первые признаки ВИЧ-инфекции
Самолечение – плохая привычка. При недомогании мы сами себе ставим диагноз, назначаем лекарства, тем самым игнорируя симптомы на ранних сроках ВИЧ-инфекции. А в это время вирус уже активно атакует клетки нашей иммунной системы и разрушает ее. На прогрессирование процесса указывают следующие признаки.
- Увеличение лимфатических узлов – на шее, в паху, в области подмышек.
- Кандидоз (молочница), в том числе и в полости рта.
- Ночная потливость.
- Длительная диарея.
- Беспричинная тошнота и рвота.
- Резкое снижение массы тела.
- Лихорадка.
- Кожные высыпания.
Очень часто первые симптомы ВИЧ-инфекции напоминают ОРВИ и грипп. Пациента лихорадит, он испытывает мышечные и головные боли. У него ломит суставы, воспаляется слизистая рта и глотки. Но в скором времени все неприятные симптомы самостоятельно проходят и наступает следующая стадия ВИЧ-инфекции, когда заболевание ничем себя не выдает.
Стадии ВИЧ-инфекции
ВИЧ – это вирус иммунодефицита человека. Проникая в организм, он поражает клетки иммунной системы, что вызывает развитие ВИЧ-инфекции – медленно прогрессирующее заболевание. Без адекватного лечения оно переходит в СПИД – синдром приобретенного иммунного дефицита. Четкое разграничение этих понятий, помогает понять, что происходит с организмом человека на каждой из стадий заболевания.
Развитие заболевания: от инфицирования до СПИД
Вирус иммунодефицита человека относят к семейству ретровирусов. По своей сути это вирион – частица, состоящая из оболочки и белково-нуклеинового комплекса. Вне клетки-хозяина она не проявляет никаких признаков биологической активности. Но как только вирион ВИЧ присоединяется к живой клетке иммунитета (Т-лимфоциту), он сливается с ней и передает ей свою генетическую информацию. Инфицированная таким образом клетка иммунитета не способна выполнять свои функции и является благоприятной средой для репликации вирионов – ВИЧ начинает создавать собственные копии. Новые вирусные частицы отпочковываются, попадают в кровяное русло и находят для себя новую клетку-хозяина. Старая клетка-носитель вируса погибает, а под прицел попадают новые Т-лимфоциты. И так до бесконечности! Пока иммунная система не будет полностью разрушена. За это время организм человека проходит все стадии развития заболевания.
- ВИЧ попадает в организм – инфицирование вирусом.
- Вирионы начинают атаковать Т-лимфоциты – инкубационный период.
- Количество реплицируемых вирионов резко возрастает – острая фаза.
- Скорость размножения ВИЧ уравновешена иммунным ответом организма – латентная стадия, на которой симптомы отсутствуют.
- Количество репликаций растет, а количество здоровых Т-лимфоцитов неуклонно снижается – иммунная система не выполняет своих функций и развивается СПИД.
Таким образом, инфицирование и ВИЧ-инфекция не смертельны для человека. Проведение антиретровирусной терапии (ВААРТ) позволяет подавлять активность вируса, сдерживая прогрессирование заболевание. По сути, пациент постоянно пребывает в латентной стадии и ведет привычный образ жизни.
Сколько живут с ВИЧ?
В данном случае все зависит от трех важных факторов – сроки постановки диагноза, проводимое лечение и общее состояние здоровья пациента. В статистике ВИЧ-инфекции и СПИД приводятся следующие цифры.
- Своевременная постановка диагноза и последующая ВААРТ – продолжительность жизни составляет 20-50 лет.
- Выявление ВИЧ-инфекции на поздних стадиях и последующая ВААРТ – 10-40 лет.
- Не выявленная инфекция без лечения – 9-11 лет.
- СПИД без лечения – 6-9 месяцев.
Не менее важным фактором, влияющим на продолжительность жизни ВИЧ-инфицированных пациентов, является общее состояние здоровья и иммунитета. Естественно, люди с крепким иммунитетом, которые не имеют хронических заболеваний и врожденных патологий, будут жить дольше. В то время как, ослабленный организм хуже противостоит вирусу. Поэтому помимо ВААРТ, всем ВИЧ-положительным пациентам рекомендован здоровый образ жизни и правильное питание. Они должны беречь себя от инфекционных и простудных заболеваний. Укреплять иммунитет, заботиться о своем организме и проходить регулярное обследование.
Как проверить свой организм на наличие ВИЧ?
Для этого необходимо узнать свой ВИЧ-статус. Для его определения проводятся косвенные и прямые тесты, позволяющие обнаружить антитела к ВИЧ и собственно сам вирус. Для проведения тестов необходимо сдать кровь на анализ ВИЧ. Сделать это можно анонимно!
Через сколько можно проводить тест, если был риск заражения?
Сдать кровь на анализ можно спустя 2-3 недели после факта возможного заражения. Однако необходимо учесть, что в силу индивидуальных особенностей иммунной системы того или иного человека, результат теста может быть недостоверным, поскольку количество антител к ВИЧ еще будет слишком мало для точной диагностики заболевания.
Через сколько проявляется в крови точно ВИЧ-инфекция?
Для получения достоверного результата теста, необходимо чтобы прошло не менее 3 месяцев с момента инфицирования. В редких случаях появление характерных к ВИЧ антител занимает больше времени – 4-6 месяцев.
Если через 3 месяца результат отрицательный, обязательно ли делать повторный тест?
Если был получен отрицательный результат, но вы уверены в факте инфицирования, то тест лучше повторить через 6 месяцев.
Что делать, если тест на ВИЧ дал положительный результат?
- Во-первых, не паниковать.
- Во-вторых, обратиться за помощью к специалистам.
- В-третьих, проходить ВААРТ.
- В-четвертых, беречь иммунитет и соблюдать все рекомендации лечащего врача.
Важно понимать! Обнаружение ВИЧ-инфекции – это не конец жизни. Это ее принципиально новый этап, на котором необходимо пересмотреть свой привычный образ жизни и приложить все усилия к тому, чтобы сдерживать прогрессирование заболевания.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
ВИЧ – инфекционное заболевание, при котором поражается иммунная система человека. Патология вызвана вирусом иммунодефицита человека, который разрушает иммунные клетки. В результате снижается способность организма противостоять инфекционным заболеваниям и онкопроцессам.
Вирус в окружающей среде
ВИЧ — вирус нестойкий, он погибает вне среды человеческого организма при высыхании содержащих его жидкостей и практически моментально погибает при температуре выше 56ºС.
При воздействии солнечных лучей.
В щелочной и кислой среде. Женщины, имеющие здоровую микрофлору половых органов с повышенной кислотностью, заражаются реже.
От высоких температур. На поверхности предметов в условиях умеренной температуры ВИЧ может жить до 2 часов. Однако при нагревании свыше 60 градусов погибает за 1-2 минуты. При кипячении – моментально. При дезинфекции.
От действия хлора. То же действие вызывает 6% перекись водорода, убивает патоген и 70% этиловый спирт.
Дольше всего ВИЧ сохраняется в крови человека. Высохшая капля крови содержит в себе активный вирус на протяжении 2-3 суток в нормальных условиях окружающей среды. Другие жидкости на предметах могут сохранять инфекцию 2-3 суток. Чем ниже температура окружающей среды, тем дольше живёт микроорганизм.
Пути инфицирования ВИЧ
Незащищенный проникающий сексуальный контакт – анальный или вагинальный.
Совместное использование нестерильного оборудования для инъекций.
Совместное использование нестерильного оборудования для татуировок и пирсинга.
От ВИЧ-инфицированной матери ребенку (возможно инфицирование во время беременности, родов и при кормлении грудью).
Заболевание не передается бытовым путем, так как вирус не способен передвигаться в окружающей среде и быстро погибает. Также невозможно заразиться через рукопожатие или объятие. Риск передачи вируса через слюну ничтожно мал, для этого два партнёра с ранками на слизистой оболочке рта должны довольно долго целоваться. При этом у носителя должно быть большое количество вируса в крови.
Классификация заболевания
Различают 2 основных типа возбудителя ВИЧ-1 и ВИЧ-2. Оба приводят к постепенному снижению иммунитета, но ВИЧ-2 менее патогенен. Для него характерно меньшее число вирусных частиц на микролитр крови, поэтому передаётся он реже и не так часто приводит к СПИДу.
Основные стадии заболевания
Инкубационная – происходит заражение и последующее размножение вируса в крови. Она длится до шести недель, иногда меньше. Даже будучи зараженным, на этом этапе человек не увидит явных признаков, а анализ крови не покажет, что в крови есть антитела.
Первичная – могут появиться первые признаки инфекции. Длится вторая стадия в течение 3 недель – в это время появляются антитела, вирус определяется лабораторно.
Субклиническая. Появляется первый признак болезни – увеличенные лимфоузлы. Пациент чувствует себя полностью здоровым, на самочувствие не жалуется. Могут появляться вторичные заболевания: от частых простуд до кандидоза и пневмонии.
Терминальная – предполагает быстрое и прогрессирующее истощение, а также последующую смерть больного.
Симптомы развития ВИЧ-инфекции в организме
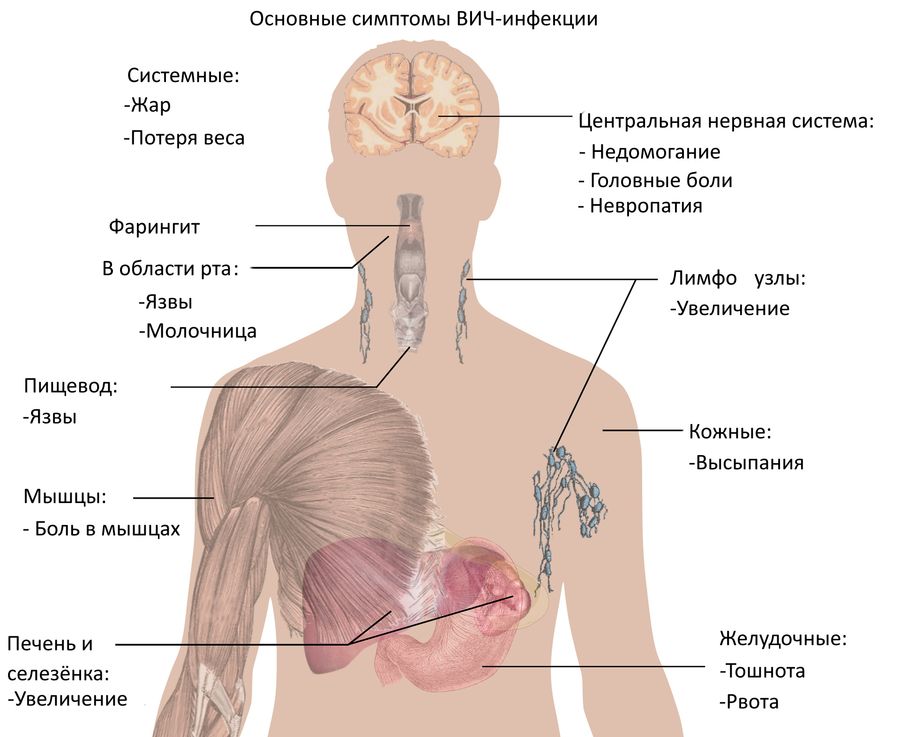
ВИЧ-инфекция течет медленно и почти бессимптомно. В течение многих лет (от 5 до 15 лет) она может никак не тревожить человека. Бывает и так, что первые признаки могут появиться на ранней стадии, а затем исчезнуть и больше не беспокоить носителя инфекции на протяжении длительного времени.
Также первые симптомы ВИЧ легко спутать с признаками других заболеваний, что может вводить в заблуждение.
На первом этапе:
боль в горле, повышение температуры
болезненность кожи, суставов, костей
одновременно увеличиваются шейные лимфоузлы
могут проявляться высыпания на коже разного рода
Новые признаки ВИЧ возвращаются через несколько лет спокойной и здоровой жизни. К ним относятся:
сильная усталость, быстрая утомляемость
увеличение лимфоузлов – не только шейных, а уже нескольких групп
снижение веса. Обычно оно выглядит беспричинным, человек не понимает, в чем дело
лихорадка, озноб, потливость (преимущественно ночная)
проблемы с ЖКТ – обычно проявляются жидким стулом без видимых на то причин
Чем опасна патология?
Болезнь опасна, в первую очередь, для заразившегося. Попадая в кровь, патоген постепенно уничтожает клетки иммунитета. Этот процесс можно замедлить с помощью антиретровирусной терапии, но полностью остановить нельзя. В результате этого организм не может противостоять инфекциям извне.
Чаще всего у пациентов развивается молочница, стоматит, длительная диарея, частые ОРВИ и т. д. Чем меньше иммунных клеток в организме человека, тем в последующем появляются более опасные заболевания, среди которых туберкулёз, онкология, поражения периферической нервной системы, саркома Капоши и другие.
Инфекция может проявлять себя абсолютно на всех органах и системах, часто заболевания совмещаются. При должном лечении эти болезни можно вылечить и поддерживать приемлемый уровень жизни пациента.
Главная опасность – это СПИД – последняя стадия ВИЧ заболевания. Средняя продолжительность жизни на этой стадии – до 9 месяцев. Хотя при положительном психологическом состоянии и должной терапии пациент может прожить ещё до 3 лет.
Методы диагностики патологии
Сегодня применяются специальные высокоточные тесты, которые способны обнаружить оба вируса и антитела к ним, в том числе и в латентном течении.
Наличие ВИЧ в организме человека определяется по присутствию антител в крови. Для этого у пациента берут кровь на ВИЧ из вены. Этот анализ позволяет решить 3 задачи:
определить присутствие вируса в крови и начать лечение на ранних стадиях
выявить стадию болезни и спрогнозировать ее течение
контролировать результативность терапии
Обнаружить заболевание можно с помощью:
Полимеразной цепной реакции (ПЦР) – высокоточный метод молекулярно-генетической диагностики, который позволяет выявить у человека инфекционные и наследственные заболевания.
Диагностика этим методом позволяет найти возбудителя непосредственно в гене, который содержится в исследуемых материалах. Это самый точный анализ на половые инфекции, скрытые инфекции, различные венерические заболевания.
Метод прекрасен тем, что обладает высокой чувствительностью. Возможно выявить возбудителя болезни даже при наличии нескольких молекул его ДНК, то есть на очень ранних стадиях. Что позволяет вовремя вылечить заболевание.
ИФА (иммуноферментный анализ), который определяет антитела к обеим разновидностям вируса (ВИЧ 1 и 2). Достоверность метода составляет до 98%. При положительном результате анализ делают повторно или проводят дополнительный анализ методом иммуноблота.
Ложноположительные результаты возможны при беременности, аутоиммунных заболеваниях, гепатите или даже гриппе.
Как лечится ВИЧ?
Необходимо как можно скорее после обнаружения в организме следов вируса начать антиретровирусную терапию (сокращенно АРВТ или АРТ).
Антиретровирусная терапия — это комбинация из 3-4 препаратов, которые блокируют размножение ВИЧ на разных этапах. Вследствие ее применения вирус иммунодефицита человека перестает размножаться.
Пока АРТ не способна полностью вылечить ВИЧ-инфекцию, однако в состоянии не просто продлить жизнь ВИЧ-инфицированного человека, но и повысить ее качество.
Не менее важен образ жизни пациента, ему показан эмоциональный покой, правильное питание, профилактика инфекционных заболеваний. Также для качественного лечения важно вовремя проходить осмотр и сдавать анализы.
Какие меры профилактики нужно применять?

Так как основной способ передачи вируса – половым путем, следует заниматься только защищенным проникающим сексом. Иначе увеличивается риск заражения ВИЧ.
Кроме того, необходимо:
использовать только личные средства гигиены (зубная щётка, бритва, маникюрные принадлежности и т. д.)
проверять дезинфекцию инструментов в косметическом и медицинском кабинете, тату-салоне и во время других услуг, где можно повредить кожу
парам – совместно сдавать анализы 2 раза в год
зависимым от инъекционных наркотиков – использовать новый шприц или только свой
Какие выделяют стадии ВИЧ-инфекции? С какими клиническими проявлениями ВИЧ-инфекции встречается врач общей практики?
Первое время в большинстве случаев СПИД выявлялся среди гомо- и бисексуалов, и проблема эпидемии ВИЧ-инфекции для обывателей была чем-то экзотическим. На самом деле ВИЧ-инфекция не ограничивается определенными группами населения, а поражает без разбора людей любой расы, пола, возраста, положения в обществе, образа жизни или сексуальной ориентации. Распространению инфекции способствуют быстро развивающийся в нашей стране международный туризм, лояльное отношение к беспорядочным сексуальным связям, проституции; а также социально-экономические проблемы. Усугубляет ситуацию образование резистентных к химиотерапии штаммов возбудителей.
К 2000 году ВОЗ предполагает увеличение числа ВИЧ-инфицированных во всем мире до 40 млн. человек.
Трудно переоценить серьезность возникающих личностных, морально-психологических и социальных последствий инфицирования ВИЧ. Люди, которым диагностирована ВИЧ-инфекция, как правило, очень молоды и поэтому не готовы к этой тяжелой болезни с весьма мрачным прогнозом.
ВИЧ-инфекция приводит к колоссальным экономическим затратам, связанным с диагностикой и лечением больных, их реабилитацией, временной утратой трудоспособности, мерами профилактики. В этой связи мы полагаем, что реальной помощи следует ждать от врачей лечебно-диагностических учреждений, первыми сталкивающихся с конкретными проблемами здоровья населения. От их компетентности и осведомленности будет зависеть уровень лечебной и профилактической помощи, а значит, и приемлемое качество жизни больных.
Весьма частым проявлением инфицирования ВИЧ являются различные поражения ЛОР-органов. Они возникают практически при всех клинических формах заболевания и имеют очень важное диагностическое и прогностическое значение. Поскольку, на наш взгляд, большинству пациентов впервые приходится обращаться за медицинской помощью в лечебно-диагностическое учреждение по месту жительства на II стадии (по клинической классификации ВИЧ-инфекции, предложенной В. И. Покровским (в 1989 году) — стадии первичных проявлений ВИЧ-инфекции, на ней мы остановимся подробнее.
Более чем у половины инфицированных ВИЧ после
I стадии ВИЧ-инфекции, или стадии инкубации, которая продолжается примерно один месяц, на 6—8 неделе развивается II стадия — стадия первичных признаков ВИЧ-инфекции (А — острая лихорадочная фаза; Б — бессимптомная фаза; В — персистирующая генерализованная лимфаденопатия). Ниже перечислены ее возможные проявления.
1. Стадия IIА. Мононуклеозоподобный синдром (наиболее часто); гриппоподобный синдром; полиаденопатия; поражение нижних отделов респираторного тракта; гастроэнтерит; серозный менингит; энцефалопатия; миелопатия; нефропатия; тромбоцитопеническая пурпура.
Мононуклеозоподобный синдром
Гриппоподобный синдром
- Возможно внезапное начало.
- Озноб, высокая лихорадка.
- Симптомы интоксикации: головная боль, миалгии, артралгии, анорексия, недомогание, потливость.
- Может быть полиаденопатия, спленомегалия.
- Может быть краснухо- или кореподобная сыпь.
- Экссудативный фарингит.
Возможно волнообразное течение гриппоподобного синдрома, напоминающее аденовирусную инфекцию. Слизистая оболочка глотки умеренно диффузно гиперемирована, пастозна, миндалины I-II ст., гиперемированы, сосуды задней стенки глотки инъецированы. При наличии у больных экзантемы возможно развитие энантемы на слизистой оболочке твердого и мягкого неба.
Полиаденопатия
- Постепенное, редко острое начало.
- Субфебрильная, редко фебрильная лихорадка.
- Слабость.
- Утомляемость.
- Снижение работоспособности.
- Познабливание.
- Повышенная потливость.
- Постепенное увеличение поверхностных лимфатических узлов сначала затылочной и заднешейной групп, затем поднижнечелюстных, подмышечных, паховых.
При пальпации лимфатические узлы мягкие, тестообразной консистенции, до 3 см в диаметре, безболезненны, не спаяны друг с другом, кожа над ними не изменена. Полиаденопатия продолжается до четырех недель, возможна трансформация в персистирующую генерализованную лимфоаденопатию.
При развитии признаков тромбоцитопенической пурпуры имеет место повышенная кровоточивость в виде повторных или рецидивирующих носовых кровотечений. Возможно развитие экхимозов, гематом при незначительных травмах.
При острой лихорадочной фазе ВИЧ-инфекции могут возникать вирусные поражения кожных покровов лица и шеи — герпетическая инфекция, контагиозный моллюск.
2. Стадия IIБ. Бессимптомная фаза — бессимптомное вирусоносительство.
Выделяют состояние первичной латенции (когда изначально отсутствуют какие-либо симптомы ВИЧ-инфекции) и вторичную латенцию, которая формируется после острой ВИЧ-инфекции. Продолжительность этой фазы достигает десяти и более лет. При ВИЧ-инфекции с асимптомным течением почти у половины ВИЧ-инфицированных имеет место демиелинизирующий процесс в ЦНС, который, по-видимому, является причиной развития перцептивной сенсоневральной тугоухости и субклинических форм патологии вестибулярного анализатора. Учитывая возможность развития на этой стадии у части пациентов транзиторной тромбоцитопении и редких случаев тромбоцитопенической пурпуры, нельзя исключить геморрагических осложнений при проведении хирургического лечения.
3. Стадия IIВ. Персистирующая генерализованная лимфоаденопатия (ПГЛП).
ПГЛП проявляется увеличением лимфатических узлов, сопровождается лихорадкой, иногда высокой — до 39оC и более, с ознобами, проливными ночными потами, хотя у части больных может протекать бессимптомно. Периферические лимфатические узлы обычно определяются в двух-трех регионарных зонах (шейные, больше — заднешейные, подмышечные и др.). Стадия ПГЛП непосредственно переходит в терминальную стадию или сопровождается так называемым СПИД-ассоциируемым комплексом, протекающим на фоне умеренного иммунодефицита.
Диагностика ВИЧ-инфекции на стадии первичных проявлений имеет принципиально важное значение, т. к. этот период наиболее оптимален для начала специфической антиретровирусной терапии и дает возможность успешного проведения долгосрочного мониторинга развития болезни. В этой связи знание особенностей течения ВИЧ-инфекции на разных стадиях, клиническая настороженность относительно этого заболевания специалистов узкого профиля, в том числе и оториноларингологов, окажет своевременную помощь больным, облегчит страдания и как можно дольше сохранит им приемлемое качество жизни.
Литература
Вирусный гепатит А (ГА) традиционно считался преимущественно детским, легким, доброкачественным, самолимитирующим заболеванием и потому не привлекал особого внимания ни клиницистов, ни ученых.
ГА — одно из самых распространенных на земле заболеваний человека, в мире ежегодно регистрируется около 1,4 млн случаев [5]. И в России до настоящего времени заболеваемость ГА остается высокой; в общей структуре острых вирусных гепатитов на его долю приходится более 50%. По экономическим затратам ГА занимает в России 5?е место среди всех регистрируемых инфекций. Неудивительно, что ГА в последние годы привлек внимание как практикующих врачей различных специальностей (инфекционистов, педиатров, гастроэнтерологов, терапевтов), так и представителей медицинской науки. В июне 2010 г. в Москве состоялась Всероссийская научно-практическая конференция, на которой были обобщены современные аспекты эпидемиологии, клиники, специфической лабораторной диагностики и профилактики гепатита А [1].
Возбудитель гепатита А — вирус (ВГА, Hepatitis A virus, HAV), впервые идентифицирован Файнстоуном с соавторами в 1973 г.; является гепатотропным, обладает слабым цитопатогенным действием на печеночные клетки. ВГА относится к числу наиболее устойчивых к факторам внешней среды вирусов человека, способен длительно сохраняться в воде, пищевых продуктах, сточных водах, на различных объектах внешней среды [2, 6].
Эпидемиология. ГА — классический антропоноз, единственным источником (резервуаром) возбудителя инфекции является человек. Вирус выделяется больными с различными формами заболевания, в том числе наиболее частыми (особенно у детей): безжелтушной и стертой, которые обычно не диагностируются, соответственно, заболевшие этими формами не госпитализируются, ведут активный образ жизни и могут заражать окружающих. От больных желтушной формой вирус выделяется с фекалиями наиболее интенсивно в конце инкубационного и в течение преджелтушного периодов, т. е. тоже еще до распознавания ГА. С появлением желтухи в большинстве случаев заразительность больных значительно уменьшается. Именно эта особенность — наиболее активное выделение вируса из организма больного до появления желтухи в сочетании с высокой устойчивостью ВГА во внешней среде обуславливает широкое распространение гепатита А. Вирус ГА обладает высокой инфекционностью, для заражения гепатитом А достаточно всего нескольких вирусных частиц [7–9].
ГА — типичная кишечная инфекция с фекально-оральным механизмом передачи возбудителя. Пути передачи: водный, пищевой и бытовой. Факторами передачи, как при всех кишечных инфекциях, являются различные пищевые продукты (в том числе морепродукты, замороженные овощи и фрукты), не подвергающиеся термической обработке, а также вода и грязные руки. Крупные вспышки ГА связаны с загрязнением фекалиями водоемов, являющихся источником водоснабжения, или с попаданием сточных вод в водопроводную сеть. В детских коллективах большое значение имеет контактно-бытовой путь передачи через грязные руки и различные предметы обихода: игрушки, посуду, белье и т. д. Водные и пищевые вспышки неоднократно регистрировались в России (в том числе в Москве, Санкт-Петербурге, Нижнем Новгороде, Тверской обл.) в 2005–2010 гг. [1].
Восприимчивость людей к гепатиту А всеобщая. В регионах с широким распространением вируса ГА (страны Африки, Юго-Восточной Азии, Латинской Америки) большинство случаев инфицирования приходится на детей раннего возраста [8, 11].
В развитых странах первая встреча с вирусом ГА может произойти в подростковом возрасте и позже. Особенно велик риск заражения при выезде в жаркие страны (туризм, путешествия) с дефицитом воды, плохой системой канализации и водоснабжения и низким уровнем гигиены местного населения. Не случайно ГА называют болезнью путешественников. Развитие массового туризма, посещение регионов мира, эндемичных по ГА, представляют повышенный риск инфицирования для россиян. Массовая миграция также способствует активной циркуляции ВГА на территории России.
В России прежде ГА был преимущественно детской инфекцией, но в последние годы вследствие ряда причин (снижение рождаемости, уменьшение числа детей, посещающих детские дошкольные учреждения, и др.) заболеваемость ГА сместилась на более старшие возрастные группы.
Иммунитет после перенесенного гепатита А прочный и длительный, практически пожизненный.
Клиника. Продолжительность инкубационного периода колеблется от 7 до 50 дней, составляя в среднем около одного месяца.
Клиническая классификация ГА предусматривает выделение нескольких вариантов: желтушного, безжелтушного, стертого и субклинического (инаппарантного).
В конце преджелтушного периода, продолжительность которого чаще всего от трех до семи дней (с колебаниями от двух до 14) моча становится темно-желтой, а кал — осветленным. Однако эти очень важные для своевременной диагностики гепатита А симптомы не всегда замечаются больными.
У детей уже в преджелтушном периоде может быть выявлено увеличение печени.
В сыворотке крови заболевших ГА в преджелтушном периоде значительно (в 10 и более раз) повышается активность аминотрансфераз — АЛТ и АСТ, а в моче увеличивается содержание уробилина. Через 3–5 дней от дебюта болезни температура тела обычно нормализуется, но появляется иктеричность — вначале склер, затем кожи. Начинается желтушный период. Впрочем, в 2–5% случаев описанные выше симптомы преджелтушного периода не выявляются, и тогда ГА начинается с изменения окраски испражнений и желтушного окрашивания склер.
Обычно с появлением желтухи самочувствие больных довольно быстро начинает улучшаться, нормализуется температура тела, исчезают симптомы преджелтушного периода. Дольше остальных сохраняются слабость и снижение аппетита. В последние годы нередко у больных ГА на фоне появившейся желтухи продолжается лихорадка и нарастают симптомы интоксикации; обычно это бывает у пациентов с хронической алкогольной интоксикацией или наркотической зависимостью.
Желтуха при ГА нарастает быстро, достигая максимума обычно за 3–5 дней, в последующие 5–10 дней держится на одном уровне, а затем интенсивность ее уменьшается. В среднем продолжительность желтушного периода около двух недель. При осмотре выявляется увеличение печени, которая уплотнена, с закругленным краем, чувствительна при пальпации; увеличение селезенки отмечается в 10–15% случаев, у детей чаще. На высоте желтухи характерна брадикардия.
По мере уменьшения интенсивности желтухи нормализуется окраска кала и мочи, постепенно уменьшаются размеры печени.
В желтушном периоде сохраняется выраженная гиперферментемия с преимущественным повышением активности АЛТ по сравнению с АСТ (соответственно коэффициент де Ритиса всегда менее 1). Гипербилирубинемия обычно умеренная и непродолжительная, обусловлена преимущественно связанной фракцией билирубина. Характерно значительное повышение показателя тимоловой пробы.
В гемограмме отмечаются нормоцитоз или лейкопения, относительный лимфоцитоз; СОЭ нормальная.
Период реконвалесценции характеризуется обычно достаточно быстрым исчезновением клинических и биохимических признаков вирусного гепатита, в частности гипербилирубинемии. Позднее нормализуются показатели активности АЛТ и АСТ; повышение тимоловой пробы может сохраняться долго, в течение нескольких месяцев. Самочувствие переболевших ГА, как правило, бывает удовлетворительным, возможны утомляемость после физической нагрузки, неприятные ощущения в животе после еды, иногда сохраняется незначительное увеличение печени. Продолжительность этого периода в большинстве случаев не превышает трех месяцев.
В некоторых случаях период реконвалесценции может затягиваться до 6–8 и более месяцев, возможны обострения (ферментативные или клинические), а также (в 3–20%) рецидивы. Последние возникают обычно у лиц 20–40 лет через 1–3 месяца после основной волны и протекают, как правило, легче, чем первая волна заболевания. Впрочем, описаны рецидивы с острой почечной недостаточностью, а также с летальным исходом.
Описанный выше желтушный вариант ГА чаще всего протекает в легкой или среднетяжелой формах. Тяжелая форма ГА встречается не более чем у 1% больных, преимущественно у лиц старше 40 лет, у пациентов с хронической алкогольной интоксикацией или наркотической зависимостью, хроническими вирусными гепатитами иной этиологии (В, D, С). Среди детей тяжелая форма ГА регистрируется в период полового созревания, а также на фоне ожирения и отягощенного аллергологического анамнеза.
Фульминантная форма ГА с развитием острой печеночной недостаточности, энцефалопатией встречается редко, в 0,1–1% всех случаев.
Иногда, особенно у лиц старших возрастных групп, ГА сопровождается выраженным холестатическим компонентом, при этом желтушный период удлиняется до нескольких месяцев, интенсивность желтухи велика, болезнь сопровождается зудом кожи, в сыворотке крови значительно повышается активность щелочной фосфатазы [3, 6].
Синдром холестаза характерен и для ГА с аутоиммунным компонентом, сочетаясь в этом случае с другими системными иммунными нарушениями, как то васкулит, нефрит, полиартралгия, пурпура, острая гемолитическая анемия, лихорадка и др. В сыворотке крови появляются криоглобулины и ревматоидный фактор, повышены показатели ЦИК, гамма-глобулиновой фракции белкового спектра, могут выявляться аутоантитела (в частности, к гладкой мускулатуре).
Безжелтушный вариант характеризуется теми же клиническими и лабораторными признаками, что и желтушный, однако отсутствие одного из самых заметных проявлений гепатита — желтухи и соответственно гипербилирубинемии затрудняет диагностику. Клиническая симптоматика безжелтушного варианта соответствует проявлениям преджелтушного периода классического желтушного варианта. Возможны кратковременное повышение температуры тела, диспепсические явления, слабость, катаральный синдром и др. в течение 3–5 дней. Увеличивается и становится слегка болезненной при пальпации печень, может быть потемнение мочи. Выявляется гиперферментемия, показатели АЛТ и АСТ повышаются почти так же существенно, как и при желтушной форме, увеличивается показатель тимолового теста.
Безжелтушный вариант развивается в десятки раз чаще, чем желтушный, однако регистрируется редко, обычно только при целенаправленном обследовании детских коллективов и в эпидемических очагах ГА. Чем младше ребенок, тем больше вероятность именно безжелтушного варианта ГА; у подростков и взрослых преобладает желтушный.
Стертый вариант проявляется минимальными и быстро проходящими клиническими симптомами (в том числе желтухой) в сочетании с гиперферментемией и повышенной тимоловой пробой.
При субклиническом (инаппарантном) варианте, в отличие от безжелтушного и стертого, самочувствие заболевших не нарушается, печень не увеличивается, желтуха не появляется, но показатели активности АЛТ и АСТ повышены, в сыворотке крови определяются специфические маркеры ГА.
В последние годы в России наблюдался рост заболеваемости не только гепатитом А, но и вирусными гепатитами другой этиологии (прежде всего В и С), а также ВИЧ-инфекцией. Следствием является учащение случаев гепатитов смешанной этиологии, отличающихся по течению и исходом от моноинфекции, вызванной ВГА. В частности, в одной из первых работ, посвященных особенностям ГА у лиц с вирусным гепатитом С (ВГС-инфекцией), отмечено: волнообразная гиперферментемия у реконвалесцентов ГА с ВГС наблюдается в 68% случаев в течение 6 месяцев и в 41% — до года. С другой стороны, при ко-инфекции ВГА и ВГС выявлено конкурирующее взаимодействие вирусов, что приводит к временному подавлению репликации ВГС.
ГА и хроническая алкогольная интоксикация оказывают взаимоотягощающее влияние. При таком сочетании лихорадка может продолжаться более двух недель на фоне желтухи, нередко сочетание клинических признаков ГА и алкогольного абстинентного синдрома вплоть до метаалкогольного психоза; часто развивается декомпенсация алкогольной болезни печени, возможен летальный исход, что подтверждают наши наблюдения.
Летальный исход от ГА представляет исключительную редкость, тем не менее возможен у лиц старших возрастных групп и пациентов с предшествующими заболеваниями печени (алкогольной болезнью печени, хроническими гепатитами различной этиологии). Причиной смерти может быть отек мозга у больных с острой печеночной недостаточностью.
Таким образом, основными особенностями современного гепатита А являются:
- увеличение среди заболевших удельного веса взрослых, в том числе старших возрастных групп;
- частое сочетание с хронической алкогольной интоксикацией, хроническими гепатитами В и С, ВИЧ-инфекцией;
- наличие холестатического синдрома и аутоиммунного компонента;
- более частое развитие среднетяжелой, тяжелой и фульминантной форм;
- склонность к затяжному течению с обострениями и рецидивами.
Диагностика. Диагноз гепатита А устанавливают с учетом клинических, эпидемиологических и лабораторных данных. Основанием для предположения о ГА являются:
- острое начало болезни с высокой температурой тела, диспепсическими и астеновегетативными явлениями;
- короткий преджелтушный период;
- увеличение печени;
- улучшение самочувствия, нормализация температуры при появлении желтухи;
- гиперферментемия (АЛТ, АСТ) с коэффициентом де Ритиса менее 1;
- гипербилирубинемия (преимущественно за счет связанной фракции);
- высокий показатель тимоловой пробы;
- указание на контакт с больным(и) желтухой за 7–50 дней до заболевания или употребление сырой воды из случайных источников, немытых овощей и фруктов и т. д.; случаи ГА в коллективе, местности, где находился пациент в соответствующие инкубационному периоду сроки, выезд в страны Африки, Азии, Латинской Америки.
В последние годы появилась возможность тестирования РНК ВГА с помощью молекулярно-генетических методов (полимеразная цепная реакция (ПЦР)). РНК ВГА в сыворотке крови может быть выявлена за несколько дней до повышения активности АЛТ, то есть ПЦР — высокоспецифический ранний метод диагностики ГА, но на практике пока используется редко.
Лечение. Больные гепатитом А, протекающим в легкой форме, могут лечиться на дому; остальные подлежат госпитализации и лечению в инфекционных больницах или отделениях. Этиотропная терапия не разработана, противовирусные препараты не используются [4].
При легкой форме ограничиваются базисной терапией, которая включает в себя соответствующую диету и щадящий режим. Из рациона исключают жареные, копченые, маринованные блюда, тугоплавкие жиры (свинина, баранина). Категорически запрещается алкоголь в любых видах. Рекомендуется обильное питье (до 2–3 литров в сутки) некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод.
Больным среднетяжелой формой ГА с целью дезинтоксикации назначают энтеросорбенты (Энтеродез, Энтеросгель и др.), а при тошноте, отказе от питья внутривенно капельно 5% раствор глюкозы, раствор Рингера и др.; при тяжелой форме проводится интенсивная патогенетическая терапия, включая плазмаферез. В случаях с выраженным холестатичесим синдромом рекомендуются жирорастворимые витамины А и Е, энтеросорбенты, препараты урсодезоксихолиевой кислоты.
Пациентам ГА с хронической алкогольной интоксикацией показан адеметионин в первые две недели внутривенно по 800–1600 мг ежедневно, затем по 2–4 таблетки в день.
Потребность в витаминах должна обеспечиваться за счет натуральных пищевых продуктов. Если это невозможно, дополнительно назначаются поливитаминные препараты (Аевит, Аскорутин, Ундевит и др.) 3 раза в день после еды. Необходимо следить за ежедневным опорожнением кишечника. При запорах следует использовать лактулозу, дозу которой подбирают индивидуально (30–60 мл/сутки) таким образом, чтобы стул был ежедневно, оформленный или кашицеобразный.
Все реконвалесценты ГА должны находиться на диспансерном наблюдении в течение 3–6 месяцев в зависимости от их самочувствия, быстроты нормализации размеров печени и динамики результатов биохимических исследований. При отсутствии у реконвалесцентов каких-либо клинических и лабораторных отклонений от нормальных показателей они могут быть сняты с учета с рекомендацией освобождения от тяжелой физической работы и занятий спортом. В течение шести месяцев противопоказаны профилактические прививки, кроме (при наличии показаний) противостолбнячного анатоксина и антирабической вакцины. Нежелательно проведение плановых операций, противопоказано назначение гепатотоксичных медикаментов в течение полугода после перенесенного ГА.
При возобновлении у реконвалесцента ГА желтухи и гиперферментемии (АЛТ, АСТ) необходима повторная госпитализация для разграничения возможного рецидива ГА от манифестации гепатита иной этиологии (в т. ч. аутоиммунного). Реконвалесцентам со стойким умеренным повышением активности АЛТ и АСТ целесообразно назначение одного из гепатопротекторов: Фосфоглива по 1 капсуле 3 раза/сутки, силибинина (Карсила), Эссенциале Н по 1–2 капсуле 3 раза/сутки, адеметионина по 2–4 таблетки/сутки, урсодезоксихолиевой кислоты по 15 мг/кг/сутки.
Прогноз при ГА благоприятный. В подавляющем большинстве случаев наступает полное выздоровление в течение одного-трех месяцев после выписки из стационара. Среди других исходов ГА возможны остаточные явления в виде затянувшейся реконвалесценции (на протяжении 3–6 месяцев сохраняются астенический синдром, функциональные расстройства желудочно-кишечного тракта, небольшое повышение активности аминотрансфераз и/или тимоловой пробы). В некоторых случаях в периоде реконвалесценции ГА впервые проявляется синдром Жильбера. Кроме того, после перенесенного ГА могут выявиться дискинезия или воспаление желчевыводящих путей.
В любом случае гепатит А, протекающий в виде моноинфекции, заканчивается полным выздоровлением, формирование хронического гепатита не происходит.
Профилактика ГА, как и других кишечных инфекций, включает санитарно-гигиенические мероприятия (в т. ч. соблюдение личной гигиены, регулярное мытье рук, употребление только кипяченой воды), обеспечение населения доброкачественными питьевой водой и продуктами питания, надлежащая утилизация сточных вод. Ранняя диагностика ГА и изоляция заболевших еще до появления у них желтухи может предотвратить заражение окружающих.
Специфическая профилактика осуществляется инактивированными вакцинами, как отечественными, так и зарубежными. В России в Национальный календарь профилактических прививок вакцинация против ГА включена по эпидемическим показаниям. Прививкам подлежат: дети с трех лет, проживающие на территориях с высоким уровнем заболеваемости гепатитом А; медицинские работники, воспитатели и персонал детских дошкольных учреждений; работники сферы общественного питания; рабочие, обслуживающие водопроводные и канализационные сооружения; лица, выезжающие в гиперэндемичные по ГА регионы и страны, а также контактные в очаге гепатита А. Вакцинируются и воинские контингенты, дислоцированные в полевых условиях [1].
Вакцинация против гепатита А показана также пациентам с хроническими заболеваниями печени, в том числе бессимптомным носителям австралийского антигена (НВsAg), больным хроническими гепатитами В и С. Высокая эпидемиологическая и экономическая эффективность вакцинопрофилактики определяют ее в настоящее время как наиболее эффективное средство контроля за вирусным гепатитом А.
Литература
Г. Н. Кареткина, кандидат медицинских наук, доцент
МГМСУ, Москва
Читайте также:

