Герпес 2 типа циститы
Обновлено: 25.04.2024
В статье обсуждаются особенности течения герпетической инфекции, а также ее роль в возникновении и рецидивировании циститов и уретритов. Рассматриваются прямые и серологические методы лабораторной диагностики герпетической инфекции.
Приводятся два основных подхода к лечению герпетической инфекции: эпизодическая и супрессивная терапия. Отмечается, что стандартная терапия аналогами нуклеозидов способна эффективно устранять симптоматику уретритов и циститов герпетической этиологии.
- КЛЮЧЕВЫЕ СЛОВА: герпетические инфекции, герпес, инфекции мочевыводящих путей, урология
В статье обсуждаются особенности течения герпетической инфекции, а также ее роль в возникновении и рецидивировании циститов и уретритов. Рассматриваются прямые и серологические методы лабораторной диагностики герпетической инфекции.
Приводятся два основных подхода к лечению герпетической инфекции: эпизодическая и супрессивная терапия. Отмечается, что стандартная терапия аналогами нуклеозидов способна эффективно устранять симптоматику уретритов и циститов герпетической этиологии.
Роль герпетической инфекции как причины урологических заболеваний часто недооценивается. Это связано с нехарактерной для герпетического процесса клинической картиной, которой сопровождаются эти заболевания. Однако, учитывая высокую распространенность герпетической инфекции в популяции, в некоторых случаях можно предполагать вирусную этиологию тех заболеваний, которые принято связывать с бактериальной природой процесса, в частности, циститов и уретритов.
Считается, что после первичной инфекции, вызванной вирусом простого герпеса (ВПГ) II типа, у пациентов впоследствии возникнет минимум один рецидив, а у 38% – более 6 рецидивов в год [1]. Важно также отметить тот факт, что после разрешения клинических проявлений ВПГ может выделяться с поверхности внешне здоровой кожи. Далеко не всегда герпетическая инфекция протекает типично с появлением характерных для этой инфекции клинических проявлений в виде пузырьковых высыпаний. Типичные проявления герпетической инфекции встречаются лишь в 20% случаев, в то время как в 60% случаев она протекает атипично, а еще в 20% случаев – вообще бессимптомно. При этом пациенты с бессимптомным вирусовыделением могут инфицировать своих половых партнеров [2].
Приведенная клиническая ситуация подтверждает, что правильный диагноз может быть поставлен только на основании лабораторного исследования. Эмпирическое назначение лечения даже при кажущемся получении положительного эффекта нельзя считать оправданным. В частности, нет оснований для назначения антибиотиков или противогрибковых средств без обнаружения бактериальной или грибковой флоры соответственно. Отсутствие этой флоры может свидетельствовать о наличии вирусной инфекции, когда антибактериальные и антимикотические препараты совершенно неэффективны, а якобы положительный эффект, полученный после их назначения, связан с самостоятельным прекращением очередного рецидива герпетической инфекции.
Рецидивы, сменяющиеся периодами ремиссии, весьма характерны именно для этой инфекции. Так, в одном из исследований были диагностированы атипичные проявления герпетической инфекции, включая геморрагический цистит. Поводом для обследования на герпетическую инфекцию явился именно хронический рецидивирующий характер течения заболевания [3]. Экспериментальные исследования показали, что клетки эпителия мочевого пузыря человека (HT-1376) чувствительны к ВПГ так же, как к Chlamydia trachomatis и другим уропатогенным бактериям [4].
Для диагностики герпетической инфекции используют методы прямого выявления вируса из материала, полученного из очагов поражения, а также серологические методы для выявления антител против ВПГ I и II типов.
Прямое выявление ВПГ Выявление вируса с использованием прямых методов рекомендовано во всех случаях обнаружения генитального герпеса. Материалом для исследования служат мазки из основания высыпаний (покрышка удаляется при помощи иглы или скальпеля) [13].
- Культуральное исследование. Особого внимания заслуживает так называемый быстрый культуральный метод, при котором результат получают уже через 24 часа, что, при сохранении всех преимуществ культурального исследования, делает метод привлекательным для практического использования [9].
- Выявление вирусных антигенов путем ферментативного иммуносорбентного анализа (ELISA).
- Иммунофлюоресцентный метод.
- Выявление вирусных нуклеиновых кислот с помощью методов амплификации нуклеиновых кислот (МАНК). Благодаря высокой чувствительности и постоянному совершенствованию технологий МАНК сегодня являются основными методами прямого выявления ВПГ из очагов поражения.
Серологические методы диагностики герпетической инфекции Типоспецифический иммунный ответ после первичной инфекции развивается через 8–12 недель. Следует принять во внимание, что большинство коммерческих тестов на антитела к ВПГ не являются типоспецифическими и не в состоянии отличить антитела к ВПГ I типа от антител к ВПГ II типа. Если использовать не типоспецифические тесты, возможны диагностические ошибки. К типоспецифическим тестам относят:
- иммуноферментный анализ на основе гликопротеина G (gG1, gG2);
- вестерн-блоттинг (тесты на антитела к ВПГ I типа менее чувствительны и специфичны, чем для ВПГ II типа).
Для полной серологической характеристики инфекции необходимы типоспецифические тесты на антитела к ВПГ как I типа, так и II типа [14].
- эпизодическая терапия, которая подразумевает лечение каждого отдельного эпизода обострения герпетической инфекции;
- супрессивная противовирусная терапия, в ходе которой осуществляется постоянный прием противовирусных препаратов с целью предупреждения рецидивов и возможности передачи инфекции другим лицам.
Для каждого пациента терапия должна подбираться индивидуально, и, кроме того, со временем она может корректироваться при изменении частоты обострений, тяжести клинической картины или социального статуса пациента [15–18].
Эпизодическая терапия герпетической инфекции Все международные рекомендации предлагают назначать внутрь аналоги нуклеозидов: ацикловир, валацикловир или фамцикловир. В адекватной дозировке все препараты одинаково эффективно уменьшают тяжесть и продолжительность обострений генитального герпеса. Ранее рекомендовалось применять 5-дневные курсы лечения этими препаратами, однако сравнительные исследования не обнаружили преимуществ 5-дневных курсов терапии перед более короткими схемами лечения, которые и вошли в последние рекомендации Международного союза по борьбе с инфекциями, передаваемыми половым путем (International Union against Sexually Transmitted Infections, IUSTI) [14]. Важно начинать лечение как можно раньше, желательно в течение первых 24 часов после начала обострения. Рекомендуемые IUSTI схемы эпизодического лечения (курс лечения 5 дней):
- ацикловир 200 мг внутрь 5 р/сут или
- ацикловир 400 мг внутрь 3 р/сут в течение 3–5 дней или
- валацикловир 500 мг внутрь 2 р/сут или
- фамцикловир 125 мг внутрь 2 р/сут.
- ацикловир 800 мг внутрь 3 р/сут в течение 2 дней или
- фамцикловир 1000 мг внутрь 2 р/сут в течение 1 дня или
- валацикловир 500 мг внутрь 2 р/сут в течение 3 дней.
Супрессивная терапия герпетической инфекции Как правило, супрессивную терапию рекомендуют пациентам с частотой обострений 6 и более в год, однако в последнее время были проведены исследования с участием пациентов с более мягким течением инфекции, которые показали, что состояние пациентов всех групп улучшалось при снижении количества обострений в течение года. При выборе супрессивной терапии следует принимать во внимание не только частоту рецидивов и их влияние на качество жизни конкретного пациента, но и стоимость и неудобство режима дозировки такой терапии. Редкие клинически выраженные рецидивы все же будут возникать у большинства пациентов и на фоне супрессивного лечения. Рекомендуемые схемы лечения включают:
- Ацикловир 800 мг/сут ежедневно (по 200 мг 4 р/сут или по 400 мг 2 р/сут). При выборе варианта терапии стоит оценивать вероятность приверженности пациента ежедневной 4-кратной схеме приема препарата.
- Валацикловир 500 мг/сут однократно при частоте рецидивов менее 10 в год и по 250 мг 2 р/сут или 1000 мг 1 р/сут при частоте рецидивов более 10 в год.
- Фамцикловир 250 мг 2 р/сут.
В случае недостаточного клинического ответа на проводимую супрессивную терапию доза как валацикловира, так и фамцикловира может быть удвоена. В ходе супрессивной терапии следует оценивать необходимость дальнейшего приема препаратов не менее чем 1 раз в год. По желанию пациента возможно прекращение приема препаратов, что позволит заново оценить частоту рецидивов и, возможно, пересмотреть тактику лечения [15]. У ряда пациентов возможно использование коротких курсов супрессивной терапии (например, на время отпуска, экзаменов и т.д.). Cупрессивный эффект проявляется не ранее чем через 5 дней от начала приема препаратов [16]. При лабиальном герпесе известна схема однодневного лечения валацикловиром (Валтрекс®) по 2 г с интервалом в 12 часов (суммарная доза 4 г) [17, 18]. Учитывая тот факт, что причиной герпетического уретрита часто оказывался ВПГ I типа, полученный в результате орально-генитальных контактов, в нашем исследовании мы использовали именно такую схему для лечения пациентов с герпетическим уретритом, получив хороший терапевтический эффект в кратчайшие сроки (89,4% к 7-му дню после лечения) [9].
Герпетическая природа циститов и уретритов является одной из возможных причин рецидивирования этих заболеваний, поэтому при определении этиологии уретритов и циститов следует проводить обследование на ВПГ. Уретриты у мужчин, развившиеся в результате незащищенных орально-генитальных контактов, характеризуются достоверно более частой ассоциацией с ВПГ I типа. Стандартная терапия аналогами нуклеозидов способна эффективно устранять симптоматику уретритов и циститов герпетической этиологии.
Заболевания зачастую тоже посещают человека парами-тройками, медики в таких случаях называют их коморбидными.

Герпес – генитальная инфекция вирусного происхождения – может сопровождаться привычным, но все также тягостным воспалением мочевого пузыря, циститом.
Существует более сотни видов вируса герпеса.
Возбудитель заболевания внедряется в ДНК или РНК человеческих клеток, вызывая их гибель, перерождение, аутоагрессию.
Какие типы вируса герпеса наиболее распространены
Генитальный герпес вызывается вирусом типа HSV-2.
Первый тип приводит к развитию простого герпеса (например, на губах или крыльях носа).
Вирус HHV 3, Herpes zoster, вызывает опоясывающий лишай, ветрянку.
EBV, четвертый тип, - мононуклеоз, HCMV-5 – цитомегаловирус, HHV-6 – рассеянный склероз, псевдокраснуху и хроническую усталость.
А седьмой и восьмой типы, HHV-7 и HHV-8, - онкологические заболевания.
Цистит может иметь инфекционное и неинфекционное происхождение, в первом случае вызываясь самыми различными инфекционными агентами, от бактерий, простейших и грибков до вирусов.
Герпес и цистит, есть ли между ними взаимосвязь?
Когда герпес вызывает цистит?
В данном случае воспаление мочевого пузыря обусловлено восходящим инфекционным процессом.
Вирус длительное время существует латентно, проходя все стадии развития, включая образование вирионов.
Последние существуют вне клетки и обеспечивают заразность заболевания.
Вирион поднимается по мочеиспускательному каналу в пузырь и внедряется в его слизистую, вызывая воспалительную реакцию.
Инкубационный период герпетической инфекции может быть весьма длительным, от пары дней до нескольких лет.
Герпес может никак не проявляться годами, но, однажды проникнув в организм человека, уже не покидает его в течение всей жизни.

Предрасполагающие факторы развития вторичного инфекционного процесса стимулируют активность вируса, что и приводит к определенной клинической картине заболевания.
Пути заражения генитальным герпесом известны:
- половой путь инфицирования при оральном (при микротравмах и кариозных зубах риск инфицирования повышается), генитальном (особенно поза миссионера) и анальном (наибольшая вероятность заражения) сексе;
- контактно-бытовой, то есть при соприкосновении с кожей источника вирусной инфекции, предметами внешней среды, где вирус герпеса может сохранять жизнеспособность;
- вертикальный путь: в родах естественным путем и при беременности (перинатальное заражение). Микротравмы слизистой и кожи предрасполагают к заражению, осуществляемому при плотном контакте с кожей пациента (герпетические пузырьки или неповрежденная внешне кожа).
У 47% пациентов, инфицированных вирусом герпеса, развивается герпетический цистит как осложнение основного заболевания.
Между моментом заражения и развитием цистита могут пройти месяцы, годы и даже десятилетия.
Предрасполагающие факторы развития герпетического цистита
- женский пол (в связи с анатомически короткой уретрой);
- недавняя катетеризация, бужирование мочеиспускательного канала (микротравмирование слизистой усугубляет воспаление)
- неполное опорожнение мочевого пузыря, в том числе из-за неудачной ВМС (неспецифический цистит усугубляется герпетической инфекцией);
- беременность и послеродовый период (снижение иммунитета); и простатит (в следствие застоя мочи в пузыре);
- иммуносупрессия (лечение аутоиммунных заболеваний, ВИЧ);
- менопауза (из-за сухости и истончения слизистой).
При беременности сопротивляемость инфекциям снижается, а увеличивающаяся матка надавливает на мочевой пузырь, что приводит само по себе к учащению мочеиспускания.

К тому же латентные ИППП активизируются, оттого вероятность получить герпетический цистит увеличивается.
Пациентка может и не знать о наличии у себя вируса герпеса, и заболевание начинается именно с осложнения, в нашем случае – цистита.
Герпес сам по себе является нередким спутником ВИЧ-инфекции, воспаление развивается быстро и приобретает рецидивирующее течение.
Симптомы и признаки герпетического цистита
Клиническая картина цистита, развывшегося в следствие герпеса, не имеет значительных отличий от циститов невирусной этиологии.
Наблюдаются следующие симптомы:
- жгучая боль в финале мочеиспускания;
- ощущение незавершенности процесса при попытке помочиться;
- зуд;
- боли в проекции мочевого пузыря (преимущественно при интерстициальной форме);
- никтурия (пациент больше мочится ночью, чем днем); воспалительного заболевания);
- дизурия (мочеиспускание частое и болезненное);
- гематурия;
- напрасные позывы к мочеиспусканию;
- небольшие эрозии, как находки на цистоскопии.

Клиническая картина генитального герпеса может даже не присутствовать.
Тем не менее определяются следующие симптомы генитального герпеса, в том числе общие с клиникой воспаления мочевого пузыря:
- озноб, астения, лихорадка;
- жгучая боль, зуд и, соответственно, расчесы;
- увеличены лимфоузлы (лимфоаденопатия);
- лимфангиты (воспаление сосудистой стенки лимфангиона) встречаются реже
- пузырьки с прозрачным наполнением в зоне входных ворот инфекции, сменяющиеся мокнущими язвочками;
- боль стреляющая, покалывающая, выраженная, так как инфекционный агент поражает нервные ганглии.
Существуют атипичные формы генитального герпеса, в том числе осложненного циститом.
При присоединении почечной патологии развиваются отеки.
Кажется, в первую очередь человек страдает от неинфекционного заболевания, но обычные методы лечения
На первый план выступает зуд, небольшие светлые выделения, лейкоплакия матки, а наиболее тягостным признаком являются привычные выкидыши.
Клиническая картина развивается почти стандартно, однако клиника быстро прекращается.
Инфекционный процесс продолжает развиваться.
Клинические симптомы проявляются слабо, неуверенно, неубедительно, однако инфекция развивается в полном объеме, незаметно для пациента и окружающих.
Основным симптомом являются хронические тазовые боли.

Герпес поражает нервные ганглии, боль плохо купируется и затихает на фоне лечения вирусной инфекции.
Вышеперечисленные симптомы, в том числе общие для цистита и герпеса, свидетельствуют о желательности проведения диагностического поиска вирусного агента.
Диагностика герпетического цистита
Инфекционные заболевания могут быть точно установлены при помощи различных лабораторных методов.
Наибольшие сложности возникают на первом этапе, когда заболевание манифестирует именно воспалением мочевого пузыря.
Необходимо предположить вирусную природу этого воспаления.
Начинают со сбора анализов мочи и крови.

Назначают проведение иммунограммы, то есть анализа крови, демонстрирующего степень иммунного ответа.
Слишком высокие показатели говорят об аутоиммунном процессе, когда человеческий организм воспринимает часть своих тканей как агрессора, врага.
Слишком низкие показатели говорят о неспособности сопротивляться вирусной инфекции.
Иммуноглобулины А (в норме 1,12±0,16 кЕ/л) при повышении говорят о том, что максимальная острота инфекционного процесса прошла.
Имеются заболевания печени и желчного пузыря, возможно, хронический алкоголизм.
Снижаются показатели при отравлениях, аллергиях, радиационном поражении, аутоиммунных процессах.
Иммуноглобулины М (в норме 1,09±0,24 кЕ/л) при повышении свидетельствуют об острой фазе процесса, возможно, васкулите, глистной инвазии, гепатитах, воспалении миндалин.
Падение показателя говорит, например, о панкреатите.
Иммуноглобулины G (в норме 7,08±0,93 кЕ/л) при повышении говорят о хроническом инфекционном процессе, мононуклеозе или ВИЧ.
Низкие показатели бывают у грудных младенцев, пациентов после трансплантации или радиационного облучения.
Иммуноглобулины E (в норме 76±9 кЕ/л) возрастают при аллергиях, паразитах, некоторых инфекционных болезнях бактериальной природы.

Выявляют по иммунограмме резус-конфликт, ревматические заболевания, бесплодие и несовместимость тканей.
По каким цифрам, то есть показателям, иммунных клеток происходит подбор лечения – это сфера компетенции врача-уролога или венеролога.
Сдать кровь на антитела –это необходимая составляющая диагностического процесса.
Серологические реакции способны подтвердить наличие вируса герпеса, но иногда дают ложные реакции.
Наиболее точным методом диагностики является генетическое исследование: ПЦР (полимеразная цепная реакция) с поверхности слизистой мочевого пузыря.
Выявляют следы ДНК возбудителя в мазках со слизистой или посеве мочи, и на сегодняшний день это – наиболее точный и надежный диагностический метод.
Используют также инструментальные методы исследования, в частности, цистоскопию, то есть осмотр полости мочевого пузыря
Контрольные анализы забираются через 2-4 недели после окончания курса терапии, причем ориентируются больше на данные серологии крови, иммунограмму.
Лечение герпеса и цистита
Длительность курса лечения составляет около месяца.
Цистит требует не только привычных методов борьбы с воспалением, но в первую очередь подавления активности возбудителя.
Этиологическое (противовирусное) и симптоматическое лечение дополняется курсом иммуностимулирующей терапии.
Врач может выбрать инъекции (панавир, ацикловир, фоскавир, циклоферон) или таблетки (валтрекс, алпизарин, ганцикловир, фамвир и другие).

Для улучшения иммунного ответа используют левамизол, тималин, интерферон, настойки элеутеррококка, женшеня, эхиноцеи.
Помимо назначения лекарств, применяют инстилляции мочевого пузыря, физиотерапевтическое лечение
Врач может купировать проявления цистита и герпеса, но полностью уничтожить вирус пока невозможно.
Поэтому следует постоянно придерживаться требований профилактики заражения как окружающих, так и самого себя (реинфицирования).
Эффективность уколов и таблеток от герпеса доказана, если мы говорим об устранении клинических симптомов, но ограничена неспособностью полностью уничтожить вирус герпеса.
Препараты – каждый сам по себе или в сочетании с другими фамсредстами могут давать побочные эффекты:
- астения;
- гриппоподобное состояние;
- аллергические реакции;
- рвота, расстройства стула.
Профилактика заражения партнера или иных членов семьи:
- презервативы;
- заклеивание поврежденной кожи и лечение микротравм;
- своевременная диагностика и лечение;
- дезинфекция предметов общего пользования;
- медикаментозная профилактика после секса (имунофан).
Наиболее активной формой индивидуальной профилактики является иммунизация.
Вакцина против герпеса не способна уничтожить возбудитель, но может помешать заражению и продлить периоды ремиссии.
Куда обращаться при герпетическом цистите
Лечение назначить и проконтролировать способен только специалист.

Самолечение чревато осложнениями, в том числе хронизацией процесса.
Следует обратиться в поликлинику или кожно-венерический диспансер.
Какой врач вам нужен?
Уролог или венеролог будет курировать течение заболевания, но и им может понадобиться консультация инфекциониста.
Важно вовремя обратиться за медицинской помощью и своевременно выполнять все диагностические и профилактические мероприятия.
Для диагностики и лечения герпетического цистита обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Герпес 2 типа, попадая в организм, вызывает развитие генитального герпеса.
Его лечение должно быть направлено на купирование острых болезненных клинических проявлений, их устранение.
А также профилактику возникновения последующих рецидивов инфекции наряду с укреплением иммунитета.
Стоит отметить, что вирус герпеса 2 типа, однажды попав в организм, сохраняется в нем навсегда, поэтому полное устранение его невозможно.
В течение всей жизни зараженного человека потенциально возможно рецидивирование инфекции с появлением клинических ее признаков.
В этих случаях необходимо специальное противогерпетическое лечение и другие мероприятия, способствующие повышению устойчивости организма к активации вируса.
Лечение простого герпеса 2 типа
Лечение простого герпеса 2 типа должно производиться согласно комплексной схеме.
Главенствующую роль в программе терапии играет этиотропное лечение с помощью противовирусных средств – как системного, так и местного действия.
Системное этиотропное лечение инфекции осуществляется с помощью препаратов, проявляющих высокую противогерпетическую активность – это ацикловир, фамцикловир, валацикловир, ганцикловир.
К местным антивирусным средствам относят мази, кремы – зовиракс, валтрекс, ацикловир и др.
С помощью системных антивирусных средств осуществляется инактивация вирусного возбудителя, подавление его вирогенной активности и размножения.
Местные этиотропные средства, действуя в синергии с системными, усиливают противовирусную защиту организма, купируют острые воспалительные явления в местных очагах герпетических высыпаний, ускоряют их разрешение.
Помимо противовирусных мазей и кремов, при выраженной экссудации герпетических везикулезных элементов могут назначаться ингибиторы продукции простагландинов (индометацин и др.).

О диагностике и лечении
герпеса 2-го типа
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Herpes simplex virus II типа | 1 д. | 300.00 руб. |
Лечение герпеса 2 типа у мужчин и женщин
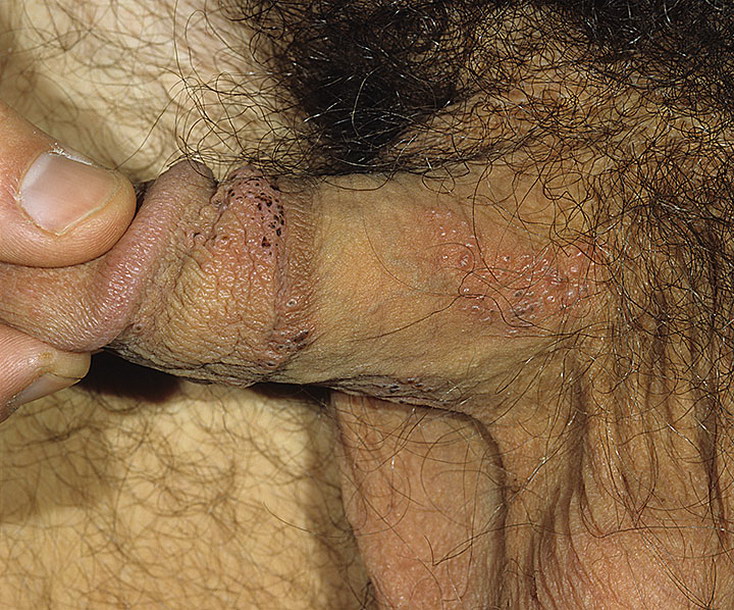
Лечение герпеса 2 типа у мужчин проводится путем обработки головки, крайней плоти полового члена антивирусными препаратами наружного действия.
У женщин для наружной обработки герпетической сыпи используются те же препараты.
При обнаружении в крови IgG вируса герпеса 2 типа назначается комплексная схема противовирусного лечения в сочетании с иммунокорригирующими мероприятиями, усиливающими иммунную защиту организма и повышающими его сопротивляемость инфекциям.

С этой целью больным назначают системные иммуномодулирующие препараты, адаптогенные средства, биогенные стимуляторы.
Наряду с ними пациенту назначают прием комплексных поливитаминных препаратов, природных антиоксидантов (витамины Е, С), функция которых заключается в нормализации обменных процессов в организме, мобилизации его защитных сил, общем укреплении.
С целью иммуностимуляции в программу базисной терапии могут быть включены препараты интерферона, а также средства, индуцирующие синтез гормонов тимуса (они усиливают иммунную защиту организма).
В качестве системного иммуностимулирующего лечения может назначаться прием настойки эхинацеи – это одно из неплохо зарекомендовавших себя средств домашнего лечения инфекции и предотвращения ее рецидивирования.
Лечение герпеса 2 типа у мужчин
Герпес проявляется в виде пузырьков на половом члене.
Мужчина может чувствовать недомогание, зуд, жжение, испытывать боль при мочеиспускании и наблюдать отек в области мошонки и полового члена.
В некоторых случаях наблюдается повышение температуры.
Важно проводить лечение герпеса у мужчины своевременно.
Для этого используются противовирусные препараты.
По статистике, мужчины болеют реже.
Часто лечение осложняет тот факт, что мужчины привыкли умалчивать о проблемах в области гениталий.
Отсутствие терапии может привести к нарушению половой активности, генерализации инфекционного процесса.
Герпес 2 типа: сколько длится лечение
Если требуется быстрое лечение герпеса, следует обратиться к знающему специалисту.
Быстрее определенного срока заболевание вылечить нельзя.
Стандартные сроки проведения курса лечения зависят от клинической стадии, распространенности процесса и начального уровня иммунитета пациента.
Обычно курс приема препаратов составляет не менее 10 дней.
Может ли герпес пройти самостоятельно?
Ответ положительный – при развитой иммунной системе, высыпания могут пройти.
Часто это занимает достаточно продолжительное время.
Помните! Если герпесвирус не лечить, он склонен прогрессировать.
Заболевание может распространиться на значительную площадь кожного покрова и даже вызвать угрожающие жизни состояния.
Септические состояние герпесной природы могут приводить к фатальным последствиям.
Какой врач проводит лечение герпес 2 типа
Для корректного лечения патологии, важно обратиться к профильному специалисту.
Часто пациенты обращаются на прием к терапевту или врачу общей практики, с жалобой на герпес.
Это не совсем верно.
Заболеваниями герпесной природы занимается врач отдельной специальности – иммунолог.
Проблема заключается в том, что это достаточно редкий специалист.
Не каждая поликлиника и даже государственная больница имеет иммунолога в своем штате.
Терапевт не всегда обладает достаточными знаниями, для того, чтобы назначить полноценный курс лечения герпетической инфекции.
Особенно, в случае распространенного процесса или постоянно рецидивирующего герпеса 2 типа.
Как правило, таких пациентов врачи поликлиники направляют лечиться в районные КВД.
Если Вам нужна консультация иммунолога, ее можно получить в нашем специализированном центре.
Герпес 2 типа: какие анализы необходимы для лечения
Перед тем, как назначить курс препаратов, врач обычно проводит диагностические исследования.
Это важно при такой проблеме, как герпес 2 типа.
Заболевание склонно к рецидивам и протекает хронически.
Поэтому, к лечению стоит относиться максимально внимательно.
При подозрении на герпес вирус, врач назначает следующий объем анализов:
- Общие анализы: кровь с лейкоформулой, моча, биохимия
- ПЦР тестирование на герпес вирусы различных типов
- Иммунограмма
Этот классический набор исследований очень редко назначается в муниципальной поликлинике.
Все дело здесь в пресловутых стандартах.
Каждый анализ имеет свою стоимость и врачу необходимо обосновать необходимость того или иного назначения.
В некоторых государственных поликлиниках просто может не быть реактивов или оборудования для выполнения иммунограммы.
ПЦР обычно выполняется только платно.
Важно! Результаты комплексного обследования помогут доктору назначить верный курс лечения.
Это обеспечит скорейшее выздоровление.
Терапия герпеса у новорожденных: особенности
При лечении герпеса, который появился у новорожденного стоит соблюдать особую осторожность.
Как правило, заражение ребенка вирусом происходит от матери.
От нее он получает и свой первый иммунитет.
Очень важно наладить грудное вскармливание таких деток.
Это поможет скорее пойти на поправку.
Лечением вируса герпеса 2 типа у новорожденных занимается только детский иммунолог, при участии неонатолога.
Все зависит и от точного возраста младенца.
Недоношенными детками должен заниматься неонатолог.
Как правило, таких деток нужно госпитализировать.
Важно! Герпес вирус нельзя вылечить полностью.
Именно поэтому, стоит наладить дальнейшую профилактику обострений у ребенка, который перенес герпесную инфекцию в младенческом возрасте.
Педиатры рекомендуют осторожно закаливать таких деток.
Проводить правильную профилактику и обеспечить условия для развития и укрепления иммунной системы.
Помните! Период обострения герпеса у новорожденных и детей 1 года жизни является показанием для временного отвода от прививок.
Обычно при этом составляется индивидуальный график прививания.
Герпес 2 типа: особенности лечения у детей младшего школьного возраста
Инфицирование детей герпесом происходит в быту.
Основная причина – это использование общей посуды и предметов личной гигиены.
Заражение может произойти и в детском дошкольном учреждении, особенно, если ребенок посещает ясельную или младшую группу.
Если ребенок заразился герпесвирусом, периодически будут наблюдаться обострения.
Как правило, они происходят при ОРВИ или других заболеваниях, когда иммунитет ребенка ослабевает.
Важно проводить лечение герпеса противовирусными препаратами, для предупреждения осложнений.
Деток, которые страдают вирусными заболеваниями часто, рекомендуют закаливать.
Назначают профилактические курсы приема витамина Д и других витаминных комплексов.
Лечения герпеса 2 типа у подростков
Проводится терапия противовирусными препаратами.
Могут назначаться и иммуномодулирующие препараты.
Курс терапии проводится под тщательным контролем иммунолога.
Важно регулировать режим подростка в период лечение и его питание.
Следует максимально ограничить пребывание перед монитором компьютера и ТВ.
Лечение герпеса у людей пожилого возраста
Пациенты старшего возраста часто подвержены герпетическим высыпаниям.
Герпес может быть выявлен, даже если в молодом возрасте никогда не манифестировал.
Это связано с особенностями метаболизма и функционированием иммунной системы у пожилого человека.
Многое зависит и от сопутствующих заболеваний.
Очень важно корректировать терапию хронических заболеваний при лечении герпеса у пожилых.
Например, декомпенсированный сахарный диабет способен провоцировать частые рецидивы герпеса.
Особенно неприятной формой герпетических высыпаний у старшего поколения является опоясывающий лишай.
В этом случае, высыпания обнаруживаются на теле и распространяются наподобие пояса.
Лечение такой формы может быть достаточно долгим.
Препараты для лечения герпеса 2 типа
Препараты для лечения герпеса 2 типа также включают в себя средства, восстанавливающие нарушенное равновесие естественного микробиоценоза мочеполовых путей и кишечника.
С этой целью больным назначают пре- и пробиотики (аципол, ацидолакт, пробифор, бифидумбактерин и др.).
Лечение герпеса 2 типа: самые эффективные препараты
Препаратами последнего поколения, которые назначают врачи при герпесе 2 типа, являются: валацикловир, фамацикловир и аналоги.
Помните! Назначение курса терапии при герпетической инфекции строго индивидуально.
Для быстрого выздоровления рекомендуется своевременно обратиться к специалисту.
Профилактическое лечение герпеса 2 типа после полового контакта с больным проводится по рекомендации врача.
Обычно назначается полноценный курс современных противовирусных препаратов.
После стихания острых инфекционно-воспалительных явлений может проводиться иммунизация с помощью противогерпетической вакцины.
Согласно данным исследований, примерно в 60% случаев она снижает вероятность возникновения рецидивов и клинического проявления инфекции.
При первых симптомах герпеса, обращайтесь за помощью к нашим специалистам: вам проведут быструю и точную диагностику и назначат курс лечения.
Вирусный цистит – форма воспаления мочевого пузыря, развивающаяся при нарушениях в иммунной системе.
Они могут быть связаны с заболеваниями (ВИЧ) или приемом препаратов, угнетающих иммунитет.
Некоторые вирусы способны вызвать воспаление даже в случае незначительного нарушения работы иммунной системы.
Рецидивирующие инфекции нижних мочевыделительных путей – частая проблема среди пациентов женского пола.
Этой патологией страдает до 30% женщин в возрасте 25-35 лет.
Среди мужчин этой же возрастной категории распространенность заболевания лишь 0,75%.

Основные проблемы, возникающие при рецидивирующем цистите:
- боль
- нейровегетативные расстройства
- сексуальные нарушения
Чаще всего цистит вызывает грамотрицательная бактериальная флора, в основном это кишечная палочка.
Это может быть также хламидия, грибок кандида, уреаплазма.
Иногда цистит вызывают вирусы.
Чаще всего это герпес или папилломавирус 16 и 18 типов.
Ранее считалось, что вирусная этиология рецидивирующего цистита характерна только для женщин с иммунодефицитом.
Но сегодня эти патологии встречаются гораздо чаще.
Потому что они могут быть вызваны ятрогенными (медицинскими) факторами.
Причиной становится:
- прием глюкокортикоидов, цитостатиков
- бесконтрольная антибиотикотерапия
- иммуносупрессивное лечение
Наиболее тяжелые вирусные циститы развиваются после трансплантации костного мозга.
В этом случае они могут быть вызваны:
- аденовирусом
- цитомегаловирусом
- паломавирусом
- герпесом 1, 2 и 6 типа
Развиваются тяжелые геморрагические циститы.
Это неблагоприятный прогностический фактор, так как вирусы поражают и другие органы.
Среди людей, у которых развился геморрагический цистит после трансплантации стволовых клеток, однолетняя выживаемость составляет лишь 16%.
У пациентов без значительного иммунодефицита острый цистит могут вызывать герпетическая и папилломавирусная инфекции.
Цистит при папилломавирусной инфекции
ВПЧ может вызывать цистит.
При этом он не всегда определяется в уретре.
Чаще всего возбудителями становятся типы 16 и 18.
Они вызывают патологические изменения эпителия мочевого пузыря.
Одно из исследований показало, что у женщин с вирусным циститом, связанным с ВПЧ, в 100% случаев этот вирус определяется в средней порции мочи.
Но использование в качестве биоматериала для ПЦР мазка из уретры позволяет идентифицировать его менее чем в 10% случаев.
Вирус папилломы человека передается половым путем.
Он очень опасен, особенно для женщин.
У них он может вызвать рак.
Чаще всего опухоли развиваются на шейке матки.
ВПЧ делят по уровню онкогенности на три группы:
Низкоонкогенные типы ВПЧ встречаются чаще всего.
Но они реже вызывают цистит.
Высокоонкогенные типы ВПЧ распространены в меньшей степени.
Но они более опасны, чаще провоцируют воспаление мочевого пузыря.

У этих вирусов более высокий риск злокачественного перерождения.
Многие люди заражаются вирусом папилломы.
Но вирусный цистит развивается у них редко.
Для возникновения этого заболевания нужны предрасполагающие факторы.
Чаще всего при цистите обнаруживаются в мочевом пузыре ВПЧ 16 или 18 типа.
Чуть реже – 6 и 11 типов.
Последние являются низкоонкогенными.
Эти вирусы не столь агрессивны, и обычно приводят лишь к появлению кондилом.
Они распространены в популяции значительно в большей степени, чем ВПЧ 16 и 18.
Но процент людей, у которых в результате заражения развивается цистит, намного меньше.
Высокоонкогенные типы диагностируются не так часто.
Однако при появлении клинических признаков вирусного цистита обследование мочи или биоптата слизистой мочевого пузыря с более высокой вероятностью позволит обнаружить именно ВПЧ большого онкогенного риска.
В то время как низкоонкогенные типы чаще не распространяются за пределы наружных половых органов.
Основные причины, почему у человека может развиться вирусный цистит после заражения папилломавирусной инфекцией:
- женский пол – у женщин уретра короче и шире, поэтому вирус легче проникает в пузырь
- проведение исследований и лечебных процедур, в ходе которых вирус заносится в пузырь (катетеризация, инстилляции, хирургические операции с трансуретральным доступом)
- патогенность вируса (16 и 18 типы встречаются реже, но в мочевой пузырь проникают чаще)
- состояние иммунной системы – чем слабее иммунитет, тем выше вероятность цистита
Важна восприимчивость макроорганизма к вирусу.

При полностью сохраненной функции иммунной системы у большинства людей после заражения не появляются даже кондиломы на половых органах.
Вирусная инфекция проходит без симптомов.
Самоизлечение наступает не позже, чем через 12 месяцев.
В случае незначительных иммунных нарушений появляются аногенитальные бородавки, начинаются предраковые изменения эпителия репродуктивных органов.
При выраженном иммунодефиците клиническое течение папилломавирусной инфекции наиболее неблагоприятное.
Появляются обширные папиллярные разрастания.
Возможен деструктивный рост папиллом.
Нередко происходит малигнизация (превращение в рак).
Кроме того, инфекция часто распространяется в организме, в том числе в мочевой пузырь.
Появляются признаки цистита.
Они могут сохраняться длительное время, и периодически рецидивируют.
Появляются симптомы: боль над лоном, кровь в моче и императивные позывы к мочеиспусканию.
Герпетический цистит
Вирусный герпетический цистит всегда вторичен.
Он развивается как осложнение уретрита, реже – цистита.
Болезнь возникает редко.
Причин тому две:
- вирус герпеса редко вызывает симптомы, в основном лишь при иммунных нарушениях (для вируса более характерна бессимптомная персистенция);
- вирус герпеса редко проникает в мочевой пузырь.
Чаще всего герпес поражает только наружные половые органы.

Но у 30% пациентов генитальная герпетическая инфекция распространяется в уретру.
У 5% людей вирус проникает и в мочевой пузырь.
Симптомы вирусного цистита при герпесе
Основными симптомами герпетического вирусного цистита являются:
- частые позывы
- выделение крови с мочой
Может ли развиться цистит при гриппе?
Цистит при гриппе развиться может.
Но с самим вирусом гриппа он не связан.
В большинстве случаев цистит не является вирусным.
Под гриппом большинство людей подразумевают любые вирусные инфекции, поражающие респираторный тракт.
Однако в действительности далеко не каждый случай ОРЗ связан с вирусом гриппа.
Его также вызывает парагрипп, риновирус, аденовирус.
Последний также способен спровоцировать цистит.
Правда, в основном он возникает у детей или пациентов с выраженным иммунодефицитом.
Обычно же на фоне гриппа цистит спровоцирован бактериями или грибками.
Причинами его могут быть:
- ослабление иммунной системы
- длительная лихорадка
- применение антибиотиков, которые хоть и не нужны при гриппе, но всё же назначаются или самостоятельно принимаются пациентами довольно часто
Цистит может иметь бактериальную или грибковую этиологию.
Обычно он острый, а не хронический.
Заболевание излечивается одновременно с гриппом или в течение некоторого времени после завершения воспалительного процесса в легких.
Диагностика вирусного цистита
Вирусный цистит диагностируется при:
- наличии признаков воспаления мочевого пузыря, которые подтверждены в ходе клинического обследования, лабораторных анализов или инструментальной диагностики;
- наличии в моче или мазке из уретры вируса, который определяется при помощи ПЦР или аналогичного теста, направленного на обнаружение генетического материала;
- отсутствия бактерий, грибков или других микроорганизмов, которые гораздо чаще, по сравнению с вирусами, вызывают воспалительные процессы мочевого пузыря (по данным посева).
В подавляющем большинстве случаев причиной цистита являются бактерии, а не вирусы.
Поэтому лечение часто проводят эмпирически.
Врач исходит из того, что воспаление пузыря вызвано кишечной палочкой.
Только если терапия не работает, требуется тщательное обследование.
Проводится посев мочи на флору.

Если возбудители не выявлены, доктор подозревает вирусный цистит.
В пользу этой формы заболевания также говорят признаки иммунодефицита: клинические и лабораторные.
Этиологическая диагностика предполагает:
1. Микроскопическое исследование осадка мочи.
Выявляются не только признаки воспаления, но и бактериальная флора.
Если её нет, это увеличивает вероятность вирусной этиологии цистита.
В норме моча стерильная, никаких бактерий в ней нет.
2. Посев мочи.
Проводится для выявления бактериальной или грибковой флоры.
3. ПЦР.
В качестве материала исследуют мазок из уретры или среднюю порцию мочи.
Второй метод более эффективен.
Бывают случаи, когда вируса больше нет в уретре.
При этом он сохраняется в мочевом пузыре, поэтому может быть обнаружен при исследовании мочи.
ПЦР проводится на:
- герпес 1 и 2 типа
- ВПЧ минимум 4 типов: 6, 11, 16, 18 (другие типы вызывают заболевание реже)

В качестве биоматериала для исследования также может использоваться биоптат слизистой оболочки пузыря.
Но биопсия выполняется не всем пациентам.
При уретроскопии в случае цистита папилломавирусной этиологии в мочевом пузыре определяются разрастания слизистой оболочки.
Они выступают в просвет органа.
Обычно имеют белесоватый цвет.
Образования пронизаны множеством кровеносных сосудов.
Более чем у половины пациенток выявляются папилломы.
Они располагаются в зоне шейки пузыря и треугольника Льето.
При необходимости проводится биопсия.
Она позволяет выявить предраковые процессы и отличить вирусный цистит от папиллярной карциномы (разновидности рака).
У всех большинства пациентов при морфологическом исследовании биоптата отмечается:
- папиллярная сквамозная гиперплазия
- койлоцитоз
- признаки хронического воспаления
- полнокровие
- гиперплазия эпителия
- плоскоклеточная метаплазия
У 20% больных появляются кондиломы в мочевом пузыре.
Лечение вирусного цистита
Основные направления лечения при вирусном цистите:
- устранение симптомов;
- уничтожение вируса, возбудителя цистита;
- предотвращение очередного обострения;
- коррекция иммунного статуса.
Вирусные циститы у большинства людей вызваны ВПЧ или герпесом.
Поэтому есть смысл рассмотреть, как лечат эти заболевания.
При папилломавирусной инфекции специфического лечения нет.
Поэтому основным направлением остается иммунокоррекция.
Применяются также неспецифические противовирусные препараты.
Лечением занимается врач-иммунолог.
Он исследует иммунитет человека при помощи иммунограммы.

Затем назначает лекарства, которые позволяют нормализовать функцию иммунной системы.
Обычно это приводит к элиминации вируса в течение нескольких месяцев.
Но иногда возникает необходимость в инвазивном лечении.
При возникновении предраковых процессов требуется удаление патологических очагов, чтобы избежать возникновения папиллярного рака мочевого пузыря.
Герпетическую инфекцию лечат ацикловиром или валацикловиром.
Эти препараты назначаются при каждом обострении.
В случае рецидивирующего герпетического цистита лечебная тактика может быть следующей:
1. Супрессивная терапия.
Пациент постоянно принимает противовирусные препараты.
Лечение может продолжаться годами.
Оно длится до тех пор, пока не будет восстановлен иммунный статус.
Например, если герпетический цистит развился на фоне ВИЧ, то валацикловир принимают, пока под влиянием антиретровирусной терапии уровень CD4-клеток увеличится до 200/мкл и более.
2. Коррекция иммунного статуса.
Назначаются препараты для улучшения иммунитета.
Часто это приводит к тому, что рецидивы герпетического цистита происходят реже, становятся менее тяжелыми, а иногда полностью проходят.
3. Специфическая иммунизация.
Против герпеса разработана вакцина.
Она лечебная, а не профилактическая.
Вакцинация выполняется в период ремиссии заболевания.
Она усиливает не общий, а противогерпетический иммунитет.
Нужны ли антибиотики при вирусном цистите?
При вирусном цистите антибиотики не назначают.
Ими лечат только бактериальные воспалительные процессы.
Большинство антибиотиков, которые продаются в аптеке и позиционируются как средства для лечения воспаления мочевого пузыря, при заболевании вирусной этиологии не сработают.
Более того: они могут нанести вред.
Потому что бесконтрольная антибиотикотерапия приводит к дисбалансу микрофлоры.
В результате погибшие бактерии могут быть замещены другими, более агрессивными.
Иногда это приводит к осложнениям вирусного цистита.
Вирусный цистит: куда обратиться?
В случае развития вирусного цистита вы можете обратиться в нашу клинику.
Мы специализируемся на лечении воспалительных заболеваний органов мочеполовой системы.
Врач проведет диагностику.
Он выяснит, воспален ли мочевой пузырь, почему развилось заболевание и какими возбудителями оно вызвано.
Затем врач подберет этиотропную терапию.
В нашей клинике проводятся все необходимые исследования: лабораторные и инструментальные.
Применяются современные схемы терапии вирусного цистита.
При подозрении на вирусный цистит обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
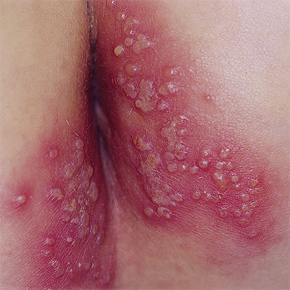
Герпетическое поражение анальной области
Спектр клинических проявлений герпетической инфекции (ГИ) весьма разнообразен. Он зависит от локализации патологического процесса и его распространенности, состояния иммунной системы больного и антигенного типа вируса. Заражение герпесом не всегда вызывает клинически выраженное заболевание, часто имеют место носительство и скрытое течение процесса.
Герпесвирусы не только способны вызывать разнообразные клинические проявления заболевания, но и провоцируют развитие частых рецидивов, а также становятся причиной осложнений. Доказано, что вирусы герпеса вызывают разнообразных нарушений в функционировании иммунной системы (иммунодефицит), которые необходимо учитывать при лечении.
Оба серотипа вируса простого герпеса (ВПГ-1 и ВПГ-2 (рус.), HSV-I и HSV-II (англ.)) могут инфицировать половые органы человека. Чаще всего герпес половых органов вызывается ВПГ-2, реже – ВПГ-1.
Первичный герпес половых органов
Первичный герпес половых органов – это первый эпизод заболевания у больного, у которого на момент проявления заболевания нет антител к ВПГ типов 1 и 2. В 20–40% случаев первичный герпес половых органов обусловлен ВПГ-1.
Первичное инфицирование может протекать бессимптомно или сопровождаться характерными признаками в местах проникновения вируса - болезненными высыпаниями на половых органах или в перианальной области, которые затем изъязвляются и сопровождаются сильной болью.
При симптомной форме заболевания первичный герпес половых органов протекает длительно (5–7 недель). В течение первой недели происходит нарастание симптоматики, затем 2-3 недели стабилизация и обратное развитие, и 2-3 недели бессимптомное слущивание (отшелушивание) участков эпителия, пораженных вирусом. Продолжительность секреции вируса при первичной инфекции может составлять до 1 месяца.
Инкубационный период обычно от 2 до 10 суток, иногда до 3 недель. Симптомы развития заболевания появляются через 3–7 дней после попадания вируса на слизистые оболочки (преимущественно половым путем): первоначально появляется локальная эритема (сильное покраснение кожи), вслед за ней – герпетические пузырьки-везикулы.
Пузырьки лопаются, образуются небольшие изъязвления, заживающие в течение несколько дней без формирования рубца. Заболевание преимущественно ограничивается входными воротами вируса и нервной тканью, иннервирующей место инокуляции.
Первичное заражение может сопровождаться увеличением лимфоузлов (лимфаденопатией), зудом и жжением при мочеиспускания (дизурией), гиперемией. При первом эпизоде заражения возможно появление общих симптомов интоксикации (среди которых повышение температуры тела, головная боль, тошнота, недомогание, миалгия, нарушения сна).
У мужчин часто встречается уретрит, сопровождающийся болью при мочеиспускании. У женщин возможен эрозивный цервицит. Возможны выделения из мочеиспускательного канала или влагалища. Нередко встречаются неврологические симптомы, обусловленные поражением крестцовых нервов (задержка мочи, запоры, парестезии). Кроме того возможны лихорадка, недомогание, головная боль, светобоязнь и ригидность затылочных мышц.
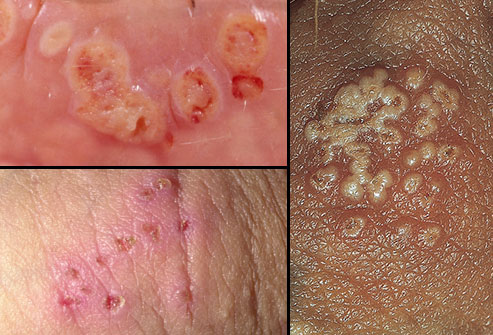
Непервичный герпес половых органов
Первый эпизод непервичного герпеса половых органов – это первый эпизод заболевания у больного, у которого на момент заболевания есть антитела к ВПГ другого типа. В большинстве случаев первый эпизод непервичного герпеса половых органов обусловлен ВПГ-2 при наличии антител к ВПГ- 1.
Первый эпизод непервичного герпеса половых органов характеризуется менее обильными высыпаниями по сравнению с первичным герпесом половых органов. В отсутствие лечения высыпания разрешаются в течение 10–14 суток. Общие симптомы при этом бывают редко. Паховый лимфаденит (воспаление паховых лимфоузлов) наблюдают редко. Выделения из мочеиспускательного канала, боль при мочеиспускании и неврологические симптомы также встречаются редко.
Рецидивирующая герпесвирусная инфекция
Герпесвирусная инфекция (ГИ) не может быть излечена полностью. Особенностью ВПГ является способность к латентному сохранению в организме после первичного инфицирования с последующей активацией и появлением клинических проявлений заболевания.
Рецидив герпеса половых органов – это второй и последующие эпизоды заболевания, обусловленные реактивацией ВПГ одного и того же типа. В большинстве случаев рецидив герпеса половых органов обусловлен ВПГ типа 2. У 90% инфицированных ВПГ-2, у которых первичный герпес или первый эпизод непервичиого герпеса проявлялся клинически, возникают рецидивы, которые также проявляются клинически.
Развитие и течение заболевания определяются состоянием иммунной системы больного. Состояние иммунодефицита увеличивает частоту рецидивов и тяжесть их протекания.
Реактивация герпетических вирусов из латентного состояния, происходящая после первичного инфицирования, проявляется при диссеминированной (генерализованной) и локализованной формах. Адекватный иммунологический ответ при этом может ограничивать инфекцию местом реактивации, а генерализованное заболевание с угрозой для жизни активно развивается на фоне иммунодефицитных состояний, особенно часто – у ВИЧ-инфицированных пациентов, реципиентов трансплантированных органов или у больных, получающих инвазивную противораковую терапию.
Рецидив герпеса половых органов характеризуется немногочисленными высыпаниями, обычно односторонними. Рецидивы, как правило, возникают на одном и том же месте. У многих больных за 1–2 суток до появления высыпаний отмечаются чувство пощипывания или жжения, покалывание, зуд, небольшие боли или чувство растяжения.
Эволюция элементов сыпи (узелок с покраснением – пузырек – гнойничок – язва – корочка) занимает 7–10 суток. Возможны атипичные язвенные высыпания. Паховый лимфаденит и неврологические симптомы бывают редко.
Бессимптомная герпесвирусная инфекция
Достаточно часто герпес половых органов (включая первичный, первый эпизод непервичного, рецидив) протекают бессимптомно, без пузырьков-везикул на коже и слизистых. При этом возможно истинное бессимптомное течение и течение с невыявленными или неправильно расцененными симптомами. У многих лиц с бессимптомным течением заболевания можно выявить минимальные или неспецифические симптомы, на которые больной не обращает внимания.
Бессимптомная инфекция встречается как у лиц, у которых никогда не было герпеса половых органов, так и у лиц, у которых уже был герпес половых органов.
- Инфекция, вызванная ВПГ-1,
- Инфекция, вызванная ВПГ-2 у лиц, инфицированных ВПГ-1,
- Нетипичная локализация (шейка матки),
- Половые особенности (у женщин чаще бессимптомные инфекции),
- Расовые отличия (у представителей негроидной расы герпес протекает легче),
- Наследственные факторы - определенные группы HLA (системы белков-антигенов).
Атипичный герпес половых органов
Выделяют атипичный герпес: в 20% всех случаев генитального герпеса специфические проявления герпетической инфекции скрыты симптоматикой сопутствующих местных инфекционных заболеваний (чаще всего кандидоза).
− рецидивирующие трещины слизистой оболочки наружных половых органов, которые самостоятельно эпителизируются в течение 4 - 5 дней;
− геморрагическая форма: единичные или множественные везикулезные элементы (пузырьки) с геморрагическим содержимым;
− абортивная форма: очаг поражения в виде зудящего пятна или папулы при отсутствии везикулезных элементов;
− субклиническая форма: кратковременное появление на слизистой оболочке наружных половых органов поверхностных трещинок, сопровождающихся незначительным зудом.
Адрес: г. Москва, Ленинский проспект, дом 82/2
Часы работы: Пн - Пт: с 10.00 до 20.00; Сб - Вс, праздники: с 11.00 до 18.00
Как нас найти (схема проезда):
Читайте также:

