История болезни беременной с гепатитом
Обновлено: 13.05.2024
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер. Достаточная для заражения концентрация вируса находится только в биологических жидкостях больного. Поэтому заражение гепатитом В может произойти парентерально при гемотрансфузии и проведении различных травматичных процедур (стоматологических манипуляций, татуировок, педикюра, пирсинга), а также половым путем. В диагностике гепатита В решающую роль играет выявление в крови HbsAg антигена и HbcIgM антител. Лечение вирусного гепатита В включает базисную противовирусную терапию, обязательное соблюдение диеты, дезинтоксикацию и симптоматическое лечение.
Общие сведения
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер.
Характеристика возбудителя
Вирус гепатита В – ДНК-содержащий, относится к роду Orthohepadnavirus. У инфицированных лиц в крови обнаруживают вирусы трех типов, различающиеся по морфологическим признакам. Сферические и нитевидные формы вирусных частиц не обладают вирулентностью, инфекционные свойства проявляют частицы Дейна – двухслойные округлые полноструктурные вирусные формы. Их популяция в крови редко превышает 7 %. Частица вируса гепатита В обладает поверхностным антигеном HbsAg, и тремя внутренними антигенами: HBeAg, HBcAg и HbxAg.
Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120°С с течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода.
Источником и резервуаром вирусного гепатита В являются больные люди, а также здоровые вирусоносители. Кровь зараженных гепатитом В людей становиться заразной намного раньше, чем отмечаются первые клинические проявления. В 5-10% случаев развивается хроническое бессимптомное носительство. Вирус гепатита В передается при контакте с различными биологическими жидкостями (кровь, сперма, моча, слюна, желчь, слезы, молоко). Основную эпидемиологическую опасность представляют кровь, сперма и, в некоторой степени, слюна, поскольку обычно только в этих жидкостях концентрация вируса достаточна для заражения.
Передача инфекции происходит преимущественно парентерально: при гемотрансфузиях, медицинских процедурах с использованием нестерильного инструментария, при проведении лечебных манипуляций в стоматологии, а также при травматичных процессах: нанесении татуировки и пирсинга. Существует вероятность заражения в маникюрных салонах при проведении обрезного маникюра или педикюра. Контактный путь передачи реализуется при половых контактах и в быту при совместном пользовании предметов индивидуальной гигиены. Вирус внедряется в организм человека через микроповреждения кожных покровов и слизистых оболочек.
Вертикальный путь передачи реализуется интранатально, в ходе нормальной беременности плацентарный барьер для вируса не проходим, однако в случае разрыва плаценты возможна передача вируса до родов. Вероятность инфицирования плода многократно увеличивается при выявлении у беременной HbeAg помимо HbsAg. Люди обладают достаточно высокой восприимчивостью к инфекции. При трансфузионной передаче гепатит развивается в 50-90% случаев. Вероятность развития заболевания после инфицирования напрямую зависит от полученной дозы возбудителя и состояния общего иммунитета. После перенесения заболевания формируется продолжительный, вероятно пожизненный иммунитет.
Подавляющее большинство заболевающих гепатитом В – это лица в возрасте 15-30 лет. Среди умерших от этого заболевания доля наркоманов составляет 80 %. Лица, осуществляющие инъекции наркотических веществ, имеют наиболее большой риск заражения гепатитом В. Ввиду частого непосредственного соприкосновения с кровью, медицинские работники (хирурги и операционные сестры, лаборанты, стоматологи, сотрудники станций переливания крови и др.) также входят в группу риска по вирусному гепатиту В.
Симптомы вирусного гепатита В
Инкубационный период вирусного гепатита В колеблется в довольно широких пределах, промежуток от момента заражения до развития клинической симптоматики может составлять от 30 до 180 дней. Оценить инкубационный период хронической формы гепатита В зачастую невозможно. Острый вирусный гепатит В начинается нередко аналогично вирусному гепатиту А, однако его преджелтушный период может протекать и артралгической форме, а также по астеновегетативному или диспепсическому варианту.
Диспепсический вариант течения характеризуется потерей аппетита (вплоть до анорексии), непрекращающейся тошнотой, эпизодами беспричинной рвоты. Для гриппоподобной формы клинического течения дожелтушного периода гепатита В характерно повышение температуры и общеинтоксикационная симптоматика, обычно без катаральных признаков, но с нередкими, преимущественно ночными и утренними, артралгиями (при этом визуально суставы не изменены). После движения в суставе боль обычно на некоторое время стихает.
В случае, если в этот период отмечается артралгия, сочетанная с высыпаниями по типу крапивницы, течение заболевания обещает быть более тяжелым. Чаще всего такая симптоматика сопровождается лихорадкой. В преджелтушной фазе может отмечаться выраженная слабость, сонливость, головокружение, кровоточивость десен и эпизоды носовых кровотечений (геморрагический синдром).
При появлении желтухи улучшения самочувствия не наблюдается, чаще общая симптоматика усугубляется: нарастает диспепсия, астения, появляется кожный зуд, усиливаются геморрагии (у женщин геморрагический синдром может способствовать раннему наступлению и интенсивности менструации). Артралгии и экзантема в желтушном периоде исчезают. Кожные покровы и слизистые оболочки имеют интенсивный охряной оттенок, отмечаются петехии и округлые кровоизлияния, моча темнеет, кал становится светлее вплоть до полного обесцвечивания. Печень больных увеличивается в размерах, край ее выступает из под реберной дуги, на ощупь – болезненная. Если при интенсивной иктеричности кожных покровов печень сохраняет нормальные размеры, это предвестник более тяжелого течения инфекции.
В половине и более случаев гепатомегалия сопровождается увеличением селезенки. Со стороны сердечно-сосудистой системы: брадикардия (либо тахикардия при тяжело протекающем гепатите), умеренная гипотония. Общее состояние характеризуется апатией, слабостью, головокружениями, отмечается бессонница. Желтушный период может длиться месяц и более, после чего наступает период реконвалесценции: сначала исчезают диспепсические явления, затем происходит постепенный регресс желтушной симптоматики и нормализация уровня билирубина. Возвращение печени к нормальным размерам нередко занимает несколько месяцев.
В случае склонности к холестазу, гепатит может приобретать вялотекущий (торпидный) характер. При этом интоксикация слабовыраженная, устойчиво повышенный уровень билирубина и активности печеночных ферментов, кал ахоличный, моча темная, печень стойко увеличена, температура тела держится в субфебрильных пределах. В 5-10% случаев вирусный гепатит В протекает в хронической форме и способствует развитию вирусного цирроза печени.
Осложнения вирусного гепатита В
Самым опасным осложнением вирусного гепатита В, характеризующимся высокой степенью летальности, является острая печеночная недостаточность (гепатаргия, печеночная кома). В случае массированной гибели гепатоцитов, значительных потерь функциональности печени, развивается тяжелый геморрагический синдром, сопровождающийся токсическим воздействием высвобожденных в результате цитолиза веществ на центральную нервную систему. Печеночная энцефалопатия развивается, проходя последовательно следующие стадии.
- Прекома I: состояние пациента резко ухудшается, усугубляется желтуха и диспепсия (тошнота, многократная рвота), проявляется геморрагическая симптоматика, у больных отмечается специфический печеночный запах изо рта (тошнотворно сладковатый). Ориентация в пространстве и времени нарушена, отмечается эмоциональная лабильность (апатия и вялость сменяется гипервозбуждением, эйфорией, повышена тревожность). Мышление замедлено, имеет место инверсия сна (ночью больные не могут заснуть, днем чувствуют непреодолимую сонливость). На этой стадии отмечаются нарушения мелкой моторики (промахивания при пальценосовой пробе, искажение почерка). В области печени больные могут отмечать боли, температура тела повышается, пульс нестабильный.
- Прекома II (угрожающая кома): прогрессируют нарушения сознания, нередко оно бывает спутано, отмечается полная дезориентация в пространстве и времени, кратковременные вспышки эйфории и агрессивности сменяются апатией, интоксикационный и геморрагический синдромы прогрессируют. На этой стадии развиваются признаки отечно-асцитического синдрома, печень становится меньше и скрывается под ребрами. Отмечают мелкий тремор конечностей, языка. Стадии прекомы могут продолжаться от нескольких часов до 1-2 суток. В дальнейшем усугубляется неврологическая симптоматика (могут отмечаться патологические рефлексы, менингеальные симптомы, нарушения дыхания по типу Куссмуля, Чейна-Стокса) и развивается собственно печеночная кома.
- Терминальная стадия – кома, характеризуется угнетением сознания (ступор, сопор) и в дальнейшем его полной потерей. Первоначально сохраняются рефлексы (роговичный, глотательный), больные могут реагировать на интенсивные раздражающие действия (болезненная пальпация, громкий звук), в дальнейшем рефлексы угнетаются, реакция на раздражители теряется (глубокая кома). Смерть больных наступает в результате развития острой сердечно-сосудистой недостаточности.
При тяжелом течении вирусного гепатита В (молниеносная кома), в особенности в случае сочетания его с гепатитом D и гепатитом C, печеночная кома часто развивается в ранние сроки и заканчивается летально в 90% случаев. Острая печеночная энцефалопатия в свою очередь способствует вторичному инфицированию с развитием сепсиса, а также угрожает развитием почечного синдрома. Интенсивный геморрагический синдром может стать причиной значительной кровопотери при внутренних кровотечениях. Хронический вирусный гепатит В развивается в цирроз печени.
Диагностика вирусного гепатита В
Диагностика осуществляется путем выявления в крови пациентов специфических антигенов вируса в сыворотке крови, а также иммуноглобулинов к ним. С помощью ПЦР можно выделить ДНК вируса, что позволяет определиться в степени его активности. Решающее значение при постановке диагноза играет выявление поверхностного антигена HbsAg и антител HbcIgM. Серологическая диагностика производится с помощью ИФА и РИА.
Для определения функционального состояния печени в динамике заболевания производят регулярные лабораторные исследования: биохимический анализ крови и мочи, коагулограмму, УЗИ печени. Значительную роль имеет значение протромбинового индекса, падение которого до 40% и ниже говорит о критическом состоянии пациента. По отдельным показаниям может быть проведена биопсия печени.
Лечение вирусного гепатита В
Комплексная терапия вирусного гепатита В включает диетическое питание (назначается щадящая для печени диета №5 в вариациях в зависимости от фазы заболевания и тяжести течения), базисную противовирусную терапию, а также патогенетические и симптоматические средства. Острая фаза заболевания является показанием к стационарному лечению. Рекомендован постельный режим, обильное питье, категорический отказ от алкоголя. Базисная терапия подразумевает назначение интерферонов (наиболее эффективен альфа-интерферон) в сочетании с рибавирином. Курс лечения и дозировки рассчитываются индивидуально.
В качестве вспомогательной терапии применяются дезинтоксикационные растворы (при тяжелом течении проводят инфузии кристаллоидных растворов, декстрана, по показаниям назначаются кортикостероиды), средства для нормализации водно-солевого баланса, препараты калия, лактулозу. Для снятия спазмов желчевыводящей системы и сосудистой сети печени – дротаверин, эуфиллин. При развитии холестаза показаны препараты УДХК. В случае возникновения тяжелых осложнений (печеночной энцефалопатии) – интенсивная терапия.
Прогноз и профилактика вирусного гепатита В
Острый вирусный гепатит В редко приводит к летальному исходу (только в случаях тяжелого молниеносного течения), прогноз значительно ухудшается при сопутствующих хронических патологиях печени, при сочетанном поражении вирусами гепатита С и D. Смерть инфицированных гепатитом В чаще наступает спустя несколько десятков лет в результате хронического течения и развития цирроза и рака печени.
Общая профилактика вирусного гепатита В подразумевает комплекс санитарно-эпидемиологических мероприятий, направленных на снижение риска заражения при переливании крови, контроль за стерильностью медицинского инструментария, введение в массовую практику одноразовых игл, катетеров и т. п. Меры индивидуальной профилактики подразумевают пользование отдельными предметами личной гигиены (бритвы, зубные щетки), предупреждение травмирования кожных покровов, безопасный секс, отказ от наркотиков. Лицам, входящим в профессиональную группу риска, показано вакцинирование. Иммунитет после прививки против гепатита В сохраняется около 15 лет.

Ключевые слова: акушерство, осложненная беременность, вирусный гепатит С, вертикальная передача, ретроспективный анализ
Проблема вирусного гепатита С (ВГС) в последнее время привлекает значительное внимание на международном уровне, что определяется особой тяжестью течения и широкой распространенностью заболевания. Актуальность проблемы становится еще более значимой в акушерстве и педиатрии в связи с неуклонным нарастанием удельного веса заболевания, риском внутриутробного заражения и возможностью инфицирования новорожденного в родах и послеродовом периоде [1, 2, 4].
По оценкам Всемирной организации здравоохранения (ВОЗ), более 185 миллионов людей во всем мире живут с ВГС. Согласно данным последних исследований, от заболеваний, связанных с ВГС, во всем мире ежегодно умирают около 700 000 человек [1]. Всего в странах Восточной Европы и Центральной Азии насчитывается примерно 9,1 млн. людей, живущих с гепатитом С (до 5 % от общего числа людей с ВГС) [2]. Распространенность ВГС в Восточной Европе и Центральной Азии составляет, соответственно, 2,9 % и 3,8 % [3].
Вирус гепатита С обнаруживается у молодых женщин чаще всего при скрининговом обследовании для подготовки к беременности или во время беременности. Проведение такого обследования на гепатит С является очень важным в связи с высокой эффективностью современного противовирусного лечения, (лечение гепатита С может быть назначено после родоразрешения), а также в связи с целесообразностью обследования и наблюдения (при необходимости — лечения) детей, родившихся от HCV-инфицированных матерей [5,6,7].
Установлено, что при наличии одинаковых условий для заражения в очагах инфекции беременные заболевают вирусными гепатитами в 5 раз чаще, чем небеременные, что можно объяснить высокой восприимчивостью организма беременных к вирусу инфекционного гепатита вследствие изменения функции печени, ослабления иммунных сил организма [8,9,10,11].
Заболевания печени и желчевыводящих путей являются наиболее тяжелыми осложнениями среди экстрагенитальных патологических состояний у беременных и нередко могут способствовать развитию акушерской патологии, приводящей к материнской смертности. Беременность, несмотря на то, что является физиологическим процессом, приводит к изменению всех функций печени, что в некоторых случаях, особенно при гепатитах, может привести к необратимым поражениям печени [5,6,12]. Выраженная портальная гипертензия (расширение вен пищевода 2 и больше степени) создает повышенный риск развития кровотечения из расширенных вен пищевода, который достигает 25 %. Развитие кровотечения из вен пищевода происходит чаще всего во втором-третьем триместре беременности, а в период родов крайне редко [1].
Вирусный гепатит и беременность представляет большой практический интерес, так как это состояние является пограничным между акушерской, инфекционной и печеночной патологией [3]. У беременных женщин вирусные гепатиты протекают тяжелее, чем у небеременных, и представляют серьезную опасность для матери и плода. Беременных женщин с этим заболеванием относят к группе повышенного риска смерти, так как гестация у данного контингента женщин сопровождается большой частотой осложнений, как со стороны матери, так и со стороны плода [4, 5, 6]. Для тяжелых случаев свойственно развитие ДВС-синдрома, фульминантной печеночной недостаточности, острой печеночной энцефалопатии и комы вплоть до летального исхода [1,7,8,9].
В связи с этим, особое значение приобретает выбор методов рациональной терапевтической и акушерской тактики прогнозирования и возможности коррекции неблагоприятных влияний инфекции на мать и плод, что обосновывает необходимость целенаправленного изучения данного вопроса.
Цель исследования: изучение особенности течения гестационного процесса и перинатальные исходы при вирусном гепатите типа С.
Материал и методы исследования: для выполнения поставленной цели был проведен ретроспективный анализ 50 историй родов в Андижанском областном перинатальном центре.
Результаты: анализ 50 историй родов показал, что возраст беременных колебался от 18 до 41 лет и в среднем составил 24,8±0,78 лет. При распределении беременных по возрастам выявлено, что чаще всех инфицированию вирусным гепатитом подвержены беременные в возрасте 21–25 лет (44 %), т. е. раннего репродуктивного возраста.
Среди 50 беременных подавляющее большинство составляли первобеременные (48 %); 24 % имели в анамнезе 2–3 беременности и 28 % — 4 и более. Общее число первобеременных было в 2 раза больше, чем повторнобеременных.
В структуре гинекологических заболеваний преобладали воспалительные заболевания органов малого таза (хронический сальпингоофарит и эндометрит) в 40 % случаев, а также эрозия шейки матки в 30 % случаев и 6 % миомой матки.
В структуре экстрагенитальной патологии значительно преобладали заболевания крови (анемия), доля которых составила 84 %. Вторыми по частоте встречались заболевания мочевыделительной системы (хронический пиелонефрит и хронический цистит) 32 % и на третьем эндокринные нарушения (диффузный нетоксический зоб) в 20 % случаев.
Изучение особенностей течения беременности показало, что наиболее часто встречалась плацентарная недостаточность (52 %), угроза прерывания беременности (56 %), из них в первом и во втором триместре наблюдалось в 26 % случаев, а в третьем триместре этот показатель вырос до 30 % наблюдений. Рвота беременных отмечена у 13 (26 %) пациенток. У 10 (20 %) беременных беременность протекала на фоне острых респираторных вирусных инфекций, а с обострением сопутствующей экстрагенитальной патологией у 6 (12 %) в различные сроки гестации, чаще всего хронического пиелонефрита.
Обострение ВГС у беременных чаще происходит в первом (32 %) и в третьем триместрах (46 %), причём с увеличением срока гестации у 82 % пациенток отмечено ухудшение функции печени с достоверным повышением уровня трансаминаз (AJIT, ACT). Ведущими клиническими проявлениями у беременных является синдром холестаза в сочетании с астеноневротическим синдромом.
Из общего числа женщин у 54 % беременность закончилась преждевременными родами, у 46 % срочными родами. Консервативное родоразрешение через естественные родовые пути в 12 % случаях и оперативное родоразрешение путем операции кесарево сечения в 88 % случаях.
При изучении особенностей течения родов было выявлено, что у 36 % рожениц было преждевременное излитие околоплодных вод, у 18 % тяжелая преэклампсия, послеродовые кровотечения и аномалии родовой деятельности у 12 % больных.
В результате всего родилось 50 новорожденных — 23 доношенных детей и 27 недоношенных детей. Средняя масса доношенных и недоношенных новорожденных составил 2984,0±580 гр и 2077,6±90,4, длина 49,86±1,41 см и 43,6±0,4 см соответственно.
Состояние новорожденного определяли на основании клинической оценки по шкале Апгар и течению раннего неонатального периода. Средняя оценка по шкале Апгар на 1-ой минуте составила 6,35±0,11 и через 5 минут 7,3 5±0,11 баллов.
Выводы: Беременность при вирусньгх гепатитах чаще всего осложняется развитием анемии (84 %), фетоплацентарной недостаточности (52 %) угрозой прерывания беременности (56 %), преждевременными родами (54 %). В родах возрастает частота аномалий родовой деятельности и кровотечений в раннем послеродовом периоде.
Несмотря на большой прогресс в изучении ВГС, все еще остаются до конца нерешенными некоторые важные вопросы эпидемиологии, клиники, перинатологии этого заболевания. Активное вовлечение в эпидемиологический процесс гепатита населения репродуктивного возраста, накопление среди них лиц с хронической' инфекцией, определяет актуальность проблемы ВГС в акушерстве и педиатрии. В связи с этим, особое значение приобретают вопросы клиники, эпидемиологии диагностики у беременных, оценка тяжести течения болезни, выборов методов рациональной терапевтической и акушерской тактики прогнозирования и возможности коррекции неблагоприятных влияний инфекции на мать и плод.
Очевидно, что реализация перинатального механизма передачи инфекции обуславливает возникновение новых больных гепатитом и является одной из причин, поддерживающих эпидемическое неблагополучие.
Вышеизложенные факты и определяют необходимость изучения особенностей течения вирусного гепатита у беременных, влияние на беременность, роды и на плод.
Основные термины (генерируются автоматически): беременная, беременность, вирусный гепатит, акушерская тактика прогнозирования, Восточная Европа, особое значение, ретроспективный анализ, родовая деятельность, хронический пиелонефрит, Центральная Азия.
Вирусный гепатит у беременных — это группа инфекционных заболеваний с преимущественным повреждением печеночной ткани, вызванных гепатотропными вирусами и выявленных во время гестации. Проявляются выраженной интоксикацией, желтухой, диспепсией, изменением цвета мочи и кала, увеличением печени. Диагностируются с помощью ИФА, РИФ, ПЦР, лабораторного исследования ферментных систем, пигментного, белкового, жирового обмена, дополненных общим анализом крови и результатами УЗИ печени. Для лечения применяют инфузионную терапию, гепатопротекторы, желчегонные препараты в сочетании с лечебно-охранительным режимом и диетотерапией.
МКБ-10
Общие сведения
Вирусные гепатиты выявляются у 0,2-3,0% беременных, в 40-70% случаев желтуха при гестации вызвана именно вирусами. Более чем у половины пациенток диагностируется вирусный гепатит B, острая форма заболевания встречается с частотой 1-2 случая на 1000 беременностей, хроническая — 5-15 на 1000. Вторым по распространенности является гепатит A, третьим — С, который в последнее время все чаще обнаруживается в период вынашивания ребенка. В результате исследований установлено, что при прочих равных условиях беременные, попавшие в очаг инфекции, заболевают в 5 раз чаще других лиц. Факторами риска являются молодой возраст, низкий уровень доходов, плохие материально-бытовые условия, беспорядочная половая жизнь, проживание в эпидемически неблагоприятных странах с низкой доступностью качественной медицинской помощи.

Причины
Этиология поражения печени гепатотропными вирусами в гестационном периоде является такой же, как и в остальных случаях. Возбудителями заболевания становятся РНК- и ДНК-содержащие вирусы разных типов: A (HAV), B (HBV), C (HCV), D (HDV), E (HEV). В последние годы специалисты в области инфекционных болезней сообщают о возможной роли в развитии гепатитов вирусов F, G, SEN V, TTV и др. У беременных все чаще диагностируются микст-гепатиты, которые провоцируются несколькими возбудителями и зачастую протекают тяжелее. Существует несколько факторов риска, повышающих вероятность заражения во время беременности. Их роль значительно возрастает при несоблюдении правил гигиены, асептики, антисептики:
- Пребывание в медицинском учреждении. Беременную госпитализируют в стационар перед родами, при возникновении акушерских осложнений, наличии серьезной экстрагенитальной патологии. На территориях и в странах, где существуют проблемы с гигиеной и санитарией, возможно фекально-оральное заражение пациентки вирусными гепатитами A, E и даже возникновение внутригоспитальных эпидемий.
- Выполнение инвазивных манипуляций. При нарушении норм асептики и антисептики серьезной проблемой становится риск инфицирования гепатотропными вирусами с парентеральным путем передачи. Беременная может заразиться при использовании загрязненных инструментов, установке капельниц, накладывании щипцов, выполнении инвазивных пренатальных исследований, хирургических вмешательств.
- Гемотрансфузия. Существует ряд состояний, требующих переливания крови и ее компонентов. Гемотрансфузионную терапию назначают при массивных кровотечениях, ДВС-синдроме, тяжелой анемии, геморрагическом шоке, послеродовом сепсисе. Хотя тщательный контроль качества крови минимизирует такие риски, заражение возможно в экстренных ситуациях при работе с непроверенными донорами.
Патогенез
Механизм развития патологического процесса зависит от особенностей возбудителей. Большинство вирусных воспалений печени — строгие антропонозы, только у вируса HEV природным резервуаром могут быть свиньи и грызуны. Инкубационный период длится от 15-50 дней при гепатитах A и C, 20-80 дней при заражении гепатитами D, E до 40-120 дней при гепатите типа B. В случае инфекций с алиментарным и водным способами передачи входными воротами является слизистая желудочно-кишечного тракта, пройдя которую вирусный агент реплицируется в мезентериальных лимфоузлах и эндотелии сосудов тонкой кишки. С током крови возбудитель распространяется по организму, что клинически проявляется интоксикационным синдромом, после чего попадает в печень. При половом, парентеральном, вертикальном механизмах передачи патогенный агент сразу попадает в кровеносное русло, а далее через кровь — в печень.
Все виды гепатотропных вирусов, кроме серотипов HBV, оказывают прямой цитопатический эффект и вызывают цитолиз гепатоцитов. Повреждающим фактором при развитии вирусного гепатита B становится усиленный иммунный ответ с воспалением и некробиотическими процессами. Для репликации вируса HDV требуется вирус-помощник, которым становится возбудитель гепатита B. У беременной развиваются клинические и лабораторные признаки цитолитического, холестатического, мезенхимально-воспалительного биохимических симптомокомплексов. Возбудители гепатитов A и E из разрушенных печеночных клеток поступают в желчь и далее выводятся в окружающую среду, загрязняя ее. Вирусы HBV, HCV и HDV продолжают циркулировать в крови.
Самоэлиминация возбудителя за счет высокой иммуногенности происходит при заражении возбудителями гепатитов B (при нормальном иммунном ответе), A, E. HDV элиминируются после исчезновения HBV, без которого невозможна дальнейшая репликация вируса. Из-за высокой скорости мутации возбудитель гепатита C обладает низкой иммуногенностью, с чем связано хроническое прогрессирующее течение заболевания. Хронизация болезни также возможна при слабом иммунном ответе на вирус HBV, мутации возбудителя, интеграции вирусной ДНК в генетический аппарат гепатоцита, недостаточном синтезе α-интерферона, возникновении аутоиммунных реакций.
Классификация
Систематизация форм вирусных гепатитов у беременных выполняется с учетом тех же критериев, что и вне гестационного периода. По выраженности клинических проявлений различают субклинические, легкие, средние, тяжелые, фульминантные (молниеносные) варианты вирусного поражения гепатоцитов. По течению расстройство бывает острым, затяжным, хроническим. Наибольшее значение для выбора врачебной тактики играет классификация по механизму передачи возбудителя. Инфекционисты различают:
- Гепатиты с фекально-оральным инфицированием. В эту группу входят инфекционные процессы, вызванные вирусами HAV, HEV. В структуре заболеваемости гепатит А (болезнь Боткина) составляет до 1/3 всех случаев заражения беременных. Гепатит E — эндемическое заболевание, выявляемое преимущественно в развивающихся странах Азии (Индии, Бирме и др.). Такие вирусные поражения печени не передаются от матери к плоду.
- Гепатиты с гемоконтактным инфицированием. Инъекционный, половой, вертикальный способ заражения характерен для инфекций, вызываемых вирусами HBV, HCV, HDV. Заболевания этой группы могут протекать как остро, так и хронически, вызывая грубые деструктивные изменения печеночной ткани. При ведении беременной важно учитывать возможность инфицирования плода и по возможности выполнить профилактику (введение вакцины и др.).
Симптомы ВГ у беременных
При классическом остром течении у инфицированных штаммами вирусов HAV, HBV, HDV, HEV после инкубационного периода возникают признаки интоксикационного синдрома с гипертермией, артралгией, слабостью, разбитостью, быстрой утомляемостью, нарушениями сна. Возможны диспепсические явления в виде тошноты, снижения или отсутствия аппетита, реже — рвоты. Ощущается тяжесть, распирание в правом подреберье, эпигастральной области. У 20-30% беременных аналогичные ощущения отмечаются в левом подреберье из-за увеличения селезенки. Через несколько дней после появления продромальных симптомов моча становится коричневой или бурой, обесцвечивается кал, цвет и консистенция которого напоминают белую (серую) глину. Длительность дожелтушного периода составляет от 3-10 дней до 1 месяца в зависимости от особенностей возбудителя, в некоторых случаях этот период отсутствует.
О наступлении желтушного периода, обычно длящегося от 1 до 3 недель, свидетельствует окрашивание в желтый цвет кожи и видимых слизистых оболочек. При этом у беременных, страдающих гепатитом А, наблюдается улучшение общего самочувствия. При гепатитах E, B, D интоксикация может нарастать. Формирование холестаза сопровождается появлением кожного зуда. Продолжительность восстановительного периода при разных видах вирусного повреждения печени колеблется от нескольких месяцев до года. Возможно стертое и безжелтушное течение заболевания с минимальной симптоматикой и быстрым выздоровлением.
У женщин с гепатитом C яркая клиническая картина обычно отсутствует, иногда инфекция становится случайной находкой при лабораторном скрининге. В большинстве случаев болезнь сразу принимает хронический характер с периодическим ухудшением печеночных анализов и постепенным развитием внепеченочных аутоиммунных расстройств (поражением щитовидной железы, почек, сосудов, суставов, костного мозга и др.).
Осложнения
Беременность, как правило, осложняет течение гепатитов, особенно вызванных вирусом HEV. Утяжеление симптоматики с развитием холестаза более выражено после 20-й недели гестационного срока. У беременных, заболевших в 3 триместре, вирусный гепатит Е может протекать фульминантно с возникновением острой печеночной недостаточности, прогрессирующей почечной недостаточности, ДВС-синдрома, преждевременными родами, антенатальной гибелью плода, мертворождением, задержками развития и тяжелой гипоксией новорожденных. При фульминантном течении материнская смертность достигает 20-50%.
Токсическая дистрофия, субмассивный и массивный некроз печени с функциональной недостаточностью, выраженной энцефалопатией, геморрагическим синдромом могут осложнить течение острого гепатита B и привести к гибели женщины. Смертность беременных с таким заболеванием в 3 раза выше, чем небеременных. Хронизация процесса с нарастанием аутоиммунных расстройств отмечается у 10-15% пациенток с гепатитом B, у 80% — с гепатитом С, у 50% — с гепатитом D. Отдаленные последствия в виде фиброза, цирроза печени, малигнизации с образованием первичных гепатоцеллюлярных карцином характерны для хронического течении заболевания.
Акушерские осложнения обычно наблюдаются при тяжелых острых парентеральных гепатитах и редко — при болезни Боткина. У таких пациенток в 1,6 раза чаще усугубляется течение гестозов, преждевременно начинаются роды, отмечается преждевременное излитие околоплодных вод, возможна преэклампсия в родах, ребенок рождается в состоянии гипоксии с плохими показателями по шкале Апгар. По наблюдениям акушеров-гинекологов, возбудители всех вирусных поражений печени не являются тератогенными. Возбудители гепатитов B, C, реже — D способны передаваться от матери плоду через плаценту, в родах, при кормлении грудью. Риск заражения составляет от единичных случаев инфицирования при гепатите D и 7-8% при гепатите C до 80% при гепатите B. Показатели являются еще большими для беременных женщин, страдающих иммунодефицитом (ВИЧ-инфекцией и пр.).
Диагностика
При наличии эпидемиологических предпосылок и классической симптоматики постановка диагноза не представляет особых трудностей. Диагностические сложности возможны при атипичном малосимптомном течении, реактивации хронического процесса. С учетом высокого риска заражения плода при вирусоносительстве и хроническом течении гемоконтактных гепатитов всем беременным проводится лабораторный скрининг. План обследования обычно включает методы, направленные на выявление вируса и признаков печеночной дисфункции:
- Анализы для верификации возбудителя. Специфическими ИФА-маркерами расстройств являются соответствующие суммарные антитела Ig (M+G), антитела к неструктурным белкам (при гепатите С). ДНК и РНК вирусов могут быть выявлены с помощью ПЦР-диагностики. РИФ позволяет обнаружить частицы вирусов в печеночной ткани, других биологических материалах. При хроническом гепатите B и носительстве определяют HBSAg.
- Печеночные пробы. Ключевым маркером цитолиза гепатоцитов является минимум 10-кратное увеличение активности АЛТ. Показатель начинает нарастать с конца продрома, достигает максимального значения в период разгара и постепенно снижается до нормы при реконвалесценции. Повышение концентрации щелочной фосфатазы (ЩФ) и гамма-глютамилтрансферазы (ГГТ) свидетельствует о холестазе.
- Исследование белкового обмена. При воспалительном поражении паренхимы печени показатели сулемовой пробы снижаются, а тимоловой – повышаются. Выраженность изменений прямо коррелирует с тяжестью инфекционного процесса. Снижен уровень общего белка, альбумина. Отмечается диспротеинемия. Из-за нарушения синтеза белков в печени ухудшаются показатели системы гемостаза.
- Изучение пигментного и липидного обмена. Функциональная несостоятельность печени проявляется гипербилирубинемией с преимущественным увеличением концентрации прямого билирубина, наличием в моче желчных пигментов и уробилиногена. Нарушение синтеза холестерина гепатоцитами, повреждаемыми при острых и хронических формах вирусных гепатитов, сопровождается падением его уровня в крови.
В общем анализе крови снижено число лейкоцитов, нейтрофилов, повышено относительное содержание моноцитов и лимфоцитов, СОЭ зачастую в пределах нормы, но может достигать 23 мм/ч. При УЗИ печени обычно выявляется увеличение размеров органа, при разных вариантах течения возможны гипоэхогенность, гиперэхогенность, неоднородность структуры. Дифференциальная диагностика проводится между различными вариантами гепатитов. Инфекционный вирусный процесс также необходимо дифференцировать с поражением печеночной паренхимы при доброкачественном лимфобластозе, иерсиниозе, лептоспирозе, дальневосточной скарлатиноподобной лихорадке, лекарственных гепатитах, тяжелом раннем токсикозе, холестазе беременных, преэклампсии, остром жировом гепатозе беременных, HELLP-синдроме. Кроме инфекциониста, пациентку по показаниям консультируют терапевт, гепатолог, дерматолог, невропатолог, токсиколог.
Лечение ВГ у беременных
Женщину с подтвержденным диагнозом госпитализируют в инфекционное отделение с акушерскими палатами. Прерывание гестации с помощью аборта возможно только на ранних сроках в период реконвалесценции. Беременной показан щадящий режим с ограничением двигательной активности. Коррекция рациона предусматривает исключение алкоголя, жирных, жареных продуктов, употребление в пищу диетического мяса (куры, индейка, кролик), нежирной отварной, запеченной, приготовленной на пару рыбы, круп, молокопродуктов, свежих овощей и фруктов. Объем потребляемой жидкости рекомендуется увеличить до 2 л/сут и более. Желательно пить щелочные минеральные воды. В реконвалесцентном периоде показано ограничение физических нагрузок, щадящая диета.
Специальное этиотропное лечение парентеральных вариантов гепатитов при гестации не проводится. Беременным с тяжелым течением заболевания, выраженной интоксикацией, значительным нарушением печеночных функций рекомендованы медикаменты с патогенетическим и симптоматическим действием. С учетом симптоматики схема лечения может включать следующие группы препаратов:
- Дезинтоксикационные средства. Для выведения токсических метаболитов применяют как коллоидные, так и кристаллоидные инфузионные растворы. Их назначение дает возможность купировать интоксикационный синдром, уменьшить интенсивность зуда при холестазе, улучшить реологические показатели крови.
- Гепатопротекторы. Использование фосфолипидов, растительных средств, аминокислот, поливитаминных комплексов направлено на стабилизацию клеточных мембран, защиту гепатоцитов от некроза, регенерацию тканей, улучшение биохимических показателей. Обычно их назначают при реконвалесценции.
- Холеретики и холекинетики. Желчегонные препараты показаны при угрозе или возникновении холестаза. Они позволяют уменьшить нагрузку на гепатоциты, облегчить отток желчи, устранить ее застой в желчном пузыре, снизить выраженность мезенхимально-воспалительных изменений в печени.
При изменениях в свертывающей системе крови схему лечения дополняют лекарственными средствами, влияющими на гемостаз. Беременных с крайне тяжелым фульминантным течением, нарастающей печеночной недостаточностью переводят в реанимационное отделение для проведения интенсивной терапии. Рекомендованным способом родоразрешения являются естественные роды в физиологический срок. Кесарево сечение выполняют только при наличии акушерских или экстрагенитальных показаний (предлежании плаценты, клинически и анатомически узком тазе, поперечном положении плода, тугом обвитии пуповиной, преэклампсии).
Прогноз и профилактика
При своевременной диагностике у беременной острого вирусного гепатита и правильном выборе врачебной тактики исход беременности обычно благоприятный. Уровень материнской смертности не превышает 0,4%, летальность обусловлена тяжелой экстрагенитальной патологией. Прогноз становится более серьезным при заражении возбудителем вирусного гепатита E во 2-й половине беременности. В таких случаях риск гибели беременной достигает 50%, практически во всех случаях погибает плод. Хронические варианты расстройства при гестации активируются крайне редко. Профилактические мероприятия направлены на предотвращение инфицирования, включают соблюдение личной гигиены и гигиены питания, особенно при проживании и посещении эпидемиологически опасных регионов, отказ от незащищенного секса, частой смены половых партнеров, употребления инъекционных наркотиков, тщательное исследование донорских материалов, обработку мединструментария.
К вирусам, вызывающим гепатиты A, E, B, формируется стойкий пожизненный иммунитет. С профилактической целью вне гестации возможна вакцинация против гепатитов А, В и экстренная иммунизация иммуноглобулинами против HAV. Беременным вакцины и сыворотки назначают с осторожностью после изучения всех возможных показаний и противопоказаний. Активно-пассивная профилактика заражения новорожденных гемоконтактными гепатитами позволяет сократить риск инфицирования на 5-10%. При виремии свыше 200 тыс. МЕ/мл женщинам, страдающим гепатитом B, назначают антивирусное лечение нуклеозидными ингибиторами обратной транскриптазы с последующей активной и пассивной иммунизацией новорожденного.
2. Вирусный гепатит С и беременность/ Белопольская М.А.// Вестник Российского университета дружбы народов. Серия: Медицина. – 2011.
3. Вирусный гепатит С, впервые выявленный при беременности/ Зновец Т.В. и др.// Иммунопалогия, Аллергология, Инфектология. – 2017 - №2.
4. Особенности течения и исходы беременности у женщин с вирусными гепатитами В и С/ Пестрикова Т.Ю., Косенко Н.А.// Дальневосточный медицинский журнал. – 2011.
Что такое гепатит Е? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит Е — это острое (и редко хроническое) инфекционное заболевание, которое вызывает вирус гепатита Е. Клинически проявляется синдромом общей инфекционной интоксикации, энтерита (воспаления тонкой кишки) и холестаза (застоя желчи), желтухой, увеличением и нарушением работы печени. Болезнь протекает доброкачественно, за исключением беременных, у которых заболевание имеет катастрофические последствия в любом триместре беременности.
Этиология
Вид — вирус гепатита Е (HЕV)
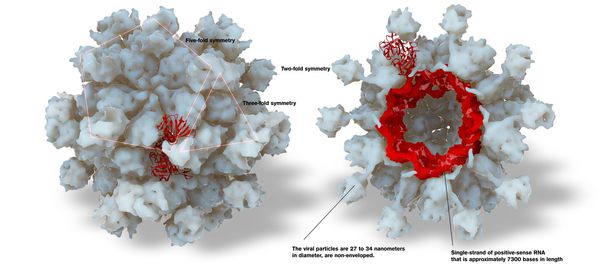
Данный вирус представляет собой одноцепочечный РНК-вирус округлой формы диаметром 30-35 нм. Он лишён наружной оболочки. На поверхности вириона есть вдавления, напоминающие чаши.
Чтобы вирус внедрился в клетку, в процессе жизни он кодирует трансмембранный белок и такие ферменты, как РНК-зависимую РНК-полимеразу, РНК-хеликазу, метилтрансферазу и папаин-подобную протеазу.
Существует пять генотипов вируса:
- I и II — только человеческие;
- III и IV — есть также у животных, т. е. может передаваться от них людям; вызывает хронические формы, если есть предрасположенность;
- V — птичий.
При температуре от 0°C быстро инактивируется. Длительно сохраняется в воде и при отрицательных температурах. Неплохо себя чувствует в ЖКТ человека. Хорошо сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно [1] [2] [3] [8] [10] .
Эпидемиология
Источник инфекции — вирусоноситель или человек, который уже болен какой-либо формой гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания.
Каждый год повсеместно регистрируется около 3,3 млн случаев заболевания. При этом количество людей с гепатитом Е, который протекает пока без симптомов или совсем себя не проявляет, по предварительным оценкам может достигать 20 млн. Смертность — около 4 %, преимущественно умирают беременные.
В окружающую среду вирус выделяется с экскрементами инфицированных людей. Иногда человек заражается при употреблении недостаточно приготовленного мяса свиней, оленей и моллюсков.
- фекально-оральный — через заражённые вирусом руки (контактно-бытовой путь), воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.

Наибольшее значение имеет водный путь передачи. Часто он связан с сезоном дождей и наводнениями, когда вода загрязняется фекалиями.
Восприимчивость к гепатиту Е высокая. Преимущественно болеют люди 15-44 лет. К группе повышенного риска относятся работники животноводческих ферм и боен.
Факторы риска заражения:
- высокая плотность населения, особенно в бедных странах;
- антисанитария, несоблюдение правил личной гигиены, неправильное хранение, обработка и приготовление пищи;
- нарушения санитарно-технических требований на объектах водоснабжения — заражение воды;
- бытовой очаг заболевания.
Заболевание обычно возникает в осенне-весенний период. В основном распространено в странах Восточной и Южной Азии.
После перенесённой болезни формируется стойкий иммунитет, чаще пожизненный [1] [3] [7] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Е
Болезнь начинается постепенно. Инкубационный период длится от 2 до 10 недель.
Как и в случае гепатита А, заболевание обычно протекает в бессимптомной и субклинической (предсимптомной) форме.
При возникновении явных клинических признаков (т. е. при манифестации), преобладают случаи лёгкого и среднетяжёлого течения. Симптоматика медленно нарастает. Появляется немотивированная слабость, подташнивание, снижение аппетита, повышение температуры до 37,1-38,0°С (субфебрилитет), дискомфорт и тяжесть в правом подреберье, дискомфорт в суставах, возможна рвота.
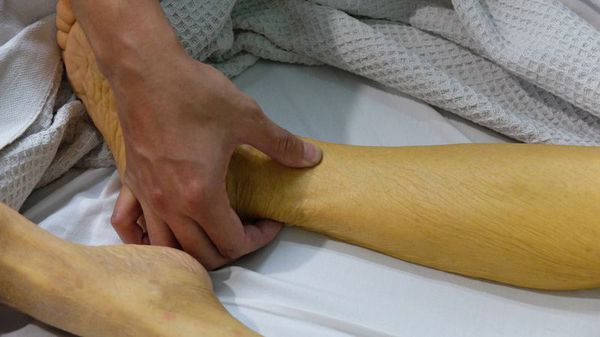
Вслед за этими симптомами через 3-7 дней наступает желтушный период, который длится максимум один месяц. Он сопровождается пожелтением кожи и слизистых оболочек, потемнением мочи и обесцвечиванием кала. Общее состояние больных не улучшается, сохраняется плохое самочувствие, выраженный дискомфорт в правом подреберье, увеличение размеров печени и селезёнки, желтушность кожных покровов, нарастает зуд кожи.
При неосложнённом и нетяжёлом течении начинает медленно регрессировать в течение нескольких недель. Как правило, после этого человек полностью выздоровливает, иногда развиваются непродолжительные остаточные явления в виде астении (бессилия) и дискомфорта в правом подреберье.
Раньше считалось, что гепатит Е — лишь острое заболевание. Однако в последнее время накоплен ряд данных, позволяющих выделить небольшую группу больных, переносящих хронический вариант болезни. Он встречается у ВИЧ-инфицированных людей в стадии СПИДа, после пересадки органов, а также у тех, кто получает мощную иммуносупрессивную терапию.
Специфичной симптоматики у хронического гепатита А нет. Больные жалуются на повышенную утомляемость, артралгии, неустойчивый стул, тяжесть в правом подреберье, субфебрилитет, иногда устойчивый лёгкий зуд кожи. Если не лечить это состояние, может развиться цирроз печени.
Гепатит Е у беременных
При заражении беременной в I и II триместрах происходит 100 % гибель плода. Летальность самих беременных невелика.
При заражении беременной в III триместре ребёнок может родиться живым, но 50 % из них умирают в первые месяцы жизни. Смертность самих женщин достигает 25-30 %. А если беременные живут в районах, которым не свойственно данное заболевание, то летальность может достигать 80 %.
Тяжесть течения Гепатита А при беременности связана со специфической аутоиммунной перестройкой организма женщины. В этом случае заболевание часто протекает по фульминантному типу (острой печеночной недостаточности) — на фоне начальных симптомов болезни резко нарастает желтуха, развивается тяжёлая интоксикация, некупируемая рвота, кровотечения (ДВС-синдром), нарушается сознание. Роды (преждевременные или выкидыш) стремительно ухудшают состояние больной: развиваются массивные послеродовые кровотечения, острая почечная недостаточность, печеночная энцефалопатия. Из-за такого состояния в острый период искусственно прерывать беременность нельзя [1] [5] [6] [8] [9] .
Патогенез гепатита Е
В цитоплазме гепатоцитов внешняя оболочка вируса вируса раскрывается, и запускается выработка вирусных белков. Одновременно с этим происходит подготовка клетки-хозяина к этому процессу.
Во время своей жизни вирус напрямую провоцирует дегенеративные изменения в гепатоцитах, в т.ч. вызывая их гибель по типу баллонной дистрофии — переполнение клетки жидкостью. После этого готовые вирусные частицы распространяются и заражают новые здоровые клетки.
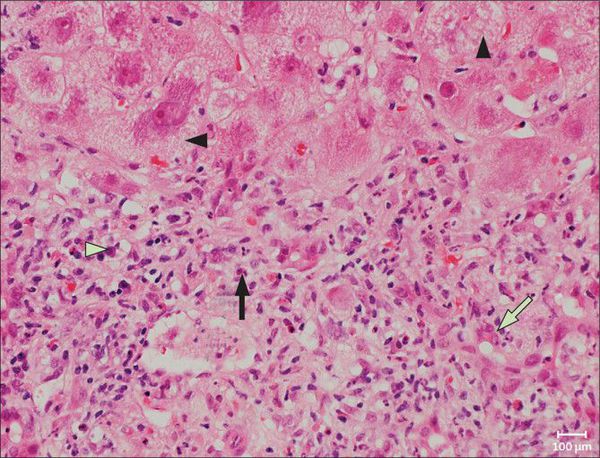
Со временем в организме формируются специфические антитела, которые позволяют полностью вывести вирус из организма человека (за исключением случаев выраженного угнетения иммунитета).
Тяжёлое течение гепатита Е у беременных не связано со свойствами вируса напрямую. Оно вызвано лишь иммунологической перестройкой иммунной защиты беременных. Из-за этого развивается каскад иммунопатологических и гормональных реакций, которые приводят к массированному некрозу гепатоцитов, дефициту плазменных факторов свёртывания и внутрисосудистому гемолизу — разрушению эритроцитов крови [1] [2] [3] [5] [10] .
Классификация и стадии развития гепатита Е
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
По тяжести процесса гепатит Е делят на четыре степени:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная, гепатит у беременных).
Факторы риска развития тяжёлого течения болезни:
- беременность любого триместра (наиболее неблагоприятно заболевание протекает в III триместре);
- пожилой возраст:
- мужской пол;
- иммуносупрессивная терапия (на фоне трансплантации органов); ;
- комбинированная соматическая патология (сахарный диабет, ишемическая болезнь сердца, аутоиммунный гепатит, пациенты на гемодиализе);
- наличие хронической вирусной патологии печени (вирусные гепатиты В и С);
- алкоголизм.
По исходу заболевание бывает трёх типов:
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией;
- с неблагоприятным прогнозом (у беременных) [4][5][6] .
Осложнения гепатита Е
Осложнения при гепатите Е можно разделить на три группы:
- Истинные (печёночные) осложнения:
- острая печёночная недостаточность — осложнение с неблагоприятным исходом, при котором быстро развивается массивное повреждение ткани печени (до 90 %), резкое нарушаются её функции, возникает печёночная энцефалопатия (нарушение работы мозга), геморрагический синдром (повышенная кровоточивость) и коагулопатия (нарушение свёртывания крови);
- холестаз — нарушение синтеза и выведения желчи (желтуха), осветление кала и потемнение мочи, появление выраженного кожного зуда и чувства горечи во рту;
- тромбо-геморрагический синдром у беременных (ДВС-синдром) — кровотечения и кровоизлияния различной интенсивности и направленности;
- преждевременные роды или выкидыш у беременных.
- Внепечёночные осложнения: — острое неврологическое заболевание, которое сопровождается нарушением чувствительности в руках и ногах, мышечной слабостью и иногда параличом.
- острый поперечный миелит — нарушение всех функций спинного мозга;
- различные нейропатии и полирадикулопатии;
- панкреатит — тошнота, рвота, опоясывающие боли в животе; — боли в поясничной области, нарушение мочеобразования, повышенная потеря эритроцитов и белка с мочой;
- повышение вероятности развития рака кожи и заболеваний кровеносной системы.
- Резидуальные (постгепатитные) явления:
- дискинезия (нарушение моторики) желчевыводящих путей — застой желчи, чувство тошноты, отрыжка, горечь во рту;
- постгепатитная гепатомегалия — увеличение печени в связи с разрастанием соединительной ткани;
- постгепатитный синдром — повышенная утомляемость, астения, раздражительность, чувство тошноты и дискомфорта в правом подреберье [1][2][6][7][8] .
Диагностика гепатита Е
Лабораторная диагностика:
- Клинический анализ крови — нормальный объём эритроцитов или умеренная лейкопения, повышение количества лимфоцитов, моноцитов и снижение нейтрофилов в крови, сниженная или нормальная СОЭ.
- Биохимический анализ крови — повышенный уровень общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ и АСТ, сниженый индекс протромбина (ПТИ), повышение тимол-вероналоовой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение ГГТ и щелочной фосфатазы.
- Общий анализ мочи — появление гематурии, протеинурии и цилиндрурии (обнаружение эритроцитов, белка и цилиндров в моче).
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина.
- Серологические тесты — обнаружение антител в сыворотке крови:
- анти-HЕV IgM — выявляются при острой инфекции с конца первой недели от момента заражения, могут сохраняться до двух лет, иногда бывают ложноположительными при активной ЦМВ-инфекции;
- анти-HЕV IgG — выявляются с 41 дня в течение 15 лет методом иммуноферментного анализа (ИФА);
- HЕV RNA — выявляются при острой инфекции, начиная с 22 дня, а также при хронизации в течение долгого времени благодаря полимеразной цепной реакции (ПЦР).
- УЗИ органов брюшной полости — увеличение печени с реактивным изменением структуры её ткани, увеличение лимфоузлов в воротах печени, иногда увеличена селезёнка.
Дифференциальная диагностика с другими заболеваниями:
- Вирусные гепатиты В и С — связь с парентеральными вмешательствами (например, с переливанием крови), более длительный преджелтушный период, характерные серологические тесты. , желтушная форма — выраженный синдром общей инфекционной интоксикации, увеличение лимфоузлов, тонзиллит, специфические изменения общей крови и серологические тесты.
- Жёлтая лихорадка — острое начало, высокая температура, гиперемия и отёчность лица, временное улучшение, а затем ухудшение состояния. — острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера.
- Псевдотуберкулёз — умеренно высокая температура, мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы носков и капюшона (мелкоточечные высыпания), скарлатиноподобная сыпь, бактериальные изменения крови, специфические маркеры.
- Острые кишечные инфекции, например, сальмонеллёз — острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура).
- Листериоз — высокая температура, увеличение лимфоузлов, поражения железистой ткани ротоглотки, бактериальная кровь.
- Сепсис — гектическая (изнуряющая) лихорадка, выраженные полиорганные нарушения.
- Амебиаз — характерные симптомы поражения кишечника, эозинофилия крови, выявления возбудителя.
- Токсические поражения печени — связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области — длительное постепенное начало, отсутствие яркой выраженной симптоматики, умеренное повышение АЛТ или АСТ, резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ. — типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований [1][2][6][8][10] .
Лечение гепатита Е
При лёгкой степени гепатита Е лечение проводится в амбулаторных условиях (на дому). Во всех остальных случаях показано стационарное лечение в инфекционном отделении больницы. Режим постельный или полупостельный.
Чтобы снизить нагрузку на поражённую печень, необходимо придерживаться механически и химически щадящей диеты № 5 по Певзнеру. Она подразумевает употребление витаминов и повышенного количества воды (более 1,5 л в сутки), исключение алкогольных и газированных напитков, жаренной и острой пищи, грибов, сдобного теста и других продуктов.
Специфического лечения, которое бы устраняло причины гепатита Е, нет. В основном все методы направлены на устранение симптомов, интоксикации и восстановление нормальной функции печени.
Показан приём сорбентов и препаратов, которые повышают энергетические ресурсы. Иногда назначают гепатопротекторы. Если случай тяжёлый, то проводится терапия гормональными средствами и препаратами крови, а также гипербарическая оксигенация (использование кислорода под высоким давлением) и плазмаферез.
Назначение инфузионной терапии — внутривенного введения глюкозо-солевых растворов и витаминов — зависит от степени тяжести и определённых симптомов.
При тяжёлом течении и хронизации возможно применение препаратов общевирусного действия. Они позволяют снизить вирусную нагрузку.
Людям, получающим цитостатическую (противоопухолевую) терапию по возможности следует снизить дозу на 30 %. Это повышает вероятность спонтанной гибели вируса.
Беременные с гепатитом Е должны находиться в условиях реанимации инфекционного стационара. В острый период болезни лечение проводится по общим принципам, преждевременное родоразрешение противопоказано.
Выписывать больных можно в том случае, если в ходе лечения у них стойко улучшается клиническая картина и лабораторные показатели. После выписки пациенты, которые идут на поправку после неосложнённых форм болезни, находятся под наблюдением врача в течение шести месяцев. Осмотр и обследования проводятся минимум один раз в месяц [5] [6] [8] [9] .
Прогноз. Профилактика
Прогноз гепатита Е зачастую благоприятный, за исключением случаев заболевания при беременности. После выписки из больницы окончательное выздоровление наступает спустя 2-3 месяца. Крайне редко болезнь может стать хронической и затяжной.
Чтобы снизить количество случаев инфицирования, необходимо придерживаться следующих правил:
- создавать все условия для того, чтобы потребляемая питьевая вода была безопасной (касается водоснабжения);
- соблюдать правила утилизации сточных вод (канализационное хозяйство);
- соблюдать правила личной гигиены (всегда мыть руки);
- следить за качеством обследования работников, которые связаны с пищевой промышленностью;
- соблюдать технологию хранения, приготовления и транспортировки продуктов питания и воды;
- беременным на любом сроке стоит воздержаться от поездок в потенциально опасные в эпидемиологическим плане места (тёплые страны, особенно Азиатского региона).

Для предотвращения развития болезни разработана специфическая профилактика — вакцинация против гепатита Е. С этой целью применяется вакцина Hecolin (Китай). Она вырабатывает иммунитет к одному генотипу у 95 % трехкратно привитых людей [1] [2] [3] [5] [8] .
Читайте также:

